
- •СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ И ЕЕ ИСТОРИЯ
- •1.3. СОВРЕМЕННАЯ ПЛАСТИЧЕСКАЯ ХИРУРГИЯ
- •2.2. КРОВОСНАБЖЕНИЕ ПОКРОВНЫХ ТКАНЕЙ
- •2.2.1. СОСУДИСТЫЕ СПЛЕТЕНИЯ ПОКРОВНЫХ ТКАНЕЙ
- •2.3. КРОВОСНАБЖЕНИЕ МЫШЦ
- •2.3.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.4. КРОВОСНАБЖЕНИЕ КОСТЕЙ
- •2.4.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •2.5. КРОВОСНАБЖЕНИЕ НЕРВОВ
- •2.5.1. ВНЕШНЯЯ СОСУДИСТАЯ СЕТЬ НЕРВА
- •2.5.2. ВНУТРИСТВОЛЬНАЯ СОСУДИСТАЯ СЕТЬ
- •2.6. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ
- •2.6.1. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ ВНЕ СИНОВИАЛЬНЫХ КАНАЛОВ
- •2.6.2. КРОВОСНАБЖЕНИЕ СУХОЖИЛИЙ В ПРЕДЕЛАХ СИНОВИАЛЬНЫХ КАНАЛОВ
- •КЛАССИФИКАЦИЯ ЛОСКУТОВ, МЕТОДЫ ИХ ИСПОЛЬЗОВАНИЯ И ФУНКЦИЯ
- •3.1.1. ПРОСТЫЕ ЛОСКУТЫ
- •3.1.2. СЛОЖНЫЕ ЛОСКУТЫ
- •3.2. ДЕЛЕНИЕ ЛОСКУТОВ ПО ТИПУ КРОВОСНАБЖЕНИЯ
- •3.7. ДЕЛЕНИЕ НЕСВОБОДНЫХ ЛОСКУТОВ ПО ФОРМЕ ИХ НОЖКИ
- •ИССЛЕДОВАНИЕ КРОВООБРАЩЕНИЯ В ЛОСКУТАХ
- •4.1. ПРЕДОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.1.1. ВЫБОР ДОНОРСКОЙ ЗОНЫ
- •4.2. ИНТРАОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •4.3. ПОСЛЕОПЕРАЦИОННОЕ ИССЛЕДОВАНИЕ ЛОСКУТОВ
- •КРОВООБРАЩЕНИЕ В СЛОЖНЫХ ЛОСКУТАХ И ЗАКОНОМЕРНОСТИ ЕГО ИЗМЕНЕНИЙ
- •5.4. ПЕРИФЕРИЧЕСКАЯ НЕОСЕВАЯ РЕВАСКУЛЯРИЗАЦИЯ ЛОСКУТОВ И МЕТОДЫ ЕЕ УСКОРЕНИЯ
- •КРОВООБРАЩЕНИЕ ПРИ АТИПИЧНЫХ ВАРИАНТАХ ВКЛЮЧЕНИЯ ТКАНЕЙ В КРОВОТОК
- •6.1. ОБЩИЕ ПОЛОЖЕНИЯ
- •6.4.2. АРТЕРИАЛИЗАЦИЯ ВЕНОЗНОГО РУСЛА СО СБРОСОМ КРОВИ В РЕЦИПИЕНТНУЮ АРТЕРИЮ
- •ОСТРАЯ ИШЕМИЯ И ВЫЖИВАЕМОСТЬ ТКАНЕЙ
- •7.2.1. ПРЕДЕЛЫ ПЕРЕНОСИМОСТИ ГИПОКСИИ
- •7.4. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИШЕМИЧЕСКИХ РЕПЕРФУЗИОННЫХ ПОРАЖЕНИЙ ТКАНЕЙ
- •7.4.1 ПРОФИЛАКТИКА
- •7.4.2. ЛЕЧЕНИЕ
- •РЕИННЕРВАЦИЯ ПЕРЕСАЖЕННЫХ ТКАНЕЙ
- •8.1. ПРОБЛЕМА РЕИННЕРВАЦИИ ТКАНЕЙ В ПЛАСТИЧЕСКОЙ ХИРУРГИИ
- •8.2.1. СПОНТАННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.2.2. НАПРАВЛЕННАЯ РЕИННЕРВАЦИЯ ТКАНЕЙ
- •8.3. ХИРУРГИЧЕСКИЕ МЕТОДЫ НАПРАВЛЕННОЙ РЕИННЕРВАЦИИ ТКАНЕЙ
- •ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •9.2. ОБЩАЯ ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •9.3. МИКРОХИРУРГИЧЕСКАЯ ТЕХНИКА
- •10.1. ОБЩАЯ ХАРАКТЕРИСТИКА МЕТОДА
- •10.3. ПЛАНИРОВАНИЕ ОПЕРАЦИЙ
- •10.2. ПОКАЗАНИЯ К ОПЕРАЦИЯМ
- •10.4. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •10.5. ПРОБЛЕМА ПРОХОДИМОСТИ МИКРОСОСУДИСТЫХ АНАСТОМОЗОВ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.5.1. КАЧЕСТВО СОСУДИСТОГО ШВА
- •10.5.2. НАРУШЕНИЯ ГЕМОДИНАМИКИ В ЗОНЕ МИКРОСОСУДИСТОГО АНАСТОМОЗА
- •10.5.3. НАРУШЕНИЯ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ И АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
- •10.6. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ
- •11.2. ПЕРЕСАДКА ОСТРОВКОВЫХ МОНОЛОСКУТОВ
- •11.3. ПЕРЕСАДКА ПОЛИКОМПЛЕКСОВ ТКАНЕЙ
- •11.4. ПЕРЕСАДКА МЕГАКОМПЛЕКСОВ ТКАНЕЙ
- •11.5. ДВОЙНЫЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •11.6. ВРЕМЕННЫЕ ЭКТОПИЧЕСКИЕ ПЕРЕСАДКИ КОМПЛЕКСОВ ТКАНЕЙ
- •12.2.1. ОСНОВНЫЕ ВИДЫ РАН
- •12.2.2. ТИПЫ ЗАЖИВЛЕНИЯ РАН
- •12.3.1. ОБЩИЕ ФАКТОРЫ
- •12.3.2. МЕСТНЫЕ ФАКТОРЫ
- •12.4. КАКИМ БУДЕТ ЗАЖИВЛЕНИЕ РАНЫ? ПРОГНОСТИЧЕСКАЯ ОЦЕНКА ИСХОДНЫХ УСЛОВИЙ
- •12.4.1. ИДЕАЛЬНЫЕ УСЛОВИЯ ДЛЯ ЗАКРЫТИЯ РАН
- •12.5.1. ПРИНЦИПЫ ЗАКРЫТИЯ РАН
- •12.5.2. ЗАКРЫТИЕ РАН В ИДЕАЛЬНЫХ УСЛОВИЯХ
- •12.5.3. ЗАКРЫТИЕ РАН В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •12.6.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •12.6.2. СПОСОБЫ НАЛОЖЕНИЯ ШВОВ НА КОЖУ
- •13.7. КОСТНАЯ АЛЛОПЛАСТИКА
- •13.8. НЕКОТОРЫЕ ДРУГИЕ ВИДЫ КОСТНО-ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
- •ПЛАСТИКА СУХОЖИЛИЙ
- •14.1. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ РЕГЕНЕРАЦИИ СУХОЖИЛИЙ
- •14.2. ВИДЫ ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ
- •14.4. ВИДЫ И СПОСОБЫ НАЛОЖЕНИЯ СУХОЖИЛЬНОГО ШВА
- •14.5. ИСТОЧНИКИ СУХОЖИЛЬНЫХ ТРАНСПЛАНТАТОВ
- •14.6. АУТОПЛАСТИКА СУХОЖИЛИЙ
- •ПЛАСТИКА ДЕФЕКТОВ МЫШЦ
- •15.2. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ ДЕФЕКТАХ МЫШЦ
- •15.3. СВОБОДНАЯ ПЕРЕСАДКА МЫШЦ
- •ПЛАСТИКА ДЕФЕКТОВ НЕРВОВ
- •16.4.2. ТЕХНИКА ОПЕРАЦИЙ
- •16.4.3. ЧАСТИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •16.4.4. МИКРОХИРУРГИЧЕСКИЙ НЕВРОЛИЗ
- •16.5. ВИДЫ АУТОПЛАСТИКИ НЕРВОВ
- •16.7. ТЕХНИКА И ВАРИАНТЫ ПЕРЕСАДКИ КРОВОСНАБЖАЕМЫХ НЕВРАЛЬНЫХ ТРАНСПЛАНТАТОВ
- •16.8. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ БОЛЕЗНЕННЫХ НЕВРОМАХ
- •ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •17.4. ПЛАСТИКА ДЕФЕКТОВ СОСУДОВ
- •18.2. ПАЛЬЦЕВЫЕ ЛОСКУТЫ
- •18.2.1. МИКРОСОСУДИСТАЯ АНАТОМИЯ
- •18.2.2. ПЕРЕКРЕСТНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.3. ОСТРОВКОВЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.4. СВОБОДНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.5. НЕСВОБОДНЫЙ ТЫЛЬНЫЙ ПАЛЬЦЕВОЙ ЛОСКУТ
- •18.2.6. ОБЩИЕ ПРЕИМУЩЕСТВА И НЕДОСТАТКИ ПАЛЬЦЕВЫХ ЛОСКУТОВ
- •18.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ
- •18.3.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ТМА
- •18.3.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й ТМА
- •18.3.3. ТЫЛЬНЫЕ МЕТАКАРПАЛЬНЫЕ ЛОСКУТЫ НА ПЕРИФЕРИЧЕСКОЙ СОСУДИСТОЙ НОЖКЕ
- •18.4. КОЖНЫЕ ЛОСКУТЫ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ
- •18.5. МЫШЕЧНЫЕ ЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ЧЕРВЕОБРАЗНЫЕ МЫШЦЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ПРЕДПЛЕЧЬЯ
- •19.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •19.3. ЛОСКУТЫ ИЗ БАССЕЙНА ЛОКТЕВОЙ АРТЕРИИ
- •19.4. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.6. ЛОСКУТЫ ИЗ БАССЕЙНА ВОЗВРАТНОЙ ЛОКТЕВОЙ АРТЕРИИ
- •19.7. ЛОСКУТЫ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ ПЕРЕДНЕЙ МЕЖКОСТНОЙ АРТЕРИИ
- •19.9. НЕОСЕВЫЕ ЛОСКУТЫ ПРЕДПЛЕЧЬЯ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЛЕЧА
- •20.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •20.5. ЗАДНИЙ ЛОСКУТ ПЛЕЧА
- •20.6. ВНУТРЕННИЙ ПРОКСИМАЛЬНЫЙ ЛОСКУТ ПЛЕЧА
- •ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ВИСОЧНОЙ АРТЕРИИ
- •21.1. ОБЩАЯ И МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •21.2. ВЗЯТИЕ И ВАРИАНТЫ ПЕРЕСАДКИ
- •21.2.1. ФАСЦИАЛЬНЫЙ ВИСОЧНО-ТЕМЕННОЙ ЛОСКУТ
- •21.2.2. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •КОМПЛЕКСЫ ТКАНЕЙ ГРУДНОЙ КЛЕТКИ
- •22.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ ГРУДНОЙ КЛЕТКИ
- •22.3. ЛОСКУТЫ ИЗ БАССЕЙНА ОГИБАЮЩЕЙ ЛОПАТКУ АРТЕРИИ (ОКОЛОЛОПАТОЧНЫЕ)
- •22.4. НАРУЖНЫЙ ЛОСКУТ ГРУДНОЙ КЛЕТКИ
- •22.6. ЛОСКУТЫ ИЗ БАССЕЙНА ГРУДОАКРОМИАЛЬНОЙ АРТЕРИИ (ГРУДНЫЕ ЛОСКУТЫ)
- •22.7. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПЕРЕДНЮЮ ЗУБЧАТУЮ МЫШЦУ
- •КОМПЛЕКСЫ ТКАНЕЙ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •23.2. ЛОСКУТЫ ИЗ БАССЕЙНА НАДЧРЕВНОЙ ГЛУБОКОЙ ВЕРХНЕНИЖНЕЙ СОСУДИСТОЙ ОСИ
- •КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА
- •24.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •24.2. ПАХОВЫЕ ЛОСКУТЫ
- •24.2.1. ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.2. ПАХОВЫЕ ЛОСКУТЫ НА ГЛУБОКОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
- •24.2.3. ПАХОВЫЕ МЕГАЛОСКУТЫ, ВКЛЮЧАЮЩИЕ ОБЕ СОСУДИСТЫЕ СИСТЕМЫ (ПОА И ГОА)
- •24.3. ЛОСКУТЫ ИЗ БАССЕЙНА ВЕРХНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.3.1. ЛОСКУТ, ВКЛЮЧАЮЩИЙ ПОДВЗДОШНЫЙ ГРЕБЕНЬ
- •24.4. ЛОСКУТЫ ИЗ БАССЕЙНА НИЖНЕЙ ЯГОДИЧНОЙ АРТЕРИИ
- •24.4.1. ЯГОДИЧНО-БЕДРЕННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ЛОСКУТ
- •24.4.2. ЛОСКУТ ИЗ НИЖНЕЙ ПОРЦИИ БОЛЬШОЙ ЯГОДИЧНОЙ МЫШЦЫ
- •24.5. ПОЯСНИЧНО-КРЕСТЦОВЫЕ КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ
- •24.5.1 ВЗЯТИЕ ЛОСКУТОВ ИЗ БАССЕЙНА ЗАДНЕЙ ВЕТВИ 4-й ПОЯСНИЧНОЙ АРТЕРИИ
- •24.6. МЫШЕЧНЫЕ ЛОСКУТЫ БЕДРА
- •24.7.1. ЛОСКУТЫ ИЗ БАССЕЙНА 1-й ПРОБОДАЮЩЕЙ АРТЕРИИ
- •24.7.2. ЛОСКУТЫ ИЗ БАССЕЙНА 2-й, 3-й и 4-й ПРОБОДАЮЩИХ АРТЕРИЙ
- •25.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •25.3.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •25.4. КОМПЛЕКСЫ ТКАНЕЙ ИЗ БАССЕЙНА ЗАДНЕЙ БОЛЬШЕБЕРЦОВОЙ АРТЕРИИ
- •25.4.1. КОЖНО-ФАСЦИАЛЫШЕ ЛОСКУТЫ
- •25.4.2. МЫШЕЧНЫЕ ЛОСКУТЫ
- •25.5. КОЖНО-ФАСЦИАЛЬНЫЕ ЛОСКУТЫ НА ПРЯМЫХ КОЖНЫХ ЗАДНИХ ВЕТВЯХ ПОДКОЛЕННЫХ СОСУДОВ И ИХ ВЕТВЕЙ
- •КОМПЛЕКСЫ ТКАНЕЙ СТОПЫ
- •26.1. ОБЩИЕ АСПЕКТЫ СОСУДИСТОЙ АНАТОМИИ
- •26.2. ЛОСКУТЫ ИЗ БАССЕЙНА ПОДОШВЕННЫХ АРТЕРИЙ
- •26.2.1. СРЕДИННЫЙ КОЖНО-ФАСЦИАЛЬНЫЙ ПОДОШВЕННЫЙ ЛОСКУТ
- •26.2.2. МЕДИАЛЬНЫЙ КОЖНО-ФАСЦИАЛЫШЙ ЛОСКУТ
- •26.2.3. СРЕДИННЫЙ НАДАПОНЕВРОТИЧЕСКИЙ ЛОСКУТ НА ШИРОКОМ ОСНОВАНИИ
- •26.2.4. ЛОСКУТ ИЗ МЫШЦЫ, ОТВОДЯЩЕЙ I ПАЛЕЦ
- •26.2.5. ЛОСКУТЫ ИЗ ЛАТЕРАЛЬНОЙ ГРУППЫ МЫШЦ
- •26.2.6. ЛОСКУТ ИЗ КОРОТКОГО СГИБАТЕЛЯ ПАЛЬЦЕВ СТОПЫ
- •26.2.7. ОСТРОВКОВЫЕ НЕРВНО-СОСУДИСТЫЕ ЛОСКУТЫ ПАЛЬЦЕВ СТОПЫ
- •26.3. ЛОСКУТЫ ИЗ БАССЕЙНА ТЫЛЬНОЙ АРТЕРИИ СТОПЫ
- •26.3.1. ТЫЛЬНЫЙ ЛОСКУТ СТОПЫ
- •26.3.3. ЛОСКУТ ИЗ ПЕРВОГО МЕЖПАЛЬЦЕВОГО ПРОМЕЖУТКА СТОПЫ
- •26.4.1. МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ
- •26.4.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •26.4.4. ПЕРЕСАДКА I ПАЛЬЦА СТОПЫ НА КИСТЬ
- •26.4.6. ПЕРЕСАДКА БЛОКА II-III И ДРУГИХ ПАЛЬЦЕВ СТОПЫ
- •26.4.7. ПЕРЕСАДКА СУСТАВОВ
- •26.5. ЛОСКУТЫ ИЗ БАССЕЙНА КОНЕЧНЫХ ВЕТВЕЙ МАЛОБЕРЦОВОЙ АРТЕРИИ
- •2 6.5.1. НАРУЖНЫЙ ПЯТОЧНЫЙ ЛОСКУТ
- •ХИРУРГИЯ КИСТИ
- •27.1.1. ФУНКЦИЯ КИСТИ И ЕЕ СОСТАВЛЯЮЩИЕ
- •27.1.2. ОСОБЕННОСТИ АНАТОМИИ КИСТИ
- •27.1.3. ПРИНЦИПЫ ХИРУРГИИ КИСТИ
- •27.2. ХИРУРГИЯ СУХОЖИЛИЙ
- •27.2.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ
- •27.2.7. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИЙ НА СУХОЖИЛИЯХ СГИБАТЕЛЕЙ
- •27.2.8. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ (ОБЩИЕ ПОЛОЖЕНИЯ)
- •27.2.9. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ В ОБЛАСТИ ДИСТАЛЬНОЙ И СРЕДНЕЙ ФАЛАНГ ПАЛЬЦА
- •27.2.10. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА И ОСНОВНОЙ ФАЛАНГИ
- •27.2.11. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.2.13. ТРАВМЫ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ЗАПЯСТЬЯ
- •27.3. ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.1. ОСОБЕННОСТИ АНАТОМИИ НЕРВОВ КИСТИ
- •27.3.2. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.3. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ КИСТИ
- •27.3.4. ПРОБЛЕМА ВОССТАНОВЛЕНИЯ ЧУВСТВИТЕЛЬНОСТИ ПАЛЬЦЕВ В ОСОБО СЛОЖНЫХ СИТУАЦИЯХ
- •27.3.5. БОЛЕЗНЕННЫЕ НЕВРОМЫ НА КИСТИ
- •27.4.1. ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ
- •27.4.3. ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ
- •27.4.4. ОСЛОЖНЕНИЯ И ПОСЛЕДСТВИЯ ПЕРЕЛОМОВ
- •27.4.5. ПЕРЕЛОМЫ ДИСТАЛЬНЫХ ФАЛАНГ ПАЛЬЦЕВ КИСТИ
- •27.5.1. ПОВЕРХНОСТНЫЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.2. ГЛУБОКИЕ ДЕФЕКТЫ ТКАНЕЙ КИСТИ
- •27.5.6. ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ КИСТИ ПРИ УСТРАНЕНИИ РУБЦОВЫХ ДЕФОРМАЦИЙ И КОНТРАКТУР
- •27.6. ТРАВМЫ КИСТИ С НАРУШЕНИЕМ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ КИСТИ
- •27.6.3. ОБЩАЯ ТЕХНИКА ОПЕРАЦИЙ
- •27.6.4. ОСОБЕННОСТИ ТЕХНИКИ РЕПЛАНТАЦИИ (РЕВАСКУЛЯРИЗАЦИИ) ПАЛЬЦЕВ КИСТИ В ЗАВИСИМОСТИ ОТ ХАРАКТЕРА ТРАВМЫ
- •27.6.5. РЕЗУЛЬТАТЫ ОПЕРАЦИЙ
- •27.7. АМПУТАЦИИ ПАЛЬЦЕВ И ЛЕЧЕНИЕ БОЛЬНЫХ С БЕСПАЛОЙ КИСТЬЮ
- •27.7.1. АМПУТАЦИИ И СОЗДАНИЕ I ПАЛЬЦА КИСТИ
- •27.7.2. МЕТОДЫ СОЗДАНИЯ I ПАЛЬЦА КИСТИ
- •27.7.3. ИЗОЛИРОВАННЫЕ АМПУТАЦИИ ДЛИННЫХ ПАЛЬЦЕВ КИСТИ
- •27.7.4. МНОЖЕСТВЕННЫЕ АМПУТАЦИИ ПАЛЬЦЕВ КИСТИ
- •27.8.2. ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ НОГТЯ И ОКРУЖАЮЩИХ ЕГО ТКАНЕЙ
- •27.9. ПРИВОДЯЩИЕ КОНТРАКТУРЫ I ПАЛЬЦА КИСТИ
- •27.9.1. ЭТИОЛОГИЯ
- •27.10.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •27.10.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ КОНТРАКТУР
- •27.10.3. ОСНОВНЫЕ ПРИНЦИПЫ И СХЕМЫ ЛЕЧЕНИЯ ПЕРВИЧНЫХ ДЕСМОГЕННЫХ И ВТОРИЧНЫХ КОНТРАКТУР ПЯСТНО-ФАЛАНГОВЫХ СУСТАВОВ
- •27.11. КОНТРАКТУРА ДЮПЮИТРЕНА
- •27.11.1. ОБЩИЕ ДАННЫЕ
- •27.11.2. КЛИНИЧЕСКИЕ ФОРМЫ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •27.11.3. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
- •27.11.4. РЕЦИДИВЫ И НОВЫЕ ОЧАГИ КОНТРАКТУРЫ ДЮПЮИТРЕНА
- •ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.1.1. ВАРИАНТЫ ПОВРЕЖДЕНИЙ
- •28.1.2. ЗОНЫ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И УСЛОВИЯ ИХ ВОССТАНОВЛЕНИЯ
- •28.1.3. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.1.4. ВОССТАНОВЛЕНИЕ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ НА ПРЕДПЛЕЧЬЕ В МЕНЕЕ БЛАГОПРИЯТНЫХ УСЛОВИЯХ
- •28.2.1. ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ
- •28.2.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •28.2.3. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •28.3. ПОВРЕЖДЕНИЯ НЕРВОВ ПРЕДПЛЕЧЬЯ
- •28.3.1. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •28.3.2. ПОВРЕЖДЕНИЯ ЛОКТЕВОГО НЕРВА
- •28.3.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •28.4. МЕХАНИЧЕСКИЕ ПОВРЕЖДЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.4.2. ЛЕЧЕНИЕ БОЛЬНЫХ С ОБШИРНЫМИ ПОВРЕЖДЕНИЯМИ ЛАДОННОЙ ГРУППЫ МЫШЦ ПРЕДПЛЕЧЬЯ И ТОТАЛЬНЫМИ (СУБТОТАЛЬНЫМИ) НАРУШЕНИЯМИ ИХ СПОСОБНОСТИ К СОКРАЩЕНИЮ
- •28.5. ДИАФИЗАРНЫЕ ДЕФЕКТЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.5.3. ДЕФЕКТЫ ОБЕИХ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- •28.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ СОСУДОВ ПРЕДПЛЕЧЬЯ
- •28.6.1. ОСНОВНЫЕ ВИДЫ ПОВРЕЖДЕНИЙ МАГИСТРАЛЬНЫХ АРТЕРИЙ ПРЕДПЛЕЧЬЯ
- •28.6.3. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.6.5. ИШЕМИЧЕСКИЕ ПОРАЖЕНИЯ ПЕРЕДНЕЙ И ЗАДНЕЙ ГРУПП МЫШЦ ПРЕДПЛЕЧЬЯ
- •28.7. РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ ПРЕДПЛЕЧЬЯ
- •28.7.1. ПОКАЗАНИЯ К СОХРАНЯЮЩИМ ОПЕРАЦИЯМ ПРИ ОТЧЛЕНЕНИИ КОНЕЧНОСТЕЙ
- •28.7.2. ТЕХНИКА ОПЕРАЦИЙ
- •28.7.4. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •28.7.5. АМПУТАЦИИ И ПРОТЕЗИРОВАНИЕ НА УРОВНЕ ПРЕДПЛЕЧЬЯ
- •29.2. ОСНОВНЫЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ ТЯЖЕСТЬ КОНТРАКТУРЫ ЛОКТЕВОГО СУСТАВА
- •29.2.1. ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ КАПСУЛЫ ЛОКТЕВОГО СУСТАВА
- •29.2.2. РУБЦОВЫЕ ИЗМЕНЕНИЯ КОЖНОГО ПОКРОВА
- •29.2.3. ЗАРАСТАНИЕ ЛОКТЕВЫХ ЯМОК
- •29.2.4. ОБРАЗОВАНИЕ ПАРАОССАЛЬНЫХ оссификатов
- •29.2.5. ДЕФОРМАЦИЯ СУСТАВНЫХ ПОВЕРХНОСТЕЙ
- •29.3. ПРИНЦИПЫ И СОДЕРЖАНИЕ ОСНОВНЫХ ЭТАПОВ ОПЕРАЦИЙ ПРИ КОНТРАКТУРАХ ЛОКТЕВОГО СУСТАВА
- •29.3.1. ДОСТУПЫ ПРИ ОПЕРАЦИЯХ ПО ПОВОДУ КОНТРАКТУР ЛОКТЕВОГО СУСТАВА
- •29.3.2. ПЕРЕСАДКА КОЖНО-ФАСЦИАЛЬНЫХ ЛОСКУТОВ ПРИ ОБШИРНЫХ РУБЦОВЫХ ИЗМЕНЕНИЯХ КОЖИ
- •29.3.3. УДЛИНЕНИЕ (ПЛАСТИКА) СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •29.3.4. УСТРАНЕНИЕ ВНУТРИСУСТАВНЫХ МЕХАНИЧЕСКИХ ПРЕПЯТСТВИЙ
- •29.3.5. СОЗДАНИЕ ПОЛНОЦЕННОЙ БИОЛОГИЧЕСКОЙ СРЕДЫ В ОКОЛОСУСТАВНЫХ ТКАНЯХ
- •ПОВРЕЖДЕНИЯ ПЛЕЧА
- •30.1. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.1. ОТРЫВЫ СУХОЖИЛИЯ ДЛИННОЙ ГОЛОВКИ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.1.2. ПОВРЕЖДЕНИЯ ДИСТАЛЬНОГО СУХОЖИЛИЯ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.2.2. РАНЕНИЯ СРЕДИННОГО НЕРВА
- •30.2.3. РАНЕНИЯ ЛОКТЕВОГО НЕРВА
- •30.2.4. ПОВРЕЖДЕНИЯ ЛУЧЕВОГО НЕРВА
- •30.3.2. ТРАНСПОЗИЦИЯ ШИРОЧАЙШЕЙ МЫШЦЫ СПИНЫ НА ПЕРЕДНЮЮ ПОВЕРХНОСТЬ ПЛЕЧА
- •30.3.3. ТРАНСПОЗИЦИЯ СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА
- •30.3.4. ПЕРЕСАДКА БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ
- •30.3.5. СРАВНИТЕЛЬНАЯ ОЦЕНКА ВОЗМОЖНОСТЕЙ РАЗЛИЧНЫХ МЕТОДОВ ВОССТАНОВЛЕНИЯ АКТИВНОГО СГИБАНИЯ В ЛОКТЕВОМ СУСТАВЕ
- •30.4. ДЕФЕКТЫ МЯГКИХ ТКАНЕЙ ПЛЕЧА
- •30.5. ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.5.1. ДИАФИЗАРНЫЕ ДЕФЕКТЫ ПЛЕЧЕВОЙ КОСТИ
- •30.6. ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ АРТЕРИЙ НА УРОВНЕ ПЛЕЧА РЕПЛАНТАЦИОННАЯ ХИРУРГИЯ
- •30.6.1. НАРУШЕНИЯ ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ ПРИ ПОВРЕЖДЕНИЯХ ПЛЕЧЕВОЙ АРТЕРИИ
- •30.6.2. ТЕХНИКА НАЛОЖЕНИЯ ШВОВ (ПЛАСТИКИ) НА ПЛЕЧЕВУЮ АРТЕРИЮ
- •30.6.4. ОСОБЕННОСТИ ТЕХНИКИ СОХРАНЯЮЩИХ ОПЕРАЦИЙ НА УРОВНЕ ПЛЕЧА
- •30.6.5. РЕЗУЛЬТАТЫ СОХРАНЯЮЩИХ ОПЕРАЦИЙ
- •30.7. АМПУТАЦИИ ПЛЕЧА
- •30.7.2. УДЛИНЕНИЕ КОРОТКОЙ КУЛЬТИ ПЛЕЧА
- •30.8. ПРИВЫЧНЫЙ ВЫВИХ ПЛЕЧА
- •30.8.1. МЕХАНОГЕНЕЗ РАЗВИТИЯ ПРИВЫЧНОГО (ПЕРЕДНЕВНУТРЕННЕГО) ВЫВИХА ПЛЕЧА
- •30.8.2. ВЫБОР МЕТОДА ЛЕЧЕНИЯ
- •ПОВРЕЖДЕНИЯ БЕДРА
- •31.1. ПОВРЕЖДЕНИЯ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА
- •31.1.1. ОТРЫВЫ СУХОЖИЛЬНОГО РАСТЯЖЕНИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА ОТ ВЕРХНЕГО КРАЯ НАДКОЛЕННИКА
- •31.1.3. ОТРЫВЫ СУХОЖИЛИЯ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ БЕДРА У НИЖНЕГО ПОЛЮСА НАДКОЛЕННИКА ЛИБО ОТ БУГРИСТОСТИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •31.1.4. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •31.2. ПОВРЕЖДЕНИЯ НЕРВОВ БЕДРА
- •31.2.1. РАНЕНИЯ СЕДАЛИЩНОГО НЕРВА
- •31.2.2. РАНЕНИЯ БЕДРЕННОГО НЕРВА
- •31.2.3. РАНЕНИЯ ЗАПИРАТЕЛЬНОГО НЕРВА
- •31.3. ДЕФЕКТЫ МЫШЦ БЕДРА
- •31.3.3. КОНТУРНЫЙ ДЕФЕКТ БЕДРА
- •31.4. ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.4.1. ДЕФЕКТЫ СУСТАВНЫХ КОНЦОВ КОСТЕЙ
- •31.4.2. ДИАФИЗАРНЫЕ ДЕФЕКТЫ БЕДРЕННОЙ КОСТИ
- •31.5.1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •31.6.3. ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ ГОЛЕНИ И СТОПЫ ДЛЯ УДЛИНЕНИЯ И СОЗДАНИЯ ТОРЦЕВОЙ ОПОРОСПОСОБНОСТИ КУЛЬТИ БЕДРА
- •31.6.4. РЕКОНСТРУКТИВНАЯ АМПУТАЦИЯ БЕДРА ПО С. VAN NES
- •ПОВРЕЖДЕНИЯ И ДЕФЕКТЫ ТКАНЕЙ ГОЛЕНИ
- •32.1. ПОВРЕЖДЕНИЯ ПЯТОЧНОГО (АХИЛЛОВА) СУХОЖИЛИЯ
- •32.1.1. ЛЕЧЕНИЕ БОЛЬНЫХ С ПЕРВИЧНЫМИ ПОВРЕЖДЕНИЯМИ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.2. ЗАСТАРЕЛЫЕ ПОВРЕЖДЕНИЯ ПЯТОЧНОГО СУХОЖИЛИЯ
- •32.1.3. ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ: ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •32.2.3. ВЫБОР МЕТОДА ПЛАСТИКИ И ДОНОРСКОГО ИСТОЧНИКА В ЗАВИСИМОСТИ ОТ РАСПОЛОЖЕНИЯ ДЕФЕКТА МЯГКИХ ТКАНЕЙ
- •32.3. ПОВРЕЖДЕНИЯ КРУПНЫХ МНОГОПУЧКОВЫХ НЕРВОВ НА УРОВНЕ ГОЛЕНИ
- •32.3.1. ПОВРЕЖДЕНИЯ БОЛЬШЕБЕРЦОВОГО НЕРВА
- •32.3.2. ПОВРЕЖДЕНИЯ МАЛОБЕРЦОВОГО НЕРВА
- •32.4. ЛЕЧЕНИЕ БОЛЬНЫХ С ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ*
- •32.4.1. ОСОБЕННОСТИ СТРОЕНИЯ ГОЛЕНИ И ПАТОГЕНЕЗ ПОСТТРАВМАТИЧЕСКОГО ОСТЕОМИЕЛИТА БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.2. КЛАССИФИКАЦИЯ ДЕФЕКТОВ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.3. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ БЕЗ ЗНАЧИТЕЛЬНОГО НАРУШЕНИЯ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.4. ЛЕЧЕНИЕ БОЛЬНЫХ С КРАЕВЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ ПРИ ЗНАЧИТЕЛЬНОМ СНИЖЕНИИ ЕЕ МЕХАНИЧЕСКОЙ ПРОЧНОСТИ
- •32.4.5. ЛЕЧЕНИЕ БОЛЬНЫХ С ЦИРКУЛЯРНЫМИ ДЕФЕКТАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.4.9. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
- •32.4.11. ПЕРЕСАДКА КРОВОСНАБЖАЕМЫХ КОМПЛЕКСОВ ТКАНЕЙ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ЛОЖНЫМИ СУСТАВАМИ БОЛЬШЕБЕРЦОВОЙ КОСТИ
- •32.5. РЕПЛАНТАЦИЯ И АМПУТАЦИЯ НИЖНИХ КОНЕЧНОСТЕЙ НА УРОВНЕ ГОЛЕНИ
- •ПЛАСТИКА ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.2. ОБЩИЕ ПРИНЦИПЫ ВЫБОРА МЕТОДА ПЛАСТИКИ ПОСТТРАВМАТИЧЕСКИХ ДЕФЕКТОВ ТКАНЕЙ СТОПЫ
- •33.4. ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ ПЕРЕСАДКИ СЛОЖНЫХ ЛОСКУТОВ ПРИ ДЕФЕКТАХ ТКАНЕЙ СТОПЫ
- •33.4.2. ПЕРЕСАДКА ОСТРОВКОВЫХ ЛОСКУТОВ
- •33.4.3. ПЕРЕСАДКА СВОБОДНЫХ СЛОЖНЫХ ЛОСКУТОВ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ
- •34.2. ИСТОРИЯ РАЗВИТИЯ ЭСТЕТИЧЕСКОЙ ХИРУРГИИ
- •34.3. РОЛЬ ВНЕШНОСТИ В ЖИЗНИ ЧЕЛОВЕКА
- •34.7. ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
- •ОМОЛАЖИВАЮЩИЕ ОПЕРАЦИИ НА ЛИЦЕ*
- •35.1. НЕКОТОРЫЕ ОСОБЕННОСТИ АНАТОМИИ ТКАНЕЙ ЛИЦА
- •35.1.1. КРОВОСНАБЖЕНИЕ
- •35.1.2. МЫШЦЫ
- •35.1.3. ИННЕРВАЦИЯ
- •35.2.1. СТАРЕНИЕ КОЖИ ЛИЦА
- •35.2.2. СТАРЕНИЕ ЖИРОВОГО СЛОЯ
- •35.2.3. МЫШЦЫ ЛИЦА И СТАРЕНИЕ
- •35.2.4. КОСТИ
- •35.3. ПОДТЯЖКА КОЖИ ЛИЦА
- •35.3.1. ИСТОРИЯ
- •35.3.2. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
- •35.3.3. ТЕХНИКА ОПЕРАЦИИ
- •35.3.4. ВМЕШАТЕЛЬСТВА НА ПОВЕРХНОСТНОЙ МЫШЕЧНО-ФАСЦИАЛЬНОЙ СИСТЕМЕ
- •35.3.5. СУБМЕНТАЛЬНАЯ ПЛАСТИКА
- •35.3.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •35.3.7. ОСЛОЖНЕНИЯ
- •35.3.8. ЯТРОГЕННЫЕ ПОВРЕЖДЕНИЯ НЕРВОВ
- •35.3.9. ОЦЕНКА РЕЗУЛЬТАТОВ
- •35.4.1. ИСТОРИЯ И ПОКАЗАНИЯ К ОПЕРАЦИИ
- •35.4.4. РЕЗУЛЬТАТЫ
- •35.5. БЛЕФАРОПЛАСТИКА
- •35.5.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •35.5.4. ОСЛОЖНЕНИЯ
- •РИНОПЛАСТИКА
- •36.1.2. ПОКРОВНЫЕ ТКАНИ
- •36.1.4. ОСНОВАНИЕ НОСА
- •36.1.5. КОСТНО-ХРЯЩЕВОЙ СВОД НОСА
- •36.1.6. НОСОВАЯ ПЕРЕГОРОДКА
- •36.1.1. ОБЩАЯ ХАРАКТЕРИСТИКА
- •36.2. ПЛАНИРОВАНИЕ РИНОПЛАСТИКИ
- •36.2.1. ОПРЕДЕЛЕНИЕ ЦЕЛЕЙ ПАЦИЕНТА
- •36.2.2. ЭСТЕТИЧЕСКИЙ И АНАТОМИЧЕСКИЙ АНАЛИЗ
- •36.3.1. ЗАКРЫТЫЕ ДОСТУПЫ
- •36.3.2. ОТКРЫТЫЕ ДОСТУПЫ
- •36.4. ПОСЛЕДОВАТЕЛЬНОСТЬ ОСНОВНЫХ ЭТАПОВ РИНОПЛАСТИКИ
- •36.5. ХИРУРГИЯ КОНЧИКА НОСА
- •36.5.2. ОСНОВНОЙ ПРИНЦИП РЕКОНСТРУКЦИИ КОНЧИКА НОСА И ВИДЫ ОПЕРАЦИЙ
- •36.5.5. ИЗМЕНЕНИЕ РОТАЦИИ КОНЧИКА НОСА
- •36.6.1. ВАРИАНТЫ РАСПОЛОЖЕНИЯ СПИНКИ НОСА И ВЫБОР ДОСТУПА ПРИ КОРРИГИРУЮЩИХ ОПЕРАЦИЯХ
- •36.6.2. КОРРЕКЦИЯ ВЫСОКОЙ СПИНКИ НОСА
- •36.6.3. СПИНКА НОСА С ИЗМЕНЕННЫМ НАКЛОНОМ
- •36.6.4. НИЗКАЯ СПИНКА НОСА
- •36.6.5. ШИРОКАЯ СПИНКА НОСА
- •36.6.6. УЗКАЯ СПИНКА НОСА
- •36.6.7. БОКОВЫЕ ИСКРИВЛЕНИЯ СПИНКИ НОСА
- •36.6.8. ДРЕНИРОВАНИЕ ПРИ ОПЕРАЦИЯХ НА СПИНКЕ НОСА
- •36.7. ХИРУРГИЯ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.1. ОСНОВНЫЕ ВИДЫ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.2. ДОСТУПЫ И ВИДЫ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.7.3. КОРРЕКЦИЯ ДЕФОРМАЦИЙ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.7.4. ЗАВЕРШЕНИЕ ОПЕРАЦИЙ НА НОСОВОЙ ПЕРЕГОРОДКЕ
- •36.8. ОСНОВАНИЕ НОСА
- •36.8.1. ЭСТЕТИЧЕСКИЕ ХАРАКТЕРИСТИКИ ОСНОВАНИЯ НОСА
- •36.8.2. КОЖНАЯ ЧАСТЬ НОСОВОЙ ПЕРЕГОРОДКИ
- •36.8.3. КРЫЛЬЯ НОСА
- •36.10. ОЦЕНКА РЕЗУЛЬТАТОВ РИНОПЛАСТИКИ
- •ЭСТЕТИЧЕСКАЯ ХИРУРГИЯ МОЛОЧНЫХ ЖЕЛЕЗ*
- •37.1. АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
- •37.1.1. СТРОЕНИЕ
- •37.1.2. КРОВОСНАБЖЕНИЕ
- •37.1.3. ЛИМФАТИЧЕСКАЯ СИСТЕМА
- •37.1.4. ИННЕРВАЦИЯ
- •37.1.5. ФОРМА И РАЗМЕРЫ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2. УВЕЛИЧИВАЮЩАЯ МАММОПЛАСТИКА
- •37.2.1.ИСТОРИЯ РАЗВИТИЯ МЕТОДОВ УВЕЛИЧЕНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.2.2. ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
- •37.2.4. ВИДЫ ИМПЛАНТАТОВ
- •37.2.5. ТЕХНИКА ОПЕРАЦИИ
- •37.2.6. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •37.2.7. ОСЛОЖНЕНИЯ
- •37.2.8. КАПСУЛЯРНАЯ КОНТРАКТУРА
- •37.3. РЕДУКЦИОННАЯ МАММОПЛАСТИКА
- •37.3.1. ИСТОРИЯ
- •37.3.2. КЛАССИФИКАЦИЯ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.4. ПЛАНИРОВАНИЕ ОПЕРАЦИИ
- •37.3.6. ОПЕРАЦИИ ПРИ НЕЗНАЧИТЕЛЬНОЙ И СРЕДНЕЙ СТЕПЕНИ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.7. ОПЕРАЦИИ ПРИ ВЫРАЖЕННОЙ ГИПЕРТРОФИИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.3.8. ОПЕРАЦИИ ПРИ ГИГАНТОМАСТИИ
- •37.3.9. ДРУГИЕ ВИДЫ УМЕНЬШАЮЩЕЙ МАММОПЛАСТИКИ
- •37.3.10. ОСЛОЖНЕНИЯ ПОСЛЕ РЕДУКЦИОННОЙ МАММОПЛАСТИКИ
- •37.4. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ (МАСТОПЕКСИЯ)
- •37.4.1. ИСТОРИЯ
- •37.4.4. ОПЕРАЦИИ ПОДТЯЖКИ МОЛОЧНЫХ ЖЕЛЕЗ
- •37.5. ОПЕРАЦИИ ПРИ ДЕФОРМАЦИЯХ СОСКОВО-АРЕОЛЯРНОГО КОМПЛЕКСА
- •37.5.1. ВТЯНУТЫЙ СОСОК
- •37.5.2. ГИПЕРТРОФИРОВАННЫЙ СОСОК
- •37.5.3. ДЕФОРМАЦИЯ АРЕОЛЫ
- •ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ (абдоминопластика) *
- •38.1. ИСТОРИЯ
- •38.2.1. ПОВЕРХНОСТНЫЙ СЛОЙ МЯГКИХ ТКАНЕЙ
- •38.2.2. МЫШЕЧНО-АПОНЕВРОТИЧЕСКИЙ СЛОЙ
- •38.4. ПЕРВИЧНЫЙ ОСМОТР ПАЦИЕНТОВ
- •38.5.4. ОПТИМАЛЬНЫЙ ДОСТУП
- •38.5.5. РАЦИОНАЛЬНАЯ ОТСЛОЙКА КОЖНО-ЖИРОВОГО ЛОСКУТА
- •38.5.6. ПЛАСТИКА МЫШЕЧНО-АПОНЕВРОТИЧЕСКОГО СЛОЯ
- •38.5.8. УДАЛЕНИЕ ИЗБЫТКА МЯГКИХ ТКАНЕЙ ЛОСКУТА И УШИВАНИЕ РАНЫ
- •38.5.9. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
- •38.6. КЛАССИЧЕСКАЯ АБДОМИНОПЛАСТИКА
- •38.6.1. РАЗМЕТКА ОПЕРАЦИОННОГО ПОЛЯ
- •38.6.2. ТЕХНИКА ОПЕРАЦИИ
- •38.7. НАПРЯЖЕННО-БОКОВАЯ АБДОМИНОПЛАСТИКА
- •38.7.1. ОБОСНОВАНИЕ И ТЕХНИКА ОПЕРАЦИИ
- •38.7.2. ПОКАЗАНИЯ К ОПЕРАЦИИ
- •38.7.3. ХИРУРГИЧЕСКАЯ ТЕХНИКА
- •38.8. ВЕРТИКАЛЬНАЯ АБДОМИНОПЛАСТИКА
- •38.8.2. ТЕХНИКА ОПЕРАЦИИ
- •38.9. ОСОБЕННОСТИ АБДОМИНОПЛАСТИКИ ПРИ НАЛИЧИИ РУБЦОВ НА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКЕ
- •38.10. СОЧЕТАНИЕ АБДОМИНОПЛАСТИКИ И ЛИПОСАКЦИИ
- •38.10.1. ВАРИАНТЫ ЛИПОСАКЦИИ И ИХ ВЛИЯНИЕ НА РЕЗУЛЬТАТЫ АБДОМИНОПЛАСТИКИ
- •38.10.2. ПРЕДВАРИТЕЛЬНАЯ ЛИПОСАКЦИЯ
- •38.10.3. ЛИПОСАКЦИЯ В ХОДЕ АБДОМИНОПЛАСТИКИ
- •38.10.4. ЛИПОСАКЦИЯ ПОСЛЕ АБДОМИНОПЛАСТИКИ
- •38.11.1. ОБЩИЕ ОСЛОЖНЕНИЯ
- •38.11.2. МЕСТНЫЕ ОСЛОЖНЕНИЯ
- •ЛИПОСАКЦИЯ*
- •39.1. ИСТОРИЯ РАЗВИТИЯ МЕТОДА
- •39.2. ТЕРМИНЫ
- •39.3.2. ВИДЫ И ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.3.3. ЛОКАЛЬНЫЕ ФОРМЫ ЖИРОВЫХ ОТЛОЖЕНИЙ
- •39.4. ПОКАЗАНИЯ К ЛИПОСАКЦИИ
- •39.5. ТЕХНИКА ЛИПОСАКЦИИ
- •39.6. ОБЪЕМ ЛИПОСАКЦИИ
- •39.7. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- •39.8. ОСЛОЖНЕНИЯ ЛИПОСАКЦИИ
- •39.9. ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАЦИИ
- •КОРРЕКЦИЯ КОЖНЫХ РУБЦОВ*
- •40.1. КЛАССИФИКАЦИЯ РУБЦОВ
- •40.1.1. ТИПЫ КОЖНЫХ РУБЦОВ
- •40.1.2. ФОРМА КОЖНЫХ РУБЦОВ
- •40.1.3. ЧУВСТВИТЕЛЬНОСТЬ КОЖНЫХ РУБЦОВ
- •40.1.4. ВЛИЯНИЕ КОЖНЫХ РУБЦОВ НА ФУНКЦИЮ
- •40.2.1. ПОДТЯЖКА КОЖИ ЛИЦА И ЛБА
- •40.2.2. ПЛАСТИКА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- •40.2.3. ПОДТЯЖКА МОЛОЧНЫХ ЖЕЛЕЗ
- •40.2.4. ЛИПОСАКЦИЯ
- •40.3. КОРРЕКЦИЯ РУБЦОВ
- •40.3.1. УДЛИНЕНИЕ РУБЦОВ
- •40.3.2. ИССЕЧЕНИЕ РУБЦОВ
- •40.4. КОРРЕКЦИЯ КЕЛОИДНЫХ РУБЦОВ
- •40.4.1. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- •АНЕСТЕЗИЯ В ЭСТЕТИЧЕСКОЙ ХИРУРГИИ*
- •41.1. МЕСТНАЯ ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
- •41.2. ВНУТРИВЕННОЕ ВВЕДЕНИЕ СЕДАТИВНЫХ СРЕДСТВ
- •41.3. ОБЩАЯ АНЕСТЕЗИЯ
- •41.4. ИСПОЛЬЗОВАНИЕ АДРЕНАЛИНСОДЕРЖАЩИХ РАСТВОРОВ
- •ДОКУМЕНТАЛЬНОЕ ОФОРМЛЕНИЕ СОГЛАСИЯ ПАЦИЕНТА НА ОПЕРАЦИЮ
- •42.1.4. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ УШНЫХ РАКОВИН
- •42.1.5. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ПЛАСТИКИ НОСА
- •42.1.10. СОГЛАСИЕ ПАЦИЕНТА НА ОПЕРАЦИЮ ЛИПОСАКЦИИ
КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА |
233 |
24.2.ПАХОВЫЕ ЛОСКУТЫ
24.2.1.ЛОСКУТЫ ИЗ БАССЕЙНА ПОВЕРХНОСТНОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
Микрохирургическая анатомия. Артерии.
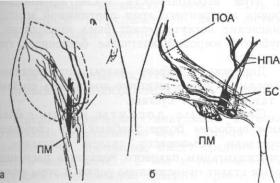
Поверхностная огибающая подвздошную кость артерия (ПОА) является прямой кожной артерией и в 48% случаев начинается от бедренной артерии общим стволом с нижней надчревной поверхностной артерией (НПА). Раздельное начало этих сосудов отмечено в 17% наблюдений, а у 35% людей НПА отсутствует [18] (рис. 24.2.1). Длина сосудистой ножки колеблется в пределах 2—4 см.
В 17% наблюдений обе артерии отходят от ветвей бедренной артерии.
Средний диаметр ПОА — 1,4 мм (от 0,8 до 3 мм). Он превышает 1 мм в 87% случаев, равен 1 мм в 11% и меньше 1 мм — в 2% наблюдений [18].
ПОА всегда начинается в пределах 5 см ниже паховой связки и почти сразу делится на две ветви: поверхностную и глубокую. Поверхностная ветвь существует в 86% случаев, имеет наружный диаметр около 0,8 мм и, проходя около 55 мм в глубоком слое, пенетрирует фасцию. Точка выхода ветви в поверхностный слой расположена в круге радиусом 15 мм, центр которого находится на 15 мм латеральнее и на 10 мм дистальнее места начала бедренной артерии [3]. Сектор, в котором проходит сосуд, распространяется на 10 мм выше и ниже передней верхней подвздошной ости от точки, расположенной на 15 мм ниже места начала бедренной артерии. Данный сосуд снабжает кожу латеральной части паховой области и уходит на 10 см выше передней верхней подвздошной ости [3].
Глубокая ветвь ПОА постоянна, ее диаметр — 1 мм. Сосуд идет под глубокой фасцией в пределах сектора, ось которого проходит па-
Рис. 24.2.1. Границы пахового лоскута (а) и схема его сосудистого снабжения при раздельном отхождении ПОА и НПА (б).
Пунктир — границы лоскута; ПОА — поверхностная огибающая подвздошную кость артерия; НПА — нижняя поверхностная надчревная артерия; БС — бедренные сосуды; ПМ — портняжная мышца.
раллельно и на 15 мм ниже паховой связки. Границы сектора расположены на 19 мм выше и ниже осевой линии. Место выхода артерии через глубокую фасцию лежит в пределах круга радиусом 15 мм, центр которого находится на 20 мм дистальнее передней верхней подвздошной ости. После пенетрации глубокой фасции артерия идет латерально и вниз к ягодичной области [3].
Конечные разветвления глубокой ветви ПОА анастомозируют с сосудами надкостницы подвздошного гребня и конечными ветвями глубокой огибающей подвздошную кость артерии. Это явилось основанием для использования кожно-костных паховых лоскутов, базирующихся на ПОА [17]. Несмотря на множество клинических доказательств такой возможности [2, 20 и др.], анатомические исследования свидетельствуют о том, что далеко не всегда ПОА способна обеспечить достаточное питание подвздошного гребня [4, 17]. Вот почему при пересадке значительных участков кости хирурги предпочитают использовать (изолированно или дополнительно) глубокие огибающие подвздошную кость сосуды, имеющие большие калибр и длину сосудистой ножки (см. раздел 24.2.2).
Вены. Венозный дренаж пахового лоскута осуществляется через анатомически постоянную поверхностную нижнюю надчревную подкожную вену, а также через более изменчивую поверхностную вену, огибающую подвздошную кость. Последняя у места впадения имеет наружный диаметр около 2 мм [18].
Иногда число вен может быть большим. Они могут соединяться в один общий ствол калибром 3—6 мм [18]. Сосуды впадают в луковицу большой подкожной вены. У пациентов с тонким слоем подкожной клетчатки подкожные вены могут быть хорошо видны и их легко разметить до операции.
Глубокая венозная система представлена парными сопутствующими артериям венами диаметром около 1 мм. Проходя параллельно артериям, они соединяются вместе и впадают в бедренную вену по ее глубокой поверхности.
Нервы. Кожа в бассейне пахового лоскута иннервируется из нескольких источников и не имеет кожного нерва, который можно было бы использовать для направленной реиннервации пересаженного комплекса тканей.
Общая характеристика. Центральная ось лоскута проходит от передней верхней подвздошной ости к точке, расположенной по ходу бедренной артерии на 2,5 см ниже паховой связки [9]. Медиальная граница комплекса тканей проходит над бедренными сосудами, и ей может быть придана S-образная форма, чтобы краниальный отдел трансплантата включал и нижние надчревные сосуды, а бедренный пучок остался защищенным [1, 18]. Нижний край лоскута должен располагаться по крайней мере на 5 см ниже паховой связки и парал-
234 |
МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ И ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ |
лельно ей. Размеры комплекса тканей могут колебаться от 8хб см до 25x40 см [7, 10].
К преимуществам лоскута относят его значительную величину, возможность включения в трансплантат подвздошного гребня, а также выгодное в косметическом плане расположение рубца в донорской области при зашивании раны «в линию». Последнее, как правило, возможно при ширине лоскута, не превышающей 15 см [16].
В то же время паховый лоскут, базирующийся на поверхностной системе огибающих подвздошную кость сосудов, имеет существенные недостатки. К ним прежде всего относятся малый диаметр питающих сосудов и сложность их топографии при минимальной длине сосудистой ножки (2—4 см). В связи с этим выделение пахового лоскута технически сложно.
Кроме того, у тучных пациентов лоскут имеет весьма неравномерную толщину. Внутренний край комплекса тканей всегда значительно толще, что весьма нежелательно при пересадке тканей на кисть или стопу. В последующем это может потребовать операции истончения пересаженных тканей. Наконец, возможна только спонтанная реиннервация пахового лоскута за счет врастания в него нервных волокон со стороны воспринимающего ложа.
Взятие и варианты пересадки лоскута.
Техника выделения пахового лоскута зависит |
|
от варианта его |
применения. |
Монолоскуты. |
Н е с в о б о д н а я п е р е с а д - |
ка. В связи с особенностями микрососудистой анатомии паховый лоскут на ПОА чаще всего применяют в несвободном варианте для пластики дефектов тканей кисти. Размеры лоскута должны быть такими, чтобы питающая ножка имела достаточную длину. При этом условии движения туловища и донорского сегмента (а это чаще всего кисть) не приводят к опасному натяжению тканей и нарушению кровоснабжения комплекса тканей.
Паховый лоскут на ножке также может быть использован для реконструкции влагалища, полового члена (в кожно-костном варианте) и пластики дефектов тканей промежности [14].
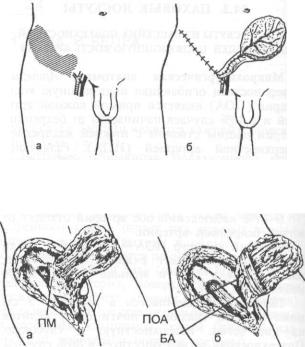
В самом простом случае ножка пахового лоскута остается открытой в течение всего периода, необходимого для его приживления в воспринимающем ложе. Для сокращения продолжительности этого периода может быть использован метод Y. Sumi и соавт. (1986) [15]. При этом питающая ножка должна быть достаточно длинной и иметь циркулярное кожное покрытие. Для этого при планировании формы ножки у ее основания должен быть создан дополнительный отрог кожи с клетчаткой, который после выделения комплекса тканей позволяет циркулярно закрыть основание ножки (рис. 24.2.2).
Ширина ножки должна определяться толщиной подкожной жировой клетчатки с таким
Рис. 24.2.2. Схема формирования (а) и выделения (б) пахового лоскута на ножке (на основе ПОА).
Рис. 24.2.3. Этапы формирования пахового лоскута (в бассейне ПОА).
а — рассечение передней стенки влагалища портняжной мышцы (ПМ); б — включение участка глубокой фасции в лоскут; БА — бедренная артерия.
расчетом, чтобы сформированный стебель не перетягивался кожными швами.
Выделение комплекса тканей начинают с периферии и заканчивают, не доходя 5—4 см до бедренного сосудистого пучка. Этому может предшествовать определение расположения артерий с помощью допплеровского флоуметра. Для сохранения питающих лоскут сосудов исключительно важно включить в него глубокую фасцию начиная с уровня наружного края портняжной мышцы, так как сосудистый пучок располагается сразу над фасцией (рис. 24.2.3, б). При необходимости после прохождения уровня внутреннего края портняжной мышцы выделение лоскута может быть продолжено в глубокой жировой клетчатке бедренного треугольника.
Донорский дефект закрывают первично. Иногда для этого нижнюю конечность сгибают
втазобедренном суставе.
Св о б о д н ы е лоскуты . В связи с большим выбором более удобных для свободной пересадки комплексов тканей показания к трансплантации пахового лоскута в настоящее время ставят относительно редко. В этом случае
вих основе чаще всего лежат косметические соображения (скрытый донорский дефект) при лечении молодых женщин и детей. При пересадке лоскута на кисть или предплечье его формируют на противоположной стороне тела для того, чтобы при неудачной пересадке можно
КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА
было перейти на несвободный паховый лоскут с интактной стороны.
Выделение свободного пахового лоскута начинают с ревизии из медиального доступа питающих лоскут сосудов. При этом в области овальной ямки выделяют бедренные сосуды, продвигаясь от периферии к паховой связке и сохраняя ветви, идущие к лоскуту. После идентификации сосудистой ножки лоскут выделяют от периферии к центру по тем же правилам. При пересадке кожно-костных лоскутов в них включают подвздошный гребень в его переднем отделе, сохраняя сосудистые связи между костью и кожным лоскутом и оставляя интактной переднюю верхнюю подвздошную ость.
После взятия крупных трансплантатов обнаженный бедренный сосудисто-нервный пучок может быть закрыт путем перемещения портняжной мышцы после ее отсечения от точки начала.
Полилоскуты. В 48% случаев, когда ПОА и НПА отходят от бедренной артерии одним стволом, на них могут быть выкроены отдельные кожно-фасциальные лоскуты. В то же время эта возможность является скорее теоретической, так как на практике данный вариант пересадки вряд ли может конкурировать по понятным причинам с пересадкой лоскутов из других анатомических областей.
Мегалоскуты. Описана пересадка грудоспин- но-пахового мегалоскута для закрытия обширных дефектов тканей верхней и нижней конечностей [5]. При сохранении его краниальной сосудистой ножки (грудоспинные сосуды) лоскут может быть ротирован на верхнюю конечность. При этом сосуды, питающие паховую часть лоскута, анастомозируют с сосудами реципиентного ложа. Комплекс тканей может быть ротирован и в каудальном направлении на паховой сосудистой ножке, а его дистальная часть ревасуляризована через грудоспинные сосуды (см. рис. 22.2.10 на стр. 214). Данный мегалоскут может быть и мостовидным и использован для пластики дефектов верхней конечности [8].
24.2.2. ПАХОВЫЕ ЛОСКУТЫ НА ГЛУБОКОЙ ОГИБАЮЩЕЙ ПОДВЗДОШНУЮ КОСТЬ АРТЕРИИ
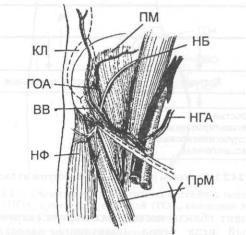
Микрохирургическая анатомия. Глубокая огибающая подвздошную кость артерия (ГОА) анатомически постоянна, имеет средний диаметр в месте начала 2 мм и начинается от наружной подвздошной артерии примерно на 1 см выше паховой связки. Иногда она может начинаться и от бедренной артерии сразу ниже паховой связки. Артерия проходит через фиброзный тоннель, образованный поперечной фасцией, подвздошной фасцией и паховой связкой.
235
Рис. 24.2.4. Схема расположения глубокой огибающей подвздошную кость артерии и ее восходящей ветви.
КЛ — кожная часть лоскута (пунктир); ГОА — глубокая огибающая подвздошную кость артерия; ВВ — восходящая ветвь ГОА; НФ — напрягатель широкой фасции бедра; ПМ — подвздошная мышца; НБ — наружный кожный нерв бедра; НГА — нижняя глубокая надчревная артерия; ПрМ — портняжная мышца.
В 80% случаев ГОА отдает наиболее важную из своих ветвей — восходящую артерию. Последняя в 65% случаев отходит примерно в 1 см от передней верхней подвздошной ости, направляется к внутреннему краю подвздошного гребня и располагается между поперечной брюшной и внутренней косой мышцами, питая их (рис. 24.2.4). У 15% людей восходящая артерия начинается ближе к месту отхождения ГОА, иногда в самом начале сосудистой ножки. В этом случае ее ось и ось ГОА могут совпадать.
Восходящая артерия может быть использована для формирования дополнительных лоскутов из внутренней косой мышцы живота. При отсутствии этой артерии (20% случаев) питание внутренней косой мышцы может быть обеспечено ветвями ГОА, однако выделяемый мышечный лоскут является при этом неотъемлемой частью костно-мышечного монолоскута.
Сосудистая ножка проходит на протяжении 8—9 см по внутренней поверхности подвздошного гребня в пределах 2,5 см от его внутреннего края. Она располагается на покрывающей подвздошную мышцу фасции и отдает ряд ветвей к надкостнице, а также 3—4 перфорирующие ветви длиной до 2 см, которые восходят к поверхности кожи. Последние способны питать небольшие по размерам кожные лоскуты над гребнем, которые должны быть все же относительно велики, чтобы включать в себя достаточное количество питающих сосудов [16]. Сопутствующие артериям вены имеют диаметр около 3 мм в месте их впадения в наружную подвздошную вену (1 см выше уровня отхождения артерии).
Важно отметить, что вблизи передней верхней подвздошной ости ГОА пересекает или
236 |
МИКРОХИРУРГИЧЕСКАЯ АНАТОМИЯ И ПЕРЕСАДКА КОМПЛЕКСОВ ТКАНЕЙ |
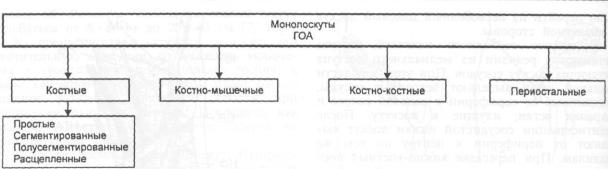
Схема 24.2.1. Варианты пересадки монолоскутов из бассейна ГОА.
проходит вблизи нескольких нервов (наружный |
соединяется с глубокой нижней надчревной |
||||||||||||||
кожный нерв бедра, подвздошно-паховый и |
веной. |
|
|
|
|
|
|
|
|
||||||
подвздошно-подчревный нервы), которые легко |
На уровне передней верхней подвздошной |
||||||||||||||
повредить |
при |
выделении лоскута. |
|
ости питающий сосудистый пучок пересекается |
|||||||||||
Виды, варианты пересадки и техника взятия |
с наружным кожным нервом бедра, который |
||||||||||||||
лоскутов. Основное предназначение лоскутов из |
может |
располагаться |
между |
комитантными |
|||||||||||
бассейна |
ГОА — пересадка |
фрагментов |
под- |
венами и должен быть сохранен. |
|
|
|||||||||
вздошной кости. Несмотря на другие источники |
Костную часть лоскута выделяют с по- |
||||||||||||||
питания переднего отдела крыла подвздошной |
мощью осциллирующей пилы и долота с |
||||||||||||||
кости (ветви латеральной огибающей бедро |
предварительным отделением мышц, прикреп- |
||||||||||||||
артерии, конечные разветвления переднелате- |
ляющихся к забираемому участку со стороны |
||||||||||||||
ральных ветвей верхней ягодичной артерии), |
наружной поверхности |
кости. |
|
|
|
||||||||||
ГОА |
является |
доминирующим |
источником |
При закрытии раны особое внимание |
|||||||||||
питания этого важного донорского источника |
уделяют ее послойному укреплению и пред- |
||||||||||||||
губчатой |
кости. |
|
|
|
|
упреждению ослабления места входа в пахо- |
|||||||||
Подвздошная кость является бикортикаль- |
вый канал. |
|
|
|
|
|
|
|
|||||||
ной костью с утолщенным гребнем и имеет |
В зависимости от целей операции костная |
||||||||||||||
искривленную форму. Длина участка между |
часть комплекса тканей может быть использо- |
||||||||||||||
передней верхней и задней верхней остями |
вана в нескольких модификациях (схема 24.2.1, |
||||||||||||||
составляет у взрослых мужчин |
около 14 |
см. |
рис. 24.2.5). |
|
|
|
|
|
|
|
|||||
В зависимости от вида и варианта пересадки |
П р о с т ы е к о с т н ы е |
лоскуты. Вклю- |
|||||||||||||
лоскутов меняется и техника их выделения. |
чают участок подвздошного гребня (рис. 24.2.5, |
||||||||||||||
Монолоскуты. К о с т н ы е |
лоскуты . В за- |
а). В связи с тем, что |
взятие значительных |
||||||||||||
висимости от потребностей возможно приме- |
по величине фрагментов кости создает угрозу |
||||||||||||||
нение разнообразных вариантов формирования |
образования грыж в послеоперационном пери- |
||||||||||||||
костных лоскутов из бассейна ГОА. При их |
оде, возможно взятие фрагмента кости в виде |
||||||||||||||
взятии разрез осуществляют от лобкового |
«окна» в крыле с сохранением гребня. Размеры |
||||||||||||||
бугорка по ходу паховой связки и далее |
крыла |
позволяют формировать |
разнообразные |
||||||||||||
латерально вдоль подвздошного гребня. При |
по форме фрагменты кости, что может быть |
||||||||||||||
этом необходимо идентифицировать и отвести |
использовано при пластике дефектов угла |
||||||||||||||
кнутри семявыносящий проток или круглую |
нижней челюсти. |
|
|
|
|
|
|
||||||||
связку |
матки. |
|
|
|
|
П о л у с е г м е н т и р о в а н н ы е |
лоскуты |
||||||||
Поверхностную фасцию разделяют по ходу |
(рис. 24.2.5, б) отличаются от сегментирован- |
||||||||||||||
ее волокон. Следующий слой — наружную косую |
ных тем, что хирург рассекает только наружную |
||||||||||||||
мышцу — определяют в латеральной части раны |
кортикальную пластинку и губчатую кость. |
||||||||||||||
и рассекают на всем протяжении участка взятия |
Сохранение |
внутреннего |
кортикального |
слоя |
|||||||||||
костного |
фрагмента. |
|
|
|
значительно |
облегчает |
|
выполнение данного |
|||||||
Сразу кнутри от подвздошного гребня разрез |
этапа операции и повышает его безопасность, |
||||||||||||||
проводят через прилегающие к кости волокна |
а эластичность сохранившейся кости позволяет |
||||||||||||||
внутренней косой и поперечной мышц, остав- |
ее легко моделировать |
[13]. |
|
|
|
|
|||||||||
ляя около 1 см тканей между гребнем и линией |
С е г м е н т и р о в а н н ы е |
к о с т н ы е |
лос- |
||||||||||||
разреза. |
|
|
|
|
|
куты |
(рис. 24.2.5, в) |
формируют в |
интересах |
||||||
В рыхлой клетчатке сразу под паховой |
увеличения их кривизны при пластике нижней |
||||||||||||||
связкой находят глубокий огибающий под- |
челюсти. Для этого взятый костный фрагмент |
||||||||||||||
вздошную кость пучок и выделяют его до места |
пересекают в размеченных местах, сохраняя |
||||||||||||||
отхождения сосудов. Непосредственно вблизи |
надкостницу и непрерывность питающих сосу- |
||||||||||||||
места впадения в подвздошную вену вена пучка |
дов [6] |
|
|
|
|
|
|
|
|
||||||
КОМПЛЕКСЫ ТКАНЕЙ ТАЗА И БЕДРА
Рис. 24.2.5. Схема вариантов формирования костных лоскутов в бассейне ГОА.
а — простые; 6 — полусегментированые; в — сегментированные; г
— расщепление; ГОА — глубокая огибающая подвздошную кость артерия; ПК — крыло подвздошной кости (поперечный срез).
Расщепленные л о с к у т ы (рис. 24.2.5, г) формируют путем включения в трансплантат только внутренней кортикальной пластинки крыла подвздошной кости вместе с губчатой костью. Сохранение наружного кортикального слоя предупреждает возникновение грыж и сохраняет место прикрепления мышц. Размеры такого лоскута могут достигать 10 * 5 см [13]
После взятия костных лоскутов при закрытии донорского дефекта особое внимание уделяют укреплению передней брюшной стенки для предотвращения образования послеоперационных грыж. Так, апоневроз поперечной и внутренней косой мышц живота подшивают к подвздошной мышце. Апоневроз наружной косой мышцы фиксируют нерассасывающимися швами к подвздошной кости, в которой для этого формируют специальные каналы [11]. Значительные по размерам дефекты кости могут быть замещены металлической сеткой (как при краниопластике) или сеткой из полимерных материалов.
Костно - мышечные м о н о л о с к у т ы формируют путем дополнительного включения в комплекс тканей участков прилегающих мышц, питающихся мелкими ветвями ГОА.
К о ж н о - к о с т н ы е м о н о л о с к у т ы . Многими хирургами доказано, что конечные ветви ГОА способны обеспечить достаточное питание кожного лоскута, покрывающего подвздошный гребень. Его топография отличается от бассейна ПОА, а осью является прямая линия между лобковым бугорком и углом лопатки (рис. 24.2.6). Медиальный край кожного лоскута должен располагаться вблизи передней верхней подвздошной ости, а латеральный край может распространяться в сторону на расстояние до 25 см [16]. Ширина лоскута определяется задачами операции и возможностью первичного закрытия донорского дефекта. Обычно она колеблется от 9 до 15 см.
После рассечения кожи и клетчатки по верхнему краю лоскута его выделяют до уровня на 2 см выше подвздошного гребня, где глубокую фасцию рассекают. Последующее выделение лоскута производят по описанным выше правилам.
237
Рис. 24.2.6. Схема примерных границ бассейнов поверхностной (ПОА, пунктир) и глубокой (ГОА, сплошная линия) огибающих подвздошную кость артерий.
ПВО — передняя верхняя подвздошная ость.
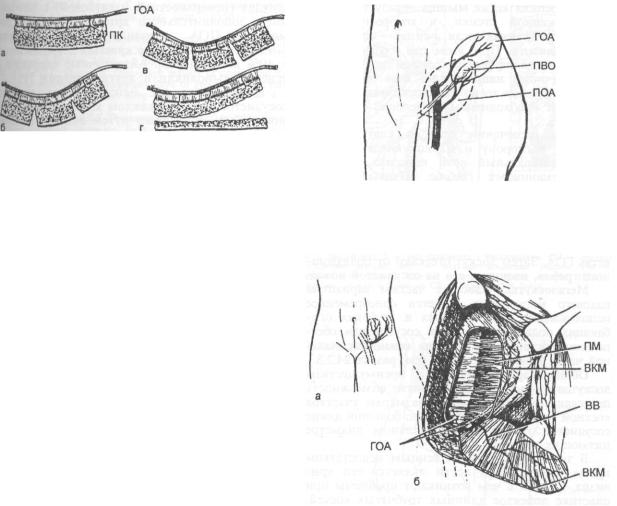
Рис. 24.2.7. Расположение (а) и момент выделения (б) кож- но-мышечного полилоскута в бассейне ГОА.
ГОА — глубокая огибающая подвздошную кость артерия; ПМ — поперечная мышца живота; ВКМ — внутренняя косая мышца живота;
ВВ— восходящая ветвь ГОА.
Пе р и о с т а л ь н ы е лоскуты . Описана пересадка лоскута надкостницы с его реваскуляризацией через ГОА при открытом раздробленном переломе большеберцовой кости [12]. Лоскут включал мышечную ткань и после пересадки был закрыт дерматомным трансплантатом. Образование костной мозоли было зарегистрировано уже через 6 нед. Техника взятия лоскута отличается от вышеописанной лишь отсутствием костного этапа. Вместо кости в лоскут включают участок надкостницы.
Полилоскуты могут быть сформированы в 80% случаев, когда имеется восходящая ветвь ГОА. На ней могут быть взяты мышечные лоскуты из внутренней косой мышцы живота, использование которых увеличивает возможности пластики сложных по форме дефектов тканей. В этих случаях восходящая ветвь ГОА становится осью мышечной части лоскута (рис. 24.2.7).
