
Патологическая анатомия (А.И. Струков, В.В. Серов)
.pdf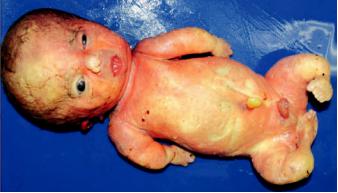
790 |
Болезни детского возраста |
Врожденные пороки развития опорно-двигательного аппарата
Эти пороки занимают одно из первых мест среди всех пороков развития и составляют 3 случая на 1000 рождений. Наиболее многочисленна группа остеохондродисплазий, насчитывающая десятки нозологических форм, основа которых — нарушение роста и развития соединительной ткани, хряща и (или) костей в эмбриональном или в раннем фетальном периоде. Клинически они проявляются либо с момента рождения, либо в более старшем возрасте, что связано с особенностями морфогенеза тканей. Пороки разделяют на изолированные, системные и множественные, входящие в комплекс хромосомных и генных синдромов.
Ахондроплазия — врожденная гипоплазия хряща, нарушение энхондрального окостенения при сохраненном периостальном окостенении. При этом угнетена пролиферация хрящевых клеток в зоне роста костей, нарушены процессы окостенения и замедлен рост костей в длину. Клинические признаки:
–карликовость (диафизы трубчатых костей укорочены и утолщены, туловище нормальной длины и ширины);
–голова непропорционально большая, с выступающими лобными, теменными и затылочными буграми, седловидным носом;
–пальцы руки одинаковой длины (изодактилия), укорочены и утолщены;
–часто отмечают поясничный кифоз, а позднее может появиться лордоз. Ахондроплазия проявляется уже во внутриутробном периоде и в ряде слу-
чаев приводит к антенатальной гибели плода (рис. 27-7). Частота порока — 1:1000 новорожденных. Причины его возникновения — случайные мутации (преобладают) и наследственные формы с аутосомно-доминантным типом передачи.
Несовершенный остеогенез — группа пороков, связанных с нарушениями развития мезенхимы, приводящих к понижению плотности костей (остео-
Рис. 27-7. Ахондроплазия у антенатально погибшего ребенка
Глава 27. Пренатальная патология |
791 |
пении), их патологической ломкости, что сочетается с некостной патологией соединительной ткани. Порок чаще наблюдают у лиц мужского пола. Выделяют 4 типа несовершенного остеогенеза, из которых 2-й тип – летальный. Основа несовершенного остеогенеза 2-го типа — генетический дефект синтеза и сборки II типа коллагена. Тип наследования — аутосомнорецессивный. Характерные признаки:
–формирование волокнистой кости;
–укорочение и искривление конечностей;
–множественные переломы, в том числе костей черепа;
–уменьшенная грудная клетка и гипоплазия легких;
–задержка внутриутробного развития.
Смерть наступает внутриутробно или в раннем неонатальном периоде. Другие типы несовершенного остеогенеза имеют различное, но не столь фатальное течение.
Остеопетроз (мраморная болезнь, врожденный остеосклероз) — группа заболеваний, характеризуемых утолщением и увеличением плотности костей, их хрупкостью и ломкостью, сужением костно-мозговых полостей вплоть до облитерации и нарушением гемопоэза. Выделяют раннюю (внутриутробную, злокачественную) и позднюю формы. Тип наследования ранней формы – аутосомно-рецессивный. Частота порока – 1:20 000 новорожденных. Имеются задержка роста, ломкость и переломы костей, гепатоспленомегалия, кровотечения. Кости имеют мраморно-белый цвет и значительно утолщенный кортикальный слой. Микроскопически видны беспорядочные нагромождения костной ткани без признаков ее резорбции. Смерть наступает в раннем детском возрасте. При поздней форме остеопетроза течение более благоприятное.
Дисплазия тазобедренного сустава — врожденная патология в виде уменьшения в размерах и уплощения вертлужной впадины, приводящая к вывиху головки бедренной кости. Врожденный вывих (подвывих) бедра может быть дву- и односторонним, встречается в 7 раз чаще. Наиболее распространенный порок развития. Тип наследования – аутосомнодоминантный. Страдание чаще поражает девочек. Тазобедренный сустав отстает в развитии, капсула его утолщена, шейка бедренной кости укорочена, нередко отстает в развитии мускулатура ягодичной области. Клинически отмечают хромоту, усиление поясничного лордоза. На ранних этапах заболевания возможно консервативное лечение, в тяжелых случаях — хирургическое.
Пороки развития конечностей многочисленны и разнородны по локализации. Их относят к изолированным порокам. Наиболее значимы дизмелии:
–амелия — полное отсутствие конечности;
–фокомелия — полное или частичное отсутствие проксимальных частей конечностей, при этом стопы или кисти отходят от туловища;
–полидактилия — увеличение количества пальцев на стопах или кистях (рис. 27-8);
–синдактилия — неразделение пальцев, наличие межпальцевых перегородок (рис. 27-9).

792 |
Болезни детского возраста |
Рис. 27-8. Полидактилия |
Рис. 27-9. Синдактилия |
Врожденные пороки лица и шеи
Эти пороки многочисленны, имеют разную этиологию, частоту и степень тяжести. Часто они сочетаются с пороками развития других органов и систем. Большинство пороков лица связано с нарушением срастания эмбриональных структур. Расщелина верхней губы (хейлосхиз или заячья губа) может быть одноили двусторонней. Расщелину твердого неба (палатосхис или волчья пасть), гипертелоризм (увеличенное расстояние между внутренними углами глазниц) обычно наблюдают при синдромах множественных пороков (рис. 27-10).
Микрогнатия — недоразвитие нижней челюсти. Из пороков развития шеи наиболее часто встречается врожденная мышечная кривошея — укорочение грудино-ключично-сосцевидной мышцы за счет ее очагового фиброза. Голова ребенка при этом наклонена в сторону порочно сформированной мышцы.
Врожденные пороки, связанные с остановкой эмбрионального развития
К ним относят грыжу пупочного канатика (омфалоцеле), пупочнокишечный свищ, дивертикул Меккеля.
Омфалоцеле — вид дефекта передней брюшной стенки в области пупка, при котором петли кишок, а иногда печень и другие органы выходят за пределы брюшной полости и располагаются в полупрозрачном грыжевом мешке, образованном амнионом и тканями пуповины (рис. 27-11). Возникает до 10-й недели беременности, часто сочетается с другими пороками развития. В норме в ходе эмбриогенеза петли кишок выходят за пределы брюшной полости, выпячиваясь в пупочный канатик; на 10-й неделе беременности они возвращаются обратно. Порок связан с задержкой кишечни-

Глава 27. Пренатальная патология |
793 |
Рис. 27-10. Двусторонний хейлосхиз |
Рис. 27-11. Омфалоцеле. В грыжевом |
и палатосхиз при синдроме Эдвардса |
мешке расположена печень |
ка в полости пуповины. Частота его — 1:6000 новорожденных. Эффективно хирургическое лечение.
Омфалоцеле следует отличать от гастрошизиса — дефекта передней брюшной стенки, в формировании которого не участвует пупочный канатик. При этом через широкий дефект внутренние органы выходят за пределы брюшной полости (эвентрация); брюшная полость гипоплазирована, грыжевой мешок отсутствует. Хирургическое лечение неэффективно.
Пупочно-кишечный свищ образуется при персистировании желточного протока, соединяющего в раннем эмбриогенезе кишечную трубку с желточным мешком. При этом через свищ наружу выделяется содержимое кишок.
Дивертикул Меккеля — пальцевидное выпячивание в стенке подвздошной кишки, возникающее при сохранении необлитерированного участка желточного протока, ближайшего к кишке. Остальная часть протока отсутствует или имеет вид узкого тяжа из соединительной ткани.
Множественные врожденные пороки развития
Хромосомные болезни
Хромосомные болезни — большая группа врожденных наследственных болезней, в основе которых лежат хромосомные и геномные мутации.
Синдром Дауна — наиболее частая хромосомная патология (1:700– 800 новорожденных), обусловлена трисомией в 21-й паре хромосом. Дети имеют характерный вид: округлую голову с уплощенным затылком, мон-
794 |
Болезни детского возраста |
голоидный разрез глаз, эпикант, беловатые пятна на радужке (пятна Брушфильда), запавшую переносицу, скошенный узкий лоб, утолщенный высовывающийся язык, деформированные ушные раковины, искривление мизинцев (клинодактилия), глубокую поперечную складку на ладони. Характерные признаки:
–мышечная гипотония;
–пороки сердца и крупных сосудов (дефект межжелудочковой и межпредсердной перегородок, нередко сочетающийся с аномалиями крупных сосудов и клапанов сердца);
–пороки желудочно-кишечного тракта, мочеполовой системы, головного мозга.
Дети с синдромом Дауна отстают в физическом и умственном развитии. Часто они заболевают лейкозами. Прогноз для жизни зависит от наличия и тяжести пороков развития. При благоприятных условиях больные доживают до 40–50 лет.
Синдром Патау — редкое заболевание (1:7000 новорожденных), обусловлено трисомией в 13-й паре хромосом. Внешние признаки типичны:
–уменьшенные размеры головы и тела;
–дефекты скальпа, скошенный лоб;
–низкое расположение и деформация ушных раковин;
–запавшая переносица;
–уменьшенное расстояние между суженными глазными щелями — гипотелоризм;
–недоразвитый скошенный подбородок — микрогения;
–расщелины верхней губы и нёба;
–флексорное положение пальцев кистей;
–стопы-«качалки» — пятка резко выступает, а свод провисает;
–полидактилия стоп и кистей.
Во всех случаях поражен головной мозг: микроцефалия, аплазия и гипоплазия мозжечка и мозолистого тела и другие, имеются пороки развития сердца и магистральных сосудов, желудочно-кишечного тракта, почек (поликистоз и др.), крипторхизм, гипоспадия и др. Основная причина смерти детей — несовместимые с жизнью пороки развития. Вскоре после рождения умирают 95% из них.
Синдром Эдвардса обусловлен трисомией в 18-й паре хромосом. Частота — 1:7000 новорожденных. Постоянные внешние признаки синдрома:
–ребенок маленький для срока беременности, гипоплазирован;
–долихоцефалический череп с западением лобных костей в области родничка (рис. 27-12);
–маленький рот — микростомия, микрогения;
–узкие и короткие глазные щели;
–низкорасположенные деформированные ушные раковины;
–пальцы кистей находятся во флексорном положении, I палец гипоплазирован;
–стопы в виде «качалки» и с укороченным широким I пальцем.

Глава 27. Пренатальная патология |
795 |
Рис. 27-12. Синдром Эдвардса. Долихоцефалический череп с западением лобных костей
Всегда выявляют пороки внутренних органов:
–сердца и крупных сосудов, ЦНС — у всех детей;
–органов пищеварения и мочевой системы — у половины детей;
–половых органов, наиболее часто крипторхизм, — у одной трети детей. Дети нежизнеспособны.
Генные болезни
Генные болезни чрезвычайно многочисленны — около 4000, проявляются пороками развития или болезнями обмена веществ. Могут быть наследственными (по типу наследования — аутосомно-рецессивными, Х-сцеплен- ными доминантными и рецессивными) или экзогенно обусловленными вследствие действия на зародыш тератогенов. Установлены тератогены:
–некоторые инфекции, например краснуха, токсоплазмоз;
–лекарственные препараты — варфарин, стрептомицин и др.;
–химические вещества — ртуть, свинец;
–метаболические заболевания матери, например сахарный диабет, гипо- и гипертиреоз;
–курение, алкоголизм;
–ионизирующая радиация.
Многие из тератогенов вызывают специфические изменения в организме эмбриона или плода, по которым можно с большой долей вероятности определить вид тератогена. Например, поражение плода, возникающее при заболевании беременной краснухой, характеризуется катарактой, пороками развития сердца, ЦНС и глухотой. Острый токсоплазмоз беременной ведет к поражению у плода головного мозга и глаз, что приводит к гидроцефалии и слепоте. Антикоагулянт варфарин, используемый женщиной в I триместре
796 |
Болезни детского возраста |
беременности, может способствовать гибели плода или вызвать пороки развития лица (гипоплазию носа, атрезию хоан), глаз, ЦНС, хондродисплазию. Отравление беременной парами ртути сопровождается атрофией головного мозга у плода. Сахарный диабет 1-го типа у матери приводит к диабетической эмбриофетопатии. Прием алкоголя беременной часто приводит к фетальному алкогольному синдрому у ребенка.
Наследственные болезни обмена веществ
Это большая группа наследственно обусловленных генных болезней, при которых имеются отклонения нормальных метаболических процессов в организме, касающиеся всех видов обмена веществ. Наиболее распространены и изучены заболевания с дефектом единичных генов — моногенные наследственные болезни, кодирующие определенные ферменты, которые осуществляют превращение одних веществ (субстратов) в другие (продукты). В результате нарушен синтез жизненно важных соединений или накапливаются вещества, оказывающие токсическое действие.
Муковисцидоз (кистозный фиброз) — системное наследственное заболевание с аутосомно-рецессивным типом передачи, обусловленное моногенной мутацией и характеризуемое поражением экзокринных желез, органов дыхания и желудочно-кишечного тракта.
Этиология и патогенез. Мутация гена трансмембранной регуляции хлорной проводимости — основа нарушения синтеза белка-регулятора, ответственного за секрецию эпителиальными клетками хлора, воды и натрия. Вследствие этого секрет слизистых желез становится густым и вязким. Он застаивается в протоках желез, вызывая их расширение, а затем атрофию железистой ткани и фиброз. Частота гетерозиготного носительства патологического гена — 2–5%. Если оба родителя гетерозиготные и носители мутировавшего гена, то риск рождения больного ребенка составляет 25%. Частота заболевания – 1:12 000 новорожденных.
Патологическая анатомия. Основные формы заболевания: бронхолегочная, кишечная, смешанная (легочно-кишечная).
При бронхолегочной форме обтурация бронхов неподвижным секретом сопровождается ателектазами, присоединением бактериальной инфекции, хроническим бронхитом и бронхоэктазами, бронхопневмонией, хроническим абсцессом, пневмосклерозом, эмфиземой, легочной гипертензией и легочным сердцем. Эта форма встречается у 15–20% больных муковисцидозом.
Кишечная форма примерно у 20% больных детей проявляется мекониальной непроходимостью (илиусом) вследствие закупорки дистальных отделов тонкой кишки густым и вязким меконием. Петли тонкой кишки при этом расширены, содержат темно-зеленый меконий; возможен разрыв стенки кишки как внутриутробно, так и постнатально с развитием мекониального перитонита. У детей более старшего возраста наблюдают хроническую обструкцию дистальных отделов тонкой и проксимальных отделов толстой кишки слизистым секретом и каловыми массами. Иногда причина кишечной обструкции при муковисцидозе — инвагинация тонкой кишки. Кишечная форма заболевания на первом году жизни проявляется нарушением пищеварения в связи с дефицитом продукции ферментов подже-
Глава 27. Пренатальная патология |
797 |
лудочной железы. При этом наблюдают задержку физического развития, обильный, зловонный, маслянистого вида стул, содержащий непереваренные остатки пищи.
Поражение поджелудочной железы — постоянный признак муковисцидоза. Обструкция и растяжение ее протоков густым секретом наступает еще внутриутробно. Накапливание в органе активных ферментов приводит к аутолизу участков ткани, развитию склероза. Макроскопически железа плотная, с множеством кист и фиброзной ткани, отсюда другое название заболевания — кистозный фиброз. Микроскопически видны атрофия железистой паренхимы, закупорка протоков секретом, распространенный фиброз и лимфогистиоцитарная инфильтрация; островковый аппарат сохранен. Частота кишечной формы муковисцидоза — 5–10%.
Смешанная форма заболевания с поражением желудочно-кишечного тракта и бронхолегочной системы составляет 75–80%. Продолжительность жизни больных муковисцидозом в России в среднем составляет 16 лет.
ФЕТОПАТИИ
Фетопатии — болезни плода, возникающие начиная с 9-й недели беременности. Выделяют ранние (9–28-я неделя внутриутробного развития) и поздние (после 28-й недели) фетопатии, в зависимости от этиологии — инфекционные и неинфекционные. В фетальном периоде преобладают процессы роста и дифференцировки тканей плода, вследствие этого при многих фетопатиях, независимо от вызвавших их причин, отмечают задержку внутриутробного развития плода. Пороки развития в это время формируются реже и обычно это ранние неинфекционные фетопатии:
–персистирование эмбриональных структур (таких, как урахус, метанефрогенная бластема, кишечные свищи) и эмбриональных щелей (расщелины губы и нёба, уретры, позвоночника);
–задержка естественного перемещения органов в ходе внутриутробного развития в места их окончательного расположения (крипторхизм, незавершенный поворот кишечника);
–гипоплазия и дисплазия органов и тканей, например дисплазия почечной ткани, микроцефалия, гидроцефалия и др.
Инфекционные фетопатии
Этиология и патогенез. Поражения плода чаще возникают при наличии у беременной вялотекущих или латентных заболеваний, вызванных вирусами или бактериями: краснухи, герпеса, цитомегалии, вирусного гепатита, листериоза, туберкулёза, сифилиса и простейшими — токсоплазмоза. Возбудители проникают в организм плода через плаценту различными путями: гематогенным, восходящим, нисходящим или смешанным. При гематогенном инфицировании возбудители из крови матери попадают в плаценту и затем через сосуды пуповины к плоду. При восходящем пути
798 |
Болезни детского возраста |
инфект из влагалища и шейки матки проникает в околоплодную среду и оттуда в органы дыхания и пищеварения плода. Если у беременной имеется очаг воспаления в брюшной полости, то инфицирование плода происходит нисходящим путем, через маточные трубы. Смешанный путь — сочетание описанных возможностей инфицирования плода.
Патологическая анатомия. Инфекционные фетопатии проявляются либо пороками развития (редко, в основном при ранних фетопатиях), либо инфекционными заболеваниями. При этом наблюдают генерализованную инфекцию с преобладанием в органах сначала альтеративных изменений (ареактивных некрозов) и продуктивного воспаления, а затем, с 7–8-го месяца внутриутробной жизни, — с признаками экссудативного компонента воспаления. Некоторые инфекции протекают с преобладанием поражения тех или иных органов. Так, при токсоплазмозе — головной мозг, при Коксаки-вирусной инфекции — миокард и головной мозг, при вирусном гепатите — печень. Инфекционные фетопатии сопровождаются геморрагическим диатезом, пролиферацией клеток в очагах экстрамедуллярного кроветворения, выраженной гиперплазией элементов мезенхимы, гепатоспленомегалией, акцидентальной трансформацией тимуса и отставанием созревания тканевых структур.
Прогноз, как правило, неблагоприятный. Дети погибают внутриутробно в первые дни или месяцы жизни. При выживании остаются инвалидами или тяжелыми хроническими больными.
Неинфекционные фетопатии
Эта патология связана с нарушениями обмена веществ у матери (например, при сахарном диабете, тиреотоксикозе), интоксикацией (некоторыми лекарственными препаратами, алкоголем), гипоксией. Они реализуются пороками развития (ранними фетопатиями, описанными выше), а также некоторыми заболеваниями плода.
Диабетическая эмбриофетопатия
Диабетическая эмбриофетопатия (ДЭФП) — поражение эмбриона и плода при наличии у матери сахарного диабета.
Этиология и патогенез. Гипергликемия и кетонемия у беременной запускают механизм формирования ДЭФП. Основной субстрат для развития плода — глюкоза. Плод ее самостоятельно не синтезирует, а получает от матери облегченной трансплацентарной диффузией. Избыточное поступление глюкозы от матери к плоду после 13-й недели беременности приводит к гипертрофии и гиперплазии бета-клеток островков Лангерганса и фетальной гиперинсулинемии. Последняя стимулирует липогенез и усиленное развитие подкожной жировой клетчатки, способствует возникновению макросомии, масса тела плода при доношенной беременности — более 4000 г. Гипергликемия и кетонемия повреждают формирующуюся плаценту: поражают сосуды ворсин и спиральные артерии, вызывают фокальные некрозы синцитиотрофобласта и сужение межворсинчатого
Глава 27. Пренатальная патология |
799 |
пространства. Возникают плацентарная недостаточность и хроническая гипоксия плода, которая приводит к задержке развития органов плода, их незрелости. В эмбриональном периоде формируются пороки развития костно-мышечной системы (агенезия крестца и копчика, сиреномелия — слияние нижних конечностей), пороки сердца, ЦНС, мочеполовой системы.
Патологическая анатомия. В типичных случаях плод крупный, масса его свыше 4 кг, с короткой шеей, одутловатым лунообразным лицом, заплывшими глазами, пастозными мягкими тканями туловища и конечностей, гепато- и спленомегалией, кардиомегалией. Имеется сходство с больным с синдромом гиперкортицизма. Гистологически выявляют гипертрофию островков поджелудочной железы с увеличением в них количества бетаклеток. Состояние их (дегрануляция, вакуолизация, пикноз ядер) свидетельствует об истощении секреции инсулина. В легких, почках, головном мозге — признаки тканевой незрелости, в печени и миокарде — белковожировая дистрофия, в сосудах микроциркуляторного русла — утолщение стенок, пролиферация эндотелия.
Осложнения и прогноз. ДЭФП вследствие макросомии приводит к родовому травматизму, а из-за незрелости легочной ткани — к дыхательным расстройствам (болезни гиалиновых мембран, асфиксии в родах и аспирационному синдрому). Нарушения метаболизма и процессов адаптации к внеутробной жизни — наиболее частые причины неонатальных болезней и смертности. Иногда у детей возникает сахарный диабет.
Фиброэластоз эндокарда
Фиброэластоз эндокарда (субэндокардиальный фиброэластоз, эндокардиальный склероз) — болезнь сердца, характеризуемая диффузным утолщением эндокарда и субэндокардиального слоя миокарда вследствие разрастания соединительной ткани, содержащей много эластических волокон.
Этиология и патогенез. Этиология и патогенез окончательно не выяснены. Заболевание описано у нескольких членов семьи и однояйцовых близнецов. Предполагают, что оно является следствием кардита вирусной этиологии (цитомегаловируса, вируса Коксаки), возникшего в раннем фетальном периоде. Фиброэластоз может быть изолированным или сочетаться с пороками развития сердца. При пороках его генез связывают с нарушением гемодинамики в полостях сердца. Большое значение придают гипоксии эндокарда и прилежащего к нему миокарда.
Патологическая анатомия. Выделяют две разновидности фиброэластоза эндокарда: изолированный фиброэластоз и при врожденных пороках сердца. Для изолированного фиброэластоза характерно преимущественное поражение левого желудочка сердца, полость которого расширена; при этом нередка деформация митрального и аортального клапанов. Масса сердца увеличена в 2–4 раза относительно нормы, в основном за счет гипертрофии стенки левого желудочка. На разрезе видно диффузное утолщение пристеночного эндокарда до 2–4 мм, имеющего белесовато-желтоватый цвет (рис. 27-13). Возможно образование тромбов. Микроскопически выявляют гипертро-
