
Патологическая анатомия (А.И. Струков, В.В. Серов)
.pdf
750 |
Частная патологическая анатомия |
Рис. 26-8. Пародонтит. Патологический пародонтальный карман, выстланный многослойным плоским эпителием
При пародонтите в ткани зуба наблюдают резорбцию цемента с формированием цементных и цементно-дентинных ниш. Одновременно происходит новообразование цемента (гиперцементоз) и костных балочек. В пульпе зуба развиваются реактивные дистрофия и атрофия.
Осложнения и исходы. Пародонтит ведет к расшатыванию и выпадению зубов. Атрофия альвеолярного гребня челюсти затрудняет протезирование. Очаги гнойного воспаления в пародонте могут стать септическими, что ведет к септикопиемии.
Пародонтоз
Пародонтоз — хроническое заболевание пародонта первично-дистрофи- ческого характера, составляет 4–5% заболеваний пародонта. Он нередко сочетается с поражением твердых тканей зуба некариозного характера — эрозией эмали, клиновидными дефектами.
Этиология пародонтоза неясна. Фон для его развития — те же заболевания, что и для пародонтита.
Патогенез и патологическая анатомия. Для пародонтоза характерна ретракция десны с обнажением шейки, а затем и корня зуба без предшествующих гингивита и пародонтита. Процесс часто развивается в области резцов и клыков. В костной ткани альвеол отмечают задержку смены костных структур, утолщение трабекул, усиление линии склеивания остео-
Глава 26. Болезни орофациальной области |
751 |
нов с последующей утратой обычного строения кости (очаги эбурнеации чередуются с очагами остеопороза); преобладает гладкая резорбция кости. Эти изменения сочетаются с поражением микроциркуляторного русла в виде склероза и гиалиноза стенок микрососудов с сужением их просвета или полной его облитерацией; капиллярная сеть редуцирована. Отмечают дистрофию соединительной ткани.
Идиопатический прогрессирующий пародонтолиз
Идиопатический пародонтолиз — заболевание неизвестной природы
снеуклонно прогрессирующим лизисом всех тканей пародонта, сочетанием
снейтропенией, синдромом Папийона–Лефевра, инсулинзависимым диабетом. Отмечают быстрое образование десневого и пародонтального карманов с альвеолярной пиореей, расшатыванием и выпадением зубов в течение 2–3 лет. Встречается в детском, подростковом, юношеском возрасте. У детей происходит потеря молочных, а затем и постоянных зубов.
Пародонтомы
Пародонтомы — опухолевые и опухолевидные заболевания пародонта. Опухоли пародонта — прежде всего многие разновидности опухолей мяг-
ких тканей, чаще доброкачественных. Особенность их течения, определяемая локализацией, — частое травмирование, изъязвление с последующим воспалением.
Опухолевидные заболевания пародонта
Наиболее частые опухолевидные заболевания пародонта — эпулис, редко встречается фиброматоз десен.
Эпулис (наддесневик) — собирательное понятие, отражающее различные стадии разрастания ткани в результате хронического раздражения десны, вызванного травмой, — искусственной, плохо припасованной коронкой, пломбой, корнями разрушенного зуба. Опухолевидное образование возникает при этом часто на десне резцов, клыков, реже премоляров, как правило, с вестибулярной поверхности. Оно имеет грибовидную, иногда округлую форму, диаметром 0,5–2 см. Эпулис прикреплен ножкой или широким основанием к надальвеолярным тканям. Встречается в возрасте 20–40 лет, чаще у женщин. В период беременности рост его ускоряется. Цвет эпулисов белесоватый, красноватый, иногда буроватый.
По гистологической структуре выделяют ангиоматозный, фиброматозный, гигантоклеточный (периферическая гигантоклеточная гранулема) эпулис. Ангиоматозный эпулис по строению напоминает капиллярную гемангиому (рис. 26-9), фиброматозный эпулис — твердую фиброму. Гигантоклеточный эпулис (периферическая гигантоклеточная гранулема) состоит из соединительной ткани, богатой тонкостенными, синусоидного типа сосудами,

752 |
Частная патологическая анатомия |
Рис. 26-9. Ангиоматозный эпулис
с большим или меньшим количеством гигантских клеток типа остеокластов и мелкими клетками типа остеобластов. Определяют множественные мелкие очаги кровоизлияний, скопления зерен гемосидерина, макроскопически этот тип эпулиса имеет буроватый вид. В нем образуются островки остеоидной ткани и примитивные костные балочки.
Выделяют центральную гигантоклеточную репаративную гранулему, которая по гистологической структуре подобна периферической гигантоклеточной гранулеме. Она расположена в костной ткани альвеолы и ведет к ее разрежению; границы ее четко очерчены. Гигантоклеточные гранулемы (периферическая и центральная репаративная) часто локализуются в нижней челюсти и растут в язычную сторону.
Эпулис часто изъязвляется, и тогда поверхностные слои состоят из грануляционной ткани, в которой много лимфоцитов и плазматических клеток. Костная ткань альвеолы подвергается краевой резорбции, зуб расшатывается. В эпителии слизистой оболочки, покрывающей эпулис, встречаются реактивные изменения — паракератоз, акантоз, псевдоэпителиоматозную гиперплазию.
Фиброматоз десен по клиническим проявлениям напоминает гипертрофический гингивит, но природа его не связана с воспалением. Причина его не установлена. Образование представляет разрастание плотной волокнистой соединительной ткани с малым содержанием клеток и сосудов в виде валиков вокруг коронки зуба.
Со временем возникает рассасывание межзубных перегородок и гребня альвеолярного отростка.
Глава 26. Болезни орофациальной области |
753 |
БОЛЕЗНИ ЧЕЛЮСТЕЙ
Болезни челюстных костей разнообразны по этиологии, клиническим
иморфологическим проявлениям. Их разделяют на заболевания воспалительной природы, кисты челюстных костей, опухолеподобные заболевания
иопухоли.
Воспалительные заболевания
К заболеваниям этой группы относят остит, периостит, остеомиелит (одонтогенная инфекция). Морфогенетически эти заболевания связаны с острым гнойным апикальным периодонтитом или с обострением хронического верхушечного периодонтита, нагноением челюстных кист, гнойным пародонтитом.
Остит
Остит — воспаление костной ткани челюсти за пределами периодонта одного зуба. На губчатую часть кости воспаление переходит по контакту или по ходу сосудисто-нервного пучка. Как самостоятельная форма остит существует очень ограниченное время, так как быстро присоединяется периостит.
Периостит
Периостит — воспаление надкостницы. По характеру течения он бывает острым и хроническим, а по характеру воспаления — серозным, гнойным
ифиброзным. Острый периостит имеет морфологию серозного и гнойного воспаления, хронический периостит — фиброзного.
Серозный периостит (ошибочно раньше называли— простым периоститом) характеризуется гиперемией, воспалительным отеком и умеренной нейтрофильной инфильтрацией надкостницы. Возникает обычно после травмы. Нередко переходит в гнойный периостит.
Гнойный периостит — обычно осложнение гнойного периодонтита. Инфекция проникает в надкостницу по каналам остеона (гаверсовым)
ипитательным каналам (фолькманновским); воспаление распространяется на надкостницу и по венозным путям из лунок зуба. Очаг гнойного воспаления обычно расположен в альвеолярном отростке челюсти с одной ее стороны — наружной (вестибулярной) или внутренней (язычной или нёбной). Нередко плотная ткань надкостницы препятствует распространению гнойного воспаления, вследствие чего образуется поднадкостничный абсцесс с отслоением надкостницы и скоплением гноя между ней и костью. Образование поднадкостничного гнойника сопровождается перифокальным отеком прилежащих мягких тканей. Одновременно в кортикальном отделе челюсти наблюдают лакунарную резорбцию костной ткани со стороны гаверсовых каналов и костно-мозговых пространств. Гнойный периостит приводит к расплавлению надкостницы и прилежащих мягких тканей с образованием свища, открывающегося часто в полость рта и реже через кожные покровы лица.
754 |
Частная патологическая анатомия |
Хронический фиброзный периостит протекает нередко с выраженным остеогенезом, в связи с чем его называют продуктивным, гиперпластическим. Он сопровождается уплотнением кортикального слоя кости — оссифицирующим периоститом. В месте его локализации кость утолщена, несколько бугристая.
Остеомиелит
Остеомиелит — воспаление костного мозга челюстных костей, которое чаще наблюдают в нижней челюсти соответственно молярам при прогрессирующем гнойном периодонтите. Остеомиелит может протекать остро или хронически. Развивается он, как правило, при сенсибилизации организма бактериальными антигенами при гнойном периодонтите — стрептококками, стафилококками, синегнойной палочкой, колибактерией. Вначале развивается гнойное воспаление костно-мозговых пространств альвеолярного отростка, а затем — тела челюсти. Находящиеся в этом очаге костные балочки подвергаются лакунарной или гладкой резорбции и истончаются. В дальнейшем в связи с тромбозом сосудов микроциркуляторного русла возникают участки некроза костной ткани, происходит отторжение этих участков, образуется костный секвестр. Он окружен гнойным экссудатом и расположен в секвестральной полости. При хроническом течении в сохранившейся костной ткани с внутренней стороны, в секвестральной полости разрастается грануляционная ткань, появляется пиогенная мембрана, которая выделяет лейкоциты в секвестральную полость. В наружных слоях грануляционной ткани развивается волокнистая соединительная ткань, образующая капсулу, отграничивающую секвестральную полость от костной ткани. При этом может наступить гнойное расплавление секвестральной капсулы, кости и надкостницы, что приводит к образованию свища, который открывается в полость рта или реже наружу через кожу. После выхода секвестра и удаления гноя наступает регенерация костных балочек, которая ведет к заполнению образовавшегося дефекта.
Одонтогенная инфекция — понятие, объединяющее заболевания гнойновоспалительного характера, развитие которых связано с гнойным пульпитом или гнойным воспалением периапикальных тканей зуба. Кроме остита, периостита, остеомиелита, к одонтогенной инфекции относят одонтогенные гнойные регионарные лимфадениты, абсцессы, флегмоны с различной локализацией в орофациальной области, в мягких тканях дна полости рта, языка и шеи.
Осложнения и исходы воспалительных заболеваний челюсти разнообразны. Нередко наступает выздоровление. Любой очаг одонтогенной инфекции при снижении сопротивляемости организма, развитии иммунодефицита может быть септическим очагом, который приводит к одонтогенному сепсису. Одонтогенная инфекция способствует развитию флебитов и тромбофлебитов, среди которых наиболее опасен синус-тромбоз. Возможны медиастинит и перикардит. При локализации воспаления в верхней челюсти нередко встречается одонтогенный гайморит. Хронический остеомиелит челюсти может осложниться патологическими переломами и амилоидозом.
Глава 26. Болезни орофациальной области |
755 |
Кисты челюстных костей
Кисты челюстных костей — самые распространенные их поражения. Истинная киста — полость, внутренняя поверхность которой выстлана эпителием, а стенка представлена фиброзной тканью. Полость часто содержит прозрачную, иногда опалесцирующую жидкость.
Кистообразование в челюстных костях имеет разную природу. Выделяют кисты одонтогенные и неодонтогенные. Неодонтогенные кисты аналогичны костным кистам других локализаций. Здесь изложены сведения только об одонтогенных кистах, из которых наибольшее практическое значение имеют кисты дизонтогенетического характера: примордиальная (кератокиста), фолликулярная (зубосодержащая киста прорезывания зуба), киста воспалительного генеза — радикулярная (околокорневая).
Примордиальная киста (кератокиста) часто образуется в области угла нижней челюсти или третьего моляра. Иногда она возникает там, где не развился зуб.
Стенка кисты тонкая, фиброзная, внутренняя поверхность выстлана многослойным плоским эпителием с выраженным паракератозом, содержимое кисты напоминает холестеатому. Киста может быть одно- и многокамерной, в стенке ее обнаруживают островки одонтогенного эпителия. У некоторых больных наблюдают множественные кератокисты, которые сочетаются с другими пороками развития: множественным невоидным базально-клеточным раком, раздвоенным ребром. После удаления эта киста нередко рецидивирует.
Фолликулярная киста развивается из эмалевого органа непрорезавшегося зуба (киста непрорезывания зуба). Наиболее часто она связана со вторым премоляром, третьим моляром, клыком нижней или верхней челюсти. Киста формируется в альвеолярном крае челюстей. Стенка ее тонкая, эпителий, выстилающий полость, многослойный плоский, нередко уплощенный. Иногда имеются клетки, продуцирующие слизь, наблюдают кератинизацию. В полости содержится зуб или несколько зубов, сформированных или рудиментарных.
Радикулярная киста — самый частый вид одонтогенной кисты составляет 80–90% всех кист челюстей. Киста связана с хроническим периодонтитом, сложной гранулемой и может появиться практически в области любого корня пораженного зуба (околокорневая киста). Верхняя челюсть поражается кистами этого рода в 2 раза чаще. Диаметр кист — 0,5–3 см. Внутренняя поверхность кисты выстлана многослойным плоским эпителием без признаков кератинизации. Стенка фиброзная, как правило, инфильтрирована лимфоцитами и плазматическими клетками. При обострении воспаления эпителий гиперплазирован, образуются сетевидные отростки, направленные в толщу стенки. Они не встречаются в других кистах. В воспалительном инфильтрате появляются нейтрофильные лейкоциты. При расплавлении эпителия внутренняя поверхность кисты состоит из грануляционной ткани, которая заполняет полость кисты. Киста часто нагнаивается. В стенке кисты нередко обнаруживают скопления кристаллов холестерина и ксантомных клеток. У детей в наружных отделах стенки нередко
756 |
Частная патологическая анатомия |
встречаются очаги остеогенеза. Кисты верхней челюсти прилежат, оттесняют или проникают в верхнечелюстную (гайморову) пазуху. Обострение воспаления осложняется одонтогенным гайморитом. Крупные кисты вызывают деструкцию кости и истончение кортикальной пластинки. В одонтогенных кистах дизонтогенетического характера возникают одонтогенные опухоли, редко — рак.
Опухолеподобные заболевания
Опухолеподобные заболевания челюстей: фиброзная дисплазия, херувизм и эозинофильная гранулема.
Фиброзная дисплазия челюстных костей — доброкачественное опухолевидное разрастание клеточно-волокнистой ткани без образования капсулы, с рассасыванием предсуществующей кости, примитивным остеогенезом, сопровождаемое деформацией лица (см. рис. 22-2).
Херувизм — семейная множественная кистозная болезнь челюстей, проявляющаяся разрастанием богатой клетками и сосудами соединительной ткани между костными балками. Вокруг сосудов накапливаются ацидофильный материал и многоядерные гигантские клетки. Костные балки подвергаются лакунарной резорбции. Одновременно в новообразованной соединительной ткани возникают примитивные костные балочки, окруженные остеоидом и постепенно превращающиеся в зрелую кость. Болезнь начинается в раннем детском возрасте с появления бугристых наслоений в области обоих углов и ветвей нижней челюсти, реже — боковых отделов верхней челюсти. Лицо постепенно становится округлой формы и напоминает лицо херувима — отсюда и название болезни.
Интересно, что процесс приостанавливается к 12 годам жизни, и кость принимает нормальные очертания. Херувизм рассматривается как разновидность фиброзной дисплазии.
Эозинофильная гранулема (болезнь Таратынова) встречается у детей и лиц молодого возраста в разных костях, в том числе и в челюстях. Выделяют две формы эозинофильной гранулемы — очаговую и диффузную. При очаговой форме очаги деструкции кости одиночные, дырчатые, без поражения альвеолярного отростка. При диффузной форме поражаются межзубные перегородки альвеолярного отростка по типу горизонтального рассасывания. Гистологически очаг поражения построен из однородных крупных клеток типа гистиоцитов с большой примесью эозинофилов. Течение эозинофильной гранулемы доброкачественное. Ее относят к группе гистиоцитозов X.
Опухоли
Неодонтогенные опухоли
Вчелюстных костях встречаются все известные доброкачественные
излокачественные опухоли костей. Наиболее часто в стоматологической практике встречается гигантоклеточная опухоль (остеобластокластома),
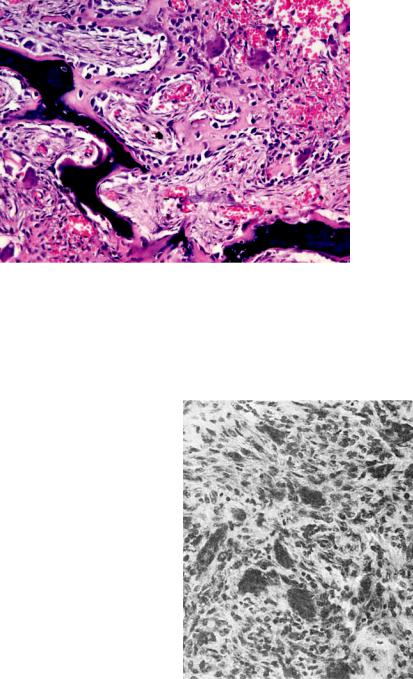
Глава 26. Болезни орофациальной области |
757 |
Рис. 26-10. Гигантоклеточная опухоль. Многоядерные остеокласты и остеобласты
которая составляет 30% всех костных опухолей и опухолеподобных заболеваний челюстных костей. Встречается у людей в возрасте 11–30 лет, чаще у женщин. Самая частая ее локализация — нижняя челюсть в области премоляров. Опухоль вызывает выраженную в той или иной степени деформацию челюсти, растет
втечение многих лет, разрушает кость на значительном протяжении. По мере исчезновения кости
всамой опухоли, по ее периферии, происходит новообразование кости. Опухоль имеет вид хорошо отграниченного плотноватого узла на разрезе красного или бурого цвета
с белыми участками, мелкими
икрупными кистами.
Гистологическое строение опухо-
ли очень характерно. Ее паренхи- |
|
|||
ма состоит из большого количества |
|
|||
мелких |
однотипных одноядерных |
|
||
клеток |
овальной |
формы. |
Среди |
|
них расположены гигантские мно- |
|
|||
гоядерные клетки, |
иногда |
очень |
|
|
многочисленные (рис. 26-10, 26-11). |
Рис. 26-11. Гигантские клетки остеобла- |
|||
Видны свободнолежащие вне капил- |
стокластомы |
|||
758 |
Частная патологическая анатомия |
ляров эритроциты, гемосидерин, что и придает опухоли бурую окраску. Местами среди мелких одноядерных клеток образуются костные балочки. В то же время наблюдают их рассасывание многоядерными опухолевыми клетками. Таким образом, по своей функции клетки, составляющие паренхиму опухоли, — остеогенные клетки, причем мелкие клетки типа остеобластов, а многоядерные — типа остеокластов. Отсюда и название опухоли — «остеобластокластома». Опухоль может озлокачествляться.
Особого внимания заслуживает опухоль Беркитта — злокачественная лимфома, которая локализуется в челюстных костях (см. рис. 11-13) у 50% больных. Она быстро растет, разрушает кости челюсти. Отмечается генерализация опухоли.
Одонтогенные опухоли
Гистогенез опухолей этой группы связывают с зубообразующими тканями — эмалевым органом (эктодермального происхождения) и зубным сосочкам (мезенхимального происхождения). Как известно, из эмалевого органа формируется эмаль зуба, из сосочка — одонтобласты, дентин, цемент, пульпа зуба. Одонтогенные опухоли — редкие, чрезвычайно разнообразные по своей структуре внутричелюстные опухоли. Развитие их сопровождается деформацией и деструкцией костной ткани даже в случае доброкачественных вариантов, которые составляют основную массу опухолей этой группы. Опухоли прорастают в полость рта, сопровождаются спонтанными переломами челюстей.
Выделяют группы опухолей, связанных с одонтогенным эпителием, одонтогенной мезенхимой и имеющих смешанный генез.
Опухоли, гистогенетически связанные с одонтогенным эпителием
Амелобластома — доброкачественная опухоль с выраженным местным деструирующим ростом, самая частая форма одонтогенной опухоли. Для нее типична многоочаговая деструкция кости челюсти. Более 80% амелобластом локализуется в нижней челюсти, в области ее угла и тела на уровне моляров. Не более 10% опухолей — в области резцов. Опухоль часто проявляется в возрасте 20–50 лет, но иногда наблюдают и у детей. Растет опухоль медленно, в течение нескольких лет. У мужчин и женщин она встречается одинаково часто.
Выделяют две клинико-анатомические формы — кистозную и солидную; первая встречается часто, вторая — редко. Опухоль имеет вид плотной, белесоватого цвета ткани, иногда с буроватыми включениями и кистами или множеством кист.
Гистологически выделяют фолликулярную, плексиформную (сетевидную), акантоматозную, базально-клеточную и гранулярно-клеточную формы. Наиболее частые варианты — фолликулярная и плексиформная формы. Фолликулярная амелобластома состоит из островков округлой или неправильной формы, окруженных одонтогенным цилиндрическим или кубическим эпителием; в центральной части состоит из полигональных,

Глава 26. Болезни орофациальной области |
759 |
Рис. 26-12. Фолликулярная амелобластома
звездчатых, овальных клеток, образующих сеть (рис. 26-12). В результате дистрофии в пределах островков нередко образуются кисты. Структура этой формы амелобластомы напоминает строение эмалевого органа. Плексиформная форма опухоли состоит из сети тяжей одонтогенного эпителия с причудливым ветвлением. Довольно часто в одной опухоли встречаются различные гистологические варианты строения. При акантоматозной форме
впределах островков опухолевых клеток отмечают эпидермоидную метаплазию с образованием кератина. Базально-клеточная форма амелобластомы напоминает базально-клеточный рак. При гранулярно-клеточной форме эпителий содержит большое количество ацидофильных гранул. Амелобластома при нерадикальном удалении рецидивирует.
Аденоматоидная опухоль часто развивается в верхней челюсти в области клыков, возникает во второй декаде жизни, состоит из одонтогенного эпителия, формирующего образование наподобие протоков. Они расположены
всоединительной ткани, нередко с явлениями гиалиноза.
Кодонтогенным карциномам, которые встречаются редко, относят злокачественную амелобластому и первичную внутрикостную карциному. Злокачественной амелобластоме присущи общие черты строения доброкачественной опухоли, но с выраженным атипизмом и полиморфизмом одонтогенного эпителия. Темп роста более быстрый, с выраженной деструкцией костной ткани, с метастазированием в регионарные лимфатические узлы. Первичная внутрикостная карцинома (рак челюсти) — опухоль, имеющая строение эпидермального рака, развивающегося из островков одонтогенного эпителия периодонтальной щели (островков Малассе) без связи с эпителием
