
- •27.2- Модели оказания
- •Шкала оценки структурных внутричерепных изменений
- •27.3. Травма мягких тканей головы
- •27.4. Повреждения черепа
- •27.4.1. Линейные переломы свода
- •27.4.2. Вдавленные переломы
- •27.5. Травма головного мозга
- •27.5.1. Диффузные повреждения
- •27.5.2. Очаговые повреждения
- •27.6. Внутричерепные кровоизлияния
- •27.6.1. Субарахноидальные кровоизлияния
- •27.6.4. Внутримозговые кровоизлияния
- •27.7. Проникающая
- •27.8. Принципы
- •Классификация шока у детей
27.6.4. Внутримозговые кровоизлияния
Травматические внутримозговые кровоизлияния у детей встречаются намного реже, чем субарахнои-дальные, эпи- или субдуральные геморрагии. Их размеры могут быть различными: от мелких, рассеянных кровоизлияний до больших свертков крови. Мелкие кровоизлияния называются точечными или пстехиальными. Геморрагии, объем которых превышает 5 мл, обычно относят к внутримозговым гематомам [20]. Возможны внутримозговые кровоизлияния по типу геморрагического пропитывания. Они располагаются в зонах ушиба головного мозга, чаще в кортикальных отделах, формируя достаточно обширные участки мозга, имбибирован-ные кровью {геморрагические ушибы мозга).
Следует выделить несколько наиболее вероятных механизмов возникновения внутримозговых кровоизлияний, характеризующихся определенной последовательностью первичных и вторичных повреждений:
• травма поверхностных отделов мозга первичное повреждение кортикального сосуда ге-
632
Черепно-мозговая травма у детей
 моррагия,
распространяющаяся, в основном,
на поверхностные отделы мозга;
моррагия,
распространяющаяся, в основном,
на поверхностные отделы мозга;
повреждение поверхностных отделов мозга, геморрагическое пропитывание и некрозы, освобождение вазоактивных веществ, локаль ные расстройства ауторегуляции, локальная гиперперфузия в зонах с нарушенной проч ностью сосудистой стенки, вторичная (от сроченная) геморрагия с вовлечением в ос новном поверхностных отделов мозга;
сложные ротационные перемещения различ ных пластов мозга, разрыв глубинных сосу дов, внутримозговая гематома, распростра няющаяся преимущественно на глубинные отделы мозга;
сложные ротационные перемещения различ ных пластов мозга, мгновенное перерастя жение или частичное повреждение глубин ных сосудов, сосудистый спазм, локальная ишемия, локальная постишемическая гипер перфузия в условиях неполноценной сосуди стой стенки, геморрагия в зону ишемии с преимущественным распространением гема томы на глубинные отделы мозга.
При повреждении крупных вен, венозных синусов или их сдавлении, кроме гематом, могут возникать тромбозы вен и синусов, сопровождающиеся нарастанием венозной гипертензии.
Клинические проявления внутримозговых кровоизлияний обычно маскируются другими сопутствующими травматическими повреждениями (например, инфарктами, оболочечными гематомами и пр.). В тех случаях, когда состояние ребенка не соответствует предполагаемому диагнозу (отсутствует должное улучшение или отмечается отсроченное ухудшение), всегда необходимо исключить внутримозговую гематому.
Основа диагностики — Эхо-ЭГ, УС-скрининг, КТ/МРТ (рис. 27-13, 27-14, 27-15). Внутримоз-говыс гематомы располагаются чаще всего в лобной или височной долях. Глубинные внутри мозговые гематомы обычно менее опасны, чем обширные зоны геморрагического ушиба, поскольку они реже вызывают дислокацию мозга или грубо нарушают отток цсж.
Большинство небольших внутримозговых кровоизлияний спонтанно рассасывается в течение 2— 3 недель, поэтому их лечение, в основном, консервативное и направлено на купирование отека головного мозга. При геморрагических ушибах достаточно высок риск судорожных припадков, что оправдывает назначение профилактической антиконвульсивной терапии в остром периоде и затем,
в течение трех месяцев после травмы. Иногда требуется более длительная терапия.
Применение УС-мониторинга или повторных КТ/МРТ исследований позволяет объективизировать эффективность консервативного лечения и своевременно изменить лечебную тактику, применив хирургическое вмешательство.
Следует выделить ургентные и плановые показания к операциям в этой группе детей. Ургентные операции проводятся при:
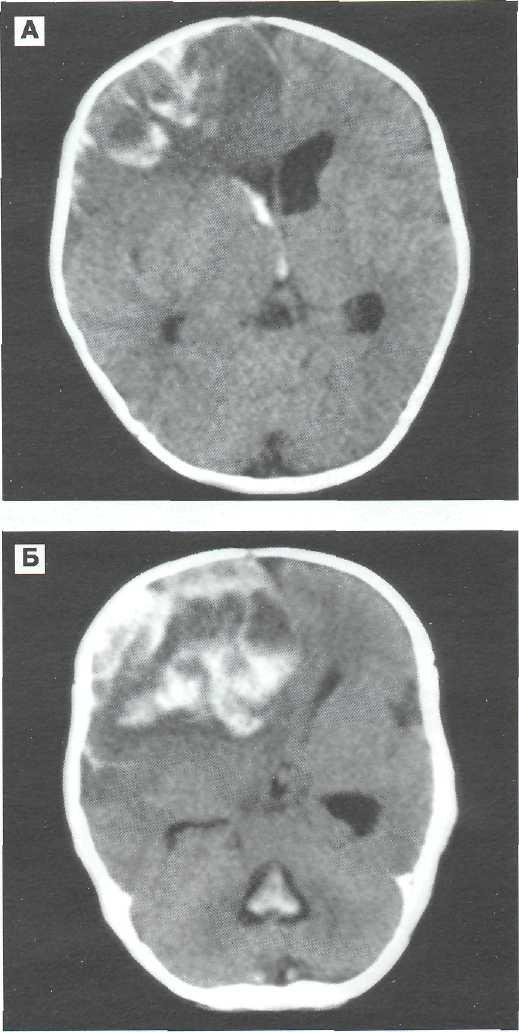
Рис. 27—13. КТ-изображенис больших размеров острой внут-римозговой гематомы в правой лобной доле (мальчик 3-х мес). Выявляются признаки прорыва крови в правый боковой и третий желудочки головного мозга (А), тампонады свертком крови четвертого желудочка (Б).
633
Клиническое руководство по черепно-мозговой травме
 а) больших
внутримозговых гематомах;
а) больших
внутримозговых гематомах;
б) средних размерах внутримозговых гематом, в случаях их сочетания с обширными очага ми ушиба мозга лобной и/или височной ло кализации;
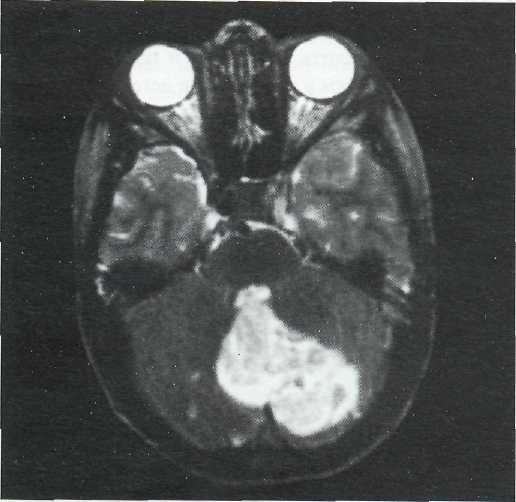
Рис. 27—14. МРТ-изображение (аксиальная Т2-томограмма)
острой гематомы б левом полушарии мозжечка (мальчик 12-ти лет). Выявляется зона высокой интенсивности сигнала в области гематомы, а также признаки тампонады свертком крови четвертого желудочка.

в) обширных изолированных очагах геморрагического ушиба мозга, сопровождающихся быстрым, значительным и медикаментозно резистентным нарастанием внутричерепной гипертензии. В последнем случае целью операции является удаление нежизнеспособных тканей мозга, что способствует большей эффективности дальнейшего медикаментозного лечения внутричерепной гипертензии. Плановые вмешательства проводятся при мини-

Рис. 27—15. Сравнительные возможности МРТ и КТ в диагностике острой внутримозгичой гематомы лсвий затылочной области (мальчик 12-ти лет).
А — аксиальнаяПП-томограмма. Б — аксиальная Т2-томограмма. В — КТ в аксиальной плоскости.
При МРТ-изображении в режиме ЛП отсутствует четкая разница интенсивности сигнала в области гематомы и прилегающих участков мозга. МРТ в режиме Т2 хорошо визуализирует зону патологических изменений, однако она по интенсивности сигнала практически не отличается от церсбро-спинальной жидкости. КТ оказалась наиболее информативной, выявив типичные признаки внутримозговой гематомы (наличие патологической зоны высокой плотности).
634
Черепно-мозговая травма у детей
мальных
стабильных неврологических расстройствах,
достаточно больших размерах внутримоз-говой
гематомы, которая не уменьшается или
медленно
увеличивается в объеме. Гематома может
быть удалена
при лоскутной краниотомии или пунк-иионным
путем через фрезевое отверстие. Два
фактора
позволяют отдать предпочтение
краниотомии: поверхностное
расположение гематомы и наличие
саттелитного
очага размозжения, подлежащего удалению.
Чрезпункционное удаление гематомы
показано
при ее расположении в глубинных или
функционально
значимых зонах мозга. При относительно
небольших
глубинных гематомах целесообразно
применять
стереотаксичсскую навигацию и
эндоскопическую технику [11,
14,
16, 37]. Важным этапом при операциях по
поводу внутримозговых гематом
является интраопсрационная УС, которая
обеспечивает
точную ориентацию, минимально инвазивный
доступ к гематоме и оценку полноты ее
удаления. Перед операцией необходимо
приготовиться
к возможной гемотрансфузии.
При обнаружении у ребенка внутримозговой гематомы не следует забывать о возможности проникающего ранения, входное отверстие которого найти иногда не легко.
У пациентов с рецидивами внутримозговых гематом и отсутствием убедительных анамнестических данных за травму головы необходимо проведение церебральной ангиографии для исключения аневризмы сосудов головного мозга. Оптимальные сроки ее проведения — после стабилизации состояния ребенка.
27.6.5. Отсроченные гематомы
Одной из проблем детской нейротравматологии являются т.н. отсроченные внутричерепные гематомы. Они не выявляются на КТ, проведенной в ранние сроки после травмы. Однако, повторное применение методов нейроизображения, проводимые в связи с ухудшением состояния ребенка может обнаружить типичные признаки внутричерепной гематомы. Поскольку декомпенсация состояния у детей может быть стремительной (синдромы «внезапного ухудшения» и »внезапной смерти»), такие гематомы представляют собой серьезную угрозу для жизни пациента и летальные исходы могут наблюдаться даже в стационарах с круглосуточной возможностью проведения КТ. Отсроченными могут быть как эпи- и субдуральные, так и внутримозго-вые гематомы. Сроки их формирования — от нескольких дней до нескольких недель.
Механизм возникновения отсроченных гематом не до конца ясен. Наиболее вероятно, они формируются при уменьшении внутричерепного давления (спонтанного или на фоне проводимого лечения) и кровотечении из поврежденных венозных сосудов, исходно компремированных окружающими структурами. Отсроченные гематомы могут возникать также в случаях снижения ВЧД после хирургической декомпрессии черепа. При этом гематома может располагаться даже контрлатерально по отношению к проведенной операции.
Отсроченные гематомы обычно возникают при тяжелой ЧМТ, когда особенно трудно оценить динамику неврологического состояния ребенка. В этих случаях особое значение имеет мониторинг внутричерепного состояния (УС и ВЧД). Отрицательная динамика мониторируемых параметров является показанием к срочной повторной КТ.
Необходимо помнить о возможности формирования отсроченных ЭДГ, которые могут возникать и при т.н. «нетяжелой» ЧМТ. Такие гематомы не обнаруживаются методами нейроизображения при поступлении. Только повторное обследование ребенка спустя 3—4 дня после травмы позволяет своевременно выявить этот вид патологии при помощи этапного УС-скрининга или КТ/МРТ. Клинически отсроченные гематомы проявляются отсутствием ожидаемого улучшения или нарастающим ухудшением состояния ребенка после непродолжительного периода, характеризующегося стабильным течением.
Большие сложности возникают при отсроченных гематомах у детей, прооперированных по поводу гематом, выявленных при первичном обследовании. Если у них, после периода улучшения, вновь нарастают неврологические расстройства, это как правило связывается клиницистами с рецидивом ранее удаленной гематомы и осуществляется реоперация с ревизией области удаленной гематомы. Однако такая ревизия, проведенная в случаях отсроченной гематомы другой локализации, может значительно ухудшить прогноз. Поэтому, перед ревизией ложа удаленной гематомы всегда необходимо визуализировать внутричерепное состояние.
27.6.6. Неинвазивные
и минимально инвазивные методы лечения
Традиционные хирургические приемы лечения внутричерепных гематом характеризуются значительной травматичностью. Применяется достаточно широкая краниотомия, осуществляются диагностические
635
Клиническое руководство по черепно-мозговой травме
 пункции
мозга и субъективный контроль качества
проведенных
манипуляций. В плановой нейрохирургии
такие классические приемы не применяются.
В
последние годы сформировался новый
раздел нейрохирургии, который получил
название «минимально
инвазивная нейрохирургия» (МИН). Ее
главная особенность
заключается в выборе оптимальной
(индивидуальной)
хирургической тактики, обеспечивающей
минимальность операционной травмы в
каждом
конкретном случае. Травматичность
операции
снижается за счет применения новых
технологий
на различных этапах хирургического
вмешательства.
Точная предоперационная ориентация
(КТ и/или
МРТ) обеспечивает возможность
использования
минимально достаточных кожного разреза
и краниотомии. Применение интраоперационной
УС дает
точную топографическую информацию о
внутричерепном
структурном состоянии на этапах поиска
и контроля полноты удаления патологического
объекта (УС-навигация и УС-мониторинг).
Стереотаксические,
эндоскопические и микронейрохирургические
приемы обеспечивают минимальную
травматичность хирургических манипуляций.
С
использованием приемов МИН связываются
основные перспективы развития
детской нейрохирургии. Однако
наибольшие сложности возникают при
попытках
внедрения этих современных приемов в
ургентной
нейрохирургии. Они определяются, в
основном,
необходимостью круглосуточной
эксплуатации КТ аппаратов, а также
использованием достаточно
сложных и дорогостоящих инструментальных
систем
для стереотаксической навигации.
Внедрение УС-диагностики при
травматических внутричерепных
повреждениях у детей, а также разработка
простых и универсальных навигационных
систем создают
условия для широкого применения
минимально инвазивных технологий
в нейротравмато-логии
у детей [11, 22, 43, 46, 47].
пункции
мозга и субъективный контроль качества
проведенных
манипуляций. В плановой нейрохирургии
такие классические приемы не применяются.
В
последние годы сформировался новый
раздел нейрохирургии, который получил
название «минимально
инвазивная нейрохирургия» (МИН). Ее
главная особенность
заключается в выборе оптимальной
(индивидуальной)
хирургической тактики, обеспечивающей
минимальность операционной травмы в
каждом
конкретном случае. Травматичность
операции
снижается за счет применения новых
технологий
на различных этапах хирургического
вмешательства.
Точная предоперационная ориентация
(КТ и/или
МРТ) обеспечивает возможность
использования
минимально достаточных кожного разреза
и краниотомии. Применение интраоперационной
УС дает
точную топографическую информацию о
внутричерепном
структурном состоянии на этапах поиска
и контроля полноты удаления патологического
объекта (УС-навигация и УС-мониторинг).
Стереотаксические,
эндоскопические и микронейрохирургические
приемы обеспечивают минимальную
травматичность хирургических манипуляций.
С
использованием приемов МИН связываются
основные перспективы развития
детской нейрохирургии. Однако
наибольшие сложности возникают при
попытках
внедрения этих современных приемов в
ургентной
нейрохирургии. Они определяются, в
основном,
необходимостью круглосуточной
эксплуатации КТ аппаратов, а также
использованием достаточно
сложных и дорогостоящих инструментальных
систем
для стереотаксической навигации.
Внедрение УС-диагностики при
травматических внутричерепных
повреждениях у детей, а также разработка
простых и универсальных навигационных
систем создают
условия для широкого применения
минимально инвазивных технологий
в нейротравмато-логии
у детей [11, 22, 43, 46, 47].
Многолетняя практика показала, что некоторые внутричерепные гематомы могут самостоятельно исчезать без каких-либо последствий, что явилось основанием для разработки и внедрения консервативного лечения внутричерепных гематом у детей. Методы нейроизображения позволяют использовать эту тактику у небольшой, тщательно отобранной группы пациентов. Применение консервативного лечения внутричерепных гематом может применяться только в стационарах, имеющих возможность осуществления динамической оценки структурного внутричерепного состояния (УС-мониторинг, повторные КТ) и наблюдения нейрохирурга, обладающего опытом применения этой технологии. Основная опасность заключается в возможности внезапного
ухудшения состояния ребенка с грубыми расстройствами витальных функций.
Следует выделить три группы пациентов, являющихся кандидатами для консервативного лечения.
Первая группа — дети с изолированными небольшими ЭДГ (не более 15 мм в диаметре и 40 мл в объеме), госпитализированные в стационар в сроки менее 24 часов после ЧМТ, у которых отсутствуют или минимально выражены головная боль, неврологическая симптоматика и смещение образований средней линии. Такие гематомы обычно обнаруживаются как «случайные находки» при УС или КТ. При наличии линейного перелома костей черепа, пересекающего ложе средней оболочечной артерии или венозных синусов, а также отсутствии возможности осуществлять УС-мониторинг, от консервативного лечения, безусловно, надо отказаться. Исключением из этой группы являются ЭДГ в задней черепной ямке или на основании средней черепной ямки. В этих и остальных случаях ЭДГ, выявленные раньше, чем через 24 часа после травмы подлежат срочному удалению.
Вторую группу составляют дети с «маленькими» ЭДГ, выявленными позже, чем через 24 часа после травмы, а неврологические проявления либо отсутствуют, либо отмечается их четкое обратное развитие.
В третью группу входят дети с внутримозговы-ми гематомами небольших размеров, при сохранном сознании ребенка, минимальных неврологических расстройствах и стабильном внутричерепном структурном состоянии.
С внедрением УС появилась возможность диагностики внутричерепных гематом, которые протекают в раннем периоде асимптомно или с минимальными атипичными проявлениями (например, при клинике сотрясения головного мозга). Эти гематомы раньше оставались обычно нераспознанными, поскольку не было показаний для проведения КТ.
Обязательным условием выжидательной тактики является отсутствие или невыраженность, а также стабильность неврологических проявлений, небольшой объем гематомы и отсутствие по данным нейроизображения (УС, КТ или МРТ) признаков компрессии среднего мозга.
В реанимационном отделении таким детям необходимо обеспечить тщательное динамическое наблюдение с мониторной регистрацией основных параметров состояния витальных функций, повторными УС-исследованиями и неврологическим осмотром. Их основная цель — оценка динамики структурного и функционального состояния мозга. Возможны
636
Черепно-мозговая травма у детей
 следующие
варианты развития клинической ситуации
и тактики лечения. При нарастании
масс-эффекта больным
необходимо проводить классическую
краниотомию
с удалением гематомы традиционным
способом.
В подобных случаях УС-мониторинг
внутричерепного
состояния обеспечивает возможность
выявления нарастания внутричерепных
изменений до
развития клинической декомпенсации.
При кли-нико-сонографическом
динамическом варианте, характеризующимся
постепенным разжижением гематомы
и уменьшением ее объема, возможно
продолжение
консервативного лечения. В случаях,
когда после
появления УС-признаков разжижения
гематомы (анэхогенная гематома с
ярким рефлексом «пограничного усиления»)
объем се не уменьшается,
гематома подлежит удалению. Но в этих
случаях можно избежать травматичных
лоскутных краниотомии,
использовав минимально инвазивные
технологии
для удаления жидкого содержимого
гематом — стереотаксические
и эндоскопические операции, пункционное
наружное дренирование или длительное
дренирование в сформированную
субгалсальную полость
(в «субгалеальный карман») [1, 13, 14, 34].
При
использовании тактики консервативного
лечения
в УС-мониторинг должен осуществляться
следующим образом: первый день —
через каждые три часа,
второй день — через 6 часов, третий день
— через
12 часов и в дальнейшем 1 раз в сутки, до
следующие
варианты развития клинической ситуации
и тактики лечения. При нарастании
масс-эффекта больным
необходимо проводить классическую
краниотомию
с удалением гематомы традиционным
способом.
В подобных случаях УС-мониторинг
внутричерепного
состояния обеспечивает возможность
выявления нарастания внутричерепных
изменений до
развития клинической декомпенсации.
При кли-нико-сонографическом
динамическом варианте, характеризующимся
постепенным разжижением гематомы
и уменьшением ее объема, возможно
продолжение
консервативного лечения. В случаях,
когда после
появления УС-признаков разжижения
гематомы (анэхогенная гематома с
ярким рефлексом «пограничного усиления»)
объем се не уменьшается,
гематома подлежит удалению. Но в этих
случаях можно избежать травматичных
лоскутных краниотомии,
использовав минимально инвазивные
технологии
для удаления жидкого содержимого
гематом — стереотаксические
и эндоскопические операции, пункционное
наружное дренирование или длительное
дренирование в сформированную
субгалсальную полость
(в «субгалеальный карман») [1, 13, 14, 34].
При
использовании тактики консервативного
лечения
в УС-мониторинг должен осуществляться
следующим образом: первый день —
через каждые три часа,
второй день — через 6 часов, третий день
— через
12 часов и в дальнейшем 1 раз в сутки, до
рассасывания гематомы и решения вопроса о методе ее удаления (эндоскопическая операция, установка субгалеального дренажа и пр).
На рис. 27—16, 27—17 и 27—18 представлены результаты эндоскопического удаления внутричерепных гематом у детей. Показана возможность одномоментного удаления обширной двусторонней субдуральной гематомы из двух фрезевых отверстий (рис. 27—18). Ранее этому ребенку был поставлен вентрикулоперитонеальный шунт в связи с выраженной быстро прогрессирующей гидроцефалией. Спустя 2 года ребенок перенес легкую травму головы, приведшую к нарастанию симптомов внутричерепной гипертензии.
На КТ выявлены признаки двусторонней обширной субдуральной гематомы (рис. 27—16А). После эндоскопической операции у него восстановилось внутричерепное структурное состояние, имевшееся до возникновения гематом.
Несмотря на значительную резидуальную вент-рикулодилятацию, клинические проявления у этого ребенка минимальные.
Безусловно, выбор тактики лечения внутричерепных гематом у детей зависит от опыта хирурга и его желания ограничить хирургическую агрессию. Психологически легче удалить гематому, чем длительно наблюдать за ней, не будучи уверенным в том, что, в конце концов, ее придется срочно уда-

637
Клиническое руководство по черепно-мозговой травме



А — КТ до операции. Б — КТ после одномоментного чрезфрезевого эндоскопического удаления гематом. Объяснение в тексте.
лять. Однако возможность избежать операции или свести ее травматичность к минимуму, безусловно, оправдывает применение выжидательной тактики.
Вопрос о ее выборе должен решаться не только хирургом, но и родственниками, которых следует подробно ознакомить с особенностями такого лечения.
638
Черепно-мозговая травма у детей
