
12.6.2. Подострые внутримозговые гематомы
1. Классический вариант; встречается часто. После черепно-мозговой травмы, сопровождающейся утратой сознания в пределах 1 ч, наступает светлый промежуток продолжительностью от нескольких суток до 1—2 недель. В этом периоде состояние больных обычно не вызывает опасений. Их жалобы сводятся к умеренной головной боли, головокружению, общему недомоганию, нарушению сна. Затем,
постепенно или внезапно, состояние их ухудшается. Обращает на себя внимание развитие грубой очаговой симптоматики, часто отражающей нарушения как двигательной, так и чувствительной сферы. При этом изменение сознания длительное время не выходит за пределы оглушения. Среди других компрессионных признаков могут развиваться начальные явления застоя на глазном дне.
2. Вариант без первичной утраты сознания; встре чается редко. Потеря сознания в момент травмы либр отсутствует, либо настолько мимолетна, что о ней нельзя судить с достоверностью. Дальнейшее течение напоминает классический вариант.
Вариант со стертым светлым промежутком; встречается нередко. Первичная утрата сознания до сопора, реже комы обычно продолжительная. За тем отмечается восстановление сознания до оглу шения. Спустя несколько суток (до 2 недель) по является или нарастает гнездная и общемозговая симптоматика.
Вариант с восстановлением сознания после пер вичной утраты без вторичного его выключения; встре чается часто.
Возможно и хроническое течение внутримозго-вых гематом, верифицируемых в сроки от 1 месяца до 15 лет после травмы.
12.6.3. Отсроченные
внутримозговые гематомы
На фоне клиники сотрясения или ушиба мозга спустя 24 часа и больше после ЧМТ наблюдается ухудшение состояния пострадавшего, усугубление нарушений сознания, нарастание очагового неврологического дефицита или фокальные судороги. Сопоставление КТ при поступлении пострадавшего и КТ при ухудшении состояния подтверждает отсроченное развитие ВМГ.
12.7. Диагностика
При ВМГ относительно легче установить развитие компрессии головного мозга (характеризующееся в общем теми же чертами, что и при оболочечных гематомах), и труднее предположить именно внут-римозговую локализацию гематомы.
При изолированных внутри мозговых гематомах, не сопровождающихся другими тяжелыми повреждениями черепа и головного мозга, распознавание синдрома сдавления, так же как при оболочечных гематомах, основывается прежде всего на трехфазном изменении состояния сознания (первичная ут-
334
Внутримозговые гематомы
 рата
сознания в момент травмы — светлый
промежуток
— вторичная утрата сознания) и динамике
других
общемозговых симптомов (головная боль,
рвота, брадикардия,
психомоторное возбуждение и т.д.).
рата
сознания в момент травмы — светлый
промежуток
— вторичная утрата сознания) и динамике
других
общемозговых симптомов (головная боль,
рвота, брадикардия,
психомоторное возбуждение и т.д.).
Если среди очаговых симптомов доминирует грубый гемипарез (вплоть до гемиплегии), сочетающийся с нарушением чувствительности на тех же конечностях и особенно с одноименной гемианопсией, то есть основания предположить глубинную, внутримоз-говую локализацию гематомы. Развитие указанной неврологической симптоматики со стороны полушария, противоположного месту приложения травмы (в том числе и необусловившей костных повреждений), не противоречит этому суждению, а в известной мере даже подкрепляет его.
Распознаванию внутримозговых гематом также способствует заметное опережение манифестации гнездной патологии по сравнению со вторичным выключением сознания. Однако, когда нет капсу-лярных черт в очаговой симптоматике, клиническая диагностика внутримозговой гематомы редко может быть убедительно обоснована. Чаще ошибочно предполагается оболочечная гематома.
Особенно большие трудности в распознавании внутримозговых гематом возникают в тех случаях, когда больные поступают в коматозном состоянии.
Компьютерная и магнитно-резонансная томография споербны решить практически все проблемы распознавания и дифференциальной диагностики травматических внутримозговых гематом.
На КТ внутримозговые гематомы проявляют себя как очаги округлой, овальной или неправильной формы интенсивного гомогенного повышения плотности (64—76Н), что указывает на смесь жидкой крови и ее свертков (рис. 12—8, 12—9, 12—10). Здесь может присутствовать и детрит мозга, но его количество значительно уступает количеству геморрагического слагаемого. Края внутримозговых гематом при их формировании в очагах ушиба мозга часто бывают неровными, имеют «ворсинчатый» вид в отличие от внутримозговых гематом, возникающих вследствие травматического разрыва сосуда. Вокруг внутримозговых гематом уже в первые часы после ЧМТ появляется перифокальный отек, который обычно достигает максимума спустя 1—2 сутки (см. рис. 12—8, 12—9). Он может быстро превращаться в долевой, порой с четкой тенденцией к дальнейшей генерализации [21, 24, 27, 83].
Травматические ВМГ в подавляющем большинстве случаев локализуется в белом веществе больших полушарий головного мозга, преимущественно субкортикально, реже кортикалъно-субкортикально, и еще реже — медиально — в области базальных
ганглиев с распространением в белое вещество. Что касается долевой локализации, то примерно 80% всех ВМГ располагаются в лобной и височной долях, остальные 20% приходятся на теменную, затылочную доли, а также мозжечок.
Травматические ВМГ вызывают дислокацию срединных структур и сдавление гомолатерального бокового желудочка, если они занимают латеральные отделы полушария (см. рис. 12—8, 12—10), и аксиальное смешение боковых желудочков со сдав-лением передних рогов, если занимают передне-медиальные отделы лобных долей. Однако следует отметить, что в целом при внутримозговых гематомах дислокационные эффекты выражены меньше, чем при оболочечных, т.к. преобладает разрушение вещества мозга, а не его сдавление.
При отсутствии повторных кровоизлияний можно наблюдать инволюцию внутримозговых гематом со снижением коэффициента абсорбции на 1—3 ед Н (см. рис. 12—8, 12—10) в сутки и уменьшение объема кровоизлияния, часто кажущееся в связи с переходом в изоденсивную стадию. При КТ в динамике внутримозговые гематомы становятся изо-денсивными на 15—30 сутки, в зависимости от их объема, с дальнейшим переходом в гиподенсив-ную стадию. К этим срокам исчезает или существенно уменьшается (см. рис. 12-—8, 12—10) обусловливаемый гематомой масс-эффект [23, 26, 72, 103].
Спустя 1,5—3 месяца на месте неудаленной внутримозговой гематомы выявляется гиподенсивная зона, отражающая формирование полости с жидкостным содержимым, близким или идентичным по плотности ЦСЖ (см. рис. 12—13). На месте небольших разрешившихся внутримозговых гематом КТ в течение длительного времени обнаруживает гиподенсивные участки, которые отражают формирование глиальных или глиомезодермальных рыхлых рубпов [24, 26, 27, 125, 138, 207].
Травматические внутримозговые гематомы любых размеров и локализации обычно хорошо визуализируются на МР-томограммах (рис. 12—11, 12—12, 12—13). Общие закономерности характера изображения внутримозговых гематом следующие. В острой стадии они характеризуются низкой интенсивностью сигнала на томограммах по Т2 и близки к изоинтенсивным на томограммах по Т1. В подострой и хронической стадии внутримозговые гематомы становятся гиперинтенсивными во всех режимах сканирования [24, 25, 104, 127, 133, 152].
МРТ динамика изображения внутримозговых гематом определяется образованием дериватов окисления гемоглобина и их магнитными свойствами. Так, в остром периоде превалирует влияние дио-
335
Клиническое руководство по черепно-мозговой травме
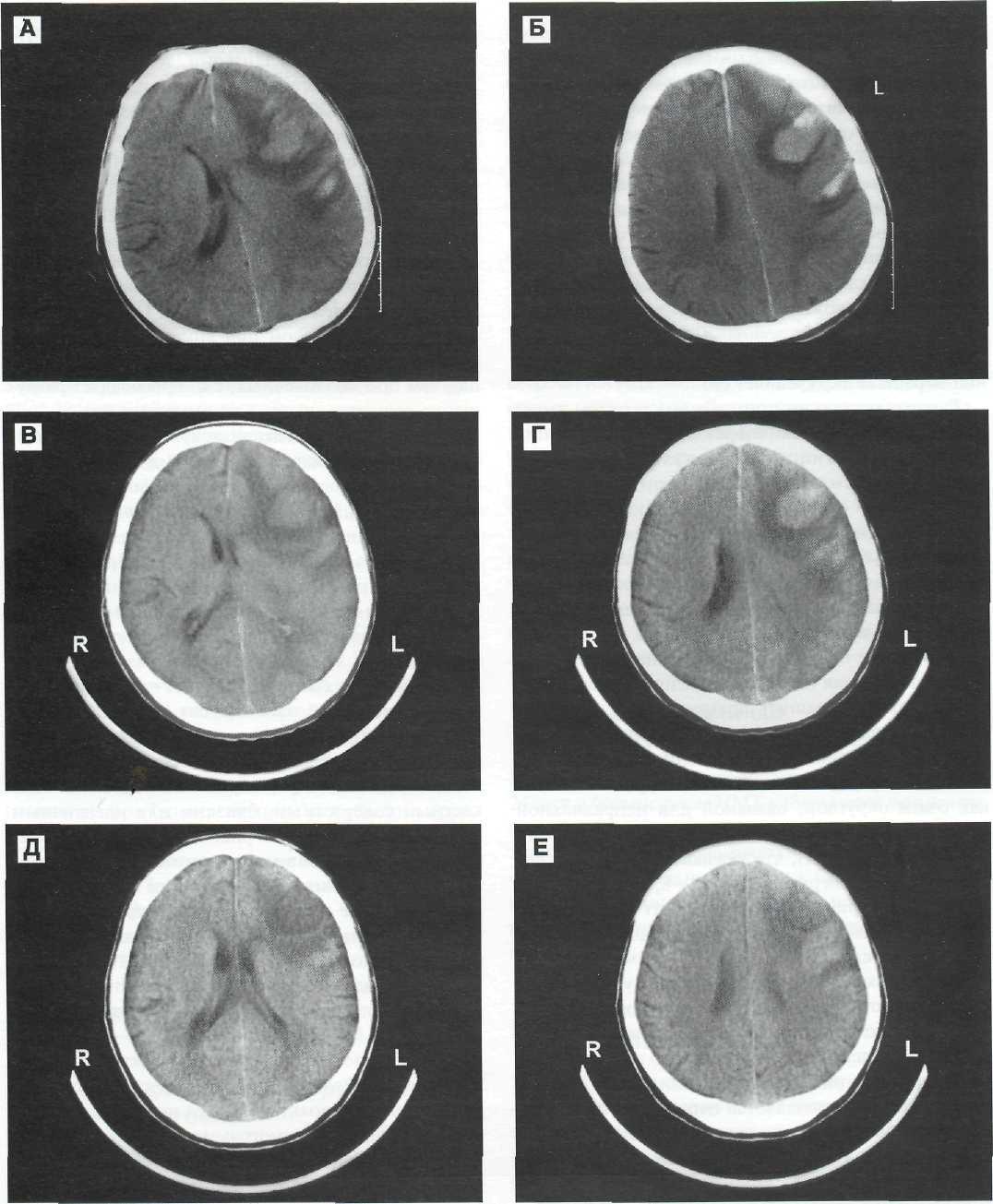
Рис. 12—8. Внутримозговая гематома лобной доли слева у 57-летнего больного. Консервативное лечение. КТ-динамика. А, Б — через 8 сут после ЧМТ. В проекции ВМГ зона гетерогенно повышенной плотности с выраженным перифокальным отеком, грубым сдавленней гомолатерального бокового желудочка и смешением срединных структур. В полюсе лобной доли справа видны небольшие очаги ушиба. В, Г — через 28 сут после ЧМТ. Уменьшение плотности основного скопления крови, сохраняется перифокальный отек и дислокация срединных структур мозга. Д, Е — спустя 75 сут после ЧМТ. В проекции расположения внутри-мозговых гематом преобладают гиподенсивные зоны, регресс перифокального отека и редислокация срединных структур с расправлением желудочковой системы; очажки ушиба в полюсе лобной доли справа резорбировались. Клиническое выздоровление.
336
Внутримозговые гематомы
ксигемоглобина, а в подостром и хроническом — метгемоглобина.
Обычно через 2—3 недели вокруг внутримозго-вых гематом на томограммах по Т2 определяется тонкий венчик пониженной интенсивности сигнала, что типично для гематом, не имеющих сообщения с ликворными пространствами. Образование темного перифокального кольца обусловлено отложением в макрофагах, инфильтрующих мозговое вещество вокруг гематом, глыбок гемосидерина. Гемосидерин, в свою очередь, вызывает локальное укорочение в основном Т2-релаксационного вре-
мени. Нужно отметить, что характер изображения внутри мозговых гематом на МР-томограммах зависит не только от давности ее формирования, но и от концентрации белка, степени гидратации и лизиса эритроцитов, гематокрита и ретракции кровяного сгустка, а еще больше от наличия повторных геморрагии. Так, даже минимальное повторное кровоизлияние (объемом до 1 мл) может придать всей подострои или хронической внутримозговои гематоме вид типично острой (гипоинтенсивная на томограммах по Т2, изогипоинтенсивная на томограммах по Т1).
337
Клиническое руководство по черепно-мозговой травме
В выявлении пери фокального отека предпочтительнее томограммы по Т2, позволяющие выявить даже минимальную «оводненность» тканей. Отечное мозговое вещество при этом выглядит как зона равномерного повышения сигнала с нечеткими наружными контурами. При МРТ перифокальный отек вещества головного мозга выявляется раньше, чем при КТ, и отечная зона имеет большую распространенность, что можно объяснить чувствительностью метода.
Ограничения МРТ в обследовании больных с ЧМТ в первую очередь связаны с тяжестью их со-
стояния (нарушениями дыхания, психомоторным возбуждением, в меньшей степени — длительностью исследования и своеобразным характером изображения сверхострых (часы после ЧМТ) гематом. Противопоказаниями к МР исследованию может послужить наличие в полости черепа инородных металлических тел. Учитывая возможность формирования отсроченной ВМГ или нарастание первичной гематомы, КТ или МРТ целесообразно проводить повторно через 24—48 часов после травмы, а при утяжелении состояния больного — немедленно.
338
Внутримозговые
гематомы
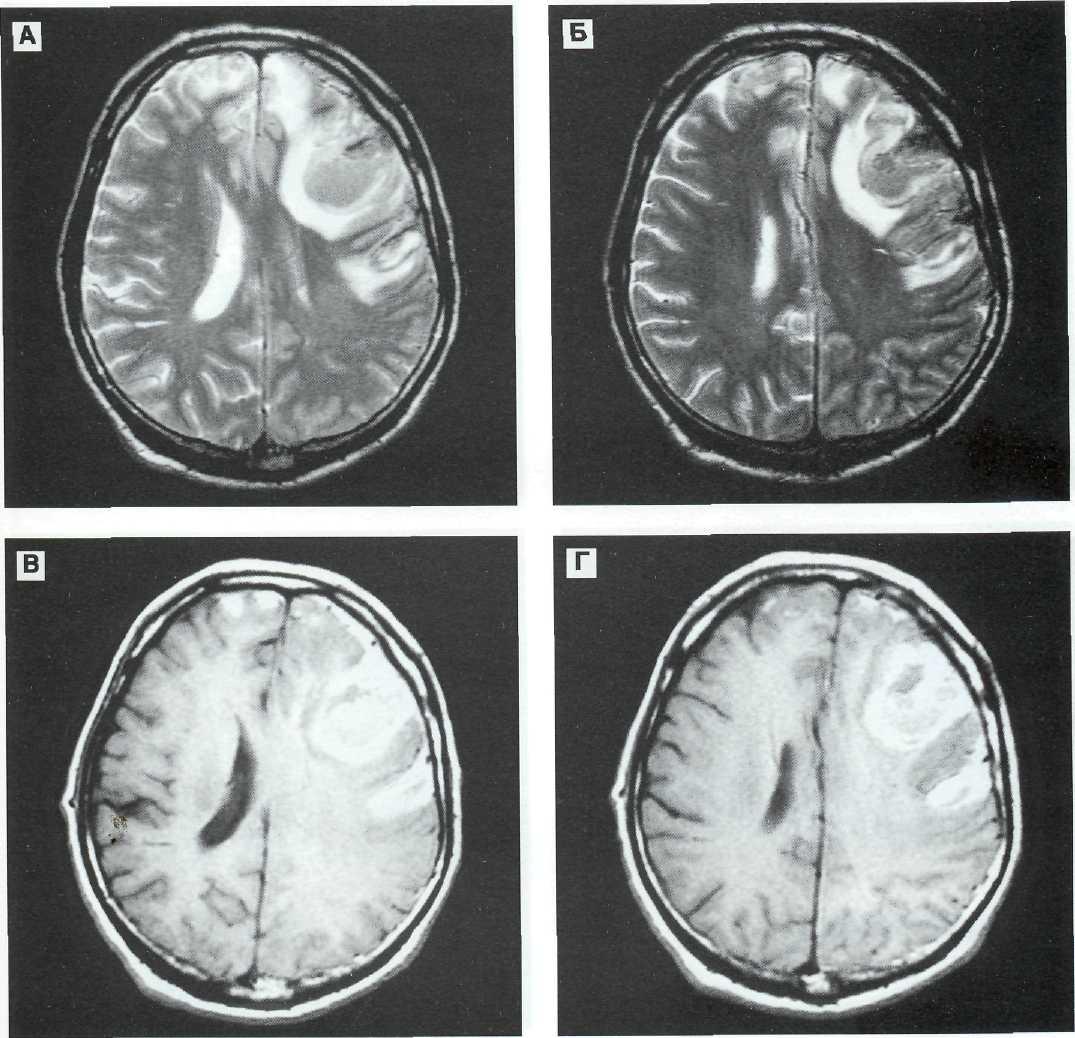
Рис. 12—П. Внутримозговая гематома лобной доли слева у 57-летнего пострадавшего. Консервативное лечение. МРТ-динамика (см. КТ-динамику того же больного на рис. 12—8). А, Б (Т2), В, Г (Т1) — 30 сут после ЧМТ. Центральные отделы внутримозговых гематом по интенсивности сигнала лишь незначительно отличаются от мозгового вещества на томограммах по Т1 и Т2. В то же время периферические отделы внутримозговых гематом четко контурируются за счет образования метгемоглобина. Четко выявляются корковые контузионные очаги в полюсе правой лобной доли. Выражены компрессия гомолатералыюго бокового желудочка и дислокация срединных структур.
339
Клиническое руководство по черепно-мозговой травме
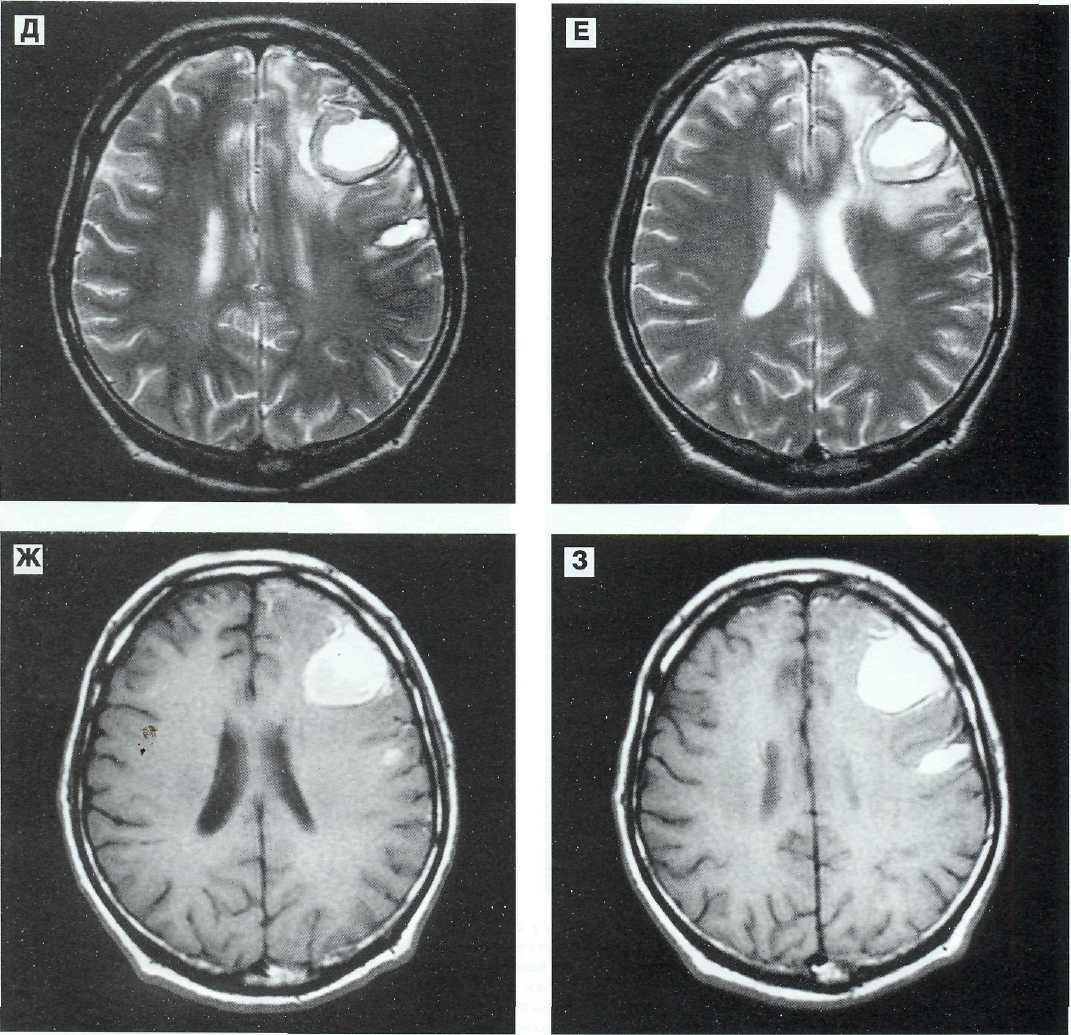
Рис. 12—11 (продолжение). Д, Е (Т2), Ж, 3 (Т1) — через 65 сут после ЧМТ. Характер изображения внутримозговых гематом изменился — они стали гиперинтенсивными на томограммах по Т1 и Т2. В режиме Т2 появился темный ободок за счет отложения гемосидерина по периферии кровоизлияния. Интенсивность сигналов от контузионных очагов резко снизилась. Редислокация срединных структур. Клиническое выздоровление.
340
Внутримозговые
гематомы
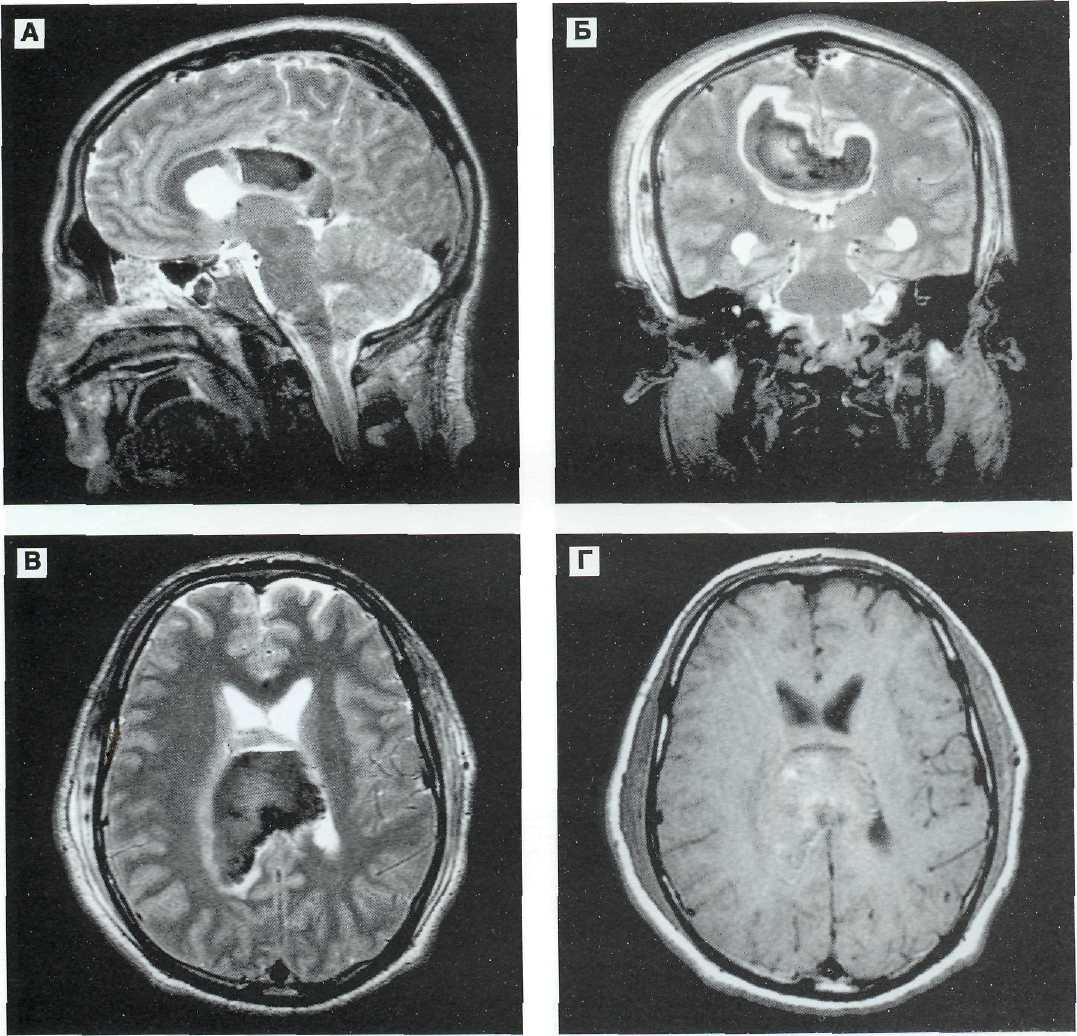
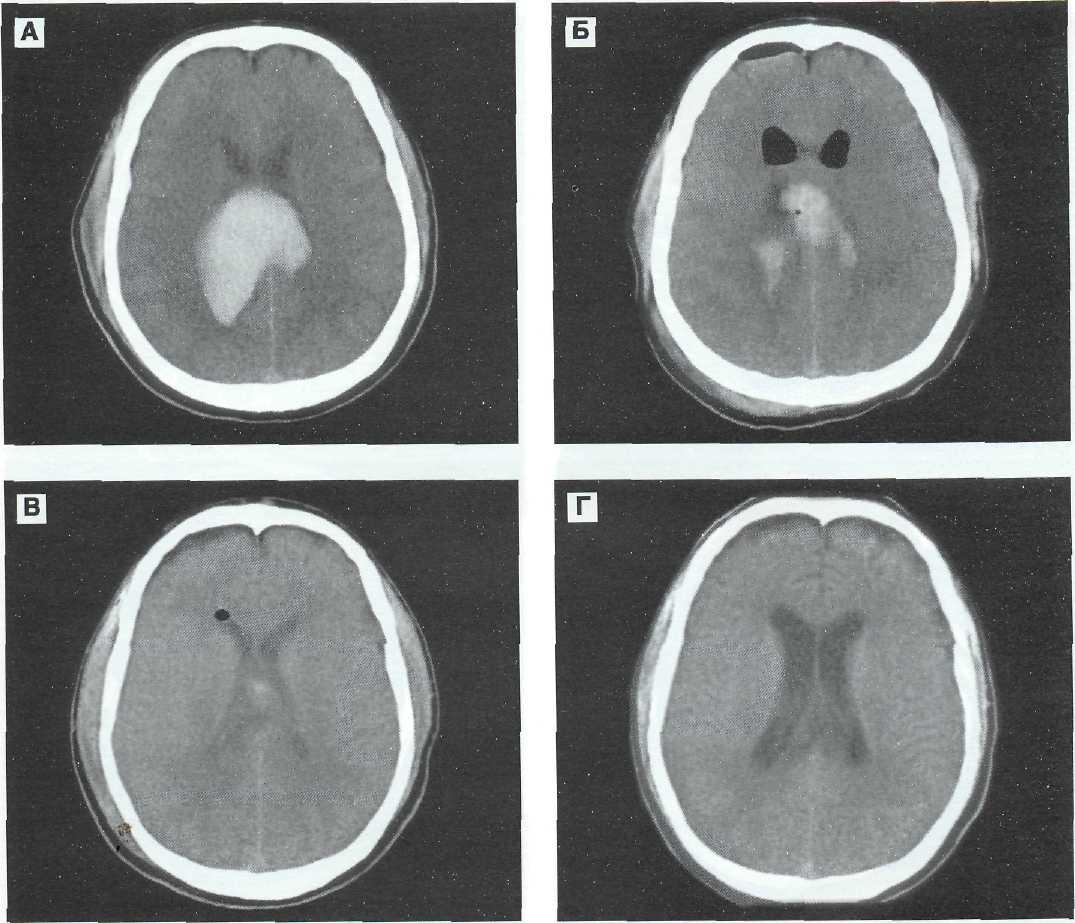
Рис. 12—12. Внутримозговая гематома медиальных отделов лобной и теменной долей с обеих сторон и мозолистого тела у 26-летнего больного. Хирургическое лечение. МРТ-динамика (КТ-динамика — см. рис.12—9). А, Б, В (Т2), Г (Т1) — через 2 сут после ЧМТ. В зоне расположения гематомы выраженное снижение интенсивности сигнала на томограммах по Т2 за счет быстрого образования диоксигемоглобина. Небольшая гиперинтенсивность сигнала на томограмме по Т1. На фронтальной томограмме четко выявляется перифокальныи отек, видны все особенности распространения внутри мозговой гематомы в медиальные отделы полушарий и мозолистое тело.
341
Клиническое руководство по черепно-мозговой травме
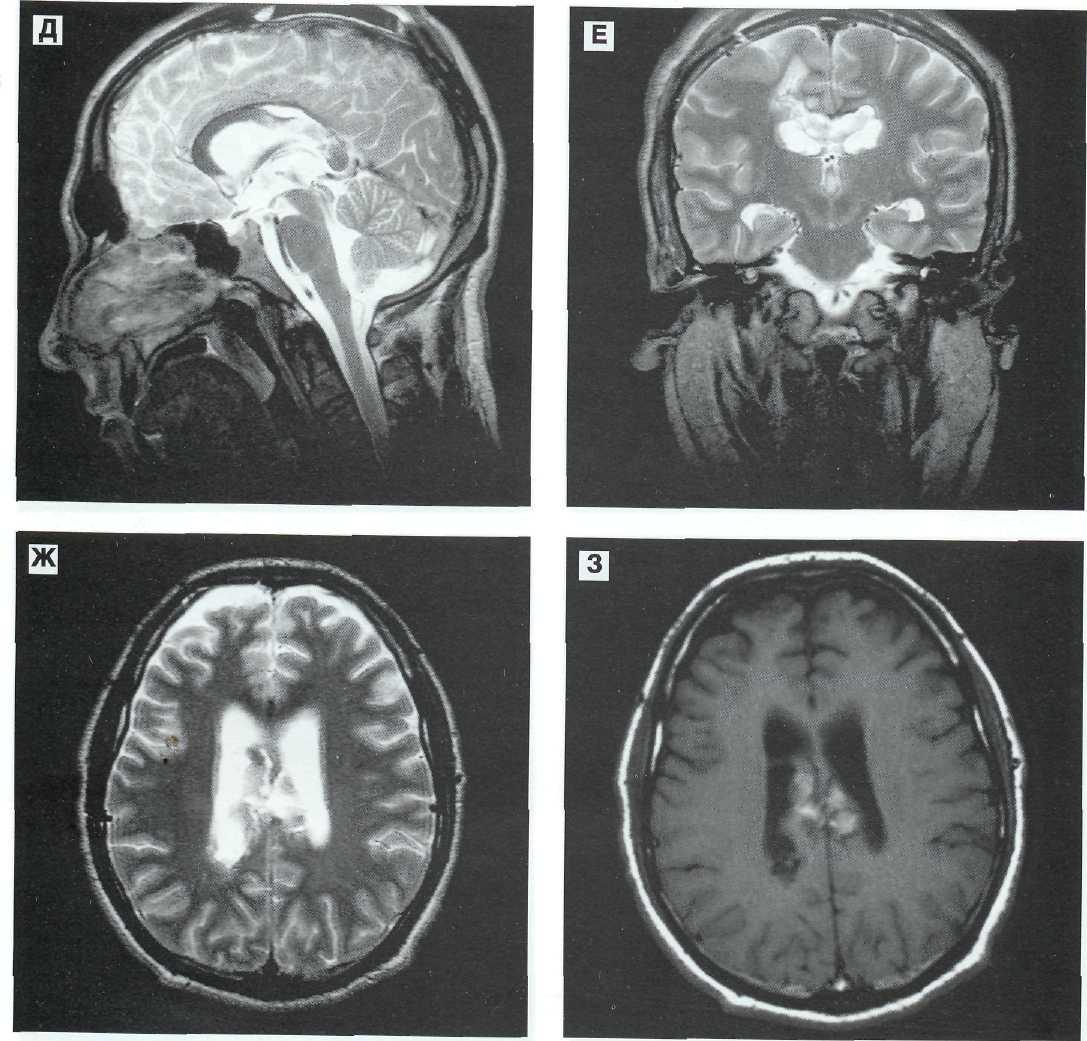
Рис. 12—12 (продолжение). Д, Е, Ж (Т2), 3 (TI) — через 33 дня после операции. Расправление желудочковой системы; в проекции расположения бывшей гематомы — посттравматические изменения и след оперативного доступа.
342
Внутримозговые гематомы
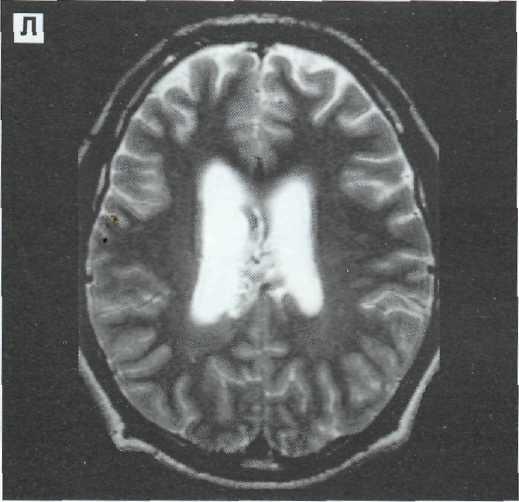
343
Клиническое руководство по черепно-мозговой травме
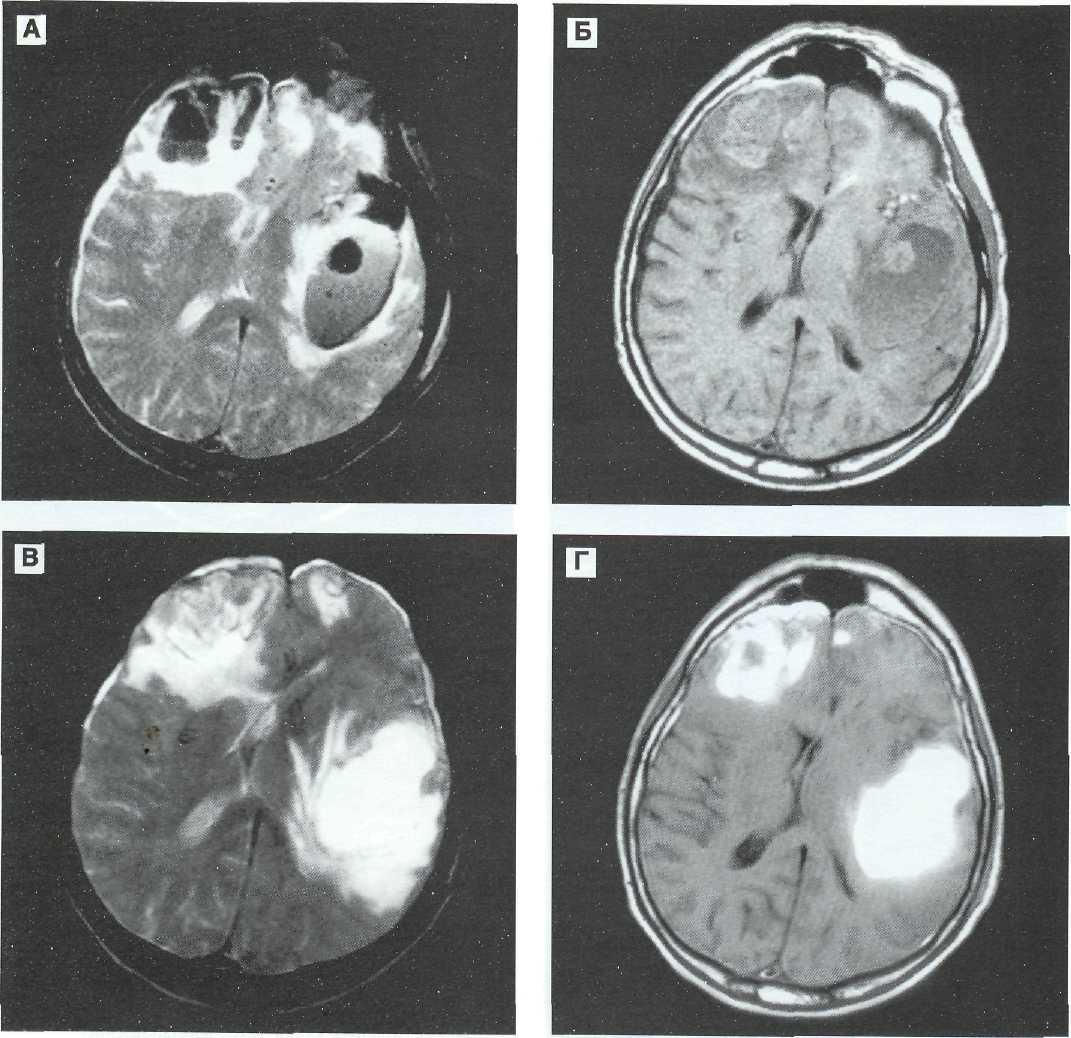
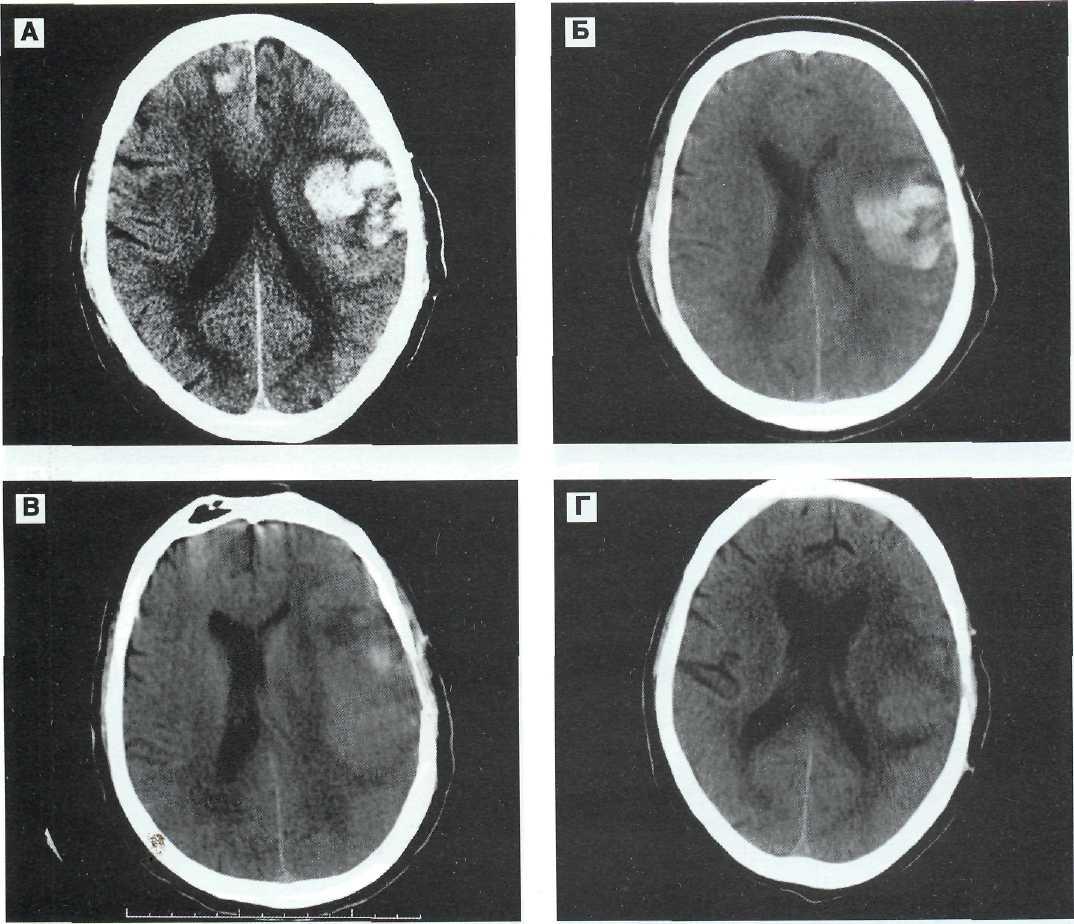
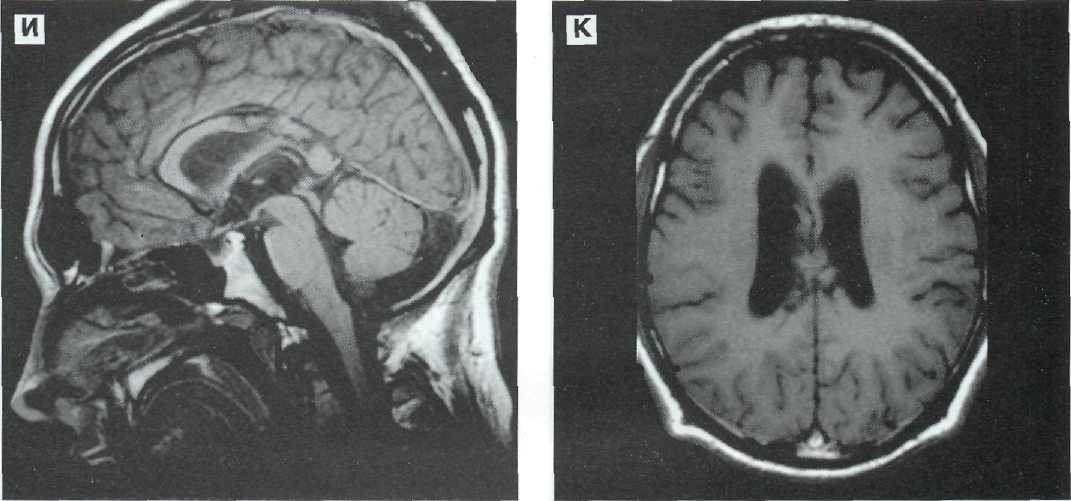
Рис. 12—13. Тяжелая проникающая ЧМТ у 64 летнего пострадавшего. Внутримозговая гематома в височно-теменной доле слева, крупный очаг размозжения в правой лобной доле, небольшой очаг размозжения в левой лобной доле. Консервативное лечение. МРТ в режимах Т2 и Т1. А, Б — 3-й сутки после ЧМТ. Гематома и очаги размозжения характеризуются преимущественно пониженной интенсивностью сигнала на томограммах по Т2 в центральных отделах и окружены выраженным гиперинтенсивным перифокальным отеком. На томограммах no T1 очаги повреждения характеризуются гетерогенно измененным сигналом. В, Г — через 10 суток после ЧМТ. Интенсивность сигнала гематомы и очагов размозжения значительно возросла и стала практически одинаковой в режимах сканирования по Т2 и Т1. Сохраняются перифокальный отек, деформация и смешение боковых желудочков слева направо.
344
Внутримозговые
гематомы
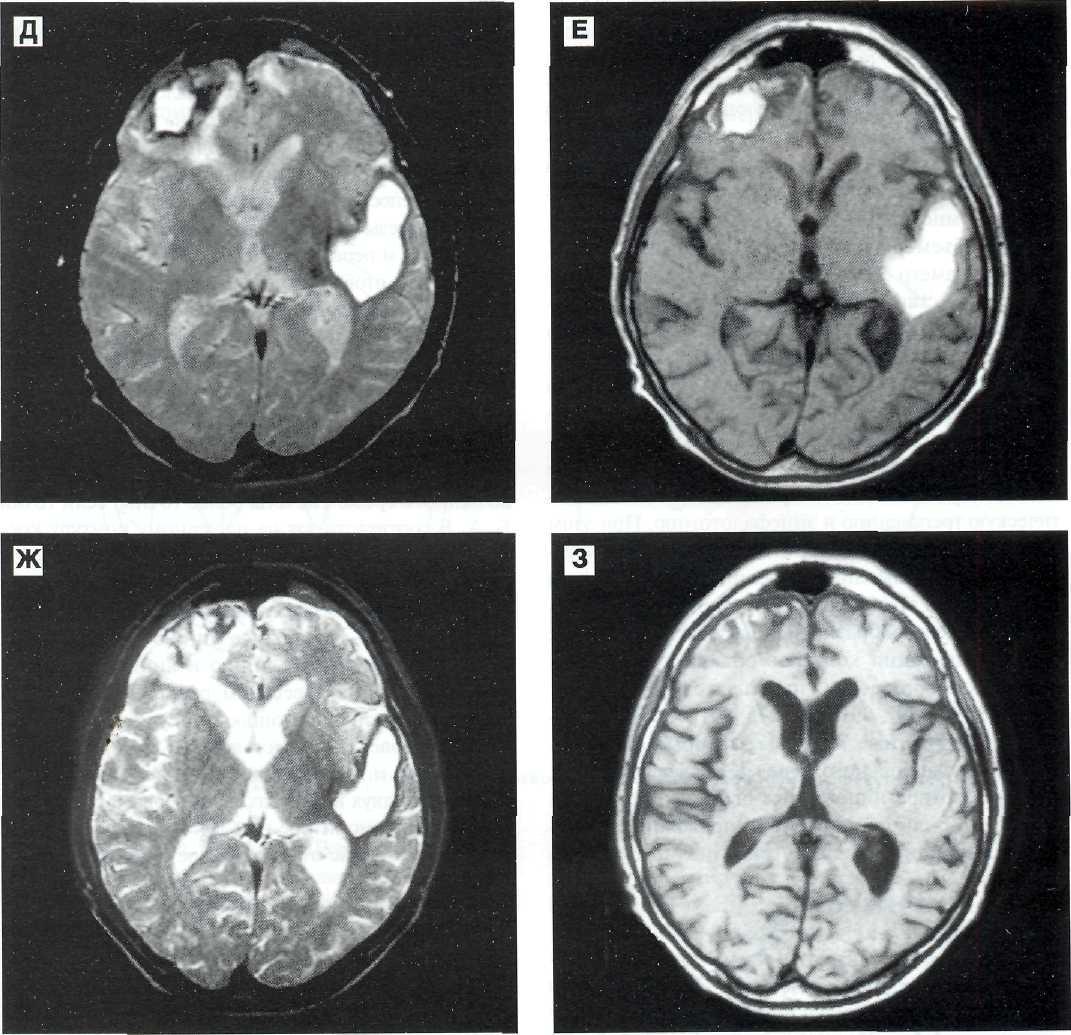
Рис. 12—13 (продолжение). Д, Е — спустя 40 сут после ЧМТ. На фоне исчезновения перифокалыюго отека, расправления желудочков и полной редислокаиии срединных структур отмечается уменьшение размеров травматических субстратов. На томограмме по Т2 выявляется гипоинтенсивный венчик, окружающий внутри мозговую гематому и очаг размозжения. Ж, 3 — спустя 74 сут после ЧМТ. В левой височной доле на месте гематомы сформировалась кистозная полость, которая гиперинтенсивна на томограмме по Т2 и изоинтенсивна па томограмме по Т1. Рубцово-атрофический процесс в зоне очага размозжения в лобной доле слева. Умеренная диффузная атрофия головного мозга.
345
Клиническое руководство по черепно-мозговой травме
