
4.4. Особенности
ЭНДОСКОПИЧЕСКОЙ ХИРУРГИЧЕСКОЙ ТАКТИКИ
4.4.1. Эпидуральные гематомы
Через отверстие в черепе диаметром 25—35мм удается радикально удалить гематомы различной локализации (рис. 4—6—4—10), площадь контакта которых с костями свода черепа превосходит площадь отверстия в 8—13 раз. При возникновении кровотечения из дуральных сосудов, расположенных вне прямой видимости через отверстие, гемостаз осуществляют при помощи эндоскопического микрокоагулятора, проводимого через канал эндоскопа. Трефинационное отверстие располагают вблизи линии перелома, что обеспечивает прямой выход на возможный крупный источник кровотечения и предусматривает возможность эндоскопического удаления не только подострых и хронических, но также и острых эпидуральных гематом. Объем гематом составлял от 50 до 200 мл; локализация — височная, височно-теменная, лобно-полюсная, темен но-затылочная область; в 8 случаях гематомы распространялись в заднюю черепную ямку. Форма гематом — помимо типичных двояковыпуклых контуров в 1 наблюдении — имела место так называемая билентикулярная гематома, т.е. примыкающие друг к другу гематомы, разделенные небольшой полоской неотслоенной твердой оболочки мозга.
При подострых и хронических формах компрессии через трсфинационное отверстие радикально были удалены обширные по объему и распространенные гематомы (рис. 4—6 и 4—7), площадь контакта которых с костями свода намного превосходила площадь отверстия в черепе с обеспечением его герметизации по завершении удаления гематомы. Для устранения кровоизлияния последовательно под эндоскопическим контролем производят следующие приемы: 1) направленное вымывание рыхлых сгустков путем инстилляции жидкости через выведенную вперед трубку меньшего диаметра

Рис. 4—6. КТ до и после эндоскопического удаления эпиду-ральной гематомы височпо-теменной локализации хронического течения.
102
Эндоскопическая хирургия при травматическом сдавлении и дислокации головного мозга

и аспирации содержимого через зазор между трубками; 2) отделение фиксированных пристеночных сгустков и размельчение крупных фрагментов с помощью эндоскопического диссектора, проводимого через зазор между трубками, или через инструментальный канал эндоскопа. Критерий оценки краевой зоны гематомы — регистрация полосы смыкания внутренней поверхности кости и пульсирующей твердой оболочки мозга. Твердую оболочку сближают с поверхностью кости и фиксируют к мягким тканям по периметру трефинационного отверстия. Костный диск устанавливают на место. Для надежного подтягивания отслоенной твердой оболочки мозга к кости необходимо ее надсечение с введением эндоскопической трубки субдурально с мобилизацией оболочки подвижным дистальным сегментом эндоскопа.
При острых эпидуральных гематомах, отличающихся высокой механической и оптической плотностью кровяных скоплений, прочно связанных с твердой оболочкой, при высоой вероятности обнаружения крупного источника кровотечения, возможности эндоскопии как основного средства хирургического воздействия ограничиваются. Однако в случаях, когда поверхность контакта гематомы с твердой оболочкой сравнительно невелика (до в— 7 см в диаметре), острые гематомы также могут быть удалены при сопряжении использования приемов эндоскопии и прямых манипуляций в ране через отверстие диаметром до 35 мм При этом после удаления центральной части гематомы при непосредственном осмотре с помощью шпателя, окончатого пинцета и пр. краевые ее отделы удаляли под эндоскопическим контролем за пределами прямой видимости через отверстие.
Углубленные острые эпидуральные гематомы быстро формируются в условиях уменьшения инт-ракраниального вектора давления на отслаиваемую твердую оболочку мозга, что встречается при вы-раженой церебральной атрофии, открытой гидроцефалии, арахноидальных кистах. Трефинационное эндоскопическое удаление острых гематом в таких случаях (рис. 4—8а, б) следует считать методом выбора.
При распространенных по площади «глубоких» острых эпидуральных гематомах, согласование прямых и внепроекционных действий позволяет эффективно удалять плотные сгустки в условиях значительного уменьшения размеров трепанационного отверстия по отношению ко внешней проекции площади гематомы (рис. 4—8в).
Контрольная субдуральная эндоскопия по завершении удаления эпидуральной гематомы важна для оценки состояния коры мозга и исключения суб-дуральной гематомы, особенно при несоответствии клинических проявлений и топографии обнаруженной и удаленной эпидуральной гематомы. Так, в одном из наших ранних наблюдений у больного, доставленного в сопорозном состоянии со статусом версивных эпилептических припадков с отклонением головы и глаз влево, был выявлен глубокий левосторонний гемипарез, при эхоскопии — смещение М-эха влево на 4 мм. Экстренно оперирован: при нанесении фрезевого отверстия в «типичном месте» обнаружен краевой участок эпидуральной гематомы, распространявшейся кзади. После небольшого расширения отверстия гематома объемом более 100 мл, занимавшая теменно-затылоч-ную область, удалена с помощью эндоскопической техники. Для определения состояния лобной коры
103
Клиническое руководство по черепно-мозговой травме


и исключения субдуральной гематомы проведена субдуральная эндоскопия через небольной разрез в твердой мозговой оболочке. Повреждений, кровоизлияний в области извилин лобной, височной, теменной долей не выявлено. Благоприятное послеоперационное течение подтвердило дислокационный характер симптомов со стороны лобной доли. Особо необходимо отметить технические приемы эндоскопического удаления эпидуральных гематом задней черепной ямки с супратенториальным распространением (рис. 4—9, 4—10). В зависимости от преимущественного расположения большей части гематомы выше или ниже проекции поперечного синуса, соответственно выше или ниже этой проекции накладывают трефинационное отверстие в затылочной кости. При обоих вариантах отвер-

Рис. 4—9. КТ до и после эндоскопического удаленеия эпидуральной гематомы, распространяющейся в заднюю черепную ямку. Нивелирование внутренней гидроцефалии

Рис. 4—10. Особенности наложения фрезевых отверстий при эндоскопическом удалении затылочных эпидуральных гематом с супра- (а) и субтенториальным (б) распространением.
стие должно вписываться в угол, образованный верхней выйной линией и линией перелома затылочной кости. Близость краев отверстия к отмеченным ориентирам обеспечивает прямой выход на возможный крупный источник кровотечения (синус в месте пересечения его линией перелома) через ограниченный хирургический доступ с выполнением гемостаза без расширения этого отверстия.
Критерий радикальности эндоскопического удаления эпидуральных гематом — выявление полосы крепления твердой оболочки ко внутренней поверхности кости по периметру полости удаленной гематомы. Для предотвращения возможного рецидива фиксацию отслоенной оболочки к кости можно осуществить при помоши биоклея, например, СО-9 за пределами трефинационного отверстия с кратковременным прижатием оболочки шпателем со стороны субдуралъного пространства при проведе-
104
Эндоскопическая хирургия при травматическом сдавлении и дислокации головного мозга
нии
инструмента через небольшой разрез
оболочки
в проекции отверстия в черепе. Этот же
разрез используют для ревизии
субдурального пространства
и оценки состояния коры мозга с
исключением провисания участка
твердой оболочки в области удаленной
гематомы.
Таким образом, использование эндоскопической методологии позволяет обеспечить сопряжение прямых и опосредованных приемов удаления эпидуральных гематом различной консистенции и распространенности.
4.4.2. Субдуральные гематомы
Как и при эпидуральных гематомах, использование эндокраниоскопии позволяет удалять через трефи-национное отверстие субдуральные гематомы различной консистенции, объема (до 200 мл) и локализации, острого, подострого (рис. 4—11, 4—14) и хронического течения, в том числе многокамерных (рис. 4—12). Нередко встречающиеся дуро-пиальные сосуды (рис. 4—13) хорошо видны в процессе удаления гематомы, что предотвращает их травматиза-цию, а при обнаружении кровотечения из таких сосудов дает возможность провести направленный гемостаз эндоскопическим микрокоагулятором.
Особенности эндохирургической тактики при суб-дуральных гематомах. Обеспечение форсированного промывания полости гематомы и воздействий с помощью гибких эндоскопических микроинструментов позволяет под визуальным контролем направленно и последовательно удалить не только жидкую кровь, но преимущественно рыхлые и
плотные сгустки, распространяющиеся на расстояния, в несколько раз превышающие размеры тре-финационного отверстия.
Большое значение при этом приобретает возможность эндоскопического удаления распространенных по площади, но плоскостных субдуральных гематом, когда объем очага невелик, а клинические проявления обусловлены не столько сдавлением, сколько раздражающим влиянием на мозг (интенсивные головные боли, эпилептические судорожные припадки, акинстико-ригидный синдром).
Эндоскопический метод позволяет в подавляющем большинстве случаев радикально удалить и более обширные субдуральные гематомы различной консистенции и структурной организации (осумкованные полости) через небольшое отверстие в черепе. Удаление сгустков острых и подострых гематом, опорожнение отграниченных полостей с распадающейся жидкой кровью обеспечивали серией дренажных и инструментальных приемов воздействия под непрерывным визуальным контролем при использовании дренажной системы, соосно соединенной с эндофиброскопом (см. рис. 4—1) с возможностью осевого перемещения каждого из элементов данного составного устройства.
Приемы эндоскопического удаления субдуральных гематом:
I. Последовательное удаление рыхлых сгустков от центральных к краевым отделам гематомы путем интенсивного направленного промывания ее полости за счет изменения расстановки торцев инстилляционной (тонкой) и аспирационной трубки (большего диаметра) дренажной системы.

Рис. 4—11.
КТ и эндоскопическая картина до я после эндохирургии крупной подострой субдуральной гематомы. На эндофотографии перед удалением ба-зальных сгустков (в) последние определяются выше и ниже малого крыла клиновидной кости.
105
Клиническое руководство по черепно-мозговой травме
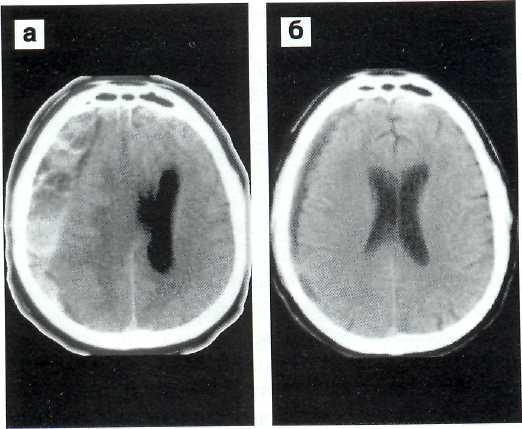
Рис. 4—12. Хроническая многокамерная субдуральная гематома. КТ до и после операции — эндоскопической перфорации и рассечения внутригематомных межмембранных пластин, разделяющих замкнутые полости.
Удаление крупных сгустков с заведением ин- стилляционной трубки или эндоскопа с каналом в краевые отделы гематомы с вымыванием сгустков от периферии к центру, где располагают аспира- ционную трубку.
Отсоединения пристеночных сгустков с по мощью эндоскопического диссектора, проводимого через зазор между трубками дренажной системы.
Тракнионное удаление ограниченных фикси рованных сгустков с помощью эндоскопических щипцов или путем подведения торца аспирацион- ной трубки.
Разделение и размельчение крупных уплотнен ных сгустков путем проведения в их толще эндос копа с выведенным через его инструментальный канал рабочего элемента диссектора с периодичес кими угловыми его перемещениями. При наличии на пути перебрасывающегося пиально-дурального сосуда он становится виден в связи со сближением поверхностей коры и твердой оболочки. Кроме того, место фиксации сосуда к твердой мозговой обо-

Рис. 4—13. КТ и эндоскопическая оценка вариантов пиально-дуральных (перебрасывающихся) сосудов:
а, б — эндотомографическая оценка подвеш и Бающей артерии в случае хронической субдуральной гематомы; в — множественные мелкие пиальные вены; г — схема, показывающая топографию пиальных вен в субдуральном пространстве; д — уширенные парасагиттальные вены.
106
Эндоскопическая хирургия при травматическом сдавлении и дислокации головного мозга
лочке
маркируется ореолом розово-красного
прокрашивания.
6. Удаление осумкованной крови из дополнительных полостей многокамерных гематом хронического течения путем рассечения участка затемнения внутренней мембраны гематомы с помощью эндоскопического диссектора, щипцов с переводом многокамерной полости в однокамерную, что повышает эффективность последующего дренирования этой полости.
Часть отмеченных приемов используется и при удалении эпидуралъных гематом, однако меньшая степень связи элементов субдуральных гематом между собой и с оболочками мозга в наибольшей степени облегчает выполнение и обеспечивает эффективность этих приемов именно при субдуральных гематомах.
Краевые отделы острых и подострых субдуральных гематом определяли при проведении эндоскопа в заданных направлениях под твердой оболочкой до регистрации просветления поля зрения с промером протяженности введения эндоскопической трубки. Это уточняет распространенность гематомы и является критерием интраоперационной оценки радикальности удаления очага.
Особо следует отметить значимость эндоскопического удаления хронических субдуральных гематом, которые в настоящее время удаляют преимущественно через фрезевое отверстие вслепую, что обусловлено разжиженным характером содержимого. Однако, по современной статистике, после трсфинационного удаления данного вида гематом процент повторных вмешательств достигает 20—24, что следует связывать с отсутствием интраоперащюнного контроля полноты и надежности их удаления, особенно в случаях отграниченных множественных кровоизлияний.
Обращает на себя внимание частая регистрация во время операции многокамерной конструкции хронических гематом, о встречаемости которой в литературе обобщающих сведений до настоящего времени практически нет. В то же время известно, что распадающаяся кровь является фактором развития мембран гематомы и повторных отсроченных кровотечений в ее полость.
По эвакуации содержимого из основной полости при контрольном осмотре се стенок на поверхности внутренней мембраны гематомы регистрируют участок затемнения вне проекции трефинационного отверстия. С помощью эндоскопического диссектора и микрощипцов производят перфорацию мембраны и по выделении темной измененной крови — тракционное расширение (разрыв) участка мембраны (см. рис. 4—4 г).
Для предотвращения развития напряженной пневмоцефалии, отмечаемой после эндоскопического удаления хронических субдуральных гематом [8 и др.], необходимо неукоснительное соблюдение принципа непрерывной аспирации — инсталляции жидкости с поддержанием заданного внут-риполостного давления как во время, так и после удаления гематомы с тщательной герметизацией разрезов твердой оболочки аутотканями (фиброз-но-жировые, миофасциальные полоски) и отверстия в черепе аутодиском.
После эндоскопического удаления двуполостных субдуральных гематом КТ-контроль показывает устранение очагов компрессии мозга, при этом сохраненные во время операции мембраны гематом не регистрируются.
Это делает дискуссионным вопрос о целесообразности использования методики би-, трипорталь-ного удаления хронических субдуральных гематом несколькими жесткими эндоскопами через 2—3 фрезевых отверстия [11 для разрушения краевых участков гематомы в местах слияния внутренней и наружной ее мембран.
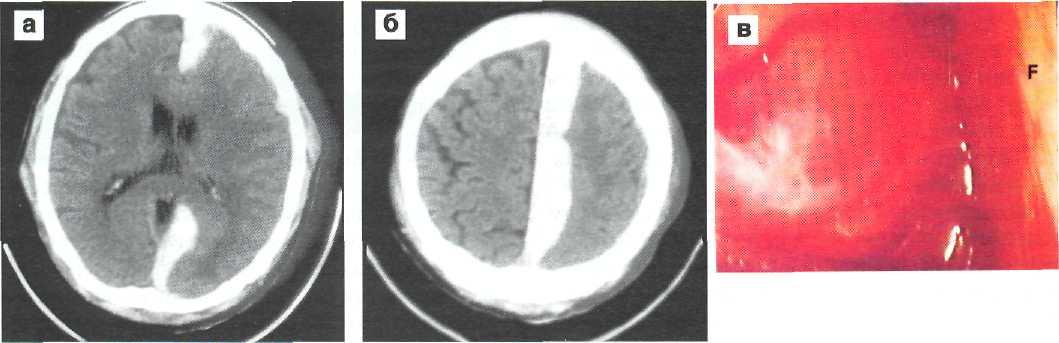
Эндоскопический подход хирургически значим в случаях редко встречающихся обширных субдуральных гематом межполушарной щели, особенно при распространении кровоизлияния от переднего до заднего полюса головы с формированием гемотампонады (рис. 4—14). При этом характерным знаком является феномен «пряжки» (рис. 4— 146).
Как известно, доступность различных сегментов межполушарной щели неодинакова: подход к средней трети существенно затруднен в связи с наличием множества околосинусных лакун, пахи-оновых грануляций. Поэтому оптимальные траектории, обеспечивающие полную обзорность и ма-нипулятивность в пределах всей межполушарной щели, организуются через отверстие в парасагит-талъной области на границе передней и средней трети верхнего стреловидного синуса (лобная кость кпереди от коронарного шва — рис. 4—14ж). Таким образом достигается радикальное удаление острых субдуральных гематом (рис. 4—14а, б, ,д, е) с сохранением перебрасывающихся парасагиттальных вен (рис. 4—14г). Наличие подобных крупных вен прослеживается на КТ как «дефект заполнения» межполушарной гематомы (рис. 4—146).
Абсолютным показанием к операции в рассматриваемом случае явилась регистрвция серии учащающихся судорожных эпилептических припадков с развитием контрлатеральной пирамидной недостаточности. Полное исчезновение этих симптомов
107
Клиническое руководство по черепно-мозговой травме
в
ближайшем послеоперационном периоде
показывает
причинную роль гематомы.
Основным топографическим ориентиром при выполнении эндоскопических манипуляций является поверхность большого серповидного отростка.
Снижение травматичности вмешательства при эндоскопическом удалении субдуральных гематом различной консистенции позволяет устранять ком-
прессию мозга у пострадавших в крайне тяжелом состоянии, при выраженных соматических, неврологических отягощениях, не оказывая существенного отрицательного влияния на их общее состояние в процессе операции и в ближайшем послеоперационном периоде (вторичная ЧМТ на фоне серии эпилептических припадков, множественные соматические отягощения, сопутствующий стеноз и
 ж
ж
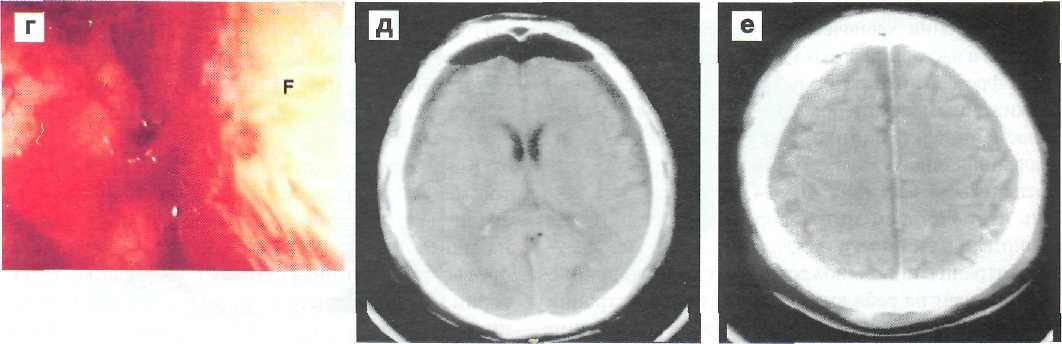
Рис. 4—14. КТ и эндоскопическая оценка обширной изолированной острой субду-ральной межполушарной щели, а, б — КТ картина гемотампонады межполушарной шели; б — феномен «пряжки», зубец затемнения по краеобразующему контуру гематомы соответствует расположению крупной парасагиттальной вены; в — эндоскопическая картина области межполушарной щели в процессе удаления гематомы. F — поверхность большого серповидного отростка; г — эндоскопический обзор той же зоны по удалении кровоизлияния (F — то же, что на рис. в). В центре — парасагитальная вена (та же, что на рис. б). Видеомониторинг с помощью жесткого эндоскопа «Storz» с широкоформатным объективом; д, е — КТ контроль через 2 сут после эндоскопического удаления гематомы; ж — схема направлений эндоскопического обзора и действий.
108
Эндоскопическая хирургия при травматическом сдавлении и дислокации головного мозга
петлеобразование
внутренней сонной артерии, сочетание
отмеченных факторов — рис. 4—15).

Рис. 4—15. Каротидная ангиограмма в случае обширной субду-ральной гематомы в сочетании с выраженным стенозом и извитостью внутренней сонной артерии на шее с той же стороны.
Малотравматичность действий и их эффективность подтверждаются быстрым улучшением состояния больных с отсутствием повреждающего влияния на ишемизированное и сдавленное гематомой полушарие большого мозга при радикальном удалении крупной гематомы через небольшое трефи-национное отверстие.
Таким образом, на основании представленных данных, внутричерепную эндоскопию следует признать эффективным и значимым лечебным приемом при разнообразных формах субдуральных гематом, вне зависимости от их консистенции и структурных особенностей.
По удалении обширных субдуральных гематом необходимо активное дренирование их полостей, при этом важно обеспечить форсированность промывания без повышения внутриполостного давления и герметизацию черепа. Для выполнения этих альтернативных требований целесообразно использовать описанный выше способ доступа в субдураль-ное пространство с отсроченной герметизацией черепа без повторного хирургического вмешательства.
При субдуральных гигромах, изливающихся по вскрытии твердой оболочки, значимость внутричерепной эндоскопии состоит в уточненной инт-раоперационной оценке через трефинационный
доступ характера травматического сдавления мозга, в частности, при ангиографической картине размозжения полюсов лобных, височной долей с отеком у больных в тяжелом состоянии. В этих случаях удаляли дополнительные скопления жидкости, отграниченные гребнями поджатых извилин, одновременно исключая наличие очагов размозжения. Все это позволяло не проводить наружную костную декомпрессию.
В случаях травматической арахноидальной кисты боковой щели мозга, эндоскопическим методом иссекают медиальную стенку кисты с созданием соустья с параселлярными цистернами для предотвращения рецидива кистообразования.
4.4.3. Внутримозговые гематомы
Смежные с субдуральным пространством гематомы, вызывающие выраженную дислокацию мозга, удавалось радикально удалять эндоскопическим способом через трефинационное отверстие (рис. 4— 16). По обнаружении зоны прорыва коры к ней подводили торец эндоскопа с инструментальным каналом и извлекали сгустки путем их активного вымывания и тракционного удаления «рождающихся» крупных фрагментов широкозахватными щипцами. Подобные приемы исключают необходимость дополнительной перфорации коры для доступа в полость гематомы, в частности, при базальной локализации зоны кортикального прорыва крови. При недостаточно точной оценке субстрата поражения до операции контрольная эндоскопия полюсных от-
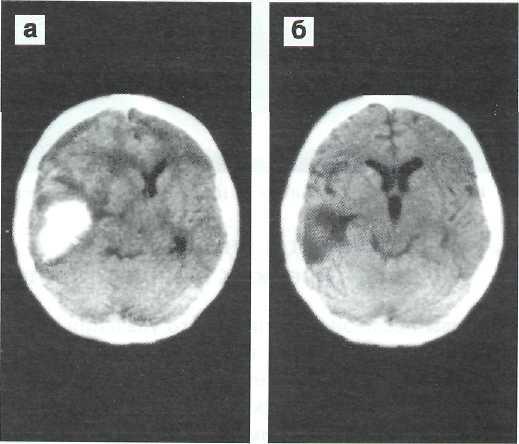
Рис. 4—16. КТ до (а) и после (б) эндоскопического удаления травматической внутримозговой гематомы, смежной с субду-ральной. Повреждено доминантное по речи полушарие, удаление крови через место прорыва крови в субдуральное пространство, выздоровление без неврологического дефицита.
109
Клиническое руководство по черепно-мозговой травме
делов
мозга по удалении субдуральной гематомы
позволяет
исключить или обнаружить и
удалить
смежные гематомы лобной доли.
При изолированных внутримозговых гематомах отчетливо можно определить граничные с мозговым веществом участки («белые стенки») в условиях непрерывной инсталляции—аспирации жидкости в формирующейся полости гематомы с предотвращением контакта объектива со сгустками крови.
4.4.4. Другая травматическая
патология головного мозга
Очаги размозжения мозга непостоянно доступны эндоскопическому удалению вследствие налипания мозгового детрита на объектив, трудности оценки и коррекции траектории движения эндоскопа.
Внугрижелудочковые кровоизлияния. При эндоскопическом осмотре выявлены признаки, считающиеся [9, 18], характерными для данного вида кровоизлияний: скопления крови вокруг межжелудочкового отверстия (см. рис. 4—5а), узкие полости желудоч-
ков. Отмечена также концентрация крови вокруг входа в водопровод мозга (рис. см. 4—56), Для удаления пристеночных кровоизлияний необходимо направленное отмывание стенок желудочка.
Цистернальные кровоизлияния (см. рис. 4—4а). При подходе через засосцевидный доступ эндоскопическими щипцами и диссектором перфорируют и рассекают стенки боковой цистерны моста, охватывающей, межножковой цистерны с последующим отмыванием жидкой крови и мягких сгустков через инструментальный канал фиброскопа.
Множественные гематомы. Щадящий характер вмешательства позволяет успешно удалить многоочаговые и в особенности двусторонние гематомы с меньшим риском стволовой редислокации (рис. 4—17).
Парабазальные переломы черепа. Эндоскопический подход помимо хирургиии травматических внутричерепных кровоизлияний успешно используется [2] при парабазальных переломах черепа с целью устранения напряженной пневмоцефалии и двусторонней оценки фронтобазальных отделов через односторонее отверстие.

4.4.5. Результаты эндонейро-
хирургических вмешательств
Рецидивы после эндоскопического удаления внутричерепных гематом не превышают 2—3%, при этом эндоскопический метод практически исключает возможность формирования послеопрсацион-ных эпидуральных гематом. Рецидивные гематомы удаляли также эндоскопически. На секции в единичных случаях в зоне операции обнаруживали повторные скопления крови, не превышающие 15— 20% объема первоначально удаленной гематомы.
Летальность. Сопоставительный анализ результатов (п—180, рис. 4—18) показывает, что уровень послеоперационной летальности (18%) определяется, главным образом, тяжестью состояния пострадавших, в меньшей степени зависит от вида гематом и не зависит от их конфигурации. Факт множественности гематом повышает показатель летальности.
Осложнений, таких как повреждение мозговой ткани или сосудов, а также нагноений операционной раны после эндоскопических вмешательств, не наблюдалось.
110
Эндоскопическая хирургия при травматическом сдавлении и дислокации головного мозга



