
- •15.1. Классификация огнестрельных черепно-мозговых ранений
- •15.3.1. Реконструктивные операции
- •15.3.2. Реконструктивные операции при посттравматической базальной ликворее
- •Клиническое руководство по черепно-мозговой травме
- •Клиническое руководство по черепно-мозговой травме
- •Клиническое руководство по черепно-мозговой травме
- •15.4. Интракраниальные
- •Гнойно-воспалительные осложнения
- •Клиническое руководство по черепно-мозговой травме
Рис.
15-17. Трехмерная
КГ реконструкция перед пластической
операцией.
Клиническое руководство по черепно-мозговой травме
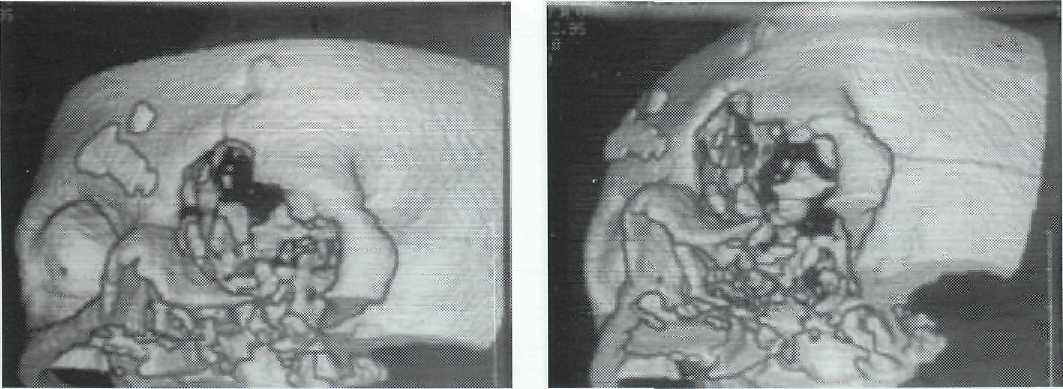

Рис. 15-18. Контрольная КТ-цистернография после пластической реконструкции ликворных фистул основания ПЧЯ (до и после эндолюмбального введения контрастного вещества).

Рис. 15-19. Общий вид пострадавшего до и после пластической реконструкции мягких покровов левой лобно-орбиталъной области.
никла вследствие миграции металлического ино- димо обсудить вопрос о целесообразности удаления родного тела в ликворопроводящих путях, необхо- инородного тела. При глубинном расположении
294
Диагностика и лечение последствий и осложнений огнестрельных черепно-мозговых ранений
 металлических
инородных тел, вызывающих окк-люзионную
гидроцефалию, производиться шунтирующая
операция. Окклюзия ликворопроводящих
путей
наступает постепенно. Клиническая
картина при
этом может быть разнообразной, проявляяс
на
фоне неврологических и психических
нарушений вследствие ранения
головного мозга. Основным
методом диагностики является КТ
головного мозга,
которая верифицирует расширение III
и
боковых желудочков с перивентрикулярным
отеком.
металлических
инородных тел, вызывающих окк-люзионную
гидроцефалию, производиться шунтирующая
операция. Окклюзия ликворопроводящих
путей
наступает постепенно. Клиническая
картина при
этом может быть разнообразной, проявляяс
на
фоне неврологических и психических
нарушений вследствие ранения
головного мозга. Основным
методом диагностики является КТ
головного мозга,
которая верифицирует расширение III
и
боковых желудочков с перивентрикулярным
отеком.
Используется два варианта шунтирующих операций: вентрикулоперитонеостомию и люмбопери-тонеостомию. Оперативные вмешательства выполняют под общим обезболиванием.
Техника вентрикулоперитонеостомии. Положение пострадавшего на операционном столе — лежа на спине, голова слегка наклонена вперед и ротирована в противоположную от места операции сторону. Гидропрепаровку мягких тканей проводят в месте предполагаемого разреза кожи волосистой части головы и по ходу проведения шунта в подкожно-жировой клетчатке (мастоидальная область, передне-боковая поверхность шеи, средняя треть ключицы, промежуток между пар астернальной и средне-ключичной линиямии на грудной клетке). Производят полуовальный разрез кожи с подкожной жировой клетчаткой в проекции точки Денди (по 3 см вверх и латерально от большого затылочного бугра). Крестообразно рассекают надкостницу. После наложения фрезевого отверстия и вскрытия твердой мозговой оболочки проводят пункцию заднего рога бокового желудочка вентрикулярным катетером. Последовательно его присоединяют к помпе среднего давления и перитонеальному катетеру. Последний проводят в подкожно-жировой клетчатке передне-боковой поверхности шеи, грудной клетки на переднюю стенку брюшной полости и после ее послойного вскрытия имплантируют в брюшную полость.
Техника люмбоперитонеостомии. Положение пациента лежа на боку с согнутыми в тазобедренных и коленных суставах ногами, приведенными к животу; подбородок приведен к грудине. После разреза кожи и подкожно-жировой клетчатки длиной до 1 см по линии остистых отростков на уровне L3—L4 или L4—L5 проводят пункцию субарахнои-дального пространства специальной иглой с манд-реном. По извлечении последнего и поступления ликвора в иглу вводят катетер с точечными перфорированными боковыми отверстиями на конце и продвигают его на длину до 5 см в субарахноидаль-ное пространство. Иглу осторожно извлекают. С по-
мощью проводника перитонеальный конец катетера проводят в подкожно-жировой клетчатке из поясничной области на передне-боковую поверхность брюшной стенки. Рану на спине герметично ушивают. Больного поворачивают на спину. После послойного вскрытия брюшной стенки в мезогаст-ральной области имплантируют перитонеальный конец катетера в брюшную полость с последующим послойным ушиванием раны.
Наблюдение 2. Больной 12 лет, через час после огнестрельного пулевого проникающего слепого черепно-мозгового ранения в лобной области поступил в детскую городскую больницу. Состояние пострадавшего тяжелое, уровень сознания — сопор, на осмотр, болевые и звуковые раздражения реагирует двигательным возбуждением, стоном, выкрикиванием отдельных слов. В неврологическом статусе — ригидности затылочных мышц нет, симптом Кернига с обеих сторон, зрачки равномерные, узкие, реакция на свет вялая, плавающие движения глазных яблок, сглаженность правой носогубной складки. Менее активны движения в правых конечностях с повышением сухожильных рефлексов. Брюшные рефлексы не вызываются, симптом Бабинского справа. В лобной области слева на 1,5 см выше надбровной дуги и на 0,8 см латералънее средней линии дефект кожи размерами 0,8 х 0,5 см2 с неровными краями, обильно кровоточащий. Гемодинамические показатели стабильные, дыхание через воздуховод, 16 движений в мин. В ротовой полости остатки рвотных масс. Произведена санация рото-носо-глотки.
На рентгенограммах черепа выявлено инородное тело (пуля) в области шишковидной железы, костный дефект в области входного отверстия размерами 0,8 х 0,5см2. Мелкие костные отломки в полости черепа.
Под общим обезболиванием экстренно оперирован: произведена хирургическая обработка черепно-мозговой раны (костно-пластическая трепанация в лобной области с удалением внутримозговой гематомы и мозгового детрита). В послеоперационном периоде проводилась консервативная терапия, включающая сосудистые, противосудорожные, гемостатические, дегидратационные и седативные препараты. Проводилась ИВЛ и нейровегетативной блокадой. Переведен в Институт нейрохирургии на 3-й сутки после ранения.
При экстренно произведенных КТ головного мозга в лобной области определяется раневой канал, пропитанный кровью. Дренажная трубка в полости раневого канала. Металлическое инородное тело (пуля) находится в области охватывающей цистерны. Же-
295
