
Приобретенные пороки седца
.pdf21
левый желудочки изгоняют соответственно в легочный ствол и аорту по 60—70
мл крови — систолический, или ударный, объем крови. Количество крови, нагне-
таемое в аорту в течение 1 мин, называют минутным объемом крови (МО), а от-
ношение МО к площади поверхности тела — сердечным индексом. Из значений МО и среднего давления крови в аорте определяется внешняя работа сердца, ко-
торая в условиях физического покоя составляет у человека 7—11 кгм, а при тяже-
лой физической работе возрастает до 80 кгм. Энергия, выделяющаяся при дея-
тельности сердца, в 4 раза превышает ту, которую можно определить по величине его внешней работы. По сравнению с другими органами, за исключением коры головного мозга, сердце наиболее интенсивно поглощает кислород крови. Поэто-
му общее кислородное голодание (например, при подъеме на высоту) и перебои в снабжении миокарда кислородом (при нарушениях коронарного кровообращения)
быстро нарушают деятельность сердца.
Сердечный индекс у женщин на 7—10% меньше, чем у мужчин. С возрастом величина сердечного индекса уменьшается (по некоторым данным, в среднем на
25 мл/мин/м2 в год). Снижение регенераторных возможностей организма и интен-
сивности обменных процессов в пожилом и старческом возрасте сказывается на деятельности сердца, и уменьшает приспособление его к интенсивным нагрузкам.
Кроме того, работа сердца затрудняется при артериальной гипертензии, повыше-
нии общего периферического сопротивления кровотоку. Особенности функции сердца у детей характеризуются выраженной возрастной динамикой его деятель-
ности по мере совершенствования механизмов ее регуляции.
РЕГУЛЯЦИЯ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ.
Приспособление деятельности сердца к изменяющимся потребностям орга-
низма в кровоснабжении происходит с помощью регуляторных механизмов,
представленных как экстракардиальными нервными и гуморальными влияниями,
так и на уровне клеток и межклеточного взаимодействия в самом сердце. На внутриклеточном уровне осуществляется ауторегуляция скорости синтеза в кар-
22
диомиоцитах различных белков в соответствии с их расходом при работе сердца,
а также регуляция интенсивности его деятельности в соответствии с количеством притекающей к нему крови. Усиленный приток крови обусловливает более силь-
ное растяжение клеток миокарда в момент диастолы. Это приводит к тому, что актиновые нити каждой миофибриллы в большей степени выдвигаются из про-
межутков между миозиновыми нитями. Происходит рост числа поперечных мо-
стиков, т. е. участков, обеспечивающих соединение актиновых и миозиновых ни-
тей в момент сокращения. В результате каждая миофибрилла и все сердце сокра-
щаются тем сильнее, чем больше были растянуты во время диастолы. Эта законо-
мерность получила название закона Старлинга, или Франка — Старлинга (по имени открывших ее ученых). Регуляция межклеточных взаимодействий в мио-
карде связана с функцией нексусов — вставочных дисков, обеспечивающих пере-
дачу возбуждения с клетки на клетку. Нарушение межклеточных взаимодействий может привести к несинхронности возбуждения и соответственно сокращения от-
дельных участков миокарда с ослаблением его сократительной функции. Внут-
риорганные механизмы регуляции сердечной деятельности отчетливо обнаружи-
ваются при пересадке сердца, когда после дегенерации всех нервных элементов экстракардиального происхождения, в сердце сохраняется и функционирует внут-
рисердечная нервная система. По типу внутрисердечных (периферических) ре-
флексов могут возникать рефлекторные влияния с одного отдела сердца, на дру-
гой, изменяющие силу сокращения и другие функции миокарда. Так, при малом, в
покое исходном кровенаполнении сердца, увеличение растяжения миокарда пра-
вого ушка, вследствие возрастания притока крови (например, в связи с изменени-
ем положения тела, сокращением скелетных мышц), приводит к усилению сокра-
щений миокарда левого желудочка. Если сердце переполнено кровью, то допол-
нительное растяжение его венозных приемников притекающей кровью, угнетает сократительную активность миокарда левого желудочка, вследствие чего в аорту выбрасывается меньше крови. Задержка крови в камерах сердца, вызывает повы-
шение диастолического давления в его полостях и снижение венозного притока;

23
излишний объем крови, который мог бы привести к резкому подъему АД при вне-
запном выбросе его в артерии, задерживается в венозной системе, обладающей большой резервной емкостью. В случае недостаточного наполнения кровью камер сердца, внутрисердечные рефлексы вызывают усиление сокращений миокарда,
предотвращая критическое снижение АД. При этом желудочки в момент систолы выбрасывают не половину, а большее количество содержащейся в них крови.
Вследствие увеличения при этом градиента венозного притока, кровь начинает усиленно притекать к сердцу из вен. Таким образом, регуляция деятельности сердца внутрисердечной нервной системой взаимодействует с внесердечными ме-
ханизмами регуляции кровяного давления и дополняет их. В естественных усло-
виях внутрисердечная нервная система не является автономной. Она представляет лишь одно из звеньев сложной иерархии механизмов нервной регуляции сердца.
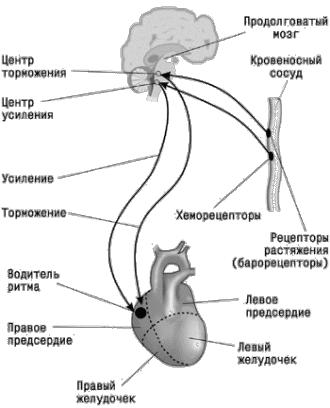
Рис.15. Нейро-
гуморальная
регуляция сер-
дечной дея-
тельности.
Экстракар-
диальная нервная регуляция деятельности сердца осуществляется ядрами блуждающего не-
рва в продолговатом мозге и симпатическими нервами верхних пяти грудных сегментов спинного мозга (рис.15).
Импульсы, поступающие к сердцу по волокнам симпатических нервов, вызы-
вают учащение сердечных сокращений (положительное хронотропное действие),
24
повышают их силу (положительное инотропное действие) и возбудимость мио-
карда (положительный батмотропный эффект), увеличивает скорость проведения возбуждением b-адренорецепторов сердца норадреналином, выделяемым оконча-
ниями симпатических нервов. Введение миметиков в сердце, приводит к таким же изменениям сердечной деятельности,как и раздражение симпатических нервов.
Раздражение сердечных волокон симпатического нерва, выделяющих ацетилхо-
лин, или введение последнего в сердце вызывает урежение и ослабление сокра-
щений сердца, уменьшение возбудимости и замедление скорости проведения воз-
буждения в миокарде (т.е. отрицательные хроно-, ино-, батмо-, и дромотропный эффекты) вследствие возбуждения м-холинорецепторов сердца. И.П. Павлов по-
казал, что среди нервных веточек сердечного сплетения имеются волокна, раз-
дражение которых избирательно ведет только к учащению сердечных сокращений
(так называемый ускоряющий нерв сердца), и нервные волокна, раздражение ко-
торых избирательно увеличивает силу сердечных сокращений (так называемый усиливающий нерв сердца). Усиливающий нерв, по И.П. Павлову, играет трофи-
ческую роль. Он оказывает влияние на проведение возбуждения в миокарде. Раз-
дражение его способно устранять блокаду проведения возбуждения в предсердно-
желудочковом узле. Через ядра блуждающих и симпатических нервов реализуют-
ся рефлекторные влияния на сердце, возникающие при раздражении различных рефлексогенных зон. Так, болевые раздражения кожи вызывают рефлекторное учащение сердечных сокращений, раздражение механорецепторов желудка и брюшины — их урежение; при сильном ударе в живот возможна рефлекторная остановка сердца. Более высокой ступенью иерархии нервной регуляции деятель-
ности сердца является гипоталамус — высший центр регуляции вегетативных функций, обеспечивающий перестройку деятельности сердечно-сосудистой си-
стемы и других систем организма по сигналам, поступающим из лимбической си-
стемы и коры большого мозга (рис.16). На этих уровнях интегрально регулирует-
ся деятельность всей сердечно-сосудистой системы в соответствии с изменяющи-
мися потребностями организма и всех его органов в кровоснабжении при различ-
25
ных поведенческих реакциях, возника-
ющих в ответ на изменения условий
внешней и внутренней среды.
Рис.16. Регуляция сердечной деятельности.
Кора головного мозга — орган психиче-
ской деятельности, обеспечивающий целостные приспособительные реакции организма не только к текущим, но и к будущим событиям. По механизму условных рефлексов сигналы, непосред-
ственно предвещающие наступление этих событий или вероятную возмож-
ность их возникновения, могут вызвать необходимую перестройку функций серд-
ца и всей сердечно-сосудистой системы в той мере, в какой это необходимо, что-
бы обеспечить предстоящую деятельность организма. При очень сложных ситуа-
циях, при действии чрезвычайных раздражителей, возможны нарушения и срывы высших регуляторных механизмов, когда наряду с расстройствами поведенческих реакций могут появиться и значительные нарушения деятельности сердца и сер-
дечно-сосудистой системы. В некоторых случаях эти нарушения могут закрепить-
ся по типу патологических условных рефлексов.
Гуморальная регуляция деятельности сердца в наибольшей степени осуществ-
ляется адреналином, секретируемым надпочечниками, и другими веществами,
циркулирующими в крови. Адреналин выбрасывается в кровь при эмоциональном и физическом напряжении; он реагирует с β-адренорецепторами мембран сердеч-
ных волокон. Возбуждение β-адренорецепторов активирует фермент аденилцик-
лазу, способствующую образованию циклического АМФ, необходимого для пре-
вращения неактивной фосфорилазы в активную, что обеспечивает снабжение
26
миокарда энергией. Подобным образом на сердце влияют и ионы кальция, акти-
вирующие фосфорилазу и обеспечивающие сопряжение возбуждения и сокраще-
ния, создавая положительный инотропный эффект. В отличие от этого К+, Н+
угнетают силу сокращений миокарда.
Влияют на сердечную деятельность и различные гормоны. Гормон поджелу-
дочной железы глюкагон оказывает положительный инотропный эффект, стиму-
лируя аденилциклазу; гормон щитовидной железы тироксин увеличивает частоту сердечных сокращений. В норме в состоянии покоя у взрослых частота сердечных сокращений 60—80 в 1 мин. У новорожденных в регуляции сердечной деятельно-
сти доминирующую роль играет симпатическая нервная система, что наряду с высоким обменом веществ обусловливает высокую частоту сердечных сокраще-
ний. По мере повышения в регуляции сердца роли блуждающего нерва, частота пульса с возрастом постепенно уменьшается. У новорожденных она составляет
120—140 в 1 мин, в возрасте 6 мес. — 130—135, в 1 год — 120—125, в 2—4 года
— 100—115, в 5—7 лет — 85—100, в 8—11 лет — 80—85, в 12—15 лет — 70—80
в 1 мин. Число сердечных сокращений у детей одного и того же возраста подвер-
жено индивидуальным колебаниям и зависит от температуры, приема пищи, вре-
мени суток, эмоционального состояния и др. У здоровых детей часто наблюдается синусовая (дыхательная) аритмия — вагусный пульс, особенно выраженная у де-
тей дошкольного и школьного возраста. Величина ударного и минутного объемов сердца у детей с возрастом увеличивается при уменьшении отношения минутного объема сердца к весу тела ребенка. Это отношение, характеризующее потребность организма в кислороде, выше у новорожденных и у детей грудного возраста. Раз-
личия ударного и минутного объемов в зависимости от пола ребенка выявляются после 10 лет.
ВЛИЯНИЕ НА СЕРДЦЕ НАГРУЗКИ И ФАКТОРОВ ОКРУЖАЮЩЕЙ СРЕДЫ.
27
Различные факторы окружаю-
щей среды непрерывно изме-
няют потребить организма в га-
зообмене и питании, в соответ-
ствии, с чем изменяется и дея-
тельность сердца.
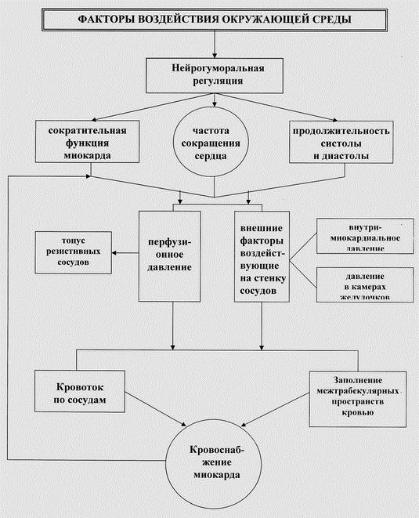
Рис. 17. Схема регуляции кровотока
в сердце.
Физические нагрузки вызы-
вают увеличение притока крови к сердцу вследствие вытеснения ее из вен конечностей сокра-
щающимися мышцами и из вен брюшной полости благодаря повышению давления в ней (за счет напряжения мышц живота). Этот фактор действует в основном при динамических нагрузках,
т.е. при ритмической деятельности мышц. Статические нагрузки несущественно изменяют венозный приток. Увеличение венозного притока приводит к значи-
тельному возрастанию сердечного выброса.
Важными факторами, поддерживающими увеличенный сердечный выброс,
являются значительное расширение сосудов работающих мышц и ускорение кро-
вотока, что поддерживает венозный приток к сердцу на высоком уровне (рис. 17).
При максимальной физической нагрузке величина энергетических затрат в мио-
карде может увеличиться в 120 раз по сравнению с состоянием покоя. В хрониче-
ских экспериментах на собаках показано, что стандартная физическая нагрузка
(бег в тредбане со скоростью 5 км/час) вызывает сохраняющуюся в течение всего периода нагрузки тахикардию, увеличение систолического давления и снижение
28
диастолического давления в левом желудочке, резкое возрастание систолического ускорения кровотока в аорте, увеличение ударного объема и максимальной мощ-
ности левого желудочка; при этом значительно усиливается и коронарный крово-
ток. Такие сдвиги оказывают тренирующее влияние на сердце, повышая устойчи-
вость сердечно-сосудистой системы к неблагоприятным воздействиям, а сама фи-
зическая тренировка становится важным фактором профилактики поражений сер-
дечно-сосудистой системы. Длительное воздействие значительных физических нагрузок приводит к увеличению резервных возможностей сердца. Отрицатель-
ные эмоции (ярость, гнев, тревога, страх), вызывая мобилизацию энергетических ресурсов и выброс в кровь адреналина, способствуют учащению и усилению сер-
дечных сокращений. Эти приспособительные реакции полезны лишь при условии разрядки эмоций путем интенсивной мышечной деятельности. Сдерживание фи-
зической активности во время эмоций приводит к неиспользованию мобилизо-
ванного огромного энергетического потенциала, что может оказать неблагопри-
ятное влияние на сердце. Под влиянием высотной гипоксии наблюдаются измене-
ния функции сердца, аналогичные возникающим при физических нагрузках. Из-
менения функции сердца в этих условиях направлены на снижение кислородного голодания органов и тканей, появляющегося при понижении парциального давле-
ния кислорода в альвеолярном воздухе. Компенсаторные возможности сердца не беспредельны. На большой высоте кислородное голодание всех органов и тканей,
в т.ч. миокарда, не компенсируется усилением кровообращения. При этом на ЭКГ появляются признаки, характерные для острой диффузной гипоксии миокарда.
При более сильных степенях кислородного голодания сердечный ритм урежается,
затем наступает асистолия. Периодическое воздействие высотной гипоксии уме-
ренной степени (подъемы на высоту 2000—2500 м над уровнем моря) оказывает положительное тренирующее влияние на сердце. К факторам окружающей среды,
влияющим на сердечную деятельность относятся резкие колебания температуры и шум. Процессы терморегуляции, обеспечивающие поддержание постоянной тем-
пературы тела, осуществляются в значительной мере с участием кровообращения.
29
Наряду с необходимыми для жизни веществами и продуктами жизнедеятельности кровь транспортирует и тепло из органов, где оно вырабатывается (скелетные мышцы, печень, головной мозг и др.), к сосудам кожи и легких, осуществляющим отдачу тепла. Повышение температуры окружающей среды, вызывая расширение сосудов кожи и увеличение теплоотдачи, сопровождается увеличением минутного объема сердца. Нагрузка на него при этом дополнительно возрастает из-за повы-
шения вязкости крови в результате потерь воды при усиленном потоотделении;
отрицательное влияние на сердце оказывает и возникающая потеря организмом солей. Неблагоприятное влияние интенсивного производственного или бытового шума на сердечно-сосудистую систему связано с его воздействием на психоэмо-
циональную сферу. Нервное напряжение, создаваемое шумом, способствует по-
вышению сосудистого тонуса и АД, что увеличивает нагрузку на сердце. Кроме того, при шуме могут возникать неврогенные нарушения сердечного ритма. Чув-
ствительность органов и тканей к действию ионизирующих излучений пропорци-
ональна митотической активности клеток ткани. С этих позиций миокард можно отнести к радиорезистентным органам. Однако, воздействуя на генетический ап-
парат, ионизирующее излучение нарушает процессы синтеза белков и вызывает дистрофию миокарда. Реакции сердца на воздействие сильных переменных элек-
тромагнитаых полей, так же, как и инфразвуковых волн, имеют, по-видимому,
рефлекторную и нейроэндокринную природу. Патогенез этих реакций изучен не-
достаточно. Из профессиональных вредностей неблагоприятное влияние на дея-
тельность сердца оказывают металлорганические соединения, сероуглерод, сви-
нец, бензол, способные вызвать дистрофию миокарда и нарушать сосудистый то-
нус.
ЧАСТНАЯ ПАТОЛОГИЯ.
Приобретенные пороки сердца — органические изменения клапанов или де-
фекты перегородок сердца, возникающие вследствие заболеваний или травм. Свя-
занные с пороками сердца нарушения внутрисердечной гемодинамики формиру-
ют патологические состояния, характеризующиеся участием в поддержании
30
насосной функции сердца и общей гемодинамики компенсаторных механизмов,
при неэффективности которых развивается недостаточность кровообращения, ин-
валидизирующая больного и нередко являющаяся причиной смерти.
Приобретенные пороки сердца встречаются относительно часто, составляя, по разным данным, от 20 до 25% всех органических заболеваний сердца у взрослых.
Наиболее часто выявляются пороки митрального клапана, второе место по часто-
те занимают поражения клапана аорты. Почти во всех случаях у детей и не менее чем в 90% случаев у взрослых возникновение приобретенных пороков сердца этиологически связано с ревматизмом. Другим заболеванием, вызывающим их развитие, является инфекционный эндокардит. Редкими (особенно у детей) при-
чинами формирования приобретенных пороков сердца служат системная красная волчанка, системная склеродермия, ревматоидный артрит, исключительно у взрослых — атеросклероз (у пожилых лиц), ишемическая болезнь сердца, сифи-
лис.
Классификация. В существующих классификациях приобретенных пороков сердца имеются некоторые различия, что связано с целенаправленным предназна-
чением классификации для определенных специалистов (кардиологов, кардиохи-
рургов). В общей клинической практике целесообразно использование классифи-
кации приобретенных пороков сердца по важнейшим клиническим, морфологиче-
ским и функциональным признакам порока в той последовательности, которая принята для формулирования диагноза. Наиболее распространено следующее подразделение приобретенных пороков сердца:
I. По этиологии порока: ревматический, атеросклеротический, в исходе бактериального эндокардита, сифилитический и т.д.:
II. По локализации клапанного поражения с учетом количества поражен-
ных клапанов: изолированный (один клапан) или комбинированный (два клапана и более), пороки митрального, аортального, трикуспидального клапанов, клапана легочного ствола;
