
Ответы на экзамен по ПВБ 2022 года
.pdf68. Измерение АД по Короткову, нормативы АД. Понятие о пульсовом, целевом АД. Измерение венозного давления.
Одним из важнейших показателей состояния здоровья человека является артериальное давление. Своевременное выявление пониженных или повышенных показателей позволяет принять все необходимые меры по предотвращению прогрессирования патологического процесса. В настоящее время измерение артериального давления можно провести следующими способами: пальпаторным, осциллометрическим и аускультативным. Последним и пользуются врачи. Другое его название – метод Короткова. Он позволяет выявить и зафиксировать звуковые явления, связанные с функционированием определённых внутренних органов.
Суть способа заключается в оценке звучания артерии при определённом воздействии на неё. Хирург Коротков Н.С. в ходе исследований выявил, что под давлением различной силы в кровеносном сосуде возникают специфические шумы и тоны. Именно это открытие и легло в основу метода.
Во время проведения исследования врачи прослушивают артерию в месте локтевого сгиба, фиксируя те моменты, во время которых шумы появляются и исчезают. Метод Короткова подразумевает использование ручного тонометра, оснащённого грушей. Последняя предназначена для нагнетания воздуха. Кроме того, измерение не обходится без фонендоскопа.
Данный способ является неинвазивным. В медицине есть такое понятие, как «тоны Короткова». Это специфические звуки, которые можно услышать с помощью фонендоскопа, размещённого на лучевой артерии, как во время нагнетания воздуха, так и в моменты его выпускания.
В процессе измерения методом Короткова фиксируются следующие показатели:
•Систолическое давление. Его также называют верхним. Оно показывает давление жидкой соединительной ткани во время максимального сокращения сердечной мышцы.
•Диастолическое давление. Его называют нижним. Оно показывает давление крови, которое возникает при максимальном расслаблении сердечной мышцы.
Пульсовое давление – это разница между систолическим и диастолическим артериальным давлением. Оно измеряется в миллиметрах ртутного столба (мм рт. ст.). Оно представляет собой силу, которую сердце генерирует каждый раз, когда сокращается.
91
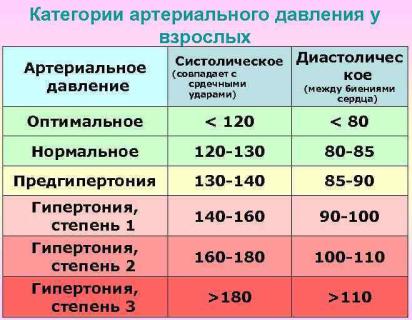
Целевой уровень АД – это величина АД, которая должна быть достигнута в процессе лечения. При лечении больных АГ величина АД должна быть менее 140/90 мм рт. ст., что является целевым уровнем.
Измерение венозного давления
Венозное давление измеряется в миллиметрах водного столба. У здоровых лиц оно колеблется в пределах 60-100 мм вод. ст. Измерение венозного давления (флеботонометрия) производят прямым и непрямым способом.
Прямой (кровавый) метод исследования наиболее точен. Он осуществляется с помощью флеботонометра, который представляет собой водный манометр: тонкая стеклянная трубка с диаметром просвета около 1,5 мм закрепляется на металлическом штативе с миллиметровыми делениями от 0 до 350; нижний конец стеклянной трубки системой резиновых трубок соединяется с иглой. Перед измерением давления трубки стерилизуют, заполняют стерильным изотоническим раствором хлорида натрия. Уровень раствора в стеклянной трубке устанавливают на нулевом делении шкалы прибора, после чего на резиновую трубку накладывают зажим. Флеботонометрию проводят в лежачем положении исследуемого, в полном покое. Прибор устанавливают так, чтобы нулевое деление шкалы прибора располагалось на уровне правого предсердия (у нижнего края грудной мышцы). Обычно давление измеряют в локтевой вене. Её пунктируют, и иглу соединяют с резиновой трубкой аппарата. При измерении венозного давления нужно следить, чтобы одежда не сдавливала плеча, и чтобы при пункции вена длительно не пережималась жгутом, так как создаваемый этим венозный застой может повлиять на результат измерения давления. Соединив иглу с аппаратом, через 1-2 мин, в течение которых выравнивается давление в вене, зажим с резиновой трубки снимают, и кровь начинает поступать в систему, поднимая столб изотонического раствора хлорида натрия в стеклянной трубке до уровня венозного давления.
92
У здоровых людей в спокойном состоянии уровень венозного давления достаточно постоянен. Физическая нагрузка, нервное возбуждение могут способствовать повышению давления. Уровень венозного давления существенно зависит от фазы дыхания. Во время вдоха уменьшается внутригрудное давление, увеличивается отток венозной крови к сердцу, и венозное давление снижается; при глубоком выдохе давление повышается. Измерение венозного давления играет важную роль в диагностике заболеваний и оценке функционального состояния сердечнососудистой системы, особенно если это исследование проводится не однократно, а в динамике.
69. ИБС. Синдром стенокардии, клиническая характеристика, данные ЭКГ, неотложная помощь.
Ишемическая болезнь сердца – острое или хроническое поражение сердца, вызванное уменьшением или прекращением доставки крови к миокарду в связи с атеросклеротическим процессом в коронарных артериях.
Классификация ИБС (ВОЗ, 1979)
1.Внезапная коронарная смерть (первичная остановка сердца) – внезапное событие, предположительно связанное с электрической нестабильностью миокарда, если нет признаков, позволяющих поставить другой диагноз. Внезапная смерть определяется как смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа.
2.Стенокардия:
2.1. Стенокардия напряжения.
2.1.1.Впервые возникшая стенокардия напряжения.
2.1.2.Стабильная стенокардия напряжения.
2.1.3.Прогрессирующая стенокардия напряжения. 2.2. Особая стенокардия (спонтанная).
3. Инфаркт миокарда. 3.1. Мелкоочаговый.
3.2. Крупноочаговый (трансмуральный). 4. Постинфарктный кардиосклероз.
5. Нарушение сердечного ритма.
6. Сердечная недостаточность.
Отсутствие подъёма сегмента ST y больных с ангинозным приступом указывает на то, что образовавшийся пристеночный тромб либо не приводит к полной окклюзии поражённой коронарной артерии, либо достаточно быстро лизируется.
Функциональный класс больного при стабильной стенокардии
I класс: Больной хорошо переносит обычные физические нагрузки. Приступы стенокардии возникают при нагрузках большой интенсивности.
93
II класс: Небольшое ограничение обычной физической активности. Приступы стенокардии возникают при ходьбе по ровному месту на расстояние более 500 метров, при подъёме более чем на один этаж.
III класс: Выраженное ограничение обычной физической активности. Приступы возникают при ходьбе на расстояние 100-500 метров, при подъёме на один этаж.
IV класс: Стенокардия возникает при небольших физических нагрузках, ходьбе менее 100 метров и в покое.
Факторы риска
1.Гиперхолестеринемия 6,6 ммоль/л и выше.
2.Артериальная гипертензия – повышение АД более 140/90 мм рт. ст.
3.Курение.
4.Гиподинамия.
5.Избыточная масса тела.
6.Сахарный диабет.
7.Психоэмоциональные нагрузки.
8.Неблагоприятная наследственность по сердечно-сосудистой системе.
Жалобы
Стенокардия – сжатие сердца, грудная жаба – клинический синдром ИБС, проявляющийся бо-
лью за грудиной с иррадиацией в левую руку и чувством тревоги. Доминирующим призна-
ком ИБС является боль в грудной клетке, имеющая характерные черты. Боль приступообразная, локализуется в верхней или средней части грудины или в предсердной области. По характеру боль бывает давящей, сжимающей или по типу «забитого кола». Возникает стереотипно, постепенно нарастает и быстро прекращается после приёма нитроглицерина или устранения причины, её вызывающей (прекращение физической нагрузки). Продолжительность 1-15 мин., боль часто иррадиирует в левую руку, левую лопатку и левое плечо, реже – в эпигастрии. Стенокардической боли свойственна эмоциональная окраска – тревога и страх надвигающейся смерти. Причины возникновения боли: физическое напряжение, нервно-эмоциональное возбуждение, курение.
Надёжным признаком ангинозной боли является симптом «сжатого кулака», когда больной для описания болей кладёт на грудину свой кулак или ладонь.
Анамнез заболевания
Начало ИБС может характеризоваться появлением классической стенокардии на фоне известных факторов риска ИБС. Заболевание обычно развивается постепенно с лёгких болевых приступов при значительной физической нагрузке.
Дальнейшее развитие болезни характеризуется постепенно прогрессирующим течением с периодами обострения и ремиссий, продолжительность которых колеблется в широких преде-
94
лах, но светлые промежутки со временем начинают укорачиваться. Толерантность к физическим нагрузкам постепенно снижается. Постепенно развиваются кардиосклероз и симптомы сердечной недостаточности, появляются нарушения сердечного ритма.
Status praesens
Объективный осмотр больного на ранних стадиях болезни не всегда подкрепляет диагноз. У части больных пожилого возраста нарушения липидного обмена подтверждаются кожными ксантомами (жёлтые пятна, возвышающиеся над поверхностью кожи и представляющие собой скопление клеток, содержащих холестерин). Локализация: нижние веки, внутренний угол глазной щели. На наружной поверхности локтевых суставов и пяточных сухожилий наблюдаются ксантелазмы – отложение холестерина в виде конгломератов жёлтого цвета.
У отдельных больных обнаруживают помутнение роговичной оболочки по всей окружности – arcus sinilis («старческая дуга») – частый спутник холестеринового обмена. Признаком коро-
нарного атеросклероза считают появление косо-нисходящей борозды на наружной поверх-
ности мочки уха. Пальпация и аускультация периферических сосудов и аорты позволяет выявить ряд симптомов, указывающих на их атеросклеротическое поражение (извитость и уплотнённость височных и плечевых артерий, различное наполнение и напряжение лучевых, бедренных, подколенных артерий и артерий стоп, грубый систолический шум над брюшной аортой или крупными артериями шеи, верхних и нижних конечностей).
При осмотре пальцев рук и ног можно выявить косвенные симптомы заболевания – мелкие полукруглые парные образования (тофусы), иногда болезненные при пальпации. В ряде случаев выявляют усиление верхушечного толчка, расширение границ сердца влево, систолический шум на верхушке сердца и акцент второго тона над аортой.
Методы инструментальной диагностики стенокардии
1.ЭКГ – в покое не информативна (вне болевого приступа). ЭКГ – пробы с физической нагрузкой:
1.1.Step-тест (проба Мастера) – используют две ступеньки высотой 22,5 см каждая.
1.2.Велоэргометрия – метод ступенчатой физической нагрузки с использованием велотренажёра и непрерывной записью ЭКГ во время физической нагрузки.
1.3.Тредмил – бегущая дорожка с меняющимся углом подъёма.
1.4.Суточное мониторирование ЭКГ по Холтеру.
Ишемия миокарда на ЭКГ вызывает первичные нарушения реполяризации, которые проявляются изменениями конечной части желудочкового комплекса. Сегмент ST смещается книзу, имея горизонтальное направление. Зубец Т может быть сниженным, уплощённым, двухфаз-
ным, а также отрицательным.
1.5.ЧПЭС – чрезпищеводная электрокардиостимуляция сердца.
2.ЭхоКГ (сочетание ЭхоКГ и стресс-теста).
3.Радионуклидные методы исследования.
4.Лабораторная диагностика.
4.1. Дислипопротеидемии.
95
4.2.Нарушение гемостаза, повышение активности тромбоцитов, нейтрофилов.
4.3.Проведения тест контроля на наличие тропонина Т (ТнТ) в периферической крови больного.
5. Коронароангиография – «золотой» стандарт в диагностике ИБС.
Неотложная помощь при приступе стенокардии
1.Вызвать врача.
2.Успокоить, расстегнуть стесняющую одежду, обеспечить доступ свежего воздуха, придать удобное положение.
3.Измерить АД, посчитать пульс, ЧДД.
4.Дать под язык 1 таб. нитроглицерина (0,0005 г). При отсутствии эффекта через 3 минуты можно повторить.
5.Дать внутрь аспирин 0,25 г медленно разжевать.
6.Поставить горчичники на область сердца, горячие грелки к кистям.
7.Дать увлажняющий кислород через маску.
70. ИБС. Острый коронарный синдром, симптоматология, ЭКГ, принципы неотложной терапии.
В течение многих лет нестабильную стенокардию (НС) считали «промежуточным синдромом» между стабильной стенокардией и острым инфарктом миокарда (ИМ). Однако в последние годы было показано, что НС и ИМ, несмотря на различия в их клинических проявлениях, являются следствиями одного и того же патофизиологического процесса, а именно разрыва или эрозии атеросклеротической бляшки в сочетании с присоединяющимся тромбозом и эмболией более дистально расположенных участков сосудистого русла. В связи с этим НС и развивающийся ИМ в настоящее время объединяют термином острый коронарный синдром (ОКС).
ОКС – предварительный диагноз, позволяющий врачу определить неотложные лечебные мероприятия.
Подъём сегмента SТ отсутствует примерно у 50% больных, экстренно госпитализируемых с подозрением на ОКС. Риск смерти в ближайшие дни от возникновения ОКС без подъёма сегмента ST составляет примерно 50%.
Инфаркт миокарда – острая болезнь, обусловленная развитием одного или нескольких очагов ишемического некроза в сердечной мышце в связи с абсолютной недостаточностью коронарного кровотока; важнейшая клиническая форма ИБС.
Клиническая картина
1.Прединфарктное состояние.
2.Острейший период – время острой ишемии миокарда (первые 2 часа).
3.Острый период – формирование очага некроза (до 10-го дня от начала заболевания).
4.Подострый период – формирование рубца (продолжается от 4 до 8 недель).
96
5. Послеинфарктный период – адаптация миокарда к новым условиям функционирования – (постинфарктный кардиосклероз).
Прединфарктное состояние
Отражает ухудшение коронарного кровообращения. Проявляется изменением характера болевого приступа, их учащением, усилением, появлением стенокардии покоя, требуется дополнительный приём нитроглицерина. Продолжительность: 1 день – 4 недели. На ЭКГ – отсутствие очагового поражения миокарда.
Острейший и острый период ИМ
Боль – наиболее яркий и постоянный симптом ИМ. Боль при ИМ отличается от таковой при стенокардии своей интенсивностью и продолжительностью – status anginosus. Боль может
быть давящей, сжимающей, режущей, жгучей, разрывающей; локализуется за грудиной, иррадиирует в левое плечо, руку. Больные возбуждены, нередко испытывают страх смерти.
В отличие от приступа стенокардии боль при ИМ не купируется нитроглицерином, а иногда и наркотиками. Боль при ИМ, как правило, имеет волнообразный характер: то усиливается, то ослабевает, она продолжается несколько часов и даже суток.
При объективном обследовании больного отмечается бледность кожных покровов, цианоз губ, повышается потливость. Со стороны сердечно-сосудистой системы отмечается сначала брадикардия, которая затем сменяется нормоили тахикардией. В период болевого приступа АД кратковременно повышается, в последующие дни АД снижается. Границы сердца остаются в пределах нормы.
Аускультативно на верхушке сердца I тон ослаблен. Появление акцента II тона над лёгочной артерией свидетельствует о лёгочной гипертензии. У 30% больных отмечается ритм галопа за счёт усиления физиологического III тона. У части больных выявляется систолический шум – результат дисфункции сосочковых мышц с относительной митральной недостаточностью.
Со стороны других внутренних органов при физикальном обследовании каких-либо изменений не обнаруживается.
К концу 1-х суток у больных с ИМ появляется ряд симптомов, обусловленных распадом мышечных волокон сердца и всасыванием продуктов аутолиза. Это так называемый резорбци-
онно-некротический синдром по А.В. Виноградову.
Лихорадка. Температура повышается до 37-38°С на 2-й, реже 3-й день ИМ и держится на этом уровне 3-7 дней. Появление температурной реакции после ангинозного приступа является важным диагностическим признаком ИМ и всегда должно настораживать врача в отношении развития свежих очаговых изменений в миокарде.
Лейкоцитоз появляется через несколько часов после развития ИМ и сохраняется 3-7 дней.
97
Изменения СОЭ: в первые дни СОЭ нормальная, на 2-3 сутки повышается; максимальная СОЭ – на 8-12 день болезни. Характерный симптом ИМ – перекрёст между числом лейкоцитов и СОЭ: в конце 1-й – начале 2-й недели болезни лейкоцитоз снижается, а СОЭ возрастает.
Повышение активности ферментов крови: КФК, ЛДГ, ACT, миоглобин, тропонин Т.
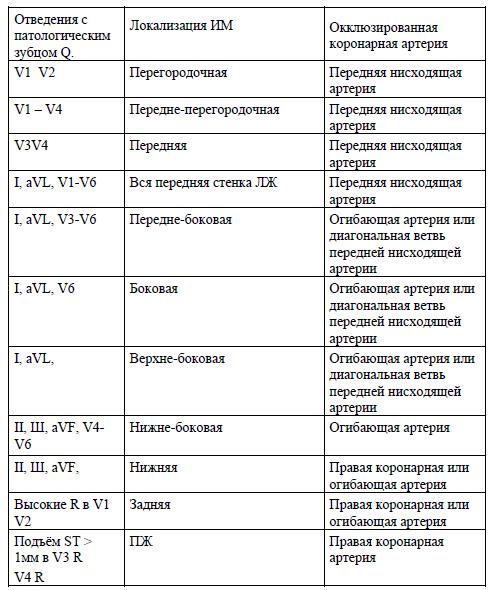
ЭКГ при ИМ
Подъём сегмента ST вверх и формирование монофазной кривой по типу «кошачьей спинки» – признак повреждения миокарда в острейший период. Отрицательный зубец Т – (может быть единственным признаком мелкоочагового ИМ) – признак ишемии миокарда. Главным ЭКГ-признаком острой стадии ИМ является появление широкого и глубокого зубца Q (признак некроза).
Острая стадия ИМ характеризуется: быстрым, в течение 1-2-х суток, формированием пато-
логического зубца Q или комплекса QS, смещением сегмента ST выше изоэлектрической ли-
нии и сливающегося с ним вначале положительного, а затем отрицательного зубца Т.
Через несколько дней сегмент ST начинает снижаться и приближается к изоэлектрической линии. На 2-3 неделе заболевания ST становится изоэлектрическим, отрицательный коронар-
ный Т углубляется и становится симметрично заострённым.
В подострой стадии регистрируется патологический зубец Q, отрицательный коронарный зубец Т, амплитуда которого с 20-25-го дня ИМ постепенно уменьшается. Сегмент ST на изолинии.
Рубцовая стадия ИМ характеризуется сохранением в течение всей жизни больного патологи-
ческого зубца Q.
98
Лечение ИМ
1.Экстренная госпитализация в блок интенсивной терапии.
2.Купирование болевого приступа нитроглицерином с наркотическими анальгетиками, наркоз смесью закиси азота и О2, нейролептанальгезия.
3.Антикоагулянтная терапия: гепарин, аспирин.
4.Тромболитическая терапия: стрептокиназа, альтеплаза (актилизе).
5.Профилактика нарушений ритма: лидокаин.
6.Ограничение очага некроза: антиоксиданты, кардиометаболики.
7.Коронарные средства: β-адреноблокаторы, нитраты.
71. Синдром хронической сердечной недостаточности, определение, классификация. Этиология и патогенез.
Хроническая сердечная недостаточность – это патологическое состояние, при котором дисфункция миокарда приводит к неспособности сердца перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей тканей, или же эти потребности обеспечиваются только за счёт повышения давления наполнения желудочков.
99
Этиология
1.Поражение мышцы сердца, миокардиальная недостаточность.
1.1.Первичная (миокардиты).
1.2.Вторичная (постинфарктный кардиосклероз, тиреотоксикоз и др.).
2.Перегрузка сердечной мышцы.
2.1.Давлением (стеноз устья аорты, гипертоническая болезнь).
2.2.Объёмом (недостаточность клапанов сердца).
3. Нарушение диастолического наполнения желудочков.
Патогенез
1.Снижение сердечного выброса – пусковой механизм хронической сердечной недостаточности.
2.Ухудшение кровообращения органов и тканей и включение почечного звена патогенеза хронической сердечной недостаточности.
3.Активация симпатоадреналовой системы в ответ на снижение сердечного выброса (спазм артериол), ухудшение кровоснабжения органов и тканей → активация почечного звена.
4.Ренин-ангиотензин-альдостероновая система активирует продукцию антидиуретического гормона → повышается ОЦК и спазмируются артериолы → увеличивается венозный возврат к сердцу → снижается сердечный выброс.
5.Диастолическая дисфункция левого желудочка.
6.Таким образом, механизмы компенсации сниженного сердечного выброса увеличивают ОЦК и АД, вызывают перегрузку ЛЖ и тем самым ещё больше снижают сердечный выброс.
Классификация ХСН по Стражеско и Василенко (1935)
Стадия I – начальная, скрытая недостаточность кровообращения, проявляющаяся появлением одышки, сердцебиения и утомляемости только при физической нагрузке. В покое эти проявления исчезают. Гемодинамика не нарушается. Трудоспособность несколько снижена.
Период А: доклиническая хроническая СН – жалоб нет, при физической нагрузке снижена на 10-20% фракция выброса.
Стадия II – выраженная сердечная недостаточность:
Период А: признаки недостаточности кровообращения в покое выражены умеренно, толерантность к физической нагрузке снижена. Нарушения гемодинамики в большом или малом круге кровообращения, выраженность их умеренная.
Период Б: выраженные признаки сердечной недостаточности в покое. Тяжёлые гемодинамические нарушения и в малом и в большом круге кровообращения.
100
