
Руководство+по+эндоскопии+пищевода,+желудка+и+двенадцатиперстной+кишки
.pdfСиндром Золлингера#Эллисона. Среди больных с язвами встречается в 1% случаев, а при длительном течении – в 10% случаев. Впервые описан в 1955 г. Характеризуется опухолевым разрастанием островковой зоны поджелудоч ной железы. Опухоль продуцирует преимущественно гастрин – гастринома. Представляет собой округлое образование, чаще небольших размеров – 0,3– 0,5 см, расположенное в ткани поджелудочной железы, но может распола гаться в подслизистом слое стенки желудка и двенадцатиперстной кишки. Морфологически опухоль сходна с карциноидом. Доброкачественное течение в 30–40% случаев, злокачественное – в 60%.
Клинически проявляется как неподдающаяся лечению язва, расположен ная в дистальном отделе луковицы или в постбульбарном отделе, сочетающа яся с высокой продукцией соляной кислоты. Язвы могут быть в желудке, две надцатиперстной кишке, пищеводе, тонкой кишке. Могут развиваться и бур но, но чаще существуют годами.
Эндоскопическая картина. В желудке большое количество жидкости, складки его гипертрофированы, отмечается атония желудка. Язвенные де фекты часто множественные, больших размеров с глубоким дном, окружён ным большим воспалительным валом.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Первичные опухоли двенадцатиперстной кишки встречаются крайне ред ко – 0,009%.
Классификация доброкачественных опухолей двенадцатиперстной кишки.
1.Опухоли эпителиального происхождения:
–аденомы,
–гиперплазиогенные полипы.
2.Неэпителиальные опухоли:
–липомы,
–невриномы,
–фибромы,
–лейомиомы и др.
Доброкачественные опухоли могут быть одиночными и множественными. Преимущественной локализации не выявлено. Текут бессимптомно. Клини ческие проявления при осложнениях (кровотечение, непроходимость).
101
Эпителиальные доброкачественные опухоли. К ним относят полипы и по липовидные опухолевые изменения слизистой оболочки двенадцатиперстной кишки. Имеют шаровидную, грибовидную или дольчатую форму. Могут быть, как и полипы желудка, на ножке или на широком основании, легко подвижны, мягкой или мягко эластической консистенции, окраска более интенсивна, чем у окружающей слизистой, часто изъязвляются, легко кро воточат.
Истинные полипы, в отличие от полиповидных и подслизистых опухо лей, имеют чётко отграниченное основание, которое в последствии может трансформироваться в ножку. Это объясняется тем, что полип является эпителиальной опухолью, в то время как полиповидные и подслизистые опухоли образованы неоплатическими тканями, покрытыми эпителием, а потому не могут иметь хорошо отграниченного основания. Данный диаг ностический критерий, однако, удаётся применить не всегда из за большого сходства некоторых подслизистых опухолей (например, карциноида) с полипами на широком основании.
Для биопсии обычно достаточно кусочка опухоли, взятого биопсийными щипцами. При неясной гистологической картине необходимо эндоскопичес кое удаление всего полипа.
Полипы до 0,5 см наблюдают не реже 1 раза в 6 месяцев, больше 0,5 см показана полипэкто мия. Биопсия обязательна, т.к. в 7,4% перехо дят в рак. Перед полипэктомией надо опреде лить отношение к БДС. Если полип расположен рядом с БДС – показана полостная операция.
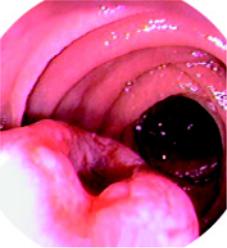
Подслизистые (неэпителиальные) доброка#
чественные опухоли. Располагаются в подсли зистом слое, покрыты нормальной слизистой, границы чёткие, но основание отчётливо не отграничено. Формы округлые или овальные,
отмечается положительный симптом шатра.
Рис. 94. Лейомиома двенадцатиперстной кишки Консистенция мягко эластическая. При нали
в с изъязвлением в центре. чии на поверхности опухоли язвы биопсию надо проводить через изъязвление (рис. 94) или выполнять расширенную биопсию.
102
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
До 1976 г. не отмечено ни одного случая прижизненной диагностики рака двенадцатиперстной кишки. Составляет 0,3% всех злокачественных опухо лей желудочно кишечного тракта. Различают первичный и вторичный рак двенадцатиперстной кишки.
Первичный рак исходит из стенки двенадцатиперстной кишки. Встреча ется очень редко – в 0,04%. Локализуется преимущественно в нисходящей части, реже – в нижней горизонтальной и крайне редко – в верхней горизон тальной ветви двенадцатиперстной кишки. В нисходящей части различают супра , инфра и периампулярное расположение. Последнее – наиболее час тое и сложное для диагностики, т.к. не всегда удаётся дифференцировать от рака фатерова сосочка. Метастазирование отмечается поздно: вначале в реги онарные лимфоузлы, затем – в печень, поджелудочную железу, позже – в дру гие органы. Гистологически в 80% определяется аденокарцинома.
Классификация первичного рака двенадцатиперстной кишки.
I.Полипозная форма (экзофитный рак).
II. Инфильтративно язвенная форма (эндофитный рак).
III. Скиррозно стенозирующая форма (эндофитный рак).
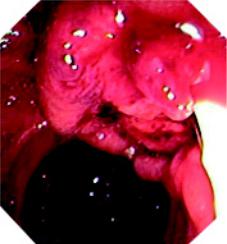
Экзофитный рак. Встречается чаще. Опухолевые узлы серо красного цвета, часто с эрозиями или изъязвлением на вершине (рис. 95). Опухоль чётко от граничена от окружающей слизистой, ин фильтрации нет. Может быть ригидной, но мо жет быть и мягкой консистенции, легко распа дающейся, кровоточащей.
Инфильтративно*язвенная форма. Опреде |
|
ляется неправильной формы плоский язвенный |
|
дефект ярко красного цвета (рис. 96). Дно ше |
|
роховатое, края часто с выступающими сосоч |
|
ками. При инструментальной пальпации – ри |
|
гидность, лёгкая контактная кровоточивость. |
|
Скиррозно*стенозирующая форма. Отмеча |
Рис. 95. Экзофитный рак |
ется сужение просвета двенадцатиперстной |
двенадцатиперстной кишки. |
103

Рис. 96. Инфильтративно# язвенный рак двенадцатиперстной кишки (указан стрелкой).
Рис. 97. Скиррозно#стенози# рующий рак двенадцатиперстной кишки.
Рис. 98. Прорастание опухо# ли поджелудочной железы в стенку двенадцатиперстной кишки (II стадия).
кишки (рис. 97). Слизистая тусклая, бледная. Изменяется рельеф: поверхность неровная, уз ловатая, складки воздухом не расправляются. При инструментальной пальпации – выражен ная ригидность. Перистальтика отсутствует. Контактная кровоточивость незначительная.
Вторичный рак двенадцатиперстной кишки исходит из соседних органов (прорастание из поджелудочной железы, фатерова сосочка, жёлчных протоков).
Выделяют 3 стадии распространения про цесса:
I стадия. Сращение опухоли со стенкой две надцатиперстной кишки. Деформация про света мало выражена (набухание, оттеснение стенки). Слизистая подвижна, не изменена. Свищей нет. Внутрипросветного роста опухоли нет. Биопсия ничего не даёт.
II стадия. Прорастание опухолью стенки двенадцатиперстной кишки без вовлечения слизистой оболочки (рис. 98). Стойкая дефор мация просвета. Слизистая фиксирована, есть изменения воспалительного характера, эрозии. Свищей нет. Внутрипросветного роста опухоли нет. При биопсии изменения воспалительного характера.
III стадия. Прорастание всех слоёв. Дефор мация просвета стойкая. Слизистая фиксирова на, имеются разрастания опухолевой ткани. Есть свищи. Есть внутрипросветный рост опу холи. При биопсии – рак.
Диагноз достоверный при III степени, высо кая достоверность при II степени, при I степени эндоскопическая диагностика неэффективна.
104
КОСВЕННЫЕ ЭНДОСКОПИЧЕСКИЕ ПРИЗНАКИ ЗАБОЛЕВАНИЯ ОРГАНОВ ГЕПАТОДУОДЕНАЛЬНОЙ ЗОНЫ
Косвенные эндоскопические признаки хронического панкреатита, заболеваний жёлчевыводящей системы
1.Выраженный дуоденит нисходящего отдела с изменениями слизистой по типу «манной крупы» (лимфангиоэктазия).
2.Грубая складчатость слизистой постбульбарного отдела.
3.Выраженный очаговый дуоденит в области БДС, папиллит.
4.Наличие дуоденогастрального рефлюкса.
5.Деформация, сужение просвета, изменение углов изгибов.
Косвенные эндоскопические признаки острого панкреатита
Изменения вызваны воспалением поджелудочной железы и её отёком.
1.Локальное воспаление по задней стенке желудка и по медиальной стен ке двенадцатиперстной кишки: гиперемия, отёк, налёт фибрина, эро зии, множественные кровоизлияния, увеличение БДС в размерах, папиллит.
2.Увеличение поджелудочной железы в размерах вызывает оттеснение задней стенки желудка и луковицы двенадцатиперстной кишки, спрямление верхнего дуоденального изгиба и уплощение просвета нис ходящей ветви двенадцатиперстной кишки.
105

ЛЕЧЕБНАЯ ЭНДОСКОПИЯ
Инородные тела верхнего отдела пищеварительного тракта
Инородные тела – все тела, поступающие извне особым путём или образу ющиеся в организме, перевариваемые или нет, живой или неживой природы, служащие или нет продуктами питания, при наличии или отсутствии клини ческих проявлений.
Без насильственного проталкивания инородное тело может попасть в вер хние отделы пищеварительного тракта, если длина его не превышает 15 см,
аширина – 1,5 см. Предельное растяжение пищевода в ширину – 3,5 см.
Впищеводе наиболее часто острые инородные тела (преимущественно кости) застревают в шейной части и значительно реже – в грудной, соответственно местам физиологических сужений. К последним относятся область перстне
видно глоточной мышцы (m. cricopharyngeus) в проксимальном отделе, внеш нее сдавление пищевода в средней его трети дугой аорты и левым главным бронхом, а также область нижнего пищеводного сфинктера над пищеводно желудочным переходом. Крупные тупые инородные тела, например, монеты, за стревают преимущественно в грудной части, где также происходит обтурация пищевода плохо прожёванной плотной пищей. Если инородное тело имеет большую длину, один конец его может располагаться в пищеводе, а второй упираться в стенку желудка в области большой кривизны. Изредка инород ное тело может находиться в пищеводе длительное время и вызывать рубцо вые изменения его стенок.
В желудке задерживаются инородные тела, имеющие достаточно большие размеры или ос трые края и шипы (рис. 99). Чаще всего препят ствием для прохождения инородного тела ста новится пилорический жом в области желудоч но двенадцатиперстнокишечного перехода. От носительно мелкие инородные тела, даже име ющие острые края, как правило, свободно эвакуируются в кишечник, но тяжелые метал лические предметы (например, дробь) иногда
Рис. 99. Инородное тело инкапсулируются в стенке желудка. Острые желудка (пружина от предметы изредка внедряются в слизистую обо
прищепки).
лочку; при этом возможен сквозной прокол
106
стенки (длинной иглой, булавкой) с развитием перитонита. Крупные инород ные тела, длительно находящиеся в желудке, могут обусловить пролежень стенки с кровотечением или прободением. Инородные тела животного или ра стительного происхождения могут образовывать в желудке так называемые безоары. Трихобезоары образуются из клубков проглоченных волос, фитобе зоары – из растительных волокон и косточек плодов. Безоары постепенно увеличиваются в размере и могут заполнять почти весь просвет желудка.
В двенадцатиперстной кишке в области фиксированных изгибов и связки Трейца нередко застревают иглы и другие длинные предметы, которые могут перфорировать кишечную стенку. Застреванию инородных тел способствуют также патологические изменения верхних отделов ЖКТ (рубцовое или опухо левое сужение, сегментарный спазм, воспалительный инфильтрат и др.).
Большинство пациентов с инородными телами желудочно кишечного тракта составляют дети. К другим группам повышенного риска относятся люди с нарушенной психикой и люди, злоупотребляющие спиртными напит ками и седативными и снотворными препаратами. Повышенный риск попа дания инородных тел в желудочно кишечный тракт существует у пожилых людей, у которых имеются некачественные зубные протезы, и у стариков с ос лабленной критикой своего поведения по причине медикаментозной терапии, старческого слабоумия, а также при наличии дисфагии вследствие инсульта. Намеренное введение в желудочно кишечный тракт инородных тел описано у людей, занимающихся контрабандой незаконных лекарств, наркотиков, ювелирных изделий или других ценных предметов.
Количество больных с инородными телами увеличивается за счёт:
1.Старения населения. Отсутствие зубов, нарушение акта глотания, чув ствительности.
2.Убыстрение темпа жизни. Отсутствие рефлекса на приём пищи.
3.Увеличение количества больных с психическими заболеваниями и алкоголиков.
Методы ведения больных с инородными телами.
1. Выжидательная тактика: острые предметы (булавки, иглы, гвозди и зу бочистки) в 70–90 % случаев проходят через желудочно кишечный тракт без осложнений в течение нескольких дней. Существуют два фактора, которые позволяют инородным телам безопасно проходить по желудочно кишечному тракту: 1) инородные тела обычно проходят вдоль центральной оси просвета
107
кишки; 2) рефлекторное расслабление мышц кишечной стенки и замедление перистальтики кишки приводит к тому, что острые предметы в просвете киш ки разворачиваются таким образом, что продвигаются тупым концом вперёд. Необходимо наблюдение за больным в условиях стационара с рентгенологи ческим контролем за продвижением инородного тела.
2. Консервативная терапия: дают больным гречневую кашу, труднопере вариваемую пищу.
3. Оперативное лечение – выполняется при наличии признаков перфора ции пищевода, желудка или двенадцатиперстной кишки с соответствующими осложнениями.
Эндоскопическое лечение больных с инородными телами верхнего отдела пищеварительного тракта.
В 1881 г. Микулич впервые протолкнул инородное тело из пищевода в же лудок. В 1907 г. Экслер описал «иголочный рефлекс». Это защитный рефлекс. При надавливании на слизистую тонким, острым концом инородного тела стенка органа не сопротивляется, а образует бухтообразное углубление, ино родное тело попадает в эту полость и не прокалывает стенку, перистальтика переворачивает инородное тело тупым концом вниз, и инородное тело продви гается по пищеварительному тракту. Джексон первым извлёк инородное тело из желудка при помощи аппарата Шиндлера.
Показания к проведению лечебной эндоскопии при инородных телах.
1. Инородные тела, свободно лежащие в пищеводе, желудке и двенадца типерстной кишке, небольших размеров, с острыми концами и гранями (иглы, куски стекла, гвозди, половинки от лезвий бритвы), т.к. эти предме ты могут сместиться глубже и удалить их будет трудно.
2. Инородные тела, внедрённые в стенку органа, с учётом данных рентге нологического исследования (нет ли признаков перфорации стенки органа).
3. Массивные инородные тела с тупыми концами и гранями, если позво ляют размеры этих предметов.
4.Инородные тела небольших размеров с тупыми концами и гранями или мягкой консистенции, длительно находящиеся в желудке или пищеводе, например, монета.
5.Безоар, при безуспешных попытках отмыть или растворить его.
108
6.Оставленные дренажи по истечении срока их отторжения или при осложнениях.
7.Обтурация пищевода плохо прожёванной пищей.
Противопоказания к проведению лечебной эндоскопии.
1.Наличие осложнений, требующих оперативного лечения.
2.Тяжёлое общее состояние больного.
Перед фиброэндоскопией при инородных телах проводят клинический осмотр и рентгеноскопию или рентгенографию (бесконтрастное) для уточне ния количества инородных тел и их локализации. Большинство инородных тел продвигаются, поэтому фиброэндоскопию надо делать как можно быстрее. Срочность удаления инородного тела зависит от его характера, например, при инородных телах с острыми гранями и краями попытку удаления инородно го тела надо производить сразу, т.к. игла чаще фиксируется по малой кривиз не из за характера перистальтики (для лучшего осмотра можно изменять по ложение тела больного). При безуспешных попытках делают перерыв на 6–8 часов (вся пища из желудка перемещается в дистальные отделы) и повторя ют исследование, а при инородных телах крупных размеров торопиться не стоит – исследование проводят через 6–8 часов.
Обезболивание и премедикация зависят от характера инородного тела и психического состояния больного. Чаще всего процедура выполняется под местной анестезией. При достаточно крупных инородных телах, обтурации пищевода плохо прожёванной пищей, а также детям, легко возбудимым па циентам и психически больным эзофагоскопию проводят под общим обезбо ливанием с введением миорелаксантов и интубацией трахеи. Полное расслаб ление скелетной мускулатуры, а также поперечнополосатых мышц глотки и верхней трети пищевода облегчает извлечение инородные тела и сводит до ми нимума опасность перфорации. Под наркозом следует удалять и инородные тела с острыми гранями.
Инструменты, используемые для извлечения инородных тел.
1.Полипэктомическая петля. Основной инструмент. Петли бывают мяг кие и жёсткие. Жёсткая петля для удаления инородных тел лучше.
2.Захваты. Применяются редко, т.к. они маломощные.
3.Магниты. Японские магниты, сделанные из намагниченной стали, слабые. Самостоятельно делают магниты из ванадия, но они дороже золота.
109
4.Жёсткие мощные инструменты отечественного производства для пе ресечения костей. Например, нож на планке.
5.Полихлорвиниловая трубка для безопасного извлечения инородных тел с острыми краями и гранями (игл, булавок, бритв). После того, как инородное тело захвачено, трубку, надетую на аппарат, сдвигают так, чтобы инородное тело оказалось внутри неё, после чего извлекают ап парат.
6.Катетеры и медицинский клей. По катетеру на режущую поверхность можно нанести клей, превратив её в тупую, и затем извлечь инородное тело. С помощью клея можно извлекать хрупкие инородные тела (на пример, термометр). Клей наносят на участок инородного тела, а затем на этот участок набрасывают петлю.
7.Аппараты для интубации, трахеостомии и ИВЛ.
Методика проведения фиброэндоскопии при инородных телах. Во всех случаях для исследования лучше брать эзофагогастродуоденоскоп с торцевой оптикой. Не следует брать новый аппарат, т.к. при удалении инородных тел аппараты часто повреждаются. При обнаружении инородного тела в двенад цатиперстной кишке после предварительного осмотра аппаратом с торцевой оптикой используют дуоденоскоп.
При инородных телах, расположенных в пищеводе, аппарат вводят толь ко под контролем зрения, начиная осмотр с области ротоглотки, корня язы ка, грушевидных синусов – инородные тела застревают там часто, а рентге нодиагностика не эффективна. Большинство инородных тел пищевода заст ревают между I и II физиологическими сужениями, что соответствует треу гольнику Ламмера, где образуется физиологический дивертикул. Стенка пи щевода здесь не участвует в перистальтике и инородные тела здесь задержи ваются. При растягивании пищевода воздухом они проваливаются ниже. Часто удаётся пройти аппаратом ниже инородного тела. Часто инородные тела имеют не совсем обычный вид: на кости есть остатки мяса, металл быст ро темнеет, приобретая тёмный или чёрный цвет. Инородные тела часто по крыты слизью, остатками пищи, что затрудняет диагностику. Если заранее известно инородное тело – хорошо, но иногда его характер определить край не трудно. Инородные тела пищевода обычно легко диагностируются: узкий просвет, инородные тела чаще одиночные. Инородные тела желудка чаще множественные. Надо попытаться отмыть инородные тела струёй воды.
110
