
Руководство+по+эндоскопии+пищевода,+желудка+и+двенадцатиперстной+кишки
.pdf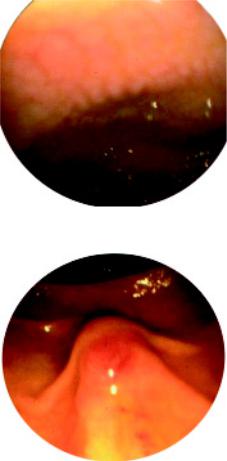
появляются эрозии. Кроме того, на участках наиболее выраженного отёка выявляются множественные белесоватые зёрна, резко отличающиеся по цве ту от окружающей отёчно гиперемированной слизистой оболочки двенад цатиперстной кишки и выступающие над её поверхностью, диаметр которых 0,5–0,8 мм. Подобная эндоскопическая картина описана как феномен «манной крупы». В просвете двенадцатиперстной кишки определяется скоп ление большого количества жидкого содержимого со значительной примесью жёлчи и слизи.
Атрофический дуоденит. Наряду с отёком и гиперемией выявляют более или менее широкие участки истончённой, бледной слизистой (рис. 81). Оболочка с просвечивающей сеткой многочисленных мелких веточек сосудов. Слизистая оболочка чаще чистая, без скоплений слизи.
Фолликулярный дуоденит. На фоне бледно розовой слизистой оболочки видны чаще много численные, реже одиночные, бледные, мелкие выбухания округлой формы 0,2–0,3 см на ши роком основании беловатого цвета. Часто бывают множественными: могут располагаться кучно, а могут и на расстоянии. Обычно локализованы в луковице. Часто бывают при паразитарной инвазии: лямблии, гельминты.
Папиллиты.
1.Умеренно выраженный.
2.Выраженный.
Встречаются 2 варианта нормы большого дуоденального сосочка (БДС):
1. БДС не отличается по цвету от окружаю щей слизистой.
2. Часть БДС покрыта протоковым эпители ем белесоватого, блестящего, «лучистого» вида.
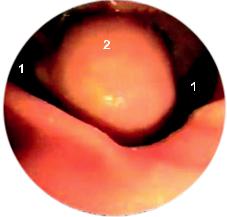
Умеренно выраженный папиллит. Слизис тая в области соска отёчна, сосок бледный, нет блеска, возможны очажки гиперемии, ворсины могут быть белесоватого оттенка (рис. 82).
Рис. 81. Атрофический дуоденит.
Рис. 82. Умеренно выраженный папиллит:
сосочек увеличен, отёчен, гипере мирован вокруг устья, имеются единичные петехии на продоль ной складке.
91

Выраженный папиллит. Резкая гиперемия, отёк, лучистый рисунок исчезает, поверхность неровная, бугристая, размеры соска могут уве личиваться до 1,5–2,0 см (рис. 83).
Рис. 83. Выраженный папиллит.
ХРОНИЧЕСКАЯ ДУОДЕНАЛЬНАЯ НЕПРОХОДИМОСТЬ (ХДН, ДУОДЕНОСТАЗ)
ХДН – это полиэтиологический процесс, ведущий к нарушению пассажа по двенадцатиперстной кишке и сопровождающийся дуоденогастральным рефлюксом. Эти нарушения существуют длительное время и не являются результатом воспалительных изменений. Заболевание впервые описано в 1901 г. ХДН бывает:
1.Первичная.
2.Вторичная. Возникает на фоне язвенной болезни двенадцатиперстной кишки, хронических заболеваний печени и поджелудочной железы.
Классификация дуоденостаза.
1. Функциональной природы. Нарушения вегетативной иннервации две надцатиперстной кишки.
2. Механической природы. Врождённые аномалии, артерио мезентери альная непроходимость, массивный рубцовый перидуоденит и необычная фиксация кишки с нарушением её формы в месте перехода в тощую кишку.
При эндоскопии диагноз XДH можно поставить на основании 3 критериев:
1.Наличие дуоденогастрального рефлюкса.
2.Состояние слизистой желудка (рефлюкс гастрит).
3.Диаметр и форма двенадцатиперстной кишки.
Дуоденогастральный рефлюкс. Характерные эндоскопические признаки
дуоденогастрального рефлюкса:
92

1. Зияние привратника (рис. 84). Отмечает ся в 82%.
2. Поступление жёлчи из двенадцатиперст
ной кишки в желудок (рис. 85).
3. Наличие воспалительных изменений в |
|
|
слизистой желудка, особенно в антральном от |
|
|
деле по малой кривизне. Может быть рефлюкс |
|
|
гастрит и рефлюкс эзофагит. Состояние слизи |
|
|
стой оболочки желудка: гиперемия и отёк, в ос |
|
|
новном, в антральном отделе. |
Рис. 84. Зияние привратника |
|
Биопсия при рефлюкс гастрите: определяет |
||
(указан стрелками), через |
||
ся уменьшение слизеобразования в клетках по |
которое виден угол луковицы |
|
верхностного эпителия, альвеолярная гиперп |
двенадцатиперстной кишки. |
лазия железистых ямок, появление штопорообразных желез, инвазия лейко цитов межуточной ткани вплоть до образования микроабсцессов, очаги ки шечной метаплазии.
ДИВЕРТИКУЛЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Представляют собой слепо заканчивающиеся выпячивания стенки двенад цатиперстной кишки. Чаще всего захватывает все слои кишечной стенки. Основной фактор формирования дивертикулов – дуоденальная гипертензия. Способствующие факторы: слабость стенки в местах вхождения сосудов (по медиальной стенке), вкрапления жировой ткани, гетеротопия ткани поджелудочной железы, пороки развития. По частоте занимают второе место после дивертикулов толстой кишки. Нередко сочетаются с дивертикулами тонкой и толстой кишки, а иногда и всего пищеварительного тракта.
Классификация.
1. |
а) пульсионные, |
|
|
б) тракционные. |
|
2. |
а) истинные, |
|
|
б) ложные. |
|
3. |
а) врождённые, |
Рис. 85. Поступление жёлчи |
|
б) приобретённые. |
в желудок при дуоденогаст# |
|
ральном рефлюксе. |
|
|
|
93

Т а б л и ц а 1
Дифференциальная диагностика дивертикулов и псевдодивертикулов
|
Дивертикул |
|
Псевдодивертикул |
|
|
|
|
1. |
Чаще в нисходящей части |
1. Чаще в луковице |
|
|
по медиальной стенке |
|
по передней стенке |
|
|
|
|
2. |
Есть шейка |
2. Нет шейки |
|
|
|
|
|
3. |
Округлой или овальной формы |
3. |
Форма неправильная или |
|
|
|
цилиндрическая |
|
|
|
|
4. |
Кислотность снижена или в норме |
4. |
Кислотность повышена, может |
|
|
|
быть эрозивно язвенный |
|
|
|
дуоденит |
|
|
|
|
ЭРОЗИВНО#ЯЗВЕННЫЕ ПОРАЖЕНИЯ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Эрозии двенадцатиперстной кишки
Эрозия – мелкий ограниченный поверхностный дефект слизистой обо лочки, доходящий до собственной пластинки и не проникающий до мышеч ной пластинки слизистой. Форма линейная или округлая. Границы, в отли чие от язв, расплывчатые. Кроме того, эрозию можно приподнять биопсий ными щипцами вместе с окружающей слизистой оболочкой, в то время как основание язвы плотно фиксированное. Заживление эрозий происходит в те чение нескольких часов или дней без образования рубца. Отличия эрозий от язв представлены в табл. 2.
|
|
|
Т а б л и ц а 2 |
|
Эндоскопическая характеристика эрозий и язв |
||
|
|
|
|
|
|
Эрозия |
Язва |
|
|
|
|
Повреждение |
|
Дефект в пределах |
Дефект может захватывать |
|
|
слизистой оболочки |
всю стенку |
|
|
|
|
Форма |
|
Округлая или линейная |
Округлая, линейная или |
|
|
|
неправильная |
|
|
|
|
Величина |
|
Небольшая: только |
Обычно большая, чем |
|
|
несколько миллиметров |
несколько миллиметров |
|
|
|
|
Глубина |
|
Дефект плоский |
Дефект глубокий, может |
|
|
(слегка погружённый) |
проникать через все |
|
|
|
слои стенки |
|
|
|
|
Количество |
|
Обычно множественные |
Как правило, единичные |
|
|
|
|
Основание |
|
Кровь, гематин или |
Кровь, сгустки, гематин, |
дефекта |
|
фибринозный экссудат |
фибрин, гной или |
|
|
|
некротические массы |
|
|
|
|
Края |
|
Плоские, часто |
Чётко отграниченные, |
|
|
расплывчатые |
сглаженные или |
|
|
|
приподнятые, |
|
|
|
сплошные или прерывистые |
|
|
|
|
Подвижность |
|
Подвижна вместе |
Имеет фиксированное |
|
|
со слизистой |
основание |
|
|
|
|
Течение |
|
Как правило, острое |
Обычно подострое или |
|
|
(хронические эрозии |
хроническое |
|
|
именуются папулами) |
|
|
|
|
|
Заживление |
|
Через реепителизацию |
Через образование рубца |
|
|
(без рубца) |
|
|
|
|
|
96

По этиологии выделяют 3 группы эрозий:
1.Идиопатические эрозии с тенденцией к периодическому обострению.
2.Эрозии, возникающие в результате стрессовой ситуации.
3.Эрозии, возникающие вследствие применения лекарственных препа ратов и алкоголя.
Классификация.
1. Геморрагические эрозии.
2. Неполные эрозии.
3. Полные эрозии.
Геморрагические эрозии. Это множествен |
|
|
ные мелкоточечные дефекты слизистой диамет |
|
|
ром до 0,1 см тёмно вишнёвого цвета. Могут |
|
|
располагаться гнёздно, образуя пятна (рис. 89). |
|
|
Воспаления слизистой вокруг нет. Могут быть |
|
|
причиной профузных кровотечений. Относятся |
|
|
к острым эрозиям, существуют от нескольких |
|
|
часов до 10 дней. Локализуются в луковице и |
Рис. 89. Геморрагические |
|
начальной части постбульбарных отделов, редко – |
||
эрозии двенадцатиперстной |
||
только в постбульбарных отделах. |
||
кишки. |
||
|
Неполные эрозии. Имеют округлую форму, ровные края. Размеры 0,2– 0,4 см в диаметре. Дно чаще чистое, но может быть покрыто тонким налётом фибрина белесоватого цвета. Вокруг эрозии имеется венчик гиперемии. Обычно эрозии множественные, располагаются локально, в связи с чем поражённые участки имеют своеобразный вид по типу «перец с солью» (по определению японских авторов) из за контрастного мозаичного соче тания белого и ярко красного цветов. Сливаясь, эрозии могут образовы вать большие эрозивные поверхности неправильной формы. При зажив лении эрозий налёт исчезает, поверхность становится розовой. При ост ром и подостром течении эпителизируются в течение 5–10 дней (могут эпителизироваться в течение нескольких часов).
Полные эрозии. Встречаются редко. Локализуются только в луковице. По липовидные образования полусферической формы с незначительным углубле нием на верхушке или без него. В период обострения на верхушке появляется тонкий налёт фибрина. В период ремиссии он исчезает. Размеры 0,3–0,5 см в основании. Эти эрозии являются хроническими и могут существовать годами.
97

Язвы двенадцатиперстной кишки
Острые язвы двенадцатиперстной кишки. Развиваются, как правило, вто рично, при этом некротический процесс захватывает слизистую оболочку и подслизистый слой. Клинически проявляются в основном при осложнениях. Из осложнений чаще всего кровотечение – в 10–30% случаев. Эндоскопия даёт положительный результат в 98%. Проводить её надо у всех больных с риском образования острой язвы.
Острые язвы могут быть в любом отделе двенадцатиперстной кишки, но чаще в луковице. Могут быть единичными и множественными. Часто имеет ся сочетание – и в желудке, и в двенадцатиперстной кишке. Изолированные поражения в двенадцатиперстной кишке в 5 раз реже, чем в желудке.
Эндоскопическая картина острой язвы двенадцатиперстной кишки.
Язвы небольших размеров – до 1,0 см, округлой формы (рис. 90), но могут сли ваться и принимать неправильные очертания. Дно неглубокое, гладкое, без грануляций, покрыто фибрином или геморрагическим налётом. Края острые, ровные, мягкие, чётко очерченные, гиперемированные, с петехиями. Отёк и гиперемия выражены нерезко. Конвергенция складок отсутствует. При биопсии – выраженная кровоточивость.
Стадии течения острых язв двенадцатипер стной кишки.
I. Гиперемия и кровоизлияния в слизистую оболочку (первые часы, несколько дней).
II. Поверхностные эрозии.
III. Образование одной или нескольких язв.
IV. Кровотечение из язвы.
Для острых язв характерно преобладание некробиотических процессов над воспали тельными. Заживают быстро – в течение 2–4
Рис. 90. Острая язва недель с образованием нежного эпителизи двенадцатиперстной кишки. рованного рубца, который по стихании процесса
становится незаметным.
Хронические язвы двенадцатиперстной кишки. Хронические язвы две надцатиперстной кишки являются местным проявлением язвенной болезни. Они поражают мышечный, подслизистый и слизистый слой. Наиболее часто локализуются в луковице, в пределах 3 см от места перехода пилорического
98

канала желудка в двенадцатиперстную кишку. В основном развиваются в трудоспособном возрасте. По сравнению с язвами желудка образуются быст рее. Чаще располагаются по передней стенке – в 60%. Внелуковичные язвы встречаются в 2–7% случаев и локализуются преимущественно в области вер хнего изгиба двенадцатиперстной кишки или в верхней трети нисходящей ветви. Множественные язвы встречаются в 5–25% случаев.
Стадии развития хронической язвы двенадцатиперстной кишки.
I.Острая стадия.
II. Стадия начинающегося заживления.
III. Стадия полного заживления (стадия рубца).
Острая стадия. Дефект слизистой округлой или овальной формы. При рецидивном обостре нии чаще неправильной формы – линейной, по лигональной и др. Дно язвы неглубокое, покры то белым или жёлтым налётом фибрина (рис. 91). Края отёчные, неровные, с зернистыми выбуха ниями, легко кровоточат. Размеры чаще в пределах от 0,3 до 1,0 см. Слизистая оболочка вокруг язвы гиперемированная, отёчная, легко ранимая. Характерна конвергенция складок. Воспалительные изменения могут ограничи ваться одной зоной, несколькими зонами и зах ватывать всю луковицу.
Стадия начинающегося заживления. Ана логична стадии стихания воспалительного про цесса, описанной в разделе «Хроническая язва желудка». Размеры язвы уменьшаются. Она может сохранять форму, а может приобретать линейную, полигональную или щелевидную. Края её становятся пологими, более гладкими, менее отёчными, язва как бы уплощается, дно очищается от налёта (рис. 92). Эпителизация идёт с краёв или со дна. После эпителизации на месте язвы остаётся красное пятно, стихают явления дуоденита, могут оставаться эрозии.
Рис. 91. Язва двенадцати# перстной кишки в стадии обострения.
Рис. 92. Язва двенадцати# перстной кишки в стадии заживления.
99

Стадия полного заживления. На месте быв шей язвы образуется рубец ярко красного цве та линейной или звёздчатой формы с конвер генцией складок и зоной умеренной гиперемии
– свежий рубец. Через 2–3 месяца рубец стано вится белесоватым, нет воспалительных явле ний, конвергенция складок и деформация уменьшаются (рис. 93). Заживают язвы в сред нем от 4 до 12 недель. Благоприятный морфоло гический признак – восстановление на месте бывшего язвенного дефекта ворсинчатого эпи телия или эпителизация рубца. Если образует
ся неэпителизированный фиброзный рубец и сохраняются воспалительные изменения – неблагоприятный признак – язва может снова открыться через 4–6 месяцев.
Гигантские язвы двенадцатиперстной кишки. Гигантскими считают ся язвы более 2 или 3 см по разным авторам. Выявляются они в основном у пожилых людей, преимущественно по задней стенке.
Существует 2 типа гигантских язв двенадцатиперстной кишки.
I тип. С глубокой нишей большого размера, напоминающей дивертикул. II тип. Дном язвы является поджелудочная железа вследствие пенетра ции. Стенка двенадцатиперстной кишки здесь отсутствует. Могут быть мас
сивные кровотечения.
При обоих типах выражены рубцовые изменения вплоть до стеноза двенад цатиперстной кишки. Характерна длительность течения и частые рецидивы. Гигантские язвы подлежат хирургическому лечению.
Осложнения язвенной болезни.
1.Кровотечение – 12–34% больных.
2.Пенетрация и перфорация – 5–10%.
3.Стеноз привратника – у 10–40% больных при длительном течении болезни.
Вострой стадии язвы, расположенные в проксимальных отделах луко вицы и в области привратника могут давать явления непроходимости. При стихании воспаления пассаж восстанавливается. При рецидивах, когда про
исходят фиброзные изменения, развивается истинный стеноз привратника.
100
