
КФ 2
.pdfкардиомиопатия с обструкцией выносящего тракта ЛЖ, гемодина-мически значимый стеноз аортального или митрального клапанов, констриктивный перикардит, трансплантация внутренних органов.
Относительные: гипотония; умеренная ХПН, умеренная гиперкалие-мия (5,0-5,5 ммоль/л), подагрическая почка (обладая урикозурическим действием, ИАПФ могут ускорить рост уратных камней); цирроз печени, хронический активный гепатит; облитерирующий атеросклероз артерий нижних конечностей; тяжелые обструктивные заболевания легких.
Взаимодействие ИАПФ с другими ЛС
Наиболее значимое фармакокинетическое взаимодействие у ИАПФ отмечается с антацидами, содержащими гидроокись алюминия или (и) магния. Эти антациды нарушают всасывание из пищеварительного тракта каптоприла и фозиноприла.
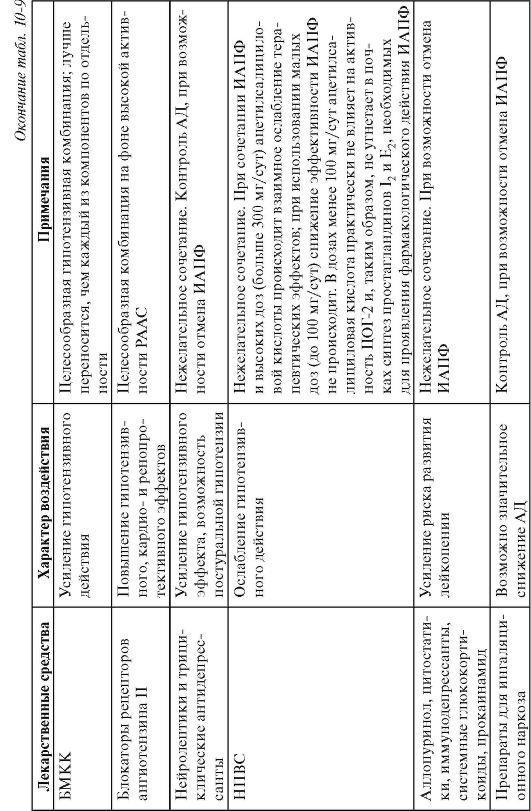
Более важным для клинической практики считают фармакоди-намическое взаимодействие ИАПФ с другими, отличными от них по механизму действия, группами препаратов (табл. 10-9).
Характеристика основных препаратов
Каптоприл (Капотен*). Сила, с которой каптоприл связывается с ангиотензинпревращающим ферментом, невысока, что обусловливает назначение больших доз. У каптоприла в группе ИАПФ наименьшая продолжительность действия (6-8 ч по сравнению с 24 ч у других препаратов), но наиболее раннее наступление эффекта, что позволяет использовать его сублингвально для экстренной помощи при гипертензивных состояниях. При приеме каптоприла под язык антигипертензивный эффект наступает через 5-15 мин. Важным отличием каптоприла от других ИАПФ считают наличие SH-группы, которая определяет его основные побочные эффекты - нефротоксичность и связанную с ней протеинурию (при дозе более 150 мг/сут), холестаз, нейтропению (как правило, у больных с диффузными заболеваниями соединительной ткани и нарушением функций почек при длительном приеме). Вместе с тем наличие у кап-топрила SH-группы способствует проявлению антиоксидантного действия, усиливает коронарный кровоток и повышает чувствительность тканей к инсулину.
Использование каптоприла у больных острым ИМ приводит к достоверному снижению смертности. Длительный прием препарата - более 3 лет - снижает риск развития повторного ИМ на 25%, а риск смерти от него - на 32%.
Пробу с каптоприлом используют в радиоизотопной диагностике реноваскулярной гипертензии и биохимической диагностике первичного гиперальдостеронизма (болезни Кона).
Эналаприл (Ренитек*) в печени трансформируется в эналаприлат (40-60% от принятой внутрь дозы), обладающий высокой степенью связывания с ангиотензинпревращающим ферментом.
При назначении эналаприла для лечения АГ за 2-3 сут следует временно отменить диуретики, при невозможности этого начальную дозу препарата (5 мг) уменьшают в 2 раза. Также первые дозы эна-лаприла должны быть минимальны у больных с исходно высокой активностью РААС. Оценку эффективности назначенной дозы проводят каждые две недели. Препарат назначают 1-2 раза в сутки.
Лизиноприл (Диротон*) - активный метаболит эналаприла. Снижение АД отмечают через 1 ч после приема препарата. При назна-
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
чении лизиноприла 1 раз в сутки его стабильная концентрация в крови достигается через 3 сут. Препарат выделяется почками в неизмененном виде, при почечной недостаточности обладает выраженной кумуляцией (период полувыведения возрастает до 50 ч). У пожилых пациентов его концентрация в крови в 2 раза выше, чем у молодых. При внутривенном введении лизиноприла его антигипертензивное действие начинается через 15-30 мин, что позволяет использовать его для купирования гипертонических кризов.
Периндоприл (Престариум*) - пролекарство, в печени трансформируется в активный метаболит периндоприлат (20% от введенного периндоприла), обладающий высокой степенью связывания с ангио-тензинпревращающим ферментом. Препарат снижает гипертрофию сосудистой стенки и миокарда. В сердце на фоне его приема уменьшается количество субэндокардиального коллагена.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Рамиприл (Тритаце*) в печени трансформируется в рамиприлат, обладающий высокой степенью связывания с ангиотензинпревра-щающим ферментом. Важное клиническое значение имеют две фар-макокинетические особенности рамиприла - медленное выведение из организма и двойной путь элиминации (до 40% препарата выводится с желчью). Однако при выраженной почечной недостаточности (скорость клубочковой фильтрации 5-55 мл/мин) его дозу рекомендовано снизить вдвое.
Трандолаприл (Гоптен*) по влиянию на тканевой АПФ в 6-10 раз превосходит эналаприл. Хотя трандолаприл считается пролекарством, он сам по себе обладает фармакологической активностью, но тран-долаприлат в 7 раз более активен, чем трандолаприл. Гипотензивное действие препарата при однократном приеме продолжается до 48 ч.
Моэксиприл (Моэкс*) становится активным после биотрансформации в печени в моэксиприлат. В отличие от большинства ИАПФ имеет двойной путь выведения: до 50% моэксиприла выводится с желчью, что делает его более безопасным у больных почечной недостаточностью.
Моэксиприл преимущественно назначают для лечения АГ, его антигипертензивный эффект продолжается до 24 ч.
Фозиноприл (Моноприл*) относится к пролекарствам, превращаясь в печени в активное вещество фозиноприлат.
Препарат имеет двойной путь выведения: его элиминация идет в равной степени и через почки, и через печень. При почечной недостаточности выделение фозиноприла из организма через печень усиливается, а при печеночной - через почки, что позволяет не кор-
ректировать дозу препарата при наличии данных заболеваний у пациентов.
Препарат применяют 1 раз в сутки.
Фозиноприл редко вызывает развитие сухого кашля; при появлении данного осложнения на фоне приема какихлибо ИАПФ рекомендовано переходить на фозиноприл.
10.3. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ БЛОКАТОРОВ РЕЦЕПТОРОВ АНГИОТЕНЗИНА II
Прием ИАПФ не обеспечивает полного прекращения образования АТ II в органах и тканях больных людей из-за существования независимого от АПФ пути образования АТ II из АТ I. Он может происходить при помощи катепсина G, тонина, тканевого активатора плазминогена, эндотелиальной пептидилдипептидазы, почечной карбоксипептидазы, химостатинчувствительного АТ II-образующего фермента (CAGE) и химазы. Последний фермент представляет собой сериновую протеинкиназу сердца и способствует образованию до 80% миокардиального АТ II. Из-за этого у некоторых больных терапевтический эффект ИАПФ недостаточен, и в данном случае большое значение приобретают БРА, ограничивающие его биологическое действие в тканях.
В настоящее время в мировой лечебной практике используют несколько синтетических непептидных селективных АТ1-блокаторов - валсартан, ирбесартан, кандесартан, лозартан, телмисартан и эпросартан.
Существует несколько классификаций антагонистов рецепторов ангиотензина II: по химической структуре, фармакокинетическим особенностям, механизму связывания с рецепторами и т.д.
По механизму связывания с рецепторами БРА (а также их активные метаболиты) разделяют на конкурентные и неконкурентные антагонисты ангиотензина II. Так, лозартан и эпросартан обратимо связываются с АТ1-рецепторами и являются конкурентными антагонистами (т.е. при определенных условиях, например при повышении уровня ангиотензина II в ответ на уменьшение ОЦК, могут вытесняться из мест связывания), тогда как валсартан, ирбесартан, кандесартан, телмисартан, а также активный метаболит лозартана EXP-3174 действуют как неконкурентные антагонисты и связываются с рецепторами необратимо.
Фармакокинетика блокаторов рецепторов ангиотензина
Все БРА действуют постепенно, антигипертензивный эффект развивается плавно, в течение нескольких часов после приема однократной дозы, и продолжается до 24 ч. При регулярном приеме выраженный терапевтический эффект обычно достигается через 2-4 нед (до 6 нед) лечения.
Особенности фармакокинетики ЛС этой группы делают удобным их прием пациентами. Эти препараты можно принимать вне зависимости от приема пищи. Однократного приема достаточно, чтобы обеспечить хороший гипотензивный эффект в течение суток. Они одинаково эффективны у больных разного пола и возраста, включая пациентов старше 65 лет.
Фармакодинамика блокаторов рецепторов ангиотензина
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Основной механизм действия ЛС этой группы связан с блокадой АТ1-рецепторов. БРА обладают высокой аффинностью и селективностью к подтипу АТ1-рецепторов, через которые и реализуются основные эффекты ангиотензина II. По данным различных авторов, их аффинность к АТ1-рецепторам превышает таковую к АТ2- рецепторам в тысячи раз: для лозартана и эпросартана более чем в 1 тыс. раз, телмисартана - более 3 тыс., ирбесартана - 8,5 тыс., активного метаболита лозартана EXP-3174 и кандесартана - 10 тыс., валсартана - в 20 тыс. раз.
Они блокируют основные отрицательные эффекты ангиотензина II, лежащие в основе патогенеза сердечнососудистых заболеваний: повышение АД, высвобождение альдостерона, ренина, вазопрессина и норадреналина, развитие гипертрофии миокарда ЛЖ и гладких мышц сосудов.
В основе антигипертензивного действия и других фармакологических эффектов БРА лежат несколько механизмов - один прямой и по меньшей мере два косвенных (опосредованных).
Прямой механизм антигипертензивного действия БРА связан с ослаблением эффектов ангиотензина II, которые опосредуются АТ1-рецепторами. Блокируя АТ1-рецепторы, БРА уменьшают вызываемую ангиотензином II артериальную вазоконстрикцию, снижают повышенное гидравлическое давление в почечных клубочках, а также уменьшают секрецию таких вазоконстрикторных и антина-трийуретических веществ, как альдостерон, аргининвазопрессин,
эндотелин-1 и норадреналин. При длительном приеме БРА ослабляют пролиферативные эффекты ангиотензина II, а также альдостеро-на, аргинин-вазопрессина, эндотелина-1 и норадреналина в отношении кардиомиоцитов и гладкомышечных клеток сосудистой стенки, а также фибробластов и мезангиальных клеток.
Косвенные механизмы фармакологических эффектов БРА связаны с реактивной гиперактивацией РААС в условиях блокады АТ1-рецепторов, которая ведет, в частности, к повышенному образованию ангиотензина II и ангиотензиногена. Эти эффекторные пептиды РААС в условиях блокады АТ1-рецепторов вызывают дополнительную стимуляцию АТ2- и АТх-рецепторов, вызывая артериальную вазодилатацию, оказывая антипролиферативное действие и увеличивая экскрецию натрия почками.
Недавние исследования дисфункции эндотелия при АГ позволяют предположить, что кардиоваскулярные эффекты БРА могут быть также связаны с модуляцией эндотелия и влиянием на продукцию оксида азота (NO). Полученные экспериментальные данные и результаты отдельных клинических исследований достаточно противоречивы. На фоне блокады АТ1-рецепторов увеличивается эндотелийза-висимый синтез и высвобождение оксида азота, что способствует вазодилатации, уменьшению агрегации тромбоцитов и снижению пролиферации клеток.
Таким образом, специфическая блокада АТ1-рецепторов позволяет обеспечить выраженный антигипертензивный и органопротективный эффект. На фоне блокады АТ1-рецепторов тормозится неблагоприятное воздействие ангиотензина II (и ангиотензина III, обладающего сродством к рецепторам ангиотензина II) на сердечно-сосудистую систему и предположительно проявляется его защитное действие (путем стимуляции АТ2-рецепторов), а также развивается действие ангиотензина- (I-VII) путем стимуляции АТх-рецепторов. Все эти эффекты способствуют вазодилатации и ослаблению пролифератив-ного действия ангиотензина II в отношении клеток сосудов и сердца.
БРА могут проникать через гематоэнцефалический барьер и тормозить активность медиаторных процессов в симпатической нервной системе. Блокируя пресинаптические АТ1-рецепторы симпатических нейронов в ЦНС, они угнетают высвобождение норадреналина и уменьшают стимуляцию адренорецепторов гладкой мускулатуры сосудов, что приводит к вазодилатации. По данным экспериментальных исследований, этот дополнительный механизм вазодилатирую-щего действия более характерен для эпросартана. Данные о действии
лозартана, ирбесартана, валсартана и других препаратов этой группы на симпатическую нервную систему (которое проявлялось при дозах, превышающих терапевтические) весьма противоречивы.
Показания к назначению блокаторов рецепторов
ангиотензина
Показаниями для назначения БРА считают АГ и ХСН.
Нежелательные лекарственные реакции
Результаты мультицентровых плацебоконтролируемых исследований свидетельствуют о высокой эффективности и хорошей переносимости антагонистов АТ1-рецепторов ангиотензина II. БРА - одни из наиболее безопасных антигипертензивных средств. Основные их побочные эффекты (головная боль, головокружение, астения, сухой кашель) сравнимы с таковыми у плацебо. Синдром отмены не наблюдается.
Противопоказания к назначению блокаторов
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
рецепторов ангиотензина
Противопоказания для БРА - непереносимость препаратов, беременность, лактация.
Характеристика основных препаратов
Валсартан (Диован*). Наиболее изученный препарат группы. Общее число пациентов, включенных в клинические исследования, достигает 100 тыс., из них более 40 тыс. включены в исследования с изучением заболеваемости и смертности (жестких конечных точек).
Биодоступность препарата составляет 23%. Хотя прием пищи замедляет его всасывание, это не приводит к снижению клинической эффективности. Связь с белками плазмы - 94-97%. Выводится валсартан печенью (70%) и почками (30%) в неизмененном виде. Больным с нарушением функций печени и почек коррекции дозы препарата не требуется.
Для лечения АГ валсартан назначают 1 раз в сутки. У большинства пациентов начало его антигипертензивного действия отмечается в пределах 2 ч, максимум - 4-6 ч, продолжительность - более 24 ч.
Проведено более 150 клинических исследований с изучением более 45 точек оценки эффективности. Препарат эффективен как у пациентов с впервые диагностированной АГ, так и при неэффективности предшествующего лечения. Валсартан обладает по меньшей мере сопоставимой эффективностью с антигипертен-зивными препаратами других групп. В ряде исследований валсартан продемонстрировал преимущества перед другими БРА - лозарта-ном, телмисартаном, ирбесартаном и кандесартаном. Число пациентов, ответивших на назначение валсартана в дозе 80-160 мг/сут, достигает 75%. Помимо антигипертензивной эффективности, вал-сартан достоверно уменьшает концентрацию высокочувствительного С-реактивного белка, маркера воспаления и эндотелиальной дисфункции; подтверждены нефропротективные свойства вал-сартана у пациентов с тяжелой ХПН, а также у больных, находящихся на гемодиализе. На фоне приема валсартана отмечены уменьшение риска возникновения СД на 23% по сравнению с амло-дипином и уменьшение риска развития сердечной недостаточности. В исследованиях показано кардиопротективное действие валсарта-на, выражавшееся в уменьшении коэффициента гипертрофии ЛЖ и улучшении диастолической функции ЛЖ. Включение валсар-тана в стандартную схему лечения АГ уменьшает риск развития сердечно-сосудистых осложнений и смертности на 39% по сравнению со схемой лечения, не включавшей БРА. По данным различных исследований, при применении валсартана риск первичного и повторного инсульта уменьшался на 40%.
Лозартан (Козаар*). Препарат хорошо абсорбируется после приема внутрь, в кишечнике подвергается карбоксилированию с образованием активного метаболита Е-3174. Биодоступность препарата 33%, максимальная концентрация в крови достигается в течение 1 ч, с альбуминами связывается 92% лозартана. Выделяется лозартан на 90% печенью.
В сравнительных исследованиях у пожилых пациентов лозартан вызывал относительное снижение риска смерти на 46% больше, чем каптоприл [ELITE, 1997].
У больных с почечной недостаточностью препарат снижает выраженность протеинурии, поддерживает приемлемую скорость клубоч-ковой фильтрации и почечный кровоток.
Лозартан увеличивает экскрецию мочевой кислоты почками (путем угнетения канальцевой реабсорбции), снижая ее концентрацию в крови и тканях.
Ирбесартан (Апровель*). Биодоступность препарата составляет 60-80%. Максимальная концентрация в крови достигается в течение 1,5-2 ч. Т1/2-11-15 ч. Связывание с белками плазмы - 96%. Выводится ирбесартан печенью и почками как в неизмененном виде, так и в виде метаболитов (6%). Больным с нарушением функций печени и почек коррекция дозы не требуется.
Максимальное действие препарата после однократного приема развивается через 3-6 ч. Устойчивый клинический эффект достигается через 1-2 нед приема.
Кандесартан (Атаканд*). Абсолютная биодоступность таблетиро-ванной формы препарата составляет 14%. Прием пищи не оказывает влияния на биодоступность. Максимальная концентрация в крови достигается через 3-4 ч. Т1/2-9 ч, кумуляция не отмечается. Связывание с белками плазмы - более 99%. Выводится кандесартан с желчью и мочой в основном в неизмененном виде и в незначительной степени в виде метаболитов. Больным с тяжелыми нарушениями функций почек и больным на гемодиализе требуется снижение дозы в 2 раза.
Эпросартан (Теветен*) - селективный непептидный блокатор рецепторов ангиотензина II, дающий дополнительный фармакодина-мический эффект, опосредуемый пресинаптическими ангиотензино-выми рецепторами: дополнительная вазодилатация без рефлекторной тахикардии в результате блокады не только РААС, но и симпатоадре-наловой системы. Эпросартан не взаимодействует с изоферментами цитохрома Р-450 и, следовательно, имеет низкий потенциал взаимодействия с другими ЛС. Препарат оказывает выраженное действие на систолическое АД.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi

После приема внутрь разовой дозы 300 мг биодоступность препарата составляет примерно 13%, прием с пищей снижает абсорбцию. Связывание с белками плазмы высокое (98%) и сохраняется постоянным после достижения терапевтической концентрации. Cmax достигается через 1-2 ч. Практически не кумулируется. Т1/2-5-9 ч. Выводится в основном в неизмененном виде через кишечник и почками.
Телмисартан (Микардис*). Биодоступность препарата составляет около 50%, прием пищи несколько снижает скорость всасывания. Т1 / 2-20 ч. Связывание с белками плазмы - 99%. Выводится телми-сартан печенью. Больным с нарушением функций печени требуется коррекция дозы.
Основное показание - лечение АГ. Действие после однократного приема препарата длится 24-48 ч. Максимальный клинический эффект развивается через 4-8 нед после начала лечения.
10.4. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ β-АДРЕНОБЛОКАТОРОВ
БАБ - препараты, блокирующие β-адренорецепторы.
Первые адреноблокаторы появились в начале 60-х годов XX в., их преимущественно назначали для лечения острых нарушений ритма сердца, а затем - для лечения АГ, стенокардии, острого ИМ, ХСН.
Классификация β-адреноблокаторов
В клинической практике используют более 30 БАБ, которые подразделяют на следующие группы.
•Препараты, действующие на β1- и β2-адренорецепторы или неселективные (пропранолол, надолол) и действующие на β1-адренорецепторы или кардиоселективные (атенолол, мето-пролол, бисопролол, небиволол).
•Препараты с внутренней симпатомиметической активностью (пин-долол) и без внутренней симпатомиметической активности (пропра-нолол, надолол, метопролол, бисопролол, небиволол).
•Препараты с мембраностабилизирующим эффектом (пропра-нолол, пиндолол, талинолол) и без мембраностабилизирующего эффекта (надолол).
•Препараты с комбинированным механизмом действия:
-блокада α- и β-адренорецепторов (лабеталол®);
-неселективная β-блокада + блокада а1-адренорецепторов (кар-ведилол);
-неселективная β-блокада + а2-адреностимуляция (дилевалол);
-высокоселективная блокада β1-рецепторов + прямой вазодила-тирующий эффект, связанный с активацией системы монооксида азота эндотелиального происхождения (небиволол).
Существует и другая классификация, которая характеризует БАБ по поколениям (табл. 10-10).
Таблица 10-10. Классификация БАБ по M.R. Bristow, 1998
Фармакокинетика β-адреноблокаторов
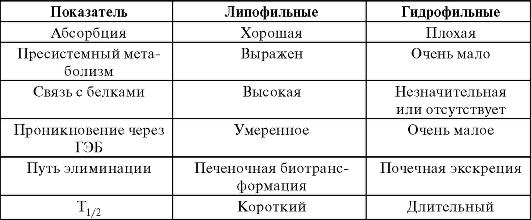
Фармакокинетика БАБ зависит во многом от растворимости в жирах и воде (табл. 10-11). По этому признаку все БАБ разделяют на три группы: жирорастворимые (липофильные); водорастворимые (гидрофильные); жиро- и водорастворимые.
Таблица 10-11. Фармакокинетические характеристики жирорастворимых и водорастворимых БАБ
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Липофильные БАБ (бетаксолол, карведилол, метопролол, окспре-нолол®, пропранолол, тимолол, небиволол) быстро и хорошо (более 90%) всасываются в ЖКТ, связь с белками плазмы составляет 80-95%. На 80-100% подвергаются метаболической трансформации в печени. Из-за этого у пациентов со сниженным печеночным кровотоком (пожилой и старческий возраст, выраженная сердечная недостаточность) и заболеваниями печени (гепатит, цирроз) дозы липофильных БАБ должны быть снижены. Препараты этой группы сами могут уменьшать печеночный кровоток (например, пропранолол - на 30%), что приводит к замедлению собственного метаболизма в печени, удлинению периода полувыведения, особенно при длительном приеме. Липофильные БАБ обычно имеют короткий период полувыведения (от 1 до 5 ч) и из-за этого их необходимо назначать не реже 2-3 раз в сутки (иногда до 4-6). Липофильные БАБ сильнее связываются с β-адренорецепторами. Недостатком этих препаратов считают способность вызывать легкие депрессивные расстройства, обусловленные их проникновением через гематоэнцефалический барьер.
Гидрофильные БАБ (атенолол, надолол, соталол) всасываются в ЖКТ не полностью (30-70%), экскретируются, как правило, в неизмененном виде (40-70%) или в виде метаболитов почками и только в незначи-
тельной степени (до 20%) подвергаются биотрансформации в печени. Гидрофильные препараты имеют более продолжительный период полувыведения (от 6 до 24 ч). Их обычно назначают 1-3 раза в сутки. Следует отметить, что нет существенных отличий в периоде полувыведения и продолжительности действия гидрофильных и пролонгированных форм липофильных БАБ. Однако сохраняются значительные отличия в путях элиминации, что следует учитывать при выборе препаратов для длительного лечения. Например, период полувыведения гидрофильных БАБ увеличивается при почечной недостаточности, у лиц пожилого и старческого возраста, когда снижается скорость клубочковой фильтрации. У некоторых липофильных БАБ (пропрано-лол) существуют активные метаболиты, которые, как и гидрофильные препараты, выводятся через почки и могут накапливаться при почечной недостаточности. У таких липофильных БАБ, как метопролол или тимолол, активных метаболитов нет. Таким образом, при ХПН они более предпочтительны для длительного лечения. При наклонности к депрессивным состояниям, особенно в пожилом и старческом возрасте, целесообразнее назначать водорастворимые препараты.
Липо - и водорастворимые БАБ хорошо растворяются как в жирах, так и в воде (бисопролол, пиндолол, целипролол®). Эти препараты имеют два примерно равноценных пути элиминации - печеночный и почечный. До 4060% всосавшегося препарата подвергается биотрансформации в печени, остальная часть выводится через почки в неизмененном виде. Обычно препараты имеют небольшой период полувыведения - от 3 до 12 ч. Однако эффекты, обусловленные блокадой β-адренорецепторов, могут быть более продолжительными, причем степень и длительность адреноблокирующего действия увеличиваются по мере повышения дозы препарата.
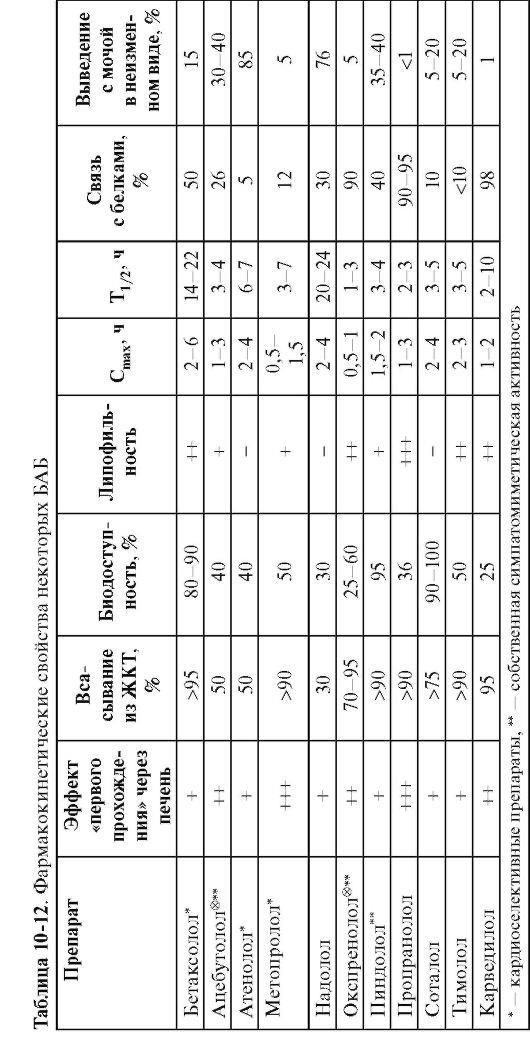
Основные показатели фармакокинетики некоторых БАБ представлены в табл. 10-12.
Перспективными считают БАБ, обладающие большим периодом полувыведения. Это особенно важно при лечении АГ, ХСН, когда необходимы средства, обеспечивающие контроль уровня АД при приеме 1-2 раза в сутки.
Фармакодинамика β-адреноблокаторов
Блокада β-адренорецепторов уменьшает активность аденилатци-клазы, благодаря чему снижается внутриклеточная концентрация кальция, клетка расслабляется, становится менее возбудимой.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Миокард. БАБ - конкурентные антагонисты катехоламинов, снижают симпатические влияния на сердечнососудистую систему, уменьшают АД. Уменьшается ЧСС, сократимость миокарда, а значит, и потребность миокарда в кислороде. Это обусловливает антиангиналь-ную активность препаратов, хотя при их применении увеличиваются время изгнания и объем ЛЖ, а коронарный кровоток не изменяется или даже снижается. В ответ на физическую или психоэмоциональную нагрузку БАБ способствуют стабилизации лизосомальных мембран, повышению устойчивости клеток к ишемии. Благодаря блокаде β-адренорецепторов уменьшается ток ионов натрия в фазы 0 и 4, снижается активность синусового узла и эктопических очагов.
Мембраностабилизирующее действие связано со способностью некоторых БАБ влиять на мембранные калиевые каналы и стабилизировать содержание внутриклеточного калия. Однако оно не имеет большого значения и при приеме терапевтических доз препаратов не выражено.
Почки. При блокаде БАБ юкстагломерулярного аппарата на 60% уменьшается продукция ренина.
Сосуды. Блокада β2-адренорецепторов сначала приводит к преобладанию вазоконстрикторных влияний α- адренорецепторов и повышению тонуса периферических сосудов. Затем тонус сосудов возвращается к норме или снижается посредством обратных ауторегуляторных реакций, что также объясняет механизм более долгосрочного гипотензивного действия БАБ.
Кровь. БАБ угнетают агрегацию тромбоцитов и способствуют тому, что эритроциты лучше «отдают» кислород ишемизированным клеткам.
ДЙС. Некоторые БАБ устраняют симптомы тревожности. Возможно развитие депрессивных расстройств, нарушение концентрации внимания, снижение скорости реакции, сонливость. БАБ также уменьшают тремор.
Матка. Препараты усиливают ритмическую и сократительную активность миометрия.
Бронхи. Увеличивают тонус бронхов. Кроме того, БАБ повышают тонус нижнего сфинктера пищевода. Эффект более выражен у неселективных БАБ, его используют для лечения и профилактики рефлюкс-эзофагита. БАБ способны также усиливать моторику ЖКТ, расслаблять мышцу, выталкивающую мочу (нарушение опорожнения мочевого пузыря). Некоторые БАБ (пропранолол) тормозят образование активных форм тиреоидных гормонов на уровне периферических тканей.
В целом, все БАБ обладают сходными фармакологическими свойствами и их различия не всегда значимы. Кардиоселективные препараты оказывают преимущественное действие на β1-адренорецепторы. Однако селективность большинства БАБ относительна, она нивелируется при увеличении доз препарата. Наиболее выражена кар-диоселективность у небиволола. Коэффициент кардиоселективности у небиволола равен 288, у бисопролола - 75, в то время как у ате-нолола только 19. Из-за этого небиволол и бисопролол, в отличие от атенолола, не снижают толерантность к нагрузкам, не вызывают утомляемости и не влияют на максимальную работоспособность, кроме того, препараты мало влияют на бронхиальную проходимость и уровень метаболизма (можно назначать пациентам с МС и СД).
Наличию внутренней симпатомиметической активности долгое время придавали очень большое значение. (Такие препараты, наряду с блокадой рецепторов, способны их несколько возбуждать.) Препараты с внутренней симпатомиметической активностью (пиндолол, ацебуто-лол®) мало влияют на ЧСС в покое, но снижают степень тахикардии при нагрузке. Существовало предположение, что эти препараты меньше снижают сердечный выброс, расширяют периферические артерии, реже вызывают нарушения периферического кровообращения, чем другие БАБ. Однако опыт применения этих препаратов свидетельствует о том, что внутренняя симпатомиметическая активность БАБ не имеет ключевого значения для их эффективности.
Клиническое применение β-адреноблокаторов
Артериальная гипертензия - важнейшее показание к назначению БАБ. Препараты уменьшают риск сердечнососудистых осложнений, гипертрофию миокарда, снижают смертность, увеличивают продолжительность жизни больных с АГ. Их можно назначать в качестве монотерапии или в сочетании с другими гипотензивными средствами: диуретиками, блокаторами медленных кальциевых каналов (дигидро-пиридиновыми), а1-адреноблокаторами. Сочетание с ИАПФ в некоторых руководствах расценивают как менее эффективное сочетание, но доказательных клинических исследований по этой теме нет.
При лечении АГ предпочтение необходимо отдавать БАБ с вазо-дилатирующими свойствами (карведилол, небиволол) и кардиоселек-тивным препаратам (бисопролол, метопролол, бетаксолол, атенолол). Первые рекомендуют назначать из-за повышенного периферического сопротивления сосудов у большинства больных. Вторые обладают
меньшим негативным влиянием на тонус сосудов. При АГ целесообразно применение длительно действующих препаратов (неби-волол, бисопролол, метопролол, бетаксолол, талинолол). Во-первых, из-за удобства приема 1 раз в сутки (в редких случаях 2), во-вторых, назначение длительно действующих БАБ дает возможность поддерживать
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
