
Атлас операций при травмах опорно-двигательного аппарата. Ревенко Т.А
..pdf
29.Артродез плечевого сустава цанговым винтом Шестерни.
30.Внесуставной артродез плечевого сустава аутотрансплантатом из плечевой кости.
Верхний внесуставной артродез. Выполнение верхнего внесуставного артродеза плечевого сустава с помощью аутотрансплантата кости показано на рис. 30.
Нижний внесуставной артродез по Деге. Трансплантат получают из наружного края лопатки, не отслаивая от него прикрепляющиеся мышцы. В результате получается трансплантат на мышечной питающей ножке. Трансплантат сдвигают и один конец его фиксируют в отверстии плечевой кости у края суставной сумки. Руке придают соответствующее положение.
Р. Р. Вреденом был предложен нижний артродез плечевого сустава, при котором трансплантатом также служит наружный край лопатки. При получении трансплантата сохраняют костнонадкостничную ножку в его подмышечной части, недалеко от плечевого сустава. Костно-надкостничный лоскут поворачивают в сторону на 80—100° и немного кпереди, чтобы он мог достигать верхней трети плечевой кости. В, плечевой кости выбирают отверстие и вводят в него периферический конец трансплантата.
Метод компрессионного артродеза плечевого сустава с помощью аппарата Илизарова представлен на рис. 31.
31. Этапы (а—д) компрессионного артродеза плечевого сустава с помощью аппарата Илизарова.
ПЛЕЧО
АНАТОМИЯ
Проксимальной границей плеча является нижний край m. pectoralis major спереди и т. latissimus dorsi сзади. Дистальной грани-
цей служит циркулярная линия над обоими мыщелками плечевой кости.
Вплечевой кости различают проксимальный, дистальный конец
идиафиз. Проксимальный конец имеет головку полушаровидной формы. Ее гладкая сферическая поверхность обращена внутрь, кверху и несколько назад. Она ограничена по периферии желобоватым сужением головки — анатомической шейкой. Кнаружи и
кпереди от головки располагаются два бугорка: латеральный большой бугорок (tuberculum majus) и малый бугорок (tuberculum minus), который расположен медиальнее и кпереди. Книзу бугорки переходят в одноименные гребешки. Бугорки и гребешки являются местом прикрепления мышц. Между указанными бугорками и гребешками располагается межбугорковая борозда. Ниже бугорков, соответственно зоне эпифизарного хряща, определяется условная граница между верхним концом и телом плечевой
кости. Это место несколько сужено и носит название «хирургическая шейка».
На передненаружной поверхности тела плечевой кости, ниже гребня tuberculum majoris, располагается дельтовидная бугристость. На уровне этой бугристости по задней поверхности плечевой
кости проходит борозда в виде спирали сверху вниз и изнутри кнаружи (sulcus nervi radialis).
Тело плечевой кости в нижнем отделе трехгранно; здесь различают три поверхности: заднюю, переднюю медиальную и переднюю латеральную. Две последние поверхности без резких границ переходят одна в другую и граничат с задней поверхностью хорошо выраженными краями — наружным и внутренним.
Дистальный конец кости уплощен в переднезаднем и расширен в боковом направлении. Наружный и внутренний края оканчиваются хорошо выраженными бугорками. Один из них, меньший, обращенный латерально, — латеральный надмыщелок, другой, большой, — медиальный надмыщелок. На задней поверхности медиального надмыщелка имеется борозда локтевого нерва. Ниже латерального надмыщелка располагается головчатое возвышение, гладкая суставная поверхность которого, имея шаровид-
ную форму, ориентирована частью вниз, частью вперед. Над головчатым возвышением находится лучевая ямка.
Медиально от головчатого возвышения располагается блок плечевой кости (trochleae humeri), посредством которого плечевая кость сочленяется с локтевой. Спереди над блоком имеется венечная ямка, а сзади — довольно глубокая локтевая ямка. Обе ямки соответствуют одноименным отросткам локтевой кости. Участок кости, отделяющий локтевую ямку от венечной, значительно
истончен и состоит практически из двух слоев кортикальной
кости.
Двуглавая мышца плеча (m. biceps brachii) расположена ближе к поверхности, чем остальные, и состоит из двух головок: длинной, начинающейся от tuberculum supraglenoidale scapulae, и короткой, отходящей от processus coracoideus scapulae. Дистально
мышца прикрепляется к бугорку лучевой кости.
M. coracobrachialis начинается от клювовидного отростка лопатки, располагается медиальнее и глубже короткой головки двуглавой мышцы и прикрепляется на медиальной поверхности кости. M. brachialis берет начало на передней поверхности плечевой кости, лежит непосредственно под двуглавой мышцей и
прикрепляется дистально к бугристости локтевой кости. |
|
К |
разгибателям относится трехглавая мышца плеча (m. tri- |
ceps |
brachii). Длинная головка трехглавой мышцы начинается |
от tuberculum infraglenoidale scapulae, а радиальная и ульнарная головки — от задней поверхности плечевой кости. Внизу мышца прикрепляется широким апоневротическим сухожилием к локте-
вому |
отростку. |
располагается поверхностно. |
Локтевая мышца (m. anconeus) |
||
Она |
небольшая, имеет треугольную |
форму. Мышца начинается |
от латерального надмыщелка плеча и коллатеральной связки лучевой кости. Ее волокна расходятся, веерообразно ложатся на сумку локтевого сустава, частично вплетаясь в нее, и прикрепляются к гребню тыльной поверхности локтевой кости в верхней ее
части.
N. musculocutaneus, прободая m. coracobrachialis, проходит медиально между m. brachialis и т. biceps. В проксимальной части плеча он расположен кнаружи от артерии, в середине пересекает ее, а в дистальной части проходит медиальнее артерии. Крово-
снабжение |
осуществляется |
за |
счет |
a. brachialis |
и |
ее |
ветвей: |
||
аа. circumflexae |
humeri anterior |
и |
posterior и др. |
Разгибатели |
|||||
иннервируются |
п. radialis. Он проходит в верхней |
части |
плеча |
за |
|||||
a. axillaris, |
а ниже входит в |
canalis |
humeromuscularis вместе |
с |
|||||
а. и v. profunda brachii, которые расположены кнутри от нерва. Нерв опоясывает кость спирально, спускаясь в верхней части между длинной и медиальной головками трехглавой мышцы, а к середине плеча проходит под косыми волокнами латеральной головки. В дистальной трети плеча нерв находится между
mm. brachialis и brachioradialis.
ТРАВМЫ ПЛЕЧЕВОЙ КОСТИ
Различают травматические повреждения мягкотканных структур и собственно плечевой кости. Из повреждений мышц чаще всего встречаются разрывы длинной головки двуглавой мышцы, а также
отрыв ее у места прикрепления к лучевой кости.
Различают "переломы проксимального конца, диафиза и ди-

32. Внутрисуставные переломы проксимального конца плечевой кости.
а — вколоченный; б — субкапитальный; в — многооскольчатый.
33. Внесуставные переломы проксимального конца плечевой кости,
а— абдукционный; б - аддукционный вко-
лоченный; в — аддукционный со смещением; г — переломовывих.
34. Переломы диафиза плечевой кости (варианты смещения отломков).
а — при переломе выше прикрепления большой грудной мышцы; б — ниже места прикрепления большой грудной мышцы; в — дистальнее прикрепления дельтовидной мышцы.
стального конца плечевой кости. Переломы проксимального конца плечевой кости могут быть внутрисуставными и внесуставными. К внутрисуставным относят переломы головки и анатомической шейки (рис. 32), к внесуставным — переломы хирургической шейки и бугорковой части (чрезбугорковые переломы, изолиро-
ванные переломы бугорков; рис. 33).
При разрушении более половины суставной поверхности головки плечевой кости показано протезирование проксимального конца
плечевой кости.
Переломы диафиза плечевой кости подразделяют на переломы в верхней, средней и нижней трети (рис. 34).
Переломы дистального конца плеча делят на надмыщелковые, чрезмыщелковые, Т- и V-образные, изолированные переломы
мыщелков (рис. 35).
Переломы в области головки и анатомической шейки возникают при прямом ударе, падении на локоть или кисть. Переломы бугорков чаще наблюдаются при чрезмерном -мышечном напряжении. Перелом хирургической шейки обычно является результатом падения на локоть. Переломы диафиза плеча возникают вследствие удара или падения на локоть либо на прямую руку; таков же механизм переломов дистального конца плечевой кости.

35. Переломы дистального конца плечевой кости.
а — перелом надмыщелков; б — блока плечевой кости: в, г — мыщелка плеча; д, е — V-образный; ж — Т-обра'зный.
ДОСТУПЫ К ПЛЕЧЕВОЙ КОСТИ
Передненаружный доступ. П о л о ж е н и е б о л ь н о г о — на
спине, рука отведена в сторону и лежит на приставном столике в положении пронации.
Величина разреза зависит от объема операции и уровня повреждения. Разрез начинают по переднему краю дельтовидной мышцы, а затем проводят по наружному краю двуглавой мышцы плеча. По ходу кожного разреза рассекают фасцию плеча. Латеральную подкожную вену руки отводят кнутри или перевязывают и пересекают. Такой разрез позволяет обнажить в проксимальном отделе раны передневнутреннюю часть дельтовидной мышцы, а в дистальной части — наружный край двуглавой и плечевой мышц. Разделив дельтовидную и двуглавую мышцы, обнажают плечевую кость (рис. 36) до уровня ее нижней трети.
Нижненаружный доступ. П о л о ж е н и е б о л ь н о г о — на спине, рука на груди.
Разрез начинают от угла дельтовидной мышцы и опускают до наружного надмыщелка. После рассечения кожи, подкожной жировой клетчатки, фасции к кости проникают между передней
и задней группами мышц (рис. 37), предварительно выделив лучевой нерв между плечевой и плечелучевой мышцами.
.<(>. Передненаружный доступ к диафизу плечевой кости (по проекции лучевого
нерва).
а — линия разреза; б — обнажение плечевой кости после выделения лучевого нерва.

37. Нижненаружный доступ к плечевой кости.
а — линия кожного разреза: б — лучевой нерв взят на держалку, выделен дистальный отломок; в — однозубым крючком припод-
нят проксимальный отломок, производится его мобилизация.
Внутренний доступ. П о л о ж е н и е . б о л ь н о г о — на спине, рука отведена в сторону.
Разрез проводят по линии, соединяющей подмышечную впадину и середину локтевого сгиба. После рассечения кожи, подкожной жировой клетчатки и фасции двуглавую мышцу отводят
'S. Внутренний доступ |
к плечевой |
|||
кости. |
|
|
|
|
| |
.:иния |
разреза; |
б — взаимоотношения |
|
. I'cvaHcToro |
пучка |
и |
срединного нерва. |
|
ниеред и кнаружи. Под внутренним краем двуглавой мышцы располагается сосудисто-нервный пучок (доступ чаще применяют при оперативных вмешательствах на сосудисто-нервном пучке). Нервы и сосуды отводят кпереди и кнаружи. Дорсально расположены ииутренняя головка трехглавой мышцы и локтевой нерв. При
отведении их кзади обнажается диафиз плечевой кости |
(рис. 38). |
||||
|
Задний доступ. П о л о ж е н и е |
б о л ь н о г о — на |
спине, |
||
рука на груди. |
|
|
|
|
|
|
Проводят заднесрединный разрез по линии, соединяющей |
||||
•адний угол акромиона с верхушкой |
локтевого отростка. Раз- |
||||
рез |
начинают от заднего края дельтовидной |
мышцы |
и |
доводят |
|
до |
локтевого отростка (на 5—6 см |
выше). |
После |
рассечения |
|
кожи, подкожной жировой клетчатки и фасции раздвигают латеральную и длинную головки трехглавой мышцы и проникают между ними. В глубине лежит лучевой нерв, который берут на резиновые держалки. После этого можно свободно без риска '•убпериостально выделять костные отломки (рис. 39, 40).
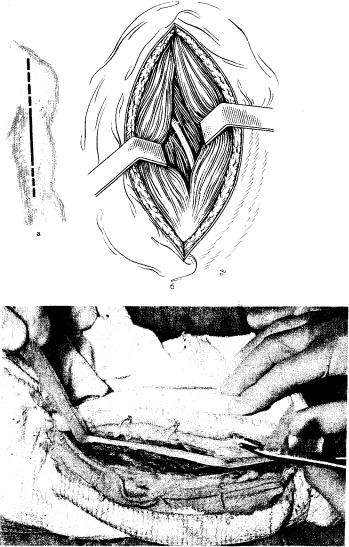
39. Задний доступ к средней трети диафиза плечевой кости.
а — линия разреза: б — разъединение волокон трехглавой мышцы, по задненаружной поверхности плечевой кости виден лучевой нерв.
40. Выделение лучевого нерва на всем протяжении раны после рассечения кожи, подкожной клетчатки и фасции.
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА ПРИ ПОВРЕЖДЕНИЯХ ПЛЕЧЕВОЙ КОСТИ
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА ПРИ ПЕРЕЛОМАХ И ПЕРЕЛОМОВЫВИХАХ
ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ
При внутрисуставных переломах или переломовывихах сопоставить отломки в правильном положении удается лишь оперативным путем. Операция показана при значительных угловых смещениях, а также при раздроблении головки плечевой кости. Цель операции — произвести фиксацию отломков или удалить поврежденную головку плечевой кости. В настоящее время репозицию отломков завершают остеосинтезом различными фиксаторами: спицами, стержнями (типа Раш), винтами, костными алло- и ксеноштифтами, различными пластинками.
При переломовывихе следует вправить вывих, затем сопоставить отломки и осуществить остеосинтез.
Как правило, используют передний расширенный доступ. П о л о ж е н и е б о л ь н о г о — на спине, рука лежит на приставном столике. О б е з б о л и в а н и е — общее.
Остеосинтез костными трансплантатами. 1. После вправления головки плечевой кости и сопоставления отломков через метафиз по направлению к головке просверливают один или, лучше, два канала и в них плотно вбивают заранее заготовленные трансплантаты (рис. 41, а). Достоинство этой операции заключается в том, что нет необходимости удалять фиксаторы.
2, Предварительно заготавливают пластинку костного трансплантата в виде одноили двустороннего крючка. После сопоставления отломков в верхней трети плечевой кости делают паз, через который в головку вколачивают трансплантат. Окончательно отломки фиксируют шелком через отверстия, сделанные в дистальном отломке и трансплантате. Поскольку фиксация перелома недостаточно прочная, применяют иммобилизацию гипсовой повязкой.
Фиксация внутри- и околосуставного перелома внутрикостным двубраншевым металлическим фиксатором. При переломах анатомической и хирургической шеек плечевой кости в операционную рану выводят отломки. Отступя 2 см от конца дистального отломка электродрелью в краниальном направлении под углом около 30° просверливают два параллельных канала на расстоянии 10—15 мм друг от друга.
В эти каналы вводят бранши изогнутого фиксатора (длина 60—70 мм, диаметр 3 мм). Ударами молотка через насадку по дуге конструкции фиксатор продвигают в глубину до появления его браншей на 3—5 мм над плоскостью излома. Отломки сопоставляют и фиксатор вбивают в проксимальный отломок.
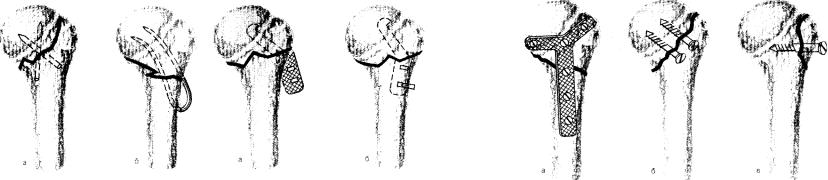
41.Фиксация отломков проксимального конца плечевой кости.
а— аллотрансплантатами: б — двубраншевым металлическим фиксатором.
42.Фиксация отломков балкой Климова.
а— конструкция введена в головку плечевой кости; б — заклинивание балки в диафизарной части плечевой кости.
Применяют иммобилизацию гипсовой шиной в течение 10—12 дней (рис. 41,6). Этот тип фиксатора не всегда обеспечивает стабильность отломков. Для повышения стабильности фиксации в этих условиях ряд авторов предлагают использовать дополнительно скобы из никелида титана, обладающие памятью формы. Фиксация отломков может быть также значительно улучшена путем комбинации интрамедуллярного остеосинтеза гибкими стержнями в сочетании со стягивающей проволочной петлей.
Фиксация внутри- и околосуставных переломов балкой Климова. После устранения вывиха головки плечевой кости сопоставляют отломки. Затем в дистальном отломке электропилой делают паз длиной до 6 см для крючкообразной балки Климова. В проксимальный отломок вводят крючок балки под углом 45° и ударами молотка ее погружают в паз и фиксируют двумя шплинтами (рис. 42). Рану послойно ушивают. Плечевой сустав фиксируют задней гипсовой шиной на 3—5 нед.
ОПЕРАЦИИ ПРИ ВНЕСУСТАВНЫХ ПЕРЕЛОМАХ ПЛЕЧЕВОЙ КОСТИ
Оперативное лечение изолированных переломов и отрывов большого и малого бугорков плечевой кости. Изолированные переломы большого и малого бугорков могут произойти при падении, ушибе плечевого сустава, вследствие резкого рефлекторного сокращения
43. Фиксация перелома проксимального конца плечевой кости.
а — модифицированной Т-образной пластинкой; б, в — винтами.
мышц плеча. Перелом малого бугорка встречается редко. Перелом большого бугорка часто осложняется вывихом плеча.
Отрыв большого бугорка плечевой кости со смещением фрагмента под акромион является прямым показанием к оперативному лечению. Из методов остеосинтеза при указанном переломе применяют фиксацию стягивающей петлей по Веберу, а также фиксацию самонарезающими винтами.
Оперативное вмешательство при отрывных переломах производят под местной или общей анестезией. Применяют передненаружный доступ к плечевому суставу. Сухожилие длинной головки двуглавой мышцы поднимают крючком и отводят кнутри. Оторванный большой бугорок плечевой кости фиксируют после репозиции чрескостными шелковыми швами или винтом.
Оперативное лечение переломов хирургической шейки плеча. Из переломов проксимального конца плечевой кости переломы хирургической шейки встречаются наиболее часто. Различают вколоченные переломы и переломы со смещением.
Вколоченные переломы проксимального конца плечевой кости хорошо поддаются консервативному лечению. При абдукционных и аддукционных переломах со смещением в ряде случаев необходима открытая репозиция.
Отрытое вправление отломков завершают фиксацией фрагментов металлическими конструкциями: спицами, винтами, раз-
личными металлическими пластинками и |
трансплантатами |
||
(рис. 43, а). |
|
|
|
Интрамедуллярный |
остеосинтез |
костным |
трансплантатом. |
Для интрамедуллярного |
остеосинтеза |
можно |
использовать ауто- |
и аллотрансплантаты. Заготавливают трансплантат длиной 9—10 см. Диафизарный конец трансплантата заостряют настолько, чтобы он плотно вошел в костномозговой канал дистального отломка

44. Чрескостный остеосинтез по Или-
зарову при переломовывихе в плечевом суставе.
плечевой кости на 6—7 см. Противоположному концу трансплантата придают округло-продолговатую форму. В головке плечевой кости образуют гнезда со стороны плоскости перелома, куда внедряют закругленный конец трансплантата на глубину 2—3 см. Рану наглухо ушивают. Конечность фиксируют торакобрахиальной повязкой на 1'/2—2 мес в функционально выгодном положении.
Чрескортикальный остеосинтез с укреплением передней поверхности сустава капроновой лентой. При переломе хирургической шейки плечевой кости сопоставляют ее фрагменты. Со стороны большого и малого бугорков плечевой кости с помощью шила создают два канала под острым углом друг к другу. В созданные каналы чрескостно (чрескортикально) перекрестно вводят два трансплантата длиной до 8 см и толщиной 0,7 см.
Капсулу сустава укрепляют полоской капроновой ленты. Один конец ленты подшивают к клювовидному отростку, затем подводят ее под подлопаточную мышцу, огибают ее и вторым концом ленты крепят к акромиону. Ленту подшивают к подлежащей капсуле сустава. Иммобилизацию задней гипсовой шиной осуществляют в течение 4 нед (рис. 43, б).
Фиксация переломов проксимального конца плечевой кости винтами, балкой Климова (см. рис. 42), Т-образной пластинкой (см. рис. 43), пластинкой Каплана, металлическим внутрикостным фиксатором, аппаратом Илизарова (рис. 44) представлена на соответствующих рисунках.
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА ПРИ ДИАФИЗАРНЫХ ПЕРЕЛОМАХ ПЛЕЧЕВОЙ КОСТИ
Различают переломы верхнего отдела средней трети и нижнего отдела плечевой кости. В зависимости от направления линии перелома различают поперечные, косые, спиральные и оскольчатые переломы.
Если линия перелома находится выше прикрепления большой грудной мышцы, то центральный отломок под действием мышц отводится и ротируется кнаружи, а дистальный приводится к
туловищу, |
ротируется кнутри и смещается кверху. При переломе |
в средней |
трети ниже прикрепления дельтовидной мышцы под |
ее действием центральный отломок отводится, а дистальный подтягивается кверху, смещен кпереди и кнутри.
Остеосинтез при переломах плечевой кости. П о к а з а н и я : все случаи, когда закрытая репозиция неэффективна, интерпозиция мягких тканей и лучевого нерва. П о л о ж е н и е б о л ь - н о г о — на спине. О б е з б о л и в а н и е — предпочтительно общее.
Остеосинтез с помощью скобы. Остеосинтез с помощью скобы применяют при поперечном или неполном косом переломе с отломком кости или без него. После сопоставления отломков фрагменты фиксируют скобой (рис. 45). Более эффективны при этом скобы из специальных сплавов с памятью формы.
Остеосинтез с помощью винтов. Остеосинтез с помощью винтов производят при нерепонированных косых и оскольчатых переломах (рис. 46), а также в случаях заинтересованности лучевого нерва, когда остеосинтез является лишь одним из этапов сложной операции, составным элементом которой является вы-
деление лучевого нерва (см. рис. 36, 37).
Интрамедуллярная фиксация диафизарных переломов плечевой кости металлическими стержнями. Т е х н и к а в в е д е н и я с т е р ж н я с н и з у в в е р х . На задней поверхности кости над локтевым отростком косо в направлении к костномозговому каналу делают отверстие сверлом или желобоватым долотом. Затем в отверстие вводят проводник. Из второго разреза обнажают место перелома. Костные отломки вправляют и снизу по костномозговому каналу вводят проводник, чтобы он прошел в проксимальный конец сломанной кости. По проводнику вбивают полый металлический стержень. Вершина стержня должна выступать над костью на 0,5—1 см (рис. 47, а), чтобы облегчить его последующее удаление.

45. Остеосинтез с помощью скобыстяжки.
46. Этапы (а—д) остеосинтеза с помощью винтов.
47.Интрамедуллярный остеосинтез.
а— введение металлического стержня через отверстие над ямкой локтевого отростка; б — введение стержня в области большого бугорка плечевой кости.
48.Интрамедуллярный остеосинтез пучком спиц.
49. Фиксация отломков плеча пластинкой Демьянова.
Фиксацию отломков плечевой кости можно осуществить пучком спиц (рис. 48) или несколькими упругими стержнями. Hackethal (1961) сообщил о применении пучка гибких интрамедуллярных стержней при переломах диафиза плечевой кости. Оперативное вмешательство выполняют под контролем электрон- но-оптического преобразователя (ЭОП) рентгеновских лучей. Рентгеновский контроль обязательно осуществляется в двух проекциях. Зону перелома не обнажают.
Разрез начинают на 1 см выше вершины локтевого отростка и продолжают проксимально на 5 см. Сухожилие трехглавой мышцы разъединяют продольно. Отслаивают периост, четко опре-
деляя лучевой и локтевой края плечевой кости проксимальнее
ямки локтевого отростка. На 1 см выше локтевого отростка высверливают отверстие в кортикальной пластинке плечевой кости диаметром 6,4 мм. Затем делают такое же отверстие на 2 см проксимальнее. Долотом эти отверстия соединяют между собой. При этом получается окно овальной формы размером 20 X 10 мм. Затем в костномозговой канал вводят стержни и продвигают их до головки плечевой кости, слегка поколачивая по дистальнному концу стержня небольшим молотком. Вначале вводят стержень, диаметр которого составляет 3,2 мм, затем применяют стержни меньших размеров: 2,8; 2,4; 2,0 мм до тех пор, пока костномозговой канал плечевой кости плотно заполнится стержнями. Выступающие участки стержней отсекают. Рану дренируют. Послойно ушивают мягкие ткани. Оперированную конечность подвешивают на косыночной повязке. В течение 48 ч оперированная конечность должна находиться в возвышенном положении. Спустя 2 сут после операции начинают легкие движения в локтевом суставе.
Показанием к этой операции служат переломы диафиза плечевой кости в верхней, средней трети и на границе с дистальной третью. В тех случаях, если закрытую репозицию осуществить трудно, операцию можно выполнить открытым способом.
При переломе диафиза плечевой кости L. Mackay применяет закрытую репозицию и антеградное введение стержней Раш (рис, 47,6). Под контролем ЭОП стержень вводят в,костномозговой канал плечевой кости через большой бугорок. При этом необходимо произвести разрез длиной 5 см над большим бугорком. Волокна дельтовидной мышцы раздвигают вдоль разреза кожи и подкожной жировой клетчатки. После внедрения стержня рану наглухо зашивают. В послеоперационном периоде гипсовую иммобилизацию не применяют. Конечность подвешивают на косыночной повязке. При использовании этого метода лечения костная мозоль на рентгенограммах появляется через 6 нед. Стержни удаляют через 12—16 нед после операции. При репозиции по закрытой методике в значительно меньшей степени травмируются мягкие ткани и не нарушается кровоснабжение костных отломков, что обеспечивает консолидацию в довольно короткие сроки.
При длинных косых переломах диафиза плечевой кости можно осуществить фиксацию двумя — тремя винтами. После тщательной репозиции отломков осуществляют сверление каналов соответствующим сверлом. Каналы в кортикальной кости проходят метчиком, соответствующим диаметру применяемых винтов. Затем последовательно вводят винты. По зашивании мягких тканей обязательно применяют дополнительную внешнюю фиксацию. Остеосинтез металлической лентой или проволокой в настоящее время оставлен большинством травматологов-ортопедов, так как метод не обеспечивает стабильного удержания обломков, в то же время в значительной степени нарушая периостальное кровоснабжение.
Широкое распространение получил остеосинтез диафизарных
переломов плечевой кости накостными пластинами. Хорошо заре-
комендовали себя компрессионно-деротационные пластинки А. В. Каплана и А. И. Антонова. Они позволяют плотно удерживать
соединенные отломки плечевой кости и в то же время блокируют ротационные смещения. При установке пластинки на диафиз плечевой кости следует очень тщательно оберегать лучевой нерв от травматизации, особенно в момент сверления каналов под винты и при заворачивании винтов. Лучевой нерв должен быть предвари-
тельно выделен на всем |
протяжении, где должна прилагаться |
к кости пластинка. |
|
Не менее эффективна |
накостная компрессирующая пластинка |
Демьянова и Ткаченко.
Остеосинтез компрессирующей пластинкой Демьянова. Пластинка несколько вогнута, что обеспечивает лучшее прилегание ее к кости и большую прочность на изгиб. Толщина пластинки 3 мм, ширина 12—14 мм, длина 90—120 мм. В ней имеется шесть отверстий для винтов. Для фиксации используют самонарезающие винты с конусовидной головкой и глубокими шлицами под кресто-
образную отвертку.
Отломки сопоставляют. Пластинку накладывают так, чтобы ее середина приходилась на место перелома. Сверлом, которое на 0,5—0,6 мм тоньше винтов, через отверстия в пластинке просверливают каналы через оба кортикальных слоя кости. В каналы последовательно вводят все винты (рис. 49). При сверлении каналов под винты следует прочно удерживать пластинку в заданном
положении.
Остеосинтез компрессирующей пластинкой Ткаченко. Пластинка толщиной 2 мм, шириной 17 мм, длиной 70—130 мм, имеет шесть отверстий для винтов, одно из которых выполнено в виде
прорези.
Отломки сопоставляют. Пластинку накладывают так, чтобы она равномерно перекрывала оба отломка. На центральном отломке через отверстия в пластинке сверлом, которое на 0,5—0,3 мм тоньше винта, просверливают отверстия через оба кортикальных слоя. В два отверстия центрального отломка ввинчивают винты и пластинку прочно прикрепляют. На периферическом отломке как можно дистальнее через продольное окно сверлом делают отверстие. В это отверстие и в свободное отверстие на центральном отломке вводят штыри контрактора. Вращением винта на контракторе сближают и сдавливают отломки. Периферический отломок фиксируют винтами. Контрактор удаляют. Рану послойно ушивают (рис. 50). Конечность фиксируют гипсовой лонгетной повязкой на 3—4 нед.
Остеосинтез металлической балкой Климова. После репозиции в плечевой кости выпиливают паз. Длина паза должна превышать длину балки на 0,5—1 см, что необходимо для предотвращения образования диастаза между отломками при последующем рассасывании костных фрагментов в зоне перелома. Конец балки
