
Атлас операций при травмах опорно-двигательного аппарата. Ревенко Т.А
..pdfмой и наружной порциями четырехглавой мыщцы бедра. Между этими мышечными волокнами проникают вглубь до vastus intermedius. Волокна этой мыщцы рассекают продольно вместе с периостом и отслаивают от бедренной кости.
Задненаружный доступ. Этот доступ отличается от предыдущих тем, что разрез проводят по заднему краю наружной порции четырехглавой мышцы бедра. После рассечения мягких тканей мышцу отводят полностью кпереди, отделяя ее от biceps
femoris. При этом не нарушается кровоснабжение отслоенной мышцы.
Задний доступ к диафизу бедренной кости. П о л о ж е н и е б о л ь н о г о — на животе.
Кожный разрез проводят по линии, соединяющей вершину ромба* подколенной ямки и среднюю точку ягодичной складки. Уровень разреза и его длина определяются локализацией повреждения. После рассечения подкожной жировой клетчатки и фасции тупо проникают вглубь к бедренной кости по наружному краю двуглавой мыщцы бедра. При смещении двуглавой мыщцы кнутри обнажается бедренная кость. Следует помнить, что у внутреннего
края этой мыщцы лежит седалищный нерв или его наружная порция при высоком делении.
Доступ к бедренной артерии для наложения шва или других манипуляций может быть выполнен на разных уровнях: в скарповском треугольнике, по середине бедра, где артерию обнаруживают под портняжной мыщцей, а также в канале аддукторов.
ОСТЕОСИНТЕЗ ПЕРЕЛОМОВ ДИАФИЗА БЕДРЕННОЙ КОСТИ
Интрамедуллярный антеградный остеосинтез закрытых переломов диафиза бедренной кости. Операцию выполняют под общим обезболиванием. Репозицию осуществляют на ортопедическом столе. Производят рентгенологический контроль, лучше всего с помощью электронно-оптического преобразователя.
В области вершины большого вертела производят продольный разрез кожи, подкожной жировой клетчатки и фасции. Волокна средней и малой ягодичных мышц, а также напрягателя широкой фасции бедра раздвигают по ходу раны. Разрез должен быть достаточно широким.
Обнажают вершину большого вертела. На его внутренней стороне специальным шилом формируют канал, через него вводят проводник, который проводят за плоскость перелома в дистальный фрагмент. Осуществляют рентгенологический контроль.
По проводнику забивают гвоздь Кюнчера (полый, сечение которого имеет форму листа клевера). Длина стержня должна быть определена по здоровому бедру. Дистальный конец штифта размещают на 3—4 см проксимальнее суставной щели. Проксимальный
конец штифта не должен выстоять над вершиной большого вертела больше чем на 1 см, чтобы не ограничивать отведение бедра в
период реабилитации больного. Рану в зоне большого вертела послойно ушивают. Дренаж устанавливают на 24 ч. Конечность оставляют на шине Белера без вытяжения. По заживлении раны больному разрешают ходить с помощью костылей. Стержень удаляют через год после операции при наличии четких признаков консоли-
дации перелома.
Интрамедуллярный ретроградный остеосинтез перелома диафиза бедренной кости массивным четырехгранным штифтом ЦИТО. Для проведения закрытого остеосинтеза бедренной кости в некоторых случаях может потребоваться гораздо больше времени, чем для выполнения открытого остеосинтеза. При этой операции необходимо строго соблюдать требования асептики.
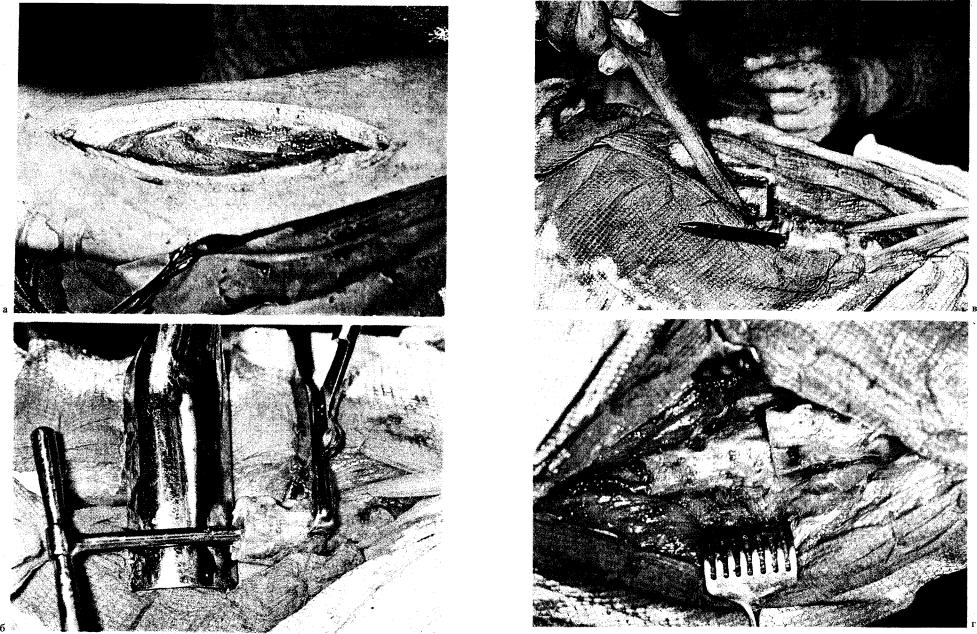
О б е з б о л и в а н и е — общее, по ходу операции производят переливание крови. П о л о ж е н и е больного — на здоровом боку. Д о с т у п наружно-боковой (рис. 207, а).
При проведении разреза кожи и подкожной жировой клетчатки ориентируются по диафизу бедра и уровню перелома. Длина разреза 15—20 см. Рану изолируют от кожных покровов. Для этого можно применить липкую пленку «Опал», разработанную в ЦИТО, или обшить края раны полотенцем. Широкую фасцию бедра рассекают по ходу раны. Разъединяют волокна четырехглавой мышцы бедра между ее наружной, прямой и промежуточной порциями. Рассеченные сосуды должны быть пришиты кетгутом. Проникают в зону перелома. Широким распатором освобождают дистальный отломок бедренной кости. Его приподнимают и выводят в рану однозубым острым крючком, затем под него подводят широкую салфетку-держалку. Аналогичную манипуляцию проводят с про-
ксимальным отломком.
Для введения массивного штифта ЦИТО, диаметр которого подбирают индивидуально (от 10 до 12 мм), в проксимальном и дистальном отломках рассверливают костномозговой канал (рис. 207, б). Канал должен проникнуть в вертельную ямку.
В проксимальный отломок ретроградно забивают четырехгранный штифт (рис. 207, в). Необходимо, чтобы диаметр сверла соответствовал диаметру штифта. При слишком узком канале может произойти заклинивание штифта и даже перелом диафиза бедра. При слишком широком канале фиксация отломков будет недостаточно жесткой. При выведении проксимального конца штифта в рану необходимо следить за тем, чтобы штифт не касался кожных
покровов, используя для этого специальную ложку.
Отломки репонируют и удерживают с помощью костодержателей в заданном положении. Пользуясь специальной насадкой, забивают штифт в дистальный отломок (рис. 207, г). В этот момент один из помощников хирурга должен создать противоупор, чтобы предупредить разобщение отломков по длине. Над вершиной большого вертела оставляют конец штифта длиной 1 —1,5 см для последующего удаления стержня. Рану послойно ушивают, устано-
207. Интрамедуллярный остеосинтез бедра.
а — наружнобоковой разрез кожи, подкожной жировой клетчатки, фасции; б —
формирование канала специальной разверткой.
207.Продолжение.
в— ретроградное введение стержня;
г— фиксация отломов шрифтом.

208.Аппарат Калнберза.
209.Аппарат Волкова—Оганесяна, на ложенный на бедро.
вив дренажи на 24 ч. Конечность укладывают в деротационную шину или на шину Белера.
При наличии крупного осколка его фиксируют серкляжными швами или накладывают кольца Роднянского. При переломах диафиза бедренной кости могут быть применены аппараты Илизарова, Калнберза (рис. 208), Волкова — Оганесяна (рис. 209). Имеются также сообщения об эффективности применения стержней Эндера при остеосинтезе переломов бедра в средней трети. Можно также произвести накостный остеосинтез с помощью прочных титановых пластин достаточной длины.
КОЛЕННЫЙ СУСТАВ
АНАТОМИЯ
Коленный сустав (articulatio genus) образуют мыщелки бедренной кости, проксимальный конец болыпеберцовой кости и надколенник. Медиальный мыщелок бедренной кости больше латерального. Оба мыщелка разделены межмыщелковой ямкой. На передней поверхности хрящевая часть их переходит в facies patellaris. Над мыщелками находятся два выступа: epicondylus medialis и epicondylus lateralis.
Надколенник (patella) представляет собой большую сесамовидную кость в сухожилии четырехглавой мышцы бедра. Она играет большую роль в биомеханике коленного сустава. Основание надколенника обращено проксимально, верхушка — дистально. Задняя поверхность надколенника покрыта хрящом, за исключением верхушки.
Проксимальный конец большеберцовой кости — самая толстая ее часть. На нем имеются наружный и внутренний мыщелки, межмыщелковое возвышение, верхняя суставная поверхность, переднее и заднее мыжщелковые поля, медиальный и латеральный межмыщелковые бугорки.
Внутри коленного сустава имеются два мениска: медиальный и латеральный, которые тесно связаны с капсулой коленного сустава и межмыщелковым возвышением, где они вплетаются фиброзными волокнами в большеберцовую кость. Спереди мениски соединены поперечной связкой колена.
В обеспечении стабильности коленного сустава большую роль играют передняя и задняя крестообразные связки. Передняя начинается от наружного мыщелка бедра в межмыщелковой ямке и прикрепляется к большеберцовой кости кпереди от межмыщелкового возвышения. Задняя крестообразная связка начинается от медиального мыщелка бедра, идет косо назад, кнаружи и книзу, прикрепляясь на заднем межмыщелковом поле большеберцовой кости.
На боковых поверхностях коленного сустава имеются прочные связки: lig.collaterale tibiale и lig.collaterale fibulare. капсула коленного сустава сзади укреплена косой и дугообразной подколенными связками. Спереди ниже надколенника хорошо контурируется связка надколенника. С обеих сторон надколенника проходят: retinaculum patellae mediale и retinaculum patellae laterale. Синовиальная оболочка в коленном суставе образует несколько складок — поднадколенниковую синовиальную и крыловидные, и покрывает поднадколенниковое жировое тело (corpus adiposum infrapatellare).
Среди важных анатомических образований в зоне коленного сустава необходимо учитывать, кроме сухожилия прямой мышцы бедра, портняжную, тонкую и полусухожильную мышцы, которые прикрепляются на уровне бугристости большеберцовой кости у ее внутреннего края. На задней поверхности коленного сустава размещены подколенная мышца, две головки m.gastrocnemius, сухожилие полуперепончатой мышцы. Двуглавая мышца бедра прикрепляется к головке малоберцовой кости.
Крупные магистральные сосуды проходят по задней поверхности коленного сустава. РЯДОМ с ними и латеральнее проходит п. tibialis. Подколенная артерия начинается от hiatus adductorius и заканчивается между двумя головками икроножной мышцы.
Здесь она делится на ряд ветвей. От подколенной артерии на уровне коленного сустава отходят следующие сосуды: аа. genus
superior lateralis, genus superior medialis, genus media, surales, genus inferior lateralis, genus inferior medialis.
Общий малоберцовый нерв идет по латеральной границе подколенной ямки вдоль медиального края двуглавой мышцы бедра по направлению к головке малоберцовой кости. Здесь он огибает малоберцовую кость под тем местом, где начинается длинная малоберцовая мышца, и делится на две конечные ветви: п. peroneus superficialis и п. peroneus profundus.
ТРАВМЫ КОЛЕННОГО СУСТАВА
Среди травматических повреждений коленного сустава, для устранения которых требуется оперативное вмешательство, следует выделять повреждения мягкотканевых структур и костей. Наиболее уязвимыми в коленном суставе являются мениски. Их разрывы нередко приводят к блокаде сустава. При повреждении крестообразных связок резко нарушается стабильность сустава, поэтому в этих случаях также требуется оперативное восстановление связок. Не менее важны в функциональном отношении
внутренняя и наружная боковые связки коленного сустава. При их разрыве необходимо производить сшивание или пластику.
Разрывы собственной связки надколенника, сухожилия прямой мышцы бедра и переломы самого надколенника также относятся к повреждениям, при которых требуется активное вмешательство.
Переломы в области коленного сустава делят на Т- и V-образ- ные переломы мыщелков бедра и надмыщелковые переломы. Различают несколько типов переломов проксимального конца болыне-
210. Переломы проксимального конца болыпеберцовой кости,
а — перелом межмышечного возвышения; б — внутреннего мыщелка; в — наружного мыщелка; г — Y-образный.
берцовой кости: переломы межмыщелкового возвышения и мыщелков болыпеберцовой кости (изолированные), а также сложные нестабильные переломы, при которых образуется несколько больших фрагментов (рис. 210).
ДОСТУПЫ К КОЛЕННОМУ СУСТАВУ
При операциях на структурах коленного сустава используют парапателлярные внутренние или наружные доступы. Длина разреза зависит от характера оперативного вмешательства. При удалении мениска операция может быть выполнена из небольшого парапателлярного доступа. При пластике крестообразных^ связок разрез необходимо продлить в проксимальном и дистальном направлениях с таким расчетом, чтобы можно было производить манипуляции в области мыщелков бедренной кости и на проксимальном конце болыыеберцовой.
При надмыщелковых переломах, когда требуется выполнить накостный остеосинтез Г-образной пластинкой, как правило, осуществляют наружнобоковой доступ в дистальной трети бедра. В области коленного сустава разрез доходит до места прикрепления наружной коллатеральной связки к надмыщелку бедра.
При внутрисуставных переломах одного из мыщелков бедренной или большеберцовой кости, когда требуется репозиция и фиксация винтом, применяют широкий парапателлярный доступ к коленному суставу (наружный или внутренний в зависимости от локализации повреждения). Доступы с отсечением бугристости большеберцовой кости используют в основном в ортопедической практике.
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В ОБЛАСТИ КОЛЕННОГО СУСТАВА
Операции при надмыщелковых и Т-образных переломах бедренной кости. П о л о ж е н и е больного — на спине. О б е з б о л и -
в а н и е — общее. Д о с т у п — наружнобоковой.
Разрез начинают от наружного надмыщелка бедра и продолжают в проксимальном направлении на 15—17 см. Рассекают кожу, подкожную жировую клетчатку и фасцию бедра. Проводят гемостаз. Рану изолируют от кожных покровов. В зону перелома проникают через мышечные волокна наружной порции четырехглавой мышцы бедра. Широким распатором осторожно высвобождают дистальный отломок бедренной кости и выводят его в рану острым однозубым крючком. Под проксимальный отломок подводят лопатки Буяльского. Из зоны перелома удаляют остатки гематомы. Линию перелома очищают от интерпонированных фрагментов и мягких тканей. Отломки сопоставляют.
Фиксацию проводят пластинкой, способной удержать отломки на период консолидации. Это может быть мощная титановая конструкция, созданная в ЦИТО, или Г-образная пластинка типа АО. В последние годы в ЦИТО применяют диафизарную пластинку, состыковываемую с цанговым винтом. Ее вводят через кортикальную пластинку в надмыщелковой зоне в направлении внутреннего мыщелка бедра. Таким образом можно соединить отломки при Т-образном переломе. Затем головку винта с помощью специальной шайбы и винта жестко соединяют с диафизарной пластинкой, которую фиксируют к диафизу бедренной кости. При жесткой фиксации в послеоперационном периоде гипсовую иммобилизацию не применяют.
Рану по наружной поверхности бедра ушивают наглухо. Дренаж из силикона обычно вводят на 24 ч. Открытая репозиция надмыщелкового перелома бедренной кости может быть завершена наложением одного из аппаратов для чрескостного компрессионного остеосинтеза (Волкова — Оганесяна, Илизарова, Калнберза и др..). При Т-образных переломах при этом требуется дополнительная фиксация спицами с упорными площадками.
Оперативное лечение внутрисуставных переломов. При внутрисуставном переломе дистального конца бедренной кости необходимо тщательно восстановить суставную поверхность, что является
мерой |
профилактики деформирующего артроза. |
О б е з б о л и в а - |
н и е |
— общее. П о л о ж е н и е б о л ь н о г о |
— на спине. |
Д о с т у п — широкий внутрисуставной доступ Пайра.
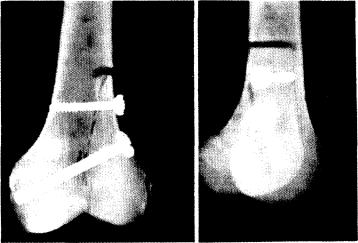
После вскрытия синовиальной оболочки сустава мобилизуют сухожилие прямой мышцы бедра. Этот этап операции позволяет мобилизовать надколенник и сместить его кнаружи. Поврежденный мыщелок бёдра репонируют. Осуществляют провизорную фиксацию двумя спицами Киршнера. Затем высверливают два канала для фиксации мыщелка цанговыми винтами. При этом могут быть использованы два основных типоразмера цанговых винтов Шестерни: в губчатую кость вводят винт, диаметр которого составляет 6 мм, а более проксимально применяют винт диаметром 4,5 мм. Проксимальный винт проходит через кортикальную часть отломков (рис. 211). Применение двух цанговых винтов обеспечивает надежную фиксацию отломков без дополнительной внешней иммобилизации. При установке цанговых винтов необходимо высверлить соответствующие каналы и тщательно измерить их длину с помощью спицы Киршнера.
Остеосинтез мыщелков бедра при вертикальной линии перелома или при смещении лишь одного мыщелка может быть выполнен после закрытой репозиции. Для осуществления этой операции больного укладывают на ортопедический стол с тазовой подставкой. Стопу фиксируют к тракционному устройству стола. Производят вытяжение по длине. Это позволяет добиться репозиции перелома без вскрытия сустава. Производят рентгеновские снимки в двух проекциях. Для провизорной фиксации вводят две спицы Киршнера. По наружной поверхности бедра сразу же над
211. Рентгенограмма модели перелома мыщелка бедренной кости. Фиксация перелома с помощью двух цанговых винтов Шестерни.
уровнем прикрепления капсулы сустава производят разрез кожи, подкожной жировой клетчатки, фасции. Длина разреза составляет
5—6 см.
Волокна наружной порции четырехглавой мышцы расслаивают
продольно прямо |
над мыщелком |
бедра. |
Освобождают площадку |
в зоне наружного |
мыщелка бедра |
на 5 |
мм проксимальнее места |
прикрепления наружной боковой связки коленного сустава. Сверлят каналы под цанговые винты. Подбирают соответствующие по длине цанговые винты и вводят их с помощью специальной отвертки в каналы, создавая компрессию по плоскости перелома. Установку винтов завершают введением стопорящих стержней со специальной резьбой. Рану ушивают наглухо, послойно. Производят контрольную рентгенографию. Конечность укладывают на шину Белера или в деротационную шину. В раннем послеоперационном периоде рекомендуют активные и пассивные движения в
коленном суставе.
При Т- и V-образных переломах дистального конца бедренной кости для остеосинтеза применяют, кроме названных выше конструкций, L-образную пластинку (типа АО).
Операции при переломе надколенника. П о к а з а н и я — расхождение отломков более чем на 3—5 мм, что свидетельствует о полном разрыве соединительнотканных волокон сухожильного
аппарата четырехглавой мышцы бедра. П о л о ж е н и е |
б о л ь - |
н о г о — на спине. О б е з б о л и в а н и е — общее. |
|
Разрез кожи начинают на 3—4 см проксимальнее |
верхнего |
полюса надколенника, огибают надколенник с медиальной |
стороны |
и завершают разрез на 2—3 см дистальнее нижнего полюса надколенника. По ходу кожного разреза рассекают подкожную жировую клетчатку и фасцию. Наружный лоскут отсепаровывают единым блоком и смещают кнаружи. Этот этап операции позво-
ляет открыть доступ к надколеннику и его связочному аппарату по медиальной и латеральной поверхности.
Отломки надколенника осторожно разводят. Из сустава удаляют остатки гематомы, промывают его раствором новокаина. Отломки надколенника репонируют с помощью однозубых крючков. Накладывают круговой лавсановый шов. Затем восстанавливают боковые поддерживающие связки надколенника. Рану послойно ушивают. Накладывают гипсовую лонгетную повязку в положении разгибания. Фиксация может быть осуществлена также по методам АО двумя спицами и проволочным швом. Это позволяет проводить раннее функциональное лечение. При всех методах
остеосинтеза точность репозиции отломков надколенника контролируют через сустав.
Остеосинтез при переломах межмыщелкового возвышения.
П о к а з а н и я — наличие смещения большого костного |
фраг- |
мента. О б е з б о л и в а н и е — общее или внутрикостное. |
Осу- |
ществляют широкий доступ к коленному суставу по передневнутреннему краю надколенника.
Широко рассекают капсулу и синовиальную оболочку. Сустав промывают большим количеством 0,25% раствора новокаина и тщательно осматривают. Репонируют оторванное межмыщелковое возвышение вместе со связкой. Около бугристости большеберцо-
вой кости сверлят два параллельных канала с таким расчетом, чтобы их проксимальные отделы выходили в зону перелома межмыщелкового возвышения.
Толстую лавсановую нить проводят у места прикрепления крестообразной связки и далее оба конца нити — через каналы кости, т. е. П-образно. Узел связывают у бугристости болынеберцовой кости. Конечность должна быть согнута под углом 165— 170°. При этом происходит максимальное натяжение передней крестообразной связки. Сустав промывают раствором новокаина. Кетгутом восстанавливают синовиальную оболочку, а затем капсулу сустава. Далее рану послойно ушивают. Накладывают глубокую гипсовую лонгетную повязку на 3—4 нед. По показаниям осуществляют пункцию коленного сустава. С помощью массажа и
лечебной физкультуры постепенно восстанавливают мышечный тонус и движения в суставе.
Оперативное вмешательство при внутрисуставных переломах проксимального конца большеберцовой кости. Показанием к оперативному вмешательству является перелом с нарушением конгруэнтности суставных поверхностей, при котором один из фрагментов поврежденного мыщелка составляет значительную часть суставной поверхности. При раздробленных и импрессионных переломах оперативное вмешательство откладывают на 3—4 нед. За этот период происходит консолидация мелких фрагментов и их
реваскуляризация. В последующем операция сводится к клиновидной остеотомии и поднятию суставной поверхности до «нор-
мального» уровня.
При изолированном повреждении одного из мыщелков большеберцовой кости производят открытый остеосинтез. П о л о ж е - н и е б о л ь н о г о — на спине. О б е з б о л и в а н и е — пред-
почтительно общее.
В зависимости от повреждения внутреннего или наружного мыщелка большеберцовой кости разрез проводят, начиная от медиального или латерального края надколенника (рис. 212). Затем продолжают его вниз до уровня бугристости большеберцовой кости и загибают несколько кзади. Рассекают подкожную жировую клетчатку и фасцию. Вскрывают капсулу и синовильную оболочку коленного сустава. Разорванный мениск иссекают (рис. 213). Репонируют отломок по линии перелома в метафизарной зоне. Интерпонированные участки тканей удаляют. Производят репозицию мыщелка большеберцовой кости, контролируя через сустав правильность репозиции хрящевых поверхностей. Двумя спицами Киршнера осуществляют временную фиксацию отломков. Затем производят контрольную рентгенографию в двух
проекциях.
Выбирают оптимальное направление для проведения цанговых винтов или болта. Перпендикулярно плоскости перелома сверлят два канала. В каналы вводят цанговые винты. При этом следует точно подобрать длину винтов, чтобы резьбовая часть выходила за пределы кортикальной кости не более чем на 3—4 мм (рис. 214). Введение двух винтов является эффективной мерой профилактики ротационных смещений мыщелка при ранней разработке движений. При установлении фиксирующего болта требуется произвести дополнительный разрез в зоне, где укрепляют гайку. Устойчивый остеосинтез цанговыми винтами позволяет рано начинать движения в коленном суставе, что благоприятно влияет на функцию оперированной конечности. Рану послойно ушивают.
При переломах мыщелков большеберцовой кости с незначительным смещением после репозиции закрытым методом производят остеосинтез цанговыми фиксаторами, используя с этой целью провизорную фиксацию спицами Киршнера. Определив направление введения цанговых фиксаторов, с помощью специального направителя высверливают каналы, проходящие через поврежденный мыщелок в противоположный кортикальный слой кости. В канал вводят цанговые фиксаторы со стопорящими стержнями. Небольшие раны, которые образовались при высверливании каналов, ушивают наглухо. Больному разрешают ранние движения
в коленном суставе.
При оперативном вмешательстве на наружном мыщелке большеберцовой кости следует соблюдать осторожность, чтобы не трав-
мировать малоберцовый нерв.
Оперативное вмешательство при V-образном переломе эпиметафиза большеберцовой кости. Этот перелом относится к неста-

212. Внутренний парапателлярный раз рез.
213. Иссечение поврежденного мениска.
214. Рентгенограмма модели перелома мыщелка большеберцовой кости. Остеосинтез двумя цанговыми фиксаторами.
бильным. Оперативное вмешательство производят не только для того, чтобы осуществить анатомически точную репозицию, но и чтобы создать устойчивый остеосинтез путем наложения компрес- сионно-дистракционного аппарата с упорными площадками на спицах. С этой целью может быть применена также конструкция типа Г-образной пластинки. При этом важно перенести нагрузку с проксимального конца большеберцовой кости на ее диафиз посредством диафизарной пластинки или аппарата внешней фиксации. Заслуживает внимания также остеосинтез по Вороновичу — Юсупову путем наложения спиц с упорными площадками.
Восстановление внутренней боковой связки коленного сустава по О'Кэрролу. Palmer (1938) отметил, что полный разрыв внутренней боковой связки коленного сустава может произойти у места прикрепления ее к внутреннему мыщелку бедра, к большеберцовой кости или на уровне суставной щели. При отрыве связки от бедренной или большеберцовой кости в острых случаях возможно первичное восстановление ее путем фиксации винтами и специальной шайбы с шипами. Связка может быть сформирована из лавсановой ленты (рис. 215) или аллоткани.
О б е з б о л и в а н и е — внутрикостная анестезия или наркоз.

215.Восстановление внутренней боковой связки коленного сустава с помощью лавсановой ленты.
216.Доступ при пластике внутренней боковой связки коленного сустава.
217.Мобилизация концов разорванной связки.
П о л о ж е н и е б о л ь н о г о — на спине, коленный сустав согнут под углом 150°.
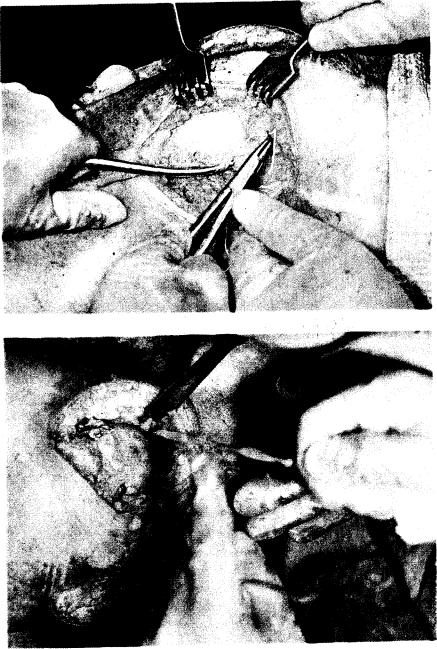
Проводят внутренний боковой разрез по проекции внутренней боковой связки коленного сустава, рассекают кожу, подкожную жировую клетчатку и поверхностную фасцию (рис. 216). Предварительно обозначают "зеленкой" точку наибольшей болезненности, т. е. место разрыва. Место повреждения обнаруживают по кровоизлиянию в окружающие ткани. Связку выделяют из близлежащих тканей и обнаруживают место разрыва (рис. 217). При наличии клинических признаков повреждения внутреннего мениска или передней крестообразной связки вначале завершают внутрисуставной этап операции, а затем приступают к фиксации внутренней боковой связки.
У места отрыва связки перпендикулярно продольной оси конечности высверливают канал диаметром 2 мм (рис. 218). В оторванном конце связки скальпелем делают отверстие, через которое вводят винт с глубокой нарезкой (для губчатой кости). Специальную шайбу с шипами фиксируют указанным винтом. При этом связка должна быть максимально натянута. В случае необходидимости как можно ближе к суставной поверхности дополнительно может быть введен второй винт. При разрыве связки на уровне суставной щели эту методику применять нельзя. В этом случае используют имплантат из лавсановой ленты (рис. 219). Рану наглухо ушивают после тщательного гемостаза. Вакуумный капиллярный дренаж можно оставить на 24—48 ч. Конечность фиксируют в положении сгибания в коленном суставе под углом 120° и внутренней ротации голени. Гипсовую повязку снимают через 6—9 нед. Затем начинают легкие движения в коленном суставе. Приступить к спортивным занятиям можно через 3—4 мес после операции.
Пластика передней крестообразной связки коленного сустава по Лемберту. П о к а з а н и я — нестабильность коленного сустава из-за разрыва передней крестообразной связки. По п о ж е н и е б о л ь н о г о — на спине. О б е з б о л и в а н и е — общее, внутрикостное или проводниковое. Проводят латеральный парапателляр-
ный разрез кожи (рис. 220). Капсулу сустава вскрывают с другой стороны медиальным парапателлярным разрезом. Надколенник
смещают кнаружи (рис. 221). Это обеспечивает хороший обзор межмыщелкового пространства.
Из собственной связки надколенника выкраивают трансплантат шириной 9 мм (рис. 222). Сухожильный трансплантат с обоих концов заготавливают вместе с костными фрагментами (рис. 223). При этом трансплантат сохраняет сваязь с питающими сосудами, проходящими в жировой подушке под собственной связкой надколенника. Костный канал в наружном мыщелке бедра высверливают таким расчетом, чтобы его внутреннее отверстие на медиальной поверхности мыщелка располагалось немного выше и кзади от места прикрепления связки в норме. На болыпеберцовой кости
218. Формирование каналов в мыщел |
219. Применение лавсановой ленты для |
|
восстановления передней крестообраз- |
||
ке бедра. |
||
ной связки коленного сустава. |
||
|

220. Пластика передней крестообразной связки: выкраивание лоскута из собственной связки надколенника.
221. Надколенник, смещенный кнаружи.
222. Полоска из собственной связки надколенника, подготовленная для трансплантации.
2JJ23. Отсечение части собственной связки надколенника от большеберцовой кости долотом.
