- •1.Жуйка
- •2.Тони серця і їх компоненти
- •1.Методи дослідження сітки
- •2. Визначення гемоглобіну
- •1.Лейкограма і її діагност значення
- •2.Верхні дихальні шляхи
- •1.Глюкозурія та кетонурія, їх діагностичне значення
- •1.Методи дослідження рота, глотки, стравоходу
- •2.Діагностичне значення перкусії серця. Перкусійні межі.
- •2. Атаксія
- •2 Застійні і запальні набряки
- •2. Топографічна перкусія легень
- •2.Дослідження сичуга і книжки. Їх діагностичне значення.
- •2.Дослідження пульсу в різних видів тварин
- •2.Дослідження шлунка у моногастричних тварин
- •2. Артеріальний та венний тиск. Діагност. Знач.
2.Діагностичне значення перкусії серця. Перкусійні межі.
Перкусію проводять для визначення визнач перкусійних меж серця(топографічна), характеру звуку( порівняльна), болючості. При топографічній перкусії визнач верхню і задню перкусійні межі. Верхню- за лінією від заднього кута лопатки до ліктьового горба, по переходу чіткого легеневого звуку в притуплений. У ВРХ вона на лінії плечового суглоба, у ДРХ- на 1-2 см , у коней на 2-3 см нижче цієї лінії. Верхня межа у великих тв не співпадає з проекцією його анатомічних меж, а знаходиться нижче. Вона може змішуватися вверх- вище лінії плечового суглоба у ВРХ. У ні ТВ вона досягає цієї лінії. Причиною є ексудації них перикардит і гідроперикардит. Задня перкус межа – за лінією проведеною від ліктьового горба вверх і назад, за переходом прикупленого звуку в чіткий легеневий. В нормі у ВРХ вона досягає 5 ребра, в інших 6, і в м'ясоїдних 7. Вона зпівпадає з анатомічною, тому зміщення її х-ні для збільшення серця(кардіомегалія). Зміщення межі у ВРХ і ДРХ до 6 ребра, коней-7, собак до 8 спостеріг при розширенні шлуночків серця, ексудативному перикардиті. При діагностиці можна виявити ділянки притупленого і тупого звуків. Притуплений звук вияв над частиною серця, що закрита краєм легень, тупий- де серце не закрито легенею. Для цих виявлень проводять перкусіютв 3-6 міжребер’ї, зверху-вниз. У ВРХ і ДРХ перкус звук в ділянці серця притуплений бо воно повністю прикрите легенями. У коней зверху- притуплений, знизу- тупий звуки. При ексудативному перикардиті в ділянці серця тупий звук. При ателектазі лівої легені ділянка відносного серцевого притуплення зменшується, а зона тупого звуку – збільшується. При лівобічній альвеол емфіземі, ділянка тупого звуку в коней зменшується, бо легені більше прикривається серце. Перкусією серц ділянки виявляють больову реакцію тв, що буває при міокардиті та перикардиті.
Варіант 6
. Лейкоцитоз і лейкопенія та їх діагностичне значення.
Абсолютний лейкоцитоз збільшення виду лейкоцитів та їх абсолютної кількості в 1 мкл крові. Одночасне зниження кількості того чи іншого виду лейкоцитів і абсолютної кількості цих клітин в 1 мкл крові називають абсолютною лейкопенією.
Відносний лейкоцитоз -збільшення відносної кількості окремих видів лейкоцитів у лейкограмі поєднується із зниженням загальної кількості лейкоцитів, в результаті чого абсолютна кількість лейкоцитів даного виду в 1 мкл крові буде нормальною.
Відносна лейкопенія коли процентна кількість якого-небудь виду лейкоцитів у лейкограмі знижена, але в зв'язку з деяким збільшенням загальної кількості лейкоцитів у крові абсолютна кількість даного виду лейкоцитів в 1 мкл крові знаходиться в межах норми
Збільшення кількості еозинофілів у крові називають еозинофілією(при захворюваннях, які перебігають з явищами алергії (екземи, кропивниця, сироваткова хвороба); при паразитарних хворобах (трихінельоз, фасціольоз, ехінококоз, фіноз), зменшення — еозинопенією (сепсис, травматичному перикардиті, гострому міокардиті, пневмоніях, гострих інфекційних і протозойних захворюваннях, тяжких інтоксикаціях, стресах. А відсутність їх в крові — анеозинофілією.
Нейтрофілія(збільшення) може перебігати без змін співвідношень окремих форм нейтрофілів (після крововтрат, фіз.напруження, при гіпотонії передшлунків) або супроводжуватися підвищенням кількості молодих форм — зрушення ядра вліво або, навпаки, збільшення кількості сегментноядерних клітин — зрушення ядра вправо. За ступенем регенерації нейтрофільний лейкоцитоз буває:
а) з простим (регенеративним) зрушенням ядра — загальна кількість лейкоцитів у межах норми або незначно збільшена, кількість паличкоядерних нейтрофілів збільшена в 1,5— 2 рази порівняно з максимальною нормою, з'являються поодинокі юні (1—3%). характерне для бронхітів, катаральної бронхопневмонії, маститів, артритів, перитонітів, нефрит, гнійні рани, абсцеси, флегмони, ендометрит. б) з різким регенеративним (гіперрегенеративним) зрушенням — характеризується вираженим лейкоцитозом, появою в лейкограмі великої кількості юних нейтрофілів, навіть мієлоцитів, а кількість паличкоядерних більша. При тяжкоперебігаючих гострих гнійних запальних процесах, септичних інфекціях (гнійний перитоніт, гнійний перикардит). в) нейтрофілія з гіпопластичним(регенеративно-дистрофічним)зрушенням ядра характеризується лейкопенією, збільшенням кількості молодих форм нейтрофілів (токсична зернистість, вакуолізація цитоплазми й ядра), в поєднанні із зменшенням кількості сегментноядерних. При тривалому і сильно вираженому впливу на кровотворні органи бактерійних отрут і є показником пригнічення функції кісткового мозку.
Нейтрофілія із зрушенням ядра вправо характеризується збільшенням кількості сегментноядерних нейтрофілів при нормальній або зниженій кількості паличкоядерних. При легкому перебігу інфекцій, після крововтрат, при м'язовому навантаженні; у старих і виснажених тварин; при перебігаючих хронічно септичних процесах і є показником виснаження кісткового мозку.
Нейтропенія є ознакою пригнічення функції кісткового мозку. Вона може бути функціональною (тимчасовою) і органічною (стійкою). Функціональне пригнічення гранулопоезу спостерігається при аліментарній дистрофії, інфекційних захворюваннях, застосуванні антибіотиків і сульфаніламідів. Стійка нейтропенія є показником ураження гранулоцитарного ростка кісткового мозку й виникає при лейкозі, стахіботріотоксикозі. Незначна є показником видужання.
. Зменшення кількості лімфоцитів в крові називають лімфоцитопенією, а збільшення - лімфоцитозом..
.Збільшення кількості базофілів — базофілія зустрічається при гемофілії, мієлоїдному лейкозі, після парентерального введення гіперімунних сироваток. Зменшення кількості базофілів — базопенія діагностичного значення не має.
Збільшення кількості моноцитів у крові — моноцитоз — зустрічається при імунізації тварин, прихованому перебігу захворювань, протозойних хворобах (піроплазмідозах), хронічних септичних процесах, а також при видужанні після гострих запальних та інфекційних хвороб. Зменшення кількості моноцитів у крові — моноцитопенія — розглядають як показник пригнічення функції МФС. Вона зустрічається на початковій стадії гострих запальних процесів, інфекційних та септичних захворювань (у поєднанні з нейтрофілією).
Шуми серця
Їх розподіляють на позасерцеві (екзокардіальні) та внутрішньосерцеві (ендо- або інтракардіальні). Позасерцеві шуми виникають при патологічних змінах, які відбуваються поза серцем, а внутрішньосерцеві зумовлені змінами в самому серці.
Позасерцеві шуми.
Пєрикардіальні шуми вислуховуються при запальних явищах у перикарді. Вони можуть бути подібними до шумів тертя або хлюпання. Шуми тертя виникають унаслідок тертя шершавих відкладень фібрину на листках перикарда. Вони нагадують дряпання, шкрябання, потріскування, скрегіт, локалізуються в ділянці серця і чуються ніби безпосередньо біля вуха. Шум тертя перикарда характеризуєтьсятакими ознаками: а) вислуховується в обох фазах серцевої діяльності під час систоли і діастоли, але більш чітко - під час систоли; б) за характером він може бути дуже ніжним або грубим, що нагадує хрускіт снігу під ногами, дряпання чи шелест паперу; в) мінливий щодо локалізації і в часі (швидко зникає при накопиченні рідкого ексудату). Шум тертя є основним симптомом фібринозного перикардиту. Шуми хлюпання зумовлені нагромадженням рідкого ексудату та газів і нагадують звуки, які виникають при коливанні пляшки з невеликою кількістю води в ній. Такі шуми характерні для випітного перикардиту, особливо травматичного у великої рогатої худоби, коли в порожнині перикарда скупчується значна кількість ексудату (10-20 л), який утруднює діастолічне розширення серця, що призводить до зменшення його систолічного об'єму. Як і шуми тертя, шуми хлюпання при перикардиті, на відміну від ендокардіальних, не збігаються з фазами серцевої діяльності (систолою чи діастолою), але більш чітко вони чуються під час систоли. Крім того, шуми хлюпання не мають пунктів найкращого вислуховування. Плевроперикардіальний шум виникає при фібринозному запаленні прилеглих до серця частин легеневої плеври та ускладненні фібринозного плевриту перикардитом, коли фібрин відкладається на зовнішньому листку перикарда. Плевроперикардіальні шуми, як і плевральні шуми тертя, відрізняються від перикардіальних тим, що збігаються не з роботою серця, а з фазами дихання. При затримці дихання вони зникають, а при глибокому диханні - посилюються. При нагромадженні в грудній порожнині рідкого ексудату виникають плевральні шуми хлюпання, які збігаються із серцевим ритмом, оскільки виникають унаслідок скорочень серця. На відміну від шумів хлюпання при перикардиті, плевральні шуми хлюпання краще вислуховуються не в ділянці серця, а на горизонтальній лінії притуплення грудної клітки, тобто по верхній межі ексудату в плевральній порожнині
Ендокардіальні шуми.
Ендокардіальні шуми зумовлені змінами в самому серці, збігаються з фазою серцевої діяльності (систолою чи діастолою) і частіше бувають дмухаючі і стогнучі. Рідше вони можуть бути дмухаюче-пиляючими, дмухаюче-свистячими, скребучими. Ендокардіальні шуми поділяють на органічні (стійкі), функціональні (нестійкі), та шуми, що виникають унаслідок відносної недостатності кчапанів
Стійкі (органічні) шуми виникають при морфологічних змінах клапанів, які зумовлюють неповне закриття ними отворів, створюючи цим
недостатність клапанів, або при звуженні (стенозі) отворів. Структурні зміни в клапанах і отворах називають пороками серця. Вони бувають набутими й уродженими.
Систолічний шум виникає при таких вадах (пороках) серця: 1) недостатності двостулковго клапана 2) недостатність тристулковго клапана 3) стеноз устя аорти, 4) звуження устя легеневої артерії.
Діастолічні шуми вислуховуються під час довгої (діастолічної) паузи Розрізняють чотири варіанти діастолічного шуму: а) протодіастолічний
б) мезодіастолічний в) пресистолічний г) голодіастолічний, що займає всю діастолу. Діастолічний шум виникає при таких вадах (пороках) серця: 1) звуженні лівого атріовентрикулярного отвору (мітральний стеноз), 2) звуженні правого атріовентрикулярного отвору, 3) недостатність клапанів
4) недостатність клапанів легеневої артерії. При останніх двох пороках серця виникнення діастолічного шуму зумовлене зворотною течією крові із судин у шлуночки через щілини, які утворюються через неповне змикання стулок зміненого клапана.
Функціональні ендокардіальні шуми. При аускультації серця від органічних шумів слід відрізняти функціональні, які виникають у тварин, що не мають ушкоджених клапанів чи звужених отворів. Найчастіше причиною таких шумів є анемії різної етіології, коли в'язкість крові зменшується. Унаслідок компенсаторного посилення роботи серця значно збільшується швидкість течії крові, що спричинює появу функціонального шуму. Цей шум має такі властивості: а) він, як правило, є систолічним, оскільки лише при систолі шлуночків швидкість течії крові значно зростає; б) найчастіше вислуховується на обмеженій ділянці над легеневою артерією (3-й міжреберний
проміжок, на 6-8 см нижче лінії плечового суглоба в) він непостійний і може зникати при лікуванні чи після фізичного навантаження; г) за звучанням він м'який, дмухаючий; д) прогноз залежить від причини виникнення шуму.
\
шуми відносної клапанної недостатності. Вони також бувають систолічними і діастолічними. Виникнення систолічних шумів зумовлюється тоногенним розширенням правого або лівого шлуночків серця. У результаті цього нормальні незмінені клапани не можуть повністю закрити атріовентрикулярні отвори, тому частина крові під час систоли шлуночків повертається назад - у передсердя. Відносна недостатність атріовентрикулярних клапанів виникає також при гіпертензії та гіпотензії папілярних м'язів. Унаслідок гіпертензії стулки атріовентрикулярних клапанів відтягуються сухожильними нитками вниз і неповністю замикають атріовентрикулярні отвори. Гіпотензія папілярних м'язів, навпаки, спричинює незначне прогинання стулок атріовентрикулярних клапанів у період систоли шлуночків у бік передсердь, тому між стулками утворюється вузька щілина, через яку кров повертається в передсердя. Діастолічні шуми виникають при відносній недостатності клапанів аорти і легеневої артерії. Внаслідок зниження тонусу і розширення м'язового кільця в початкових відділах цих судин півмісяцеві клапани не повністю закривають отвори, і тому частина крові в період діастоли шлуночків повертається із судин назад. Шуми відносної клапанної недостатності, на відміну від органічних, непостійні, слабші за силою, ніжніші і майже завжди мають дмухаючий характер. Найчастіше вони виникають при розширенні серця, яке є ускладненням міокардиту, міокардіодистрофії чи міокардіофіброзу, а також при запаленні легень (пневмонії) і нирок (гломерулонефриті). У здорових тварин (коней, собак) розширення серця розвивається при надмірному фізичному навантаженні їх, унаслідок зниження тонусу міокарда (тоногенна дилатація). Після відпочинку і лікування тоногенна дилатація в молодих тварин часто закінчується повним відновленням серцевої діяльності. Отже, прогноз при шумах відносної клапанної недостатності залежить від причини розширення серця: при окремих патологічних станах він є несприятливим, при інших - від сприятливого до сумнівного.
Варіант
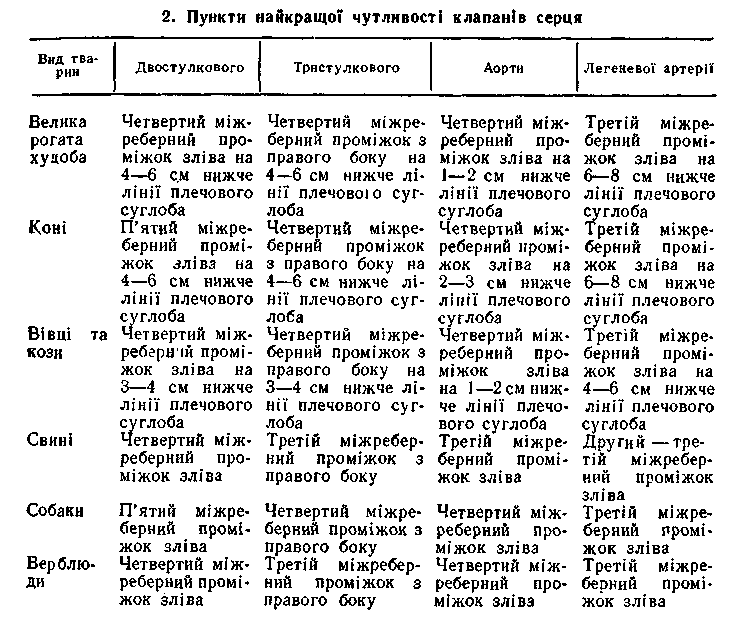
1.Пункти оптимуму – пункти найкращої чутності тонів і шумів серця.