
- •Методы исследования органов кровообращения расспрос
- •1. Боли в области сердца.
- •2. Сердцебиение.
- •5. Отеки.
- •Анамнез жизни
- •Оценка результатов
- •Оценка результатов
- •Свойства пульса
- •Перкуссия сердца цели
- •Правила проведения
- •Правила аускультации сердца
- •Анализ тонов сердца
- •Анализ шумов сердца
- •3. Проводимость шумов.
- •4. Характер и сила шума.
- •Классификация шумов
- •Основные клинические синдромы при заболеваниях сердечнососудистой системы
- •Обморок
- •Коллапс
Обморок
Внезапная потеря сознания вследствие острой недостаточности кровоснабжения головного мозга.
Причины: нейрогенные (эмоциональный стресс, резкие боли различной локализации, нарушение вегетативной регуляции сосудистого тонуса), соматогенные (некоторые аритмии, аортальные пороки, анемия).
Симптомы:
жалобы: перед обмороком часто ощущается резкая слабость, темнеет в глазах, появляется тошнота, возможна рвота, затем следует кратковременная потеря сознания;
при осмотре: кожные покровы бледные, холодные на ощупь, зрачки сужены, мышцы расслаблены, поверхностные вены спавшиеся, при длительной потере сознания возможны мышечные подергивания, судороги, непроизвольные мочеиспускание и дефекация;
при пальпации и аускультации: нарушения ритма (брадикардия, тахикардия или др.), нитевидный пульс;
АД снижено.
Коллапс
Тяжелая форма острой сосудистой недостаточности, обусловленная резким спазмом мелких сосудов, особенно органов брюшной полости, уменьшением количества циркулирующей крови и притока ее к сердцу.
Причины: острые инфекционные заболевания с токсическим поражением стенки сосудов и вазомоторного центра, обширные ожоги, потеря крови, сильные боли и др.
Симптомы:
жалобы: выраженная слабость, холод, жажда, потливость, психическая подавленность:
при осмотре: сознание обычно сохранено, положение часто пассивное, кожа бледная, покрыта холодным липким потом, температура тела понижена, вены спавшиеся, дыхание учащенное, неритмичное;
при пальпации: пульс очень частый, нитевидный.
АД: выраженная гипотония.
ШОК
Клинические проявления шока аналогичны таковым при коллапсе, поэтому термины коллапс» и «шок» считают синонимами, хотя острую сосудистую недостаточность вследствие эндогенных факторов (инфекция, интоксикация) обычно называют коллапсом, а вследствие внешних причин — шоком (травматический, ожоговый, анафилактический шок).
МЕТОДЫ ИССЛЕДОВАНИЯ ОРГАНОВ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
РАССПРОС
ЖАЛОБЫ
При расспросе больных с заболеваниями органов пищеварения большое значение имеет детализация жалоб. Жалобы могут быть связаны собственно с поражением ЖКТ, обусловленные патологией других органов или характеризующие общее состояние.
Основными жалобами больных с патологией пищевода, желудка, кишечника и поджелудочной железы являются:
Боли в животе.
Рвота.
Тошнота.
Изжога.
Отрыжка.
Нарушение аппетита.
Дисфагия.
Вздутие живота.
Урчание.
10. Расстройства стула.
Кроме того, больных могут беспокоить:
11.Похудание.
12. Слюнотечение, неприятный привкус во рту и др.
1. БОЛИ В ЖИВОТЕ — одна из наиболее частых, а иногда и единственная жалоба — отличается клиническим многообразием. Причины болей в животе
Спазм мускулатуры полых органов (спастические или тензионные боли);
растяжение их (дистензионные боли);
структурные повреждения органов (воспаление, язвы, опухоли);
нарушение кровообращения в органах (спазм сосудов, атеросклероз, тромбозы, застой);
«отражение» болей в животе при заболеваниях других органов (рефлекторные боли).
При оценке болевого синдрома учитывают особенности болей, которые выясняют у больного при детальном расспросе.
Локализацию боли необходимо точно установить, так как нередко это позволяет сделать вывод о вовлечении того или иного органа в патологический процесс:
боли в подложечной области в центре наблюдаются чаще при заболеваниях желудка, кардиального отдела пищевода, справа — при язве двенадцатиперстной кишки, слева — при патологии поджелудочной железы;
боли в правом подреберье могут быть при поражениях головки поджелудочной железы, двенадцатиперстной кишки, правой половины толстой кишки, желчного пузыря, червеобразного отростка;
боли в левом подреберье —- при поражении желудка, поджелудочной железы, левой половины толстой кишки;
опоясывающие боли в верхней половине живота характерны для патологии поджелудочной железы;
боли в околопупочной области возникают при заболеваниях тонкого кишечника, сосудов брыжейки, брюшной аорты;
боли в правой подвздошной области могут быть вызваны поражением конечного отдела тонкой кишки, аппендицитом.
боли в левой подвздошной области могут указывать на патологию левой половины толстой кишки (непроходимость кишечника, ситмоидит);
боли в надлобковой области обусловлены заболеваниями мочеполовых органов;
«разлитые боли» (по всему животу) возникают при воспалениях брюшины, кишечной непроходимости, разрыв внутренних органов, а также при метеоризме, асците.
Боли в животе бывают не только при поражениях ЖКТ, но при заболеваниях других органов. Так, например, боли в эпигастри могут быть при инфаркте миокарда, расслаивающей аневризм аорты, плевритах, в правом подреберье — при поражении печени и желчного пузыря, в подвздошных областях — при патологии мочеточников, яичников и т. д.
Характер боли также имеет диагностическое значение:
тупые давящие боли часто встречаются при перерастяжении органов брюшной полости (висцероптоз, метеоризм, перерастяжение желудка и др.), при опухолях;
интенсивные давящие, колющие, «режущие» — при вовлечении в патологический процесс брюшины (прободная или пенетрирующая язва, острая кишечная непроходимость, рак поджелудочной железы и др.);
сжимающие боли отмечаются при повышенном тонусе гладкой мускулатуры (спазм кардиального отдела пищевода спазм привратника и др.);
жгучие боли могут указывать на раздражение слизистой оболочки пищевода, желудка.
Интенсивность боли, особенность течения:
умеренные боли характерны для большинства терапевтических заболеваний;
сильные боли могут возникать при остром гастрите, обострении язвенной болезни, пенетрации язвы, при панкреатите;
острое, неожиданное появление сильных «кинжальных» болей должно наводить на мысль о хирургической патологии (острый панкреатит, кишечная непроходимость, прободение язвы и других болезней, дающих клиническую картину «острого живота»);
давние, временами усиливающиеся боли, известные больному, менее тревожны и свойственны хроническим заболеваниям.
Периодичность или постоянство боли:
постоянные боли бывают при раке желудка и поджелудочной железы, пенетрации язвы. Они длятся сутками, днями, неделями, могут периодически усиливаться или ослабевать, при этом может обнаруживаться связь с изменением положения, физической нагрузкой.
периодические боли могут появляться и полностью стихать несколько раз в течение суток. Боли могут появляться в определенное время суток ежедневно (стереотипность болей), в определенное время года (сезонность болей), что характерно для язвенной болезни.
Иррадиация боли:
в спину наблюдается при язвах задней стенки желудка, пенетрации язвы в поджелудочную железу, патологии поджелудочной железы;
в область сердца — при язве кардиального отдела желудка;
опоясывающие боли характерны для панкреатитов.
Связь боли с приемом пищи в определенной степени ориентирует в плане локализации и характера патологического процесса:
боли во время еды часто возникают при поражениях пищевода;
усиление болей сразу после приема пищи наблюдается при гастрите;
ранние боли (через 30—40мин после еды) характерны для язвы желудка, гастрита;
поздние (через 1—2 ч после еды) — для язвы двенадцатиперстной кишки, бывают при дуоденитах;
«голодные» (возникают натощак), ночные боли, проходяшие после приема щелочей, характерны для гиперацидных состояний (гастриты, язвенная болезнь);
боли после еды, сопровождающиеся позывами к дефекации, обусловлены рефлекторным раздражением прямой кишки;
боли после приема раздражающей (грубой, острой, соленой) пищи указывают на гиперсекрецию и раздраженное состояние ЖКТ.
Факторы, усиливающие и ослабляющие боль, обязательно выясняются при расспросе: связана ли боль с физическим напряжением (ходьба, подъем тяжестей, кашель и др.), волнением, актом дефекации (появление боли до, во время или после опорожнения кишечника, уменьшение ее после дефекации или отхождения газов). Так, например,
боли в животе перед дефекацией связаны с поражением сигмовидной кишки (сигмоидит, опухоль);
боли во время дефекации — с геморроем, проктитом.
Важно выяснить, уменьшаются ли боли при рвоте, после приема соды, применения тепла, холода, спазмолитических средств.
Особенности болевого синдрома при заболеваниях различных отделов ЖКТ
При поражениях пищевода боль отмечается за грудиной, связана с актом глотания или в виде спонтанных кризов (кардиоспазм), может иррадиировать в левую половину грудной клетки, в спину, в межлопаточную зону, в шею, нередко напоминает стенокардию.
При гастритах характерна боль в эпигастральной зоне, возникаю щая после приема пищи.
При язвенной болезни желудка или двенадцатиперстной кишки боли отличаются периодичностью, зависят от приема пищи, сезонные (появляются чаще в осенний и весенний период), стихают после рвоты, приема щелочей, спазмолитиков, после еды. Характер, локализация и иррадиация болей зависят от места расположения язвы.
При поражениях поджелудочной железы боли часто носят опоясывающий характер, интенсивные при остром панкреатите, тупые — при хроническом; могут возникать в эпигастрии слева и иррадиировать в спину, область сердца.
При энтеритах и колитах боли возникают по всему животу, спастического характера, не имеют строгой зависимости от времени приема пищи, уменьшаются после дефекации или отхождения газов.
Важно помнить, что оценивать симптом боли следует при сопоставлении с другими субъективными симптомами.
2. РВОТА — одна из важных жалоб при патологии ЖКТ, однако нередко наблюдается и при заболеваниях центральной нервной системы, интоксикациях, гипертонических кризах, лихорадке, при любой интенсивной боли.
Рвота часто сопровождается тошнотой, слюноотделением, тахикардией, гипотонией.
При расспросе необходимо выяснить особенности рвоты:
частоту (однократная, рецидивирующая, упорная);
связь со временем приема пищи (натощак, вскоре или спустя время после еды) и ее составом;
связь с болями (на высоте болей, предшествует им, уменьшение или исчезновение боли после рвоты);
♦ характер рвотных масс (количество, цвет, степень переваренности пищи, наличие слизи, желчи, крови, а также запах и вкус рвотных масс, сообщаемые больными).
Особенности рвоты различного происхождения
Рвота желудочного происхождения чаще возникает через 0,5— 1,5 ч после еды (в разгар пищеварения в желудке), рвоте предшествуют тошнота и боль в желудке. Рвотные массы обильные, содержат остатки пищи. После рвоты боли уменьшаются.
Рвота алой кровью свидетельствует о кровотечении в момент рвоты (эрозивный гастрит, язвенная болезнь, опухоли желудка).
Рвота «кофейной гущей» (темно-коричневого цвета) указывает на задержку крови в желудке, где под влиянием соляной кислоты происходит превращение гемоглобина в солянокислый гематин, что свидетельствует о кровотечении, предшествовавшем рвоте.
Не следует забывать и о возможности заглатывания крови и попадании ее в желудок при носовых, легочных кровотечениях.
Пищеводная рвота встречается при органическом сужении, спазме и дивертикулах пищевода, отличается тем, что наступает без предшествующей тошноты, рвотные массы состоят из непереваренной пищи и не содержат соляной кислоты.
Рвота центрального происхождения встречается при гипертонических кризах, нарушениях мозгового кровообращения, мигрени, сопровождается головокружением, головной болью, не приносит облегчения.
Рвота при кишечной непроходимости упорная, с сопутствующей тошнотой, болями в животе, «фекальным» запахом.
3. ТОШНОТА — тягостное ощущение неминуемой рвоты — сопровождает многие заболевания ЖКТ, предшествует тошноте, но может быть и без нее.
Тошнота встречается при сниженной секреторной функции желудка, опухолях, гастритах.
Помимо поражений органов пищеварения, тошнота встречается при повышении внутричерепного давления, лекарственных и других интоксикациях, при гестозах, может носить условно-рефлекторный характер.
4. ИЗЖОГА — ощущение жжения за грудиной или в эпигастральной области — возникает в связи с забрасыванием содержимого желудка в пищевод и свидетельствует о нарушении моторики желудка при различных патологических состояниях. Изжога не является признаком изменения уровня кислотности желудочного сока (встречается при любой кислотности).
5. ОТРЫЖКА — непроизволвное внезапное выхождение газов из желудка. Диагностическое значение имеет характер отрыжки:
отрыжка «воздухом» — признак заглатывания воздуха, особенно при торопливой еде (аэрофагия);
отрыжка «тухлым яйцом» отмечается при длительной задержке и гниении пищи в желудке вследствие стеноза привратника, а также при ахилии;
отрыжка, срыгивание кислым содержимым (в отличие от рвоты происходит без предшествующей тошноты) встречается при гиперацидных гастритах, язвенной болезни желудка;
упорная отрыжка и срыгивание бывают при многих функциональных и при органических заболеваниях пищевода и желудка.
6. НАРУШЕНИЕ АППЕТИТА- важный симптом при некоторых заболеваниях ЖКТ:
снижение аппетита вплоть до полной его потери (анорексия) отмечается чаще всего при раке желудка и остром гастрите;
отвращение к мясной пище характерно для рака желудка;
усиление аппетита (полифагия) характерно для выздоравливающих, бывает при эндокринных заболеваниях, неврозах. Очень сильный, «волчий» аппетит называется булимией.
7. НАРУШЕНИЕ АКТА ГЛОТАНИЯ (ДИСФАГИЯ) проявляется затруднениями при проглатывании пищи, болями при прохождении пищи по пищеводу.
Различают органическую и функциональную дисфагию:
органическая дисфагия возникает на почве органических изменений пищевода (опухоль, стриктуры) и проявляется постепенным затруднением проглатывания сначала твердой, а затем жидкой пищи;
функциональная дисфагия возникает вследствие спазмов кардиального отдела пищевода чаще всего у больных неврастенией, имеет парадоксальную особенность: твердая пища проглатывается больным без затруднений, а жидкая — с трудом.
8. РАСПИРАНИЕ В ЖИВОТЕ обусловлено повышенным скоплением газов в толстой кишке (метеоризм).
Причины метеоризма
Усиленное газообразование при употреблении в пищу растительной клетчатки (горох, бобы, капуста);
снижение тонуса кишечника и нарушение его моторики;
снижение всасывания газов кишечной стенкой;
аэрофагия;
истерический метеоризм (сложные нервные механизмы).
6)Метеоризм отмечается при энтеритах и колитах.
9. УРЧАНИЕ В ЖИВОТЕ указывает на усиленную моторику кишечника при наличии в нем жидкого содержимого и газов, встречается при заболеваниях тонкого и толстого кишечника.
Ограниченное (возникающее в одном и том же месте) вздутие характерно для кишечной непроходимости. В этом случае наблюдается и урчание вследствие усиленной перистальтики выше места вздутия.
10. РАССТРОЙСТВА СТУЛА- частый признак заболеваний ЖКТ.
ПОНОС (диарея) — частое или однократное опорожнение кишечника с выделением жидких каловых масс.
Механизм поносов
сложен, в разных патологических состояниях преобладает один из трех патогенетических факторов:
ускоренное продвижение содержимого по кишечнику под влиянием перистальтики (поэтому может выделяться почти непереваренная масса);
нарушение всасывания жидкости в кишечнике;
усиление кишечной секреции и слизеобразования.
В патогенезе диареи имеет значение нарушение равновесия между бродильной и гнилостной микрофлорой кишечника.
Бродильная диспепсия (преобладание бродильной флоры) характеризуется вздутием живота, кашицеобразным стулом, частотой 2— 3 раза в сутки, с пузырьками газа, мелкими вкраплениями слизи. Возникает при нарушении переваривания углеводов или их большом количестве в пище.
Гнилостная диспепсия (преобладание гнилостной флоры) чаще развивается при недостаточной секреторной функции желудка, при этом нарушается переваривание белков, испражнения жидкие темного цвета с кусочками непереваренной пищи и гнилостным запахом.
При поражении тонкой кишки поносы обильные с нарушением двигательной и всасывательной функции, приводят к нарушению обменных процессов и развитию гипопротеинемии, анемии, гиповитаминозов, электролитных сдвигов.
При воспалительном поражении толстой кишки поносы бывают необильными и не столь отрицательно сказываются на общем состоянии больного.
По этиологическому принципу различают поносы:
инфекционные (при бактериальной дизентерии, сальмонеллезе, глистных инвазиях и др.);
алиментарные (аллергические, пищевые токсикоинфекции, переедание, спешная еда, плохое пережевывание пищи);
на почве диспепсий (нарушение пищеварения) — гастрогенные (гастрит с пониженной секреторной функцией, резецированный желудок), панкреатические (дефицит ферментом поджелудочной железы), печеночные (нарушение желчевыделения), кишечные.
медикаментозные (развитие дисбактериоза при длительном лечении антибактериальными препаратами);
эндокринные (тиреотоксикоз, сахарный диабет);
неврогенные («медвежья» болезнь);
авитаминозные и дистрофические;
вторичные — при опухолях кишечника, неспецифическом язвенном колите, геморрое и др.
ЗАПОР — длительная задержка кала в кишечнике: редкая дефекация (1 раз в 2-4 дня и реже), малое количество кала, большая его плотность, отсутствие ощущения облегчения после дефекации. Основные механизмы развития запора
Дискинезия толстой кишки и расстройство акта дефекации, может быть обусловлено:
повышенным тонусом анального отверстия,
ослаблением мускулатуры тазового дна,
снижением рефлекса со стороны прямой кишки,
психогенным подавлением акта дефекации.
Различают запоры:
органические — обычно связаны с механическим препятствием (сужение просвета кишки опухолью, рубцом, аномалии развития);
функциональные:
♦ пищевого происхождения (алиментарные) (употребление пищи, не содержащей клетчатки);
♦токсические (прием некоторых лекарственных препаратов, отравления свинцом, никотином);
рефлекторные (при поражениях почек, женских половых органов, желчного пузыря);
психогенные или привычные (при неблагоприятных условиях труда и быта, изменениях привычного двигательного режима, при длительном постельном режиме);
эндокринные (при гипотиреозе, климаксе, беременности);
воспалительные (при воспалительном процессе в кишечнике) и др.
Запоры могут сопровождаться головной болью, головокружением, быстрой утомляемостью, зеленовато-желтоватым цветом кожи, дряблостью кожи, выпадением волос, изменением ногтей, геморроем и др.
Характер стула имеет определенное значение для диагностики. Свойства следует выяснить при расспросе больного и как можно интерпретировать изменение количества, формы, консистенции кала, его цвет, запах, наличие в нем крови, слизи, гноя, остатков непереваренной пищи.
11. ПОХУДАНИЕ характерно для тяжелых воспалительных заболеваний органов ЖКТ, злокачественных опухолей, стеноза привратника, сопровождающегося обильной рвотой.
Дополнительными жалобами при патологии органов ЖКТ могут быть слабость, утомляемость, раздражительность, расстройства сна и др.
АНАМНЕЗ ЗАБОЛЕВАНИЯ
♦ Вначале уточняют первые признаки заболевания:
Для большинства заболеваний ЖКТ характерно явление диспепсии и болей в животе различной локализации.
При злокачественных опухолях отмечаются немотивированная слабость, снижение работоспособности, потеря веса, а затем присоединяются симптомы поражения ЖКТ.
♦ Затем необходимо выяснить причину болезни, по мнению больного. Обращают внимание на допущенные диетические погрешности, изменения привычного пищевого рациона, употребление недоброкачественной пищи, что может вызвать обострение гастрита, панкреатита, язвенной болезни. «Беспричинное» развитие заболеваний чаще наблюдается при злокачественных новообразованиях.
♦ Характер течения заболевания также имеет диагностическое значение. Так, например:
для язвенной болезни характерно течение с периодическими обострениями, особенно весной и осенью (сезонность);
при злокачественных опухолях течение неуклонно прогрессирующее. Выясняют, не изменился ли характер болей (если боли стали постоянными, подозревают злокачественную опухоль), не присоединились ли другие симптомы (малокровие, кровавая рвота или мелена).
При оценке течения болезни обращают внимание на динамику веса, который может снижаться при многих заболеваниях органов пищеварения:
при обострении язвенной болезни, панкреатите, поносах различного происхождения, однако в период ремиссии (ослабление симптомов заболевания) вес обычно восстанавливается;
для злокачественных опухолей ЖКТ характерно неуклонно прогрессирующее снижение массы тела, вплоть до кахексии (общее истощение организма, сопровождающееся резким похуданием, малокровием, упадком сил).
♦ Из предшествующих исследований следует выяснить результаты рентгенологического, эндоскопического и ультразвукового исследований органов брюшной полости, показатели секреторной функции желудка.
Имеют значение для диагностики и результаты предшествующих анализов крови:
снижение уровня гемоглобина — частое явление при хронических заболеваниях желудка и кишечника вследствие нарушенного всасывания железа, витаминов, белков;
анемия нередко является первым проявлением злокачественных опухолей; *
быстрое снижение количества гемоглобина и эритроцитов может указывать на внутреннее кровотечение при эрозивно-язвенных и злокачественных поражениях системы пищеварения.
АНАМНЕЗ ЖИЗНИ
Прежде всего следует поинтересоваться перенесенными заболеваниями желудка, кишечника, желчного пузыря, пищевыми отравлениями, состоянием жевательного аппарата, а также перенесенными на органах ЖКТ операциями. При дисфагии выясняют, были ли в прошлом ожоги пищевода, которые могут быть причиной рубцовых изменений пищевода.
Необходимо учитывать и болезни других органов, так как принимаемые при них медикаменты нередко оказывают неблагоприятное действие на слизистую ЖКТ (например, противовоспалительные, гормональные, болеутоляющие, антибактериальные и другие средства).
Следует помнить о значении психогенных факторов в возникновении некоторых патологических состояний, особенно дискинезий ЖКТ, и в связи с этим расспросить больного о психологической обстановке на работе и дома.
Принимаются во внимание профессиональные вредности :работа с радиоактивными веществами, свинцом, ртутью, фосфором, которые могут привести к снижению регенераторной способности и поражению слизистой пищеварительного тракта. Частое общение с животными, в том числе с домашними (кошки, собаки), способствует глистной инвазии.
Недостаточная физическая активность (гиподинамия) может способствовать развитию тонических запоров.
Важное значение имеет информация о питании больного с раннего детства и по настоящее время, а именно:
а) регулярность приемов пищи;
б) разнообразие и полноценность рациона;
в) особенности кулинарной обработки пищи;
г) использование раздражающих приправ;
д) порядок приема пищи (еда наспех, недостаточное пережевывание и др.).
Анамнестическое изучение наследственности помогает в диагностике. Особенно важно выяснение онкологических заболеваний, язвенной болезни желудка и двенадцатиперстной кишки у близких родственников.
Из вредных привычек отмечают употребление крепких спиртных напитков в больших количествах, приводящее к развитию гастрита и панкреатита и курение, способствующее обострению гастритов и язвенной болезни.
Аллергическе реакции у больного, переносимость продуктов питания.
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ
ОБЩИЙ ОСМОТР
пупок обычно выпячен наружу;
перкуторный звук тупой над всей поверхностью живо та (при выраженном асците) или над его боковыми областями (при умеренном асците), в положении на бок тупость смещается на ту сторону живота, на которой лежит больной;
при метеоризме:
форма живота не изменяется при переходе из вертикального положения в горизонтальное;
пупок не выпячивается;
—перкуторный звук тимпанический;
при ожирении:
форма: в вертикальном положении живот обвислый, в горизонтальном — равномерно распределен;
пупок втянут;
перкуторный звук тимпанический.
Втянутый, запавший живот наблюдается при разлитом перитоните, менингите.
Участие живота в акте дыхания имеет диагностическое значение:
полное отсутствие дыхательной подвижности всего живота свидетельствует о разлитом перитоните;
локальное ограничение бывает при ограниченном перитоните, при выраженном воспалении какого-либо отдела ЖКТ.
Видимая перистальтика желудка и кишечника (перемещения «валов», приподнимающих переднюю брюшную стенку) наблюдается у истощенных людей, при возникновении препятствия к опорожнению желудка или кишечника (в эпигастраль-ной области — при стенозе привратника, по ходу кишечника — при сужении в каком-то его отделе, каловых камнях).
Выраженное расширение подкожных вен на животе свидетельствует о повышении давления в системе воротной вены (портальной гипертензии).
ТОПОГРАФИЧЕСКИЕ ОБЛАСТИ ЖИВОТА
Для удобства описания обнаруженных при исследовании изменений и ориентации в расположении органов брюшной полости переднюю брюшную стенку условно разделяют на области.
Двумя горизонтальными линиями (первая — соединяет десятые ребра, вторая — верхние ости подвздошных костей) переднюю брюшную стенку разделяют на 3 «этажа»: эпи-, мезо- и гипо-гаст-ральную области.
Двумя вертикальными линиями, проводимыми по наружным краям прямых мышц живота и пересекающими горизонтальные линии, передняя брюшная стенка разделяется на 9 областей (рис. 95), В пределах которых располагаются органы (табл. 10).
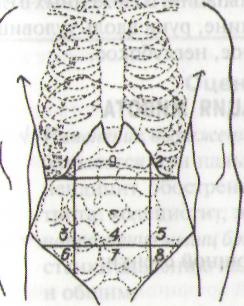
живота на области: 1,2 — подреберные; 3,5 — фланки; 6,8 — подвздошные; 4 — пупочная; 7 — надлобковая; 9 — надчревная (собственно эпигастральная)
Области |
Органы |
Эпигастральная |
Желудок, поперечно-ободочная кишка |
Правая подреберная |
Печень, желчный пузырь |
Левая подреберная |
Селезенка |
Пупочная |
Желудок, тонкий кишечник |
Правый фланк |
Восходящая ободочная кишка |
Левый фланк |
Нисходящая ободочная кишка |
Надлобковая |
Мочевой пузырь, матка (при увеличении) |
Правая подвздошная |
Слепая кишка с аппендиксом |
Левая подвздошная |
Сигмовидная кишка |
ПАЛЬПАЦИЯ ЖИВОТА
ЦЕЛЬ:
Изучение положения и физических свойств органов брюшной полости и передней брюшной стенки.
ПРАВИЛА ПАЛЬПАЦИИ ЖИВОТА
Необходимо соблюдение условий проведения объективного исследования и общих правил пальпации.
Положение больного: лежа на спине, руки вдоль туловища, живот расслаблен, дыхание ровное, неглубокое.
ПОВЕРХНОСТНАЯ ПАЛЬПАЦИЯ ЖИВОТА
Цели
Определение:
напряжения мышц передней брюшной стенки;
болезненных участков;
грыжевых образований,
опухолей и значительно увеличенных органов живота;
расхождения прямых мышц живота.
Правила проведения
1. Правую руку со слегка согнутыми II—V пальцами кладут на живот больного и неглубоко (не более 2—3 см) плавно погружают их в брюшную полость.
2. Необходимо соблюдать порядок выполнения пальпации: способ 1 — пальпация против часовой стрелки:
вначале пальпируют левую подвздошную область,
затем, постепенно поднимаясь, левый фланк и левое подреберье,
далее — эпигастральную область,
правое подреберье и, спускаясь вниз, правый фланк и правую подвздошную область,
♦ затем пальпируют среднюю часть живота от эпигастральной области до лобка;
способ 2 — пальпация симметричных участков боковых отделов живота снизу вверх, а затем срединной зоны сверху вниз.
Если больной жалуется на боли в нижней половине живота, то последовательность иная: начинают пальпацию с участков, более удаленных от болевой зоны.
В норме при поверхностной пальпации живот мягкий, безболезненный. Грыжевые образования, дефекты мышц, отечность отсутствуют.
Оценка результатов
Изменение выражения лица больного (болевая реакция) наблюдается при пальпации над патологическим очагом (аппендицит, обострение язвенной болезни, хронического гастрита, холецистит, желчная колика, энтероколит и др.);
напряжение мышц брюшного пресса (сопротивление брюшной стенки давлению пальпирующей руки) может быть местным и общим:
местное напряжение брюшной стенки возникает над органом, брюшина которого вовлечена в патологический процесс (ограниченный перитонит при остром аппендиците, холецистите);
напряжение всего живота («доскообразный» живот) — признак разлитого перитонита при прободной язве, перфоративном аппендиците и др.;
Таблица 10
Области передней брюшной стенки и соответствующие им органы
положительный симптом Щеткина — Блюмберга — резкое усиление болезненности живота при внезапном снятии руки с поверхности живота указывает на острый ограниченный или диффузный перитонит.
ГЛУБОКАЯ ПАЛЬПАЦИЯ
Эта методика называется глубокой скользящей методической пальпацией органов брюшной полости по В. П. Образцову и Н. Б. Стражеско (в честь разработавших его авторов).
Цели
Исследование свойств органов брюшной полости (консистенции, формы, размеров, состояния поверхности, болезненности);
обнаружение патологических образований.
Правила и техника проведения
Научить больного дышать животом (попросить во время вдоха приподнять руку животом, при выдохе рука опускается вниз).
Глубокая пальпация выполняется в 4 приема, которые необходимо усвоить:
установка пальцев параллельно оси исследуемого органа;
образование кожной складки (кожная складка собирается в сторону, противоположную направлению последующего движения руки при пальпации);
погружение пальцев в брюшную полость во время выдоха (с таким расчетом, чтобы прижать исследуемый орган к задней брюшной стенке);
скольжение пальцами по задней брюшной стенке перпендикулярно продольной оси органа.
3. Необходимо запомнить и соблюдать последовательность выполнения глубокой пальпации органов брюшной полости:
сигмовидная кишка;
слепая кишка с червеобразным отростком;
конечный отрезок подвздошной кишки;
восходящая ободочная кишка;
нисходящая ободочная кишка;
желудок (большая кривизна, привратник);
поперечно-ободочная кишка;
печень, желчный пузырь;
поджелудочная железа;
селезенка;
почки.
Противопоказания для выполнения глубокой пальпации
Кровотечение;
выраженный болевой синдром;
ригидность мышц живота;
гнойный процесс в брюшной полости.
Трудность в проведении глубокой пальпации — увеличение живота (асцит, метеоризм, беременность).
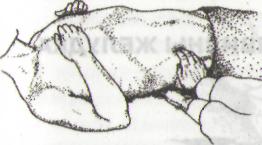
ПАЛЬПАЦИЯ СИГМОВИДНОЙ КИШКИ (рис. 96)
Рис. 96. Пальпация сигмовидной кишки
Установить пальцы пальпирующей руки в согнутом положении в левой подвздошной области на границе между наружной и средней третью линии, проведенной через пупок и левую переднюю верхнюю подвздошную ость.
Собрать кожную складку по направлению к пупку.
Погрузить руку в брюшную полость на выдохе (в течение нескольких выдохов).
Скользить в направлении левой верхней передней подвздошной ости (в противоположном от собирания кожной складки направлении), перекатываясь через валик сигмовидной кишки.
У
здорового человека сигмовидная кишка
прощупывается в виде безболезненного,
умеренно плотного, гладкого цилиндра,
толщиной 2-3 см, под рукой не урчит,
смещается в
пределах
3-5 см.
Оценка результатов
Значительная плотность, бугристость сигмовидной кишки отмечается при язвенных процессах, новообразованиях;
утолщение сигмовидной кишки наблюдается при задержке каловых масс, газов (характерно для атонии кишечника);
уменьшение размеров, урчание, болезненность, уплотнение — при воспалительном процессе в кишечнике;
малая подвижность — при спаечных процессах.
Рис.
97. Пальпация слепой кишки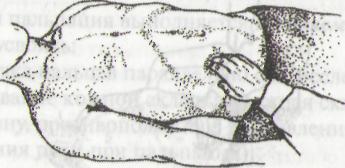
Установить пальцы пальпирующей руки в согнутом положении в правой подвздошной области на границе между наружной и средней третью линии, проведенной от пупка до правой передней верхней подвздошной ости.
Собрать кожную складку по направлению к пупку.
Погрузить пальпирующую руку в брюшную полость за несколько выдохов.
Скользить в направлении правой передней верхней подвздошной ости.
У здорового человека слепая кишка пальпируется в виде безболезненного цилиндра мягко-эластической консистенции, толщиной в два пальца (3-5 см), обладает умеренной подвижностью (2-3 см), слегка урчит при ощупывании.
Оценка результатов
Болезненность, громкое урчание, плотная консистенция — при воспалительном процессе;
«хрящевидная» плотность, неровная поверхность, малая подвижность —• при раке, туберкулезе;
увеличение диаметра, иногда неравномерная плотность — при сниженном тонусе стенок кишки, запорах;
уменьшение диаметра — при спазмах, вызванных воспалительным процессом.
ПАЛЬПАЦИЯ ВОСХОДЯЩЕЙ И НИСХОДЯЩЕЙ ОБОДОЧНОЙ КИШКИ (рис. 98) (бимануальная)

Рис. 98. Пальпация: нисходящей ободочной кишки
При пальпации восходящей ободочной кишки установить пальцы пальпирующей руки в правом фланке по краю прямой мышцы живота на 3-5 см выше проекции слепой кишки. Левая рука подводится под правый фланк.
Собрать кожную складку по направлению к пупку.
Погрузить пальпирующую руку в брюшную полость за несколько выдохов до соприкосновения с левой рукой.
Скользить пальцами в направлении фланка, перекатываясь через валик восходящей ободочной кишки.
При пальпации нисходящей ободочной кишки аналогичные этапы проводятся в области левого фланка, ориентируясь па сигмовидную кишку. Левая рука подводится под левый фланк со стороны спины.
У здорового человека восходящий и нисходящий отделы ободочной кишки пальпируются как безболезненный, гладкий, малоподвижный цилиндр, диаметром 2-3 или 5-6 см, плотный или мягкий (в зависимости от состояния — спастически сокращенное или расслабленное), иногда урчит под рукой.
Оценка результатов
Уплотнение, урчание, болезненность — при воспалительном процессе;
плотность, бугристость, малая подвижность — при опухолевых процессах.
ПАЛЬПАЦИЯ БОЛЬШОЙ КРИВИЗНЫ ЖЕЛУДКА
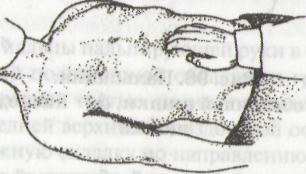
Рис. 99а. Пальпация большой кривизны желудка
Установить пальцы пальпирующей руки на 2—4 см выше пупка по средней линии.
Собрать кожную складку вверх по направлению к мечевидному отростку грудины.
Погрузить пальпирующие пальцы во время выдоха в брюшную полость.
Быстро скользить вниз по направлению к предполагаемой большой кривизне желудка (создается ощущение соскальзывания со ступеньки — дупликатуры стенок большой кривизны желудка).
ДРУГИЕ МЕТОДЫ ОПРЕДЕЛЕНИЯ БОЛЬШОЙ КРИВИЗНЫ ЖЕЛУДКА
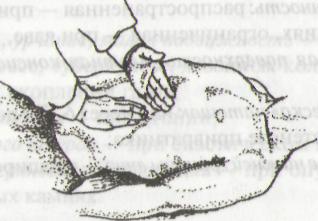
Установить левую руку ульнарным ребром ладони на подложечную область и надавить для оттеснения воздуха из верхнего отдела желудка в нижний.
Установить согнутые и разведенные пальцы правой руки под мечевидным отростком. Произвести короткие толчкообразные удары над областью желудка в направлении сверху вниз, не отрывая пальцы от передней брюшной стенки. При наличии в желудке жидкости появляется шум плеска.
Уровень, на котором шум плеска исчез, представляет границу большой кривизны желудка.
МЕТОД АУСКУЛЬТАТИВНОЙ АФФРИКЦИИ
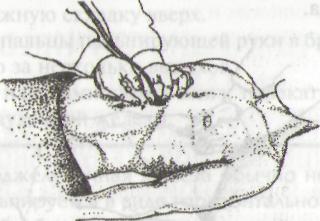
Установить воронку стетоскопа на область желудка под мечевидным отростком.
Производить царапающие движения пальцем ниже воронки стетоскопа, продвигаясь сверху вниз до исчезновения шороха.
.3. Исчезновение шороха укажет нижнюю границу желудка.
•NB! У здорового человека при пальпации желудок имеет гладкую поверхность, безболезненный, мягко-эластической консистенции, нередко урчит под рукой. Большая кривизна находится у мужчин на 3-4 см, у женщин на 1-2 см выше пупка, подвижность ее ограничена.
Оценка результатов
V
Болезненность: распространенная — при воспалительных заболеваниях, ограниченная — при язве, раке желудка;бугристая поверхность, плотная консистенция — при опухолях;
«шум плеска» натощак или через 6—1 ч после еды — при спазме или стенозе привратника;
смещение нижней границы вниз — расширение и опущение желудка.
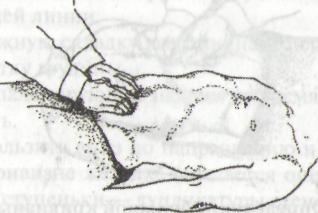
Рис. 100. Пальпация поперечно-ободочной кишки
Установить пальцы рук с обеих сторон кнаружи от прямых мышц живота на 3 см ниже уровня большой кривизны желудка.Собрать кожную складку вверх по направлению к реберным дугам.
Погрузить пальпирующие пальцы обеих рук в глубину брюшной полости за несколько выдохов.
Скользить пальцами рук вниз в противоположном направлении собиранию кожной складки.
У здорового человека при пальпации поперечно-ободочная кишка имеет форму цилиндра умеренной плотности. Толщина ее 2-2,5 см (в расслабленном состоянии 5-6 см). Она легко перемещается вверх-вниз, безболезненна, не урчит.
Оценка результатов
Болезненность, урчание, малая подвижность — при воспалительном процессе, туберкулезе, язвенном колите;
урчание — при скоплении газов;
мягкая консистенция — при атонии;
в виде «плотного шнура» — при спастическом колите;
бугристая поверхность, деформации — при опухолях, туберкулезе, каловых камнях.
ПАЛЬПАЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
(проводится натощак, через желудок)
Пальцы пальпирующей руки установить горизонтально, на 2—3 см выше большой кривизны желудка.
Собрать кожную складку вверх.
Погружать пальцы пальпирующей руки в брюшную полость постепенно за несколько выдохов.
Скользить пальцами сверху вниз, перекатываясь через валик поджелудочной железы.
NB!
В норме поджелудочная железа обычно не пальпируется. Иногда пальпируется в виде горизонтально расположенного мягкого, безболезненного, не урчащего, неподвижного цилиндра диаметром 1,5—2 см.
Оценка результатов
Увеличение, уплотнение, болезненность — при хроническом панкреатите;
увеличение, бугристая поверхность, болезненность, изменение формы живота — при опухолях, кистах.
АУСКУЛЬТАЦИЯ БРЮШНОЙ ПОЛОСТИ
ЦЕЛЬ Выслушивание перистальтики кишечника (урчание).
У здоровых людей обычно слышны перистальтические шумы (умеренное урчание).
ОЦЕНКА РЕЗУЛЬТАТОВ
Отсутствие звуков может быть признаком пареза кишечника при перитоните;
громкое урчание — при сужении кишечника, воспалительных процессах, поносах и др.;
шум трения брюшины — при перитоните.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Эндоскопические методы исследования (гастродуоденоскопия, колоноскопия, ректороманоскопия) позволяют визуально оценить состояние слизистой оболочки пищевода, желудка и кишечника.
Основными показаниями к эндоскопическому исследованию ЖКТ являются: подозрение на опухоль, выявление язв и контроль за их заживлением, уточнение диагноза в неясных случаях.
В процессе эндоскопического исследования можно производить: взятие материала для биопсии, остановку кровотечения, извлечение инородных тел, удаление полипов, локальное введение лекарственных средств, лазеротерапию и др.
Биопсия (микроскопическое исследование кусочков слизистой) значительно дополняет метод эндоскопии, позволяет судить о характере патологического процесса, что имеет особое значение прежде всего для диагностики опухолей.
Рентгенологические методы с контрастированием бариевой взвесью до сих пор относятся к важным методам исследования жкт.
При рентгеноскопии и рентгенографии желудка оцениваются состояние его слизистой (направление, прерывистость, толщина, высота складок), форма, величина, положение, характер контуров, ход опорожнения желудка и выявляются изменения, характерные для различных патологических состояний:
прерывание хода складок дает основание предполагать наличие опухоли;широкие, грубые, почти отсутствующие складки — признак атрофи-ческого гастрита с секреторной недостаточностью;
форма желудка в виде мешка бывает при снижении его тонуса, форма «песочных часов» — при Рубцовых перетяжках (форма желудка в норме в виде крючка, расположенного в верхней части брюшной полости, слева от средней линии);
Рис. 101. Язва малой кривизны желудка
симптом «ниши» (нишей называется выпячивание стенки желудка) является прямым признаком язвы, чаще всего локализуется на малой кривизне желудка (рис. 101);симптом «указующего перста» де Кервена (втяжение большой кривизны с противоположной от ниши стороны), конвергенция складок слизистой к нише — косвенные признаки язвы (рис. 1026, в);
дефект наполнения (участок желудка на контуре, не заполнный контрастом) характерен для рака желудка (рис. 102а);


а б в
Рис. 102. Схематическое изображение: a — рак тела желудка (большой дефект наполнения по малой кривизне); б — конвергенция складок слизистой к нише; в — ниша на малой кривизне и втяжение большой кривизны с противоположной стороны
расширение, деформация и смещение петли двенадцатиперстной кишки бывает при раке головки поджелудочной железы,панкреатите.
Рентгенологическое исследование тонкой кишки позволяет определить ее морфологические и функциональные особенности:
сокращение или увеличение времени поступления бариевой взвеси в слепую кишку (в норме через 2,5 ч после приема) свидетельствует о нарушении моторной функции тонкой кишки;
мелкие горизонтальные уровни над газовыми скоплениями бывают при гиперсекреторных нарушениях;
выпячивания по ходу кишечника — это дивертикулы.
Рентгенологическое исследование толстой кишки (ирригоскопия) выявляет сужения, спаечный процесс, состояние рельефа слизистой. При опухоли можно увидеть дефект наполнения. Обзорная рентгенография дает возможность обнаружить камни или обызвествления в поджелудочной железе в результате хронического панкреатита, признаки опухолей, кист.
Компьютерная томография поджелудочной железы — высоко-информативный метод, позволяющий выявить самые незначительные изменения в органе.
Ультразвуковые и радиоизотопные методы позволяют выявлять опухоли, кисты поджелудочной железы, признаки панкреатита.
Исследование желудочной секреции — составная часть комплексной диагностики функционального состояния слизистой оболочки желудка. Достаточно точную информацию можно получить при изучении желудочного сока, извлекаемого путем фракционного зондирования. Иногда применяют беззондовые методы исследования кислотообразующей и пепсинообразующей функций желудка (радиотелеметрия, «ацидотест», определение уропепсиногена в моче).
Общеклинический анализ кала (копроцитограмма) дает возможность оценить степень усвоения пищи, обнаружить нарушения желчеотделения, скрытое кровотечение, воспалительные изменения, присутствие паразитов и т. д.
Исследование ферментов поджелудочной железы (амилазы, липазы, трипсина) в дуоденальном содержимом, крови и моче позволяет оценить функцию поджелудочной железы, которая нарушается при различных ее заболеваниях.
КЛИНИЧЕСКИЕ СИНДРОМЫ ПРИ БОЛЕЗНЯХ ОРГАНОВ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
СИНДРОМ ПИЩЕВОДНОГО И ЖЕЛУДОЧНОГО КРОВОТЕЧЕНИЯ
Причины: эрозии, язвы пищевода, желудка, кишечника, опухоли ЖКТ, портальная гипертензия, геморрой и др.
Симптомы:
кровавая рвота (при пищеводном и желудочном кровотечении);
дегтеобразный стул (при кровотечении из пищевода и желудка);
признаки анемии (слабость, головокружение, мелькание мушек перед глазами, бледность, частый пульс, может падать АД, при анализе крови — анемия).
СИНДРОМ ЖЕЛУДОЧНОЙ И КИШЕЧНОЙ ДИСПЕПСИИ
Диспепсия — термин, обозначающий расстройство пищеварения, основной признак которого — наличие в кале недостаточно переваренных пищевых веществ.
ЖЕЛУДОЧНАЯ ДИСПЕПСИЯ
Причины; недостаток пепсина, соляной кислоты в желудочном соке, ускоренная эвакуация содержимого из желудка.
Симптомы: понижение аппетита, неприятный вкус во рту, ощущение тяжести, давления, распирания в эпигастральной области после приема пищи, отрыжка, тошнота, рвота, поносы.
КИШЕЧНАЯ ДИСПЕПСИЯ
Причины: нарушение переваривания в кишечнике преимущественно углеводов или белков, соответственно типу диспепсии.
Симптомы бродильной диспепсии:
метеоризм, урчание в животе, коликообразные боли, уменьшающиеся при отхождении газов без запаха, понос;
каловые массы светлые, жидкие, пенистые, содержащие непереваренные остатки фруктов и овощей.
♦ при микроскопии кала — амилорея.
Симптомы гнилостной диспепсии:
вздутие живота, понос, отхождение в небольшом количестве зловонных газов, каловые массы жидкие, темные, зловонные;
при микроскопии кала — креаторея.
СИНДРОМ ДИСКИНЕЗИИ ЖЕЛУДКА
ПОВЫШЕНИЕ ДВИГАТЕЛЬНОЙ ФУНКЦИИ ЖЕЛУДКА
Причины: органические заболевания желудка (гастрит, язва и др.).
Симптомы:
жалобы на схваткообразные боли в подложечной области, чувство давления в эпигастрии сразу после еды, быстрого насыщения пищей, отрыжка, рвота;
при осмотре может определяться видимая на глаз перистальтика в эпигастральной области.
ПОНИЖЕНИЕ ДВИГАТЕЛЬНОЙ ФУНКЦИИ ЖЕЛУДКА
Причины: у астеников, после операции на органах брюшной полости, при различных органических заболеваниях желудка.
Симптомы:
жалобы на ощущение распирания в эпигастральной области после еды, тошнота;
при пальпации — болезненность, шум плеска в эпигастрии.
