
- •Глава 11 Ортопедическое лечение адентии с использованием имплантатов.
- •Глава 12 Челюстно-лицевая ортопедия. 5. К. Kocryp ...... 444
- •Глава 2
- •Глава 3
- •Глава 4
- •Глава 5
- •Глава 6
- •Глава 7
- •Глава 8
- •Глава 9
- •Глава 10
- •Глава 1 1
- •Глава 12
- •Глава 1 3
- •Вадим Николаевич копейкин руководство по ортопедической стоматологии
Глава 8
ЗАБОЛЕВАНИЯ ПАРОДОНТА
Учение о заболеваниях тканей пародонта — пародонтоло-гия — как раздел клинической стоматологии находится в настоящее время в стадии интенсивного развития. Пародонтоло-гия изучает функцию, морфологию и физиологию тканей пародонта в норме и при различных патологических состояниях, а также отдельные болезни тканей пародонта — их клинические проявления, этиологию, патогенез, диагностику и лечение, вопросы профилактики заболеваний и проблемы реабилитации подсистемы.
Выделяют следующие основные группы заболеваний пародонта: 1) воспалительные и воспалительно-дистрофические— гингивиты, периодонтиты, пародонтиты (рис. 77, см. вклейку);
2) дистрофический процесс—пародонтоз (рис. 78, см. вклейку); 3) опухоли и опухолеподобные заболевания.
В структуре заболеваний пародонта преобладают воспалительные и воспалительно-дистрофические процессы, распространенность которых среди лиц старше 35 лет в разных странах составляет от 40 до 75%. В отдельных районах частота этих заболеваний достигает 80—100%. Следует учитывать, что в эту группу заболеваний входят и патологические процессы в паро-донте, развивающиеся после проведенного ортопедического лечения. Пародонтоз же — редкое заболевание и составляет 2—3% от всех заболеваний пародонта.
Систематизация заболеваний пародонта, данные о симптоматике и генезе каждой нозологической формы патологии пародонта позволили обосновать комплексный подход к обследованию и лечению больных, единую врачебную тактику и последовательность проведения лечебных мероприятий.
Решение вопросов диагностики (в частности ранней) и специфики лечения в каждом конкретном случае, разработка и реальное обоснование мер профилактики заболеваний пародонта опираются на данные об анатомо-физиологических особенностях подсистемы (строение зубочелюстных сегментов), физиологической функции зубочелюстной системы и связи ее с другими подсистемами и системами организма.
Пародонт — совокупность анатомических образований, связанных между собой генетически, морфологически и функционально: десна, костная ткань альвеолярного отростка или альвеолярной части нижней челюсти, ткани пародонта и самого зуба. Некоторые авторы включают в понятие пародонта и тело
челюсти, что дает им основание говорить о зубочелюстном сегменте (Л. В. Кузнецова, Л. Е. Кудрявцева, Л. А. Лякишева, С. С. Михайлов).
Различают четыре резцово-челюстных сегмента, два Клыковых, четыре пре-молярных и шесть молярных сегмента. К этим сегментам нельзя применить понятие «орган», так как они не являются самостоятельными анатомическими образованиями. Функционально-тканевый комплекс каждого сегмента с присущими ему индивидуальными особенностями входит составной частью в нижнюю или верхнюю челюсть, образуя зубочелюстную подсистему организма.
В настоящее время наибольшее распространение получил термин «паро-донт», но предпринимаются попытки заменить его термином «периодонт». Приведенное ниже краткое описание строения функционально-тканевого комплекса свидетельствует о несостоятельности этих попыток.
В пародонте различают маргинальную (краевую) и альвеолярную десну. Маргинальная (краевая) десна — зона слизистой оболочки, расположенной в пришеечной области зуба, границей которой в направлении к переходной складке является уровень гребня альвеолярного отростка. Клинически это определяется зоной расположения десневого желобка. Отдельно в этой зоне выделяют межзубной сосочек, так как здесь чаще всего развиваются воспалительные процессы.
Структурными элементами маргинальной десны, которую часто называют маргинальным пародонтом, являются: слизистая оболочка, в зоне соединения которой с зубом образуется важное анатомическое образование — зубодесневая щель; круговая циркулярная связка зуба; вершины стенок альвеол и межкорневых перегородок.
Зубодесневая щель расположена между эмалью зуба и слизистой оболочкой, в которой различают ротовой эпителий, эпителий борозды и соединительный эпителий (эпителий прикрепления). Ротовой эпителий—это многослойный плоский эпителий, эпителий борозды — переходный от многослойного к соединительному. Последние два вида эпителия в отличие от ротового не ороговевают. Соединительный эпителий состоит из нескольких слоев клеток, расположенных от дна десневой щели вдоль эмали до эмалево-дентинной границы, и обладает свойством быстро обновляться. Существует мнение, что связь между эпителием и эмалью физико-химической природы, а адгезия клеток осуществляется за счет макромолекул десневой жидкости. Эпителий борозды и соединительный эпителий обеспечивают защиту тканей пародонта от воздействия различных патогенных факторов. Нарушение связи соединительного эпителия с эмалью приводит к изменению защитных свойств, а в дальнейшем к образованию патологического кармана.
В десневой щели находится жидкость в количестве до 0,06 мг. Жидкость образуется вследствие проницаемости кровеносных сосудов в зоне эпителиального прикрепления. Она по составу близка к сыворотке крови и содержит различные по активности ферменты, белковые фракции, микроэлементы; реакция жидкости — нейтральная.
Альвеолярная десна расположена между десневым желобком и переходной складкой; в ней можно выделить неподвижный и пассивно-подвижный участки. По степени вовлечения в процесс альвеолярной десны судят о тяжести процесса.
Многослойный плоский эпителий десны состоит из базального и шиловидного (поверхностного) слоев. По данным Т. И. Лемецкой (1980), в 50% случаев эпителий ороговевает с появлением зернистого слоя (повышенное содержание кератогиалина), в 40% наблюдается паракератоз—уплощение клеток шиловидного слоя под влиянием механического воздействия. Мы расцениваем это как факт, доказывающий несостоятельность взглядов на слизистую оболочку как на ткань, не приспособленную к механическому давлению и трению.
Волокнистые структуры маргинального пародонта представлены коллагено-
279
выми, эластическими и аргирофильными волокнами, в комплексе составляющими «круговую связку зуба». Однако, по данным Feneis (1952), в маргинальном пародонте имеется четырнадцать волокнистых пучков, идущих в различных направлениях. Зубодесневые волокна соединяют ближайшие к зубу участки десны с шейкой зуба. Циркулярные волокна окружают зуб и распределяют силу жевательного давления на большой площади. Интердентальные волокна соединяют щечную и язычные части межзубных сосочков и тем самым предотвращают их отклонение при горизонтальных нагрузках на зуб. Зубоциркулярные волокна идут от круговой связки зуба к зубу и удерживают его при нагрузках, действующих под углом. Перекрещивающиеся межкруговые связки направлены от одной круговой связки к другой в межзубных промежутках и образуют вокруг зубов как бы восьмеркообразные сплетения. Эти волокна не только надежно фиксируют зубы, но и способствуют перераспределению давления при жевательных усилиях, действующих под углом. Эту же функцию выполняют межкруговые мезиодистальные, межзубные перекрещивающиеся и межзубные мезиодисталь-ные волокна.
Между компактной пластинкой стенки альвеолы и цементом корня располагается своеобразный тканевый комплекс, именуемый периодонтом. Ткань пе-риодонта можно отнести к разновидности оформленной соединительной ткани. Периодонт отличается от плотной соединительной ткани разнообразием клеточных элементов и состоит из волокнистых структур и прослоек рыхлой соединительной ткани, в которых проходят нервные волокна, кровеносные и лимфатические сосуды. Ткани периодонта расположены по окружности корня и заключены в так называемую периодонтальную щель, ширина периодонтальной щели колеблется в пределах от 0,15 до 0,35 мм; она различна не только у отдельных зубов, но и на протяжении корня на разных его поверхностях. Так, в норме у группы боковых зубов ширина периодонтальной щели составляет с вестибулярной стороны в пришеечной трети 0,32 мм, в средней трети длины корня 0,22 мм, в апикальной трети 0,31 мм, с оральной стороны — соответственно 0,54; 0,28 и 0,27 мм [Пономарева В. А., 1974]. Неравномерность ширины периодонтальной щели с различных сторон и на разных уровнях каждого зуба физиологически обоснована и способствует более равномерному распределению давления на альвеолярную часть тела челюсти, так как при нагрузках на зуб, направленных под углом, происходит наклонное смещение вокруг центра тяжести сечения зуба, который расположен на уровне трети длины корня от края альвеолы. Следовательно, при атрофических процессах в костной ткани альвеолы центр тяжести перемещается вдоль корня к верхушке, что приводит к увеличению длины плеча приложения силы (экстраальвеолярная часть зуба).
По данным Tripels, увеличение длины коллагеновых волокон площадью 1 мм2 и длиной 1 мм при нагрузке 1 кг составляет 0,01 мм, т. е. если принять среднюю длину волокна периодонта равной ширине периодонтальной щели, то удлинение при растяжении составит 0,0015—0,0035 мм. В то же время физиологическая подвижность зуба составляет в среднем от 15 до 90 мкм [Мартинек Б. А., 1966]. По данным Komiyama (1975), подвижность премоляров при давлении 2 кг в щечно-язычном направлении равна 32—113 мкм, а в щечном она в 1,3— 1,7 раза больше. Sponholz и соавт. (1976) указывают на меньшую подвижность депульпированных зубов. Следовательно, создается несоответствие между степенью удлинения волокон и степенью физиологической подвижности зуба.
При действии субпороговых физиологических сил жевательного давления, направленных под углом, зуб совершает трехмерное вращательно-поступатель-ное движение вокруг центра вращения, причем различные его участки перемещаются на различное расстояние с характерным и весьма малым по отношению к ширине периодонтальной щели пространственным смещением. Верхушка корня смещается по горизонтали в сторону, противоположную направлению силы,
280.
и опускается вниз. Вестибулярная и оральная поверхности корня на уровне края альвеолы смещаются по горизонтали в направлении действия силы с одновременным разнонаправленным смещением по вертикали: на стороне действия силы поднимаются вверх, а с противоположной стороны опускаются вниз. На уровне середины корня горизонтальное смещение направлено в сторону, противоположную направлению силы, а вертикальное смещение остается разнонаправленным;
на стороне действия силы — вверх, на противоположной — вниз (см. рис. 83). Пространственное смещение премоляра у коронковой части меньше, в пришееч-ной части и у верхушки корня — больше, в средней части — по горизонтали равны и несколько больше в вертикальной плоскости. Этим объясняется утолщение основных пучков коллагеновых волокон периодонта жевательных зубов.
Описанный характер смещения объясняется тем, что центр вращения расположен в верхнем отделе средней трети длины корня и сдвинут от длинной оси зуба в направлении действия силы. Его расположение, а также параметры смещения зуба зависят от соотношения длины коронки и корня, от угла приложенной силы и, наконец, от наклона самого зуба. Степень смещения поверхности корня определяется высоким модулем упругости при растяжении и сжатии, а также структурными особенностями волокон периодонта.
Связочный аппарат корневого периодонта составлен из множества объемных структурных единиц — основных пучков коллагеновых фибрилл. Каждый основной пучок отделен от других пучков, расположенных рядом, выше или ниже, сосудами, клеточными элементами и межклеточным веществом. В свою очередь каждый основной пучок состоит из расположенных на разных уровнях радиально и тангенциально (по ходу часовой стрелки и против хода часовой стрелки) ориентированных плотноупакованных волокнистых пучков. Эти плотные пучки соединены между собой от участка к участку фибриллярными анастомозами, имеющими различную направленность в вертикальной и горизонтальной плоскостях. Плотные пучки и анастомозы между ними состоят из тонких, как бы склеенных между собой коллагеновых волокон. Толщина этих пучков зависит от количества включенных в них волокон, и, как правило, они толще в группе моляров. Встречаются также тонкие анастомозы, а также коллагеновые фибриллы и тонкие волокна без определенной ориентации, которые, очевидно, можно расценить как новообразованные. Описанные анастомозы наблюдаются во всех группах зубов и располагаются в зонах наибольшего смещения корня, т. е. к пришеечной и приверхушечной областям.
Как плотные пучки, так и анастомозы не прерываются на всем протяжении. Мы считаем, что функциональным назначением волокон периодонта является демпфирование смещения корня зуба, амортизация давления на сосуды и передача этого давления на костную ткань. Несомненно натяжение и сдавление волокон периодонта воспринимаются и дифференцируются по степени воздействия как специфический раздражитель нервными рецепторами, расположенными в пучках коллагеновых волокон. Сигналы о максимальном растяжении волокон снимают дальнейшую нагрузку на зубы, предотвращая тем самым перегрузку тканей периодонта, в первую очередь сосудов, сохраняя в пределах функциональных и адаптивных возможностей состояние микроциркуляторной системы, а следовательно, и обменных процессов в тканях периодонта. О демпфирующем действии периодонтального связочного аппарата свидетельствует и функциональная ориентация коллагеновых фибрилл — трехмерное пространственное расположение плотных пучков и анастомозов, горизонтальное или наклонное положение основных волокнистых пучков. Такое расположение позволяет уменьшить смещение корня при воздействии на зуб разнонаправленных сил жевательного давления.
Длина основных пучков зависит от ширины периодонтальной щели и угла наклона коллагеновых волокон. Вычисления позволили установить, что наи-
меньшую длину имеют пучки в средней части, в месте сужения периодонтальной щели и наибольшую — у верхушки корня. Так, при ширине периодонтальной щели 0,32 мм длина горизонтально направленных волокон равна этому расстоянию, а при угле их наклона 30°— 0,428 мм, при ширине щели 0,22 мм и угле наклона волокон 45°—0,409 мм.
Таким образом, чем больше смещение зуба, тем длиннее волокно; следовательно, при описанных выше смещениях под действием сил, направленных под углом, степень натяжения волокон на разных уровнях периодонта оказывается равномерной, что в свою очередь обеспечивает во время акта жевания равномерное распределение давления на костную ткань на всем протяжении стенки зубной лунки. Исключение составляют горизонтально расположенные волокна у края альвеолы на стороне растяжения. Эти участки периодонта мы считаем зоной наиболее выраженной физиологической деформации.
При действии силы, направленной вдоль длинной оси зуба, корень равномерно смещается в глубь альвеолы. При этом все волокна, расположенные наклонно в вертикальной плоскости, подвергаются растяжению, причем больше всего растягиваются наиболее короткие, находящиеся в зоне сужения периодонтальной щели.
Анастомозы, с нашей точки зрения, следует отнести к резервным волокнам, подключающимся к демпфированию смещения при повышении сил жевательного давления. Ротационные смещения вокруг длинной оси усиливают натяжение волокон. Для ориентации волокон характерно образование ромбовидных пространств в плотных пучках при подходе их к цементу корня. Мы считаем, что немалую роль в уменьшении пространственного смещения зуба играют волокна, расположенные в зонах сдавления, так как они обладают высокой прочностью не только на растяжение, но и на сжатие.
Реакция волокон периодонта в зонах растяжения состоит из двух фаз:
первая фаза — выпрямление волокон и сближение сторон ромбовидных сплетений, вторая — растяжение волокон и деформация костной стенки альвеолы. Первая фаза обусловливает физиологическую подвижность зуба при незначительных силах давления, вторая — соответствует функциональной физиологической подвижности, возникающей в процессе жевательной нагрузки.
Двухфазность смещения зуба под действием нагрузки обусловлена не только структурными особенностями волокон, но и наличием во внутренней компактной пластинке сообщающихся питающих отверстий, по которым в зонах сдавления перемещается интерстициальная жидкость. Двухфазное смещение позволяет предотвратить гидродинамический удар и плавно изменять трансмуральное давление в периодонте. Однако измененное трансмуральное давление в зонах сдавления все же приводит к принудительному, определяемому структурными особенностями периодонта изменению формы терминальных ар-териол, капилляров и венул в результате уменьшения ширины периодонтальной щели с частичным или полным их пережатием в зависимости от диаметра.
Уменьшение кровенаполнения периодонта должно возникать одновременно со смещением зуба и несколько увеличиваться в последующем вследствие перераспределения межтканевой жидкости сдавленной зоны периодонта в область пониженного давления. Разрыв во времени можно объяснить тем, что перемещение жидкости вне сосуда идет медленнее, чем изменение скорости кровотока в сосудах под влиянием их сдавления. В зонах растяжения скорость кровотока уменьшается.
В условиях функционирования тканей пародонта, особенно периодонта, изменение тканевого давления является одним из наиболее вариабельных в сторону как увеличения, так и уменьшения параметров, цикличность смены которых находится в прямой зависимости от силы и направления жевательного давления. Однако если эти силы действуют в одном направлении, то складыва-
ется ситуация, когда нагрузка падает лишь на определенные группы волокон и происходит деформация отдельных участков пародонта, что может вызывать развитие «рабочей гиперемии», которая в дальнейшем может привести к развитию воспалительного процесса.
В пародонте имеется большое количество сосудов и нервов. Кровоснабжение пародонта обеспечивают зубные и интерсептальные (внутриперегородоч-ные) артерии. Различают три снабжающие области сосудистой сети — апикальную, альвеолярную и десневую. А. Б. Изачек (1914) отмечал, что в периодонте имеется до семи продольных сосудов, анастомозирующих между собой и с сосудами, проходящими в костной стенке альвеолы. Описаны анастомозы между этими сосудами и сосудами десны [Уваров В. М., 1934]. Schweitzer (1907) описал сосудистые клубочки, располагающиеся вокруг большинства связок.
А. И. Рыбаков и В. С. Иванов (1973) указывают на то, что в обширной сети мельчайших капилляров определяются нефункционирующие сосуды в спавшемся состоянии, которые мало подвержены патологическим изменениям. Наличие функционирующих и нефункционирующих сосудов, а также артериовенозных анастомозов обеспечивает регулируемое кровоснабжение тканей как в состоянии покоя, так и при функциональных нагрузках в процессе приема пищи.
Для кровообращения пародонта характерно большое количество анастомозов между сосудами периодонта, костной ткани, надкостницы и десны. Имеются анастомозы между проникающими через кость сосудами и гаверсовыми каналами (каналы остеона), межальвеолярными артериями и перечисленными выше сосудами. Большое количество анастомозов, особенно в маргинальной и апикальной зонах, приводит к распространению воспалительного процесса на все тканевые образования независимо от первичного очага.
В пародонте имеется также обширная сеть лимфатических сосудов. Наличие большого количества разветвленных нервных окончаний обеспечивает нервно-рецепторную регуляцию многих функций тканей пародонта.
гингивиты
Гингивит — воспаление слизистой оболочки десны. Как и любое воспаление, гингивиты можно рассматривать как защитно-приспособительную реакцию целостного организма на действие патогенного раздражителя, проявляющуюся в месте повреждения ткани изменением кровообращения, повышением сосудистой проницаемости, отеком, дистрофией или пролиферацией клеток.
В соответствие с классификацией болезней пародонта, рекомендованной XVI пленумом правления Всесоюзного научного общества стоматологов, в груп-пу-гингивитов включены следующие формы заболеваний маргинального пародонта: серозный (катаральный), гипертрофический (пролиферативный), некротический гингивит. Из перечисленных форм наибольшее распространение имеет серозный гингивит. В клинике ортопедической стоматологии встречается разновидность гингивита — папиллит — воспаление десневого межзубного сосочка.
Одной из причин развития серозного (катарального) гипертрофического гингивита являются аномалии развития зубочелюстной системы, а также врачебные вмешательства, в том числе выполняемые после ортопедического лечения.
Клиника. Заболевание проявляется воспалением десневого края различной степени выраженности и разного характера. Процесс носит локализованный характер. В части случаев заболевание начинается остро, и в этом случае больные отмечают появление зуда в деснах, болей во время приема пищи, кровоточивости десен, особенно при чистке зубов. Кровоточивость десен — характерный симптом гингивита.
283
При хроническом гингивите, который начинается незаметно для больного, симптомы непостоянны и сводятся к периодически возникающей или усиливающейся кровоточивости десен и зуду. Эти субъективные ощущения характерны и для гипертрофического гингивита, который развивается на основе серозного воспаления. К симптомам серозного гингивита присоединяют ощущение припухлости, изменения формы десны, иногда возникает спонтанное кровотечение из десен, даже по ночам. Часто процесс протекает бессимптомно.
Острый папиллит сопровождается резкими, подчас приступообразными болями, иногда иррадиирующими в соседние зубы. Боли носят пульпитный характер, но уменьшаются при полосканиях теплыми растворами или беспричинно исчезают.
В случаях острого процесса при осмотре определяются резкая гиперемия десневого края, включая и межзубной сосочек и отек этих участков. Вследствие воспалительной инфильтрации поверхность десен гладкая, натянута и похожа на апельсиновую корку. Отек маргинального края имитирует образование патологического кармана, особенно в области межзубного сосочка. Пальпация, легкое прикосновение зондо-м вызывают кровоточивость. Выявляют наличие мягкого налета в пришеечной части зуба и зубного камня. Цвет воспаленной зоны десны ярко-красный, определяется четкая граница между нею и непораженными участками.
При хроническом гингивите усиливаются явления венозного застоя, что обусловливает темно-красный или синюшный цвет пораженной зоны. При зондировании патологических карманов не обнаруживают.
На рентгенограммах при остром гингивите рисунок костной ткани не изменен. При длительном течении хронического серозного и гипертрофического гингивита можно установить резорбцию замыкательной пластинки межзубных перегородок.
Смазывание десны раствором Люголя позволяет уточнить распространенность и частично степень выраженности воспалительного процесса, так как препараты йода хорошо фиксируются гликогеном, содержание которого в десне увеличивается по мере нарастания воспалительных явлений.
При наличии в полости рта зубных протезов сохраняется общая симптоматика, но отмечаются некоторые особенности, которые во многом зависят от качества протеза. При пользовании несъемными протезами проявления гингивита в области опорных зубов и тела протеза более выражены, особенно если протезы изготовлены некачественно. В этих случаях очаги поражения при гинги-витах имеют локализованный характер и совпадают с местоположением протеза. Развитию гингивита после протезирования способствует и недостаточно тщательный гигиенический уход за несъемными протезами. Если больной пользуется бюгельными или пластиночными съемными протезами, то плохой уход за ними может привести к развитию гингивита и стоматита. В этих случаях проявления гингивита более выражены в зонах травматического воздействия протеза.
В зависимости от локализации воспаления в десне различают: 1) легкий гингивит — воспаление захватывает лишь часть десневого сосочка или маргинальный край; 2) гингивит средней тяжести — воспаление распространяется на часть альвеолярной десны; 3) тяжелый гингивит — поражается вся альвеолярная десна. По распространенности выделяют: 1) очаговый гингивит— поражена десна у одного зуба или группы зубов; 2) диффузный — у всех зубов одной или обеих челюстей.
Этиология и патогенез. Большую роль в возникновении заболевания играет постоянное раздражение слизистой оболочки десны продуктами обмена (токсины) микробной бляшки (мягкого зубного налета). Плохое гигиеническое состояние полости рта, особенно при наличии зубных протезов, считаются одним из основных этиологических факторов. К местным причинам относят под- и над-
284"
десневой зубной камень, край искусственной коронки (широкий или длинный), нависающие края пломб, вкладок, отсутствие аппроксимальных межзубных контактов, аномалии прикуса, положения и формы зубов.
Отсутствие аппроксимальных контактов обусловливает постоянное травми-рование межзубного сосочка и как следствие — развитие воспалительного процесса. Механическая травма десневого края возникает и в отсутствие анатомического экватора коронки зуба из-за аномалии его развития (шиловидные зубы) или положения. Скученность зубов, как правило, сопровождается гинги-витом. Наклон зуба приводит к тому, что на стороне, противоположной наклону, экватор (клинический) смещается к десневому краю или полностью исчезает. С учетом функционального назначения экватора — отведение пищевого комка от десневого края — понятно, почему изменение наклона коронковой части зуба обусловливает развитие гингивита. Гингивиты возникают и в случаях плохого моделирования искусственных коронок, на которых не воссозданы экватор и контактный пункт (рис. 79, см. вклейку).
Применение паяных коронок может явиться источником травмы в случаях ущемления десневого сосочка припоем. При пользовании мостовидными протезами, в которых фасетка облицована пластмассой и плотно подведена к десневому краю или искусственная коронка изготовлена из пластмассы и край ее введен в зубную бороздку, гингивит может возникнуть по истечении некоторого времени, за которое пластмасса набухает и, следовательно, увеличивается в объеме. При глубоком прикусе режущие края резцов, а иногда и бугры клыков травмируют десневой край, обусловливая развитие гингивита.
Гингивит, развившийся при пользовании съемным протезом, характеризуется серозным' или гипертрофическим воспалением. Серозное воспаление различной степени тяжести возникает в случаях неточного воспроизведения рельефа слизистой оболочки альвеолярного отростка на базисе съемного протеза. Это может произойти в следующих случаях: 1) при использовании малопластичного слепочного материала, который отдавливает (сдавливает) ткани маргинального пародонта; 2) при получении слепка в случае наличия у пациента гингивита; 3) при искажении рельефа контуров слизистой оболочки на базисе протеза при его припасовке — чрезмерное стачивание базиса по границам прилегания как к слизистой оболочке, так и к твердым тканям зубов. В первом случае между базисом и слизистой оболочкой образуется пространство, которое за счет раздражения и своеобразной «подсасывающей» силы приводит к гипертрофии слизистой. Во втором случае, когда край базиса протеза не опирается на твердые ткани зуба и между ними образуется промежуток, последний также «подсасывает» слизистую оболочку протезного ложа, в результате чего развивается гипертрофический гингивит; 4) при повреждении рельефа слизистой оболочки в области десневого края в процессе изготовления и применения гипсовой модели.
Отмечено частичное развитие локализованной формы гингивита при при-шеечном кариесе, клиновидном дефекте, кариесе зубов под искусственной коронкой или ее расцементировке. Гингивиты часто сопутствуют заболеваниям желудочно-кишечного тракта и кроветворной системы, возникают и при интоксикации солями свинца, висмута, ртути.
Диагностика и дифференциальная диагностика. Диагноз устанавливают на основании клинической картины, степени выраженности, характера и распространенности процесса. Внезапное появление симптомов, генерализованный характер воспаления и установление из анамнеза простудных и инфекционных заболеваний в ближайший предшествующий обращению к врачу период свидетельствуют о наличии острого серозного гингивита. Указание же больного на ранее возникавшую кровоточивость, особенно в межзубных сосочках и маргинальной десне, позволяет говорить об обострении хронического гингивита.
lw)
Острое начало на 2—3-й день после фиксации коронки, мостовидного протеза, наложения пломбы при локализации процесса в области опорных зубов выявляет причину заболевания. Если при этом процесс захватывает и область зубов, не подвергшихся ортопедическим вмешательствам, дифференцировать травматический гингивит от острого гингивита другой этиологии, являющегося самостоятельной нозологической формой, трудно. Нельзя исключать совпадения фиксации протеза с развитием гингивита различной этиологии. Следует также помнить, что фиксация в полости рта как несъемных, так и съемных протезов у больных с хроническим гингивитом, как правило, приводит к обострению этого заболевания.
Затруднения нередко возникают при решении вопроса, является ли хронический гингивит у данного больного самостоятельной нозологической формой или одним из симптомов других заболеваний, в частности пародонта, язвенной болезни желудка, гастрита, диабета. Отек десны при тяжелой форме гингивита может имитировать периодонтальный карман, поэтому, для того чтобы дифференцировать гингивит от пародонтита, необходимо провести рентгенологическое исследование. При гингивите изменений в костной ткани не выявляют. В тяжелых случаях при возникновении предположения о наличии общесоматических заболеваний необходимо сделать запрос в районную поликлинику.
•Установление диагноза и этиологического фактора при очаговой форме гингивита, развившегося вследствие отсутствия аппроксимальных контактов, аномалийного положения зуба и скученности зубов, не вызывает затруднений. Наличие зубного камня свидетельствует о хроническом процессе.
При очаговом гингивите и наличии искусственных коронок необходимо установить возможные причины, обусловившие развитие заболевания. При осмотре в первую очередь определяют, правильно ли воссоздана анатомическая форма, особенно наличие и выраженность экватора. Затем с помощью зонда устанавливают точность прилегания края коронки к шейке зуба, глубину его погружения, наличие пришеечных кариозных полостей.
При удлиненном крае коронки определяются валикообразное уплотнение десневого края и ложный десневой карман. Попытка достичь зондом края коронки без результата и вызывает резкую болезненность. Опрос больного позволяет установить, что при припасовке коронки (коронок) ощущалась болезненность, которая отмечалась и при фиксации протеза на цемент. При широкой коронке десневой край разрыхлен, с помощью зонда обнаруживают край коронки. При переводе зонда из вертикального положения в горизонтальное и продвижении его к зубу определяется расстояние, большее, чем толщина коронки. Если коронка широкая, но не длинная, то болевые ощущения при припасовке не отмечаются, явления воспаления после фиксации коронок возникают по истечении нескольких дней или даже недель.
При наличии пришеечного кариеса зуба под коронкой отечный десневой край можно отвести от коронки и увидеть ее край. При продвижении зонда и его перемещении можно определить величину полости.
Лечение. Лечение гингивитов травматического происхождения должно быть комплексным. Ввиду разнообразия причин заболевания требуется строгая индивидуализация врачебной тактики. При неправильном положении зуба и скученности зубов вследствие аномалийного развития челюсти в зависимости от возраста применяют ортодонтические методы лечения или различные виды искусственных коронок. Ортодонтические методы, предназначенные для исправления положения отдельных зубов и устранения не резко выраженной скученности зубов, эффективны в возрасте до 30 лет, их применяют в тех случаях, когда перемещение зубов не требует значительной перестройки зубных дуг и окклю-зионных соотношений по всему зубному ряду. Одновременно с ортодонтиче-скими мероприятиями проводят медикаментозное лечение гингивита. В случае
286 -
отсутствия места в зубном ряду для перемещаемого зуба и у лиц старше 30 лет показано применение ортопедических аппаратов. Перед их изготовлением необходимо провести медикаментозное лечение до полной ликвидации всех воспалительных явлений. В противном случае искусственная коронка после ее фиксации будет коротка, так как исчезнет отек тканей.
При наклоне зубов и повороте их вокруг оси весьма эффективным средством является искусственная коронка, с помощью которой мбжно восстановить не только эстетическую норму, но и правильное положение зуба в зубном ряду. При наклоненном зубе следует изменить методику препарирования: со стороны наклона снимают больше здоровых тканей, с тем чтобы не расширять окклюзион-ную поверхность.
При небном положении зубов Н. Ф. Копейкин рекомендовал применять цельнолитую конструкцию, состоящую из опорной коронки на смещенный зуб и вестибулярно выдвинутой фасеточной части.
При гингивите или папиллите, возникшем вследствие травмы межзубного сосочка, показано применение литой вкладки или коронки с точным восстановлением межзубных контактов. При травматическом гингивите, причиной которого послужила неправильно изготовленная коронка, в первую очередь необходимо снять эту коронку или группу коронок, что позволит устранить причину заболевания и приступить к проведению эффективной медикаментозной терапии. Перед повторным протезированием следует тщательно оценить качество проведенного ранее препарирования и в случае необходимости внести соответствующие коррективы.
Наличие кариозного процесса в пришеечной области обусловливает изменения тактики комплексного лечения в зависимости от протяженности полости. При распространении полости на одной или двух поверхностях зуба, проникновении процесса под десневой край показано применение металлической вкладки или пломбирование полости амальгамой (применение пластмасс и даже композитных материалов противопоказано). В случаях гипертрофического гингивита предварительно производят иссечение участка десны или его электрокоагуляцию. Полость в зубе обязательно должна быть закрыта. К изготовлению вкладки и коронки приступают также после полной ликвидации воспалительных явлений. С целью точного определения рельефа и уровня погружения края коронки показано применение двухслойного слепка.
При развитии циркулярного кариеса и некроза твердых тканей вследствие расцементировки коронок показано депульпирование зубов независимо от субъективных ощущений и показаний электроодонтодиагностики. После этого проводят иссечение коронковой части, а затем изготавливают культю со штифтом и искусственную коронку (культовая коронка по Копейкину).
При упорном течении гингивита, не поддающегося медикаментозной терапии, особенно в случаях неправильного положения зуба или наличия пришееч-ного кариеса, применяют временные коронки. Край коронки в этих случаях целесообразно доводить до уровня десневого края. После излечения гингивита временную коронку заменяют постоянной конструкцией.
Травматический гингивит, развившийся в области передних зубов, при глубоком прикусе лечат методом сошлифовывания резцов, а иногда и клыков на нижней челюсти. В тяжелых случаях допустимо депульпирование этих зубов с последующим сошлифовыванием (укорочением) коронковой части зуба, которое необходимо проводить таким образом, чтобы сохранить окклюзионные контакты в группе передних зубов.
Профилактика. К профилактическим мероприятиям, предупреждающим развитие гингивита травматического генеза, следует отнести: 1) своевременное, в детском возрасте, лечение аномалий положения зубов и развитие челюстей;
2) создание контактных пунктов при пломбировании кариозных полостей на
287
этих поверхностях зуба, предпочтение следует отдавать вкладкам; 3) применение литых вкладок, реже — композитных материалов при лечении пришеечного кариеса (пломбы из пластмассы противопоказаны); 4) оценка качества препарирования зубов при применении искусственных коронок: форма и диаметры культи зуба должны точно совпадать с сечением клинической шейки зуба, и строгий контроль за их качеством — восстановление анатомической формы зуба (особенно качество воссозданного экватора и контактно пультов), длины и ширины пришеечной части коронки. В зубную бороздку можно вводить только металлический каркас коронки, облицовочный же материал доводят до десне-вого края без навесов над ним. В перспективе с целью профилактики гингивита следует отказаться от применения коронок из акриловой пластмассы, штампованных коронок, в том числе коронок с облицовкой по Белкину.
В профилактике повторных заболеваний маргинального пародонта после проведенного, естественно, качественного ортопедического лечения важное значение придают гигиене полости рта.
С целью предотвращения развития гингивита слепки для изготовления съемных протезов можно получать только после полного устранения воспаления в маргинальном пародонте. Не менее важным профилактическим мероприятием является применение бюгельных протезов вместо пластиночных, естественно, в соответствии с медицинскими показаниями. Если же показаны пластиночные протезы, то необходимо точно соблюдать границы протеза, степень и уровень прилегания его к твердым тканям; введение в конструкцию опорно-удерживаю-щих кламмеров также является мерой профилактики гингивита.
ПАРОДОНТИТЫ
Пародонтиты — собирательное название отдельных нозологических форм заболеваний зубочелюстной системы, характеризующихся развитием хронического или острого воспалительного процесса и деструкцией тканей пародонта, а также атрофией ' костной ткани альвеолярного отростка челюстей.
Клиника. Клинические проявления пародонтитов немногочисленны, несмотря на разнообразие причин данных заболеваний. Знание этих причин и конкретизация взаимосвязи их с клиникой, безусловно, важны, так как одним из основных методов лечения заболеваний развившейся стадии является ортопедический.
В патологический процесс вовлекаются все ткани пародонта одного, группы или всех зубов: десна, круговая связка зуба, ткани периодонта, костная ткань (компактное и губчатое вещество), сосудистая система этих образований и пульпы зуба. В большинстве случаев болезнь имеет хроническое течение, склонность к постепенному или быстрому прогрессированию, не претерпевает обратного развития, а лишь может быть стабилизирована благодаря значительным усилиям врачей-стоматологов всех профилей и применению комплекса лечебных мероприятий и средств.
При пародонтитах в тканях пародонта развиваются характерные изменения: 1) гингивит; 2) исчезновение десневой борозды, нарушение связи эпителиального прикрепления с кутикулярным слоем эмали, которое играет важную роль в биологической защите околозубных тканей, частичное или полное исчезновение круговой связки зуба; 3) наличие зубного камня и мягкого налета;
' Атрофия — уменьшение массы и объема органа или ткани, сопровождающееся ослаблением или прекращением их функции. В основе атрофии лежат расстройства питания тканей. Атрофия кости развивается вследствие нарушения физиологических соотношений между процессами новообразования и рассасывания и характеризуется истончением и исчезновением костных структур.
28- •
4) кровоточивость десен; 5) образование периодонтальных карманов и гибель части периодонтальных волокон; 6) гноетечение или выделение серозной жидкости из периодонтальных карманов; 7) визуально определяемая ретракция десневого края; 8) патологическая подвижность зубов; 9) прогрессирующая резорбция ' костной ткани стенок альвеол; 10) изменение окклюзионной поверхности в результате смещения зубов — повороты и наклоны зубов и образование вследствие этого трем, диастем; 11) образование преждевременных контактов на окклюзионной поверхности некоторых зубов в центральной, боковых правых, левых и передних окклюзиях вследствие смещения некоторых зубов;
12) абсцедирование при обострении. Ретракцию десневого края удается обнаружить не во всех случаях, так как воспалительный процесс в пародонте сопровождается отеком ткани и воспалительной инфильтрацией, разрастанием грануляций, гипертрофией.
Характер и степень выраженности нарушений определяются: 1) этиологическими факторами (их сочетанием); 2) длительностью заболевания; 3) состоянием зубных рядов (вид прикуса, наличие дефектов, патологической сти-раемости и других заболеваний); 4) гигиеническим состоянием полости рта;
5) компенсаторными возможностями организма и зубочелюстной системы.
В зависимости от течения различают острый и хронический пародонтит, хронический пародонтит в стадии обострения или стадии ремиссии, по проявлению — легкий, средней тяжести и тяжелый пародонтит, по локализации процесса — очаговый и диффузный. Критериями оценки тяжести заболевания являются степень выраженности и распространенность воспалительного процесса, глубина периодонтального кармана, степень резорбции костной ткани стенок альвеол, степень подвижности зубов и их смещения.
Острый очаговый пародонтит по клиническим проявлениям весьма схож с периодонтитом. Заболевание начинается с появления самопроизвольных не очень интенсивных болей, болей при жевании, кровоточивости десны, подвижности зуба или группы зубов. Как правило, заболеванию предшествуют гинги-виты различной этиологии или врачебное вмешательство: пломбирование зубов, фиксация протезов, ортодонтическое лечение. Осмотр подтверждает наличие воспаления десны, кровоточивость, выделения гноя или серозной жидкости из карманов, которые образуются в основном из-за отека тканей. На рентгенограмме: незначительное расширение периодонтальной щели, вокруг корня возможен диффузный очаг затемнения без нарушения контуров и структуры компактного и губчатого вещества, за исключением частичного исчезновения замыкательной пластинки (твердой оболочки) на некоторых участках или по всему периметру.
В анамнезе у лиц, страдающих хроническим пародонтитом, кровоточивость и зуд десен, запах изо рта. Они неоднократно обращались к стоматологу по поводу воспаления десен, и им проводили лечебные процедуры, которые давали эффект. Однако со временем (различным у разных больных) воспаление возникало вновь, иногда более интенсивное. Часть зубов была удалена вследствие их большой подвижности. Часто анамнестические данные позволяют установить, что больной не обращался за советом и помощью к ортопеду-стоматологу, совета обратиться к ортопеду он не получал от своего участкового врача-стоматолога (терапевта).
Некоторые больные связывают развитие заболевания с ортопедическим вмешательством, указывая, что после протезирования возникают затруднения
' Резорбция кости — рассасывание вещества измененной костной ткани и воспалительного экссудата метаболитов путем всасывания веществ в кровеносные или лимфатические сосуды. Различают лакунарную и пазушную (гладкую) резорбцию.
11 Руков. по ортоп. стом. 289
при жевании, чувство дискомфорта и невозможность привыкнуть к протезам в течение длительного периода.
Устанавливаемая при клиническом осмотре гиперемия десны (начиная от маргинального края до тотального воспаления всей десны, включая и переходную складку) является одним из основных симптомов пародонтита. Воспаление наблюдается или у части зубов, или по всему зубному ряду верхней и нижней челюстей. При пародонтите легкой степени к явлениям гиперемии присоединяется цианоз межзубных сосочков и маргинальной части, при пародонтите средней тяжести цианоз захватывает часть альвеолярной десны, в тяжелой стадии распространяется на всю альвеолярную десну. Распространенность и степень выраженности воспаления определяют с помощью пробы Шиллера — Писарева. При осмотре десны иногда определяют у того или иного зуба свищевые ходы с гнойным отделяемым или зарубцевавшиеся свищевые ходы в виде белесоватых пятен округлой формы.
Выраженность воспалительного процесса при хроническом пародонтите может быть различной у разных зубов. Усиливают воспаление следующие факторы, которые в ряде случаев являются этиологическими моментами в развитии заболевания: отсутствие межзубных контактов, аномалийное положение или форма зубов, некачественно изготовленные протезы, отсутствие части зубов.
Степени выраженности воспаления соответствует степень патологической подвижности зубов. Ее оценивают по направлению и величине отклонения. При обследовании может быть установлена подвижность зуба в оральную, вестибулярную, медиальную и дистальную стороны, а также в вертикальном направлении. Величина отклонения может быть измерена в миллиметрах и определена в этом случае с помощью приборов различной конструкции. В повседневной практике подвижность определяют по направлению: I степень — подвижность в горизонтальной плоскости в одном направлении, II — смещение в двух направлениях, III — во всех четырех направлениях, IV — смещение в горизонтальной и вертикальной плоскостях.
Степень подвижности необходимо определять как до лечения, так и в процессе его проведения, обязательно сопоставляя степень подвижности в момент обследования и после ликвидации воспалительных явлений, так как сохранившаяся подвижность в комплексе с другими показателями является основой при выборе конструкции шинирующего лечебного аппарата.
Осматривая зубные ряды и определяя степень патологической подвижности, одновременно оценивают положение каждого зуба в зубной дуге. При пародонтитах возможны смещение зубов в вестибулярную, оральную стороны, в вертикальном направлении, повороты вокруг вертикальной оси. Как правило, это приводит к появлению промежутков между зубами, наложению одного зуба на другой.
При смещении группы передних зубов вперед изменяются положения губ и соотношение уровня режущих краев с краем красной каймы. Такое смещение зубов относят к осложнениям пародонтитов и называют вторичной деформацией зубных рядов. В связи с этим необходимо дифференцировать ее от деформаций зубных дуг, обусловленных аномалийным развитием челюстей, в частности необходимо выяснить происхождение диастем и трем.
Важнейшим клиническим признаком пародонтита является периодонталь-ный ' карман различной глубины. Появление его обусловлено в первую очередь гибелью или частичным распадом связочного аппарата десны и периодонта. Углубление кармана происходит по мере усиления патологических процессов
' В литературе принято называть его патологическим десневым, зубодесневым, костным карманом. С нашей точки зрения, эти термины несколько неточны, так как топографически указанный карман образуется не в десне или костной ткани, а в периодонте.
290
Более 3/4 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
30,5 |
3/4-0,76% |
0,5 |
0,75 |
0,75 |
0,45 |
0/45 |
0,4 |
0,25 |
0,3 |
0.3 |
0,25 |
0,4 |
0,46 |
0,45 |
0,75 |
0,75 |
Of |
|
1/2-0,5% |
1,0 |
1,5 |
1,5 |
0,9 |
0,9 |
0,75 |
0,5 |
0,6 |
0,6 |
0,5 |
0,75 |
0,9 |
0,9 |
1,5 |
1,5 |
1,0 |
|
1/4-0,25% |
1,5 |
2,25 |
2,25 |
1,3 |
1,3 |
1,1 |
0,75 |
0,9 |
0,9 |
0,75 |
1,1 |
1,3 |
1.3 |
2,25 |
2,25 |
1,6 |
|
N |
2,0} |
3.0) |
3.0 |
1..75. |
1.75 |
1.5 |
1.0 |
1.25 |
1,25 |
1,0 |
1.5 |
1.75 |
1.75 |
3.0 |
3.0 |
2.0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
8 |
7 |
6 |
5 |
4 |
3 |
2 |
1 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
в |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
N |
2.0 |
3,0 |
3,0 |
1,75 |
1,75 |
1.5 |
1.0 |
1.0 |
1.0 |
1.0 |
175 |
1,75 |
1,75 |
3,0 |
(з.о) |
(20) |
30,0 |
1/4-0,25% |
1,5 |
2,25 |
2,26 |
1,3 |
1.3 |
1,1 |
0,75 |
0,75 |
0,75 |
0,75 |
1,1 |
13 |
1,3 |
2,25 |
2,26 |
1,6 |
|
1/2-0,5% |
1,0 |
1,5 |
^ |
^ |
0,9 |
0,75 |
0,5 |
0,5 |
Oft |
Of |
0,75 |
0,9 |
0,9 |
1,5 |
1,5 |
1,0 |
|
3/4-0,75% |
0,5 |
0,75 |
0,25 |
0,45 |
0,45 |
0,4 |
0,25 |
0,25 |
0,25 |
0,25 |
0,4 |
0,45 |
0,45 |
0,75 |
0,75 |
0,5 |
|
Более 3/4 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
O |
0 |
0 |
Рис. 80. Одонтопародонтограмма по Курляндскому.
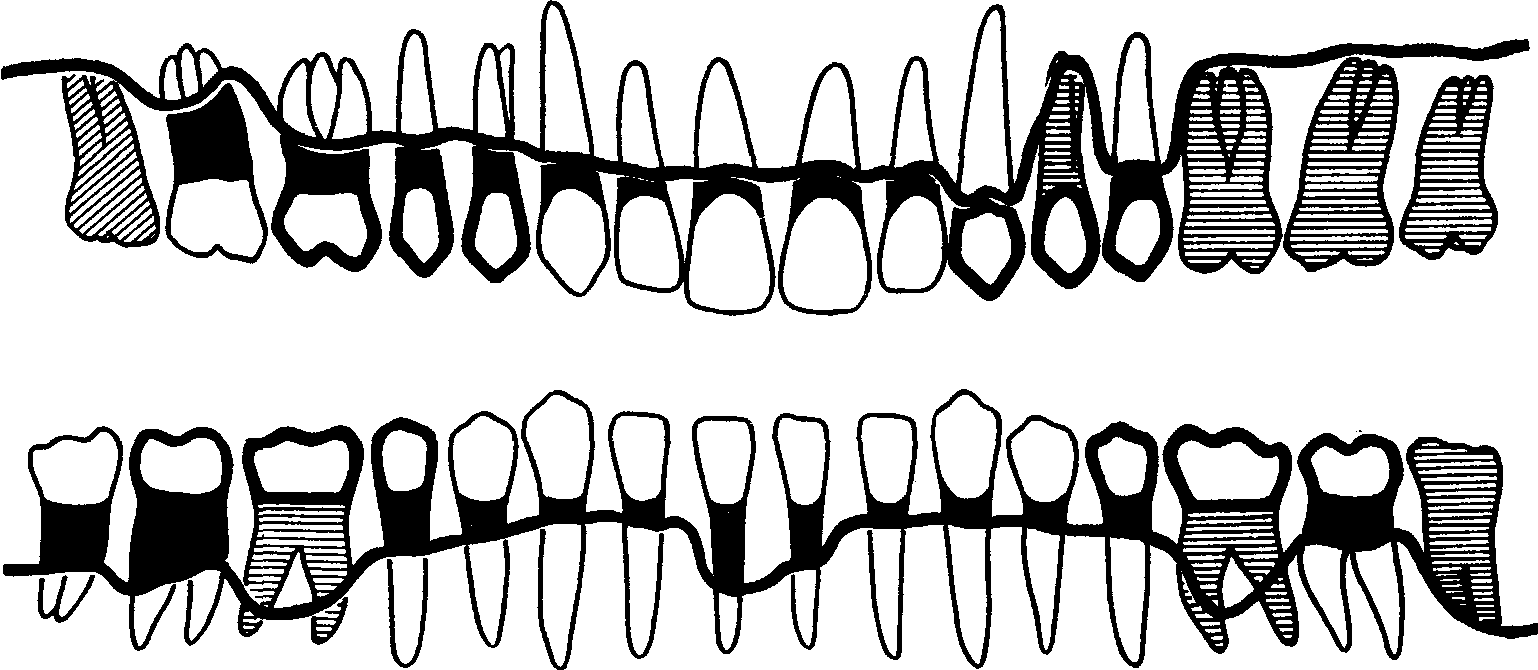
Рис. 81. Вариант графической записи степени резорбции костной ткани стенок альвеол.
в связочном аппарате периодонта, дистрофических и атрофических процессов в костной ткани. Следовательно, по глубине периодонтального кармана можно судить о степени поражения связочного аппарата зубов и косвенно — об изменениях стенок альвеол. Принято считать, что при легкой степени хронического пародонтита глубина кармана достигает 3,5 мм, при средней — до 5 мм, при тяжелой — 5—7 мм и более.
В процессе углубления патологического кармана значительную роль играет и жевательное давление. Именно этим можно объяснить тот факт, что большую глубину патологические карманы имеют у зубов, которые находятся в зоне концентрации жевательного давления. В связи с тем что в начальном периоде развития процесса воспаление в большей мере проявляется в области межзубных сосочков, карман определяется в первую очередь с аппроксимальных сторон зуба. Со временем процесс захватывает глубжележащие ткани и патологический карман углубляется. Разрушению связочного аппарата зуба способствуют
II* 291
также деструктивные процессы во внутренней компактной пластинке и увеличивающаяся подвижность зуба, которая как бы разрывает патологически измененные волокна. В клинике наблюдается более глубокий патологический карман со стороны большего смещения зуба и большей нагрузки на него. У зубов, граничащих с дефектом зубного ряда, наибольшая глубина кармана с аппроксималь-ной стороны.
Поскольку степень резорбции тканей пародонта и глубина периодонталь-ного кармана неравномерны, а данные о состоянии стенок лунок зубов, особенно с вестибулярной и оральной сторон, лежат в основе выбора конструкции лечебных аппаратов, необходимо определить глубину кармана с четырех сторон каждого зуба. Глубину кармана измеряют с помощью специального зонда со шкалой. С контактных сторон глубина и ширина периодонтального кармана могут быть определены по рентгеновскому снимку. С целью получения более точных данных и установления степени атрофии с вестибулярной и оральной сторон в карман вводят тонкие металлические пластины или штифты и делают рентгеновский снимок. Зонд или штифт вводят в карман без усилий, при этом больной не должен ощущать боли.
Данные о глубине патологического кармана и направлении подвижности зубов вносят в одонтопародонтограмму (рис. 80, 81). Данные, полученные при зондировании, сопоставляют с результатами рентгенологического исследования. У больных с очаговой (локализованной) формой пародонтита периодонтальные карманы выявляются лишь у группы зубов, при генерализованной форме — у всех зубов. Степень атрофии пародонта и функциональная ценность зубов лежат в основе выбора метода лечения пародонтита. Одонтопародонтограмма приобретает особое значение при повторных обследованиях, позволяя путем сопоставлений судить о динамике процесса и результатах лечения. Поскольку все больные пародонтитом должны находиться под наблюдением, периодическое заполнение одонтопародонтограммы позволяет судить о динамике процесса.
Пальпация с перемещением пальца от верхушки корня к пришеечной части позволяет обнаружить выделение из кармана серозной жидкости или гнойного отделяемого. Пальпаторно, расположив пальцы на симметричных зубах, можно определить преждевременные окклюзионные контакты. Их оценку проводят также визуально с помощью копировальной бумаги или тонкой восковой пластинки. Перед визуальной оценкой необходимо убедиться, что не произошло снижений окклюзионной высоты и дистального смещения нижней челюсти. Если смещения нет, то окклюзионные контакты оценивают при медленных движениях нижней челюсти вперед, вправо и влево. На диагностических моделях отмечают зоны зубов, на которых концентрируются контакты при движениях. Если же смещение челюсти произошло, то перед оценкой окклюзионных контактов определяют правильное (исходное) центральное соотношение челюстей с помощью восковых базисов с окклюзионными валиками (без фиксации соотношения с помощью восковых полосок). Введя их в рот, определяют окклюзионные контакты. Полученные данные являются ориентиром для избирательной пришлифовки.
Уточнение окклюзионных контактов можно провести с помощью окклюзо-грамм и диагностических моделей. Окклюзография — метод получения окклюзионных контактов на тонких пластинках воска (можно использовать бюгель-ный воск) при смыкании зубных рядов. В норме при ортогнатическом виде прикуса на полоске воска определяется линейный контакт в области фронтальных зубов и точечный в области боковых, но на этих участках сохраняется тончайший слой воска. При наличии чрезмерных контактов на том или ином участке в воске образуются отверстия (в отсутствие контактов отпечатка в воске не образуется) . Наложив пластинку воска на диагностическую модель, с помощью карандаша переносят участки чрезмерных контактов на модели зубов и определяют зоны сошлифовывания.
292
При пародонтитах из-за значительной подвижности зубов получение окклю-зограмм и тем более их трактовка затруднены, поэтому предварительно целесообразно провести склеивание зубов с помощью медицинского клея МК-6, МК-7 или МК-9. Клей наносят на контактные поверхности и зуб легким движением прижимают к соседнему, не изменяя его положения. Последовательно нанося клей на контактные поверхности, склеивают зубы всего зубного ряда. После этого получают слепки для диагностических моделей и окклюзограммы. Наилучшие условия для получения и анализа окклюзограмм обеспечивает временное шинирование проволочными или оральными шинами, фиксированными с помощью клея, которые не располагаются на окклюзионных поверхностях.
На диагностических моделях можно уточнить характер окклюзионных соотношений с язычной стороны: соотношение небных и язычных бугорков, расположение режущего края резцов и клыков нижней челюсти по отношению к слизистой оболочке альвеолярного отростка верхней челюсти, а также определить степень наклона зубов по отношению к окклюзионной плоскости, наличие промежутков между ними, степень смещения зубов в вертикальной плоскости. Наконец, на диагностической модели размечают конструктивные элементы лечебных аппаратов, которые предполагают применить для лечения пародонти-тов. На этом этапе у обследуемого обязательно определяют вид прикуса, так как вид смыкания зубных рядов существенно влияет на течение заболевания.
Характерный признак хронических парадонтитов — наличие над- и поддес-невых отложений. Зубной камень обычно твердой консистенции. В запущенных случаях наблюдается значительное количество отложений, что препятствует правильному определению глубины периодонтального кармана. В этих случаях ее определяют после снятия зубных отложений.
В период обострения заболевания в большинстве случаев выявляют резкую гиперемию, значительный отек слизистой оболочки альвеолярного отростка, свищевые ходы, образование которых свидетельствует о развитии пародонталь-ного абсцесса. В ряде случаев отмечаются гипертрофированные участки на слизистой оболочке маргинального края. В этот период повышается СОЭ, появляется лейкоцитоз, возможно повышение температуры тела.
При рентгенологическом исследовании у больных пародонтитом выявляют резорбтивные изменения костной ткани альвеолярных отростков и деструктивные процессы периодонта различной степени выраженности. В начальной стадии в межзубных перегородках в некоторых случаях не обнаруживают никаких изменений. Иногда отмечаются «просветление» их вершин—начальный процесс остеопороза, деструкция кортикальной пластинки на вершине перегородки. В дальнейшем выявляют увеличение петлистости губчатой кости в области вершин, исчезновение вершин, расширение периодонтальной щели. Прогрессирование процесса приводит к постепенному исчезновению костной ткани перегородок на различном по отношению к корню уровню. Это позволяет, так же как и при использовании зондирования, выделить четыре степени деструкции костной ткани: I степень — начальная, без исчезновения костной ткани по протяженности; II степень—снижение высоты межзубных перегородок на '/4—'/з длины корня; III степень—снижение высоты на '/2 длины корня; IV степень—резорбция межзубных перегородок на протяжении более '/2 длины корня. Одновременно с усилением резорбции костной ткани увеличивается выраженность признаков остеопороза на сохранившихся участках межзубных и межкорневых перегородок, расширяется перио-донтальная щель.
Для пародонтита характерно то, что деструкция костной ткани происходит лишь в альвеолярном отростке верхней челюсти или альвеолярной части нижней челюсти. Структура костной ткани в других отделах не изменена. В зависимости от генеза заболевания деструктивные процессы в костной ткани развиваются
293
Панорамная рентгенография и ортопантография позволяют получить лишь обзорное представление об уровне деструктивных процессов. С помощью внутриротовой рентгенографии удается получить более точные данные о структуре костной ткани и более детально определить протекающие в ней процессы.
При анализе рентгенограмм необходимо учитывать, что информацию о состоянии вестибулярных и язычных (небных) стенок получить при этом нельзя. О состоянии этих участков можно судить косвенно, сопоставляя рентгенологические данные о состоянии костной ткани с аппроксимальных сторон зуба с глубиной периодонтального кармана на вестибулярной и язычной сторонах и состоянием слизистой оболочки десны на этих участках. На рентгенограммах можно установить, что резорбция части костной ткани стенок альвеол в некоторых зубах сопровождается явлениями остеосклероза на оставшихся участках.
Рис.
82.
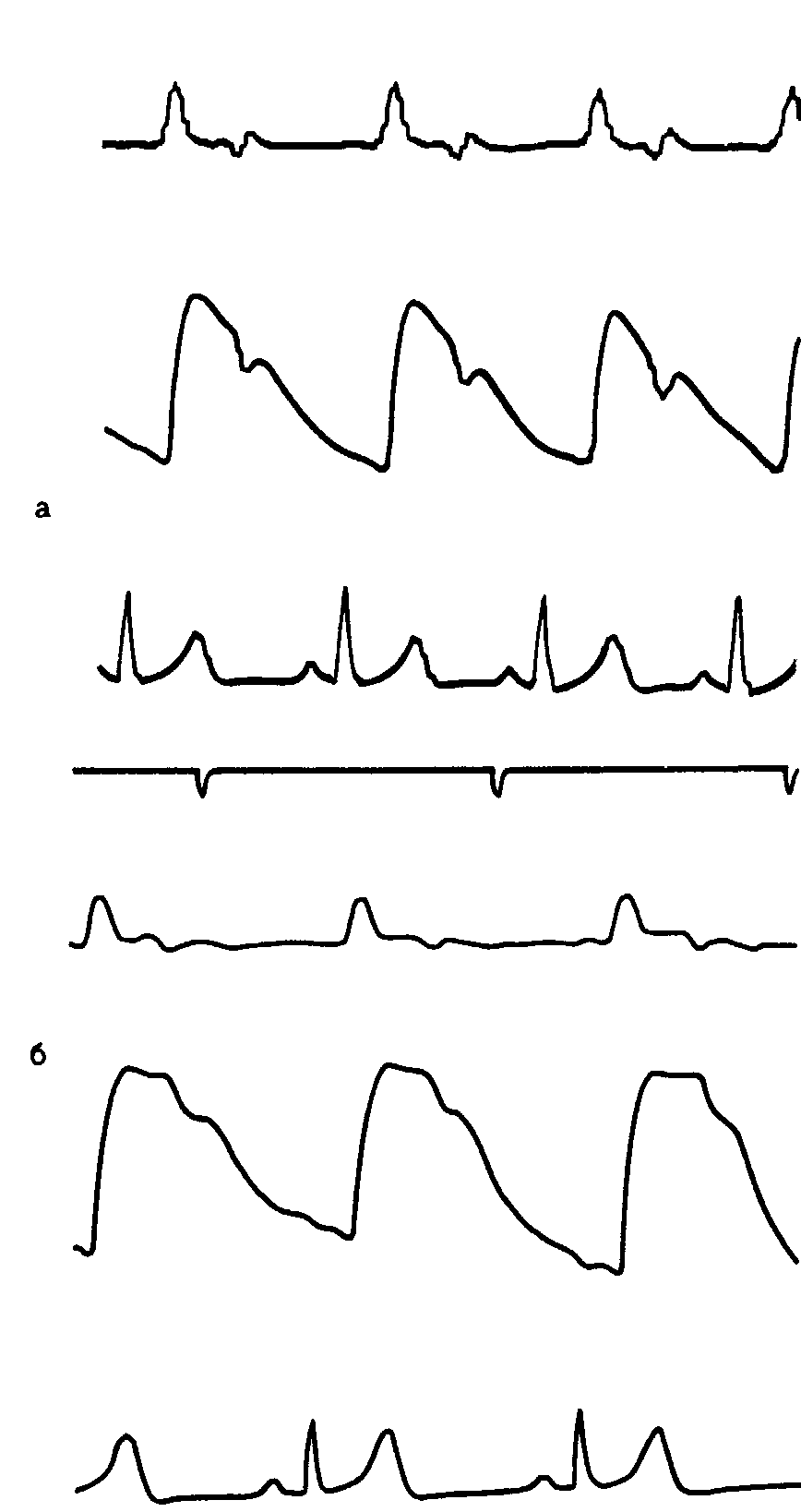
Реопародонтограммы при непораженном
пародонте (а) и пародонтите (б).
процесс сосудисто-нервного пучка зуба. В начальной стадии пародонтита в ряде случаев отмечается повышение электровозбудимости пульпы до 1—1,5 мкА, в дальнейшем наблюдается снижение возбудимости до 15—20 мкА, при значительной степени выраженности воспаления и длительности процесса этот показатель составляет 30—40 мкА.
При воспалительном процессе происходит изменение рН слюны и десневой жидкости (содержание периодонтальных карманов). Измерение рН в поликлинических условиях проводят с помощью индикаторной бумаги. В ряде случаев отмечено закисление смешанной слюны и десневой жидкости до рН 4,6—5,1 [Никитина Т. В., 1982; Седов С. Э„ 1984]. Имеются указания на возникновение и увеличение электрического потенциала периодонтальных карманов в пределах 20—66 мВ. Эти данные важны не только для установления степени выраженности воспалительной реакции, но и при выборе материала, из которого будут изготовлены лечебные аппараты.
294
Характерно, что в зависимости от тяжести процесса увеличивается количество десневой жидкости: при легкой степени оно равно 0,52 мг, при средней и тяжелой—до 1,53 мг. В ротовой жидкости увеличивается количество лейкоцитов.
Одним из объективных признаков, свидетельствующих об изменении сосудов и трофики тканей пародонта, является динамика кровообращения в пародонте как в периоде покоя, так и при функциональных нагрузках (рис. 82). Эти изменения, устанавливаемые при реопародонтографии с поперечным наложением электродов у исследуемого зуба, заключаются в уменьшении притока крови и кровенаполнения сосудов пародонта (РИ — до 0,03—0,04 Дм) вследствие повышения тонуса сосудов (до 28%) и снижения их эластичности за счет сжатия тканей периодонта, а также затруднении оттока крови (индекс периферического сопротивления—до 135%), что соответствует явлениям воспаления с застойной гиперемией. При таком характере кровообращения нарушается трофика тканей и возникают признаки гипоксии. При функциональной пробе — жевательной нагрузке — в еще большей степени уменьшается пульсовое кровенаполнение за счет повышения сопротивления оттоку, т. е. жевательное давление способствует развитию застойных явлений и гипоксии в пародонте.
После прекращения действия жевательной нагрузки восстановление кровотока до фоновых (измененных заболеванием) величин просиходит медленно (в течение 10—15 мин) и сопровождается усиленным притоком крови (реактивная гиперемия) и затрудненным оттоком ее от органа.
При хроническом пародонтите установлены нарушения нервно-рефлекторной регуляции функции жевания, которые проявляются искажением периодонто-мускулярного рефлекса, увеличением времени жевательного периода и количества жевательных движений, сокращением фазы биоэлектрической активности и увеличением фазы биоэлектрического покоя.
По данным большинства клиницистов, общесоматические заболевания (диабет, язвенная болезнь желудка, сердечно-сосудистая патология и др.) определяют тяжесть течения парадонтита. Из анамнеза можно установить, что обострение парадонтита возникает после обострения основного заболевания.
Этиология и патогенез. Этиология парадонтитов разнообразна, а патогенез сложен и во многом зависит от характера действия доминантного фактора внешней среды — функциональной нагрузки, функции жевания. Описаны многочисленные этиологические факторы, играющие роль в возникновении заболевания. Различают местные (экзогенные) и общие (эндогенные) факторы и отмечают также возможность из сочетанного воздействия.
К местным факторам относят: 1) микробную бляшку; 2) хроническую травму десневого края пищевым комком из-за: а) отсутствия межзубных контактов (кариес, неправильно изготовленная пломба, вкладка, коронка), исчезновение контактных пунктов в результате патологической стертости твердых тканей зубов, смещения зуба или его неправильного положения; б) нарушения формы зуба или его положения в зубном ряду, обусловливающие исчезновение клинического экватора (аномалии формы зуба, клиновидные дефекты, наклон и скученность зубов); 3) хроническую микротравму (перегрузка) тканей пародонта: а) из-за измененной функции жевания вследствие потери части зубов, хронических и рецидивирующих заболеваний слизистой оболочки, заболеваний височно-нижнечелюстного сустава; б) кламмерами съемных протезов, консольными или некачественно изготовленными мостовидными протезами.
Микробный зубной налет в большем количестве образуется при наличии несъемных протезов: пришеечная зона искусственных коронок из стали и пластмассы; зоны межзубных сосочков при паяных или литых коронках, фиксированных на рядом стоящих зубах; тело мостовидного протеза (особенно седловидной
295
формы) и участки соединения тела протеза с опорной коронкой; аппроксималь-ные поверхности зубов, ограничивающие дефект.
Количественные и качественные изменения слюны происходят в случаях непереносимости ряда стоматологических материалов при наличии микротоков из-за разнородности металлов. При этом, как правило, наступает закисление десневой жидкости, что также приводит к развитию воспаления маргинального пародонта. Наличие зубного налета, закисление десневой жидкости, травмирующее действие края коронки и отложение зубного камня со временем обусловливают переход воспаления с десны на костную ткань.
К общим факторам относят общесоматические заболевания, которые в своей основе содержат факторы, вызывающие нарушение гемодинамики как во всем организме, так и непосредственно в пародонте.
Рассматривая этиологию заболеваний, необходимо учитывать основные моменты: этиологический фактор, состояние организма или органа. Действие причины может быть оценено только во взаимодействии патогенного фактора с организмом и его реакцией на это воздействие. Исходный уровень морфо-функционального состояния органа, системы и всего организма в момент действия этиологического фактора определяет результат их взаимодействия. Принцип причина — следствие обязательно предусматривает изучение специфики структуры и функции воспринимающего органа, ткани. Кроме того, необходимо учитывать взаимосвязь различных этиологических моментов.
С позиций триады причина — субстрат — следствие при заболеваниях пародонта общие факторы, такие как авитаминозы, эндокринные расстройства и другие общесоматические заболевания, лишь условно могут быть отнесены к этиологическим факторам. Общесоматические заболевания приводят к снижению функциональных и реактивных возможностей тканей пародонта и созданию условий для патогенного воздействия даже свойственных системе физиологических отправлений, например акта жевания.
Для того чтобы разработать правильную врачебную тактику, необходимо выяснить, почему под влиянием многих этиологических (эндогенных и экзогенных) факторов патологический процесс в зубочелюстной системе реализуется как болезнь в однотипную воспалительно-дистрофическую реакцию. В этом плане можно рассмотреть основы генеза заболевания с точки зрения непосредственной связи общего состояния организма со спецификой деятельности зубочелюстной системы, взаимосвязи окклюзии и артикуляции с гисто-функциональными корреляциями ' зуба и окружающих тканей при функциональных нагрузках, связи функции жевания с кровообращением в тканях пародонта.
Знание физиологических функций, реакций всех компонентов тканевого комплекса пародонта (зубочелюстного сегмента) на воздействие доминантного фактора внешней среды — функциональной жевательной нагрузки, местно действующих хронических травматических факторов и бактериальных факторов с учетом общесоматического состояния обследуемого позволяет с большой достоверностью установить в каждом конкретном случае специфику возникновения и развития заболевания пародонта.
Рассмотрим отдельные вопросы патогенеза заболевания. При наличии микробной бляшки — конгломерата сапрофитов полости рта, продукты их обмена, именуемые токсинами, повреждают эпителий, в первую очередь эпителий прикрепления, вызывают изменение в сосудах, характеризующиеся признаки продуктивного васкулита, лейкоцитарной инфильтрации, дезорганизации соедини-
' Корреляция — взаимозависимость строения и функции клеток, тканей органов и систем организма, проявляющаяся в процессе развития и жизнедеятельности.
296"
тельной ткани. Развивающиеся в сосудах изменения обусловливают дистрофические изменения как в десне (волокнистых структурах), так и в костной ткани, т. е. воспалительный процесс, возникая в десне, переходит на костную ткань и периодонт. Микробный налет и воспаление приводят к образованию над- и под-десневого зубного камня, а он в свою очередь усугубляет воспаление. Образованию зубного налета способствует нарушение функции жевания — отсутствие зубов-антагонистов или одностороннее жевание из-за болей на каком-либо участке полости рта, наличие съемных и несъемных протезов, количественные и качественные изменения ротовой жидкости.
Аналогично распространяется воспалительный процесс под влиянием хронической травмы десневого края. Попадание пищевого комка на маргинальный край из-за отсутствия клинически выраженного экватора, вклинивание и застревание пищи в межзубных промежутках, постоянное раздражение десневого края неправильно изготовленной пломбой (вкладкой), краем некачественных съемных протезов вызывают воспаление на травмируемом участке. Длительное повреждающее воздействие на воспаленный участок, дополнительная травма пищевым комком, присоединение микробной бляшки усугубляют воспаление, которое распространяется на подлежащие ткани.
При действии микробной бляшки и травме десневого края воспалительный процесс вначале развивается в бороздковой части десны с вовлечением эпителия прикрепления, что резко снижает его барьерные свойства. Отмечено снижение кровотока, развитие васкулитов, повышение проницаемости сосудов на этом участке. Под действием биологически активных веществ происходит разрушение межклеточного вещества, коллагена, нарушается его синтез.
Воспалительный процесс маргинального пародонта с развитием резорбции вершин стенок альвеол может развиться и в случае применения металлокерами-ческих и металлокомпозитных несъемных протезов. Эти осложнения возникают вследствие грубого механического повреждения эпителия прикрепления при создании субгингивального уступа, ретракции десны перед получением слепка, удлиненным или утолщенным краем искусственной коронки. Распространяющееся на кость воспаление вызывает ее рассасывание.
Третья причина развития пародонтита — хроническая микротравма пародонта, описываемая в литературе как функциональная перегрузка. Под микротравмой в данном конкретном случае следует понимать многократное однотипное механическое воздействие на зуб сил жевательного давления, не превышающих пределы физического сопротивления тканей пародонта. Под воздействием этих сил, как правило, субпороговых, не происходит повреждения анатомической целости пародонта, а возникают нарушения функционального состояния его тканей. В первую очередь эти нарушения проявляются в сосудистой системе периодонта, костной ткани и десны и со временем трансформируются в воспалительно-дистрофическую реакцию.
Различают микротравму (перегрузку), обусловленную влиянием силы, необычной по частоте и продолжительности воздействия, характеру, направлению и величине. Увеличение нагрузки на зуб и частичное изменение направлений ее действия отмечены при изготовлении коронок, вкладок, пломб, мостовидных протезов, завышающих окклюзионные контакты. Если при движениях нижней челюсти вперед или в стороны окклюзионные контакты приходятся на тот или иной участок протеза, то превалируют силы давления, действующие на зуб под углом к длинной оси. В этом же направлении действует дополнительная нагрузка от удерживающего плеча кламмера. Необычная по направлению нагрузка развивается при применении опорно-удерживающего кламмера или аттачмена в протезах, замещающих концевые дефекты зубного ряда.
Необычная по продолжительности воздействия, частоте и направлению нагрузка на пародонт возникает при частичной адентии, особенно при потере
297
жевательных зубов и бруксизме. Во всех этих ситуациях пародонт отдельных зубов или их группы попадает в новые условия функционирования, что обусловливает развитие разнообразных компенсаторно-приспособительных реакций. Со временем наступает истощение компенсаторных механизмов, что приводит к развитию воспалительно-деструктивных процессов. Развитие воспалительного процесса под влиянием нарушений функции жевания начинается с изменений в сосудах периодонта с переходом через внутрикостные сосуды на ткани десны, т. е. в отличие от первых двух случаев воспаление развивается в направлении изнутри кнаружи.
Для того чтобы понять механизм развития заболеваний, уточним биомеханику пародонта при воздействии на зубы доминантного фактора внешней среды — жевательной нагрузки. Это позволит также понять биомеханику пародонта при различных клинических ситуациях, упомянутых ранее. В процессе жевания костная ткань челюстей находится под двойным воздействием — общего функционально-напряженного состояния и функционального напряжения в стенках альвеол нагружаемого зуба. Сопоставление величин напряжений в зоне нагрузки и общего напряженного состояния альвеолярной части челюсти свидетельствует о более выраженном влиянии местных деформаций на ткани пародонта. Под действием жевательного давления в стенках альвеол возникают упругие деформации, вызывающие напряжения сжатия или растяжения, характер и степень выраженности которых находятся в прямой зависимости от величины, направления и зоны приложения силы, толщины стенки альвеол, угла наклона зуба, наличия контактных пунктов.
Под воздействием вертикально направленной силы в случаях совпадения оси зуба и действующей силы стенки альвеол развиваются одинаковые по характеру деформации—сжатие при наибольшей степени деформации в средней зоне альвеолы. Под действием вертикально направленной силы на зуб, имеющий наклон, на стороне наклона в стенке альвеолы возникает напряжение на сжатие, а в противоположной стенке — на растяжение, с увеличением степени деформации в пришеечной области. Сила, направленная под углом к длинной оси зуба, также обусловливает различный характер напряжения вестибулярной и оральной стенок альвеол. При этом степень деформации увеличивается по сравнению с вертикальным нагружением в среднем в 2—2,5 раза. Наибольшее напряжение при действии силы под углом возникает в пришеечной и приверху-шечной зонах стенок. Более выраженная деформация стенок альвеол отмечается и у зубов, граничащих с дефектом зубного ряда, что свидетельствует о важной роли контактных пунктов в перераспределении нагрузки.
Повышенная упругая деформация в пришеечной области стенок альвеол под воздействием углового компонента жевательного давления (рис. 83) обусловливает необходимость учитывать этот момент при оценке патологических изменений в тканях пародонта и пересмотреть рекомендации по выбору методов лечения, основанных только на учете воздействия вертикальных сил жевательного давления.
В сосудистой системе пародонта имеются два типа сосудов — с эластичной стенкой и жестким неэластичным ложем. Расположение сосудов периодонта между двумя твердыми телами, одно из которых (корень) подвижно при функциональных нагрузках, топографическая связь их с волокнами периодонта позволила нам высказать мнение о наличии в пародонте дополнительно к физиологическим факторам регуляции сосудистого тонуса, местно-действующего физического регуляторного фактора — изменяющегося транс -мурального давления ' в периодонте. При нагрузке под углом к длинной оси
' Трансмуральное давление определяется разностью между давлением крови в сосудах и давлением со стороны окружающих тканей.
298

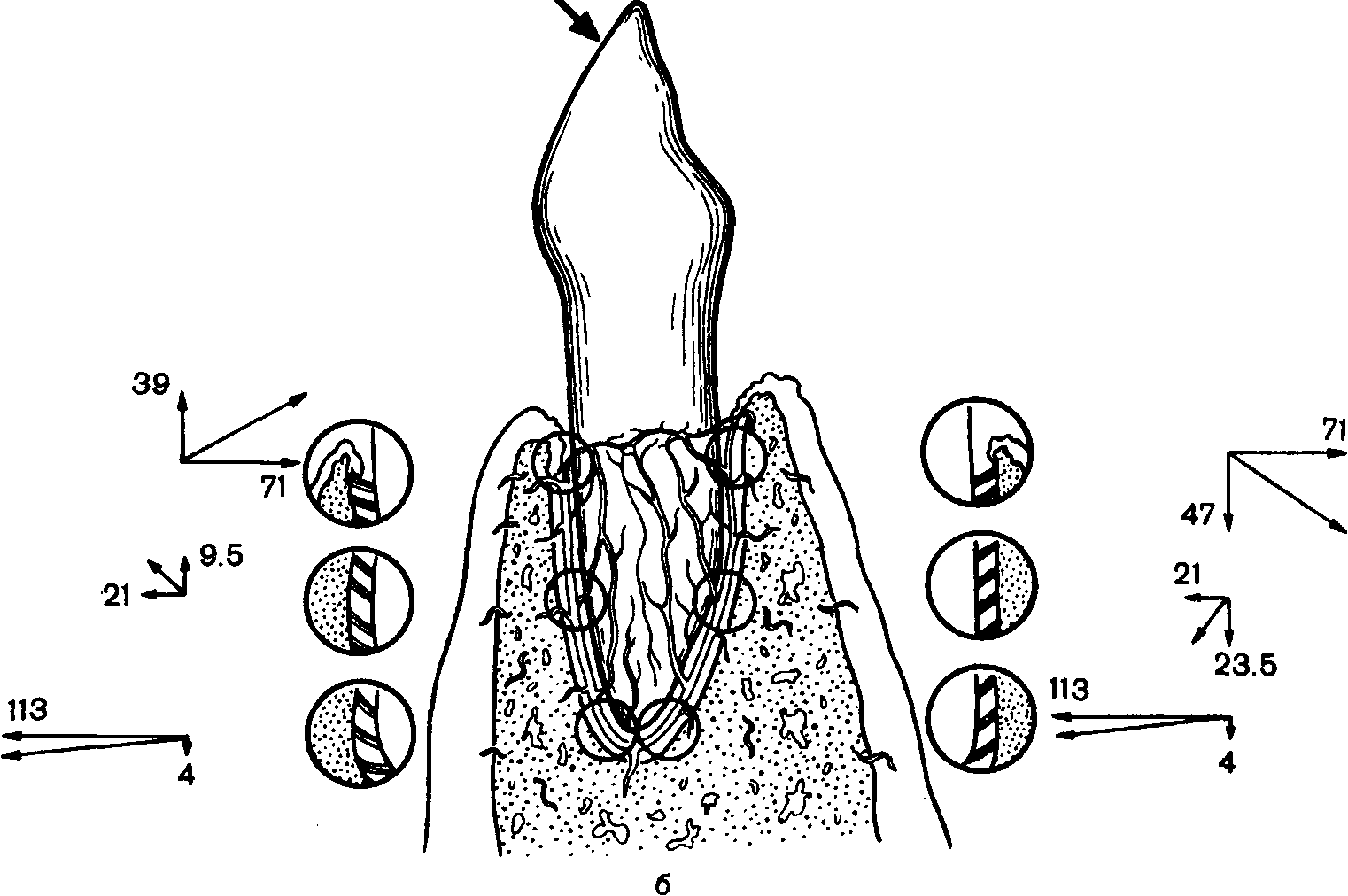
Рис. 83. Пространственное смещение (в мкм) клыка нижней челюсти под действием жевательного давления (схема). а—при непораженном пародонте; б—при резорбции стенок альвеол наполовину.
зуба развивается зональное изменение трансмурального давления, обусловленное смещением корня зуба и развитием зон сжатия и растяжения.
В зонах сдавления периодонта значительно уменьшаются кровенаполнение и степень раскрытия сосудов, скорость кровотока в не полностью пережатых сосудах увеличивается. В аппроксимальных отделах, особенно в костных сосудах, создается сверхсистолическое давление. Дистальнее места пережатия давление, наоборот, уменьшается. Вследствие смещения верхушки зуба на стороне, противоположной направлению силы, сдавливаются продольные артерии периодонта и в связи с этим ухудшается поступление крови по этим сосудам и в зону растяжения пришеечной области.
В зоне растяжения приверхушечной области объем притекающей крови увеличивается. Вследствие уменьшения экстравазального давления в этой зоне периодонта поступающая кровь сильнее растягивает стенку магистральных сосудов и их анастомозов, увеличивается также поступление крови из внутри-костных сосудов. Не исключено и перераспределение крови из зон с повышенным экстравазальным давлением в зону растяжения по анастомозам и подключение к кровотоку нефункционировавших ранее сосудов.
После устранения однократной нагрузки последующее восстановление кровотока затягивается до 2—3 мин и сопровождается симптомами реактивной гиперемии. При этом происходит расширение сосудов сопротивления и увеличение объема притекающей крови. На фоне усиления притока крови отмечается некоторое затруднение оттока.
Сопоставление сосудистых реакций, возникавших в ответ на действие двух видов жевательной нагрузки — вдоль оси зуба и под углом к ней,— свидетельствует о выраженных нарушениях трофических функций под влиянием нагрузки, направленной под углом. Развивающаяся впоследствии гиперемия также наиболее выражена в пародонте зубов, на которые нагрузка действовала под углом.
Многократные и длительные угловые нагрузки приводят к еще более выраженным временным нарушениям кровотока, сопровождающимся развитием активных сосудистых реакций. С уменьшением объема поступающей крови увеличивается продолжительность периода кровенаполнения, что свидетельствует о механическом препятствии кровотоку в сочетании с активным сужением сосудов, в результате чего ухудшаются условия оттока. Затем приток крови, несмотря на действующую нагрузку, начинает увеличиваться и даже превышает фоновые показатели, увеличивается внутри- и внесосудистое давление, еще больше затрудняется венозный отток, что может привести к развитию отека.
В этот момент во внутрикостных сосудах, которые имеют дополнительные по сравнению с периодонтом источники доставки крови, с каждым сердечным сокращением давление увеличивается. Увеличение давления на стенки деформированных вследствие жевательного давления каналов приводит к временному нарушению кровотока и трофики костной ткани. Это может явиться причиной функциональной патологической перестройки.
Восстановление кровотока после прекращения действия нагрузки сопровождается развитием реактивной гиперемии. После длительного действия нагрузки период восстановления до фоновых значений не заканчивается к 10-й минуте. Следовательно, трофика тканей пародонта находится в прямой зависимости от уровня физиологической подвижности зубов и степени деформации тканей, а они в свою очередь — от направления и времени действия сил жевательного давления.
В физиологических условиях сохранению необходимого уровня кровоснабжения тканей в пределах функциональных и адаптивных возможностей способствуют демпфирующая функция волокон периодонта и двухфазность
300
смещения зуба. Кроме того, акт жевания осуществляется таким образом, что попеременно нагружаются отдельные зубы и группы функционально ориентированных зубов. При этом лишь на «рабочей стороне» создаются моменты сил под углом как через пищевой комок (опосредованная окклюзия), так и при непосредственных контактах и скольжении жевательных поверхностей. Направление сил давления изменяются в щечную или язычную сторону.
Средняя продолжительность жевательной волны, т. е. период действия функционального раздражителя в одном направлении, составляет всего 0,5—1 с [Рубинов И. С., 1965], что обусловливает развитие слабых сосудистых реакций;
смена зон сдавления и растяжения совпадает с направлением сосудистой реакции, а это, несомненно, способствует нормальному кровотоку.В этих ситуациях четко прослеживается действие закона перемежающейся активности функциональных структур [Крыжановский Г. Н., 1973] применительно как к сосудам и регуляторным механизмам сосудистого тонуса, так и волоконному аппарату периодонта и структурным элементам костной ткани.
В различных анатомических ситуациях (аномалии положения зубов и развития челюстей, отсутствие зубов, значительный наклон зубов) преобладают угловые компоненты жевательного давления. При частичной адентии, кариозном поражении, ряде аномалий изменяется характер движений нижней челюсти (преобладание боковых смещений), увеличивается длительность одной жевательной волны и жевания, возникает фиксированный функциональный центр.
При глубоком прикусе, невыверенных окклюзионных контактах, передних и боковых смещениях челюсти и значительном перекрытии зубов нижней челюсти искусственными коронками или фасеточной частью протеза не только создаются условия для концентрации жевательного давления на отдельных участках, но и увеличивается время, в течении которого зубы находятся в окклю-зионном контакте. Эти два фактора также изменяют характер кровообращения в пародонте и со временем приводят к изменению сосудистого тонуса, нарушению регуляторных механизмов местного кровообращения.
Доказано, что силы, действующие под углом к длинной оси зуба, вызывают наибольшие нарушения кровообращения в момент нагрузки и увеличивают период его восстановления после прекращения их воздействия (рис. 84). Увеличение продолжительности периода нагрузки приводит к еще более выраженным нарушениям кровообращения как в момент ее действия, так и после него и ухудшению трофики тканей. Если же повторная нагрузка действует в одном и том же направлении и через небольшой период времени, когда еще не наступила нормализация сосудистого тонуса, создаются условия для периодического нарушения доставки крови к зонам наиболее выраженной физиологической деформации, нарушения трофики тканей в этих зонах. По мере увеличения этих нагрузок сохраняется высокая активность всего сосудистого аппарата пародонта, при этом нарушаются смена периодов покоя и активности, а также вазомоторные реакции. В конечном итоге это приводит к развитию застойных и воспалительных реакций и вовлечению в патологическую перестройку остеон-ной структуры компактной пластинки стенок альвеол. Дальнейшее течение процесса перестройки будет проходить при постоянном воздействии функциональных нагрузок.
При повторной однотипной нагрузке в зонах сдавления, где после снятия нагрузки сосуды имеют тенденцию к расширению, они вновь сдавливаются. В этих зонах вновь создаются условия для ухудшения трофики тканей и резко увеличивается давление во внутрикостных сосудах, что сопровождается явлениями застоя в подводящих сосудах (костная ткань, десна). В зонах растяжения после прекращения действия первой нагрузки сосуды стремятся сократиться, но уменьшение тканевого давления при повторной нагрузке обусловливает
301
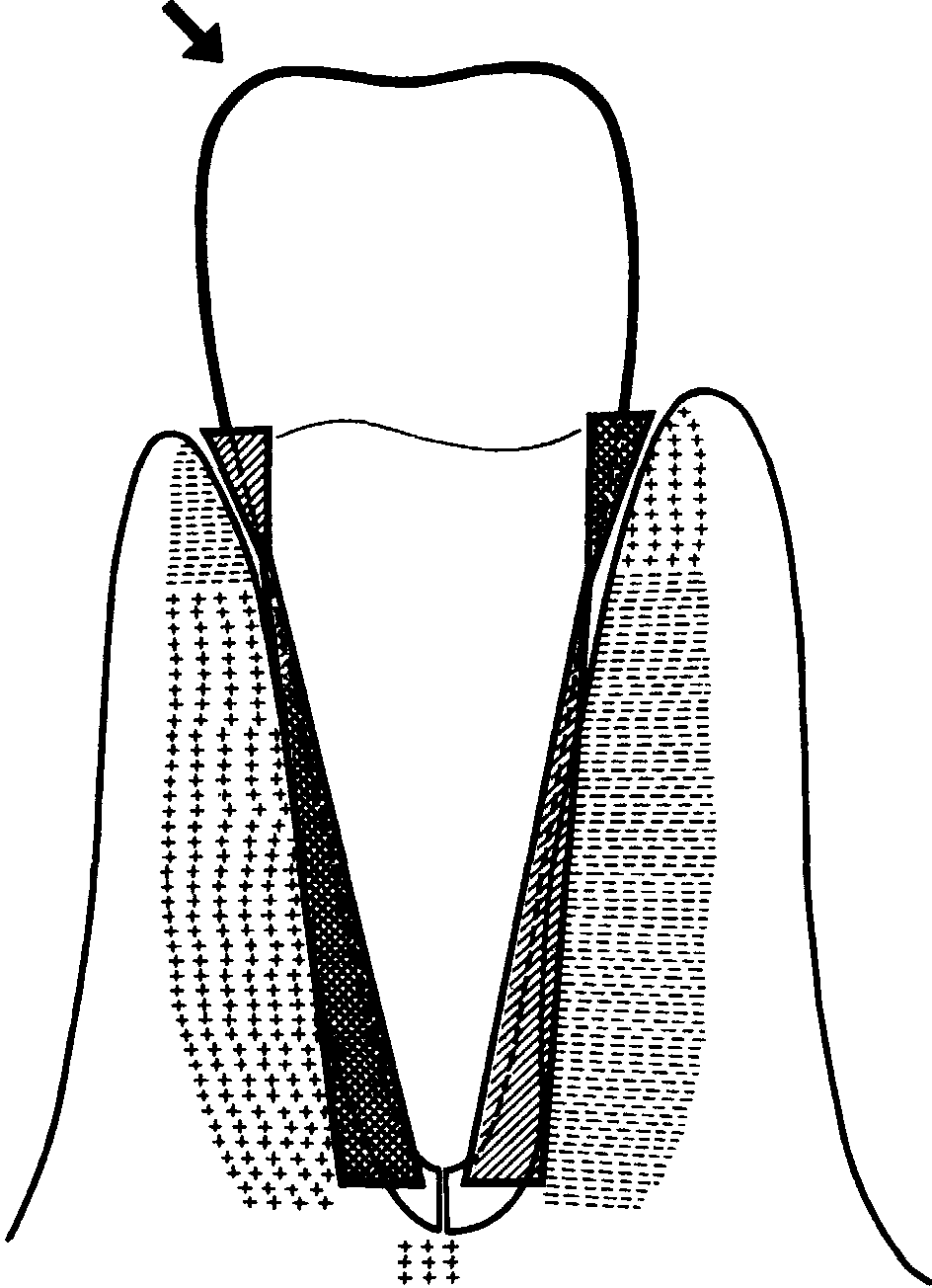
ХЙГ
Зона расширения сосудов периодонта
'W
Зона сдавления сосудов периодонта ++
Зона затрудненного кровотока по
внутрикостным +
сосудам и повышения в них давления -_—
Зона усиленного нровотона по внутрикостным
сосудам
Рис.
84.
Изменение гемодинамики в пародонте в
момент действия жевательной нагрузки
(схема).
Развивающиеся застойные явления, отек и гиперемия сосудов, как правило,
обусловливает увеличение подвижности зуба, а значит, и усиление механического воздействия на сосудистую систему. Уменьшается также демпфирующее действие волокон периодонта.
Опираясь на полученные данные о гистофункциональных корреляциях зубов и окружающих их тканей при действии сил жевательного давления в сопоставлении с данными об изменении кровообращения при различных нагрузках, В. Н. Копейкин (1980) выдвинул гипотезу о сосудисто-биомеханических основах дистрофического процесса в тканях пародонта. Согласно этой гипотезе, одной из непосредственных причин дистрофического процесса в пародонте могут явиться однотипные субпороговые функциональные нагрузки на зубы, обусловливающие периодические первичные временные нару-
302
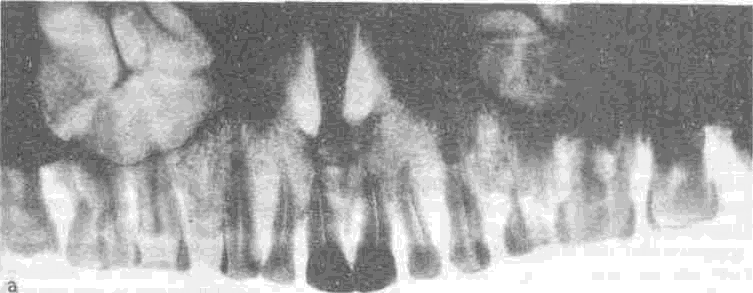
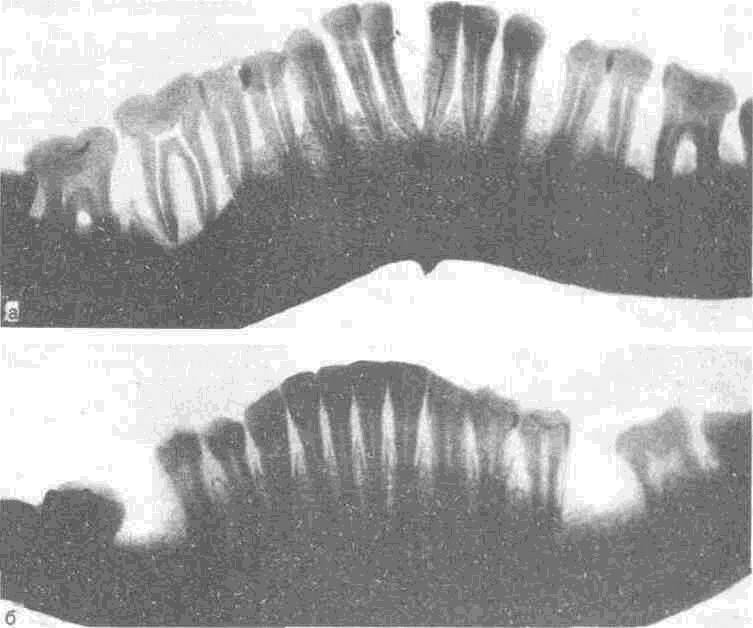
Рис. 85. Дистрофические процессы в костной ткани при генерализованном (а) и локализованном (б) пародонтите.
шения кровотока и транспортного обеспечения трофики тканей в условиях механического воздействия на сосуды смещенного корня и зонального изменения трансмурального давления с последующим нарушением вазомоторных реакций и развитием гиперемии. При сочетании этих факторов с повышенным давлением во внутрикостных сосудах и деформацией костной ткани происходит
303
изменение процессов обновления костных структур. В этих ситуациях развитие дистрофического процесса может быть представлено в виде следующей схемы:
однотипная нагрузка зубов -^однотипное пространственное смещение корня зуба и деформация тканей периодонта и стенок альвеол -^зональное изменение трансмурального давления ->- зональная реакция сосудов периодонта и кости в процессе нагрузки и после снятия нагрузки с одновременным нарушением транспортного обеспечения трофики ->- гиперемия ->- патологическая перестройка тканей -> пародонтит.
Пародонтиты возникают и при общесоматических заболеваниях, в клинической картине которых отмечаются поражения сосудов и гемодинамические нарушения различного генеза (эндокринные нарушения, артериальная симптоматическая гипертензия, нарушения в центральной нервной системе, заболевания желудочно-кишечного тракта). Не касаясь патогенеза этих заболеваний, отметим, что во многих случаях одним из ведущих факторов является развитие гипо- или гипертензивного синдрома, микроангиопатии и другие виды выраженных сосудистых расстройств, что в сочетании с функциональной нагрузкой приводит к резорбции костной ткани всех зубов (рис. 85).
В случаях действия общих эндогенных факторов, обусловливающих органическое поражение сосудов или нарушение вазомоторных и эндокринных влияний и внутрикостного метаболизма, функциональная нагрузка как внешний раздражитель действует одновременно с этими факторами. Одновременное включение в патогенетический механизм местно-действующего фактора усугубляет извращение сосудистых реакций, способствует прогрессированию местных нарушений трофики и метаболизма. Наличие зон наиболее выраженной деформации при жевании обусловливает развитие в охваченном болезненным процессом тканевом комплексе морфологических и клинических изменений именно в этих зонах, в первую очередь в маргинальном пародонте, т. е. функциональная нагрузка как бы реализует и ускоряет действие основного патогенетического фактора и определяет топографию первоначального проявления болезни.
Действием функции, обусловливающей ответные реакции всего тканевого комплекса, можно объяснить этот факт, что независимо от этиологического фактора патологический процесс формируется в стандартную воспалительно-дистрофическую реакцию. Нельзя понять роль сосудистой системы пародонта, ее реакций и влияние на метаболические процессы, функциональную перестройку, не связав жевательную нагрузку с пространственным смещением зуба и его взаимоотношений с сосудистым руслом.
Следовательно, основой комплексного лечения пародонтита являются:
регулирование и восстановление функции жевания, устранение влияния вредных горизонтально действующих компонентов внешнего раздражителя, а также действия увеличенного пространственного смещения зуба и обусловленного им нарушения трофики тканей. Все это можно осуществить только с помощью ортопедических приемов.
ОСНОВЫ ВЫБОРА МЕТОДОВ ЛЕЧЕНИЯ И КОНСТРУКТИВНЫХ ОСОБЕННОСТЕЙ ОРТОПЕДИЧЕСКИХ АППАРАТОВ И ПРОТЕЗОВ
Одним из важнейших достижений отечественной стоматологии в области пародонтологии является разработка принципов комплексной терапии заболеваний пародонта, применение строго по показаниям медикаментозных, физиотерапевтических, хирургических и ортопедических методов. Комплексный метод лечения предусматривает выявление этиологических факторов заболевания и четкое определение основных звеньев патогенетического механизма. Это необходимо для: 1) выбора средств этиотропной и патогенетически обоснованной терапии; 2) выработки конкретного плана ведения больного.
304
Существенный вклад в развитие пародонтологии внесли отечественные ортопеды-стоматологи, определившие терапевтическую значимость ортопедических средств и методов, в том числе аппаратов и протезов,— нормализация ответных реакций пораженных тканей пародонта на функциональные нагрузки.
В ортопедической стоматологии разработаны специальные методы лечения болезней пародонта: 1) избирательное пришлифовывание; 2) временное шиниро-вание; 3) ортодонтическое лечение; 4) применение постоянных шинирующих аппаратов и протезов; 5) непосредственное протезирование и шинирование.
Терапевтические основы действия ортопедических методов и шинирующих аппаратов, применяемых для лечения заболеваний пародонта, заключаются в том, что они способствуют ликвидации воспалительных явлений, улучшению кровообращения и трофики тканей за счет устранения патологической подвижности, нормализации окклюзионных соотношений, устранения травмирующего действия жевательного давления. Таким образом, их можно отнести к методам функциональной терапии.
Теоретические основы применения этих методов состоят в следующем.
1. При пародонтите нарушены гистофункциональные взаимоотношения зуба с окружающими тканями. Деструкция тканей пародонта приводит к уменьшению площади связочного аппарата и стенок альвеол, изменению топографии зон сжатия и растяжения под нагрузкой, повышению удельного давления на ткани, изменению характера деформации волокон и костной ткани.
2. Функция жевания является дополнительным фактором воздействия внешней среды на ткани пародонта.
3. Между функцией жевания и кровообращением в тканях пародонта существует тесная связь.
4. Изменение функции жевания обусловливает нарушения гисто-функциональных взаимоотношений в системе зуб — пародонт, проявляющиеся в первую очередь нарушением кровообращения за счет изменений тонуса сосудов, развития реактивной, а впоследствии застойной гиперемии.
5. Под термином «травма», «перегрузка» пародонта, так же как и «травматическая окклюзия», следует понимать такое изменение функции жевания, когда зуб или группа зубов подвергаются учащенному, растянутому во времени, однотипному воздействию жевательного давления, обусловливающему извращение сосудистых реакций.
6. Разрушающее действие неизмененной функции жевания может проявляться на фоне развивающегося под влиянием различных этиологических факторов воспалительно-дистрофического процесса в тканях пародонта (например, при диабете).
7. Патологическая подвижность зубов в начальной стадии заболевания обусловлена отеком тканей и в последующем усиливается вследствие наступающей деструкции волоконного аппарата и костной ткани пародонта.
8. Патологическая подвижность при неизмененной и нарушенной функции жевания — ведущий фактор в прогрессировании деструкции тканей пародонта.
9. Деструкция тканей пародонта значительно снижает выносливость тканей пародонта к вертикальной и особенно направленной под углом к длинной оси зуба нагрузке, снижает уровень адаптации и компенсации.
При пародонтите снижена чувствительность тканей пародонта к действию раздражителей, отмечается и извращение реакций. Вследствии этого, а также снижения компенсаторной реакции уменьшается резерв выносливости к функциональным нагрузкам. При непораженном пародонте величина этого резерва определяется разницей между физиологическими порогами чувствительности пародонта к жевательному давлению и давлению, развивающемуся при дроблении пищи.
3U&
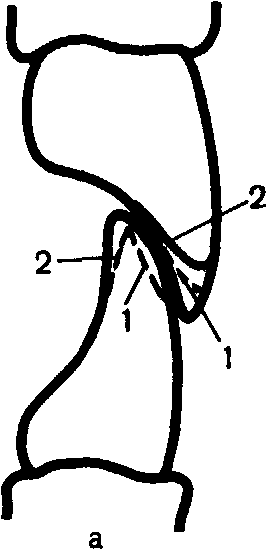

а — в области передних зубов; б — боковых зубов (показана правая сторона); 1 — при движении челюсти в сагиттальной плоскости; 2 — для изменения степени резцового перекрытия; 3 — при сдвиге нижней челюсти вправо; 4 — при сдвиге нижней челюсти влево.
Восстановления гистофункциональных взаимоотношений в тканях пародон-та, устранения патологической подвижности и разрушающего действия функции жевания, подключения к компенсаторному процессу неповрежденного или частично поврежденного пародонта других зубов с целью нормализации, кровообращения и трофики тканей можно добиться только с помощью ортопедических методов лечения.
Метод избирательного пришлифовывания. Показанием к применению этого метода является установление преждевременных контактов или наличие только на отдельных зубах при смыкании челюстей в центральной, боковых и передних окклюзиях, а также выявление участков окклюзионной поверхности зубов, которые блокируют движения челюсти в разных направлениях. Его применяют как в начальной, так и в развившейся стадии процесса.
Преждевременные контакты возникают в результате неравномерной стираемости либо отсутствия стираемости отдельных зубов или их группы, а также изменения положения зубов вследствие поражения пародонта. Отсутствие соседнего зуба, повышенная стертость пломбы на окклюзионной поверхности зуба-антагониста, аномалии развития челюстей приводят к деформации окклюзионной поверхности зубного ряда. В этих случаях проводят не избирательное пришлифовывание, а стачивание участков зубов, положение которых резко нарушает уровень окклюзионной поверхности.
Терапевтический эффект от пришлифовывания и стачивания заключается в устранении или значительном уменьшении вредного для пораженного пародонта горизонтального компонента жевательного давления, уменьшении пространственного смещения зуба и сдавления сосудов периодонта, т. е. устранении факторов, ухудшающих кровообращение и трофику тканей. При создании равномерных контактов (рис. 86, 87) на протяжении всего зубного ряда при движениях нижней челюсти (создание так называемой скользящей окклюзии) уменьшается удельное давление на ткани пародонта, что также способствует нормализации кровообращения.
Участки, на которых концентрируется давление при движениях нижней челюсти, определяют визуально при поэтапном смещении нижней челюсти из положения в центральной окклюзии в одно из крайних положений при боковых окклюзиях или до смыкания режущих краев фронтальных зубов при передних. Уточняют участки концентрации давления по всему пути смещения с помощью копировальной бумаги. Сошлифовывание проводят с помощью алмазных абразивных инструментов, снимая выявленные зоны чрезмерных и блокирующих контактов. Обязательным условием при регуляции окклюзионных контактов является сохранение трех-четырех точечных контактов на окклюзионной поверхности группы жевательных зубов и линейного контакта в группе фронтальных зубов. При несоблюдении этого правила впоследствии произойдет смещение
306
Рис.
87.
Отдельные фазы стачивания передних
зубов при передней и боковой правой
окклюзии.
а
— до, б
после при-шлифовки.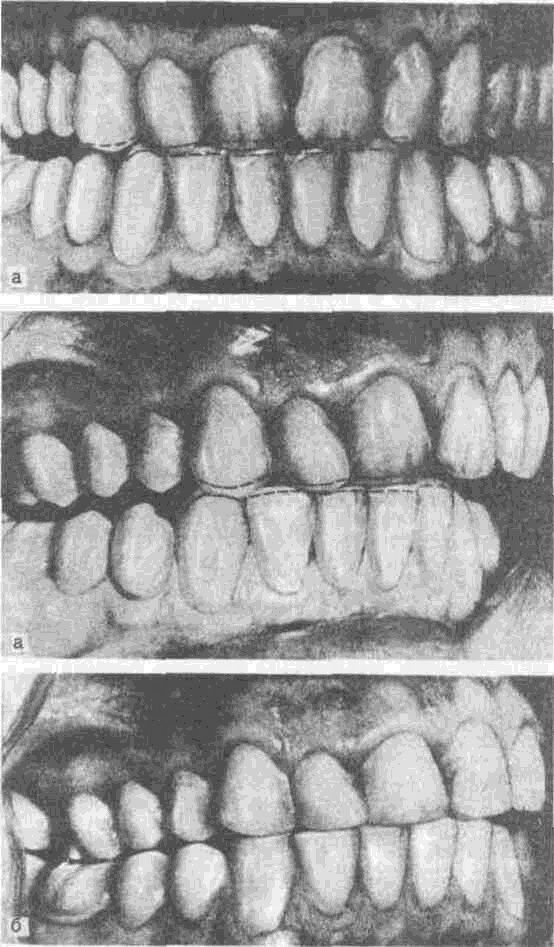
зубов, у которых после стачивания создан контакт в одной точке. Недопустимо также выключение зубов из окклюзионных контактов.
Правильность создания скользящей окклюзии определяют визуально и пальпаторно по устранению подвижности зуба при окклюзионных движениях. Терапевтический эффект при стачивании режущих поверхностей передней груп-пы зубов обеспечивают укорочение экстраальвеолярной части зубов и уменьшение резцового пути (переднего и бокового). Уменьшение резцового пути приводит к уменьшению продолжительности периода сжатия сосудов в момент отку-сывания пищи и при боковых смещениях челюсти, т. е. создаются условия для нормализации сосудистой реакции на действие нагрузки.
307
Ортодонтическое лечение заболеваний пародонта. При пародонтите из-за изменений в связочном аппарате и дистрофических процессов в костной ткани, происходящих под влиянием функциональных нагрузок как при окклюзионных контактах, так и через пищевой комок, т. е. при опосредованной окклюзии, возникают вторичные деформации зубных рядов. Они являются доказательством ведущей роли функции жевания в перестройке зубочелюстной системы. СильГжевательного давления, а также давления языка сдвигают зубы в одном или нескольких направлениях. Так, передние зубы чаще смещаются в вестибулярном направлении. Смещение зубов кпереди лишает их возможности контактировать друг с другом, обусловливает попадание пищи в межзубные промежутки и расхождение зубов или наложение их друг на друга. Внедрение пищевого комка между зубами происходит и вследствие подвижности зубов. При этом к травме межзубного сосочка присоединяются смещение зубов по отношению друг к другу, разворот их или наклон в сторону дефекта.
Вторичные деформации развиваются как при интактных зубных рядах, так и, чаще, при дефектах в них. В последних случаях клиническая картина резко ухудшается, появляется еще ряд нарушений в топографоанатомических взаимоотношениях элементов зубочелюстной системы. Например, при потере группы жевательных зубов на одной или обеих челюстях происходит снижение окклюзионной высоты, нижняя челюсть смещается дистально, увеличивается степень перекрытия в группе передних зубов, изменяются взаимоотношения элементов височно-челюстного сустава. В дальнейшем, при вестибулярном смещении передних зубов, исчезает режущебугорковый контакт, еще больше снижается окклюзионная высота, передние зубы нижней челюсти травмируют слизистую оболочку альвеолярного отростка верхней челюсти. При пародонтите, возникающем на фоне аномалий развития челюстей и зубных рядов, вторичные деформации отмечаются чаще и протекают значительно тяжелее.
Известно, что сила, направленная под углом к длинной оси зуба, особенно при его наклоне, вызывает более выраженную деформацию тканей, чем вертикально действующая сила. Изменение оси наклона зуба в сочетании с увеличенной экстраальвеолярной частью за счет атрофии приводит к увеличению выраженности деформации тканей и усилению деструктивных процессов. Не исправив положение зубов, не восстановив нормальную окклюзионную высоту и правильное взаимоотношение элементов зубочелюстной системы, нельзя устранить перегрузку тканей пародонта.
Возникновение вторичных деформаций и нарушений взаимоотношения зубных рядов следует расценивать как осложнение генерализованного или очагового пародонтита. Осложнение приводит к ухудшению течения основного заболевания, и при игнорировании этого факта снижается эффективность лечения.
В начале лечения подвижность перемещаемых зубов несколько возрастает, но со временем уменьшается. Анализ рентгенограмм и реопародонтограмм позволяет констатировать, что Ортодонтическое лечение не усиливает дистрофические процессы в пародонте. Перемещение зубов и восстановление нормальных артикуляционных взаимоотношений зубных рядов в комплексе с другими лечебными мероприятиями позволяют добиться прекращения обострении процесса и уменьшения степени выраженности воспалительных явлений.
Показаниями к ортодонтическому лечению при очаговом и генерализован-ном пародонтите I и II степени являются вторичные деформации: тремы и диастемы, обусловленные смещением зубов, снижение окклюзионной высоты, осложненное глубоким резцовым перекрытием и дистальным смещением нижней челюсти; зубочелюстные аномалии: глубокий прикус, прогения, сочетающаяся со снижением окклюзионной высоты, глубокий прикус и прогения, осложненные вторичной деформацией зубных рядов.
308
При вестибулярном смещении зубов, тремах и диастемах с успехом применяют пластинку с вестибулярной дугой (диаметр проволоки 0,4—0,6 мм). При наложении одного зуба на другой в конструкцию данного аппарата вводят пальцевидные отростки из проволоки диаметром 0,4 мм, а при наличии супра-окклюзионного зуба — плоскую зацепную петлю. Если имеется также вторичная частичная адентия, то аппарат изготавливают по типу съемного пластиночного протеза. В этом случае с помощью аппарата удается устранить деформацию и дефект зубного ряда, что в большинстве случаев равносильно устранению этиологического или патогенетического фактора (функциональной перегрузки). При применении этого лечебного аппарата следует помнить, что после его припасовки базисная пластинка в области перемещаемых зубов не должна доходить до них с оральной стороны на такое расстояние, на которое необходимо переместить зубы. Вестибулярная дуга должна располагаться на расстоянии 1,5—2 мм от режущего края зубов. При слабом активировании дуги путем сближения краев петель эффект от лечения наступает в первые 2—3 нед. Достоинство данного аппарата состоит в том, что после окончания ортодонти-ческого лечения до момента фиксации постоянной шины он является ретенцион-ным (удерживающим) аппаратом.
При снижении окклюзионной высоты и связанном с ним изменении топографических взаимоотношений зубных рядов верхней и нижней челюстей требуется предварительно провести ортодонтическое лечение для перестройки мышечной системы (миотатического рефлюкса). Снижение окклюзионной высоты развивается при: 1) потере группы жевательных зубов с двух сторон на одной или обеих челюстях при перекрестных дефектах; 2) патологической стираемости жевательных зубов; 3) частичной вторичной адентии, сопровождающейся конвергенцией премоляров и моляров, ограничивающих дефект зубного ряда. Возможно снижение окклюзионной высоты в случаях неправильного изготовления мостовидных протезов в области жевательных зубов или ста-чивания окклюзионных поверхностей, выполненных из пластмассы.
Все лечебные аппараты и протезы необходимо изготавливать с учетом восстановления исходной центральной окклюзии. С целью восстановления правильных окклюзионных соотношений, ликвидации развившегося глубокого резцового перекрытия и одновременного перемещения зубов применяют съемную пластинку на верхнюю челюсть с вестибулярной дугой и наклонной плоскостью. При наличии дефектов зубных рядов следует применять съемный протез с вестибулярной дугой и наклонной плоскостью. Для того чтобы предупредить перегрузку передних зубов нижней челюсти наклонной плоскостью, можно применить шины на эти зубы. При дефектах зубного ряда нижней челюсти применяют каппу-протез, замещающий дефект и позволяющий восстановить правильные окклюзионные соотношения.
Метод временного шинирования. Шина — приспособление для иммобилизации (полная неподвижность или значительное уменьшение подвижности) группы или всех зубов зубного ряда. Метод временного шинирования применяют в развившейся стадии генерализованного и очагового хронического пародонти-та, в период обострения, в течении всего периода комплексного лечения до момента наложения постоянного шинирующего аппарата. Временное шиниро-вание позволяет устранить травматическое воздействие патологической подвижности и функции жевания — один из патогенетических механизмов, поддерживающий гемодинамические нарушения при пародонтите. Шина обеспечивает равномерное распределение сил жевательного давления между пародонтом зубов, включенных в шину, создает покой пораженным тканям и способствует повышению эффективности патогенетически обоснованной и симптоматической терапии. Исходя из сосудистр-биомеханической гипотезы, применение временной шины позволяет разорвать патогенетическую цепь воспаление — нарушен-
309
ное кровоснабжение—дистрофия—функция жевания; способствует улучшению трофики тканей пародонта, ликвидации воспалительного процесса. Воспаление пародонта приводит к увеличению патологической подвижности, которая в свою очередь способствует усилению застойных явлений в тканях при жевании.
Недопустимо проведение гингивотомии и гингивэктомии без предварительного изготовления временной шины. Временные шины должны соответствовать следующим требованиям: 1) надежно фиксировать все зубы, легко накладываться и сниматься с зубных рядов; 2) равномерно перераспределять жевательное давление на опорные зубы и замещать дефект зубных рядов; 3) при фиксации на зубных рядах не препятствовать проведению лекарственной терапии и хирургического лечения; 4) не травмировать слизистую оболочку десны;
5) отличаться простотой изготовления.
При генерализованном пародонтите в шину включают все зубы, обеспечивая тем самым стабилизацию по дуге. При очаговом пародонтите протяженность шины зависит от локализации поражения и взаимоотношения его с зубами^ у которых пародонт не поражен: шина обязательно должна включать в блок зубы с непораженным пародонтом.
Временные шины изготавливают из пластмассы, которую можно армировать металлической проволокой для повышения прочности. Различают капповые шины, оральные и вестибулооральные. Капповые шины охватывают окклюзион-ную часть коронок зубов, их применение связано с увеличением окклюзионной высоты. Шину фиксируют на зубной ряд с помощью репина, дентола, дентина. В тех случаях, когда по клиническим показаниям увеличение окклюзионной высоты нежелательно, предлагаем пользоваться разработанным нами методом шинирования с применением оральной многозвеньевой шины, фиксируемой с помощью медицинского цианакрилатного клея марки МК-6 или МК-9. Шину изготавливают на гипсовой модели из самотвердеющей пластмассы. Она должна располагаться между режущим краем или зоной перехода жевательной поверхности в оральную и десневым краем, не доходя до него 2—3 мм.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ И КОНСТРУКТИВНЫЕ ОСОБЕННОСТИ ШИНИРУЮЩИХ ЛЕЧЕБНЫХ АППАРАТОВ ПОСТОЯННОГО ПОЛЬЗОВАНИЯ
Проведенный комплекс лечебных мероприятий позволяет ликвидировать воспалительный процесс в тканях пародонта, устранить местно-действующие этиологические факторы и остановить развитие заболевания. Однако в зависимости от стадии патологического процесса в пародонте уже произошли необратимые изменения: частичная резорбция тканей пародонта, органические изменения в сосудистой системе в сочетании с не полностью восстановленным кровотоком (отток крови от пародонта затруднен). Вследствие этого снижаются адаптационные возможности зубочелюстной системы и сохраняются условия для развития рецидива—повторного проявления болезни. С тем чтобы предупредить развитие рецидива и на длительный период сохранить состояние ремиссии в случаях лечения развившейся стадии хронического пародонтита, необходимо применить шинирующие лечебные аппараты и протезы постоянного пользования.
Современные принципы ортопедического лечения пародонтитов с применением аппаратов и протезов постоянного пользования заключаются в следующем.
1. Привести в функциональное соответствие силу жевательных мышц и функциональную выносливость пародонта к нагрузкам.
2. Провести иммобилизацию группы или всех зубов зубного ряда с целью
310
ликвидации патологической подвижности и приближения подвижности к физиологическим нормам.
3. Равномерно распределить жевательное давление между зубами при всех циклах жевания, что позволит разгрузить зубы с наиболее пораженным паро-донтом и использовать компенсаторные возможности каждого зуба и зубного ряда в целом.
4. Восстановить единство в системе зубного ряда, устранить дефекты;
восстановить функцию жевания.
5. Предупредить перегрузку зубов.
6. Устранить действие на зубы с поражением пародонта I и II степени горизонтального компонента жевательного давления, а при наличии функциональной недостаточности — поражения II—III степени — и вертикального компонента.
Различают следующие виды шинирующих аппаратов постоянного пользования: несъемные (спаянные между собой коронки, цельнолитые экватор-ные и колпачковые коронки, штифтовые конструкции, варианты мостовидных протезов), съемные (составляются из элементов бюгельного протеза и сочетания многих вариантов кламмерной системы), сочетание несъемных и съемных видов шин.
Клиническая картина пародонтитов настолько разнообразна, что не укладывается в рамки ни одной классификации. Болезнь связана не только со специфическими особенностями организма, но и с функциональными особенностями зубочелюстной системы (вид прикуса, топография дефектов зубных рядов, наличие зубочелюстных аномалий и т. п.). Следовательно, чтобы добиться успеха в лечении не болезни вообще, а болезни у данного индивидуума, необходимо учесть особенности течения заболевания, наметить и выполнить строго индивидуальный план лечения, применяя сочетания различных лечебных средств. Вопрос о том, какой метод эффективнее при лечении болезней пародонта — съемное или несъемное шинирование, может быть решен только следующим образом: показан тот вид шинирования, который с учетом всех индивидуальных особенностей течения заболевания позволит провести современное ортопедическое лечение пародонтита в полном объеме, и надежно иммобилизовать зубы с пораженным пародонтом.
Для того чтобы обоснованно определять в соответствии с клинической картиной конструктивные особенности лечебных аппаратов, коротко остановимся на биомеханических основах шинирования, влиянии различных элементов несъемных и съемных шин на структурно-функциональные взаимоотношения зубов и окружающих тканей, на распространенное смещение зубов.
Шинирование двух зубов с различной степенью сохранности костной ткани и подвижности обусловливает перераспределение давления по пародонту этих зубов (рис. 88). Данный вид шинирования вызывает субпороговую реакцию пародонта объединенного, но ненагруженного зуба с непораженным пародонтом, т. е. смещение пораженного зуба обусловливает смещение здорового зуба и развитие деформации как тканей пародонта, так и костной ткани. Если учесть, что в процессе приема пищи зуб с непораженным пародонтом подвергается непосредственному воздействию жевательного давления, то становится ясно:
объединение шиной двух зубов приведет к двойному воздействию жевательных сил — непосредственного и опосредованного. При этом степень опосредованного воздействия выше: пространственное смещение корня непораженного зуба больше, чем смещение его при прямом воздействии.
Шинирование попарно двух зубов, у которых отмечается убыль костной ткани стенок альвеол, равная ' 1ч длины стенки, не приводит к нормализации пространственного смещения корней. Верхушка нагружаемого зуба смещается вертикально в тех же пределах, что и до шинирования. Каждая точка на поверх-
311

Следовательно, не нужно применять часто практикуемое шинирование двух рядом стоящих зубов, ограничивающих дефект зубного ряда, с последующей фиксацией на дистальном зубе кламмера съемного протеза. В этих случаях область опоры и фиксации съемного протеза должна быть перенесена с пораженного зуба на здоровые и лабильно соединена с седловидной частью протеза.
Рис,
88.
Распределение жевательного давления
(Р) в пародонте опорных зубов, имеющих
разную степень подвижности или различные
углы наклона длинных осей.
а
— вертикально
направленная сила; б
— сила
направлена под углом.
Деформация тканей зуба, пародонт которого дистрофически изменен, после фиксации мостовидного протеза снижается в 2 раза по сравнению с наблюдавшейся до включения зуба в протез. Деформация тканей непораженного зуба резко возрастает в момент действия нагрузки на зуб с пораженным пародонтом.
312
При применении мостовидного протеза на ткани здорового зуба действует дополнительная нагрузка, вследствие чего возникающая деформация превышает наблюдавшуюся до включения этого зуба в протез и находится в прямой зависимости от величины замещаемого дефекта: чем больше расстояние между опорными зубами, тем выраженное деформация в пародонте здорового зуба.
Силы, действующие на тело протеза под углом, вызывают более выраженную деформацию в пародонте здорового зуба. При этом деформация тканей пародонта этого зуба возрастает по мере удаления от него пищевого комка и достигает максимума, когда нагрузка падает на зуб с пораженным пародонтом.
Включение в шину дополнительных опор эффективно, если они находятся рядом с пораженным зубом. Если же такой клинической ситуации нет, то целесообразность увеличения количества опорных зубов в шине определяется следующим положением: плечо из опорных зубов с непораженным пародонтом должно быть длиннее, чем тело протеза и подвижный зуб.
Эти данные свидетельствуют о том, что при выборе конструктивных особенностей лечебного аппарата необходимо руководствоваться таким правилом:
применять следует такую конструкцию шины, которая уменьшала бы смещение зубов в горизонтальном направлении. Этому могут способствовать шинирующие аппараты, сдерживающие смещение любой группы зубов в горизонтальной плоскости,— бюгельные протезы с системой кламмеров, обеспечивающих различные по топографии виды иммобилизации. С учетом основных направлений смещения функционально-ориентированных групп зубов в различные фазы жевания—откусывания и разжевывания пищи—такими видами иммобилизации считают для передних зубов — фронтосагиттальную или по дуге, для боковых — парасагиттальную или по дуге (рис. 89, см. вклейку).
Съемные шины благодаря системе кламмеров уменьшают деформацию тканей пародонта нагружаемого зуба за счет перераспределения давления на зубы, включенные с помощью кламмеров в шинирующую систему. По сравнению с мостовидным протезом наиболее выраженное уменьшение пространственного смещения, а следовательно, и деформации тканей, а также нормализация кровообращения отмечены при воздействии угловых компонентов сил жевательного давления. Давление через дугу протеза передается на зубы противоположной стороны, а через систему многозвеньевого кламмера — и на другие зубы. Бюгельные шинирующие аппараты в зависимости от конструктивных особенностей кламмерной системы обеспечивают трансверсальное, парасагиттальное распределение нагрузок или по всей зубной дуге. Этими качествами не обладает больше ни один вид шинирующих протезов.
Элементами бюгельных протезов, обеспечивающими разгрузку и перераспределение горизонтального компонента жевательного давления на большую группу зубов, являются плечи опорно-удерживающих кламмеров и сам бюгель. Кламмер следует рассматривать не только как элемент протеза или шины, способствующий удержанию протеза, но и как приспособление, обеспечивающее перераспределение вертикального и горизонтального компонентов жевательного давления. В зависимости от конструкции кламмер нагружает зуб, перераспределяет жевательную нагрузку или обеспечивает иммобилизацию.
Для того чтобы установить функциональную значимость различных видов кламмеров, необходимо изучить действие отдельных элементов опорно-удержи-вающего кламмера Аккера. В плече кламмера различают стабилизирующую и ретенционную части. Стабилизирующая часть составляет ^з длины плеча и за счет большого поперечного сечения обладает жесткостью, вследствие чего не деформируется и не пружинит под влиянием внешних сил. Таким же свойством должна обладать окклюзионная накладка. Ретенционная часть плеча кламмера характеризуется пружинящими, упругими свойствами. Окклюзионная накладка и стабилизирующая часть плеча нагружают зуб в вертикальном и горизонталь-
313
ном направлениях, если кламмер соединен с седловидной частью протеза, и, наоборот, если имеется система этих элементов, то перераспределяют между зубами вертикальную и горизонтальную нагрузки. Ретенционная часть служит для предотвращения смещения шины (протеза) в вертикальной плоскости, одновременно нагружает зуб и частично перераспределяет горизонтальный компонент жевательного давления. Располагаясь под экватором зуба (для нижней челюсти) или над экватором (для верхней челюсти), она частично трансформирует вертикальный компонент нагрузки на зуб.
Меняя расположение и количество окклюзионных накладок, можно регулировать направление нагрузки на опорный зуб, передающейся на него с седло-видной части протеза. Если окклюзионная накладка находится со стороны дефекта зубного ряда, то нагрузка, приходящаяся на седловидную часть протеза, оказывает наклонное действие на опорный зуб. Эта нагрузка тем значительнее, чем более податлива слизистая оболочка подбазисом протеза. Располагая окклюзионную накладку с противоположной стороны (так называемый кламмер обратного, заднего действия), снимают вывихивающий момент. При ослаблении резервных сил пародонта опорно-удерживающий кламмер соединяют с седловидной частью протеза лабильно через пружинящее приспособление. Место пружинящего соединения выбирают, исходя из состояния зубов, граничащих с дефектом. Чем дальше от седловидной части отнесено место соединения пружины с дугой, тем меньше нагрузка на опорные зубы и больше давление на беззубую часть альвеолярного отростка при нагружении седловидной части протеза. Если в зубном ряду имеется включенный дефект, то седло-видная часть должна иметь двустороннюю опору в виде различных вариантов опорно-удерживающего кламмера.
В том случае, если окклюзионная накладка полностью закрывает жевательную поверхность или режущие края группы зубов, то это позволяет устранить действие вертикального компонента жевательного давления на зубы, у которых поражен пародонт, и перераспределить вертикальную нагрузку на всю группу зубов, включенных в блок, аналогично несъемной каппе. Объединение литой каппы с другими видами кламмеров в сочетании с бюгелем позволяет добиться надежной стабилизации, не прибегая к препарированию зубов. Если при смыкании зубных рядов недостаточно места для размещения накладки, то проводят аккуратное стачивание бугров зубов-антагонистов.
Стабилизирущую часть плеча располагают с вестибулярной и оральной сторон зуба над общей экваторной линией. Их функциональное назначение — препятствовать смещению зуба под действием сил, направленных под углом или горизонтально. Продление этой части на соседний зуб или изготовление перекидного кламмера позволяет объединить в единый блок два зуба. Если стабилизирующую часть продлить на все имеющиеся зубы с вестибулярной и оральной сторон, то тем самым можно добиться максимальной разгрузки всех зубов, устранив влияние сил, действующих под углом. Этот вид кламмера называют непрерывным или многозвеньевым. Он обеспечивает фронтально-сагиттальную, парасагиттальную стабилизацию и стабилизацию по дуге. Подобной стабилизации можно достигнуть, изготовив многозвеньевой оральный кламмер с вестибулярными отростками. Вестибулярные отростки — это значительно уменьшенная по протяженности стабилизирующая часть плеча опорно-удерживающего кламмера. При функциональных нагрузках зубы верхней челюсти, так же как и нижние передние, при отрывании пищи выталкиваются кпереди. Этому смещению и противостоят вестибулярные отростки, но этот вид кламмеров не устраняет вертикального давления на пародонт.
При генерализованном или локализованном пародонтите недопустимо применение многозвеньевого орального кламмера без вестибулярных отростков или окклюзионных накладок, закрывающих всю жевательную поверхность
314
или режущий край, поскольку такие кламмеры не предотвращают смещения зубов в вестибулярном направлении.
Ретенционную часть плеча располагают у зубов нижней челюсти под экватором, а у зубов верхней — над экватором. Она обладает пружинящими свойствами, которые неодинаково проявляются по отношению к длинной оси плеча кламмера: ретенционная часть легко пружинит в горизонтальной плоскости и плохо — в вертикальной. Функциональное назначение данной части кламмера — препятствовать смещению шины в вертикальной плоскости и удерживать зуб от смещения при действии на него нагрузки в вертикальном направлении. Для того чтобы удержать шины, и особенно шины-протезы от смещения в вертикальной плоскости, в ее конструкцию достаточно ввести три — четыре кламмера, имеющих ретенционную часть.
С целью уменьшения побочного действия плеча применяют кламмер Роуча с одним или двумя Т-образными плечами. Регулируя длину плеча, уменьшают нагрузку при наложении шины на зубные ряды, но при этом снижается и стабилизирующее действие кламмера. Т-образное плечо способствует уменьшению действия на зуб вертикального и горизонтального компонентов жевательной силы, так как располагается с вестибулярной стороны под экватором зуба (для нижней челюсти).
Вариантов опорно-удерживающих кламмеров очень много, и их применение должно быть подчинено лечебным целям. Увеличивая количество опорно-удерживающих кламмеров, меняя их конструктивные особенности, топографию расположения на зубах, добиваются объединения в единый блок зубов как с сохранившимися резервными силами, так и с функциональной недостаточностью пародонта. При этом важно знать функциональную ценность каждого зуба и то, от каких вредных компонентов жевательного давления его необходимо разгрузить.
При включении в шину всех передних зубов деформация их имеет различный характер и наиболее выражена у крайних зубов этой группы. Степень деформации остальных зубов снижается от точки приложения силы до зоны смены знака напряжений и после этого приобретает другой знак, и чем дальше зуб находится от области действия силы, тем выраженное деформация. В зоне смены знака деформация стенок альвеол наименьшая, характер же деформации наиболее неблагоприятный для тканей периодонта, так как в этой зоне при действии нагрузок под углом отмечается ротационное смещение зубов, именно у этих зубов наблюдается наибольшие изменения пародонта.
На характер и степень смещения отдельных участков системы влияет также то, что: 1) зубы расположены по сегменту окружности и центр крайних зубов смещен в оральную сторону от центральных резцов; 2) сила, действующая по центру дуги с вестибулярной стороны, приводит к прогибу системы; 3) сила, действующая с оральной стороны по центру дуги, смещает всю систему кпереди. Чем значительнее степень резорбции, тем больше смещение этих зубов кпереди и выраженное деформация тканей пародонта. Результаты изучения влияния различных по величине и напряжению нагрузок на характер деформаций тканей пародонта свидетельствуют о том, что при деструкции пародонта на '/2 объединение только передних зубов не позволяет добиться стойкого лечебного эффекта. Для того чтобы устранить эти дополнительные деформации у всех передних зубов, необходимо применить такую систему, которая перераспределяет давление на группы жевательных зубов. В отсутствие последних нормализовать подвижность зубов и как следствие кровообращения и трофику тканей можно, осуществив: 1) объединение зубов шинами; 2) перераспределение части давления на ткани протезного ложа; 3) как вариант — укорочение экстраальвеолярной части зубов и применение системы Румпеля.
В экспериментальных исследованиях установлено, что применение шини-
315
рующих аппаратов типа шин Эльбрехта с вестибулярными отростками позволяет снизить деформацию пораженных тканей на 30%, применение шин нашей конструкции с системой кламмеров Роуча — на 44%, а с замкнутой системой (вестибулооральный кламмер) — на 54%, укорочение экстраальвеолярной части и применение спаянных капп—на 54%.
С целью повышения лечебного эффекта, т. е. уменьшения пространственного смещения передних зубов, при хорошо выраженном своде неба дугу бюгельного протеза нужно заменить на литую небную пластинку, названную нами стабилизирующей. Механизм снижения деформации (дополнительно к указанным выше в 1,4 раза) состоит в следующем: при нагружении и смещении передних зубов они увлекают за собой весь лечебный аппарат, что и позволяет сдержать это смещение за счет распределения давления на ткани твердого неба.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА ПРИ СОХРАНЕННЫХ ЗУБНЫХ РЯДАХ
В начальной стадии дистрофический процесс захватывает менее l/^ длины стенок лунки. Вследствие нерезко выраженной атрофии происходит равномерное и незначительное снижение резервных сил зубного ряда как верхней, так и нижней челюсти. При выявлении такого состояния зубочелюстной системы, если не произошло смещения зубов и образования трем и диастем, ортодонтическое лечение и шинирование не показаны. Рекомендуются лечение с целью нормализации кровообращения и ликвидации воспалительных явлений, общеукрепляю-щая терапия, устранение экзогенных факторов: удаление зубного камня, замена некачественных пломб и коронок, сошлифовывание участков твердых тканей, блокирующих движение нижней челюсти.
Избирательное пришлифовывание проводят с целью создания «скользящей» окклюзии, что позволяет устранить вредные горизонтальные компоненты жевательного давления, увеличить количество зубов, контактирующих при всех жевательных движениях нижней челюсти, и тем самым уменьшить удельное давление на ткани пародонта. Смысл стачивания участков преждевременных контактов и участков, блокирующих смещение зубного ряда нижней челюсти по отношению к верхнему, заключается также в том, что вследствие резорбции в маргинальной части пародонта центр вращения зуба смещается к верхушке корня и увеличивается плечо рычага. Стачивание этих участков уменьшает травматогенное воздействие окклюзионных контактов также и за счет уменьшения силы, действующей на периодонт и костную ткань. При глубоком резцовом перекрытии, глубоком прикусе и прогении необходимо сточить режущие края резцов и клыков, уменьшив тем самым резцовый путь. При бруксизме показано изготовление профилактических капп (из эластичной или жесткой пластмассы) с завышением центральной окклюзии, которыми следует пользоваться ночью. Лечение необходимо проводить совместно с невропатологом, терапевтом и рефлексологом.
Положение резко меняется при атрофии более '/4 длины стенки лунки зуба. При этом снижается функциональная ценность зубов, уменьшаются или полностью исчезают резервные силы, развивается функциональная недостаточность пародонта, увеличивается патологическая подвижность зубов, обусловленная в основном атрофией костной ткани и расширением периодонтальной щели. В этих случаях перед ортопедическим лечением стоят следующие задачи: 1) добиться перераспределения жевательного давления, приходящегося на отдельные зубы, на весь зубной ряд; 2) объединить в блок все зубы каждой челюсти;
3) устранить патологическую подвижность; 4) предупредить смещение зубов. Применяемые шины должны обеспечить иммобилизацию по дуге в сочетании с парасагиттальной стабилизацией.
316
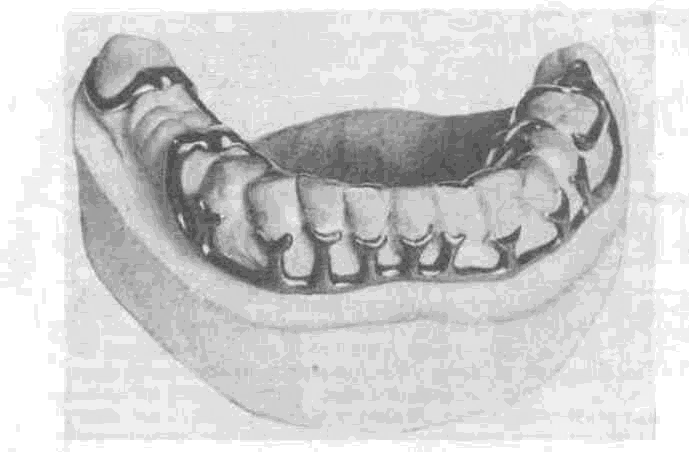
Рис. 90. Съемная шина с вестибулооральным кламмером (с вестибулярной стороны — система кламмеров Роуча).
В последние годы при лечении генерализованного пародонтита широко применяют цельнолитые съемные шины, состоящие из единой системы различных модификаций опорно-удерживающих и многозвеньевых кламмеров с вестибулярными отростками. Специфика конструирования таких шин состоит не только в создании иммобилизации по дуге в сочетании с парасагиттальной стабилизацией, но и в целенаправленном использовании модификаций кламмеров системы Нея с целью уменьшения действия на пародонт каждого зуба травмирующих компонентов жевательного давления. При введении в конструкцию шины того или иного варианта кламмера следует руководствоваться его функциональной значимостью и данными о клиническом состоянии пародонта, степени потери резервных сил, локализации зон наиболее выраженной атрофии стенок лунок зубов, направлении и степени наибольшей подвижности.
При неравномерном течении атрофического процесса ортопедическое лечение призвано устранить действие на зубы с атрофией пародонта III степени не только горизонтального, но и вертикального компонента жевательного давления (рис. 90). В конструкцию съемных шин необходимо включить литые элементы, полностью перекрывающие окклюзионную поверхность зубов с поражением пародонта III степени, и продолжить их на зубы, сохранившие резервные силы. Возможно применение сочетанного шинирования — съемного и несъемного.
При атрофии более '/г длины стенки лунки зуба наилучший терапевтический эффект дает применение несъемных шин в сочетании со съемной, которые обеспечивают парасагиттальную стабилизацию и перераспределение вертикального компонента жевательного давления. К несъемным шинам следует отнести цельнолитые экваторные (колпачковые) коронки, колпачковую шину Бынина, интердентальную шину Копейкина, колпачковую литую шину со штифтами (при депульпированных зубах) (рис. 91).
При применении шин, состоящих из коронок, требуется значительное препарирование твердых тканей зубов, фиксация их затруднена, они травмируют дес-невой край. Экваторные коронки и колпачковые шины высокоточные, требуют меньшего сжатия тканей зубов. Фиксированные на группах зубов, они обеспечивают фронтальный или сагиттальный вид иммобилизации. Учитывая, что при
317
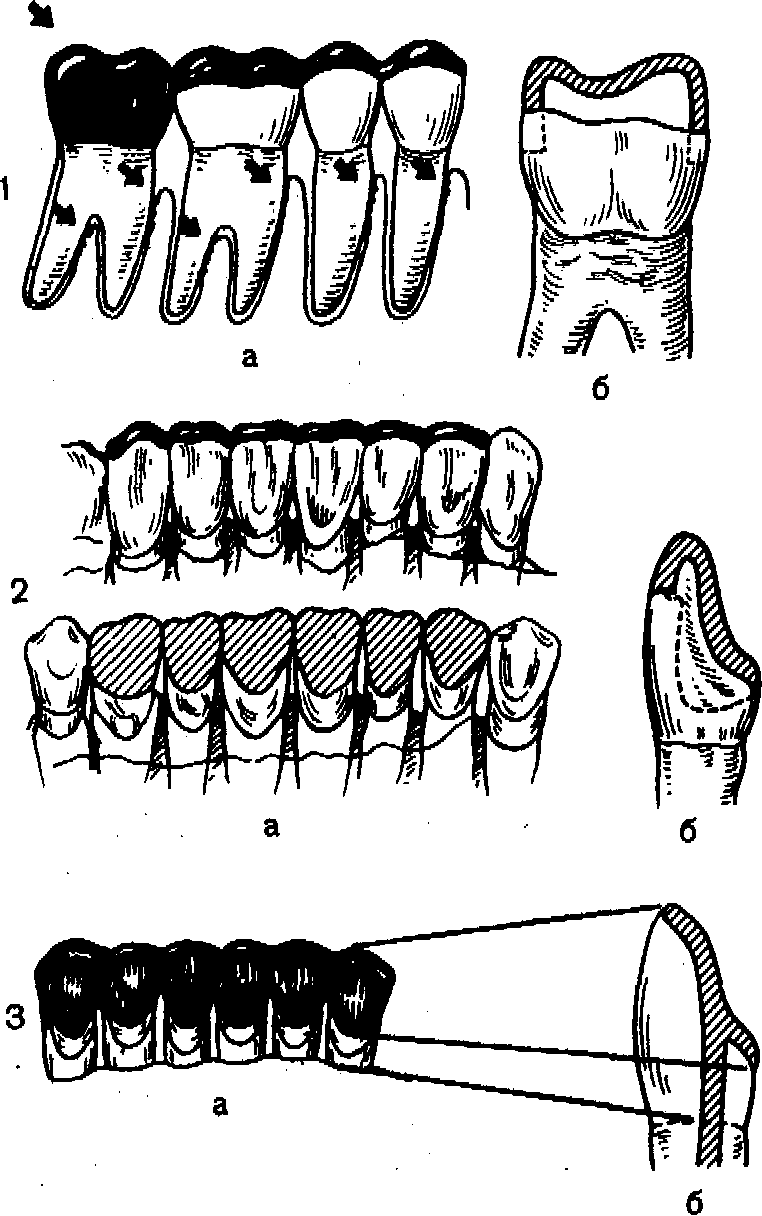

Рис, 91. Виды несъемных шин, применяемых для лечения заболеваний пародонта. 1 — шина из спаянных экваторных коронок (а) и их границы по зоне препаровки зубов (б); 2 — шина из спаянных колпачковых коронок (а) и их границы по зоне препаровки зубов (б); 3 — штифтовая шина Мамлока (а) и границы ее по зоне препаровки зубов и длина штифта (б); 4 — составной мостовидный цельнолитой шииирующий протез на модели (а) и части этого протеза (б).
генерализованном пародонтите отдельные виды иммобилизации неэффективны, необходимо дополнительно применить съемную шину, состоящую из бюгеля и системы опорно-удерживающих кламмеров, обеспечив тем самым стабилизацию по дуге в сочетании с парасагиттальной. Используя несъемные звенья шины, следует решить вопрос о депульпировании зубов с целью предупреждения развития ретроградного пульпита. Мы считаем, что показанием к депульпированию с целью предупреждения развития пульпита зубов, включенных в несъемную шину, является длительное воспаление краевого пародонта, наличие десневого или костного кармана, атрофия '/2 длины стенки лунки и более.
Применение интердентальной шины в сочетании со съемной шиной обеспечивает перераспределение всех компонентов жевательного давления. Шина представляет собой введенный с аппроксимальных сторон двух соседних зубов гантелеобразный металлический штифт (можно применять крампоны фарфоровых зубов). Перед изготовлением шины проверяют окклюзионные контакты и в случае их неравномерности стачивают участки, блокирующие движение челюсти. По рентгенограмме определяют зоны безопасности твердых тканей, с тем чтобы при препарировании не вскрыть камеру пульпы. У передних зубов полости располагают с оральной стороны в зоне между режущим краем и зубным бугорком, но так, чтобы от режущего края до начала полости было не менее 2 мм. Это необходимо для того, чтобы сохранить достаточно прочный слой эмали, способный противостоять вертикальной нагрузке. У жевательных зубов полость
318
создают с жевательной поверхности, отступя 2—3 мм от аппроксимального края, глубина ее не менее 2 мм. В центре полости алмазным бором (размер бора должен соответствовать размеру утолщения на штифте) делают углубление. Затем бором обратной конусности создают ровное основание полости с небольшим поднутрением. После препарирования полость должна иметь форму усеченной пирамиды, усеченная сторона которой выходит на окклюзионную поверхность. После создания полости в соседнем зубе их соединяют поперечным пазом. В полость вводят штифт и пломбируют композитным материалом. Возможно дополнительное склеивание зубов этим же композитом по контактным поверхностям, которые предварительно протравливают.
Эффективна также несъемная шина Мамлока. Шина состоит из цельноли-тых вкладок со штифтами. Вкладки целиком закрывают окклюзионную поверхность зубов, и для изготовления шины требуется препарование этой поверхности. Кроме того, необходимо предварительно выполнить депульпирование зубов. Следовательно, этот вид шины может быть применен в тех случаях, когда показано депульпирование зубов. При генерализованной форме пародонтита эту шину следует применять в сочетании с другими шинирующими аппаратами, обеспечивающими стабилизацию зубного ряда по дуге.
Эффективным с точки зрения эстетики является применение единой системы цельнолитых коронок, облицованных композитными материалами. Данная система коронок должна быть объединена в блок с боковыми зубами. Если для шинирования боковых зубов также применены цельнолитые или экваторные коронки, то элементом соединения между звеньями на передние и боковые зубы являются аттачмены. Как правило, матричная часть аттачмена располагается в коронках, фиксируемых на клыках.
Второй вариант создания системы стабилизации по дуге при применении группы коронок на передние зубы предусматривает изготовление бюгельного шинирующего аппарата с системой перекидных кламмеров на боковые зубы. Соединяющим элементом в этом аппарате являются кламмеры Роуча, проводимые на клыки в промежутке между премоляром и клыком.
Весьма надежную и жесткую иммобилизацию зубов обеспечивает аппарат, состоящий целиком из системы телескопических коронок или телескопических коронок в сочетании с кламмерами на группу боковых зубов (второго премоляра и моляра). Во втором случае несущим и объединяющим элементом является бюгель. С целью изготовления шинирующего аппарата из телескопических коронок проводят препарирование всех зубов под литой колпачок с уступом. Культи зубов имеют конусность к режущему краю и окклюзионной поверхности 2—5°. Толщина колпачка в пределах 0,15—0,2 мм. При моделировании колпачка на слое адапты в пришеечной части на расстоянии 1,5—2 мм делают уступ. Этим достигается соблюдение правила: не вводить в десневой карман утолщенный край коронки, т. е. съемная часть не доходит до десны, край телескопической коронки упирается в уступ и сливается без зазора со стенкой колпачка.
Конусность стенок препарированных культей и параллельность осей этих культей проверяют в параллелометре, обычно при заднем наклоне модели. Это обусловлено тем, что в опорные колпачки на боковых зубах, особенно молярах, путем моделирования можно внести коррективы: устранить непараллельность стенок, заменить коронковую часть на экваторные коронки.
При значительном отклонении осей некоторых зубов от общей оси, что, естественно, не позволит фиксировать съемную часть, в конструкцию можно внести некоторые изменения. Так, при отклонении клыков верхней челюсти в вестибулярную сторону на них изготавливают не колпачки, а цельнолитые коронки с облицовкой. Для того чтобы включить эти зубы в шину, при моделировании каркаса несколько расширяют уступ с небной стороны и продолжают его на половину контактных поверхностей. В восковой заготовке на контактной поверх-
319
ности с помощью штифта-анализатора в параллелометре создают пазы, направление которых соответствует путям введения съемной части.
Таким образом, в системе иммобилизующих телескопических коронок на участках клыков создают соединяющие элементы, напоминающие по форме полукоронки с выступами на контактных сторонах, перекрывающие эти стороны, скат бугра и частично оральную поверхность одиночной коронки. Толщина этого участка 0,35—0,4 мм (для КХС). Все телескопические коронки облицовывают композитным материалом, за исключением коронок на моляры, которые изготавливают цельнометаллическими. Достоинством данной системы, так же как и бюгельных шинирующих аппаратов, является возможность введения в шину без ее переделки искусственного зуба в тех случаях, когда по тем или иным причинам приходится удалять естественный. То, что данная шина съемная, облегчав уход за ней и соблюдение гигиены полости рта.
В последние годы при лечении пародонтитов все шире применяют шины типа «Мериленд-систем» и его варианты [Копейкин В. Н., 1967, 1988; Попов Н. 1984]. Эти шины относятся к несъемным видам, так как фиксируются на зуба> с помощью композитных материалов. Конструктивными особенностями шик является расширенный оральный многозвеньевой кламмер с системой окклюзи онных накладок, перекидных элементов и вестибулярных отростков. При исполь зовании такой шины требуется лишь незначительное сошлифовывание тверды? тканей зубов для размещения перекидных элементов. Преимущество этой шинь в том, что она несъемная.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА, ОСЛОЖНЕННОГО ВТОРИЧНОЙ АДЕНТИЕЙ
Для генерализованного пародонтита, осложненного частичной вторично! адентией, характерно то, что все основные симптомы заболевания, в перву» очередь воспаление и подвижность зубов, более выражены у антагонирующи:
зубов. Чем меньше антагонирующих зубов сохранилось, тем активнее прояв ляются эти симптомы. При пародонтите, осложненном частичной вторично] адентией, помимо обострения воспалительных и деструктивных процессов можно обнаружить снижение или отсутствие резервных сил зубов и зубны рядов, отсутствие разного количества зубов на верхней и нижней челюстя? неодинаковые функциональные возможности как зубных рядов, так и функцис нально-ориентированных групп зубов. В этих ситуациях сложность выбора кон струкции ортопедических лечебных аппаратов обусловлена тем, что при исполь зовании любого вида протеза на пародонт опорных зубов ложится дополнител! ная нагрузка. Создается ситуация, когда частичная вторичная адентия вызыва ет обострение пародонтита, а применение протезов приводит к дополнительно нагрузке на пародонт.
В начальной стадии заболевания и при атрофии костной ткани 1 стелен допустимо применение шин-протезов в отдельных функционально-ориентирс ванных группах зубов. Количество опорных элементов шины должно быт таким, чтобы обеспечить равномерное перераспределение давления, передающ( гося с промежуточной части шины-протеза (см. раздел «Ортопедическое лечени очагового пародонтита»).
Применение шинирующих аппаратов в функционально-ориентированны группах зубов основывается на наличии у них в начальной стадии заболевани частично сохраненных резервных сил пародонта. В группе боковых зубов эт аппараты можно применить при потере второго премоляра, первого или второг моляра. Потеря большего количества зубов обусловливает необходимость пер* хода на парасагиттальную стабилизацию. В отсутствие двух центральных ил двух боковых резцов в группе передних зубов допускается применение шинь
320
которая включает в себя оставшиеся зубы передней группы, в случае потери большего количества зубов необходимо подключить премоляры. В группе боковых зубов при указанных дефектах наилучшей иммобилизации удается добиться с помощью мостовидного протеза, фиксированного на цельнолитых экваторных коронках, в группе передних зубов—при применении мостовидного протеза, фиксированного на полукоронках, элементах шины Мамлока, цельнолитых металлокомпозитных или металлокерамических коронках. Хороший иммобили-зирующий и эстетический эффект дают модифицированные мостовидные протезы, фиксированные с помощью клея или композитных материалов.
Отличительной особенностью шинирующих мостовидных протезов, фиксируемых с помощью клея, является обязательное перекрытие металлом режущего края, как при применении полукоронок, и наличие вестибулярных ретенционных отростков. Назначение этих отростков, как и в съемных шинах,— препятствовать смещению подвижного зуба в вестибулярную сторону при попадании на него пищевого комка, а следовательно, предупредить отрыв его от фиксированной на других зубах шинирующей конструкции. На всех боковых зубах вестибулярные отростки располагаются на окклюзионной поверхности без пересечения клинической экваторной линии. Они должны быть по возможности значительной ширины в области перехода с контактной поверхности зуба на вестибулярную и толщиной менее 0,5 мм (при изготовлении из неблагородных сплавов).
В области передних зубов такое расположение вестибулярных отростков нарушает эстетику, поэтому, применив задний наклон модели на столике парал-лелометра, перемещают экваторную линию гингивально, в зону, которая мало видна при разговоре и улыбке. Естественно, при таком наклоне модели экватор-ная линия перемещается от анатомического экватора ближе к режущему краю. Анализируя положение линии с вестибулярной и оральной стороны, выбирают наиболее оптимальный вариант. При этом допустимо дополнительное стачива-ние участков зуба с оральной стороны, с тем чтобы расширить оральное плечо и увеличить площадь склеивания.
При применении несъемных видов протезов, объединяющих отдельные группы функционально-ориентированных зубов, для лечения начальной стадии па.родонтита, осложненного вторичной адентией, в теле протезов целесообразно создать место для расположения перекидных элементов опорно-удерживающих кламмеров. При прогрессировании резорбции костной ткани и появлении подвижности шинированных зубов этот прием позволит применить съемную шину, не переделывая ранее изготовленные несъемные конструкции. В данном случае съемная шина обеспечивает иммобилизацию по дуге в сочетании с парасагит-тальной стабилизацией. Она состоит из бюгеля, двух перекидных элементов (по типу двойного кламмера Аккера) в группе боковых зубов и кламмеров Аккера на клыки.
В начальной стадии пародонтита, сочетающегося с отсутствием большего, чем рассмотрено выше, количества зубов, необходимо применять шины, обеспечивающие стабилизацию по дуге или по дуге в сочетании с парасагиттальной стабилизацией. При атрофии II—III степени частичная стабилизация лишь в области отдельных групп зубов неэффективна. Только включение в единый блок всех оставшихся зубов позволит равномерно перераспределить жевательное давление, действующее непосредственно на оставшиеся зубы и передающееся с тела протезов. В конструкциях шин-протезов должны быть устранены все факторы, ведущие к перегрузке опорных зубов.
Регулировать передачу жевательного давления с промежуточной части шины-протеза также можно, выравнивая углы наклона коронковой части опорных зубов, уменьшая ширину искусственных зубов, меняя конструктивные особенности кламмеров и увеличивая базис протеза. Нивелировка функциональных возможностей зубных рядов верхней и нижней челюстей может быть достигнута
12
Руков. по ортоп. стом.
321
путем обоснованного применения съемных и несъемных шин-протезов. При выборе конструкций шин следует исходить из функциональной ценности каждого зуба и функциональных соотношений зубных рядов верхней и нижней челюсти в целом, на отдельных участках функционально-ориентированных групп зубов и силовых взаимоотношений, которые сложатся после протезирования и шинирования. Это положение обусловлено тем, что в процессе откусывания и разжевывания пищи жевательное давление с группы зубов передается через элементы шины на все опорные зубы. Естественно, там, где меньше площадь опоры, на которую передается это давление, удельное давление на ткани паро-донта будет больше и шина не даст должного лечебного эффекта.
В задачи ортопедического лечения развившейся стадии генерализованной формы пародонтита, осложненного частичной адентией, входят: 1) объединение в блок и проведение иммобилизации всех зубов каждой челюсти; 2) равномерное распределение всех компонентов жевательного давления на пародонт оставшихся зубов; 3) предотвращение дополнительной нагрузки на пародонт зубов, граничащих с дефектом, особенно с седловидной части шины-протеза; 4) восстановление функции жевания во всех функционально-ориентированных группах зубов.
Вид иммобилизации и конструкция шины зависят от топографии и величины дефекта зубных рядов, состояния пародонта зубов, граничащих с дефектом, и всех оставшихся зубов. В основном следует применять стабилизацию по дуге в сочетании с парасагиттальной.
При выборе шинирующих аппаратов следует исходить из того, что они должны устранить повышенную подвижность каждого зуба в функционально-ориентированных группах и обеспечить равномерное перераспределение давления на все оставшиеся зубы каждой челюсти отдельно. Несъемные мостовидные протезы, обеспечивающие стабилизацию зубного ряда по дуге, применяют при значительном поражении коронок зубов кариесом или некариозном поражении, небольших размерах коронок зубов и плохой выраженности их экватора. Отсутствие экватора и небольшой вертикальный размер зубов являются противопоказанием к изготовлению бюгельного шинирующего протеза, так как его фиксация ' будет ненадежной, а плечи кламмеров будут травмировать десневой край. В этих случаях шина-протез принесет больше вреда, чем пользы, и ухудшит течение процесса.
При ортопедическом лечении пародонтита, осложненного частичной адентией без дистальной опоры, наиболее сложным моментом является выбор метода шинирования и конструктивных особенностей шин. Седловидная часть протеза, не имеющая двусторонней опоры, должна быть расценена как консоль, которая тем больше нагружает опорные зубы, чем податливее слизистая оболочка протезного поля, чем больше протяженность седловидной части и чем меньше атрофия пародонта у зубов-антагонистов, подключаемых к функции после наложения шины-протеза.
Наличие дефекта зубного ряда без дистальной опоры обусловливает необходимость включать в шину между кламмером и седловидной частью амортизатор жевательного давления. Его назначение—устранить вертикальные, горизонтальные и опрокидывающие компоненты жевательного давления, передающиеся с седловидной части протеза на опорные зубы.
Весьма эффективным амортизатором является соединение шинирующих кламмеров с седловидной частью протеза с помощью рессорного отверстия. В данных конструкциях при нагружении искусственных зубов значительная часть вертикального давления передается на слизистую оболочку и костную ткань, а меньшая часть — на опорные зубы в области соединения рессорного ответвления с многозвеньевым кламмером. Часть давления распределяется через бюгель на пародонт зубов с противоположной стороны. Таким образом, зубы, граничащие с дефектом, не получают дополнительной нагрузки при давле-
322
Рис. 92. Системы имми' '«меняемых при лечении пародонтита, осложнении!и
нии на седловидную част] ' плсние и выше
модуль упругости сплав;! .щего момента
в конструкции и тем бо и\у протезного ложа.
В последние годы все i — несъемные протезы, фиксируемые ня , и бюгельный протез, замещающий груп сги соединяют с помощью аттачменов си . данного вида аттачмена является эласт ;ричной части съемного протеза. Прокл;! ретана, и она имеет различную эластичнс 'жя в податли- вости слизистой оболочки < i.m'TKa и подвиж- ности шинированной групп; ,я фиксацию съем- ного протеза, не перегруж 1лы жевательного давления, приложенные к ( i икальных и боко- вых направлениях. Матрж тую форму. Пат- рицу изготавливают в виде .„..юнной с седловид- ной частью каркаса бюгель омпозитным материа- лом на нее наносят ретенп поверхность патрицы имеет форму обратного koi ченных пирамид, она больше матрицы на толщи
Эластичная прокладка , внутреннего размера
патрицы, что позволяет ей 'атрицы хорошо фиксиро-
12* 323

Рис. 93. Типы верхней челюсти при концевых дефектах зубных рядов в зависимости от выраженности альвеолярных бугров и глубины свода твердого неба (а) и виды альвеолярной части нижней челюсти при концевых дефектах зубных рядов (б).
ваться без дополнительных приспособлений. Внутренний размер прокладки меньше сечения матрицы, что способствует хорошей фиксации протеза. Эластичная прокладка может быть легко заменена на другую в случае ослабления фиксации протеза. Изготовление такого фиксирующего приспособления на практике не представляет трудностей, так как все детали стандартные и выпускаются в виде заготовок.
В тех случаях, когда сохранились только передние зубы верхней челюсти или частично сохранились жевательные зубы, смещающиеся в переднезаднем направлении, показано применение небной стабилизирующей пластинки. Эта пластинка способствует уменьшению смещения шинированных зубов кпереди (рис. 92). Ее применяют при высоком или выраженном своде неба. Прилегая к слизистой оболочке неба, пластинка, соединенная с шинирующей системой кламмеров, препятствует смещению зубов кпереди. При этом деформация паро-донта шинированной группы передних зубов уменьшается в 1,4 раза. Хорошо выраженные бугры верхней челюсти также позволяют сдержать смещение зубов кпереди, так как седловидная часть протеза плотно прилегает к ним (рис. 93).
Плоский свод неба и плохо выраженные бугры являются показанием к использованию съемного пластиночного протеза с многозвеньевым оральным кламмером и системой кламмеров Роуча. При этом необходимо соблюдать следующее правило: базис протеза, так же как и металлический базис стабилизирующей пластинки, не должен прилегать к зубам и доходить до десневого края
не менее чем на 3—4 мм. Это позволяет снять раздражающее влияние на десне-вой край воспаленного пародонта базиса протеза.
В случаях сохранения на челюсти одиночных зубов с поражением пародонта II и III степени, особенно на нижней челюсти, показано применение так называемых покрывных протезов с кнопочными фиксаторами. С этой целью необходимо провести депульпирование этих зубов, удалить коронковую часть, сохранив над-десневую часть размером 2—3 мм. После этого изготавливают цельнолитые колпачки со штифтом, на поверхности которых строго вертикально расположена шарообразной формы якорная часть аттачмена. Фиксирующая часть—матрица из эластичного материала средней жесткости — крепится в пластмассовом базисе протеза при его изготовлении. Возможно применение системы спаянных колпачков или колпачков, соединенных штангой Румпеля или Дольдера, с последующим изготовлением съемного протеза.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ОЧАГОВОГО ПАРОДОНТИТА
Лечение очагового пародонтита предусматривает проведение комплекса мероприятий. В зависимости от тяжести процесса и изменений в зубных рядах применяют избирательное пришлифовывание, ортопедическое лечение, временное шинирование, комплекс медикаментозных средств, оперативное вмешательство, постоянное шинирование.
При очаговом пародонтите, как правило, в процессе обследования удается установить причину, вызывающую воспалительно-дистрофический процесс. В зависимости от причины поражения, состояния пародонта и зубных рядов необходимо выработать план лечения и, что не менее важно, последовательно проводить лечебные мероприятия.
Выбор врачебной тактики и ее патогенетическое обоснование являются основой врачебной тактики при лечении любой нозологической формы заболевания и возникающих при этом осложнений. Причины очагового пародонтита разнообразны, так же как различны степень тяжести заболевания и возможные осложнения, что, естественно, требует установления уточненного патогенетического диагноза и индивидуального плана лечения. В связи с этим последовательное проведение лечебных мероприятий, их разумное сочетание обеспечивают эффективность лечения. Например, очаговый пародонтит в области передних зубов возникает при глубоком прикусе (прямой травматический узел), патологической стираемости или потере всех боковых зубов, снижении окклюзионной высоты вследствие врачебных ошибок при изготовлении несъемных протезов в этой функционально-ориентированной группе зубов, стираемости искусственных зубов съемных протезов в ряде других ситуаций (отраженный травматический узел). Чаще всего отраженный травматический узел сопровождается дистальным смещением нижней челюсти, а в ряде случаев — и поражением височно-нижнечелюстных суставов. Прямой травматический узел также может быть осложнен потерей или стираемостью боковых зубов, дистальным смещением нижней челюсти.
Во всех перечисленных случаях диагноз будет различен, а следовательно, и различна тактика лечения (определенный объем вмешательств и последовательность их проведения), Так, при диагнозе «глубокий прикус», прямой травматический узел в области передних зубов нижней челюсти, пародонтит II степени план лечения предусматривает последовательное выполнение следующих вмешательств: 1) укорочение группы передних зубов верхней и нижней челюсти (уменьшение резцового пути, т. е. периода функциональной нагрузки пародонта этих зубов); 2) проведение избирательной пришлифовки в группе передних зубов с целью уменьшить давление на отдельные зубы при передних и боковых движениях нижней челюсти; 3) изготовление шины на всю переднюю группу зубов нижней челюсти. Если у другого больного имеется включенный дефект
325
в области боковых зубов (частичная вторичная адентия), то последовательность врачебных вмешательств изменяется: необходимо изготовить мостовидные протезы или бюгельный протез, с помощью которых повышается (в пределах 2— 4 мм) окклюзионная высота в положении нижней челюсти в центральной окклюзии. Этим достигается уменьшение резцового перекрытия и продолжительность действия функциональной нагрузки при движении нижней челюсти. После адаптации больного к этим протезам проводят перечисленные выше вмешательства. Естественно, повышение окклюзии на протезах в области боковых зубов позволяет уменьшить объем стачиваемых тканей передних зубов,
Аналогичен план лечения при выраженном кариозном или некариозном поражении всей группы боковых зубов, когда возможно с помощью цельнолитых (облицованных или без облицовки) коронок предохранить зубы от дальнейшего разрушения и одновременно повысить окклюзионную высоту.
При диагнозе «патологическая стираемость боковых зубов нижней челюсти, осложненная пародонтитом передних зубов нижней челюсти (отраженный травматический узел), глубоким резцовым перекрытием и дистальным смещением нижней челюсти» план лечения и последовательность проведения врачебных вмешательств предусматривают: 1) точное определение и фиксацию исходной окклюзии (т. е. положения нижней челюсти до начала патологической стираемо-сти); 2) изготовление и применение съемного протеза-каппы, восстанавливающего положение нижней челюсти и окклюзионных соотношений зубных рядов (необходим контроль соотношения элементов височно-нижнечелюстных суставов по рентгенограммам); 3) после адаптации к каппе и перестройки миотатиче-ского рефлекса изготовление протезов на группу боковых зубов для лечения патологической стираемости и закрепления физиологического положения нижней челюсти (вкладки, коронки, бюгельный протез с окклюзионными накладками); 4) избирательное пришлифовывание в группе передних зубов; 5) изготовление постоянной шины на группу передних зубов нижней челюсти.
В приведенных случаях терапевтические методы лечения применяют перед изготовлением постоянных шин на этапе после избирательной пришлифовки и нормализации окклюзионных соотношений зубных рядов. Терапевтические • методы направлены на снятие воспалительных процессов и устранение факторов, поддерживающих это воспаление (местное лечение). Общего лечения при очаговом пародонтите не требуется, так как процесс носит местный характер.
Устранение только причин, вызвавших поражение пародонта при развившейся стадии очагового пародонтита, неэффективно из-за потери или снижения резервных сил пародонта, вовлеченных в процесс. Поэтому лечение очагового пародонтита должно предусматривать устранение причин, обусловивших развитие заболевания и лечения очага поражения.
Необходимо провести замену неправильно изготовленных пломб, вкладок, снять некачественные коронки и мостовидные протезы, исключить пользование некачественными съемными протезами. Проводят комплекс медикаментозной терапии и хирургических вмешательств. При глубоком прикусе, глубоком резцовом перекрытии, прогении проводят стачивание передних зубов и избирательную пришлифовку. При этих видах аномалии развития зубочелюстной системы, при патологической стираемости группы жевательных зубов, осложненной снижением окклюзионной высоты и дистальным смещением нижней челюсти в план лечения, как самостоятельный этап включают перестройку миотатического рефлекса. Для этого применяют ортодонтические аппараты — каппы, съемные протезы с окклюзионными накладками, позволяющие в первом случае увеличить окклюзионную высоту и уменьшить резцовое перекрытие, а во втором — восста новить прежнее, до заболевания, соотношение зубных рядов.
В дальнейшем проводят протезирование и лечение очага поражения. Осно вополагающими моментами протезирования и лечения является выбор кон
струкции лечебных аппаратов, которые: 1) снимают травмирующее действие жевательного давления и патологическую подвижность зубов, вовлеченных в патологический процесс; 2) нормализуют гисто-морфологические соотношения тканей пародонта в период функции жевания за счет равномерного распределения жевательного давления на пародонт пораженных и объединенных шиной зубов с непораженным пародонтом; 3) восстанавливают функциональное физиологическое равновесие между тканями пародонта пораженного участка и анта-гонирующей группой зубов; 4) восстанавливают анатомическую форму зубов и зубных рядов, их топографоанатомические взаимоотношения.
Устранение всех местно-действующих факторов позволяет перейти к основному этапу ортопедического лечения очагового пародонтита — применению постоянно действующего иммобилизирующего аппарата. Протяженность и вид шины зависят от степени сохранности резервных сил зубов, пораженных паро-донтитом, и функциональных соотношений антагонирующих зубов. При этом следует руководствоваться следующими правилами: сумма коэффициентов функциональной значимости зубов (по пародонтограмме) с непораженным пародонтом, включаемых в шину, должна в 1,5—2 раза превышать сумму коэффициентов зубов с пораженным пародонтом и быть приравнена к сумме коэффициентов зубов-антагонистов, принимающих участие в откусывании или разже-вывании пищи, с учетом максимального размещения комка пищи между 3—4 зубами. В качестве шины в этих случаях может быть применена единая система экваторных коронок, коронок с облицовкой (металлокерамические или метал -локомпозитные), клеящиеся шины.
В случаях, если очаговой пародонтит распространяется на всю функционально-ориентированную группу зубов (переднюю, боковую) и у этих зубов нет резервных сил (атрофия достигла половины длины стенки лунки), то необходимо переходить на смешанный вид иммобилизации. Для группы жевательных зубов наиболее целесообразен парасагиттальный вид иммобилизации; для группы передних зубов — по дуге с подключением премоляров.
Показанием к применению парасагиттальной стабилизации и съемных видов шин являются случаи поражения пародонта дистально расположенных зубов как при интактных зубных рядах, так и при дефектах в них.
Клинические наблюдения и экспериментальные исследования показывают, что любой вид шин, объединяющих при атрофии пародонта II—III степени только группу функционально-ориентированных зубов, не позволяет добиться эффекта стабилизации процесса.
При интактных зубных рядах и очаговом пародонтите II и III степени в группе передних зубов весьма эффективным способом, уменьшающим подвижность зубов, являются штифты, введенные в костную ткань апикальной зоны (рис. 94) через канал этого зуба (И. П. Егорова, В. Н. Копейкин).
До сих пор большинство шинирующих конструкций, применяемых при комплексном лечении пародонтита передних зубов, не удовлетворяют эстетическим требованиям или вызывают необходимость препарирования соседних интактных зубов. Решить эту актуальную проблему ортопедической стоматологии помогает эндодонто-эноссальная имплантация (ЭЭИ). Она позволяет укрепить зубы с подвижностью II—III степени, которые другими способами сохранить, как правило, не удается. В отличие от других видов стоматологической имплантации ЭЭИ имеет большие преимущества, так как является «закрытой» имплантацией, т. е. имплантат не имеет сообщения с полостью рта.
Основным показанием к проведению ЭЭИ является наличие здорового пародентального барьера (не менее 2—3 мм), исключающего распространение инфекции из полости рта к введенному в кость имплантату. Важной предпосылкой для ЭЭИ является достаточный слой кости над верхушками корней передних зубов, необходимый для погружения ЭЭ имплантата на оптимальную глубину.
327
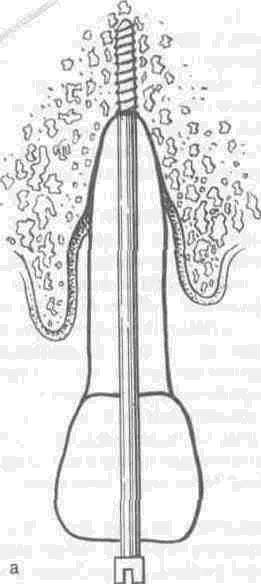

Рис. 94. Ввинчиваемый титановый эндодонто-эноссальный имплантат (а) и рентгенограмма зубов с введенным имп-лантатом (б).
К местным противопоказаниям для проведения ЭЭИ относятся:
несанированная полость рта;
плохая гигиена полости рта;
поражение костной ткани патологическим процессом (хронический периодонтит, хронический остеомиелит и др.) в зоне проведения ЭЭИ;
лучевые поражения костной ткани;
неблагоприятные топографоанатомические взаимоотношения между верхушками корней зубов и полостью носа, верхнечелюстной пазухой, нижнечелюстным каналом;
узкая, шириной менее 2—3 мм, сохранившаяся костная манжетка вокруг апикальной части корня зуба.
ЭЭИ противопоказана при следующих общих патологических процессах:
психических заболеваниях (невроз, психопатия, шизофрения);
системных заболеваниях костной ткани, кроветворных органов, желез внутренней секреции;
болезнях обмена веществ, сопровождающихся понижением защитных реакций и регенераторной способности костной ткани пациентов;
различных хронических заболеваниях (туберкулез, гепатит, нефрит). Строгое соблюдение принципов отбора пациентов с учетом показаний и противопоказаний позволяет добиться положительных результатов ЭЭИ.
У передних зубов с живой пульпой, прямыми корневыми каналами и почти вертикально расположенной осью зуба проводят экстирпацию пульпы и ЭЭИ
328
в один сеанс. При отклонении верхушки корня от продольной оси зуба, при явлениях хронического пародонтита, определяемых по рентгенограмме, ЭЭИ выполняют в два сеанса. Сначала лечат процесс и пломбируют корневые каналы, Затем, не менее чем через две недели, при отсутствии признаков обострения хронического периодонтита, проводят ЭЭИ.
При односеансном способе ЭЭИ под инфильтрационной анестезией по общепринятой методике экстирпировали пульпу, расширяли корневой и формировали костный канал. При этом обращали большое внимание на расположение трепанационного отверстия в коронке зуба. У верхних резцов, имеющих вестибулярный наклон, его следует создавать ближе к режущему краю с тем, чтобы избежать перфорации наружной кортикальной пластинки альвеолярного отростка и введение имплантата в мягкие ткани. Расширителем корневого канала, соответствующим по диаметру вводимому имплантату, формируют внутрикорне-вое ложе имплантата. Затем вскрывают апикальное отверстие, создают в кости ложе для гладкого ЭЭ имплантата. При этом используют сверло на 0,1 мм меньше диаметра вводимого имплантата, малые обороты бормашины и периодическое орошение стерильным физиологическим раствором костною канала. В случае использования винтообразных имплантатов в кости формируют только узкий направляющий канал. В созданный костный канал через корень зуба вводят стерильный аналог имплантата и проводят контрольную рентгенографию, по которой оценивают глубину погружения и правильность расположения имплантата по отношению к продольной оси зуба. При возникновении кровотечения костный канал орошают раствором анестетика с 0,1% раствором гидрохлорида адреналина (1 капля на 5—10 мл раствора анестетика). Если это не приводит к гемостазу, то дополнительно на 3—5 мин в костное ложе вводят на корневой иглетурунду, пропитанную 3% раствором перекиси водорода, затем приступают к медикаментозной обработке и высушиванию корневого канала. На внутри-зубную часть стерильного ЭЭ имплантата наносят висфатцемент и медленно, плавными ротационными движениями вводят его в сформированное ложе. На это следует постоянно обращать внимание, так как при быстром и резком введении имплантата с цементом возможны проталкивание цемента в костное ложе и неполная обтурация апикального отдела корневого канала.
Излишки имплантата, выступающие за пределы коронки зуба в полость рта, после затвердения цемента срезают с помощью турбинного наконечника алмазным или твердосплавным бором с водяным охлаждением, чтобы исключить вибрацию и перегрев имплантата. Одновременно тщательно выверяют окклюзион-ные контакты в области оперированных зубов и при необходимости проводят коррекцию временной шины. В первые 4—5 дней после операции назначают индометацин по 0,025 г 3 раза в сутки, мягкую пищу и др.
При применении самоввинчивающихся титановых ЭЭ имплантатов с вну-трикостной резьбовой частью костное ложе имплантата формируют вручную с помощью аналога имплантата без применения бормашины. Этот метод менее травматичен, исключает перегрев, инфицирование кости, создает плотный контакт и надежную фиксацию ЭЭИ в костной ткани.
При атрофии стенок лунок зубов верхней челюсти л клыков нижней челюсти от '/4 до '/2 длины корня диаметр ЭЭ имплантата должен быть не менее 1,3 мм. При атрофии более /2диаметр имплантата должен быть не менее 1,5 мм. При этом необходимо проводить дополнительную иммобилизацию (съемные и несъемные виды шин). Для проведения ЭЭ в области нижних резцов диаметр имплантата должен быть не менее 1,2 мм. Титановый ЭЭ-имплантат выбранного диаметра следует погружать в кость на глубину от 3 до 5,5 мм.
Ряд клинических примеров позволит проиллюстрировать высказанные положения при лечении очагового пародонтита в группе боковых зубов. При очаговом пародонтите II степени и отсутствии второго премоляра и первого
329
моляра и атрофии костной ткани у первого и второго моляра на половину длины стенки лунки шинирующий мостовидный протез должен быть фиксирован на клыках, премоляре, молярах. В случае отсутствия клыка протяженность мосто-видного протеза распространяется до клыка противоположной стороны.
Однако применение такого вида шины потребует дополнительного препарирования всей группы передних зубов, что, естественно, является нежелательным моментом, даже если применить колпачковые элементы шины. В этом случае целесообразно применить бюгельный шинирующий протез с многозвеньевым кламмером на группу передних зубов и перекидным кламмером на первый и второй моляр противоположной стороны. Как вариант — цельнолитой мостовидный протез с опорными коронками на первый, второй, третий моляры и оральным многозвеньевым кламмером на передние зубы. Фиксация такого протеза осуществляется: коронок — с помощью цемента, многозвеньевого кламмера — с помощью композита. Применение мостовидного протеза с фасеткой клыка недопустимо, так как поведет к перегрузке опорных зубов и в первую очередь премоляра, пародонт которого поражен.
При отсутствии третьего моляра мостовидный протез дает временный эффект шинирования. Со временем за счет перегрузки клыка в пародонте последнего развиваются атрофические процессы, причем тем быстрее, чем выше степень атрофии и подвижности у дистального зуба и чем больше расстояние от клыка до дистальной точки опоры. В связи с этим при поражении дистального, ограничивающего дефект зуба и отсутствии рядом дополнительной точки опоры необходимо перейти на парасагиттальную стабилизацию, применив бюгельный шинирующий протез. Можно, использовав мостовидный протез с опорой на |347, усилить эффект шинирования применением шины-бюгеля с опорно-удержи-вающими кламмерами на 76137.
В ситуации травматического узла в группе жевательных зубов, с одной стороны, при отсутствии первого моляра, II степени атрофии у оставшихся моляров и премоляров, отсутствии всей группы жевательных зубов, с другой стороны, наиболее целесообразной конструкцией лечебного аппарата является бюгельный шинирующий протез. В него должны быть включены шинирующие элементы — двойной опорно-удерживающий кламмер на моляры, двойной опорно-удерживающий кламмер на премоляры с ретенционными отростками на клык. Для разгрузки клыка с противоположной стороны — опорно-удерживающий кламмер, который должен быть соединен с седловидной частью через амортизатор жевательного давления.
При сочетанием поражении фронтальных и одной из групп жевательных зубов, например справа на нижней челюсти, резервные возможности зубного ряда сосредоточены лишь в группе жевательных зубов слева. Учитывая, что группа жевательных зубов левой стороны может находиться в фазе компенсации на пределе, необходимо применить шину, обеспечивающую стабилизацию по дуге, в сочетании с парасагиттальной стабилизацией, с обязательным включением в единый блок всех зубов непораженной стороны. При очаговом пародон-тите с атрофией II степени в области жевательных зубов правой и левой сторон челюсти показано применение парасагиттальной стабилизации с подключением к блоку клыков. Если при этой локализации процесса имеется дефект зубного ряда (например, отсутствуют первые моляры и вторые премоляры), то возможно применить в качестве лечебных шин следующие виды протеза: 1) мостовидные протезы с опорой на второй моляр, первый премоляр и клык с последующим изготовлением шины-бюгеля с опорно-удерживающими кламмерами на вторые моляры и премоляры; 2) румпелевскую систему с опорными коронками на второй моляр и первый премоляр. Изготавливаемый при этом бюгельный протез с кламмерами на клыки обеспечивает не только парасагиттальную стабилизацию, но и снимает вредное действие горизонтальных компонентов давления при
330 •
жевании с зубов, ограничивающих дефект зубного ряда; 3) бюгельный шини-рующий протез с опорно-удерживающими кламмерами на вторые моляры, первые премоляры и клыки. Действие данных лечебных аппаратов по распределению давления при жевании и уравновешиванию функциональных взаимоотношений между антагонирующими группами зубов аналогично и представляет врачу право выбора на основании индивидуальных особенностей пациента.
Важное значение при лечении парадонтитов приобретает возможность сохранения и использования корней зубов, даже при поражении их пародонта I и II степени. Фактически в повседневной практике нет необходимости в различном подходе к зубу с сохраненной коронковой частью и корню зуба. Как указано выше, в ряде клинических ситуаций показано депульпировать зубы и удалять коронковую часть, с тем чтобы снизить деформацию тканей пораженного пародонта и увеличить терапевтический эффект шинирующих протезов. При сохранении и использовании корней зубов в процессе лечения пародонтитов задача врача сводится к выбору надкорневой части протеза — штифтового зуба, культи со штифтом при начальной стадии процесса; колпачки; колпачки с кнопочным фиксатором; колпачки, объединенные штангой при I и II степени атрофии пародонта. Конструкции надкорневой части необходимо связать с конструкцией постоянной шинирующей системы.
Эффективность лечения определяют по выраженности клинических симптомов и по данным дополнительных методов исследования. Все больные с заболеваниями пародонта находятся на постоянном диспансерном учете с периодичностью системного обследования не реже одного раза в полугодие. В случаях развития любой степени субъективных симптомов больной обязан явиться к лечащему врачу на консультацию.
При активном диспансерном наблюдении обязательными методами обследования являются: 1) выявление стадии воспаления по пробе Шиллера — Писарева; 2) оценка индекса гигиены; 3) оценка степени подвижности зубов; 4) метод зондирования десневых карманов и обязательное заполнение одонтопаро-донтограммы. Оценка стабилизации проводится в процессе сопоставления данных на день диспансерного обследования с данными на период начала лечения. Проводится оценка общего состояния зубных рядов и уровня стабилизации процесса по индексу поражения пародонта (ИПП, по Копейкину).
Сумма показателей резорбции у каждого зуба
ИПП == ————————————————————————————— ,
Общее количество зубов на челюсти
где 1 —отсутствие резорбции, 0,75—резорбция равна '/4 длины стенки альвеолы; 0,5—'/2; 0,25 — ъ I ^. Для этого необходимо показатель ИПП на день наблюдения разделить на показатель ИПП на день начала заболевания. Стабилизация процесса характеризуется единицей и более высокими цифрами (это свидетельствует о прекращении резорбции, сохранении или уменьшении уровня глубины десневого кармана, уменьшении подвижности зубов). К положительным результатам следует отнести случаи при уровне стабилизаации до 0,9—0,8, а к отсутствию эффекта лечения — показатели ниже этих цифр.
Показателем эффективности лечения являются данные реопародонтогра-фии: нормализация таких показателей, как время восходящей части РПГ, реографического индекса, показателя тонуса сосудов. К положительному эффекту лечения на сегодняшний день следует отнести и приближение к норме параметров, характеризующих отток венозной крови. Параметры венозного кровообращения не восстанавливаются полностью, что свидетельствует о более значительных изменениях в емкостной (венулярной) системе пародонта. Эти изменения сохраняют условия затрудненного оттока от органа (зубочелюстного сегмента) и создают основу развития обострения процесса.
331
