
- •Глава 11 Ортопедическое лечение адентии с использованием имплантатов.
- •Глава 12 Челюстно-лицевая ортопедия. 5. К. Kocryp ...... 444
- •Глава 2
- •Глава 3
- •Глава 4
- •Глава 5
- •Глава 6
- •Глава 7
- •Глава 8
- •Глава 9
- •Глава 10
- •Глава 1 1
- •Глава 12
- •Глава 1 3
- •Вадим Николаевич копейкин руководство по ортопедической стоматологии
Глава 12
ЧЕЛЮСТНО-ЛИЦЕВАЯ ОРТОПЕДИЯ
В челюстно-лицевой ортопедии для проведения лечебных мероприятий требуются глубокие знания всех разделов ортопедической стоматологии, а также достаточная осведомленность в вопросах хирургической стоматологии. В связи с этим вполне обоснованно челюстно-лицевую ортопедию считают наиболее трудным разделом ортопедической стоматологии. В силу указанных причин этот раздел нередко именовали сложным протезированием, однако это название не соответствует ни содержанию, ни задачам этой дисциплины, и оно справедливо было заменено термином «челюстно-лицевая ортопедия».
Челюстно-лицевая ортопедия тесно связана с хирургической стоматологией, поэтому для успешной реабилитации больных с дефектами данной локализации наиболее рациональным в большинстве случаев является комплексное лечение, включающее применение хирургических и ортопедических методов.
Основными задачами челюстно-лицевой ортопедии являются:
1) протезирование больных с дефектами и деформациями челюстно-лицевой области, т. е. изготовление зубочелюстных, лицевых и челюстно-лицевых протезов;
2) создание ортопедических конструкций для правильного сопоставления отломков челюстей при их переломах, для исправления положения неправильно установленных или неправильно сросшихся отломков, а также для устранения других последствий травмы челюстно-лицевой области (рубцы, контрактуры и др.);
3) изготовление специальных ортопедических конструкций при подготовке больных к сложным, порой разрушительным операциям в челюстно-лицевой области и для обеспечения наиболее благоприятных условий в послеоперационном периоде. Это в наибольшей степени относится к онкостоматологическим больным;
4) изготовление специальных протезов при проведении костно-пластических операций и пластики мягких тканей челюстно-лицевой области у больных с врожденными и приобретенными дефектами и деформациями данной локализации.
Следует отметить, что в последние годы нам совместно с Л. Р. Балоном и С. Н. Бармашовым удалось осуществить успешное ортопедическое лечение больных с дефектами глотки
и шейного отдела пищевода, образовавшимися вследствие удаления гортани в связи с опухолевым процессом. Протезирование также необходимо проводить в кабинетах челюстно-лицевой ортопедии.
Дефекты челюстно-лицевой области обычно сопровождаются тяжелыми эстетическими нарушениями и серьезными расстройствами жизненно важных функций организма, таких как акты жевания, глотания, речи, дыхания.
Все изложенное выше позволяет определить основные цели этого раздела ортопедической стоматологии, заключающиеся в следующем.
1. Устранение эстетических недостатков лица и челюстей после завершения ортопедического или комплексного (ортопедического и хирургического) лечения, максимальное восстановление нарушенных функций челюстно-лицевой области после окончания ортопедического лечения и на всех стадиях комплексного лечения, которое нередко бывает длительным и многоэтапным, в связи с чем требуется неоднократно изготавливать ортопедические конструкции.
2. Создание условий для рационального лечения переломов челюстей, успешного проведения оперативных вмешательств этой локализации, профилактики посттравматических и послеоперационных деформаций челюстно-лицевой области с применением специальных ортопедических конструкций.
Дефекты челюстно-лицевой области бывают врожденными и приобретенными. К врожденным дефектам относят расщелины мягкого, твердого неба, верхней губы и очень редко расщелины в области нижней челюсти. Приобретенные дефекты челюстно-лицевой области образуются вследствие огнестрельной, бытовой, производственной, спортивной травмы, на почве перенесенных заболеваний, таких как остеомиелит, актиномикоз, сифилис, туберкулез и др., а также в связи с новообразованиями.
Особенности ортопедического лечения больных с дефектами челюстно-лицевой области зависят от многих факторов, среди которых важную роль играют причины образования того или иного дефекта, а также его величина, топография и др.
Создаваемые при этом ортопедические конструкции далеко не одинаковые и по своему назначению делятся на фиксирующие, исправляющие, замещающие, формирующие. Такое деление в известной степени условное, так как в клинической практике протезы, изготовленные больным, нередко выполняют смешанную функцию: один и тот же протез может быть и фиксирующим, и замещающим или фиксирующим, замещающим и формирующим одновременно. Кроме того, протез верхней челюсти бывает еще и обтурирующим, если он обеспечивает герметизацию ротовой полости при наличии дефектов, сообщающих полость рта с верхнечелюстной пазухой или полостью носа.
Прежде чем перейти к изложению вопросов ортопедического лечения больных с дефектами челюстно-лицевой области, считаем целесообразным дать краткую историческую справку о развитии этого раздела стоматологии.
Зарождение челюстно-лицевой ортопедии связано с лечением переломов челюстей с использованием тех или иных ортопедических приспособлений. Так, еще Гиппократ писал: «Если будет сломана нижняя челюсть, следует направить кость, упирая пальцами сбоку языка и снаружи производя противодавление, насколько это будет необходимо. И если зубы около раны будут разъединены и сдвинуты с места, следует после того, как кость будет выравнена, соединить между собой зубы, не только два, но даже больше, самое лучшее — золотой нитью; если ее нет, то льняной, пока кость не укрепится. Затем сделать перевязку — несколько бинтований не слишком затягивая и не слабо, ибо надо твердо знать, что перевязывание бинтами мало принесет пользы сломанной челюсти, если даже хорошо делается, но очень повредит, если перевязано будет плохо. Соединение зубов нитью весьма содействует неподвижности, особенно если их соединить правильно и как следует завязать узлом». Гиппократ описал
445
также способ фиксации сломанной нижней челюсти с помощью двух ремней, один из которых удерживал ее в переднезаднем направлении, а второй, направляясь от подбородка к голове, прижимал нижнюю челюсть к верхней, Цельс скреплял отломки нижней челюсти путем связывания сохранившихся на них зубов шнурком из волос.
Указанный принцип фиксации отломков при переломах челюстей с помощью проволоки не утратил своего значения и до настоящего времени, хотя разрабатывались и применялись другие методы лечения.
Заслуживает внимания предложенная Weber (1961) съемная шина из каучука, которую надевали на отломки челюсти, и она удерживала их в нужном положении. Были предложены приспособления для шинирования отломков челюстей, часть элементов которых находилась в полости рта, а другая часть — снаружи. Так, Lehman и Witzel применили аппарат, состоявший из назубной каучуковой шины и подбородочной пращи, соединенных специальными стержнями. Honzelot использовал стальную назубную шину, которую соединял с помощью вертикального стержня, снабженного винтом, с амортизационной прокладкой, расположенной под подбородком. Позднее Cl. Martin в этой шине заменил винт специальной пружиной, a Kingsley в аналогичной шине предложил выводить вдоль щек металлические стержни, которые связывал посредством бинта, идущего под подбородком.
Впоследствии появилось много модификаций упомянутых шин, в том числе различные варианты разборных шин, а также капповые шины (литые и штампованные). Те и'другие шины имели недостатки: разборные—из-за сложного изготовления и частых поломок, а капповые — в связи с повышением прикуса и нарушением артикуляционных соотношений зубных рядов.
Наиболее рациональный способ закрепления отломков челюстей посредством гнутых шин из алюминиевой проволоки был разработан в 1915—1916 гг. С. С. Тигершедтом. Этот метод лишен указанных выше недостатков и обеспечивает надежную фиксацию отломков. Он получил широкое распространение в годы Великой Отечественной войны и как метод выбора используется до настоящего времени.
Одновременно с созданием и совершенствованием методов шинирования при переломах челюстей разрабатываются и вопросы предупреждения смещения отломков и развития деформаций мягких тканей в связи с изъяном, образовавшимся в челюстных костях. Так, еще Koning, Roloff, Stanley замещали резецированную часть нижней челюсти фрагментом из слоновой кости, вводя ее заостренные концы внутрь отломков тела нижней челюсти со стороны дефекта, и таким образом воссоздавали непрерывность тела нижней челюсти. Позднее утраченную часть кости пытались замещать куском свинца или гуттаперчи. В 1878 г. Cl. Martin применил протез-ирригатор, который он помещал в область дефекта челюсти сразу после операции. Кроме того, создавали металлические шины, которые после резекции нижней челюсти для фиксации отломков укрепляли на оставшихся зубах по обе стороны дефекта, а между отломками соответственно утраченной части нижней челюсти помещали дугу, на которой впоследствии располагался каучуковый протез. Были предложены и другие варианты шинирующих, замещающих конструкций.
Большой вклад в разработку вопросов челюстно-лицевого протезирования внесли отечественные ученые [Оппель В. А., 1910; Львов П. П., 1924; Лим-берг А. А., 1938; Катц А. Я., 1944; Курляндский В. Ю., 1944; Энтин Д. А., 1945;
Оксман И. М., 1946; Ванкевич М. М„ 1951; Збарж Я. М., 1957, и др.]. Следует отметить, что первая попытка изготовить челюстной протез относится к далеким временам, а именно к XVI веку, когда Амбруаз Паре создал обтуратор для замещения дефекта твердого неба. Однако только обобщение опыта первой мировой и особенно Великой Отечественной войн, послевоенного периода, а так-
446
же достижений современной челюстно-лицевой ортопедии привело к формированию этой дисциплины как самостоятельного раздела стоматологии, включающего шинирование переломов челюстей, исправление положения неправильно сросшихся отломков, замещение дефектов лица, челюстей и шеи, а также изготовление соответствующих ортопедических конструкций в процессе комплексного лечения больных с дефектами челюстно-лицевой области и шеи.
ПЕРЕЛОМЫ ЧЕЛЮСТЕЙ И ИХ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ
Переломы челюстей бывают огнестрельными и неогнестрельными. Они могут локализоваться в области нижней или верхней челюсти, обеих челюстей одновременно или сочетаться с переломами других костей лицевого черепа. Характер медицинской помощи при переломах челюстей зависит от общего состояния пострадавшего, вида ранения и складывается из хирургических, ортопедических и других вмешательств. При тяжелом общем состоянии пострадавшего по показаниям проводят ряд консервативных мероприятий (внутривенное введение раствора глюкозы с витаминами, инъекции антибиотиков, аналептиков и др.), осуществляют остановку кровотечения, обработку раны, вправление отломков и их шинирование. В случае надобности обращаются за консультацией к другим специалистам (невропатолог, окулист, оториноларинголог и др.).
При переломах челюстей происходит смещение отломков, обусловленное воздействием ранящего предмета и тягой мышц, прикрепленных к отломку, а также силой тяжести самого отломка.
При переломах нижней челюсти смещение отломков в большой степени обусловлено мышечной тягой, поскольку в области нижней челюсти прикрепляются все жевательные мышцы и ряд мимических мышц. Направление тяги жевательных мышц представлено на рис. 164. Неогнестрельные переломы нижней челюсти обычно бывают линейными и происходят на типичных участках соответственно местам так называемой слабости челюсти (рис. 165). Эти переломы часто бывают закрытыми.
Переломы верхней челюсти относятся к наиболее тяжелым повреждениям. Это обусловлено тем, что верхняя челюсть соединена со многими костями лицевого черепа и основанием мозгового черепа, в связи с чем ее травма нередко сочетается с поражениями кровеносных сосудов и нервов, головного мозга и органов зрения.
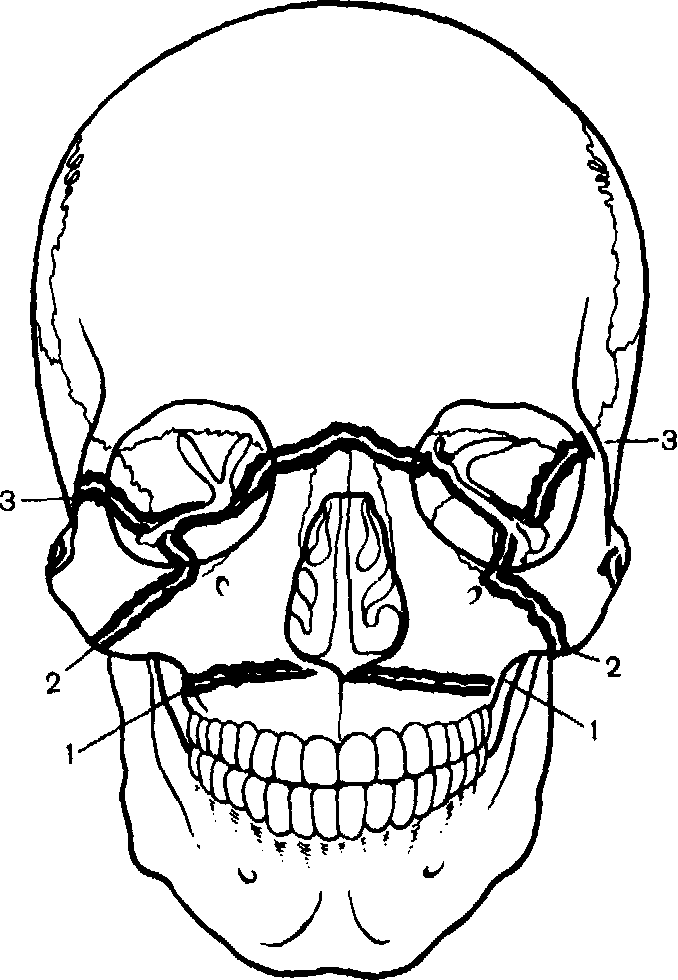
Переломы верхней челюсти происходят в типичных местах. Согласно классификации, созданной La For (1900), они представлены тремя линиями, которые изображены на рис. 166. Первая линия (1) характеризует повреждение верхней челюсти в виде отделения альвеолярного и небного отростков. Вторая, или средняя, линия перелома (2) проходит от переносицы, по внутреннему краю и дну глазницы, по скулочелюстному шву до крыловидных отростков. Третья линия (3) свидетельствует об отделении верхнечелюстных, скуловых и носовых костей от мозгового черепа. Следует отметить, что указанные типы переломов верхней челюсти не всегда бывают симметричными. Кроме того, встречаются изолированные переломы только альвеолярной части челюсти.
В отличие от неогнестрельных огнестрельные переломы челюстей обычно бывают оскольчатыми. При этом они сопровождаются поражениями мягких тканей лица и локализуются соответственно месту попадания ранящего снаряда. К тому же может наблюдаться повреждение челюстей одновременно в нескольких местах.
Большое разнообразие переломов челюстей послужило поводом для создания различных классификаций, в основу которых положены различные признаки. К ним относятся классификации Брандсбурга, Вильги, Энтина, Лукомского и др.
447
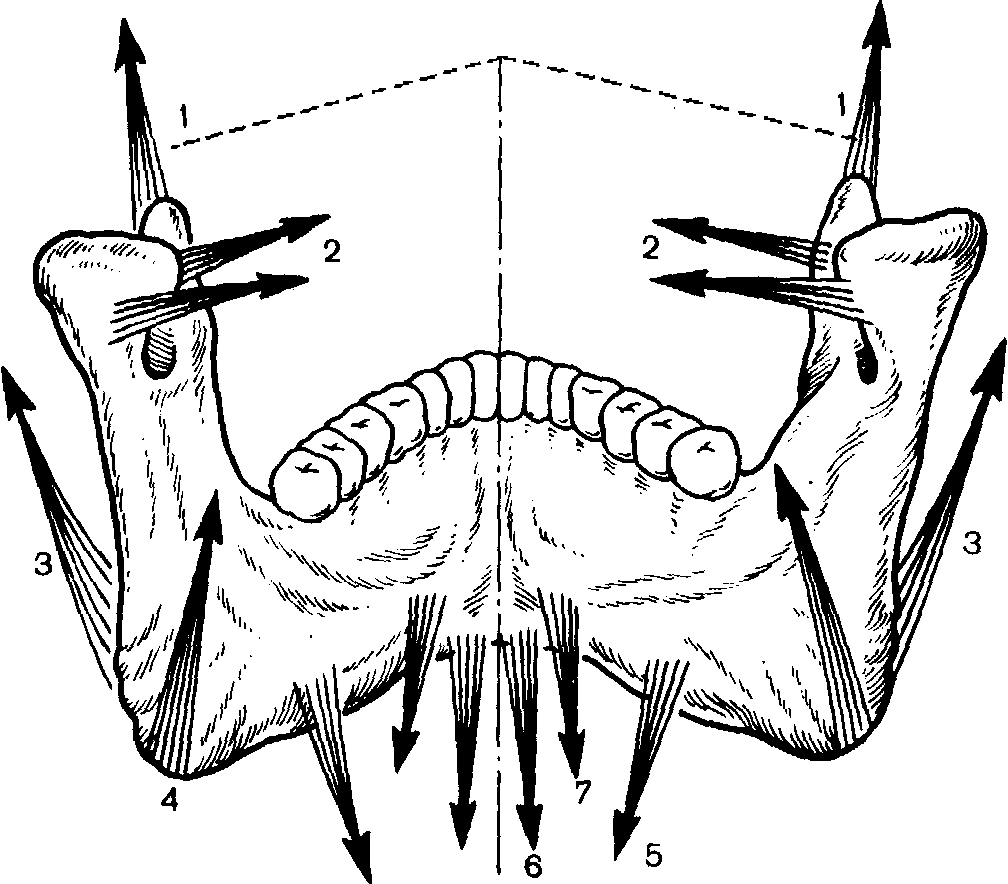
Рис. 164. Направление тяги мышц, прикрепленных к нижней челюсти. 1—височная мышца; 2—латеральная крыловидная; 3—жевательная; 4—медиальная крыло-видная; 5—челюстно-подъязычная; 6—подбородочно-язычная; 7—двубрюшная.
,93%
",77%
12,95%
Рис. 165. «Места слабости» и частота неогнестрельных переломов нижней челюсти в зависимости от локализации (по Кабакову — Малышеву).
Рис. 166. Линии переломов верхней челюсти по Лефору (1—3). Объяснение в тексте.
Одной из последних является приведенная ниже классификация повреждений лицевого черепа, предложенная Б. Д. Кабаковым, В. И. Лукьяненко и П. 3. Ар-жанцевым.
Следует отметить, что для составления конкретного плана лечения при переломах челюстей играют роль не только локализация и характер перелома, но и состояние зубов на сохранившихся фрагментах челюстей, отношение линии
448
перелома к мышечной тяге. Эти признаки применительно к нижней челюсти учитывает в своей классификации В. Ю. Курляндский (1944), выделяя три группы переломов:
I — переломы тела челюсти в пределах зубного ряда при наличии зубов на отломках; II — переломы тела челюсти при наличии беззубых отломков; III — переломы за зубным рядом. Наличие или отсутствие зубов, а также степень смещения отломков имеют существенное значение и в лечении переломов верхней челюсти.
I. Повреждения зубов (верхней и нижней челюстей).
II. Переломы нижней челюсти. А. По характеру:
одинарные
двойные одно- или двусторонние
множественные Б. По локализации:
альвеолярного отростка;
подбородочного отдела тела челюсти;
бокового отдела тела челюсти;
угла челюсти;
ветви челюсти (собственно ветви, основания или шейки мыщелкового отростка, венечного
отростка).
III. Переломы верхней челюсти:
альвеолярного отростка;
тела челюсти (без перелома носовых и скуловых костей);
тела челюсти с повреждением носовых костей (черепно-мозговое разъединение).
IV. Переломы скуловой кости и дуги:
скуловой кости с повреждением стенок верхнечелюстной пазухи или без;
скуловой кости и дуги;
скуловой дуги.
V. Переломы носовых костей (со смешением или без смещения отломков).
VI. Сочетанные повреждения нескольких костей лица (обеих челюстей, нижней челюсти и скуловой кости и т. п.).
VII. Сочетанные повреждения лица и других областей тела.
Лечение переломов челюстей предусматривает восстановление не только непрерывности челюстных костей, но и нарушенных функций челюстно-лицевой области, а также обеспечение достаточного эстетического эффекта. С целью достижения этих целей необходимо проводить комплексное лечение таких раненых и больных: хирургическое, ортопедическое, терапевтическое, физиотерапевтическое и др.
К ортопедическим методам лечения переломов челюстей относят использование различных шинирующих и рекопирующих приспособлений, которые по месту расположения делятся на внутриротовые, внеротовые и комбинированные (внутри-внеротовые). Внутриротовые конструкции могут располагаться в пределах одной или обеих челюстей. Шинирующие аппараты изготавливаются из сплавов металлов, а также пластмассы. Они бывают стандартными и индивидуальными.
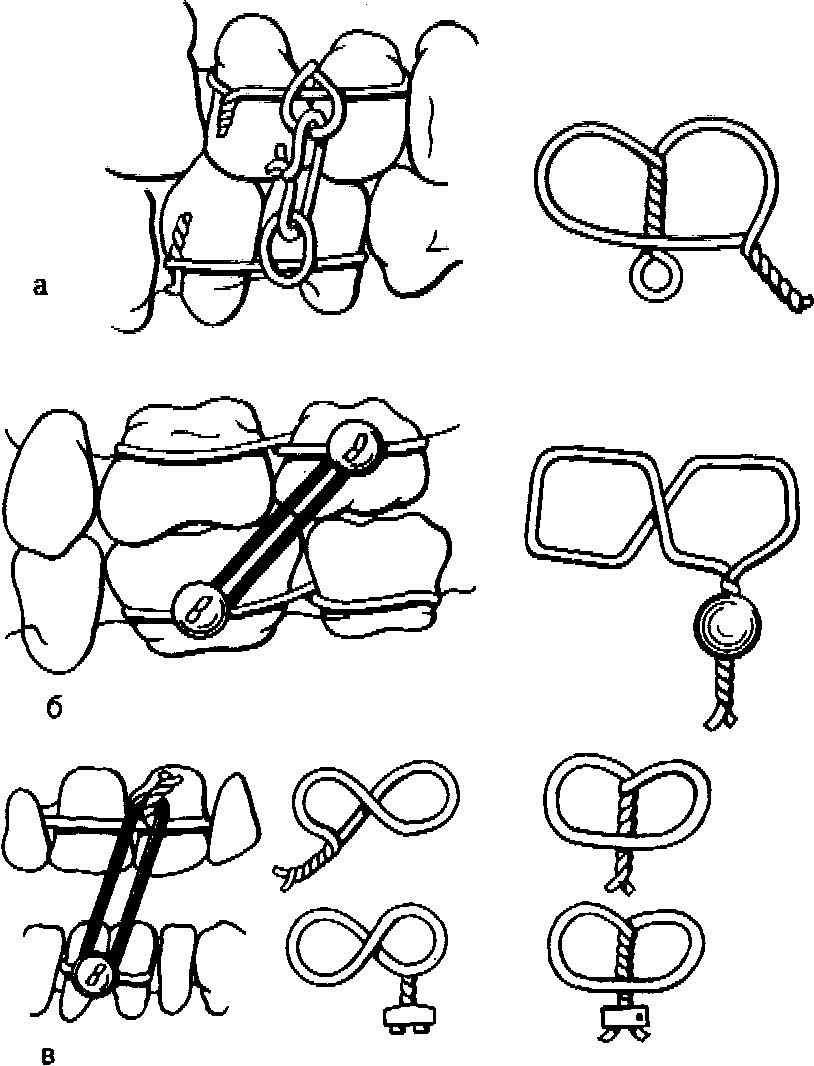
Первая врачебная ортопедическая помощь. При оказании первой врачебной помощи пострадавшим с переломами челюстей чаще всего используют стандартные транспортные шины. При переломах нижней челюсти применяют стандартную подбородочную пращу, которая соединяется резинками или тесьмой с головной шапочкой, при переломах верхней челюсти — стандартную верхнечелюстную шину, внеротовые стержни которой также соединяются с головной шапочкой. Временное шинирование отломков при наличии на них устойчивых зубов может быть произведено путем их лигатурного связывания. С этой целью скрепляют лигатурой по два крайних зуба с каждой стороны перелома в пределах одной челюсти или связывают их с устойчивыми зубами непораженной челюсти. Основные способы такого связывания зубов представлены на рис. 167.
449
В отсутствие зубов для временного шинирования переломов челюстей могут быть использованы имеющиеся у больных протезы в сочетании с наложением подбородочной пращи.
Рис.
167.
Межчелюстное связывание зубов по
Айви (а),Гейкину (б),Вильга (в).
Следует отметить, что выгибание шины с зацепными петлями требует определенных навыков и значительных затрат времени. В этом плане заслуживает внимания стандартная шина из нержавеющей стали с готовыми зацепными крючками, предложенная В. С. Васильевым (1967). Как и шину Тигерштедта, ее можно применять на одной или обеих челюстях, также привязывая к зубам лигатурной проволокой, а в случае надобности накладывать межчелюстную резиновую тягу.
С целью исправления положения смещенных отломков альвеолярного отростка нередко применяют дугу Энгля. При этом дугу изгибают и настраивают таким образом, чтобы за счет ее пружинистых свойств, а также лигатурной или резиновой тяги обеспечить необходимое перемещение отломка и восстановление нормальной окклюзии.
Типичные варианты расположения дуги Энгля при смещении отломков верхней челюсти представлены на рис. 169.
Иммобилизацию отлймков верхней челюсти проводят с помощью стандартных приспособлений, таких как стандартный комплект Збаржа (рис. 170), состоящий из шины-дуги на верхнюю челюсть, головной повязки и соединительных стержней, и стандартный аппарат Шура (рис. 171), в состав которого входит единая паяная шина с расположенными на клыках и молярах коронками. К шине со щечной стороны в области моляров припаяны плоские трубочки, в которые входят горизонтальные части от внеротовых стержней. Комплект шины включает гипсовую шапочку, в которую гипсуют оба стержня.
450
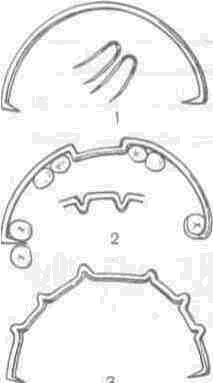
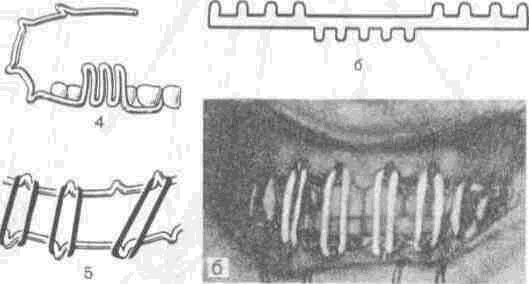
Рис. 168. Проволочные шины Тигерштедта (а) и стандартная назубная ленточная шина
Васильева (б).
1 — гладкая шина-скоба; 2— гладкая шина с распоркой; 3—5 — шины с крючками и наклонной
плоскостью.
Рис.
169. Дуга
Энгля для лечения переломов альвеолярного
отростка со смещением внутрь (а), кзади
(б), вертикально (в).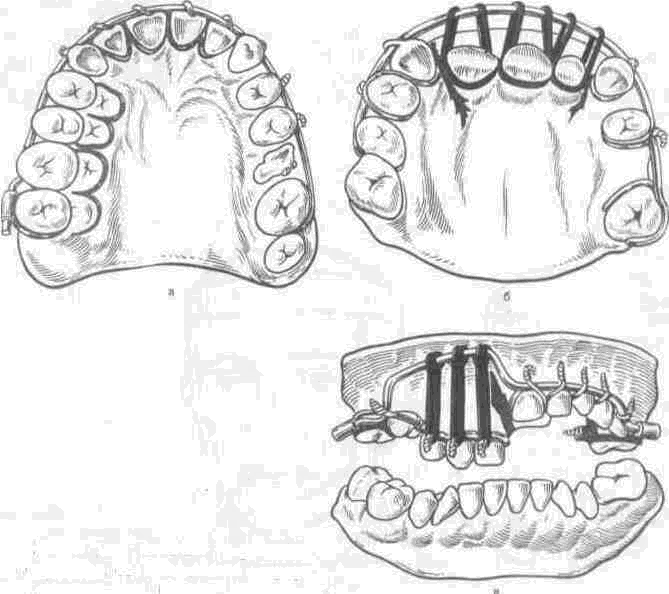

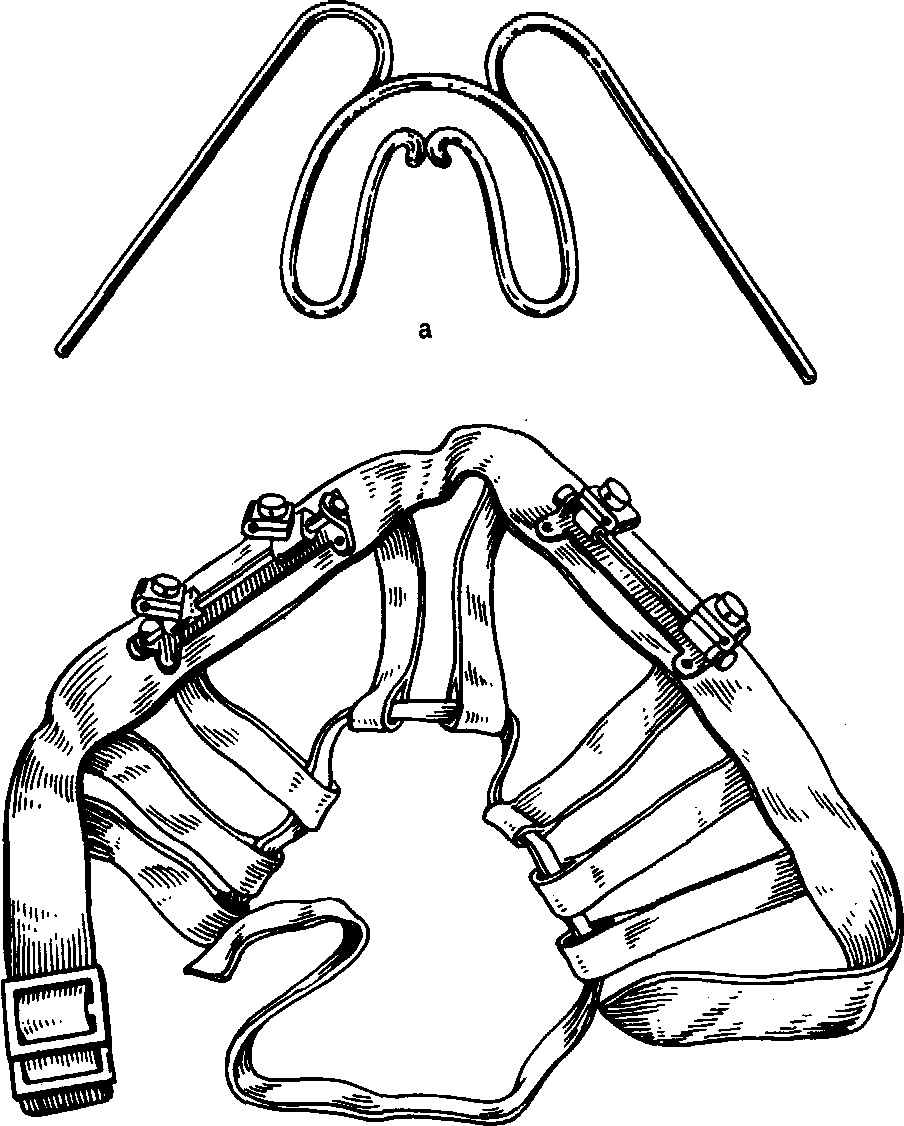
Рис. 170. Стандартный комплект Збаржа для закрепления отломков верхней челюсти. а — назубная шина; б — головная повязка; в — соединительные стержни и муфты; г — комплект в собранном виде.
Рис.
171.
Аппарат Шура для
лечения переломов
верхней
челюсти.
а
— составные
части аппарата;
б—больной
с аппаратом.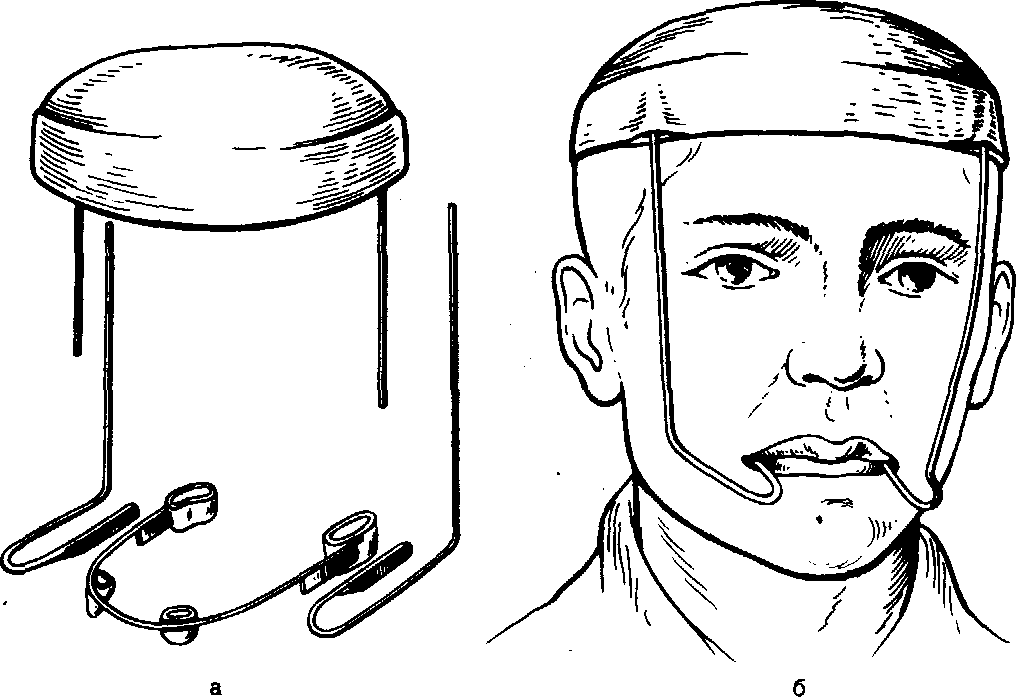
Рис.
172.
Репонирующие аппараты Катца (а, б) и
Курляндского (в).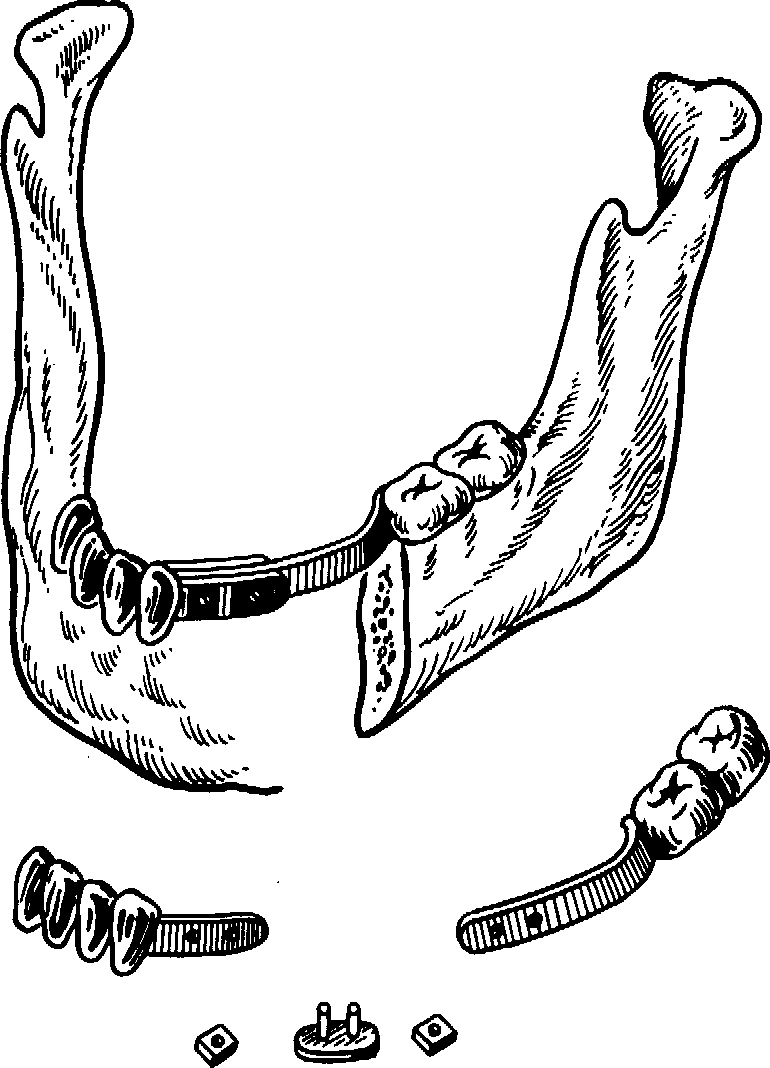
С целью исправления положения смещенных отломков нижней челюсти может быть применен внутри-внеротовой аппарат Катца (рис. 172, а, б). Внут-риротовая часть представлена спаянными между собой коронками или кольцами, расположенными на сохранившихся зубах обоих отломков нижней челюсти. С вестибулярной стороны к ним припаивают втулки овальной или трехгранной формы, в которые вводят стержни соответствующей конфигурации. Стержни огибают углы рта и имеют горизонтальные внеротовые части, которые настраивают и связывают между собой так, чтобы отломки переместились в правильное положение.
Применяют также репонирующий аппарат Курляндского. Этот аппарат состоит из назубных металлических капп с припаянными к ним сдвоенными трубочками и входящими в них стержнями (см. рис. 172). Стержни припасовывают с учетом правильного положения модели челюсти. Далее цементируют каппы на зубах, производят насильственную репозицию отломков или их вытяжение резиновыми кольцами. После этого отломки челюсти закрепляют в созданном правильном положении с помощью стержней и припаянных к коронкам трубочек. Следует отметить, что при использовании указанных шин в ряде случаев возникает необходимость применения зонда, с помощью которого осущест-
453
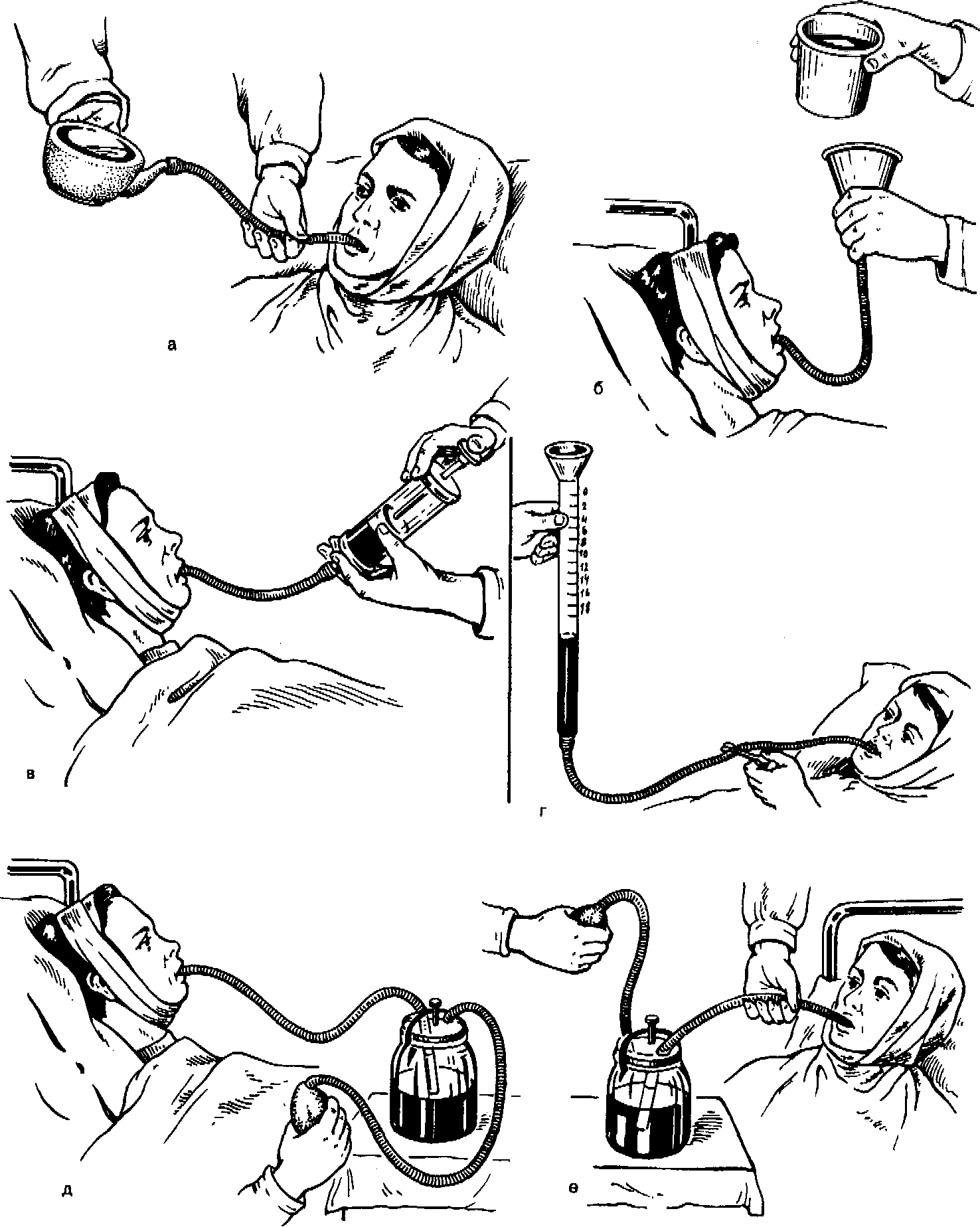
Рис. 173. Способы кормления больных.
а—с помощью поильника; б — воронки; в — шприца Жане; г — градуированного поильника; д,е—
аппарата Костур с дозированной подачей пищи под давлением.
вляют кормление больных. При этом дозированное введение питательной смеси в желудок производится через резиновую трубочку, введенную в начальный отдел пищеварительного тракта (рис. 173). Наиболее эффективен в этих случаях аппарат Костур (рис. 174), который к тому же позволяет больным в большинстве случаев питаться без посторонней помощи.
С целью фиксации отломков при переломах челюстей могут быть применены также аппараты, создаваемые из пластмассы. Они располагаются в пределах
454
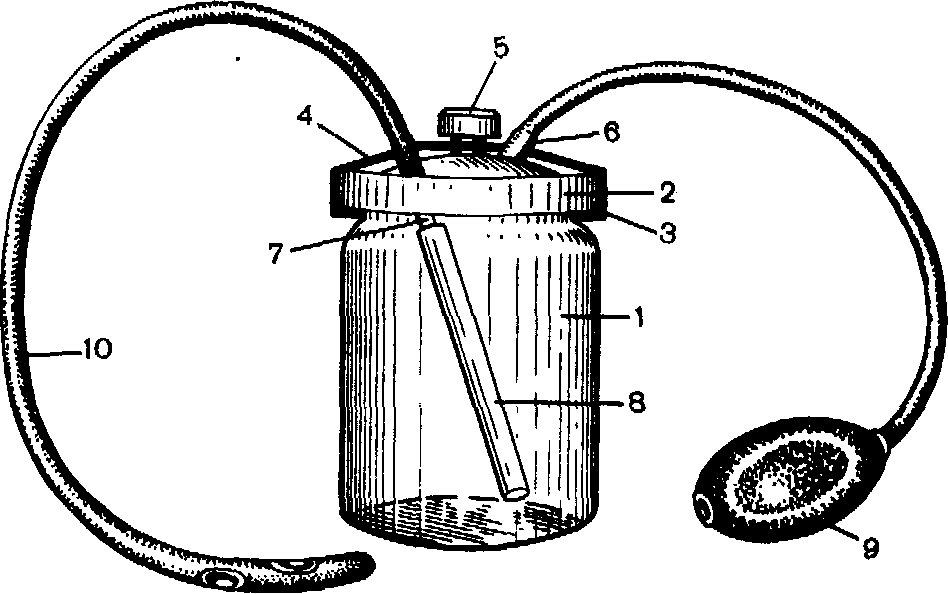
Рис. 174. Аппарат Костур для кормления больных.
1 — банка для питательной смеси; 2 — крышка; 3 — резиновая манжета; 4 — скоба и винт (5) для фиксации крышки; 6 — штуцер диаметром 1 мм для поступления воздуха в банку; 7 — штуцер диаметром 7 мм для выхода питательной смеси; 8 — резиновая трубка; 9 — резиновая груша для нагнетания воздуха; 10 — резиновый зонд, вводимый в полость рта или желудок.
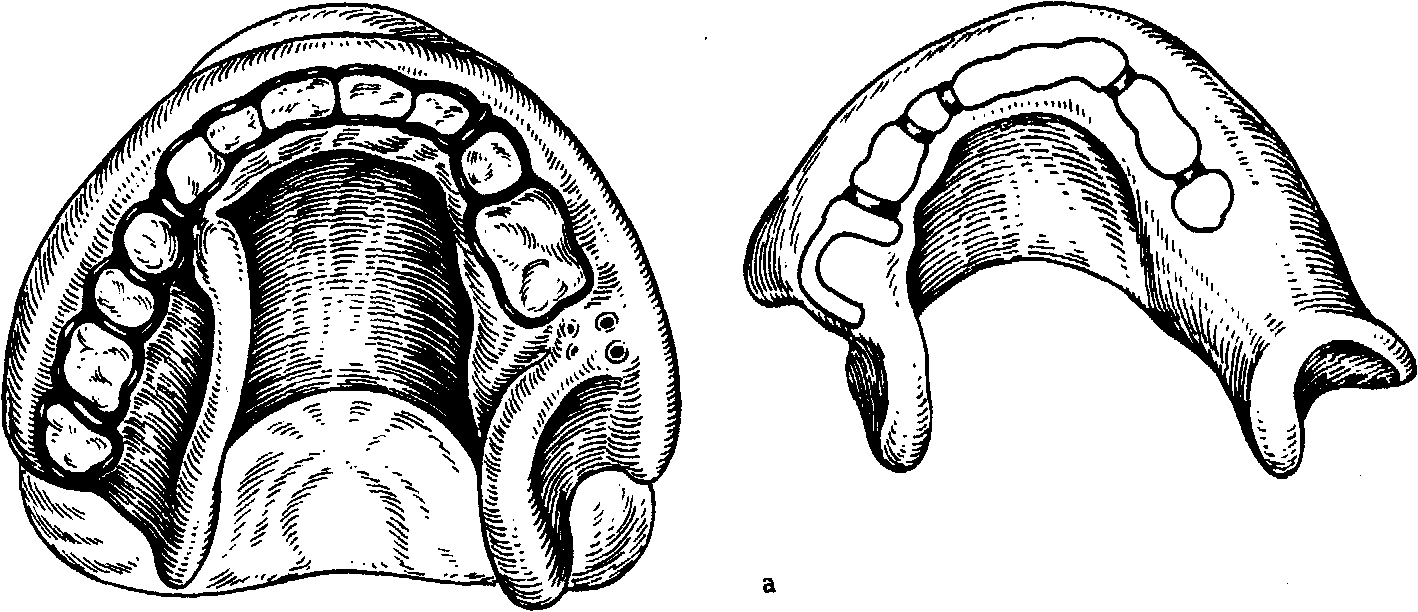
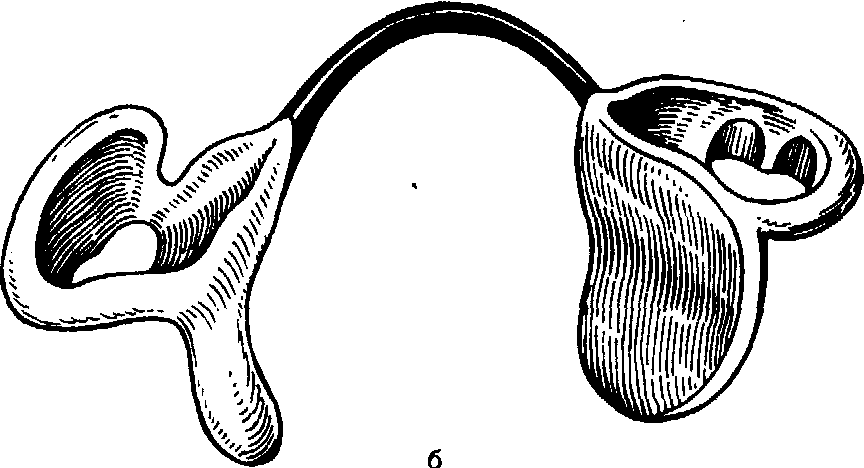
Рис. 175. Съемные шины Ванкевич (а) и Степанов (б) для лечения переломов нижней челюсти.
Рис.
176. Шины
для лечения переломов нижней челюсти
за пределами зубного ряда. а
— зубодесневая
Вебера; б
— Шредера;
в —
Померанцевой—Урбанской.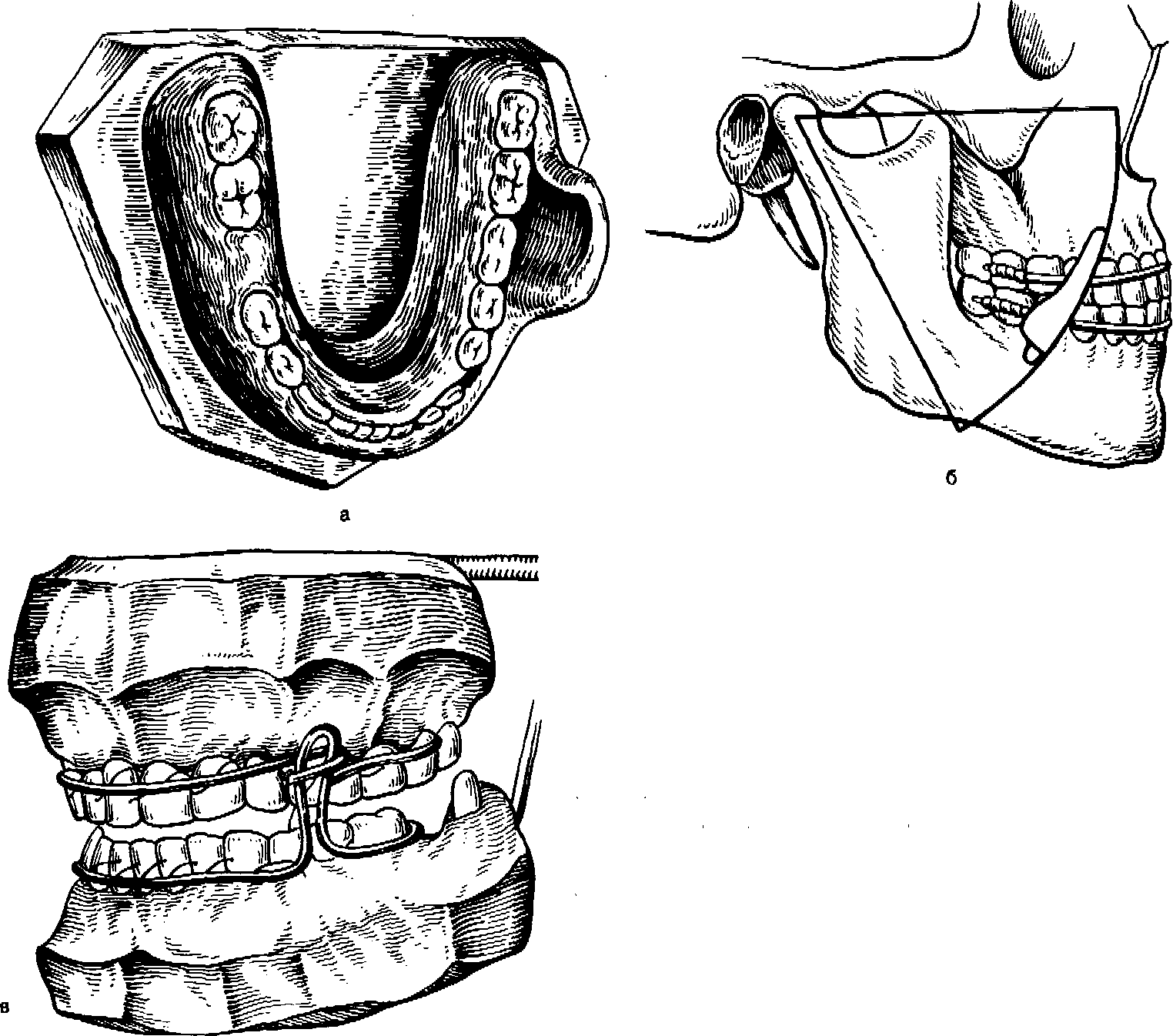
зубного ряда, альвеолярной части, небного свода и могут иметь внеротовые приспособления. Так, аппарат Вебера состоит из зубодесневой шины, стержней и головной повязки. При его изготовлении вначале в области зубного ряда и альвеолярной части верхней челюсти создают каркас из проволоки диаметром 0,8 мм, к которому с вестибулярной стороны припаивают четырехгранные трубочки. Далее из воска моделируют шину и обычным методом заменяют воск на базисную пластмассу. Шину накладывают на верхнюю челюсть пострадавшего, в трубочки вводят стержни, которые фиксируют к головной повязке.
Широкое распространение пластмассовые шины получили при лечении переломов нижней челюсти. К ним относят шины из самотвердеющей пластмассы Васильева, Марея, Вареса, универсальную назубную шину Гардашникова.
Наибольшие трудности возникают при лечении переломов челюстных костей у лиц, у которых отсутствует значительная часть или все естественные зубы. В таких случаях при переломах нижней челюсти используют шину Ванкевич (рис. 175, а), состоящую из зубодесневой шины и специальных плоскостей, которые при открывании рта должны сохранять контакт с язычной поверхностью зубов нижней челюсти, а в их отсутствие — с альвеолярными отростками. При закрывании рта и смыкании зубных рядов их соотношение должно соответствовать положению центральной окклюзии.
Модификацией шины Ванкевич является шина Степанова, в которой базис в области небного свода заменен дугой (рис. 175, б).
456
Особое отношение требуется к лечению переломов нижней челюсти за пределами зубного ряда. В этих случаях целесообразно применять зубодесневую шину Вебера, располагающуюся в области зубного ряда нижней челюсти. В случае необходимости эта шина может быть снабжена наклонной плоскостью (рис. 176, а). При лечении указанных переломов могут быть применены шины со специальным скользящим шарниром Шредера (рис. 176, б) и Померанцевой — Урбанской (рис. 176, в).
Продолжительность закрепления отломков челюстей с помощью шин определяется сроками наступления консолидации отломков, что в свою очередь в большой мере зависит от характера и локализации перелома, возраста и общего состояния больного. Так, при неосложненных переломах нижней челюсти первичная костная мозоль в виде фиброзной ткани между отломками формируется в среднем через 3 нед, а вторичная костная мозоль образуется к концу 5—6-й недели. У лиц пожилого возраста вследствие снижения активности репаративных процессов продожительность этого периода увеличивается на 7—8 сут, а при развитии осложнений в области перелома в виде инфекционно-воспалительных процессов—на 10—14 сут.
Следует отметить, что иногда из-за неблагоприятных общих или местных факторов ортопедическими методами не удается обеспечить надежное удержание отломков в правильном положении до их консолидации. В этих случаях производят хирургическую репозицию отломков и фиксацию их путем остео-синтеза. С целью более надежной иммобилизации отломков остеосинтез можно осуществлять в сочетании с ортопедическими мероприятиями.
ДЕФЕКТЫ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И ИХ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ
Различают врожденные и приобретенные дефекты челюстно-лицевой области. Выбор ортопедических методов лечения больных с дефектами данной локализации необходимо осуществлять в строгом соответствии с общим планом их реабилитации и в зависимости от причины образования дефекта, его локализации, сопутствующих осложнений, характера нарушения функции и эстетических норм.
УСТРАНЕНИЕ ВРОЖДЕННЫХ ДЕФЕКТОВ ВЕРХНЕЙ ЧЕЛЮСТИ
Врожденные дефекты верхней челюсти обычно представлены расщелинами неба и губы и относятся к довольно распространенным аномалиям развития. По статистическим данным разных авторов, с расщелиной неба рождается один ребенок на 600—1000 новорожденных. Расщелины нередко сочетаются с другими врожденными пороками развития, такими как аномалии развития конечностей, врожденные пороки сердца и др., в связи с чем ухудшается общее состояние ребенка. Причинами образования расщелин неба являются наследственная предрасположенность, алкоголизм родителей, хронические и инфекционные заболевания матери, воздействие некоторых лекарственных препаратов, применяемых во время беременности, а также механические и психические трав. мы, особенно в первые месяцы беременности, и другие факторы. В результате их воздействия нарушается нормальный процесс формирования неба, происходящий в течение 2-го и 3-го месяцев развития зародыша. Вследствие этого нарушается соединение тканей, образующих губу и альвеолярный отросток, костное и мягкое небо, что и приводит к образованию расщелин той или иной протяженности.
При врожденных расщелинах верхней губы и неба возникает необходимость
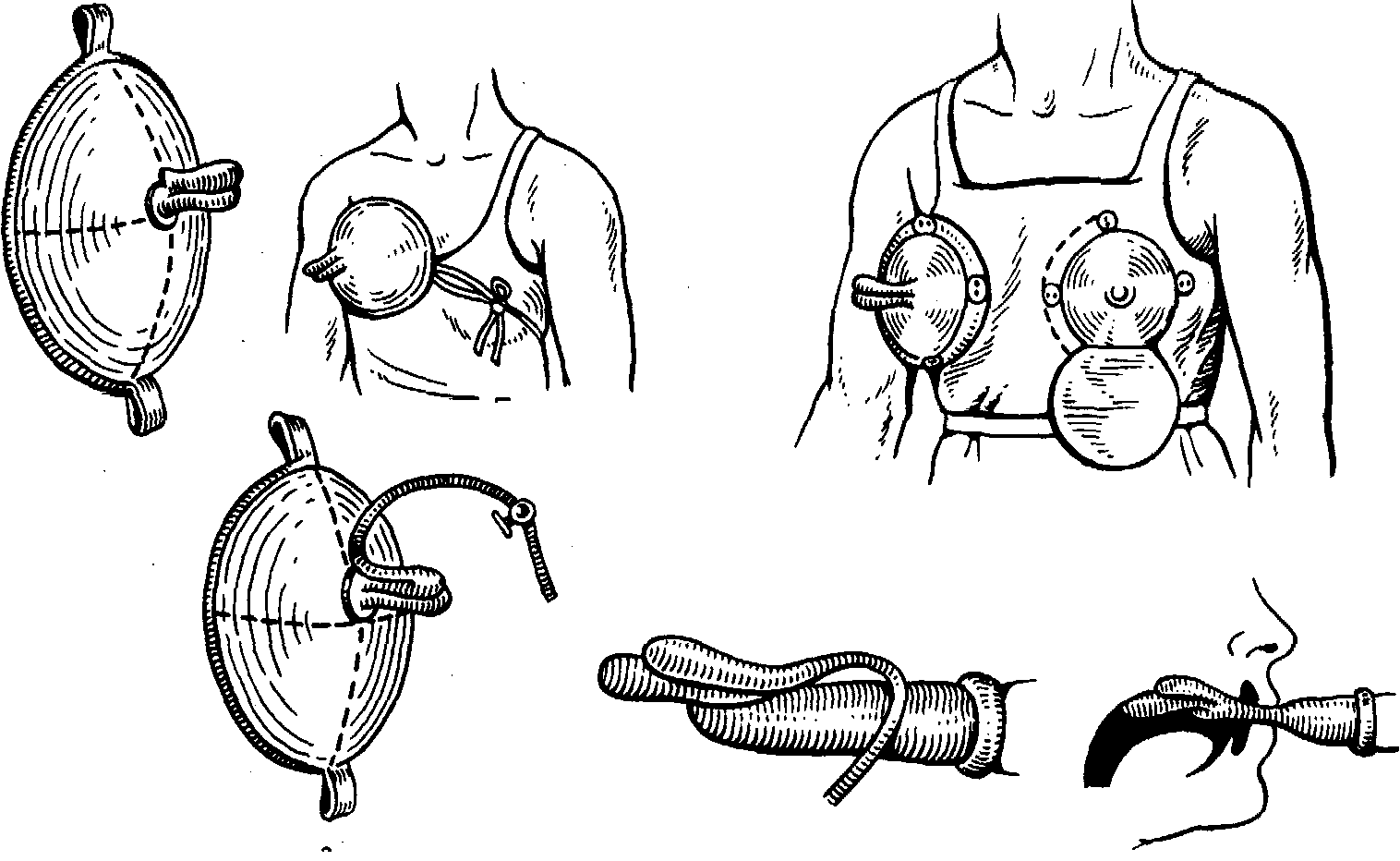
° . б Рис. 177. Обтураторы Пергамента. а — для естественного кормления; б — для кормления из рожка.
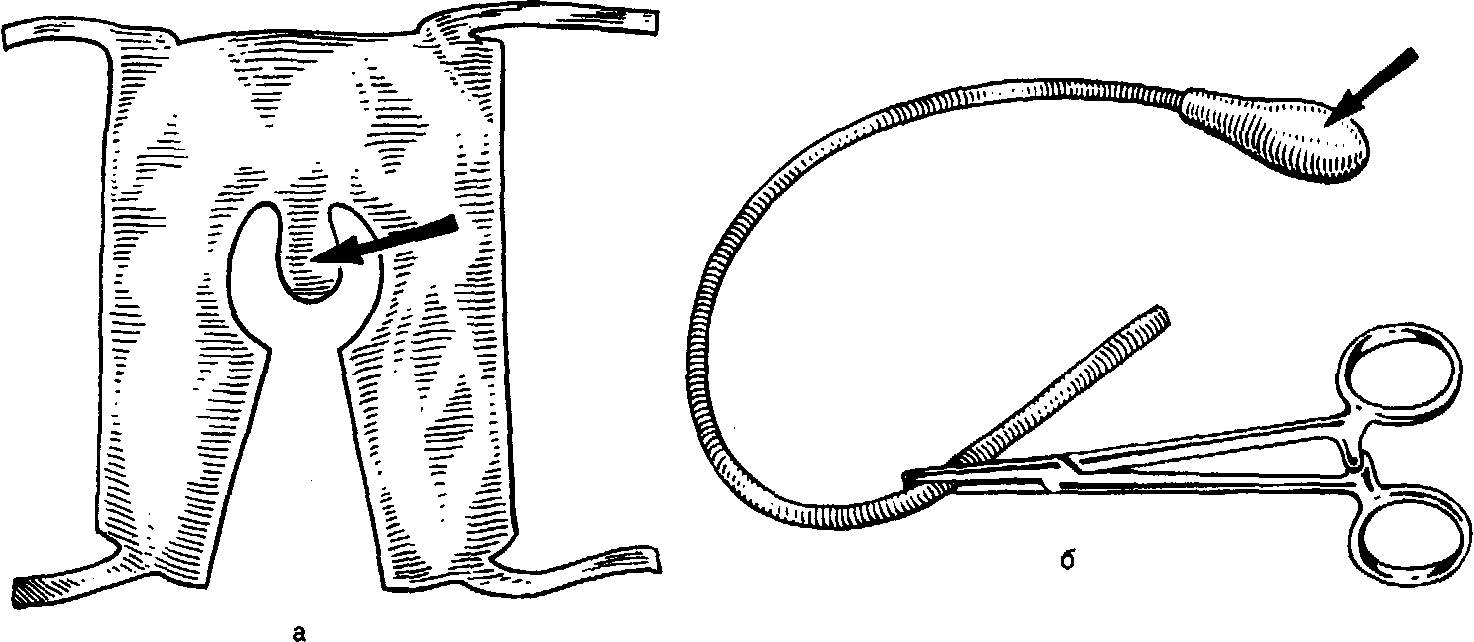
Рис. 178. Обтураторы конструкции ЛИТО им. Р. Р. Вредена для естественного кормления. а — из плоского куска резины; б — пневматический по Часовской.
в налаживании кормления ребенка в первые дни после рождения. В этих случаях из-за нарушения смыкания верхней губы и сообщения между ротовой и носовой полостями исключается возможность создания вакуума в полости рта, в результате чего резко нарушается акт сосания. Вследствие постоянного попадания пищи в полость носа существует опасность аспирации пищевых веществ. С целью разобщения полости рта с полостью носа предлагались разнообразные конструкции обтурирующих приспособлений. Некоторые варианты таких обтураторов для кормления детей грудью и из рожка представлены на рис. 177.
458
На рис. 178 показаны еще два вида обтураторов для естественного вскармливания детей, разработанные в Ленинградском научно-исследовательском институте травматологии и ортопедии им. Р. Р. Вредена (ЛИТО). Один из них создают из плоского куска мягкой резины (рис. 178, а) и укрепляют на груди матери с помощью тесемок, которые завязывают вокруг туловища, а резиновый клапан (указан стрелкой) помещают непосредственно над соском, и во время сосания он прикрывает расщелину, разобщая полость рта и носа. Обтуратор, представленный на рис. 178, б, изготовлен из пальца хирургической перчатки, выполняющего роль баллона (указан стрелкой) и соединенного посредством липкого пластыря с резиновым катетером. Перед кормлением баллон вводят в расщелину неба, через катетер его слегка надувают и перекрывают зажимом. После этого приступают к кормлению.
С целью разобщения полостей рта и носа во время кормления ребенка применяют также специальные базисные пластинки из пластмассы, изготовленные по индивидуальным слепкам. Эти обтураторы достаточно легко вводятся в полость рта ребенка, хорошо фиксируются, и при пользовании ими на подготовку ребенка к кормлению затрачивается гораздо меньше времени.
Однако все упомянутые способы разобщения полостей рта и носа предназначены лишь для временного пользования только во время кормления детей, а все остальное время расщелина остается открытой. В связи с этим наиболее рациональными и эффективными конструкциями признаны плавающие обтураторы, которые изготавливают в первые дни после рождения ребенка.
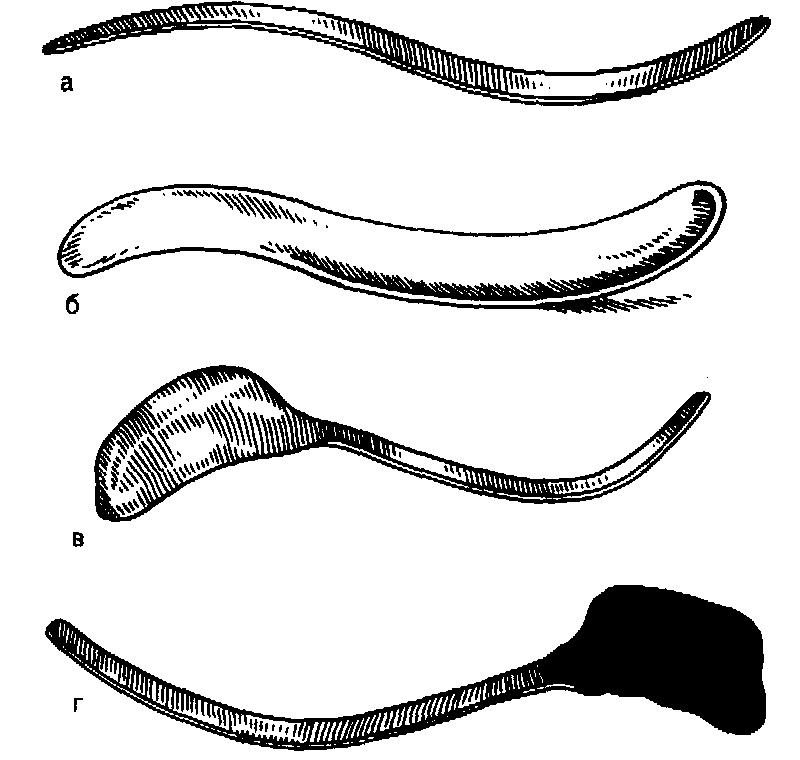
Изготовление плавающего обтуратора начинают с получения слепка. С этой целью используют стене, акродент, альгеласт, а сам процесс снятия слепка осуществляют с помощью S-образных шпателей (рис. 179, а, б). На слепке должны быть хорошо видны отпечатки задней стенки глотки (1), носовой поверхности края расщелины (2) и язычной поверхности края расщелины (3) (рис. 179, в, г). После получения слепка в зуботехнической лаборатории создают восковую репродукцию обтуратора. С этой целью зубной техник изготавливает разборную гипсовую модель. Полученный восковой обтуратор примеряют на больном, а в случае необходимости размягченным парафином или воском дофор-мировывают его границы. Затем воск заменяют на пластмассу и производят его окончательную подгонку. Следует отметить, что плавающий обтуратор может быть изготовлен и без воскового шаблона, тогда его границы должны быть отработаны прямо на стенсовом слепке, а гипсовку слепка следует проводить
459
непосредственно в кювете. В некоторых случаях с целью ускорения срока изготовления обтуратора его можно выполнить из самотвердеющей пластмассы. Однако наиболее эффективными являются плавающие обтураторы, изготовленные в зуботехнической лаборатории с точным учетом режима полимеризации.
Применение плавающих обтураторов не только обеспечивает нормальное кормление детей, но и предупреждает развитие тяжелых деформаций зубоче-люстной системы, нормализует акт дыхания и способствует более правильному формированию речи. Однако по мере роста ребенка такие обтураторы нужно доформировывать пластмассой или изготавливать заново, пока не будет осуществлено закрытие дефекта неба путем пластики.
ЗАМЕЩЕНИЕ ПРИОБРЕТЕННЫХ ДЕФЕКТОВ ВЕРХНЕЙ ЧЕЛЮСТИ
Причинами образования приобретенных дефектов верхней челюсти могут быть огнестрельные и неогнестрельные повреждения; патологические процессы, вызванные воспалительными (часто одонтогенного происхождения) заболеваниями или развившиеся на почве специфической инфекции (сифилис, туберкулез); доброкачественные или злокачественные новообразования.
Приобретенные дефекты верхней челюсти могут локализоваться на различных ее участках. При этом может отмечаться повреждение близлежащих мягких тканей. При планировании ортопедического лечения необходимо учитывать величину и расположение дефекта, а также наличие или отсутствие сообщения полости рта с верхнечелюстной пазухой или полостью носа. С этой точки зрения следует рассматривать два класса дефектов верхней челюсти и несколько вариантов дефектов II класса: I — дефекты верхней челюсти, не сообщающиеся с верхнечелюстной пазухой и полостью носа; II — дефекты верхней челюсти, сообщающиеся с верхнечелюстной пазухой или полостью носа, расположенные:
1) в области альвеолярной части, 2) в области твердого неба, 3) сочетанные дефекты альвеолярной части и твердого неба (на переднем, боковом, заднем участках неба и альвеолярной части и их различные сочетания), а также полная утрата верхней челюсти.
Таким образом, при дефектах верхней челюсти первого класса герметизация верхней челюсти не нарушена, поэтому обычно используют замещающие протезы, а при всех вариантах дефектов второго класса протезы одновременно являются замещающими и обтурирующими.
Дефекты I класса обычно локализуются в пределах альвеолярной части верхней челюсти, и их замещение в отсутствие Рубцовых изменений близлежащих мягких тканей по существу ничем не отличается от обычного замещения дефекта зубного ряда, особенно при наличии естественных зубов, которые можно использовать для фиксации протеза.
При наличии Рубцовых изменений слизистой оболочки протезного ложа, в частности Рубцовых спаек со стороны преддверия рта, доходящих до вершины альвеолярной части челюсти, возникает необходимость в проведении оперативного вмешательства с целью подготовки полости рта к рациональному протезированию. В таких случаях целесообразно до оперативного вмешательства изготовить замещающий съемный протез. После окончания операции, непосредственно на операционном столе, этот протез превращают в формирующий с помощью термопластической массы типа стенса и акродента. При этом край протеза, прилегающий к оперированному участку, оформляют так, чтобы в дальнейшем образовалось хорошее протезное ложе без спаек и рубцов. После снятия швов на этом участке производят повторное формирование протеза термопластической массой, которую в последующем заменяют на базисный материал. - Следует отметить, что при дефектах альвеолярной части, которые влекут за
460
собой западение мягких тканей щеки или губы, из эстетических соображений на съемных протезах необходимо формировать утолщенную вестибулярную часть протеза. При этом целесообразно применять бюгельные протезы с шиниро-ванием зубов, располагающихся вблизи дефекта.
При небольших дефектах альвеолярной части верхней челюсти первого класса, сочетающихся с отсутствием двух-трех естественных зубов, возможно изготовление несъемных зубных протезов. Однако, учитывая снижение устойчивости расположенных рядом с дефектом зубов, необходимо увеличить количество опорных зубов в мостовидном протезе и создать искусственную десну.
При дефектах верхней челюсти II класса, сообщающихся с верхнечелюстной пазухой или носовой полостью, изготовление протезов имеет ряд особенностей. В первую очередь к ним относится необходимость тампонирования указанных дефектов перед получением слепка, причем чем меньше дефект, тем опаснее попадание слепочной массы через него в верхнечелюстную пазуху или носовую полость. Следует отметить, что при размере дефекта до 1 см его можно не тампонировать, а закрыть сверху смоченной в дезинфицирующем растворе кусочком марли несколько большего, чем сам дефект, размера. Это прежде всего относится к дефектам 1-го и 2-го варианта II класса, которые располагаются в области альвеолярной части с небной стороны и в области твердого неба. Все дефекты размером больше 1 см темпонируют влажными марлевыми тампонами, бинтами, салфетками таким образом, чтобы края дефекта остались открытыми, а обтурирующая часть протеза заходила в дефект на 3—4 мм, с тем чтобы улучшить герметизацию ротовой полости. Обтурирую-щую часть резекционных протезов вводят глубже в область дефекта для улучшения фиксации протеза.
Важно правильно выбрать метод фиксации зубочелюстного протеза. При этом следует отдать предпочтение опорно-фиксирующим приспособлениям, таким как опорно-удерживающие кламмеры, телескопические коронки, балочная система фиксации, пришеечные ранты на коронках. Кроме того, для предотвращения расшатывания оставшихся, особенно опорных, зубов необходимо ввести шинирующие элементы — литую многокламмерную шинирующую конструкцию из кобальто-хромового сплава. Один из вариантов фиксации зубочелюстного протеза верхней челюсти с помощью балочной системы и опорно-удерживающих кламмеров представлен на рис. 180. В тех случаях, когда расположенные рядом с дефектами зубы недостаточно устойчивы, их следует покрыть спаянными между собой коронками, а фиксирующие и опорно-удерживающие кламмеры делать гнутыми, так как они обладают более выраженными пружинящими свойствами, чем литые, и в меньшей степени расшатывают опорные зубы, обеспечивая при этом достаточную фиксацию протеза. При незначительном количестве оставшихся зубов рационально сочетать гнутые проволочные кламмеры с зубодесневыми пластмассовыми кламмерами по типу шины Вебера.
Важным условием является и то, что все этапы изготовления съемного протеза при дефектах верхней челюсти второго класса, особенно сочетающихся с деформацией мягких тканей, а также при микростоме необходимо производить на пластмассовом базисе, в противном случае, чаще всего при определении центрального соотношения челюстей и проверке конструкции протеза наблюдается деформация воскового базиса с валиком. С этой целью после создания фиксирующих приспособлений будущего съемного протеза изготавливают пластмассовый базис, который припасовывают в полости рта. При этом необходимо обеспечить полное разобщение полости рта от полости носа и верхнечелюстной пазухи, т. е. функционально сформировать обтурирующую часть и границы протеза.
Основными признаками герметизации ротовой полости являются восстановление речи и устранение открытой гнусавости. Однако при закрытии врожден-
461
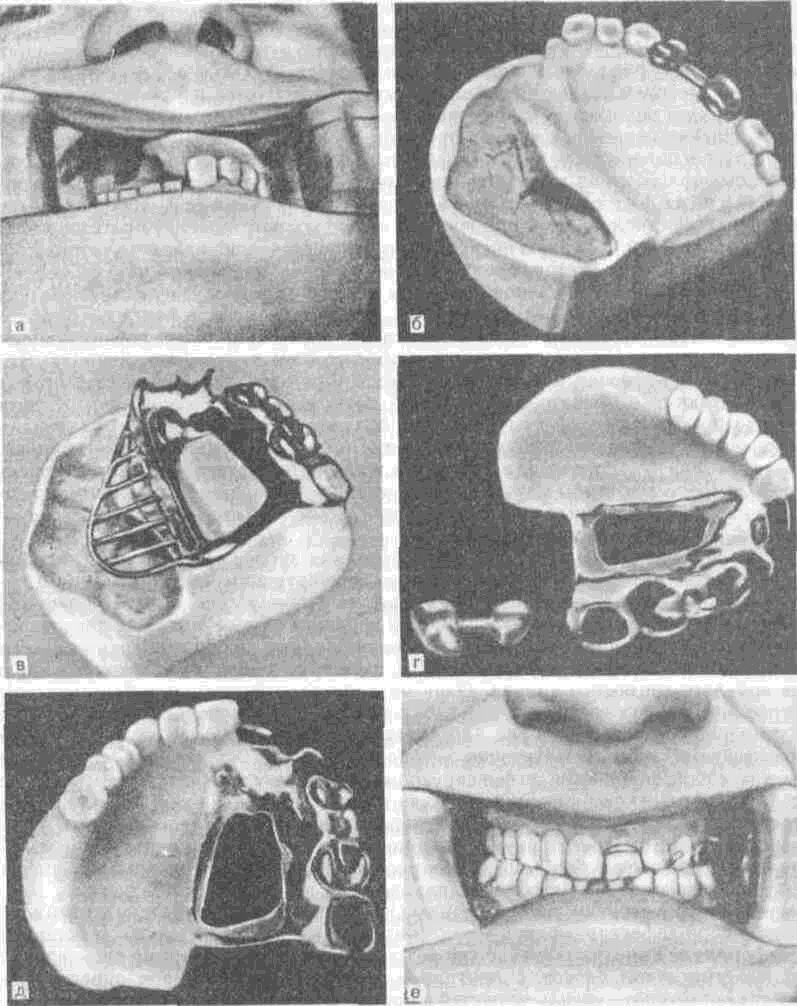
Рис. 180. Общий вид дефекта и протезы, изготовленные после резекции половины правой верхней челюсти по поводу злокачественной опухоли (на левой верхней челюсти отсутствует только [5_ зуб).
а общий вид дефекта; б — модель верхней челюсти с несъемным протезом в виде коронок на [4 и |Г) зубы, объединенных штангой; в - литой каркас протеза с опорно-удерживаюшими приспособлениями в области | 123467 зубов и дугой; г, д общий вид несъемного и съемного замещающего обту-рирующего протеза отдельно (г) и в собранном виде (д): е — расположение протезов в полости рта.
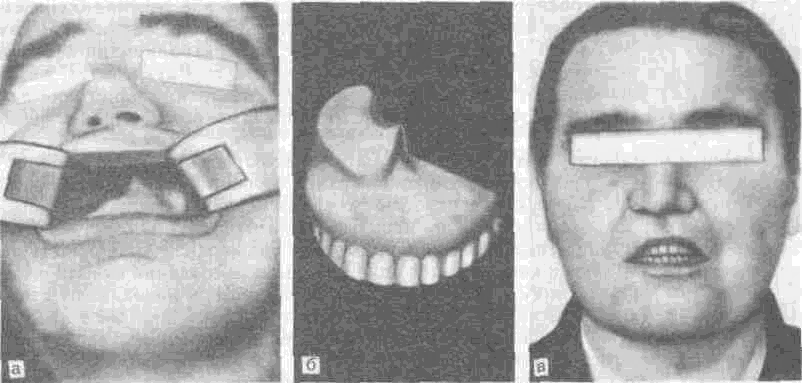
Рис. 181. Общий вид дефекта и протез, изготовленный после частичной резекции правой верхней челюсти по поводу злокачественного новообразования.
а — общий вид дефекта верхней челюсти (полностью отсутствуют зубы на верхней челюсти); б — общий вид протеза с обтурирующей частью грибовидной формы, выполненной из эластичной пластмас-.;адент; в — больная с замещающим обтурирующим протезом.
ных дефектов сохраняется нечеткость речи из-за так называемой закрытой гнусавости. Признаком герметизации полости рта является и то, что при приеме жидкой пищи, в частности проглатывании воды, она не попадает в носоглотку. Кроме того, у больного должна появиться возможность надуть щеки, и при этом воздух не должен проходить через нос. При изготовлении зубочелюстных протезов крайне важна проверка артикуляции. Необходимо также стремиться к максимальному выравниванию окклюзионной поверхности нижнего зубного ряда, чтобы облегчить постановку искусственных зубов на верхнечелюстном протезе, особенно на стороне, по которой отсутствует костная основа.
При дефектах костного неба, захватывающих и альвеолярную часть (третий вариант), нередко отмечается западение губы или щеки в результате утраты костной опоры и втягивание мягких тканей в полость рта образовавшимися рубцами. Задача протезирования в таких случаях заключается не только в разобщении ротовой полости от носовой, но и в устранении эстетического недостатка за счет соответствующего моделирования базиса протеза.
При дефектах костного неба и полном отсутствии зубов фиксация обтури-рующих протезов сопряжена со значительными трудностями. С целью их удержания рекомендуют использовать пружины Фошара, которые укрепляют на верхнем и нижнем протезе в области премоляров. Стремясь распрямиться, они прижимают протезы к протезному ложу и тем самым удерживают их на челюсти. Однако больные испытывают усталость от постоянного давления, а также травмируется слизистая оболочка щек. Кроме того, пружины являются ретенцион-ным местом для пищевых остатков, ломаются и требуют замены. У таких больных может быть получена анатомическая ретенция протеза за счет использования участков тканей в области дефекта, в который вводят обтурирующую часть протеза, выполненную из мягкой пластмассы и имеющую грибовидную форму. За счет эластичности мягкой пластмассы обтурирующая часть легко входит в полость дефекта и способствует удержанию протеза. Такая конструкция, применяемая при дефекте костного неба и альвеолярной части челюсти, представлена на рис. 181.
463
Определенные особенности имеет также ортопедическое лечение больных, нуждающихся в резекции верхней челюсти по поводу новообразований или уже перенесших эту операцию (3-й вариант Ц класса). С целью закрытия дефекта после резекции верхней челюсти некоторые авторы (А. Э. Рауэр, А. П. Хари, Я. М. Збарж) рекомендуют использовать временные защитные пластинки или старые протезы. Новые протезы считают целесообразным изготавливать через 2 нед.
Защитные пластинки этим больным изготавливают до операции для удержания тампонов в ране после резекции верхней челюсти и предотвращения попадания пищи на раневую поверхность. Во время перевязок защитную пластинку снимают. Необходимость в ее использовании отпадает после удаления тампонов из раны. Защитные пластинки применяют также после уранопластики, при этом их используют и как формирующие протезы для создания купола неба. С этой целью на пластинку с небной стороны периодически наслаивают стеке или акродент. Такой пластинкой больной пользуется до тех пор, пока небный свод не будет окончательно сформирован. В дальнейшем можно произвести перебазировку защитной пластинки.
Однако защитная пластинка, покрывая сохранившиеся зубы, повышает прикус, нарушает форму зубов и затрудняет разжевывание пищи. К тому же эна не обеспечивает должного эстетического эффекта, так как не поддерживает мягкие ткани щеки, оставшиеся без костной опоры. Вследствие этого наиболее рациональными после резекции верхней челюсти являются непосредственные протезы. Их применение оправдано еще и тем, что при дефектах верхней челюсти, несмотря на большие успехи восстановительной хирургии, пластику обычно не производят, так как в ряде случаев происходит только частичное приживле-ние лоскутов, а оставшиеся дефекты неба и образовавшиеся при этом рубцы затрудняют и без того сложную фиксацию протеза. Успешная пластика местными тканями у этих больных возможна в основном при небольших послеоперационных дефектах, преимущественно в области альвеолярной части. Пластика фила-товским стеблем после резекции верхней челюсти также недостаточно рациональна, поскольку стебель деформирует протезное ложе и ухудшает условия фиксации съемного протеза. Если пластику послеоперационных дефектов в области верхней челюсти все же производят, то непременным условием ее осуществления является применение формирующих протезов с целью исключения описанных выше осложнений, затрудняющих впоследствии изготовление полноценных зубочелюстных протезов. При этом важно добиться точного воспроизведения прежней конфигурации небного свода как в процессе проведения пластических операций, так и при изготовлении зубочелюстных протезов. Если же вследствие образования обширного дефекта верхней челюсти утрачены основные ориентиры для воссоздания прежней формы небного свода и зубных рядов, то необходимо стремиться к созданию куполообразного небного свода, поскольку эта форма неба является наиболее благоприятной для речеобразования.
Следует отметить, что при значительной или полной утрате зубов на верхней челюсти вместо специально изготовляемых непосредственных протезов можно использовать прежние зубные протезы больного, благодаря которым также удается обеспечить определенный эстетический эффект, предотвратить нарушение речи и акта глотания и в известной степени сохранить функцию жевания.
Дефекты, образовавшиеся после односторонней или двусторонней резекции верхней челюсти по поводу злокачественных опухолей, чаще замещают ортопедическим путем, при этом могут быть изготовлены до- и послеоперационные протезы. Наиболее рациональный метод — изготовление протеза до оперативного вмешательства и наложение его на челюсть непосредственно после операции. При протезировании в поздние сроки после удаления опухоли рациональному протезированию препятствуют послеоперационные рубцы. Преимущество непо-
464
средственного протезирования после резекции верхней челюсти по сравнению с поздним заключается также в соблюдении принципов этики и деонтологии, позволяющих щадить психику больного, улучшая его внешний вид, обеспечивая естественный прием пищи и восстанавливая функцию речи. Одновременно этот протез выполняет роль защитной пластинки и способствует формированию благоприятного протезного ложа.
Наиболее рациональным методом непосредственного протезирования верхней челюсти следует признать ступенчатую методику, которая предусматривает изготовление вначале дооперационного протеза, на котором в послеоперационном периоде создается обтурирующая часть. Следует отметить, что при затрудненном введении зубочелюстного протеза его можно делать разборным, соединяя обтурирующую часть с базисом протеза посредством магнитов из сомарий-кобальта.
Наиболее сложным является ортопедическое лечение пациентов с дефектами, образовавшимися после удаления обеих половин верхней челюсти (четвертый вариант второго класса). При этом важным моментом таже является изготовление непосредственного протеза, который обеспечивает сохранение формы небного свода, зубных рядов и дает известный анатомический, функциональный и эстетический эффект. Для удержания таких протезов используют внутрирото-вые и внеротовые приспособления.
УСТРАНЕНИЕ ДЕФЕКТОВ И ДЕФОРМАЦИЙ НИЖНЕЙ ЧЕЛЮСТИ
Причиной образования дефектов и деформаций нижней челюсти являются травматические повреждения (огнестрельная, бытовая, производственная, спортивная травмы), оперативные вмешательства, производимые по поводу новообразований, воспалителных процессов и др. Указанные дефекты могут быть разделены на три класса, включая варианты.
I класс — дефекты и деформации нижней челюсти при сохранении ее непрерывности:
1) при правильном сращении отломков,
2) при неправильном сращении отломков,
3) при сращении отломков с помощью костного саженца;
II класс — дефекты и деформации нижней челюсти при несросшихся от-ломках;
III класс—дефекты после полной утраты нижней челюсти. Дефекты и деформации нижней челюсти, связанные с неправильным сращением или несращением отломков, неблагоприятным расположением костного трансплантата или полной утратой челюсти, сопровождаются тяжелыми морфологическими и функциональными нарушениями в челюстно-лицевой области, приводящими к нарушению деятельности жизненно важных функций организма, таких как акт жевания, глотания, речи, дыхания. Эти нарушения наиболее выражены, если указанные дефекты сочетаются с Рубцовыми изменениями близлежащих тканей, нарушениями открывания рта, микростомой. В зависимости от перечисленных и других условий объем и характер ортопедической помощи различны.
При выборе ортопедической конструкции для лечения больных с дефектами нижней челюсти! класса необходимо учитывать степень консолидации отломков. В начальном периоде консолидации при неокрепшей костной мозоли целесообразно закрепить отломки с помощью шинирующего замещающего протеза в виде съемной шины с искусственными зубами. Преимущество этой конструкции заключается в том, что больной может свободно открывать и закрывать рот и разжевывать пищу, так как обеспечивается надежная фик-
17 Руков. по ортоп. стом. 465
сация отломков и замещение дефектов зубных рядов. Алюминиевые шины в этом отношении менее эффективны.
После полной консолидации отломков изготавливают замещающие протезы (съемные или несъемные).
Следует иметь в виду, что при дефектах и деформациях нижней челюсти нередко возникает необходимость в смешанном протезировании, когда несъемные протезы используются для шинирования оставшихся зубов и обеспечения фиксации съемных протезов.
При правильно сросшихся отломках (1-й вариант I класса) конструкция съемных зубочелюстных протезов отличается от обычных зубных протезов большими размерами искусственной десны в области дефекта альвеолярной части челюсти и более сложными способами фиксации протеза, такими как балочные или рельсовые системы по Румпелю, всевозможные спорно-фиксирующие приспособления с шинированием оставшегося зубного ряда и др. Особенностью изготовления зубочелюстных протезов как на нижней, так и на верхней челюстях является то, что вначале готовят пластмассовый базис с спорно-фиксирующими элементами, который тщательно припасовывают в полости рта и используют при определении центральной окклюзии, постановке зубов и проверке конструкции протеза. Такой метод облегчает проведение перечисленных выше этапов и позволяет наиболее точно откорректировать границы протеза, особенно в области рубцово-измененных тканей, что невозможно сделать при использовании обычной методики. В связи с этим указанный метод широко применяют при изготовлении съемных зубочелюстных протезов.
В тех случаях, когда в процессе пользования протезом выявляют плотный тяж или рубец, смещающий протез, вследствие чего травмируются мягкие ткани, следует произвести иссечение этого участка оперативным путем, а имеющийся протез использовать в качестве формирующего. Если протяженность дефекта зубного ряда и альвеолярной части не превышает трех зубов, то по показаниям можно изготовить мостовидный протез. При этом в качестве опоры используют большее количество зубов, а тело мостовидного протеза иногда создают с искусственной десной.
При неправильно сросшихся отломках (2-й вариант I класса) нарушается смыкание зубных рядов, что сопровождается снижением жевательной эффективности. С целью коррекции прикуса можно проводить ортодонтическое, хирургическое и протетическое лечение.
Ортодонтическое лечение наиболее целесообразно в начальных стадиях консолидации отломков, поскольку при этом уменьшается продолжительность лечения и сводится до минимума возможность рецидивов.
Хирургическое лечение заключается в репозиции отломков оперативным путем с последующей установкой их в правильном положении, которое удерживается с помощью ортопедических фиксирующих аппаратов. Целесообразно проводить комбинированное лечение (хирургическое и ортопедическое).
Выравнивание окклюзионной поверхности может быть произведено проте-тическим путем. С этой целью при вертикальном смещении отломков изготавливают пластмассовые или металлические каппы, которые накладывают на зубной ряд смещенного вниз отломка. При неправильно сросшихся отломках со значительным смещением в горизонтальном направлении можно применить съемные протезы с двойным зубным рядом. При незначительных дефектах можно изготовить несъемные протезы также с двойным зубным рядом. В этих случаях в связи с увеличением нагрузки на опорные зубы в конструкцию мостовидного протеза необходимо включить дополнительные опорные зубы.
Особые сложности представляет протезирование больных с дефектами нижней челюсти, сочетающимися с микростомой (сужение ротовой щели), когда не удается снять полный слепок с челюсти и даже ввести в полость рта стан-
466
дартную слепочную ложку. В этих случаях слепок с челюсти получают по частям с помощью частичных ложек. Вначале снимают слепок с одной стороны челюсти, затем — с другой. По слепкам отливают модели и готовят части пластмассового базиса с кламмерами. Их поочередно припасовывают в полости рта, а затем создают единый базис протеза, на котором проводят все последующие этапы изготовления протеза, как изложено выше. При затрудненном введении протеза в ротовую полость или ограниченном открывании рта делают разборные зубо-челюстные протезы с применением шарниров, замков или магнитов.
При восстановлении непрерывности тела нижней челюсти с помощью костного трансплантата (3-й вариант I класса) условия для изготовления зубоче-люстного протеза во многом зависят от правильности расположения трансплантата. Важно, чтобы он занимал место альвеолярной дуги не только в вертикальном, но и сагиттальном и трансверсальном направлениях, поскольку смещение костного трансплантата вперед, назад или в сторону создает трудности в обеспечении правильных артикуляционных взаимоотношений между зубными рядами и приводит к значительной перегрузке опорных зубов в процессе пользования протезов. В связи с этим оставшиеся зубы целесообразно шинировать цельно-литым многозвеньевым каркасом из кобальтохромового сплава с спорно-фиксирующими элементами. С целью уменьшения нагрузки на трансплантат следует производить функциональное формирование базиса протеза с обязательным расширением его границ, особенно в зоне трансплантата. При этом бугры искусственных зубов на боковых участках должны быть минимальной высоты, так же как и перекрытие нижних зубов верхними.
Следует отметить, что при проведении остеосинтеза костные отломки нижней челюсти могут быть смещены. В таких случаях выравнивание окклюзионной поверхности на смещенных отломках и изготовление протезов производят так же, как при 2-м варианте дефектов нижней челюсти. Кроме того, при 2-м и 3-м вариантах I класса дефектов нижней челюсти в области смещенных внутрь отломков можно создавать двойной зубной ряд с вестибулярной стороны для восстановления артикуляционных контактов. Базис протеза с внутренней стороны зубного ряда целесообразно заменять на расширенную металлическую дугу с многозвеньевым кламмером, чтобы не уменьшать и без того уменьшенный объем ротовой полости за счет смещения отломков в язычном направлении. Такой протез обеспечивает эстетический эффект и восстановление в значительной степени функции жевания, не ухудшая при этом условия для звукообразования.
Дефекты нижней челюсти II класса характеризуются нарушением непрерывности нижней челюсти вследствие несращения отломков. При этом нередко наблюдаются деформации вследствие изменения положения отломков под воздействием жевательной и мимической мускулатуры, а также смещения зубов как на нижней, так и на верхней челюсти, что весьма усложняет условия для протезирования и является показанием к проведению костной пластики. Однако, если по каким-либо причинам пластику откладывают, больным следует изготовить протезы, которые удерживают отломки от дальнейшего смещения и одновременно замещают дефекты зубного ряда и челюсти, т. е. шинирующие или замещающие протезы. Выбор конструкции таких протезов зависит от величины и локализации дефекта, степени смещения отломков, количества и состояния оставшихся зубов. Несъемные зубные протезы даже при незначительных дефектах нижней челюсти II класса нерациональны ввиду опасности расшатывания опорных зубов и возможности поломки протеза.
Дефекты нижней челюсти при подвижных отломках наиболее целесообразно замещать съемными протезами, при изготовлении которых необходимо проводить функциональное формирование всей внутренней поверхности базиса, особенно в зоне дефекта челюсти, с устранением участков наибольшего давления.
17* ^ 467
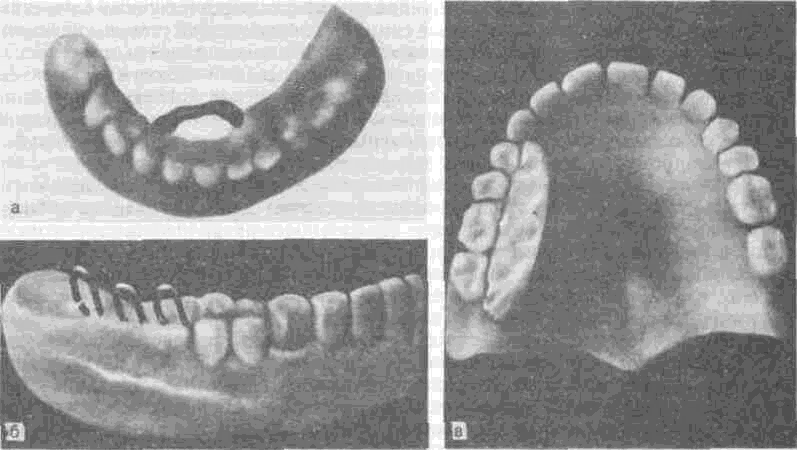
i.lbi зубочелюстных протезов с дублированным зубным рядом. гной протез нижней челюсти с дублированным зубным рядом, язычная сторона базиса j зубов выполнена из металла, охватывающего зубы в виде кольца (указано стрелкой);
гтной протез с направляющей наклонной плоскостью располагается в пределах боль-нижней челюсти и способствует его установлению в правильное положение; в - зубо-гез верхней челюсти с дублированным зубным рядом в виде нзкусочной площадки и
•-.'костью в области небной поверхности правых боковых зубов, что способствует уста-анившегося фрагмента нижней челюсти в наиболее благоприятном положении.
•ает насильственное смещение отломков нижней челюсти, их травми-щсом протеза и обеспечивает успешное пользование таким протезом. ювать протезом следует только те отломки, которые примерно одина-.гяженности. Такие условия создаются при наличии перелома нижней бласти передних зубов. Если же линия перелома проходит в области ренных зубов, особенно за вторым и третьим моляром, то конструи-много протеза в пределах обоих отломков нерационально, поскольку значительное смещение меньшего отломка за счет мышечной тяги грх. В таких случаях следует располагать протез только на большем н обязательном включении в конструкцию протеза системы опорно-щих кламмеров с шинирующими элементами. Перспективным явля-ие секционных протезов нижней челюсти и их соединение с помощью i сомарий-кобальта.
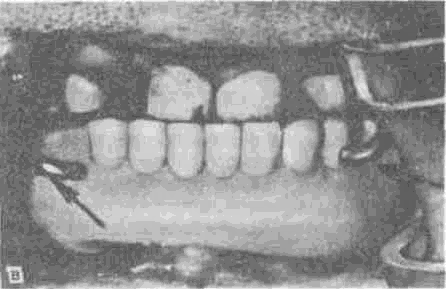
При изготовлении зубочелюстных протезов нижней челюсти при дефектах II класса, как и при 2-м и 3-м варианте дефектов I класса, нередко возникает необходимость в создании двойного зубного ряда, а иногда целесообразно создавать наклонную плоскость, идущую от нижнего протеза к верхнему зубному ряду с целью обеспечения благоприятных артикуляционных соотношений.
Следует отметить, что создание дублированного зубного ряда, направляющих наклонных плоскостей или специальных упоров при дефектах II класса возможно и на протезе верхней челюсти, если это позволит улучшить артикуляционные взаимоотношения зубных рядов и движений нижней челюсти. Некоторые виды таких протезов, примененные В. А. Силиным, представлены на рис. 182.
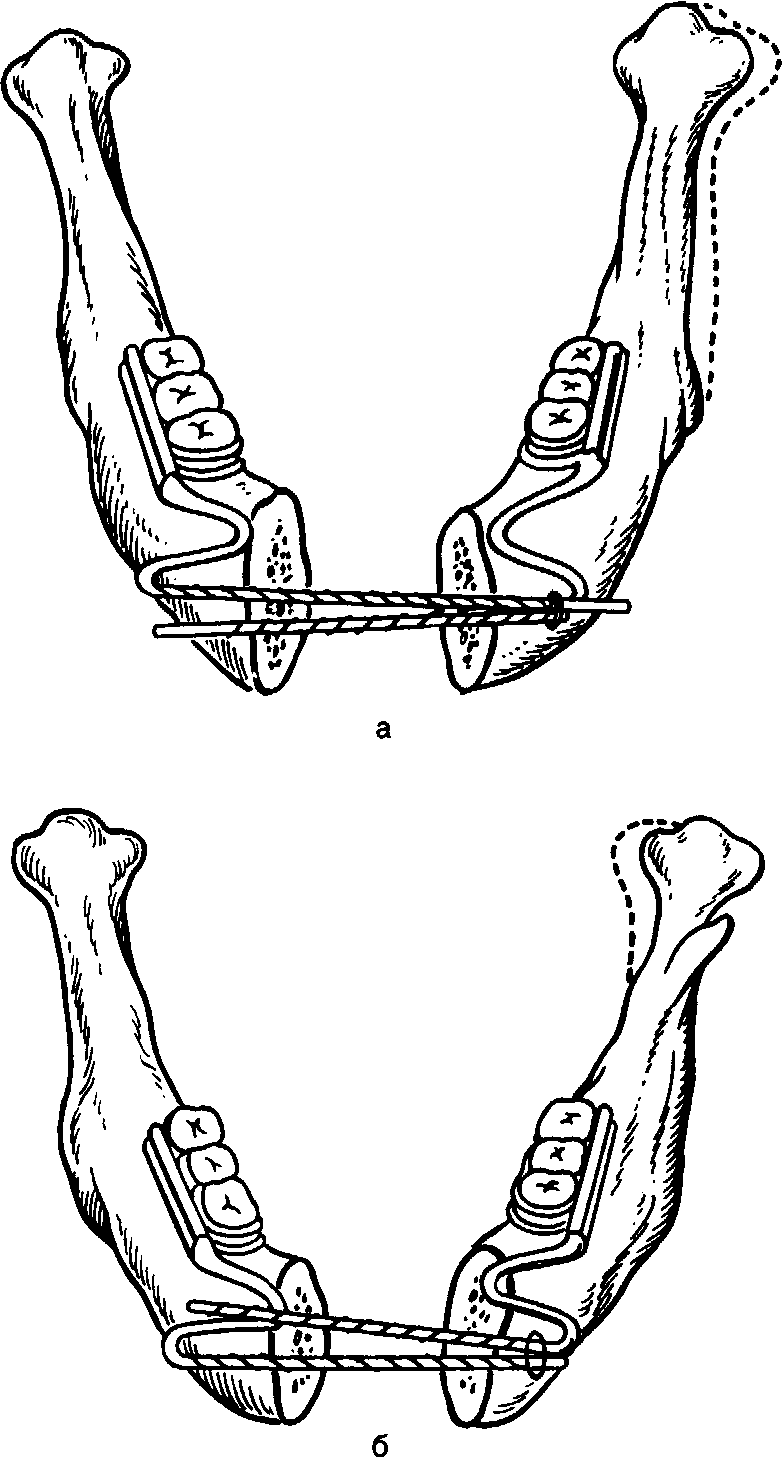
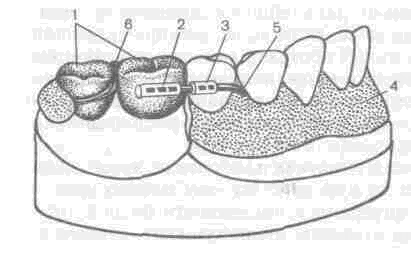
Значительные трудности представляет изготовление зубочелюстных протезов при обширных дефектах переднего отдела нижней челюсти, когда возникает необходимость в надежной фиксации ее дистальных фрагментов. Это особенно важно при планировании костно-пластических операций на переднем отделе нижней челюсти. В таких случаях применяют конструкции ортопедических аппаратов, которые не только обеспечивают надежное закрепление отломков, но и являются замещающими и формирующими протезами. Рациональная конструкция замещающего, фиксирующего, формирующего протеза нижней челюсти представлена на рис. 183. К надетым на нижние коренные зубы и спаянным между собой коронкам (1) со щечной стороны припаивают втулку (2), овальной, трех- или четырехгранной формы, аналогичную втулку (3) закрепляют в съемной части протеза (4) с таким расчетом, чтобы при надетом протезе эти втулки располагались на одном уровне. В обе втулки вводят соответствующий им по форме стержень (5). Для того чтобы обеспечить лучшую фиксацию протеза
469
и более рациональное распределение жевательной нагрузки в области шва между коронками помещают петлевидный кламмер (6). Постановку искусственных зубов на протезе нижней челюсти осуществляют с учетом соотношений с зубами верхней челюсти, а детали съемной части аппарата выбирают в зависимости от локализации дефекта. Принцип фиксации протеза и передачи жевательного давления в целом одинаков во всех случаях (рис. 184).
Следует отметить, что указанные протезы успешно используют не только для остеосинтеза; они могут выполнять роль формирующих протезов при проведении реконструктивных операций на мягких тканях подбородочного отдела и нижней губы. Совершенно очевидно, что применение подобных шинирующих, замещающих, формирующих протезов позволяет больным питаться естественным путем в течение всего периода выполнения восстановительных операций, сохраняет функцию речи, обеспечивает благоприятные условия для формирования мягких тканей и надежную фиксацию отломков даже в период замещения костного дефекта.
Особый подход необходим к устранению дефектов нижней челюсти II класса у онкостоматологических больных. Таким больным наиболее целесообразно изготавливать резекционные протезы, что благоприятно отражается на их общем состоянии, способствут положительным исходам операций и создает необходимые условия для последующего зубочелюстного протезирования.
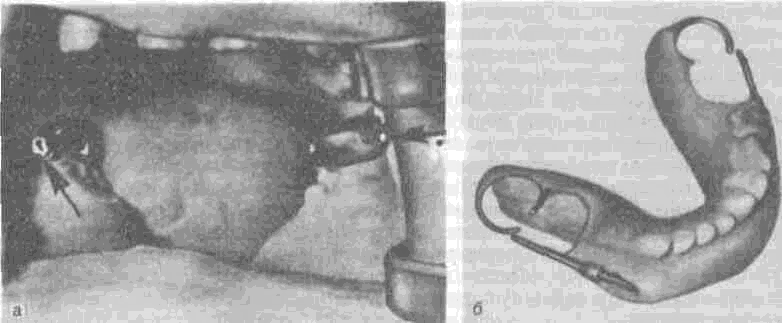
С целью фиксации беззубых отломков нижней челюсти при утрате подбородочного отдела можно применять шину Ванкевич, аппараты Рудько, Збаржа, Панчохи, Булатовского, Мелкого и др. Все эти аппараты временные, так как в дальнейшем обычно производят костную пластику и протезирование. Если же по каким-либо причинам костная пластика невозможна, то после операции создают шинирующий, замещающий съемный протез.
После полного удаления нижней челюсти (III класс дефектов) задача протезирования сводится к восстановлению контуров лица, сохранению акта приема пищи и функции речи. При дооперационном протезировании у таких больных удается повторить форму зубной дуги, высоту прикуса и характер протетической плоскости. В случае полного отсутствия нижней челюсти трудно обеспечить фиксацию зубочелюстного протеза в полости рта. В функциональном отношении эти протезы также малоэффективны. Однако их следует изготавливать, так как они позволяют удержать пищевой комок в полости рта, облегчают прием пищи, способствуют сохранению функции речи и контуров лица. Все это благотворно влияет на психику больного. Указанный протез изготавливают до операции, нижнюю часть его следует создавать закругленной для устранения возможности травмирования мягких тканей.
При комплексном лечении таких больных лечебные мероприятия проводят в следующей последовательности. После резекции нижней челюсти рану ушивают, на зубы верхней челюсти (если они имеются) накладывают шину из алюминиевой проволоки с зацепными петлями, вводят в полость рта резекционный протез, удерживаемый с помощью межчелюстной резиновой тяги. Через 2—3 нед после операции протез сам начинает удерживаться в сформированном ложе. Если на верхней челюсти больного имеется съемный протез, то фиксацию резекционного протеза нижней челюсти можно осуществить с помощью пружин.
УСТРАНЕНИЕ ДЕФЕКТОВ ЛИЦА И СОЧЕТАННЫХ ПОВРЕЖДЕНИЙ
Дефекты лица могут образовываться под действием различных факторов, таких, как удаление опухолей, особенно злокачественных, ранение различных участков лица, ожоги (термические, электрические, химические), врожденные дефекты и деформации лицевой области, последствия болезней (волчанка, си-
470
филис) и др. Локализация дефектов лица различна, они могут захватывать частично или полностью нос, щеку, верхнюю или нижнюю губу, подбородок, ушную раковину, глазницу. Эти дефекты могут быть сочетанными, когда дефект щеки сочетается с дефектом носа, глазницы или других областей лица, дефект подбородка — с дефектом нижней губы и т. д. В ряде случаев дефекты отдельных частей лица сочетаются с дефектами верхней или нижней челюсти.
При дефектах лица выявляются значительные функциональные расстройства: нарушение зрения в случае отсутствия глаза и дефекте глазницы, нарушение дыхания при дефекте носа. При дефектах щеки и мягких тканей приротовой области нарушаются функции жевания и речи, возникает обезвоживание организма из-за постоянного слюнотечения, появляется мацерация кожи выделяющейся слюной. Однако на первый план при дефектах лица, несомненно выступает эстетический недостаток.
Дефекты лица устраняют с помощью хирургического и ортопедического методов. Протезы лица нередко называют эктопротезами. Одна из наиболее важных и сложных задач при замещении дефектов лица эктопротезами — их крепление. Наиболее распространенным методом крепления таких протезов является оправа очков, которую либо соединяют с лицевым протезом монолитно, либо делают съемной и соединяют с эктопротезом посредством замковых приспособлений или магнитов. С целью крепления эктопротезов создают также специальные захваты с использованием естественных ретенционных пунктов. Так, фиксацию протеза уха осуществляют путем введения части протеза в наружный слуховой проход, а при замещении протеза носа моделируют выступы, входящие в носовые отверстия. Иногда ретенционные пункты специально создают хирургическим путем. С целью фиксации протезов уха применяют также зажимы (как в слуховом аппарате) или используют непрерывную резиновую тесьму, проходящую при наличии очков под волосами от одного заушника оправы к другому. Последний метод применяют также для удержания других лицевых протезов. В качестве дополнительного способа фиксации эктопротезов используют театральный клей, который при небольших протезах лица, например при замещении дефекта крыла или кончика носа, когда другие методы крепления применить невозможно, является основным способом фиксации. Следует помнить, что клей может вызывать мацерацию кожи.
Начальным этапом изготовления эктопротеза является получение слепка с лица больного. По этому слепку отливают модель и создают восковую репродукцию эктопротеза, которую примеряют на лице больного. При этом осуществляют функциональное формирование краев эктопротеза, уточнение его наружных контуров, выбор и подготовку методов фиксации. Подбирают пластмассу соответственно цвету кожи лица больного и воск заменяют на пластмассу. Далее протез обрабатывают и отделывают. Лицевые протезы обычно не полируют с целью обеспечения эстетического эффекта. Изготавливая эктопротезы, применяют различные способы его маскировки (ресницы, брови, усы, борода и др.). На рис. 185 представлены некоторые виды эктопротезов (наблюдение В. А. Ми-няевой). Любой правильно изготовленный эктопротез устраняет эстетический недостаток, а при дефектах в области щек и губ (рис. 185, III) позволяет восстановить нарушенный акт приема пищи и функцию речи. Следует отметить, что фиксацию эктопротезов, замещающих дефекты тканей приротовой области, обычно осуществляют путем соединения эктопротеза с зубным протезом с помощью замковых приспособлений или магнитов.
Челюстно-лицевые дефекты, захватывающие не только область верхней или нижней челюсти, но и другие участки лица, называют сочетанными. Они чаще всего являются следствием операций по поводу онкологических заболеваний и, как правило, сопровождаются тяжелыми расстройствами функции речи, жевания, глотания и дыхания. Степень эстетических и функциональных нарушений
471
Рис.
185.
Эктопротезы, используемые для замещения
дефектов лица. а, б
— дефект
'/з носа после удаления злокачественной
опухоли и больной с эктопротезом носа;
в, г—
дефект
глазницы и щеки слева после удаления
злокачественной опухоли и больной
после протезирования; д, е
— дефект
тканей приротовои области после
удаления злокачественной опухоли
и вид больного после протезирования.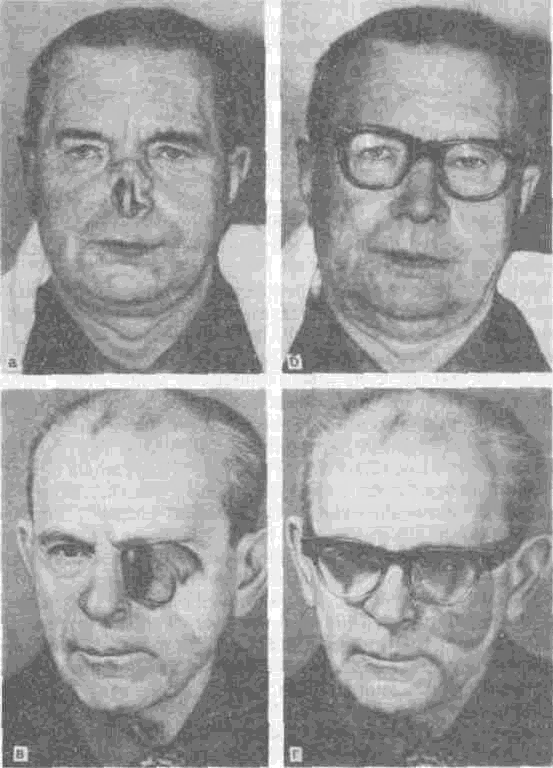
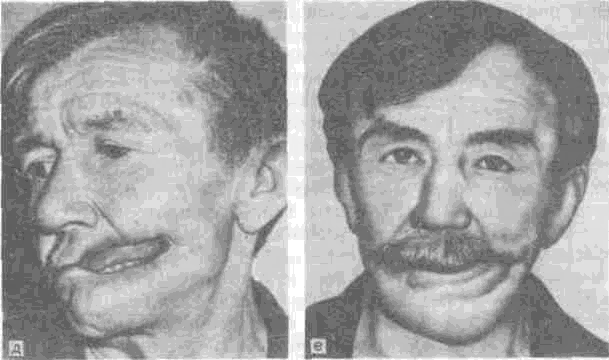
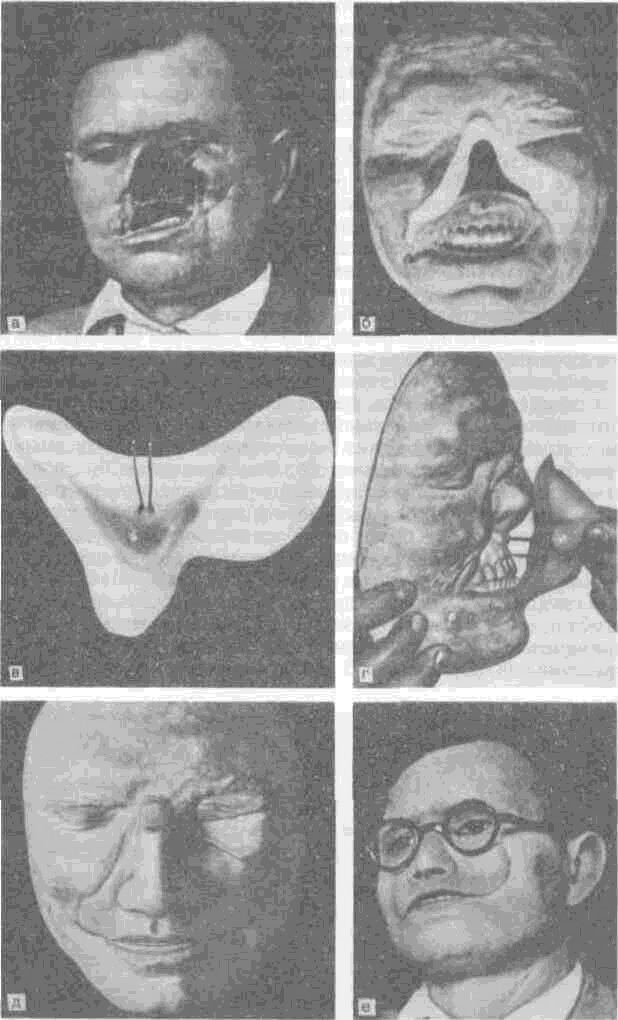
Рис. 186. Протезы, применяемые после удаления злокачественной опухоли верхней челюсти.
а — общий вид дефекта челюстно-лицевой области; б — модель лица, на передней поверхности об-турирующей части протеза видна вмонтированная втулка; в — общий вид лицевого протеза с внутренней стороны, виден расплющенный штифт; г — момент соединения эктопротеза с зубочелюстным протезом на модели; д — общий вид лицевого и зубочелюстного протезов, соединенных с помощью втулки и штифта; е — больной после протезирования.
зависит от величины образовавшегося дефекта и его локализации. В каждом конкретном случае требуется индивидуальный подход к выбору конструкции челюстно-лицевого протеза. При этом сложность заключается в обеспечении хорошей фиксации не только зубочелюстного протеза, но и протеза лица, что в большой степени зависит от его рационального соединения с зубочелюстным протезом. С этой целью предлагается использовать трубки со штифтами, круглые муфты, магниты и др.
При изготовлении челюстно-лицевых протезов вначале создают зубоче-люстной протез. После наложения протеза по общепринятой методике получают слепок лица, по которому отливают его маску. На ней из воска создают экто-протез, производят его примерку на больном, функционально оформляют границы и заменяют воск на пластмассу соответствующего цвета. Один из таких протезов, примененный при сочетанном дефекте в области верхней челюсти и лица, представлен на рис. 186.
Сочетанные дефекты в области нижней челюсти обычно включают изъяны мягких тканей в области подбородка, дна полости рта или нижней губы. При этом отмечаются не только выраженный эстетический недостаток и значительные функциональные расстройства в виде нарушения речи и процесса приема пищи, но и общие расстройства вследствие обезвоживания организма из-за постоянного слюнотечения, что приводит также к мацерации кожи вокруг дефекта. В связи с этим в ортопедических конструкциях, изготавливаемых для таких больных, необходимо предусмотреть создание специального слюноприемника, что не позволяет обеспечить достаточный эстетический эффект и в известной степени обременительно для больных, хотя и значительно облегчает их состояние. В подобных ситуациях более остро встает вопрос о необходимости осуществления формирующих шинирующих протезов, которые одновременно могут играть роль замещающих протезов.
Особые трудности возникают при создании челюстно-лицевых протезов у больных с обширными дефектами лица и полным отсутствием нижней челюсти. Протез, примененный при указанном изъяне нижней трети лица С. Н. Барма-шовым, представлен на рис. 187. С целью фиксации протеза, кроме участков
Рис.
187.
Замещение- дефекта нижне
ти лица после
удаления злокачеств
опухели.
а—дефект,
образовавшийся после удг
опухоли (язык
свисает вниз);
б
— бс
Рис.
187.
Замещение дефекта нижней трети лица
после удаления злокачественной опухели.
а—дефект,
образовавшийся после удаления опухоли
(язык свисает вниз);
б
— больной
после протезирования.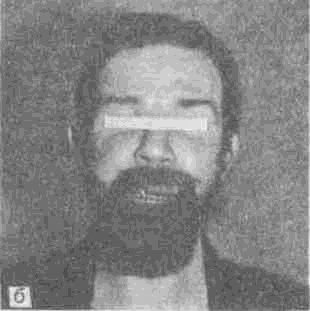
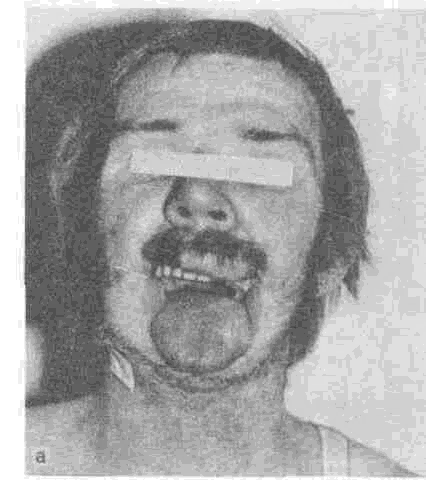
анатомической ретенции, используют наружные приспособления в виде тесьмы или широкой резинки. Даже при таких обширных дефектах лица и челюстей с помощью челюстно-лицевых протезов у больных удается восстановить речь и способность принимать жидкую пищу. В дальнейшем при лечении больных с подобными дефектами обычно проводят пластические операции.
ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ПРИ ЗИЯЮЩИХ ДЕФЕКТАХ ГЛОТКИ И ШЕЙНОГО ОТДЕЛА ПИЩЕВОДА
Эти дефекты образуются после удаления злокачественных новообразований гортани, глотки, шейного отдела пищевода или ранений этих органов. Становится неважным прием пищи, утрачивается речь, к тому же постоянное слюнотечение приводит к обезвоживанию организма, раздражению и заболеванию кожи вокруг дефекта. Лучевое лечение и химиотерапия еще больше осложняют условия для проведения пластики и нередко обрекают ее на неудачу.
Б. К. Костур и Л. Р. Балон (1985) первыми разработали специальные конструкции функционально действующих обтурирующих протезов для замещения указанных дефектов шеи, применение которых у таких больных позволяет восстановить естественный прием пищи любой консистенции. Принцип изготовления функционально-действующих обтурирующих протезов глотки и шейного отдела пищевода заключается в том, что их границы формируют с помощью специальных функциональных проб с таким расчетом, чтобы в момент глотания обеспечивалась полная герметизация шейного отдела пищевода за счет сокращения сохранившихся мышц пищевода, шеи, глотки и дна полости рта. На рис. 188. представлен один из таких протезов.
Дальнейшие исследования, проведенные нами совместно с С. Н. Бармашо-вым, доказали реальность восстановления не только акта приема пищи, но и элементов речи с помощью обтурирующих протезов глотки и пищевода. Все это положительно сказывается на общем состоянии больных, позволяет полноценно подготовить их к пластическим операциям и успешно осуществить хирургическое лечение. В тех случаях, когда общее состояние больных не позволяет про-
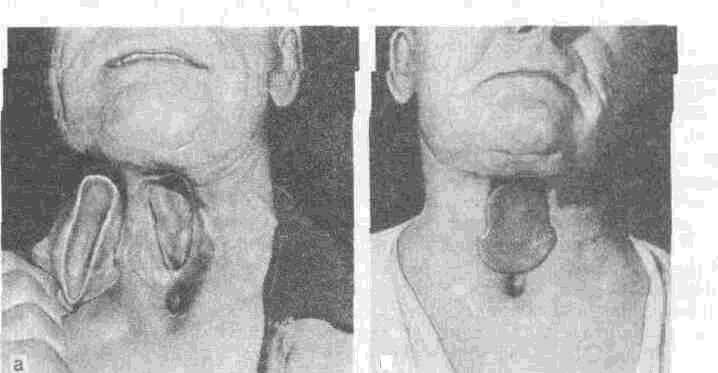
Рис. 188. Замещение зияющего дефекта глотки и шейного отдела пищевода после удаления злокачественной опухоли.
а — вид дефекта и внутренней поверхности обтурирующего функционально действующего протеза из эластичной пластмассы; б — расположение протеза в области дефекта.
475
вести оперативное лечение дефекта или больные отказываются от такого лечения, единственным способом их реабилитации является изготовление указанных обтурирующих протезов.
МИОГИМНАСТИКА И МЕХАНОТЕРАПИЯ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ДЕФЕКТАМИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Одна из причин развития функциональных нарушений при дефектах и деформациях челюстно-лицевой области — рубцовые изменения тканей, которые нередко приводят к тугоподвижности (контрактуре) височно-нижнечелюстных суставов. При этом в зависимости от характера рубцовых поражений тканей челюстно-лицевой области (кожа, слизистая оболочка полости рта, мышцы) различают несколько форм контрактуры челюстей: дерматогенные, мукозоген-ные, миогенные и смешанные формы. Эти формы тугоподвижности обычно относят к внесуставным Рубцовым контрактурам. Кроме того, причиной контрактуры могут быть рубцовые изменения и в самом суставе, которые рассматривают как суставные (артрогенные) контрактуры. Эти контрактуры нередко заканчиваются полной неподвижностью, т. е. анкилозом, височно-нижнечелюстных суставов. Естественно, такие состояния отрицательно влияют на процессы восстановления функции жевания, глотания и речи. С целью предупреждения и лечения Рубцовых контрактур, а также активизации резервных возможностей жевательного аппарата целенаправленно применяют лечебную гимнастику и механотерапию.
Лечебную гимнастику проводят с целью профилактики нарушений двигательной функции и мобилизации резервных возможностей нервно-мышечного аппарата челюстно-лицевой области и шеи. Это связано с необходимостью не только восстановить двигательную функцию мимических, жевательных мышц и мускулатуры шеи, но и устранить опасность развития атрофии и контрактур этих мышц вследствие их бездеятельности. Не меньшую опасность представляет образование внутри- и внесуставных рубцовых контрактур. Вот почему при повреждениях, дефектах и деформациях тканей челюстно-лицевой области и шеи следует обратить особое внимание на целенаправленное применение лечебных миогимнастических упражнений.
Дозированное применение объективно контролируемой лечебной гимнастики оказывает благоприятное воздействие на нервно-мышечный аппарат данной области и способствует предотвращению развития грубых рубцовых изменений тканей. Это воздействие осуществляется конкретными движениями отдельных групп мышц или определенными сочетаниями движений различных близко расположенных мышечных групп. Интенсивность движений, т. е. степень функциональной нагрузки и программ миогимнастических упражнений, больной отрабатывает вначале под руководством медицинского персонала, а затем самостоятельно занимается лечебной гимнастикой перед зеркалом.
В группу гимнастических упражнений, предназначенных для профилактики контрактуры нижней челюсти, входят открывание рта, боковые и переднезадние движения нижней челюсти. Миогимнастика для мимической мускулатуры при-ротовой области включает плотное смыкание губ, оскал зубов, поочередное отведение углов рта, складывание губ для свиста, надувание щек, открывание и закрывание рта. Лечебные упражнения для круглой мышцы глаза включают смыкание и подъем век, подъем и опускание бровей.
В группу гимнастических упражнений дл^ языка и мышц дна полости рта входят: поднимание кончика языка к твердому и мягкому небу, движение языком вперед, назад и в стороны, щелканье языком, упор языком в небные поверхности зубов верхней и язычные поверхности зубов нижней челюсти, слизистую
476
оболочку щек, облизывание губ, попытки смещения языка в направлении к кончику носа и подбородка, глотательные движения, поднимание и опускание головы. При тренировке мышц мягкого неба при врожденных расщелинах до и после уранопластики наиболее рациональными движениями, сопровождающимися максимальным напряжением этих мышц, являются многократные глотательные движения. Гимнастические упражнения для мышц глотки и шеи включают глотательные движения, опускание и запрокидывание головы, движения головой в стороны с периодическим прижиманием ее к плечу,
Помимо описанных целенаправленных гимнастических упражнений для определенных групп мышц, целесобразно применять сочетанные упражнения для различных групп мышц. Продолжительность применения лечебной гимнастики индивидуальна. Основными противопоказаниями к миогимнастике являются: тяжелое общее состояние больных, опасность кровотечения, присоединившаяся инфекция, недостаточная иммобилизация отломков и др. Вначале продолжительность занятий гимнастикой 3—5 мин, постепенно ее доводят до 15—20 мин. Такие занятия вначале проводят один раз в сутки под руководством медицинского персонала, а после обучения больной занимается самостоятельно по 2—3 раза в день. При этом динамику восстановления функциональной активности необходимо контролировать с помощью объективных методов исследования.
Задачи механотерапии те же задачи, что и лечебной гимнастики, т. е. предупреждение Рубцовых изменений, а также их устранение, однако методики их проведения различны. Механотерапия — это активное воздействие на органы и ткани челюстно-лицевой области с использованием специальных приспособлений и аппаратов. С этой целью применяют резиновые распорки и полоски, винт из пластмассы, аппарат с качающимися ложками Лимберга и качающимися дощечками Ядровой, аппарат Балона и др. При механотерапии с помощью названных аппаратов оказывают давление на нижнюю челюсть, что постепенно приводит к открыванию рта. Аппарат Балона рассчитан на растягивание тканей приротовой области и создание нагрузки при их сокращении, благодаря чему достигается повышение двигательной активности указанных тканей.
Механотерапевтические упражнения с помощью распорок и качающихся ложек, оказывающих давление на зубные ряды, особенно полезны при лечении тяжелых форм челюстных контрактур, а также с целью предотвращения развития внутрисуставных контрактур и Рубцовых изменений жевательной мускулатуры. С помощью аппаратов, предназначенных для проведения механотерапии в приротовой области, удается устранить опасность грубых рубцовых изменений тканей или образования микростомы. К тому же формирующиеся под воздействием механотерапии мягкие эластичные рубцы не оказывают выраженного влияния на функцию указанных тканей; при этом обеспечивается достаточное откры-вание рта, что впоследствии не препятствует проведению полноценного ортопедического лечения.
Механотерапию, так же как и миогимнастику, в отсутствие противопоказаний применяют в ранние сроки. Продолжительность занятий определяют индивидуально, упражнения выполняют в течение 5—10 мин 5—6 раз в день через 7— 10 дней после операции. Указанные упражнения больные также вначале проводят под руководством специалиста, а затем — самостоятельно. С целью обеспечения более высокого эффекта в плане восстановления нарушенных функций челюстно-лицевой области и устранения Рубцовых изменений целесообразно сочетать механотерапию и миогимнастику с массажем и физиотерапевтическими процедурами.
