
- •Глава 11 Ортопедическое лечение адентии с использованием имплантатов.
- •Глава 12 Челюстно-лицевая ортопедия. 5. К. Kocryp ...... 444
- •Глава 2
- •Глава 3
- •Глава 4
- •Глава 5
- •Глава 6
- •Глава 7
- •Глава 8
- •Глава 9
- •Глава 10
- •Глава 1 1
- •Глава 12
- •Глава 1 3
- •Вадим Николаевич копейкин руководство по ортопедической стоматологии
Глава 7
ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ
Адентия — отсутствие одного, нескольких или всех зубов. Различают приобретенную (в результате заболевания или травмы) и врожденную, или наследственную, адентию. В специальной литературе применяют ряд других терминов — «дефект зубного ряда», «отсутствие зубов», «потеря зубов».
Частичная вторичная адентия как самостоятельная нозологическая форма поражения зубочелюстной системы — заболевание, характеризующееся нарушением целости зубного ряда или зубных рядов сформированной зубочелюстной системы при отсутствии патологических изменений в оставшихся зубах и всех элементах этой системы. В определении данной нозологической формы заболевания термин «адентия» дополнен словом «вторичная», которое указывает; что зуб (зубы) потерян после его прорезывания в результате заболевания или травмы, т. е. в этом определении заложен и дифференциально-диагностический признак, позволяющий отличить данное заболевание от первичной, врожденной, адентии и ретенции зубов.
Частичная адентия наряду с кариесом и болезнями паро-донта относится к наиболее распространенным заболеваниям зубочелюстной системы. Распространенность заболевания и количество отсутствующих зубов коррелирует с возрастом.
Этиология. Патогенетические аспекты. Причинами первичной частичной адентии являются нарушения эмбриогенеза зубных тканей, в результате чего отсутствуют зачатки постоянных зубов. Нарушение процесса прорезывания приводит к образованию ретинированных зубов и, как следствие, первичной частичной адентии. Острые воспалительные процессы, развившиеся в период молочного прикуса, приводят к гибели зачатка постоянного зуба и в последующем к недоразвитию челюсти. Эти же процессы могут обусловить частичную или полную ретенцию. Задержка прорезывания может быть вызвана недоразвитием челюстных костей, нерассасыванием корней молочных зубов, ранним удалением последних и смещением в этом направлении прорезывавшегося соседнего постоянного зуба. Например, при удалении пятого молочного зуба первый постоянный моляр, как правило, смещается кпереди и занимает место второго постоянного премоляра.
Наиболее распространенными причинами вторичной частичной адентии являются кариес и его осложнения — пульпит и периодонтит, а также заболевания пародонта — пародонтиты. В одних случаях удаление зубов связано с несвоевременным
209
обращением к врачу, в других — невозможностью провести хирургические операции: резекцию верхушки корня, цистотомию или эктомию. В некоторых случаях удаление является следствием плохо проведенного терапевтического лечения. При этом, как правило, отмечаются вяло текущие, бессимптомно развивающиеся некробиотические процессы в пульпе зуба с развитием в периапи-кальных тканях гранулематозного и кистогранулематозного процессов. Удаление зубов, леченных по поводу кариеса и его осложнений, нередко обусловлено отколами или расколами коронки и корня зуба, ослабленного из-за большой массы пломбы (при значительном разрушении коронки зуба). Удаление корней зубов, которые можно вылечить, а затем восстановить коронковую часть с помощью штифтовой конструкции, следует считать врачебной ошибкой.
К возникновению вторичной адентии приводят также травмы зубов и челюстей, химические (кислотные) некрозы твердых тканей коронок зубов, оперативные вмешательства по поводу хронических воспалительных процессов, доброкачественных и злокачественных новообразований в челюстных костях. В последних случаях частичная вторичная адентия отступает на второй план в клинике заболеваний.
Частичная вторичная адентия как самостоятельная форма поражения зубо-челюстной системы сопровождается выраженными адаптационными и компен-саторными процессами во всей зубочелюстной системе.
Начало болезни связано с удалением зуба и образованием дефекта в зубном ряду, вследствие чего нарушается функция жевания. Единая в морфофункцио-нальном отношении зубочелюстная система распадается с возникновением нефункционирующих звеньев (зубы, лишенные антагонистов) и групп зубов, функциональная деятельность которых повышена (рис. 49). Субъективно человек, потерявший один, два и даже три зуба, может не отмечать нарушений функции жевания. Однако, несмотря на отсутствие субъективных симптомов поражения зубочелюстной системы, в ней происходят значительные изменения, которые зависят от топографии дефектов и количества отсутствующих зубов. Перенос откусывания пищи на группу клыков или премоляров из-за потери передних зубов и разжевывания на группу премоляров или даже передних зубов при потере жевательных обусловливает изменение функции тканей пародонта, мышечной системы, элементов височно-нижнечелюстных суставов.
При утрате одной из групп жевательных зубов исчезают условия для образования балансирующей стороны. В этом случае имеется лишь фиксированный функциональный центр жевания, т. е. потеря зубов приводит к изменению биомеханики нижней челюсти и пародонта, перемежающейся функциональной активности мышц, асимметрии их сокращений. Жевание принимает характер реф-лекторно-заданного акта в определенной группе зубов.
При интактных зубных рядах разжевывание пищи осуществляется ритмично, с четким чередованием рабочей стороны в правой и левой группах жевательных зубов. Чередование фазы нагрузки с фазой покоя (балансирующая сторона) обусловливает ритмичное подключение к функциональной нагрузке тканей пародонта, характерную сократительную мышечную деятельность и ритмичные функциональные нагрузки на сустав.
С момента потери части зубов измененная функция жевания будет определять состояние всей зубочелюстной системы и отдельных звеньев, составляющих эту систему (твердые ткани зубов, пародонт, мышцы, височно-нижнечелюстной сустав). Процесс приспособления (адаптации) пародонта к изменившимся условиям функционирования проявляется усилением костеобразования в этой зоне, т. е. признаками очагового остеосклероза. Как известно, в костной системе постоянно происходят два процесса — образование и рассасывание костной ткани. Эти процессы в физиологических условиях уравновешены и одним из регуляторов их является функция жевания, жевательное давление. В рассматриваемой
210
Рис.
49.
Функциональные изменения в зубочелюстной
системе при адентии.
В клинике это положение подтверждает тот факт, что пациенты, у которых отсутствует часть жевательных зубов, нередко длительное время не испытывают «неудобств» при жевании. Происходит постепенная адаптация к дефекту, так как пациент переносит центр пережевывания на здоровую сторону, которая полностью компенсирует потерю функции другой жевательной группы. И. С. Рубинов доказал, что при этом эффективность жевания снижается незначительно или практически находится в пределах нормы. Адаптационно-компенсаторная перестройка зубочелюстной системы, согласно результатам анализа мастикациог-рамм, характеризуется некоторым изменением второй фазы жевания — периода поиска правильного расположения пищевого комка, и общим увеличением продолжительности одного жевательного цикла. Если при интактных зубных рядах для полного разжевывания ядра ореха массой 800 мг требуется 13—14 с, то при нарушении целости зубного ряда это время увеличивается до 20—30 с в зависимости от количества утраченных зубов и сохранившихся пар антагонирующих зубов. И. С. Рубинов, Б. Н. Бынин и А. И. Бетельман (1947) и др. доказали, что в ответ на изменения характера пережевывания пищи при частичной адентии компенсаторно изменяется секреторная функция слюнных желез и желудка, замедляется эвакуация пищи и перистальтика кишечника. Все это есть не что иное, как общебиологическая приспособительная реакция в пределах физиологической функциональной перестройки всей пищеварительной системы.
Патогенетические механизмы внутрисистемной перестройки при вторичной частичной адентии по состоянию обменных процессов в челюстных костях и морфологическим изменениям были изучены в экспериментах на собаках [X. А, Ка-ламкаров, 1956; В. Ю. Миликевич, 1964; Н. И. Деревянченко, 1975]. В ранние сроки после частичного удаления зубов (3—6 мес) в отсутствие клинических и практически рентгенологических изменений происходят сдвиги в метаболизме костной ткани челюстей. Изменения характеризуются повышенной по сравнению с нормой интенсивностью обмена кальция (рис. 50). При этом в челюстных костях на уровне зубов, лишенных антагонистов, степень выраженности изменений выше, чем на уровне зубов с сохранившимися антагонистами. Увеличение включения радиоактивного кальция в челюстную кость в области функционирующих зубов происходят на уровне практически неизмененного общего содержания кальция. В области же зубов, выключенных из функции, определяется достовер-
211
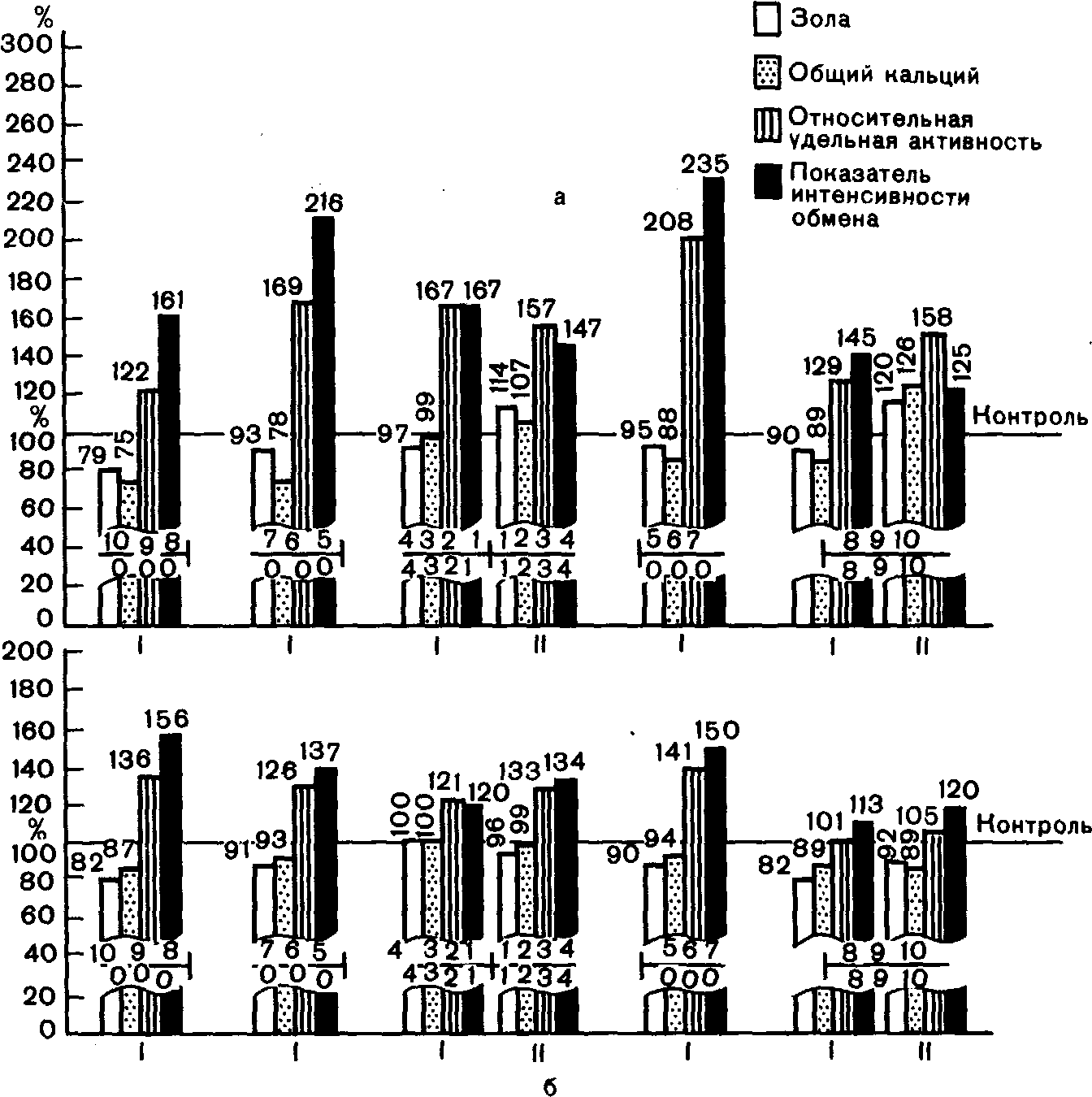
Рис. 50. Изменение обменных процессов в костной ткани верхней (I) и нижней (II) челюсти. Через 3 мес (а) и 12 мес (б) после удаления зубов [Миликевич В. Ю., 1986].
ное снижение количества зольного остатка и общего кальция, что свидетельствует о развитии начальных признаков остеопорфза. В эти же ранние сроки эксперимента происходят изменения и в содержании суммарных белков. Характерно значительное колебание их содержания в челюстной кости на уровне как функционирующих, так и нефункционирующих зубов. Эти изменения характеризуются достоверным уменьшением содержания суммарных белков в первый месяц со времени создания экспериментальной модели вторичной частичной адентии, затем его резким увеличением (2 мес) и вновь уменьшением (3 мес). В дальнейшем изменения содержания суммарных белков носят хаотический характер.
Следовательно, ответная реакция костной ткани челюстей на изменившуюся функциональную нагрузку проявляется в изменении интенсивности минерализации и белкового обмена. В этом отражается общебиологическая закономерность жизнедеятельности костной ткани при воздействии неблагоприятных факторов, когда происходят исчезновение минеральных солей, а лишенная минерального компонента органическая основа некоторое время сохраняется в виде остеоидной ткани.
Минеральные вещества кости достаточно лабильны и при определенных условиях могут «извлекаться» и вновь «откладываться» при благоприятных
212
компенсированных достояниях, так как костная ткань является депо минеральных солей в организме. Белковая основа «ответственна» за протекающие в костной ткани процессы обмена и является показателем происходящих изменений.
Установленная закономерность возникновения изменений в обмене кальция и суммарных белков в ранние сроки после удаления зубов отражает стрессовую реакцию костной ткани челюстей на измененные условия функционирования и характеризует компенсаторные возможности и приспособительные реакции с включением всех защитных механизмов костной ткани. В этот начальный период при устранении функционально-силовой диссоциации в зубочелюстной системе, вызванной вторичной частичной адентией, происходят и обратные процессы, отражающие нормализацию обмена веществ в костной ткани челюстей [Мили-кевич В. Ю., 1964].
Длительное воздействие на пародонт и челюстные кости таких неблагоприятных факторов, как постоянная функциональная перегрузка или выключение из функции, дополнительное удаление зубов, приводит зубочелюстную систему к состоянию «компенсации на пределе», к суб- и декомпенсации. Зубочелюстную систему, в которой нарушена целость зубных рядов, следует рассматривать как систему с фактором риска. Все это является обоснованием необходимости применения ортопедического лечения при потере даже одного зуба.
Клиника. Больные предъявляют разнообразные жалобы. Они зависят от расположения дефекта, количества отсутствующих зубов, возраста и пола пациентов. Особенность изучаемой нозологической формы заключается в том, что при ней никогда не возникают боли.
В случае отсутствия резцов и клыков преобладают жалобы на эстетический недостаток, нарушение речи, разбрызгивание слюны при разговоре, невозможность откусывания пищи. Больные, у которых отсутствуют жевательные зубы, жалуются на нарушение жевания (однако эта жалоба становится доминирующей лишь в отсутствие значительного количества зубов), чаще — на неудобство при жевании, травмирование и болезненность слизистой оболочки десневого края. Нередки жалобы на эстетический недостаток в случае отсутствия премоля-ров на верхней челюсти. При сборе анамнестических данных необходимо установить причину удаления зубов, а также выяснить, проводилось ли ранее ортопедическое лечение и с помощью каких конструкций зубных протезов.
При внешнем осмотре, как правило, лицевые симптомы отсутствуют. Если нет резцов и клыков на верхней челюсти, то может наблюдаться некоторое запа-дение верхней губы. В отсутствие значительного количества зубов нередко отмечается западение мягких тканей щек и губ. В тех случаях, когда отсутствует часть зубов на обеих челюстях без сохранения антагонистов, возможно развитие ангулярного хейлита (заеды); при глотательном движении наблюдается большая амплитуда вертикального перемещения нижней челюсти.
При исследовании тканей и органов полости рта необходимо определить тип дефекта и его протяженность, наличие антагонирующих пар зубов, состояние твердых тканей, слизистой оболочки и пародонта, оценить окклюзионную поверхность зубных протезов. В дополнение к осмотру проводят пальпацию, зондирование, определяют устойчивость зубов и др. Обязательно выполняют рентгенологическое исследование пародонта предполагаемых опорных зубов.
Многообразие вариантов вторичной частичной адентии, оказывающих существенное влияние на выбор метода лечения, систематизировано многими авторами. Наибольшую известность получила классификация Кеннеди, хотя и она не охватывает все возможные сочетания дефектов зубных рядов,
Классификация включает четыре основных класса: I класс — двусторонний дистально неограниченный зубами дефект; II класс — односторонний дистально неограниченный зубами дефект; III класс —односторонний дистально ограниченный зубами дефект; IV класс — отсутствие передних зубов. Все виды дефек-
213
тов зубного ряда без дистального ограничения называют также концевыми, а с дистальным ограничением — включенными. Каждый класс, за исключением IV, имеет по четыре подкласса. Общим принципом выделения подклассов является образование дополнительно дефекта внутри сохранившегося отрезка зубного ряда вплоть до оставшегося одного — двух зубов на челюсти. Это принципиально важно для анализа зубных рядов, так как существенно влияет на обоснование тактики и выбора того или иного метода ортопедического лечения (вида зубного протеза).
После определения класса дефекта каждого зубного ряда в отдельности необходимо установить взаимоотношение оставшихся зубов в состоянии центральной окклюзии или относительного физиологического покоя нижней челюсти. С этой целью проводят клинический этап определения центральной окклюзии и фиксацию медиодистального положения нижней челюсти. Необходимо проверять, не изменилась ли высота нижнего отдела лица, не произошло ли дисталь-ное смещение нижней челюсти, а также оценить положение сохранившихся зубов по отношению к условно проведенной окклюзионной плоскости. Различные отклонения особенно хорошо выявляются при установлении на окклюзионных валиках правильной высоты нижнего отдела лица в положении центральной окклюзии и свидетельствуют о развитии осложнений вторичной адентии.
Диагностика вторичной частичной адентии несложна. Выявление дефекта зубного ряда, определение его класса, а также характер жалоб пациента еще не позволяют с определенностью говорить о наличии данной нозологической формы. Диагноз «частичная вторичная адентия» можеть быть установлен только в тех случаях, если при проведении дополнительных исследований не установлены никакие другие изменения в органах и тканях системы.
Диагноз может быть следующим: «вторичная частичная адентия на верхней челюсти: IV класс — потеря центральных резцов, эстетический и фонетический недостаток» или «вторичная частичная адентия на нижней челюсти, II подкласс I класса, нарушение функции жевания».
В ходе диагностического процесса необходимо дифференцировать первичную адентию от вторичной. Для первичной адентии характерно недоразвитие участка альвеолярного отростка и его уплощение вследствие отсутствия зачатков зубов. Нередко первичная адентия сочетается с диастемой и тремами между зубами, аномалией формы зубов и эмали. Первичная адентия при ретенции, как правило, может быть диагностирована после рентгенологического исследования. Возможно выявить ее при пальпации участка альвеолярного отростка, но с последующим рентгенографическом подтверждением.
Неосложненная форма вторичной частичной адентии должна быть дифференцирована от сопутствующих, сочетающихся с ней заболеваний. Просмотр заболеваний пародонта (начальная стадия локального пародонтита без видимой картины воспаления и патологической подвижности зубов и в отсутствие субъективных ощущений) и деформаций зубных рядов приведет к ошибочному выбору метода лечения.
В тех случаях, когда вторичная частичная адентия сочетается с патологической стираемостью твердых тканей коронок сохранившихся зубов, принципиально важно установить, имеется или нет снижение высоты нижнего отдела лица. Это существенно влияет на весь план лечения. Диагноз в данном случае изменяется: «частичная вторичная адентия, осложненная патологической стираемостью и снижением окклюзионной высоты».
С целью лечения вторичной частичной адентии применяют мостовидные, съемные пластиночные и бюгельные зубные протезы. С их помощью можно полноценно устранить фонетические и эстетические недостатки и морфологические нарушения в зубочелюстной системе и восстановить функцию жевания. Почти полное соответствие конструкции несъемных протезов естественному зубному
214-
ряду создает предпосылки для быстрой адаптации пациентов к ним — от 2—3 до 7—10 дней (рис, 51). В отличие от несъемных конструкций съемные пластиночные протезы опираются на слизистую оболочку, которая по своему гистологическому строению не приспособлена к восприятию жевательного давления. В связи с этим в данном случае процесс адаптации будет более сложным и длительным —до 1—2 мес.
Возможность распределения и перераспределения жевательного давления между пародонтом опорных зубов и слизистой оболочкой протезного ложа появляется при применении бюгельных протезов. Определяемые клиникой конструктивные элементы бюгельного протеза позволяют исключить препарирование зубов. Сочетание гигиеничности и высокой функциональной эффективности выдвинули эти виды зубных протезов в число наиболее распространенных лечебных аппаратов. Практически любой частичный дефект зубного ряда может быть замещен бюгельным протезом.
В процессе откусывания и разжевывания пищи на зубы действуют различные по продолжительности, величине и направлению силы жевательного давления. Под влиянием этих сил в тканях пародонта и челюстной кости возникают ответные реакции. На знании этих реакций и влияния на них различных видов зубных протезов основаны выбор и обоснованное применение ортопедического аппарата или зубного протеза при лечении конкретного бо.п.нпго
215
При выборе конструкции зубного протеза и опорных зубов следует учитывать следующие клинические данные: класс дефекта зубного ряда, протяженность дефекта, состояние пародонта всех оставшихся зубов, в том числе расположенных рядом с дефектом зубного ряда и антагонистов, состояние (тонус) жевательной мускулатуры. На окончательный выбор конструкции лечебного аппарата могут оказать существенное влияние тип прикуса и некоторые профессиональные привычки пациентов.
ЛЕЧЕНИЕ ЧАСТИЧНОЙ АДЕНТИИ НЕСЪЕМНЫМИ ПРОТЕЗАМИ
i
Мостовидные протезы как лечебное средство широко применяют при лечении частичной адентии и восстановлении функции жевания и речи. Данные виды протезов, так же как и другие лечебные аппараты, являются профилактическим средством, предназначенным для предотвращения заболеваний зубочелюстной системы, желудочно-кишечного тракта, нарушения психики. При этом важным условием является отсутствие побочного действия на систему и организм как самой конструкции протеза и его элементов, так и материалов, из которых изготовлены протезы. Коррозионная стойкость, биологическая совместимость материалов с тканями и средой организма определяет их клиническую пригодность. Несъемные протезы не должны нарушать гигиеническое состояние рта.
К современным конструкциям мостовидных протезов относят цельнолитые конструкции, облицованные композитными материалами (металлопластмассо-вые и металлокомпозитные протезы) или керамическими массами (металлокера-мические, металлоситалловые протезы). Различают несъемные и съемные виды мостовидных протезов. В свою очередь несъемные протезы делят на два подвида по способу фиксации и конструктивным особенностям опорных элементов. При применении первого подвида несъемных протезов в качестве опорных элементов используют цельнолитые коронки, цельнолитые коронки с облицовкой, цельнолитые экваторные коронки и полукоронки, реже — цельнолитые штифтовые зубы. Фиксацию таких протезов осуществляют с помощью специальных составов цементов. Особенностью несъемных протезов второго подвида являются опорные элементы, выполненные в виде измененного опорно-удерживающего или двойного кламмера. Такие протезы фиксируют с помощью композитных клеящих материалов.
В качестве опорных элементов съемных мостовидных протезов используют различные варианты кламмерной системы или замковых креплений (аттачме-ны). Опорные элементы протезов фиксируют на естественных зубах или их корнях, а в последние годы и на различных видах имплантатов.
К конструктивным элементам несъемных и съемных мостовидных протезов, как к опорным частям, так и к телу (промежуточная часть), предъявляют весьма жесткие клинико-биологические требования. Они обусловлены тем, что данное лечебное средство фиксируется постоянно и в случаях даже небольших неточностей в исполнении отдельных частей протеза при конструировании (либо допущенных врачом и техником ошибок) могут вызвать осложнения как в маргинальном пародонте или пародонте опорных зубов, так и в слизистой оболочке альвеолярного отростка..
Как показали длительные клинические наблюдения, штампованные коронки, как цельнометаллические, так и облицованные акриловой пластмассой, имеют ряд недостатков. Способ изготовления штампованных коронок не позволяет добиться точного охвата коронкой пришеечной зоны культи, а уровень погружения этого края в десневую бороздку определяют ориентировочно, «на глазок».
216 -
Пружинящие свойства пришеечной зоны искусственной коронки позволяют фиксировать ее на недостаточно отпрепарированные культи зуба. Экватор на этих коронках, как правило, плохо выражен. Перечисленные недостатки штампованных коронок обусловливают развитие воспалительных процессов в краевом па-родонте.
Методом штамповки нельзя добиться точного вопроизведения окклюзион-ной поверхности, что может вызвать перегрузку пародонта опорных или антаго-нирующих зубов. Применение коронок с облицовкой предопределяет удаление части вестибулярной стенки для размещения облицовочной пластмассы. Эта пластмасса набухает и становится проницаемой для микробов, что создает условия для развития кариеса под коронкой, изменения цвета облицовки.
При использовании штампованных коронок применяют пайку для соединения частей протеза. Такие штамповано-паяные протезы фактически содержат три вида сплавов металлов —металл коронки, припой и металл тела протеза. Несмотря на принадлежность их к одной группе сплавов (нержавеющая сталь, золотые сплавы), они различаются по составу за счет лигирующих компонентов и имеют различную структуру. Эти факторы создают условия для возникновения гальванических токов и выхода из сплавов микроэлементов (хрома, никеля, железа и т. п.). В зависимости от кислотно-основного состояния слюны индивидуума уровень выхода ионов и величина гальванических токов колеблются в широких пределах. Чувствительность к микротокам и ионам металлов различна, и при пользовании такими протезами может возникнуть одно из осложнений — гальванизм, непереносимость металлов или аллергическая реакция. В связи с совершенствованием технологии изготовления мостовидных протезов и разработкой методов высокоточного литья, созданием принципиально новых рецептур облицовочных материалов во многих странах отказались от применения штампова-но-паяных мостовидных протезов.
Высокая точность цельнолитых каркасов мостовидных протезов, применение в качестве облицовочных материалов композитных и керамических масс, постоянное совершенствование клинических методик и технологических процессов позволило устранить побочное действие этих видов протезов, достичь длительного лечебного и эстетического эффекта.
Методика получения двухслойного слепка дает возможность точно определить уровень расположения края коронки, его толщину и тем самым не нарушать физиологических процессов в десне, в слое прикрепленного эпителия, выполняющего барьерную функцию. Процесс моделирования восковой композиции и прецизионное литье в-сочетании со слоем фиксирующего цемента определенной толщины обеспечивают точный охват шейки зуба и плотное прилегание к уступу. Важно отметить, что объем стачиваемых тканей зуба под цельнометаллические литые коронки не отличается от такового при применении штампованных коронок. В ряде случаев он незначительно увеличен за счет создания конусности культи в 2—3 ° путем стачивания по периметру окклюзионной половины коронки. Этот угол заложен в алмазных борах. Цельнолитые коронки применяют на дистальных участках зубного ряда, которые не видны при разговоре и улыбке.
Объем стачиваемых тканей увеличивается при применении цельнолитых опорных коронок, облицованных керамической или композитной массой, но он также близок к объему тканей, снимаемых при изготовлении коронок по Белкину. Преимуществом облицованной цельнолитой коронки является неперфорированный металлический каркас, что увеличивает прочность коронки и препятствует проникновению микробной флоры к культе зуба.
Облицовочный материал наносят, как правило, на все поверхности металлического каркаса, за исключением зоны в 1—2 мм с язычной или небной поверхности, где создают так называемую гирлянду. Допустимо на молярах верхней и нижней челюстей перенести эту «гирлянду» на щечную сторону для полной
217
имитации естественного зуба. Нанесение облицовочных масс на все поверхности позволяет получить выраженный косметический эффект, а за счет воссоздания абсолютно точной формы зубов благодаря послойному нанесению массы добиться точных окклюзионных соотношений.
В связи с созданием новой технологии тело (промежуточная часть) несъемного мостовидного протеза претерпело ряд изменений. На первых этапах тело выполнялось точно по форме отсутствующего зуба седловидной формы. Поверхность, обращенную к слизистой оболочке, также облицовывали. Применение этого метода обосновывали абсолютной индифферентностью облицовочных масс (особенно керамики), отсутствием набухаемости, весьма малой прилипае-мостью пищевых остатков и незначительным скоплением микробного налета. Однако клинический опыт показал, что такая форма тела протеза, так же как и любая вогнутая поверхность, обращенная к слизистой оболочке, способствует чисто механическому скоплению пищи и не обеспечивает достаточного самоочищения.
Изменение свойств ротовой жидкости (слюны) и уменьшение ее количества также приводят к ухудшению процесса самоочищения. Снижение защитных свойств слюны при уменьшении содержания лизоцима и секреторного IgA в сочетании со скоплением пищевых остатков вызывает воспаление слизистой оболочки под протезом. В связи с этим седловидная форма тела протеза противопоказана.
Эстетические и гигиенические требования к протезам обусловливают следующее положение; на участках зубного ряда, видимых при улыбке и разговоре, искусственные зубы тела протеза должны быть выполнены по касательному типу, а в области невидимых боковых зубов (премоляры, моляры) — по промывному типу. Применение касательного типа тела протеза определяет следующее требование: придесневой участок не должен перекрывать вестибулярный скат беззубого участка альвеолярного отростка и плотно прилегать к слизистой оболочке. Значительное по протяженности перекрытие ската альвеолярного отростка обусловливает создание вогнутости на этом участке тела протеза, что ведет к скоплению пищевых остатков. Клинический опыт свидетельствует о необходимости выполнения следующих правил: чем шире беззубый участок альвеолярного отростка, тем меньше степень перекрытия касательной частью его вестибулярного ската. Площадь части тела протеза, обращенной к слизистой оболочке, может быть уменьшена за счет уменьшения вестибулоорального размера восстанавливаемого зуба. Кроме того, эта поверхность должна быть выполнена слегка округлой формы и не иметь насечек, разделяющих границы восстанавливаемых зубов.
С целью достижения равномерных окклюзионных контактов при всех видах окклюзионных соотношений, предупреждения травмы пародонта опорных зубов и скола облицовочного материала несъемных протезов их необходимо конструи. ровать не в окклюдаторах, а в артикуляторах.
При применении современных конструкций несъемных протезов, фиксируемых с помощью цементов, важное значение имеют рекомендации по применению временных протезов из акриловых материалов. Данные протезы изготавливают до препарирования зубов. По слепкам получают модели и фиксируют в артику-ляторе (допустимо в окклюдаторе). На модели проводят обработку коронок опорных зубов, точно имитируя препарирование. Затем по обычному методу зубной техник изготавливает протез из пластмассы. В клинике проводят препарирование опорных зубов, а затем осуществляют припасовку и фиксацию этого протеза с помощью лечебных паст. С целью уточнения прилегания опорных коронок к культе зубов допустима перебазировка коронок с помощью самотвердеющей пластмассы. К изготовлению постоянного протеза приступают после нормализации состояния краевого пародонта.
218
Применение временных протезов позволяет устранить дефект зубного ряда и эстетические недостатки после препарирования зубов, защитить от воздействия температурных и химических раздражителей культю зуба, устранив тем самым болевые ощущения у пациента. При препарировании зуба снимают, а на отдельных участках полностью удаляют слой эмали, открывая доступ микроорганизмам к дентину и дентинным канальцам. Фиксируя коронку с помощью лечебной пасты, изолируют зуб от среды, а лечебная паста способствует образованию заместительного дентина и уменьшает реактивные изменения в пульпе. Поскольку при препарировании уничтожается экватор зуба и культя имеет небольшую конусность, временная коронка защищает краевой пародонт от травмы пищевым комком.
В момент препарирования может быть повреждена слизистая оболочка десневого края, что вызывает кровоточивость, а затем и развитие очага воспаления. В связи с этим слепок, полученный в день проведения препарирования, не будет точно воспроизводить рельеф десневого края и десневой щели, что впоследствии обусловит неточность созданного металлокерамического каркаса. Кроме того, после устранения реактивного воспаления может произойти незначительная ретракция десны и край коронки не будет соответствовать уровню десневой щели.
Весьма важным этапом планирования несъемных протезов является статический и клинический анализ, который заключается в том, что устанавливают, как ведут себя протез и опорные зубы при воздействии функциональной нагрузки на различные участки. Из кинетики протеза и биомеханики пародонта можно сделать выводы, служащие основой для обоснования конструктивных особенностей протеза и заключения о границах применения несъемных протезов.
При применении несъемного мостовидного зубного протеза необходимо учитывать следующие моменты: 1) опоры этих протезов подвижны при нагрузках за счет эластичности волокон периодонта, сосудистой системы и наличия перио-донтальной щели опорных зубов; 2) пародонт зубов при ношении мостовидного несъемного зубного протеза испытывает как вертикальные осевые нагрузки, так и нагрузки под различным углом к осям зубов в связи со сложным рельефом окклюзионной поверхности опор и тела протеза и характером жевательных движений челюсти; 3) в опорных элементах мостовидного протеза, его теле и паро-донте при нагрузке возникают внутренние напряжения сжатия и растяжения. Нагрузка развивается не только во время жевательных движений, но и при глотании слюны и установлении зубных рядов в центральной окклюзии. Эти нагрузки следует рассматривать как циклические, вызывающие сложный комплекс ответных реакций пародонта.
Несъемный мостовидный зубной протез с двусторонними симметрично расположенными опорами следует рассматривать как жестко укрепленную балку на упругом основании [В. Ю. Миликевич, В. Н. Копейкин, 1988].
Нагрузка К, приложенная в центре промежуточной части (тела) мостовидного протеза, равномерно распределяется между опорами (Р i. Pa) (рис. 52):
K=P|+P2;P]==P2.
Сила К при приложении к телу мостовидного протеза вызывает момент вращения (М), который равен произведению величины силы (К) на длину плеча (а или б). Поскольку при приложении силы К в центре тела мостовидного протеза плечи а и б равны, то два момента вращения (К-а и К-б), имея противоположные знаки, уравновешены. Если же сила К перемещается по направлению к одной из опор, то момент вращения и нагрузка в зоне этой опоры увеличиваются, а у противоположной уменьшаются.
Нагрузка на опорный зуб всегда пропорциональна расстоянию от опоры до места приложения силы. Если жевательное давление совпадает с функциональной (физиологической) осью одного из опорных зубов, то этот зуб несет полную нагрузку, а во второй опоре сила К приближается к нулю.
Опоры под действием нагрузки перемещаются — погружаются в глубь лунки зуба (по направлению к дну альвеолы) до тех пор, пока не возникнут равновеликие, но противоположно направленные силы волокон пародонта (пародонтальные силы). Устанавливается биостатическое равнове-
219
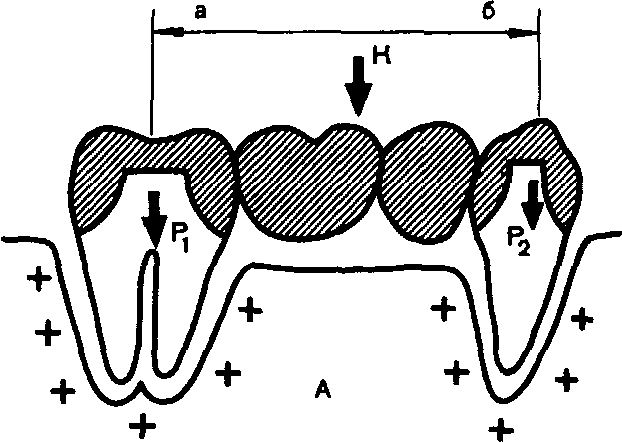
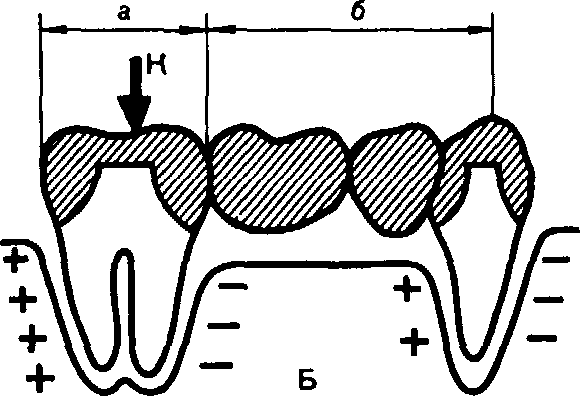
Рис. 52. Статика биомеханической системы мостовидный несъемный зубной протез — па-родонт при приложении силы по середине между осями опор (А) и при смещении точки приложения силы к одной из опор (Б). Объяснение в тексте.
сие сил — приложенного усилия и упругой деформации волокон периодонта. Эту связь можно определить статически двумя направленными друг против друга противодействующими моментами системы мостовидный протез — пародонт. После устранения нагрузки опоры вновь возвращаются в исходное положение.
Под действием вертикальной нагрузки и нагрузки под углом при боковых движениях челюсти в теле мостовидного протеза возникают прогиб и крутящий момент. В результате этого опоры испытывают наклоняющий момент.
На внутренней стороне опор волокна периодонта сжимаются (+), на наружной — растягиваются (—), находясь в уравновешенном состоянии. Степень отклонения опор от исходного состояния зависит от параметров тела мостовидного протеза, выраженности бугров на окклюзионной поверхности, величины перекрытия тела мостовидного протеза, в области передних зубов. Чем жестче тело мостовидного протеза, менее выражен рельеф жевательной поверхности и меньше величина фронтального перекрытия, тем меньше отклонение опорных зубов.
Основные положения статики, приведенные в отношении мостовидного зубного протеза, обусловливают необходимость систематизировать типы мостовидных протезов в зависимости от расположения опор, их количества и формы промежуточной части. Так, в зависимости от расположения опор и их количества необходимо выделять пять типов мостовидных протезов: первый — мостовидный протез с двусторонней опорой; второй — с промежуточной дополнительной опорой; третий — с двойной (медиальной или дистальной стороны) опорой; четвертый — со спаренными двусторонними опорами; пятый — с односторонней (медиальной или дистальной стороны) консолью.
Форма зубной дуги различна во фронтальном и в боковых отделах, что, естественно, отражается и на промежуточной части мостовидного протеза. Так, при замещении передних зубов промежуточная часть имеет аркообразую форму-и, наоборот, в области жевательных зубов — более прямолинейную. При замещении дефектов зубного ряда, расположенных во фронтальном и боковом отделах, одним мостовидным протезом промежуточная часть последнего имеет комбинированную форму — аркообразную и прямолинейную.
В связи с наличием в конструкции мостовидного протеза консольного элемента, аркообразной формой тела мостовидного протеза, различным направлением осей опорных зубов в силу их анатомического расположения в зубном ряду существенно увеличивается деформация тканей пародонта, что необходимо учитывать при обосновании лечения мостовидными протезами и выборе количества опор. Так, в частности, при включении консольного элемента необходимо учитывать длину рычага, противодействующего рычагу приложенной силы (рис. 53).
Принято считать, что чем плечо е (М i = P i • е) длиннее плеча консоли с (М 2 = К • с), тем больше оно противодействует эксцентрической нагрузке на консоль. При укорочении протяженности тела протеза на опорный зуб около консоли падает значительное давление, он становится точкой вращения, а пародонт дистального зуба испытывает «растяжение», «вывихивание» или момент вращения с отрицательным знаком.
При дугообразной форме тела мостовидного протеза приложенная сила К всегда действует в эксцентричном вертикальном направлении относительно опор (клыков, премоляров). Чем больше радиус дуги, тем больше отрицательное действие момента вращения на опоры. Момент вращения выражают как М=К-а, где а — расстояние от тела протеза до линии, соединяющей опоры. Сила К создает момент «опрокидывания», и в пародонте опорных зубов возникает повышенная деформация. С целью нейтрализации этого отрицательного компонента необходимо включить дополнительные опоры мостовидного протеза.
При прямолинейной форме тела мостовидного протеза в области боковых зубов вертикальное (центрическое или эксцентрическое) жевательное давление воспринимается сложным рельефом жевательной поверхности, где скаты бугров представляют собой наклонные плоскости. Сила К по
220'
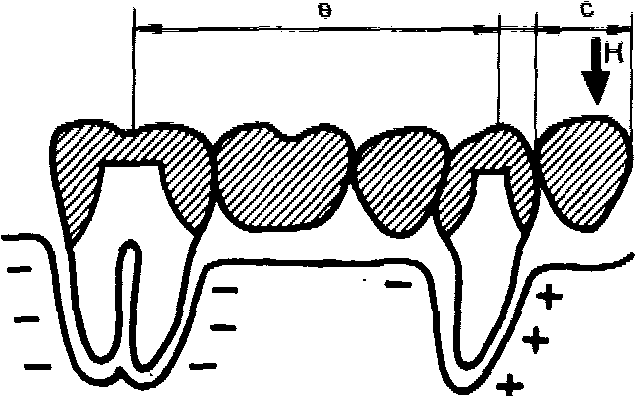
закону параллелограмма сил разлагается на две составляющие, результирующие силы которых вызывают момент вращения. Последний, ничем не компенсируемый, приводит к вестибулоральным отклонениям опорных зубов.
В состоянии биостатического равновесия моменты вращения равны между собой: М i = М г;
их величина не превышает величину упругой деформации волокон периодонта. С целью поддержания этого равновесия при моделировании жевательной поверхности следует создавать однотипные скаты вестибулярных и оральных бугров, не нарушая при этом окклюзионных соотношений. В качестве компенсации отрицательного действия момента вращения можно рассматривать подключение дополнительных опор, лежащих в другой плоскости, в частности клыков или третьих моляров.
Возможность лечения адентии мостовидными протезами основывается на общебиологическом положении о наличии в тканях и органах человека физиологических резервов. Это позволило В. Ю. Курляндскому выдвинуть концепцию о «резервных силах пародонта», которая находит подтверждение при анализе результатов исследования выносливости пародонта к давлению — гнатодинамо-метрии. Предел выносливости пародонта к давлению — пороговые нагрузки, увеличение которых приводит к возникновению боли, равен для премоляров 40— 50 кг, для моляров — 60—75 кг. Однако в естественных условиях при откусыва-нии и разжевывании пищи человек не развивает усилий, вызывающих боли. Следовательно, в естественных условиях часть выносливости пародонта к нагрузке постоянно реализуется, а часть — это физиологический резерв, используемый при экстремальных состояниях, в частности при протезировании.
Величина и направление нагрузки на пародонт опорных зубов находятся в прямой зависимости от состояния пародонта зубов-антагонистов. В естественных условиях величина пищевого комка между зубами не превышает протяженности трех-четырех зубов, поэтому можно считать, что максимальная нагрузка, например в области жевательных зубов, зависит от суммарной выносливости пародонта второго премоляра и двух моляров, в области передних зубов — двух центральных и двух боковых резцов.
Поскольку удельное жевательное давление больше в пародонте одиночно стоящих зубов-антагонистов, то сократительная сила жевательной мускулатуры будет регулироваться именно через пародонтомускулярный рефлекс последних. Если антагонистом является мостовидный протез, то величина воздействия равняется суммарной величине выносливости пародонта опорных зубов. Если антагонистом является съемный пластиночный протез, то принято считать, что функциональная нагрузка не превышает 50% силы пародонта естественных зубов.
Показаниями к применению несъемных протезов служат включенные дефекты зубного ряда, т. е. те клинические случаи, когда дефект ограничен с двух сторон зубами. В зависимости от протяженности и топографии дефекта (количество удаленных зубов и функциональная ценность сохранившихся зубов) определяют возможность использования несъемных зубных протезов. Несъемные зубные протезы применяют для лечения частичной вторичной (и первичной) адентии в следующих случаях: 1) потеря одного — четырех резцов; 2) потеря клыка; 3) потеря премоляра или премоляров; 4) потеря двух премоляров и первого моляра; 5) допустимо при потере на одной стороне челюсти двух премоля-
221
ров, первого и второго моляра при сохраненном и хорошо развитом третьем моляре.
Противопоказано применение несъемного мостовидного протеза такой протяженности при наличии рудиментарного третьего моляра с плохо развитой корневой системой. В этих случаях необходимо восполнять дефект съемным протезом.
Включенные дефекты при частичной адентии не всегда являются показанием к изготовлению несъемных видов протезов. Например, отсутствие клыка, двух премоляров и моляра на одной или двух сторонах челюсти также считается включенным дефектом. Однако при столь протяженных дефектах применение несъемных видов протезов противопоказано. Недопустимо использование мос-товидных протезов при потере резцов и клыков. Изготовление мостовидных протезов с опорными коронками на первые премоляры, как правило, приводит к перегрузке премоляров.
Абсолютным противопоказанием к применению протезов консольного типа независимо от количества избранных опорных зубов являются концевые дефекты, ограничивающие протяженность зубного ряда.
Несъемные протезы консольного типа допускается использовать для замещения лишь одного потерянного зуба и только при включенных дефектах зубного ряда. Опорными зубами при таких дефектах являются центральный резец верхней челюсти при потере симметричного зуба или бокового резца, клык при потере бокового резца, первый премоляр при потере клыка, второй премоляр при потере первого, первый моляр при потере второго премоляра. При этом следует придерживаться правила: при замещении консольными протезами дефектов в области жевательных зубов опорный зуб должен находиться дистально по отношению к дефекту, а от фасеточной части консоли следует отвести окклю-зионную накладку и расположить ее на стоящий впереди зуб. Окклюзионную накладку фиксируют с помощью композитных материалов. Этими дефектами ограничивается применение несъемных протезов консольного типа. Протезы консольного типа не используют в группе резцов нижней челюсти.
Использовать в качестве опорных зубов для несъемных протезов можно либо интактные зубы с непораженным пародонтом, либо те зубы (или их корни), каналы которых хорошо запломбированы: пломбировочный материал находится точно у верхушки корня или выведен за ее пределы. С этой целью нельзя использовать зубы с хроническими периапикальными процессами, даже если клинически они не проявляются, и запломбированные зубы, если пломбировочный материал не доведен до верхушки зуба, так как дополнительная нагрузка от тела протеза может вызвать обострение процесса. Такие зубы подлежат повторному лечению с обязательным доведением пломбировочного материала до верхушки корня (в ряде случаев предварительно проводят курс физиотерапии). К ортопедическому лечению приступают не ранее чем через неделю после окончания лечения периапикальных процессов. Если коронка зуба восстановлена пломбой или вкладкой, то следует проверить зондом плотность прилегания ее к зубу. При обнаружении размягченных участков, о чем свидетельствует погружение зонда в полость, следует предварительно устранить дефект. Результат исследования коронки зуба заносят в одонтопародонтограмму, где в графе напротив порядкового номера зуба ставят П (пломба).
При значительном разрушении коронковой части зуба, даже при наличии качественных пломб, необходимо ориентировочно определить толщину стенок после препарирования зуба под коронку (это необходимо делать во всех случаях использования запломбированных зубов под коронки и после препарирования). Если толщина стенок небольшая, то с целью предупреждения перелома коронки зуба следует применить культовую коронку. В ряде случаев для этого потребуется предварительно депульпировать зуб и сточить истонченные стенки корон-
222
ки зуба, а затем изготовить культовую вкладку со штифтом по Копейкину. Если дефект ограничен корнем или корнями, то в случае восстановления их культей со штифтом они могут быть использованы как опоры несъемных протезов.
Препарирование опорных зубов для мостовидного протеза производят по тем же правилам и в той же последовательности, что и препарирование зубов для одиночных коронок. Объем снимаемых тканей зависит от выбранного по согласованию с больным вида искусственной коронки. В группе передних и видимых при улыбке жевательных зубов следует применять только эстетичные виды коронок. Исключение составляют случаи, когда опорные зубы имеют небольшой вертикальный размер. В таких случаях можно применять цельнометаллические, в том числе штампованные коронки. Особенностью препарирования опорных зубов для мостовидного протеза является необходимость обеспечить параллельность всех стенок культей коронок зубов между собой. Это обязывает врача определить основную ось введения протеза и вести обработку стенок зубов так, чтобы они были параллельны этой оси. Обычно за основу берут ось наиболее вертикально стоящего зуба и проводят его препарирование так, чтобы стенки культи зуба были параллельны этой оси. Затем, расположив режущий инструмент параллельно оси и стенке препарированного зуба и не изменяя его наклона, производят препарирование стенки, обращенной к дефекту второго зуба. Аналогично поступают и с другими поверхностями.
Успехи, достигнутые за последние два десятилетия в области нейрофизиологии болевых ощущений, привели к развитию новых методов борьбы с болью. Возникло и энергично развивается новое направление в анестезиологической практике: противоболевая чрескожная электронейростимуляция афферентных волокон и их окончаний. В международной неврологической и нейрофизиологической литературе этот способ обозначен как чрескожная или накожная электростимуляция нервных волокон (ЧЭНС).
Считается, что поток афферентных импульсов, вызванных ЧЭНС, не только блокирует систему передачи информации о ноцицептивных болевых воздействиях, но и активирует продукцию эндогенных нейромедиаторов, продолжительность действия которых значительно превышает время стимуляции. Эти вещества, подобно наркотическим анальгетикам, блокируют опиатные рецепторы стволовых и лимбических структур мозга, что приводит к эффективной и длительной аналгезии.
Основные достоинства этого метода рефлекторного обезболивания заключаются в том, что он не инвазивен, не имеет побочных эффектов, прост в применении. Отечественной промышленностью для чрескожной электронейростимуля-ции выпускаются стимуляторы ЭПБ-60-2 «Дельта-9», «Электроника-ЧЭНС-2», «Электроника ЭПБ-50-01».
При использовании ЧЭНС для купирования болевых ощущений, возникающих во время препарирования твердых тканей зубов, необходимо учитывать, что иннервация зубов верхней и нижней челюстей осуществляется второй и третьей ветвями тройничного нерва, и то, что ветви одной стороны иннервируют с противоположной стороны не только резцы, но и клыки.
Исходя из этого, для чрескожной электронейростимуляции при оперативных вмешательствах на твердых тканях зубов используются зоны кожи лица, соответствующие проекциям выхода стволов и разветвлений концевых окончаний второй и третьей ветвей тройничного нерва.
Электростимулятор «Электроника ЭПБ-50-01» вырабатывает на выходе биполярные, несимметричные импульсы тока с плавно регулируемыми параметрами: частота следования импульсов от 6 ± 1,2 Гц до 60 ± 9 Гц, длительность отрицательного импульса от 20 ± 4 мкс до 100 ± 15 мкс, амплитуда отрицательного импульса на нагрузке 1 кОм ± 2% от 1 ± 0,8 мА до 65 ± 8,25 мА. Отрицательный импульс тока имеет форму, близкую к прямоугольной с крутым фрон-
223
том и срезом. Положительный импульс — экспоненциальный с амплитудой не более 30% отрицательного. Питание от батарей «Крона-ВЦ», «Корунд» или от элементов 316, A316.
Электростимуляцию начинают за 30 мин до препарирования зубов с частотой 6—10 Гц, длительностью импульсов 20—50 мкс, сила тока подбирается индивидуально, до появления под электродами интенсивного неболевого ощущения без неприятного оттенка.
При препарировании жевательной группы зубов верхней челюсти электроды фиксируются на коже лица: активный в области проекции выхода подглазничного нерва (над подглазничным отверстием), а пассивный — под скуловой дугой, в месте пересечения нижнего края скуловой дуги с вертикальной линией, опущенной от наружного края глазницы. Во время оперативных вмешательств во фронтальном отделе верхней челюсти оба электрода фиксируются в области проекций подглазничных отверстий слева и справа.
При препарировании твердых тканей жевательной группы зубов нижней челюсти электроды фиксируются на коже лица: активный — в околоушно-жева-тельной области, кпереди от козелка уха, пассивный — в проекции выхода подбородочного нерва (над ментальным отверстием). В случае препарирования зубов во фронтальном отделе нижней челюсти оба электрода фиксируются над ментальными отверстиями справа и слева, причем активный электрод всегда фиксируется на стороне оперативного вмешательства.
Перед началом электронейростимуляции необходимо объяснить пациентам правила пользования аппаратом, так как в дальнейшем они самостоятельно должны регулировать интенсивность электровоздействия. Электростимуляцию начинать за 30 мин до препарирования и не прекращать в течение всего времени выполнения оперативных вмешательств на твердых тканях зубов. Электроды укрепляют на лице пациента в соответствии с предполагаемым вмешательством, предварительно обработав их и место фиксации спиртом, подключить к аппарату. Электроды фиксируются лейкопластырем. Регулятор частоты тока установить в положение «I», что соответствует частоте 6—10 Гц, регулятор длительности импульса установить в положение «О», поворотом регулятора силы тока по часовой стрелке включить стимулятор.
Вращая регулятор, добиваются устойчивого ощущения стимуляции. Устойчивое ощущение электростимуляции определяется непрерывной безболезненной импульсацией (покалывание, пощипывание) непосредственно под электродами. Со временем интенсивность стимуляции снижается, пациент самостоятельно вращением регулятора должен поддерживать на постоянном уровне ощущение электровоздействия. Электроды во время стимуляции (особенно за этим необходимо следить во время препарирования зубов) должны плотно прилегать к коже.
Электростимуляцию следует заканчивать сразу после окончания оперативных вмешательств на твердых тканях зубов.
Научить пациентов правилам обращения с аппаратом, наложить электроды и начать электростимуляцию может помощник врача, с тем, чтобы после определения степени аналгезии врач смог сразу начать препарирование зубов. Степень аналгезии определяется с помощью аппаратов для электроодонтодиагнос-тики.
При применении мостовидных протезов, фиксируемых с помощью цементов, объем стачиваемых тканей зависит от степени наклона длинной оси зуба по отношению к окклюзионнрй плоскости и уровня физиологической конвергенции, т. е. соотношения осей наклона опорных зубов к окклюзионной плоскости и степени схождения этих осей. При этом необходимо учитывать топографию опорных зубов — в группе боковых или передних зубов либо в боковом и переднем отделах, боковом правом, переднем и боковом левом отделах. В этих клинических ситуациях необходимо учитывать оси схождения (или расхождения) опор-
224
ных зубов как в сагиттальной, так и в трансверсальной плоскостях. Как пример можно рассмотреть вариант применения мостовидного протеза с опорными коронками (полукоронками, экваторными коронками) на второй моляр и первый премоляр. Известно, что в физиологических условиях угол наклона оси второго моляра медиально составляет 8—10 ° и в сторону языка 21—23 °, первый премоляр не имеет наклона в медиодистальном направлении, а в сторону языка наклон его равен 7—8 °. Следовательно, между этими зубами в сагиттальном направлении имеется схождение осей коронковой части зуба и расхождение (дивергенция) их в корневой зоне. В трансверсальном направлении оси этих зубов или совпадают, или расходятся из-за язычного наклона моляра. При этом, как правило, угол схождения осей зубов (угол конвергенции) самый большой в сагиттальном направлении.
Эти клинико-топографические взаимоотношения осей опорных зубов определяют врачебную тактику: выбор конструкции опорных элементов мостовидного протеза, объем стачиваемых тканей и уровень стачивания, определение показаний к депульпированию зуба или зубов до начала ортопедического вмешательства. Объем стачиваемых тканей при применении мостовидных протезов, функционально-ориентированных в сагиттальной плоскости, можно определить по внеротовым рентгеновским снимкам.
Уровень стачиваемых тканей с контактных поверхностей можно установить при анализе рентгенограмм. С этой целью определяют: 1) длинные оси опорных зубов; 2) их отношение к окклюзионной плоскости; 3) объем стачиваемых тканей при вертикальном введении мостовидного протеза (перпендикулярно кокклюэи-онной плоскости); 4) изменение объема стачиваемых тканей при изменении пути введения — с медиальной опоры на заднюю или с задней опоры на переднюю;
5) изменение объема стачиваемых тканей при применении на дистальной опоре вместо полной цельнолитой металлической коронки цельнолитой экваторной коронки.
Угол медиодистального наклона зубов в боковых сегментах определяют в следующей последовательности: на ортопантомограмме верхушки корней моляров соединяют прямой линией, которую делят пополам. Расстояние между ап-роксимальными поверхностями на уровне клинической шейки также делят пополам. Соединив две средние точки между собой, определяют клиническую ось зуба. У однокорневых зубов, разделив пополам расстояние между апроксималь-ными поверхностями на уровне клинической шейки, проводят через него и верхушку корня линию, которая соответствует длинной оси зуба и определяет ее наклон к окклюзионной плоскости.
Объем стачиваемых тканей опорных зубов при вертикальном по отношению к окклюзионной плоскости пути введения протеза определяют следующим образом. На экстраоральном рентгеновском снимке (желательно ортопантомограмме) проводят окклюзионную плоскость, а затем проводят линию, соединяющую середину десневых карманов зубов, обращенных к дефекту (ориентиром служит уровень гребней стенок альвеол на контактных поверхностях этих зубов). От уровня расположения края коронки (ориентир на снимке — гребень стенки альвеолы) восстанавливают перпендикуляр до пересечения с линией окклюзионной плоскости. При этом данный перпендикуляр отсекает ткани контактных поверхностей зубов, которые предполагают использовать в качестве опоры для мостовидного протеза, т. е. треугольник на изображении тканей зуба на рентгенограмме, образованный перпендикуляром к окклюзионной плоскости, подлежит ста-чиванию при препарировании зуба. В том случае, если восстановленный перпендикуляр пересекает проекцию полости зуба на рентгеновском снимке или проходит в непосредственной близости от нее, показано депульпирование опорного зуба или зубов. Этот метод позволяет определить врачебную тактику до начала ортопедического лечения.
9 Руков. по ортоп. стом. 225
Избежать депульпирования зубов можно, изменив уровень расположения края опорной коронки, т. е. переход от цельнометаллической коронки к экватор-ной, или применив клеящиеся (адгезивные) протезы. В этих случаях исходным моментом при определении объема стачиваемых тканей является клинически установленный уровень расположения края опорного элемента на наклоненном в медиальную сторону зубе. Клинически оправдано расположение его на середине вертикального размера коронки опорного зуба.
В такой ситуации на рентгенограмме восстанавливают перпендикуляры, параллельные между собой, от планируемого уровня расположения края экватор-ной коронки на наклоненном зубе и уровня края полной коронки на впереди стоящем зубе. Коррекцию объема тканей, снимаемых с язычной и щечной поверхностей, проводят с учетом степени расхождения осей опорных зубов в языч-но-щечном направлении, которая может быть определена лишь методом пара-леллометрии на моделях челюстей.
При расположении зубов в пределах физиологических норм длинных осей в сагиттальной плоскости и при применении полных коронок, как правило, наибольшему стачиванию подвергаются твердые ткани медиальной контактной поверхности моляров и зоны перехода с контактной поверхности на язычную и щечную поверхности этих зубов. Поскольку при медиальном наклоне длинных осей моляров отмечается дистальное отклонение их корней, полная (штампованная или литая) коронка при условии введения ее края в десневую щель на любом заданном уровне не сможет плотно охватить пришеечную часть культи зуба. На медиальной и язычной поверхностях моляров при препарировании целесообразно создать уступ и применить литую коронку. Практика показала, что наилучшие результаты получают при формировании уступа-скоса с углом наклона к медиальной стенке в 135 °. Экваторные цельнолитые коронки применяют в случаях отсутствия кариозных поражений на вестибулярной и язычной поверхности опорного зуба.
Последовательность клинических этапов изготовления цельнолитых мосто-видных несъемных протезов следующая: 1) обследование больного, включая обязательное рентгенографическое исследование, выбор количества опорных зубов и облицовочного материала; 2) препарирование опорных зубов; 3) получение слепков; 4) определение центральной окклюзии; 5) припасовка цельнолито-го каркаса протеза, выбор цвета облицовочного материала; 6) проверка точности изготовления протеза и фиксация его на опорных зубах.
Препарирование зубов производят по тем же правилам, что и препарирование под одиночные цельнолитые коронки, с созданием на культе зуба уступа или без него. Напомним, что при применении цельнолитых металлопластмассовых или металлокерамических коронок требуется сошлифовать больше тканей с ок-клюзионной поверхности зуба. Необходимо проконтролировать, чтобы величина промежутка между окклюзионной поверхностью препарируемого зуба и зуба-антагониста сохранялась при всех окклюзионных движениях нижней челюсти. Если окклюзионная поверхность будет выполнена из металла, то толщина снимаемого слоя составляет 0,3—0,35 мм (минимальная толщина стенок литой коронки). Получение двухслойных слепков, определение и фиксацию центральной окклюзии производят по общепринятой методике.
Припасовку цельнолитого каркаса начинают с оценки плотности прилегания края каркаса коронки (при металлокерамическом — колпачка) к линии уступа или края коронки. Проверяют, не балансирует ли каркас на модели. Визуально проверяют соответствие формы культи зуба на модели и во рту. Если края коронок (колпачка) точно прилегают к культе зуба на модели и каркас не балансирует, то каркас надевают на культю препарируемых зубов, предварительно протерев его спиртом. При правильно произведенном препарировании каркас надевается легко. Если этого не происходит, то с помощью копироваль-
226
Рис.
54.
Последовательность введения
несъемного протеза на протезное
ложе.
Стрелками указаны
участки зуба, подлежащие стачиванию.
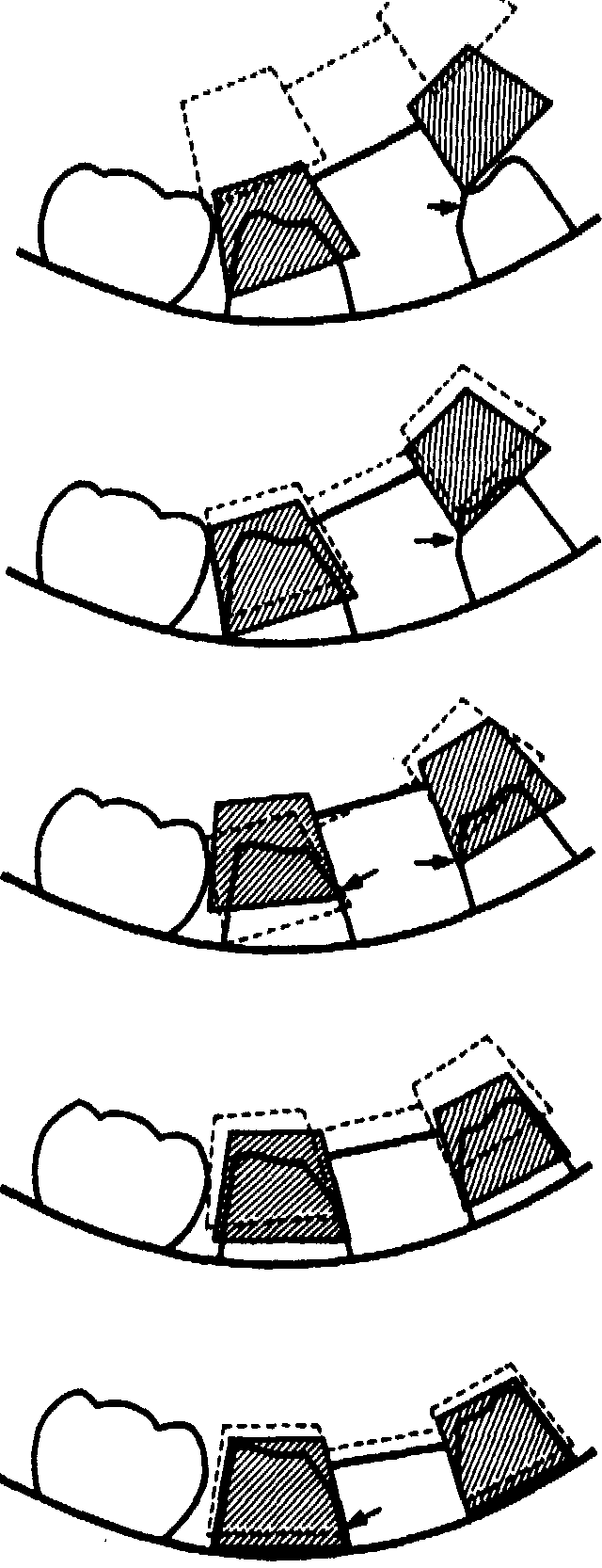
Клиническую оценку мостовидных протезов перед их фиксацией проводят по следующим параметрам: легкость наложения на культи опорных зубов, касательная или промывная форма тела протеза, незначительное перекрытие слизистой оболочки альвеолярного отростка при касательной форме протеза, точность воспроизведения окклюзионных поверхностей и отсутствие концентрации окклюзионных контактов на отдельных зубах при всех движениях челюсти, точность воспроизведения формы и цвета искусственных зубов. Требование легкости наложения протеза обусловлено тем, что при усилиях в металлическом каркасе возникают внутренние напряжения, которые со временем могут вызвать сколы керамического покрытия. Внутренние напряжения могут возникнуть и при фиксации протеза с помощью слишком густого цемента.
Мостовидные протезы, фиксируемые с помощью клеевых композиций. Впервые метод, фактически исключающий препарирование твердых тканей зубов при применении несъемных протезов с целью замещения дефектов зубных рядов, был предложен В. Н. Копейкиным (1961—1963). Автор, используя достижения химии высокомолекулярных веществ, предложил приклеивать искусственные зубы — тело протеза — к зубам, ограничивающим дефект зубного ряда. Де-
9* 227
тальный анализ цикличности функциональных нагрузок, возникающих в зубных рядах, и их специфики при применении мостовидных протезов, в частности направления и характера возникновения напряжений в съемных и несъемных протезах, особенно анализ съемных конструкций мостовидных протезов позволил определить конструкцию несъемных протезов с малой степенью стачивания некоторых участков твердых тканей зубов (рис. 55, см. вклейку). Таким образом, был создан новый способ замещения отсутствующих зубов, позволяющий отказаться от многих до сих пор известных правил техники препарирования зубов и применения коронок.
Успехи в области клеевой техники для ортодонтии позволили добиться хороших результатов в укреплении мостовидных протезов приклеиванием. В 1981 г. Ливадитис и Томпсон из Балтиморского института дентальной хирургии университета в Мэриленде предложили улучшенную форму протеза, который стал известен под названием «Мэриленд-мост», или адгезивные протезы, а также способ из фиксации. Благодаря им впервые появилась возможность проводить несъемное протезирование при сохранении эмали и максимально полном сохранении дентина и пульпы. В настоящее время в связи с несложной технологией работы, введением механических способов ретенции с помощью кламмерной части, применением специальных композитных материалов для закрепления «Мэриленд-мост» вышел за пределы стадии клинической апробации.
Фиксацию протезов и их стабилизацию на опорных зубах осуществляют с помощью двух способов — механической ретенции и склеивания. Действие клея (полимерные композитные материалы) основано на образовании между ним и склеиваемыми материалами адгезивной связи. Для этих клеев характерны высокая прочность склеивания и стойкость в различных средах. Сила адгезион-ных связей зависит от площади склеиваемой поверхности и толщины слоя клея:
чем больше площадь и тоньше слой клея, тем выше прочность соединения. В связи с этим важны точность прилегания каркаса к зубу и увеличение площади удерживающих элементов. Площадь склеивания на контактных поверхностях увеличивают путем стачивания эмали в зоне клинического экватора и протравливания эмали 30—40% фосфорной кислотой.
Наиболее устойчивы к действию кислоты кутикула и верхний слой (30— 40 мкм) эмали, поэтому они непригодны к протезированию без механической обработки. Этот твердый и малорастворимый слой должен быть удален путем препарирования на точно ограниченных участках, с тем чтобы можно было подойти к слою, способному растворяться. Кислота растворяет за 1 мин межприз-менное вещество, проникая вглубь на 20—30 мкм. В результате этого увеличивается площадь склеивания и образуются ретенционные участки в эмали. При-шеечные участки эмали из-за их небольшой минерализации непригодны для протравливания и не должны покрываться каркасом протеза.
В основу выбора конструктивных особенностей протеза положены: 1) параметры дефекта; 2) анатомические особенности (выраженность экватора) зубов, ограничивающих дефект; 3) сила жевательного давления, воспринимаемого зубами; 4) адгезивные силы, возникающие при склеивании различных материалов; 5) направление и цикличность сил жевательного давления; 6) степень агрессивности жидкой среды полости рта (ее постоянных составляющих) и изменение среды в процессе приема пищи.
Изучение направления сил жевательного давления обусловило следующие конструктивные особенности приклеиваемых несъемных мостовидных протезов:
1) опорные элементы — окклюзионные накладки для нивелирования вертикальных компонентов жевательного давления; 2) удерживающие элементы — клам-мерная система — для нивелирования и распределения горизонтальных компонентов жевательного давления; 3) тело протеза — его фасеточная или цельно-литая часть, полностью повторяющая тело мостовидного протеза.
228-
Окклюзионные накладки несъемного фиксируемого с помощью клеящего материала мостовидного протеза соответствуют форме и законам расположения окклюзионных накладок бюгельного протеза. Их располагают на окклюзионной поверхности зубов, ограничивающих дефект, на участках межбугровой борозды, обращенной в сторону дефекта. Возможны дополнительные окклюзионные накладки в фиссурах опорных зубов, которые соединены в единое целое опорного элемента кламмерной системой.
Удерживающие элементы в принципе повторяют кламмерную систему бюгельного протеза. Отличие состоит в том, что вестибулярные части кламмера редуцированы в малые элементы, напоминающие амбразурные (зацепные) элементы многозвеньевого кламмера. Оральная часть удерживающего элемента должна охватывать ^з или '/2 одноименной поверхности зуба. При этом гинги-вальная часть элемента не должна доходить до десневого края на 2—3 мм. Для того чтобы добиться этого, проводят исследование моделей в параллелометре. Модель исследуют по принципам логического метода — модель наклоняют до тех пор, пока штифт-анализатор своей вертикальной плоскостью не коснется в гингивальной зоне коронки одного из опорных зубов уровня, не доходящего на 2—3 мм до десневого края. При исследовании за основу берут зуб, у которого самая большая площадь оральной поверхности, т. е. расстояние и, естественно, площадь от линии общего экватора до окклюзионной поверхности.
Наклон модели при анализе и определении зоны расположения удерживающих элементов проводят так, чтобы на каждом из опорных зубов достичь наибольшей площади соединения удерживающего элемента протеза с тканями зуба. Соответствующий наклон модели предопределяет путь введения несъемного протеза. Так, в случае потери первого моляра и второго премоляра на нижней челюсти слева, чтобы применить несъемный протез без препарирования опорных зубов, необходимо провести следующие исследования диагностической модели с целью определения контуров каркаса протеза. Расположение окклюзионных накладок определяют в положении моделей в центральной окклюзии. В тех случаях, когда на окклюзионной поверхности зубов, ограничивающих дефект, отсутствует место для расположения накладки, поступают следующим образом. В предполагаемой зоне расположения окклюзионной накладки с бугров зубов-антагонистов снимают слой гипса толщиной 0,5—1,0 мм. Окклюзионная накладка должна иметь форму треугольника или усеченного конуса с наибольшей толщиной со стороны дефекта зубного ряда. Все элементы окклюзионной накладки должны быть выполнены так, чтобы их контуры плавно переходили на эмаль опорных зубов. Их направление должно быть перпендикулярно по отношению к длинной оси зуба.
Наклоняя модель, определяют зону расположения удерживающих элементов и изучают уровень расположения общей экваторной линии на контактных поверхностях зубов, ограничивающих дефект. Если линия общего экватора на этих поверхностях проходит в зоне перехода контактной поверхности в окклю-зионную (1—2 мм от перехода одной поверхности в другую), то необходимо со-шлифовать контактные поверхности. Сошлифовывание проводят так, чтобы площадь соприкосновения элемента протеза с тканями зуба была бы равна половине вертикального размера коронки зуба, а в орально-вестибулярном направлении был создан скос, соответствующий пути введения протеза. Последний, как описано выше, определяется степенью наклона модели при установлении удерживающей зоны на опорных зубах. От этого же зависит и направление скоса, создаваемого на опорных зубах. Чаще всего путь введения адгезивных протезов вертикальный с последующим изменением смещения протеза из орального положения в вестибулярном направлении.
Определив на диагностических моделях площадь и объем снимаемых твердых тканей, на гипсовых зубах расчерчивают цветным карандашом зону препа-
229
рирования и в последующем воспроизводят это вмешательство в полости рта,
После получения диагностических моделей и определения зон препарирования эмали врач осуществляет иссечение тканей опорных зубов, ориентируясь на модель и на чертеж, как на своеобразное индивидуально выполненное в парал-лелометре лекало. В идеальных случаях допустимо изготовление этого лекала по диагностическим моделям, что и предопределяет наиболее высокий эффект лечения. После осуществленного на диагностических моделях снятия «твердых» тканей по моделям изготавливают матрицу, которая и может служить критерием правильно проведенного щадящего и весьма незначительного препарирования.
В повседневной же практике это осуществляют путем точного копирования зон оперативного вмешательства по установленным на моделях границам. По слепкам изготавливают рабочую модель, а по ней — огнеупорную. На последней в пределах отпрепарированных зон и границ опорных и удерживающих элементов моделируют из бюгельного воска каркас протеза с фасеточной частью. После литья каркас обрабатывают и припасовывают на рабочей модели, проверяя точность и качество литья. После этого на фасеточную часть наносят облицовочный материал (керамику, композитные материалы, пластмассу) и готовый протез передают в клинику. Как вариант методики возможно электрохимическое травление внутренних поверхностей опорных и удерживающих частей с целью увеличения площади склеивания.
В клинике врач проверяет точность прилегания всех элементов протеза к опорным зубам, вводя его в соответствии с избранным путем, оценивает окклю-зионные контакты при всех движениях челюсти, проверяет точность вопроизве-дения формы и цвета искусственных зубов.
Фиксацию протеза проводят в несколько этапов. Не снимая протеза с опорных зубов, простым остро заточенным карандашом очерчивают контуры опорных и удерживающих элементов, т. е. размечают поверхности соприкосновения каркаса с тканями зубов. В пределах этих границ эмаль подлежит протравлению по методике, применяемой при пломбировании зубов композитными материалами. Затем протравливающий раствор смывают, ткани зуба и каркас протеза тщательно высушивают. Клеящий материал наносят тонким слоем на внутреннюю поверхность протеза, а также на обработанные участки опорных зубов. Затем устанавливают протез и удаляют излишки клеящего материала. Отверждение последнего должно проходить при смыкании челюстей в центральной окклюзии.
ЛЕЧЕНИЕ ЧАСТИЧНОЙ АДЕНТИИ СЪЕМНЫМИ ПРОТЕЗАМИ
Ортопедическое лечение больных, у которых отсутствует часть зубов, с помощью несъемных зубных протезов, несомненно, дает профилактический и лечебный эффект, но при этом имеет ряд существенных недостатков: 1) необходимость препарирования опорных зубов, что не безразлично для твердых тканей зубов, пульпы и периодонта; 2) возможность применения несъемных зубных протезов только при наличии включенных дефектов зубного ряда; 3) невозможность эффективного гигиенического ухода за полостью рта и протезом, так как между десной и искусственными зубами образуются ниши, в которых скапливаются остатки пищи, откладывается зубной камень, обильно развивается микрофлора.
Этих недостатков лишены съемные зубные протезы, которые в последнее время все шире применяют при лечении больных с частичной адентией. В частности, эти зубные протезы в большинстве случаев не требуют препарирования зубов и изготовления коронок на опорные зубы, поэтому они не только менее травматичны, но и более эстетичны. В области дефекта зубного ряда съемные
230
зубные протезы позволяют изготавливать искусственные зубы на розовой (различных оттенков) или прозрачной искусственной десне, а при необходимости и без искусственной десны (так называемые зубы на приточке). Большой ассортимент искусственных зубов дает возможность изготавливать съемные зубные протезы по цвету, форме и размерам точно соответствующие естественным зубам. Используемые в съемных зубных протезах искусственные зубы фабричного изготовления многоцветны, имитируют расцветку естественных зубов и заведомо прочнее искусственных зубов лабораторного изготовления в несъемных зубных протезах.
Съемные зубные протезы в отличие от несъемных применяют при любой топографии и величине дефекта зубного ряда. Принцип съемности обеспечивает возможность легко извлечь протез для осуществления гигиенического ухода. Пластмассы, металлические сплавы, фарфор, использующиеся для их изготовления, легко очищаются обычной водопроводной водой с применением зубной щетки, пасты или порошка. В случае необходимости съемные зубные протезы без риска повреждения могут подвергаться холодной стерилизации, например в растворе перекиси водорода.
Съемные зубные протезы передают жевательное давление в основном на подлежащую слизистую оболочку и костную ткань. В этом их недостаток в сравнении с несъемными зубными протезами, так как слизистая оболочка рта мало приспособлена к восприятию жевательной нагрузки, а применение различных кламмеров способствует возникновению весьма травматичных горизонтальных и крутящих жевательных нагрузок на опорные зубы. В зависимости от способа передачи жевательного давления различают съемные пластиночные и бюгель-ные протезы. Пластиночные протезы передают жевательную нагрузку непосредственно на подлежащую слизистую оболочку протезного ложа, бюгельные— перераспределяют жевательную нагрузку на слизистую оболочку и зубы.
Функциональное различие этих лечебных конструкций обусловлено конструктивными особенностями.
ОСНОВНЫЕ КОНСТРУКТИВНЫЕ ЭЛЕМЕНТЫ СЪЕМНЫХ ЗУБНЫХ ПРОТЕЗОВ Пластиночные протезы Опирающиеся (бюгельные) протезы
1. Базисная пластинка 1. Металлический каркас, включающий дугу (бю-гель), опорные и фиксирующие элементы, а также базисные отростки
2. Искусственные зубы 2. Седловидная часть
3. Фиксирующие 3. Искусственные зубы элементы
Размеры съемных зубных протезов во многом зависят от величины и топографии дефекта зубного ряда. По сравнению с несъемными съемные зубные протезы в большей степени влияют на звукообразование из-за наличия небной или подъязычной части базиса. При оптимальном расположении небной или подъязычной частей съемного зубного протеза и правильном выборе размера и формы искусственных зубов, в случаях полной адаптации больного к протезу происходит восстановление присущей каждому индивидууму дикции. При лечении больных со сложными дефектами зубных рядов, например расположенными во фронтальном отделе, применение съемных зубных протезов нередко дает лучшие результаты, чем изготовление несъемных зубных протезов. Примером может служить неравномерная атрофия альвеолярного отростка верхней
231
Толщина пластмассового базиса в среднем
равна 2 мм, т. е. толщине
пластинки базисного воска. Металлический
базис при большой прочности имеет
меньшую толщину—от
0,2 до 0,6 мм. По этой
причине, а также из-за лучшей
теплопроводности больные легче
переносят металлические базисы,
быстрее адаптируются к ним при условии
точного соответствия внутреннего
рельефа базиса
Использование в указанном случае кламмерной фиксации снижает эстетический эффект такого протезирования. Однако в арсенале стоматолога-ортопеда имеются и многие другие виды приспособлений для фиксации: пелоты, кламмеры Кемени, замки, телескопические системы, магниты и др., которые при правильном выборе позволяют учесть эстетические запросы больных.
В базисе съемных пластиночных протезов различают небную или подъязычную пластинку и искусственную десну. В качестве фиксирующих элементов съемных пластиночных протезов, как правило, используют удерживающие кламмеры, реже—другие виды фиксации.
Съемные опирающиеся (бюгельные) протезы, так же как и съемные пластиночные протезы, состоят из искусственной десны (базис) с искусственными зубами, металлического каркаса, включающего дугу (бюгель) и опорно-удер-живающие фиксирующие элементы.
Базисом съемного пластиночного протеза, как правило, является пластмассовая (реже металлическая) пластинка, на которой укреплены искусственные зубы и фиксирующие элементы, передающие жевательное давление на подлежащую слизистую оболочку альвеолярного отростка и неба на верхней челюсти и альвеолярную часть — на нижней. Для равномерного распределения жевательного давления на подлежащие ткани базис съемного зубного протеза должен обладать достаточной прочностью, упругостью и минимальной пластичностью. Из гигиенических соображений базис съемного зубного протеза должен быть изготовлен из материала, который мало адсорбирует компоненты ротовой жидкости и пищевых продуктов, легко поддается чистке обычными средствами, предназначенными для ухода за зубами. Наибольшее распространение получили специальные базисные пластмассы. Их основой являются полимеры акриловой группы, отличающиеся введенными сополимерами и наполнителями. Физико-механические свойства отечественных базисных пластмасс представлены в табл. 2.
Однако имеющийся арсенал базисных стоматологических пластмасс не всегда позволяет изготовить съемные зубные протезы достаточной прочности, особенно в сложных клинических случаях. Для изготовления базисов съемных зубных протезов используют также сплавы металлов: нержавеющая сталь для изготовления базиса съемных зубных протезов методом штамповки и кобальто-хромовый сплав (КХС) —для изготовления литого базиса. Сплавы благородных металлов, в частности на основе золота, с этой целью не используют, так как по прочности они значительно уступают сплавам неблагородных металлов, весьма дороги, а главное изготовленные из них съемные зубные протезы очень тяжелые, что неприемлемо, особенно при лечении больных с частичной адентией верхней челюсти.
Таблица 2. Физико-механические свойства пластмасс для базисов съемных зубных протезов [Поюровская и др., 1987]
Марка базисного материала |
Разрушающее напряжение при изгибе, МН/м2 |
Модуль упругости, МН/м2 |
Бесцветная пластмасса Этакрил Фторакс Фторакс со сшивагентом Бакрил Акрел Акронил |
108 ••+• 39 101 ±4 94 ± 5 99 ±7 111±1 100 ± 5 98+7 |
3358 ± 43 3276 ± 17 3138±60 3204 ± 48 3084 ± 118 3241 ± 79 3328 ± 67 |
232

Рис. 56. Съемный зубной протез с металлическим базисом.
рельефу слизистой оболочки, что достигается прецизионным литьем кобальто-хромового сплава на огнеупорных моделях и очень сложно при получении металлического базиса штамповкой. Отечественная промышленность не поставляет ни заготовок из листовой нержавеющей стали, ни прессов для изготовления штампованных металлических базисов, поэтому в настоящее время их практически не применяют. Повсеместное внедрение высокочастотной плавки сплавов и прецизионного литья на компенсационных огнеупорных моделях позволит шире использовать эти более прогрессивные конструкции (рис. 56).
Пластмассовые базисы съемных зубных протезов имеют различные оттенки розового цвета, который определяется цветом исходного пластмассового порошка (этакрил, акрел, фторакс) или количеством вводимого зубным техником красителя (акронил). Выпускается также бесцветная базисная пластмасса, которую используют у лиц с аллергией на краситель, для изготовления дентоальвеолярных кламмеров с целью получения косметического эффекта и в других случаях. При этом следует помнить, что прозрачная базисная пластмасса при большой толщине искусственной десны может давать побочный эффект — черноту в пришеечной области искусственных зубов. В таких случаях видимую часть искусственной десны готовят из розовой пластмассы.
Внутренняя поверхность базиса съемных зубных протезов должна точно соответствовать рельефу подлежащей слизистой оболочки для исключения ее травматизации при передаче жевательной нагрузки. Рельеф передней зоны твердого неба индивидуален у каждого человека и весьма важен для фонетики, а также для возникновения полноценных вкусовых ощущений при приеме пищи. В связи с этим при наложении базиса протеза на эту область необходимо стремиться к воссозданию рельефа неба не только на его внутренней, но и на внешней поверхности. В случае изготовления тонкостенных металлических базисов
233
этого обычно легко добиться с помощью тонкой пластинки бюгельного воска. Для воссоздания рельефа небных складок на пластмассовом базисе предложена специальная методика гипсования в кювету.
При резко выраженных складках слизистой оболочки передней трети твердого неба следует отступить от правила точного «негативного» отображения базисом съемных зубных протезов рельефа подлежащей слизистой оболочки. В противном случае при неизбежных микродвижениях базиса съемных зубных протезов в процессе жевания слизистая оболочка будет травмироваться из-за сжатия складок у их основания. В таких случаях на этапе припасовки протеза вершины выступов, прилегающие к складкам неба, несколько укорачивают и сглаживают.
Величина базиса съемных зубных протезов зависит от количества сохранившихся зубов, протяженности дефекта, формы альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, степени атрофии беззубых участков, состояния подлежащей слизистой оболочки. Подлежащие мягкие ткани протезного ложа имеют различную степень податливости, которая определяется толщиной подслизистого слоя.
Известно, что чем больше площадь съемного зубного протеза, тем меньшее давление он оказывает на подлежащие ткани, поэтому чем больше дефект зубного ряда, тем больше должна быть поверхность базиса. Однако пластмассовый базис, покрывающий небо, являясь инородным телом, может вызывать ряд неприятных ощущений и побочных эффектов, для устранения которых при изготовлении съемных зубных протезов выбирают минимально возможный по площади базис. Введение в конструкцию съемных зубных протезов опорных элементов, в частности опорно-удерживающих кламмеров, позволяет значительно уменьшить площадь базиса, так как часть жевательной нагрузки пере-распределяется со слизистой оболочки на пародонт опорных зубов.
Края базиса съемных зубных протезов располагаются только в пределах пассивно подвижных тканей. Со щечной и губной поверхности край базиса протеза в области отсутствующих зубов проходит по переходной складке, обходя уздечки верхней и нижней губы и тяжи слизистой оболочки преддверия рта. При дефекте зубного ряда в переднем отделе верхней челюсти в случае хорошо выраженного альвеолярного отростка граница базиса съемного протеза доходит лишь до вершины альвеол гребня. Искусственные зубы в этом случае устанавливают «на приточке», т. е. без искусственной десны. При этом исходят также из требований эстетики. Изготовление съемного зубного протеза с искусственной десной в подобных случаях приводит к утолщению верхней губы, а при короткой губе—к невозможности сомкнуть губы без напряжения. Постановка «на приточке» показана также при короткой верхней губе или прогнатическом прикусе (протрузии беззубого альвеолярного отростка верхней челюсти).
С язычной стороны граница базиса съемных зубных протезов на нижней челюсти перекрывает внутреннюю косую линию и заканчивается на переходной складке. В дистальном отделе граница базиса съемных зубных протезов нижней челюсти при двусторонних дистально неограниченных дефектах (I класс по Кенеди) зубного ряда обычно заканчивается у основания слизистого бугорка. Однако для уменьшения давления на подлежащие ткани (при большой потере зубов, низком пороге болевой чувствительности и неподвижной слизистой оболочке) дистальную границу базиса съемных зубных протезов удлиняют, перекрывая слизистый бугорок. При одностороннем дистально неограниченном дефекте зубного ряда нижней челюсти (II класс по Кенеди) дистальная граница базиса съемных зубных протезов проходит на стороне отсутствующих зубов до слизистого бугорка, а на противоположной половине заканчивается в межзубном промежутке моляров или второго премоляра и первого моляра.
При наличии дистально ограниченных дефектов (III класс по Кенеди)
234
граница базиса проходит с оральной стороны до дистальной поверхности моляра, ограничивающего дефект.
При дефекте во фронтальном участке зубного ряда нижней челюсти (IV класс по Кенеди) дистальная граница базиса с оральной стороны проходит по межзубному промежутку второго премоляра и первого моляра.
Все сохранившиеся зубы на нижней челюсти перекрываются базисом протеза (также как премоляры и моляры — на верхней) почти до окклюзионной поверхности (т, е. не менее чем на Уз высоты коронки). Резцы и клыки на верхней челюсти перекрываются лишь на '/з, т. е. до зубных бугорков.
Дистальная граница базиса съемных зубных протезов верхней челюсти зависит от величины и топографии дефекта зубного ряда. При двусторонних и односторонних дистально не ограниченных дефектах зубного ряда (I и II классы по Кенеди) дистальная граница базиса съемных зубных протезов проходит впереди от линии «А» с обязательным перекрытием бугров верхней челюсти. (Линией А принято называть участок перехода слизистой оболочки с твердого неба на мягкое.) Такое название объясняется тем, что при произнесении звука «а» мягкое небо приподнимается, благодаря чему четко обрисовывается переход неподвижной слизистой оболочки — в подвижную.

несколько не доходит до Рис. 57. Опирающийся съемный протез с кольцевой ду-линии «А», а медиально гой.
235
проходит по шейкам фронтальных зубов. В базисе соответственно проекции костного возвышения делается вырез.
При восстановлении дефекта фронтального участка зубного ряда верхней челюсти (IV класс по Кенеди) базис протеза имеет вид параболы, оканчиваясь дистально в межзубных промежутках моляров.
С небной стороны сохранившихся зубов базисная пластинка должна перекрывать боковые зубы до экватора, а передние — до зубных бугорков. Величина перекрытия поверхности зубов базисом определяется индивидуальными особенностями прикуса.
Согласно данным В. Т. Коробко (1962), изучавшего с помощью тензометри-ческих датчиков давление, развиваемое съемными протезами на слизистую оболочку верхней челюсти в передней трети твердого неба при I классе дефектов по Кенеди, слизистая оболочка испытывает давление в среднем 100—700 г/см 2, а задней трети—100—200 г/см2. Наибольшее давление испытывает слизистая оболочка альвеолярного гребня на рабочей стороне — до 6 кг/см 2 (в среднем — 4—5 кг/см2) при антагонистах в виде несъемных зубных протезов или естественных зубов. При наличии на противоположной челюсти съемного зубного протеза давление, оказываемое на слизистую оболочку, снижается до 1,8 кг/см2.
Слизистая оболочка протезного ложа на альвеолярном гребне балансирующей стороны испытывает давление в пределах от 20 до 30% от вышеуказанного.
По данным этого автора уменьшение площади базиса съемного зубного протеза верхней челюсти до 20% после овального выреза в средней или задней трети твердого неба не влечет повышения жевательного давления. В то же время такое же укорочение базиса в передней трети неба приводит к увеличению давления на 7—17%, при этом чем податливее слизистая оболочка, тем больше возрастает давление под базисом. Таким образом, В. Т. Коробко рекомендует лечение больных с адентией верхней челюсти по I классу съемными зубными протезами с дистально укороченными базисами.
Введение в конструкцию съемных зубных протезов опорно-удерживаю-щих кламмеров, штанговых, рельсовых, кнопочных, телескопических и других фиксирующих и опорных элементов позволяет уменьшить площадь базиса и, что особенно важно, освободить пришеечную область сохранившихся зубов от прилегания базиса. Это имеет первостепенное значение для профилактики поражения пародонта оставшихся зубов при лечении вторичной частичной адентии съемными зубными протезами.
При неравномерной податливости мягких тканей протезного ложа для исключения балансирования базиса протеза или перегрузки наименее податливых участков рекомендуется использование так называемых двухслойных базисов.
При этом участки базиса, прилегающие к малоподатливой слизистой оболочке, готовятся из эластичной пластмассы, а расположенные в зоне хорошо податливых тканей — из обычной твердой пластмассы. В результате дифференцированный базис будет погружаться в подлежащие ткани, не вызывая их перегрузки. Для изготовления двухслойных базисов отечественная промышленность выпускает ряд эластичных пластмасс: эладент-100, ортосил-М, малаксил-40.
Для возмещения утраченных зубов в базисы съемных зубных протезов укрепляют искусственные зубы. Их изготавливают из пластмассы или фарфора. Искусственные зубы различают по цвету, размеру и форме (фасону). Все разновидности выпускаемых зубов представлены в специальном альбоме. По цвету искусственные зубы имитируют естественный переход более светлой окраски полупрозрачного режущего края к более интенсивному и темному окрашиванию пришеечной области.
236
Зубы выпускают в виде наборов: передних зубов по 6 зубов верхней челюсти и 6 зубов нижней челюсти, укрепленных воском на пластмассовой подставке;
боковых зубов по 8 и полных гарнитуров по 28 зубов. Кроме того, выпускают пластмассовые искусственные зубы в кассетах, в отдельных ячейках которых расфасованы зубы одного цвета, размера и формы. Такая расфасовка искусственных зубов удобна для их экономного расходования при изготовлении небольших съемных зубных протезов.
Необходимо учитывать, что отечественная промышленность выпускает искусственные зубы только одного типа—для ортогнатического прикуса. В связи с этим при наличии прогенического соотношения беззубых отростков необходимо проводить так называемую перекрестную постановку: жевательные зубы верхней челюсти справа устанавливать в протез на нижнюю челюсть слева и наоборот. В то же время ведущие зарубежные фирмы уже много лет выпускают специальные наборы и для других видов прикуса.
Износостойкость пластмассовых зубов не соответствует клиническим требованиям, поэтому сроки пользования съемными зубными протезами с пластмассовыми зубами не должны превышать 3—4 лет. В противном случае возможно возникновение функциональной перегрузки сохранившихся естественных зубов, поскольку последние стираются гораздо медленнее.
Более эффективны искусственные зубы из фарфора, которые по износостойкости приближаются к естественным зубам. В нашей стране их выпускает Ленинградский завод «Медполимер» в виде комплектов, аналогичных комплектам пластмассовых зубов. Фарфоровые зубы различают по цветовой гамме, форме и размеру. В связи с отсутствием химического сродства между фарфором и пластмассой искусственные фарфоровые зубы укрепляют в пластмассовом базисе механическим способом.
Передние фарфоровые зубы снабжены пуговчатыми крампонами, с помощью которых зубы прочно удерживаются в пластмассовом базисе после полимеризации. Жевательные фарфоровые зубы фиксируют в протезе благодаря наличию внутренней грибовидной полости. Затвердевшая пластмасса надежно скрепляет искусственные зубы с базисом. Такие фарфоровые зубы называют диаторическими. Кроме того, для лучшей фиксации в протезе фарфоровые зубы снабжены пришеечным воротничком, закрываемым базисной пластмассой.
В функциональном отношении съемные зубные протезы с фарфоровыми зубами более долговечны и эффективны, чем протезы с пластмассовыми зубами. Жевательная поверхность таких зубов практически не стирается даже через 10 лет. Недостатком и наиболее уязвимым местом этих зубов является их хрупкость. Нередко при невыверенных окклюзионных контактах возможны расколы фарфоровых зубов, особенно крампонных (по основанию крампона). В связи с риском растрескивания фарфоровых искусственных зубов при абразивной обработке следует очень тщательно подбирать искусственные зубы в точном соответствии с клинической ситуацией, а сошлифовывание проводить лишь алмазными камнями с обязательным охлаждением.
При глубоком прикусе и других аномалиях зубочелюстной системы иногда невозможно установить в протезе фарфоровый искусственный зуб из-за недостатка окклюзионного пространства для надежного укрепления крампонов в пластмассовом базисе. В таких случаях возможна комбинированная постановка: в боковых отделах—фарфоровые зубы, в переднем—пластмассовые.
Выбирая искусственные зубы, учитывают величину, форму и цвет сохранившихся зубов, а также форму лица, цвет кожных покровов, вид прикуса. Постановку искусственных зубов следует проводить строго по гребню альвеолярного отростка для предотвращения опрокидывания протеза, исключения локальной перегрузки слизистой оболочки протезного ложа.
237
Искусственные зубы жестко соединяют с базисом съемных зубных протезов, поэтому вертикальная жевательная нагрузка на один из зубов сразу же распределяется по поверхности всего протеза. Таким образом, жесткое соединение способствует более равномерному распределению вертикальной нагрузки в процессе жевания. Однако такое крепление имеет и отрицательную сторону: при боковых—трансверзальных жевательных движениях или нагрузке фронтальных зубов под углом к длинной оси (при откусывании пищи), возникает опрокидывающий момент. Для улучшения стабилизации съемных зубных протезов при различных жевательных движениях нижней челюсти и уменьшения нагрузки на слизистую оболочку протезного ложа М. А. Нападов и соавт. предложили оригинальную конструкцию съемных зубных протезов, в которой искусственные зубы укрепляют в жестком пластмассовом базисе слоем эластичной пластмассы.
Система фиксации съемных зубных протезов. Фиксация съемных зубных протезов на челюсти представляет собой сложную биомеханическую проблему, в задачу которой входят: 1) удержать съемные зубные протезы от смещения в вертикальном и горизонтальном направлении; 2) предотвратить вредное механическое воздействие съемных зубных протезов на опорные зубы и предлежащие ткани протезного ложа, оптимально перераспределяя его.
Все разнообразные фиксирующие элементы съемных зубных протезов можно разделить на четыре группы.
Кламмеры
Удерживающие.
Пластмассовые дентоальвеолярные по Кемени. Металлические (гнутые и литые):
1) круглые,
2) полукруглые,
3) ленточные:
а) одноплечие,
б) двуплечие,
в) многозвеньевые,
г) перекидные. Металлопластмассовые пелоты. Опорноудерживающие:
1) гнутые,
2) литые:
а) пять вариантов фирмы «Nei» и их модификации,
б) кламмеры Роуча и их модификации.
Аттачмены (замки и шарниры) Телескопические системы
Внутридентальные. Телескопические коронки. Экстрадентальные. Штанговые системы Румпеля — Шредера — Нерегулируемые замки скольжения. Дольдера. Активируемые фрикционные замки. Шарниры.
Комбинированные замки-шарниры. Магнитные фиксаторы Кнопочные фиксаторы. Межчелюстные отталкивающие. Искроэрозионные поворотные Внутрикорневые фиксаторы. фиксаторы. Подслизистые имплантаты.
К первой группе относятся наиболее часто встречающиеся механические фиксирующие элементы — кламмеры, представляющие собой своеобразную форму крючка. По функции кламмеры делят на удерживающие и опорно-удер-живающие. Первые предназначены исключительно для фиксации протезов. Вертикальная жевательная нагрузка в съемных зубных протезах с такими кламме-рами полностью передается через базис на подлежащую слизистую оболочку. Опорно-удерживающие кламмеры не только фиксируют протез, но и позволяют распределить жевательное давление между слизистой оболочкой протезного ложа и пародонтом опорных зубов.
238
Таблица
3.
Удерживающие усилия (в кгс) гнутых
проволочных кламмеров на моляры (по
С. И. Криштабу)
Диаметр
Глубина
Материал кламмера
кламмера,
ретенции,
нержавеющая
золотоплатнно
мм
MM
сталь
вый сплав
0,4
0,25
0,21
0,17
0,4
0,75
0,66
0,51
0,6
0,25
0,67
0,79
0,6
0,75
1,90
2,36
0,8
0,25
1,19
2,13
0,8
0,75
3,54
6,35
1,0
0,25
6,69
6,41
1,0
0,75
19,98
18,84
Металлические гнутые удерживающие кламмеры готовят из проволоки различного диаметра — 0,4; 0,6; 0,8; 1,0 мм, нержавеющей стали или золото-платинового сплава. Чем больше диаметр проволочного кламмера, тем выше его удерживающее усилие (табл. 3).
В конструкции любого удерживающего металлического кламмера выделяют три основные элемента: плечо, тело и отросток. Плечо кламмера—часть кламмера, располагающаяся непосредственно в зоне между экватором и шейкой зуба. Плечо кламмера должно плотно прилегать к поверхности опорного зуба на всем протяжении, повторять его конфигурацию и обладать высокими упругопрочностными свойствами. Наибольшей упругостью обладают гнутые проволочные кламмеры круглого профиля.
При наличии одного плеча, охватывающего зуб с одной стороны (как правило, со щечной), кламмер называется одноплечим. Двуплечим он называется в том случае, если имеет два плеча, которыми охватывает зуб как со щечной, так и с язычной (небной) стороны. В случае если вестибулярное удерживающее плечо располагается на нескольких зубах, такой кламмер называется многозвеньевым. У перекидного кламмера плечо представляет собой дугу, которая проходит с оральной поверхности через апроксимальные стороны опорного зуба и располагается на вестибулярной поверхности между экватором и шейкой зуба. Наибольшее распространение получили перекидные гнутые кламмеры Джексона и Восса, особенно удобные для фиксации съемных зубных протезов у детей на молочных и не полностью прорезавшихся постоянных зубах.
Тело—это часть кламмера, соединяющая плечо с отростком кламмера. Тело располагается на контактной поверхности зуба чуть выше экватора (ближе к окклюзионной поверхности). Оно придает кламмеру необходимую жесткость. Чем длиннее тело кламмера, тем выше его пружинистость,
Отросток—часть кламмера, с помощью которой он укрепляется в базисе протеза.
При жевании съемный зубной протез погружается в подлежащие ткани на величину податливости слизистой оболочки, при этом удерживающий кламмер скользит по поверхности зуба в сторону десны. При расположении плеча непосредственно у шейки зуба возможна травма слизистой оболочки. При боковых жевательных движениях горизонтальный компонент жевательной нагрузки перераспределяется через удерживающий кламмер на пародонт и лунки опорных зубов, что со временем может приводить к нежелательным деструктивным процессам в костной ткани. Для уменьшения перегрузки опорных зубов от горизонтального давления венгерский стоматолог Kemenj (1955) предложил оригинальную конструкцию пластмассовых многозвеньевых денто-альвеолярных кламмеров в форме вестибулярных захватов (рис. 58). Такие кламмеры эстетичны, легко «переносятся» больными, позволяют шинировать группы зубов. Дентоальвеолярные кламмеры Кемени показаны при дефектах зубных рядов всех классов, если: 1) вестибулярная поверхность альвеолярного отростка имеет отвесное или пологое строение; 2) зубы располагаются верти-
239
Изготовление дентоальвеолярных кламмеров Кемени противопоказано в следующих случаях: I) нишеобразная (грибовидная) форма альвеолярного отростка; 2) дивергенция коронок опорных зубов;3) гингивит; 4) наличие подвижного болтающегося альвеолярного гребня.
Рис.
58. Съемный
зубной протез с клам-мерами по Кемени,
240


Рис. 59. Опорно-удерживающие кламмеры системы «Ney».
для предупреждения его возможного смещения. После полимеризации пластмассы протез очень аккуратно освобождают от гипса. В первую очередь пелот и металлическое тело кламмера, затем остальной протез. При окончательной отделке протеза в отличие от внутренней поверхности базиса съемного зубного протеза внутреннюю поверхность пелота обязательно тщательно полируют для предупреждения травмы слизистой оболочки ската альвеолярного отростка.
Опорно-удерживающие кламмеры являются более совершенными в функциональном отношении, чем обычные удерживающие кламмеры. В конструкции опорно-удерживающих кламмеров выделяют опорную окклюзионную накладку, плечо (как правило, два — вестибулярное и оральное) и тело (рис. 59). В плече кламмера выделяют опорную и удерживающие части. Опорная часть плеча неупругая и так же, как и окклюзионная накладка, выполняет функцию опоры и стабилизации. Ретенционную функцию выполняет окончание плеча кламмера, которой свойственны высокие упругопрочностные характеристики (зависящие от профиля, длины и вида сплава).
Окклюзионная накладка опорно-удерживающего кламмера располагается в межбугорковой бороздке премоляров и моляров или на зубном бугорке клыка и предназначена для передачи вертикальной компоненты жевательного давления на пародонт опорных зубов и удерживания съемных зубных протезов от погружения в слизистую оболочку. Для выполнения своей функции окклюзионная накладка должна быть достаточно жесткой, что достигается чаще всего за счет ее толщины (не менее 1,5—2 мм). Следует особенно обращать внимание на недопустимость истончения области перехода окклюзионной накладки в тело кламмера, так как это может привести к быстрой поломке или прогибу кламмера, погружению протеза и травме подлежащих тканей. Если межбугорковая фиссура недостаточно глубока для расположения полноценной окклюзионной накладки, можно провести искусственное ее «углубление» путем сошлифовыва-ния жевательных бугров опорных зубов. В тех случаях, когда жевательные бугры опорных зубов плохо выражены, искусственную выемку создают за счет препарирования зуба и изготовления коронки. Естественно, что препарирование выемки должно осуществляться с у четом толщины будущей металлической коронки. Возможно также формирование полости для окклюзионной накладки во вкладке типа «инлей».
241
Рис.
60. Виды
опорно-удерживающих кламмеров.
а
— кламмер
Роуча на модели; б
— расщепленный
кламмер; в
— кламмеры
типа
1 и типа
5 системы
«Ney» при
наличии дефектов III
класса; г
— кламмер
Бонвиля, д
— кламмеры
типа
4 и типа
5.

Опорно-удержива-ющие кламмеры можно изготавливать гнутыми из специальных заготовок. Сложные конструкции опорно-удерживаю-щих кламмеров изготавливают путем точного литья, однако при этом уменьшается пружинистость кламмеров. Эта проблема до настоящего времени полностью не решена. Попытки подвергнуть отлитые опорно-удержи-
вающие кламмеры специальной обработке (термической, высокочастотной и пр.), чтобы увеличить их упругие свойства, не дали существенных результатов,
Направление жевательного давления очень редко совпадает с продольной осью опорных зубов: во-первых, из-за их наклона в челюсти, а во-вторых, из-за того, что зуб представляет собой конус с вершиной у верхушки корня и нагрузка части его основания влечет за собой наклон всего зуба в сторону окклюзионной накладки. В связи с этим расположение окклюзионной накладки на дистальную поверхность опорных зубов при I и II классах дефектов по Кенеди может привести к наклону зубов в сторону дефекта, дистальному смещению базиса съемного зубного протеза и травмированию слизистой оболочки протезного ложа, С целью предотвращения подобного осложнения следует при протезировании концевых дефектов зубного ряда располагать окклюзионные накладки не
242
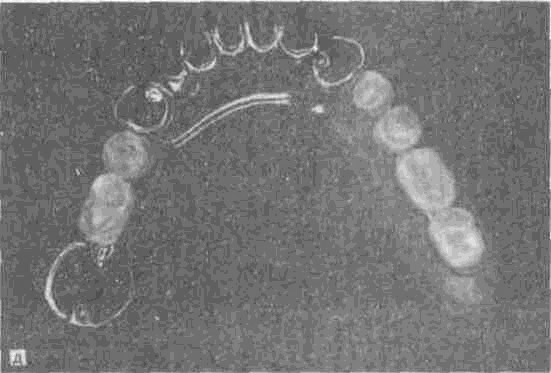
В настоящее время применяют разнообразные конструкции и системы опорно-удержи-вающих кламмеров. К ним можно отнести пять основных типов кламмеров и их модификации и сочетания (см. рис, 59, рис, 60). предложенной фирмой «Nei». Опорно-удерживающие кламмеры первого типа представляют собой классический жесткий опорно-у держи вающий кламмер Аккера, имеющий окклюзионную накладку и два опорно-удерживающих плеча (вестибулярное и оральное). Длина плеч зависит от размера зуба и выраженности экватора, Опорно-удерживаю-щий кламмер 1-го типа показан при лечении больных со вторичной частичной адентией и дефектом III класса (по Кенеди) в случаях, когда клинический экватор зуба хорошо выражен и расположен посередине между щечной и оральной поверхностями. При дефектах II класса (по Кенеди) широко применяют кламмер Бонвиля, который представляет собой сдвоенный кламмер 1-го типа с разносторонним направлением плсчей. располагая
его в непрерывном участке зубного ряда между молярами или между моляром и премоляром.
Опорно-удерживающий кламмер 2-го типа как бы разделен на три части — «независимая» окклюзионная накладка и два Т-образных удерживающих плеча (кламмера Роуча), соединенных с телом удлиненным основанием. Т-образные плечи этого опорно-удерживающего кламмера отличаются повышенной эластичностью, поэтому его применяют на зубах с резко выраженным экватором, независимо от уровня его расположения. Стабилизирующее действие этого опорно-удерживающего кламмера незначительное, он выполняет в основном опорную и удерживающую функции.
Опорно-удерживающий кламмер 3-го типа представляет собой комбинацию первых двух типов кламмеров и показан при оральном или вестибулярном наклоне зуба, когда на одной стороне (поверхности) зуба показан кламмер классического первого типа, а на другой — второго. Например, при вестибулярном наклоне премоляра — на язычной стороне моделируют жесткое плечо, а на вестибулярной — полулабильное.
Опорно-удерживающий кламмер 4-го типа — кламмер заднего или обратного действия — представляет собой полукруговой кламмер, который начинается опорным плечом на оральной (или вестибулярной) поверхности, переходит в медиальнорасположенную окклюзионную накладку и заканчивается опорно-удерживающим плечом на вестибулярной (оральной) поверхности. Этот опорно-удерживающий кламмер отличается хорошими стабилизирующими и удерживающими свойствами. Показан при лечении дефектов I и II класса по Кенеди с расположением на премолярах и клыках. Длинное плечо обеспечивает упругость кламмера.
Опорно-удерживающий кламмер 5-го типа является круговым одноплечим кламмером, который используется на одиночно стоящих молярах. Кламмер начинается на медиальной (или дистальной) поверхности окклюзионной накладкой, затем переходит в сдвоенное опорное оральное (или вестибулярное) плечо, переходящее в окклюзионную накладку на дистальной (или медиальной) поверхности и заканчивается опорно-удерживающим плечом на щечной (или оральной) поверхности. Кламмер 5-го типа показан при ортопедическом лечении вторичной частичной адентии III класса по Кенеди. Расположенные с противоположных сторон окклюзионные накладки обеспечивают равномерную передачу жевательного давления по оси зуба.
Количество и расположение кламмеров в съемных зубных протезах при лечении вторичной частичной адентии зависит от величины и топографии дефекта зубного ряда. Различают три вида укрепления съемных зубных протезов: точечное; линейное; плоскостное (рис. 61).
При точечном укреплении съемных зубных протезов используется один или два рядом стоящих зуба. Такая фиксация наименее надежна, а опорный зуб испытывает чрезмерные нагрузки, особенно в горизонтальной плоскости. При линейном укреплении используются два зуба, находящихся на некотором удалении друг от друга. С точки зрения статики опорных зубов и стабилизирующего действия на съемные зубные протезы линейное укрепление целесообразней точечного. При этом возможно несколько вариантов линейного укрепления в зависимости от положения кламмерной линии —линии, соединяющей опорные зубы, на которых расположены кламмеры: сагиттальное расположение кламмерной линии; трансверзальное; диагональное.
Диагональное расположение кламмерной линии позволяет достичь наилучшей фиксации съемных зубных протезов, так как расположение кламмеров противодействует отвисанию дистального отдела базиса съемных зубных протезов верхней челюсти и приподниманию протеза нижней челюсти мышцами языка. Трансверзальное положение кламмерной линии дает хорошие результаты
244
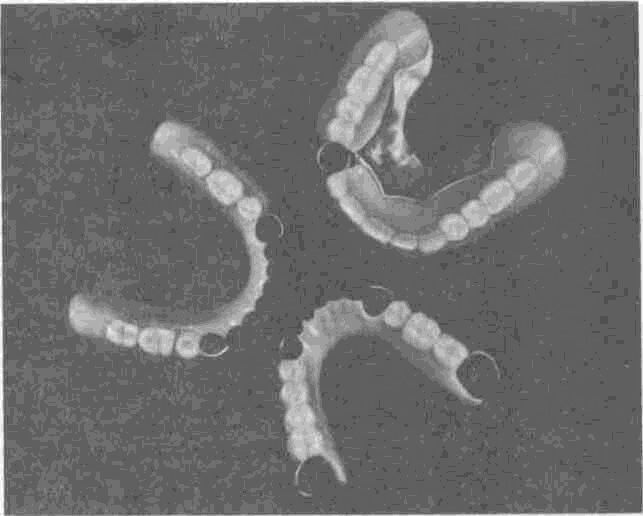
Рис. 61. Виды укрепления съемных зубных протезов: точечное, линейное, плоскостное.
при фиксации съемных зубных протезов на нижней челюсти при дефектах II класса по Кенеди, потому что сбалансированно противодействует приподниманию дистального края протеза и весьма неудовлетворительно при использовании в съемных зубных протезах верхней челюсти. Сагиттальное расположение кламмерной линии наиболее невыгодное с точки зрения статики съемных зубных протезов, так как фиксируется только одна половина протеза, а противоположная легко приподнимается (или сбрасывается, отвисает на верхней челюсти) под действием мышц языка и щек (собственной массы съемного зубного протеза на верхней челюсти).
Наилучшие условия для стабилизации съемных зубных протезов при различных жевательных движениях могут быть достигнуты при плоскостном укреплении, т. е, расположении опорных зубов в трех и более отдаленных точках, которые можно мысленно соединить линиями, лежащими в одной плоскости. Для устойчивости протеза необходимо, чтобы сила ротации, возникающая при жевании, уравновешивалась кламмерным укреплением. Величина ротационного воздействия прямо зависит от длины плеча рычага, то есть от места приложения силы до кламмерной линии. Величина противодействия равна в случае треугольно расположенных кламмеров расстоянию от этой кламмерной линии до третьего опорного зуба. В большинстве клинических случаев при плоскостном укреплении съемных зубных протезов плечо рычага ротационного воздействия меньше плеча рычага противодействия, что свидетельствует о высокой степени стабилизации съемных зубны.х протезов. Использование при плоскостном укреплении четырех и более опорных зубов встречается в случаях шинирования зубов при лечении больных с заболеваниями пародонта, осложненными вторичной частичной адентией.
Аттачмены (замки и шарниры). Механические устройства для скрепления частей зубного протеза получили название аттачменов (от англ. attachment—
245
Рис.
62. Замковое
крепление съемного зубного протеза.
Объяснение в тексте.
Каждый аттачмен состоит из двух основных частей — патрицы (внутренней) и матрицы (наружной). В зависимости от конструкции замка в базисе или каркасе съемного протеза может укрепляться патрица или матрица. Правилом является необходимость укрепления в съемном протезе наиболее сложной, активируемой, части аттачмена, так как она раньше выходит из эксплуатации и необходимо предусмотреть возможность легкой коррекции, а при необходимости и замены без полной переделки протеза.
Простейшим видом аттачменов являются нерегулируемые замки скольжения в виде скошенных конических или параллельно-стеночных (рельсовых) трубок или ящичков. Они представляют собой комплекс простого штифта и трубки либо прямоугольного или клиновидного блока и ящичка. Имея «донышко», такие аттачмены обеспечивают вертикальную опору и боковую или поперечную устойчивость съемного протеза. Простые нерегулируемые замки скольжения выпускаются готовыми блоками из специальных сплавов или в виде пластмассовых заготовок. Отечественная промышленность выпускает аттачмены подобного типа, в которых матрица имеет форму трубки, а патрица—г-образного стержня-штифта из нержавеющей стали,
Такой аттачмен не имеет жесткого прикрепления патрицы и матрицы, допускает некоторую боковую «свободу» съемного протеза, поэтому применим только в протезах для нижней челюсти. Простые нерегулируемые замки скольжения можно самостоятельно изготовить в зуботехнической лаборатории путем моделирования ящикообразной или цилиндрической матрицы в восковой модели
24fi
коронки, а после отливки ее из металла — изготовления из воска патрицы вместе с каркасом съемного протеза.
Сила трения в замках первого вида не регулируется. Как правило, они допускают смещение в одной плоскости — вертикальной, поэтому показаны при III классе дефектов зубного ряда по Кенеди, либо в комбинации с аттачменами других видов при II и III классах дефектов с подклассами. Незначительная фиксация нерегулируемыми аттачменами ограничивает их использование для укрепления съемных зубных протезов на верхней челюсти. Активируемые фрикционные замки очень похожи на аттачмены I вида. Отличие заключается в возможности изменения силы трения между частями замка, изменяя объем патрицы. В ящикообразных (рельсовых) и цилиндрических (трубчатых) замках это достигается созданием продольной щели в патричной части (рис. 69, в). Для того чтобы увеличить трение патрицы о стенки матрицы, необходимо расширить эту щель скальпелем. Следует отметить, что патрицу надо укреплять в матрице таким образом, чтобы прорезь для активации находилась в верхнем (окклю-зионном) положении. В противном случае после активации патрицы ее нельзя будет вставить в матрицу. Если используют рельсовый замок с односторонней полной продольно-расщепленной патрицей, для свободного введения в матрицу нижний конец патрицы должен иметь клинообразный скос. Длина щели влияет на фиксирующие свойства аттачмена, поэтому такие расщепленные замки целесообразно применять при достаточной высоте коронки — не менее 4 мм. Следует также учитывать, что существует предел «усталости» металла, и каждый аттач-мен рассчитан на определенное количество цикловых нагрузок, после чего патрицу необходимо заменить новой. Матричная часть служит в несколько раз дольше, обычно не менее 3 лет.
Одной из разновидностей этого вида аттачменом являются скользящие замки с пружинным прижимом или защелкой (рис. 69, 6i, 62). Большой популярностью в последние годы пользуется активируемый фрикционный аттачмен типа БИЛОК (рис. 64, б), представляющий собой сдвоенный цилиндрический замок, активизируемый изменением расстояния между цилиндрами, что увеличивает трение в матрице. Активируемые фрикционные замки показаны для укрепления съемных протезов при IV, III, II классах дефектов по Кенеди. Для применения аттачменов при I и II классах дефектов зубных рядов по Кенеди предложены комбинированные замки-шарниры различной сложности. Наиболее простым представителем является модификация цилиндрического (трубчатого) фрикционного замка с сферической патрицей (рис. 62, л), что значительно уменьшает горизонтальную нагрузку на опорные зубы при нагружении базиса съемного протеза.
Аттачмен типа ДАЛБО относится к внедентальным замкам консольного типа: патричная часть прикреплена к коронке опорного зуба и выполнена в виде прямоугольной вертикальной пластины с шариком в придесневой зоне. Зазор между шариком и десной должен быть не менее 1 мм. Ответную гильзу (цилиндрическую матрицу) укрепляют в протезе. Стенки гильзы имеют много маленьких щелей для обеспечения упругого входа в гильзу и дают прямую фиксацию. Упругая разновидность замка-шарнира ДАЛБО дополнительно включает пружину или эластичный пластмассовый вкладыш в теле матричной гильзы для обеспечения небольшой вертикальной стабилизации съемного протеза. Более сложным аттачменом комбинированного действия является замок-шарнир Крисмени, который состоит из сложной патричной части, включающей два блока, вращающихся вокруг неподвижной оси и опирающихся на пружину, обеспечивающую осевое движение. Расщепленная патрица обеспечивает вращение. Таким же сложным аттачменом комбинированного действия является аттачмен Cueoud (рис. 62, н) с ограниченным объемом смещения вокруг оси.
Замковые фиксаторы съемных зубных протезов комбинированного типа
247



б — съемный пластмассовый протез с кнопочными фиксаторами 53|5: 1 — вид спереди; 2 — вид сбоку; в — кнопочный фиксатор фирмы «СМ»; г — кнопочные внутри-корневые фиксаторы; I —зубы до подготовки; 2 — закрепление фиксатора в корнях;
3 - - обзорная рентгенограмма.
представляют собой сложные, фабричного изготовления, фиксаторы с различными степенями свободы перемещения. Запатентовано несколько десятков подобных фиксаторов.
Кнопочные фиксаторы (рис. 63) применяют в трех случаях:
1) как внутрикорневые фиксаторы съемных зубных протезов; 2) как аттач-мены типа рельсовых с прикреплением кнопочной патрицы на несъемном протезе; 3) как фиксирующее устройство в комбинации с балочной системой.
Кнопочные фиксаторы различны по исполнению. Известно применение сферических металлических патрице пластмассовыми матрицами «от-кап-систе-ма». Широко применяют кнопочные фиксаторы СеКа из специальных сплавов металлов, гарантирующих 100 тыс. рабочих циклов.
248
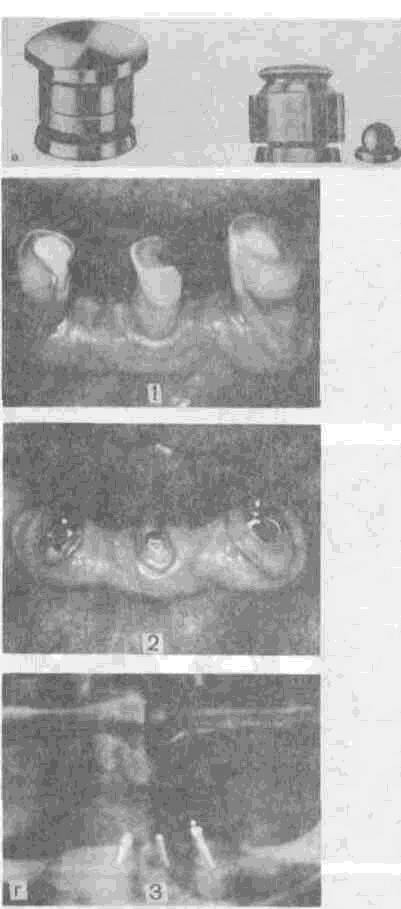
1) изготовление несъемных протезов с назубной частью аттачмена;
2) получение слепков челюстей вместе с нефиксированными несъемными протезами; 3) изготовление рабочих моделей с несъемными протезами, имеющими замковые крепления; 4) определение центральной окклюзии, установка моделей в артикулятор;
5) моделировка, изготовление, припасовка на моделях съемных протезов с ат-тачменами; 6) припасовка и фиксация несъемных протезов с одновременным наложением съемных протезов.
Следует подчеркнуть, что установку замковых креплений в несъемных протезах проводят обязательно в параллелометре.
К 3-й группе фиксирующих элементов относятся телескопические системы, включающие различные конструкции телескопических коронок, а также опорные штанги (рис. 64). Вопросы практического применения телескопических коронок в ортопедической стоматологии подробно рассмотрены в монографии М. И. Пя-сецкого (1975).
По мнению этого автора, протезы с фиксацией телескопическими коронками
249

а — для верхней челюсти (фирма «Бего»); б—для нижней челюсти (замок Билок фирмы аСМ»); в — телескопические коронки; г — различные варианты уменьшения давления на слизистую оболочку протезного ложа при использовании телескопической фиксации фирмы «СеКа»; д — мостовид-ный протез с граненой балкой для телескопической фиксации; е — соотношение внутренней и наружной частей дугового фиксатора Румпеля—Дольдера при жевании; ж — варианты расположения балок Румпеля—Дольдера.
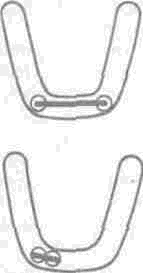
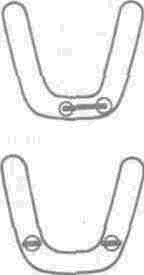
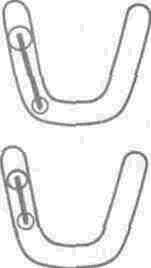
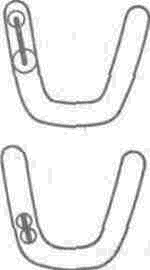
показаны при отсутствии всех или части моляров и премоляров, когда изготовление мостовидных протезов уже не целесообразно. При этом дефект зубного ряда может быть I, II или III класса по Кенеди. Опорные зубы, на которых крепятся телескопические коронки, должны быть устойчивыми, без патологических изменений в тканях пародонта, оси опорных зубов параллельны. В антагонирующем зубном ряду не должно быть выраженного феномена Попова.
- Изготовление телескопических коронок противопоказано в следующих случаях: 1) наличие выраженных патологических изменений в пародонте опорных зубов; 2) значительный наклон опорных зубов, не позволяющий создать параллельность между ними путем препарирования; 3) наличие сердечно-сосудистых заболеваний в анамнезе, не допускающих препарирования зубов; 4) патологическая стираемость твердых тканей зубов II и III степени.
Изготовление съемных зубных протезов с телескопической системой фиксации включает следующие клинические и лабораторные этапы: 1) препарирование опорных зубов под внутренние коронки; 2) снятие слепков, получение рабочих моделей; 3) лабораторное изготовление внутренних коронок; 4) припасовка и фиксация внутренних коронок во рту больного; 5) получение рабочих слепков для наружных коронок; 6) лабораторное изготовление наружных коронок;
7) припасовка наружных коронок во рту больного; 8) снятие слепков для изготовления съемных зубных протезов; 9) определение центральной окклюзии;
10) проверка восковой композиции съемных зубных протезов с искусственными зубами; 11) припасовка и наложение готового протеза.
При препарировании зубов под телескопическую коронку придают зубу цилиндрическую форму. Ось подготовленного зуба должна быть перпендикулярна окклюзионной плоскости. Высота отпрепарированной культи должна быть ниже на 1,54-2 мм окклюзионной плоскости. Зубы, подготовленные под телескопические коронки, должны быть параллельны.
Первая — внутренняя коронка готовится в форме «наперстка» в зуботехни-ческой лаборатории без восстановления анатомической формы зуба. Припасовывают во рту, фиксируют цементом. После затвердения цемента снимают слепок для изготовления второй — наружной телескопической коронки. Моделировку наружной коронки проводят таким образом, чтобы по отношению к внутренней коронке образовался зазор в 0,5 мм с вестибулярной, оральной и апро-ксимальной поверхностей, и 1 мм по жевательной поверхности. В пришеечной области наружная коронка должна плотно прилегать к внутренней (рис. 64, в). Край наружной коронки не должен заходить в зубодесневую борозду. Для укрепления коронки к ее оральной поверхности в пришеечной области припаивают проволоку. При припасовке наружной коронки во рту для обеспечения зазора с внутренней коронкой по окклюзионной поверхности в 1 мм на дно наружной коронки прокладывают кусочек писчей бумаги. Припасовав наружную коронку, снимают рабочий слепок для изготовления съемных зубных протезов.
В качестве телескопической системы фиксации используются также группы литых полукоронок, которые укрепляются на фиксированных во рту оральных поверхностях каркасов металлокерамических и металлопластмассовых несъемных протезов (рис. 64, а, б).
На оральной, контактных и окклюзионной поверхностях каркасов несъемных протезов методом фрезерования в воске или металле формируется ложе для телескопических полукоронок с параллельными пазами. Фрезерование проводят в параллелометре, добиваясь строгой параллельности контактных поверхностей и пазов. Для этого используется специальный тугоплавкий неэластичный воск (можно использовать твердый воск из комплекта «Модевакс» Харьковского завода). Вместо рабочего стержня параллелометра укрепляют прямой наконечник бормашины и на малых оборотах производят формирование пришеечного уступа, перпендикулярной ему оральной стенки и вертикальных пазов. Такую
252
фрезерную обработку можно проводить и на уже отлитых из металла каркасах, при этом используют твердосплавные фрезы и боры и высокооборотные скоростные микромоторы или турбины.
После припасовки и фиксации несъемных протезов во рту ответную телескопическую часть моделируют из воска на твердых (из супергипса) рабочих моделях и заменяют на металл.
К телескопическим системам следует отнести и балочную фиксацию съемных зубных протезов (рис. 64, д—ж). Такая фиксация съемных зубных протезов наиболее целесообразна при больших дефектах III класса. На опорные зубы изготавливают коронки, к которым припаивают штанги. Лучше такую конструкцию изготавливать цельнолитой из кобальтохромового сплава. Штанга должна иметь высоту не менее 3 мм и ширину около 2 мм, при этом она должна отстоять от десны не менее 1 мм (толщину основания зубоврачебного зонда). В съемных зубных протезах укрепляют ответную — покрывную часть штанги, представляющую собой изогнутую продольную пластину, плотно прилегающую к придес-невой части штанги и имеющую зазор по вертикали 1 мм.
Для укрепления в пластмассе к покрывной пластинке припаивают проволочные ответвления. Зарубежные фирмы выпускают пластмассовые и металлические заготовки телескопических штанг (Румпеля — Дольдера) с квадратным, элипсоидным и каплевидным сечением. Такие штанги хорошо фиксируют протез при всех жевательных движениях и, кроме того, осуществляют надежную стабилизацию опорных зубов.
Наилучшее применение этих штанг — включенные дефекты в боковых отделах при высокой коронковой части опорных зубов.
Однако такая система фиксации протезов имеет ряд недостатков: во-первых, такая конструкция сложна по своему выполнению, так как вместо одного — съемного зубного протеза — необходимо изготовить два протеза: один поддерживающий и другой поддерживаемый.
Во-вторых, она связана всегда с изготовлением несъемного протеза, показания к которому должны быть весьма ограничены из-за неизбежности травматического препарирования твердых тканей зубов. Поэтому штанговое крепление показано преимущественно при лечении частичной вторичной адентии, осложненной заболеванием парадонта, когда необходимо стабилизировать (иммоби-лизировать) опорные зубы.
Магнитные фиксирующие элементы съемных зубных протезов. Применение магнитов для фиксации съемных зубных протезов известно давно. Все известные магнитные фиксаторы можно разделить на три большие группы: межчелюстные отталкивающие магниты внутрипротезного расположения; одночелюстные притягивающие магнитные имплантаты; внутрикорневые магнитные притягивающие фиксаторы.
Впервые магниты в ортопедической стоматологии были предложены для улучшения фиксации съемных зубных протезов при полном отсутствии зубов и изготовлении послеоперационных пострезекционных замещающих челюстных протезов. В толще базисов съемных зубных протезов под искусственными зубами в области моляров укрепляют П-образные магниты таким образом, чтобы при смыкании челюстей (искусственных зубов) происходил контакт одноименных полюсов магнитов. Сила их отталкивания удерживает съемные зубные протезы от вертикального смещения. Недостатком такой конструкции является исчезновение отталкивающего действия при боковых движениях нижней челюсти и при открывании рта. Некоторое улучшение стабилизации протезов при боковых движениях возможно при использовании массивных намагниченных брусков, однако они значительно утяжеляют протезы (что особенно важно при изготовлении съемных зубных протезов для верхней челюсти) и, кроме того, нерешенной остается проблема сбрасывания протеза при открывании рта. Ма-
253

Рис. 65. Съемные зубные протезы с внутрикорневым магнитным фиксатором.
а — сложный (кнопочный); б — простой (создан в ММСИ); в — внутренняя поверхность протеза
с магнитом в области ~Т' зуба.
гнитные фиксаторы первой группы при ортопедическом лечении частичной вторичной адентии с помощью съемных зубных протезов практически не применяются.
Магнитные фиксаторы второй группы — одночелюстные притягивающие магниты до настоящего времени не получили широкого применения при лечении больных с частичной вторичной адентией из-за травматичности введения магнитных имплантатов. Поднадкостнично или внутрикостно хирургическим способом вводят намагниченный или магнитный имплантат в виде пластины или бруска, а в прилежащий базис съемного зубного протеза заполимеризовывают сильный магнит. Съемные зубные протезы надежно фиксируются притягивающими магнитами при любых жевательных движениях, широком открывании рта, кашле, чиханье. Эти фиксаторы более показаны при изготовлении съемных зубных протезов при полном отсутствии зубов,
Недостатком этого метода следует признать необходимость хирургического вмешательства для имплантации магнитов, а также постоянное сдавление мягких тканей под базисом протеза, что неизбежно влечет за собой стойкое нарушение гемодинамики в слизистой оболочке протезного ложа и, следовательно, развитие в ней патологических процессов воспалительно-деструктивного характера.
254
С целью фиксации съемных зубных протезов при частичной вторичной аден-тии большее распространение особенно в последнее десятилетие получила 3-я группа магнитных фиксаторов с внутрикорневой фиксацией.
В корне сохранившегося зуба укрепляют культовую штифтовую вкладку из намагничивающегося коррозионно-стойкого сплава (железо-никель-алюминиевого, железо-кобальто-хромового, палладий-кобальтового и др.), а в базисе съемного зубного протеза укрепляют ответную магнитную покрывающую часть (рис. 65). Предложено большое число разнообразных магнитных фиксаторов этой группы. По механизму фиксирующего действия их можно подразделить на 2 подгруппы: простые и сложные.
В сложных магнитных фиксаторах для укрепления съемных зубных протезов используется не только сила магнитного притяжения фиксаторов, но и дополнительные механические приспособления в виде рельсовых или кнопочных замков (рис. 65, а), телескопических коронок. Фиксаторы второй подгруппы позволяют достичь очень высокой стабилизации протеза, перераспределяя жевательное движение на пародонт корня оставшегося зуба, причем не только вертикального, но и горизонтального его компонента. Сложные магнитные фиксаторы показаны в случаях использования устойчивых хорошо сохранившихся корней зубов без явлений поражения пародонта и атрофии костной ткани. В противном случае горизонтальная составляющая жевательного давления будет приводить к ускоренной резорбции костной ткани, расшатыванию и выпадению корня. В таких случаях следует применять простые магнитные фиксаторы (рис. 65, б, в).
Простые магнитные внутрикорневые фиксаторы съемных зубных протезов удерживают протез только силой магнитного притяжения фиксаторов (100— 250 г/см2). Они отличаются друг от друга составом магнитного сплава, формой внутрикорневой и покрывающей частей, толщиной, формой, материалом амортизирующей прокладки или ее отсутствием.
Магнитные внутрикорневые фиксаторы показаны для фиксации съемных зубных протезов при вторичной частичной адентии, когда во рту имеются хорошо залеченные корни, особенно при малом числе сохранившихся зубов. Внутрикорневые магнитные фиксаторы первой группы готовят лабораторным путем, отливая индивидуальные штифтовые культовые вкладки из специальных сплавов. Сложные магнитные фиксаторы изготавливают заводским путем.
Дуга (бюгель) съемного зубного протеза является важнейшим элементом опирающихся съемных зубных протезов, главной отличительной особенностью в сравнении с пластиночными (рис. 66). Дуга выполняет стабилизирующую, соединительную и опорную функции. Она соединяет опорно-удерживающие элементы опирающихся съемных зубных протезов, придавая им необходимую жесткость. В съемных зубных протезах для верхней челюсти дуга обычно представляет собой пластину толщиной до 2 мм и шириной 4—6 мм, которая в большинстве случаев располагается поперечно, соединяя межзубные перегородки первых и вторых моляров. В некоторых случаях применяют переднее или заднее расположение дуги (чаще у лиц, которые испытывают затруднения при произношении небных звуков). При лечении опирающимися съемными зубными протезами вторичной частичной адентии I и II классов Кенеди, т. е. с концевыми дистально неограниченными дефектами, для увеличения опорной площади и передачи части жевательного давления на костные образования верхней челюсти (альвеолярные бугры) дуга выполняется в виде металлического базиса различной формы с передним, задним или круговым расположением (см. рис. 66).
На нижней челюсти дуга имеет меньшую ширину и располагается на равном удалении от шеек передних зубов и уздечки языка. Ширина дуги съемного зубного протеза на нижней челюсти меньше, чем на верхней (см. рис. 66).
В некоторых случаях возможно изготовление бездугового опирающегося
255
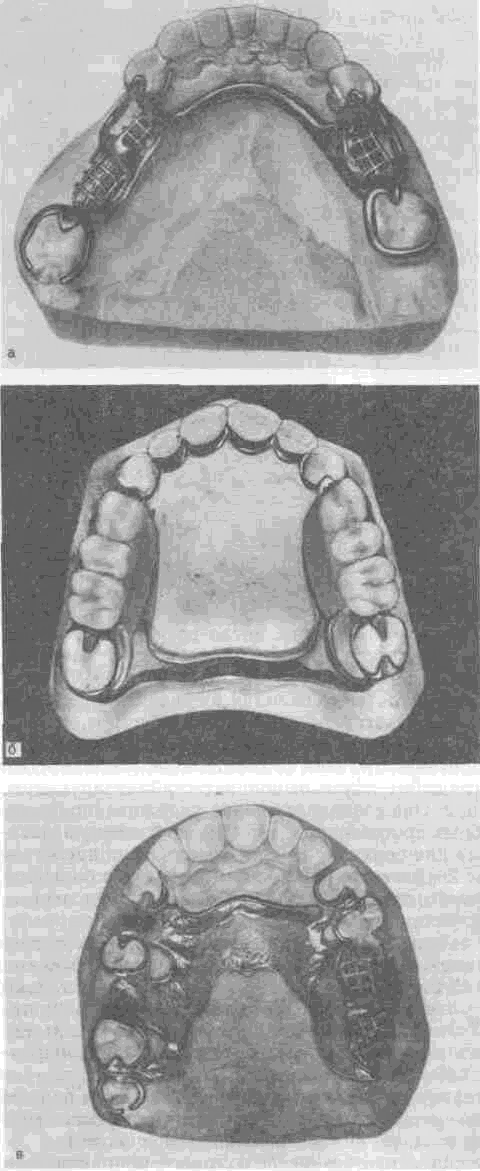
а на нижней челюсти; б — заднее положение на верхней челюсти; в — переднее положение расширенной дуги-пластины на верхней челюсти.
съемного зубного протеза. При наличии экзостозов на язычной поверхности нижней челюсти соединительную и стабилизирующую функции в таких протезах выполняет расширенный язычный многозвеньевой кламмер.
При восстановлении небольших по протяженности односторонних дефектов зубных рядов, особенно включенных, с использованием опирающихся съемных зубных протезов изготавливают протезы по типу съемных мо-стовидных протезов (рис. 67, см. вклейку), в которых имеется седловидная часть — искусственная десна, искусственные зубы, фиксирующие элементы в виде опорно-удср-живающих кламмеров или замков. Дуга в таких протезах отсутствует, так как отсутствует необходимость в стабилизации съемных зубных протезов при жевании.
В клинической практике очень важным является аспект соединения фиксирующих элементов съемных зубных протезов с дугой. Чем длиннее плечо, соединяющее фиксирующий элемент с дугой, тем большая доля жевательного давления передается на костную ткань и слизистую оболочку челюстей и тем меньше нагружается па-родонт опорных зубов. И наоборот, чем короче, жестче соединение фиксирующих элементов с дугой, тем больше нагружается пародонт опорных зубов и меньше —
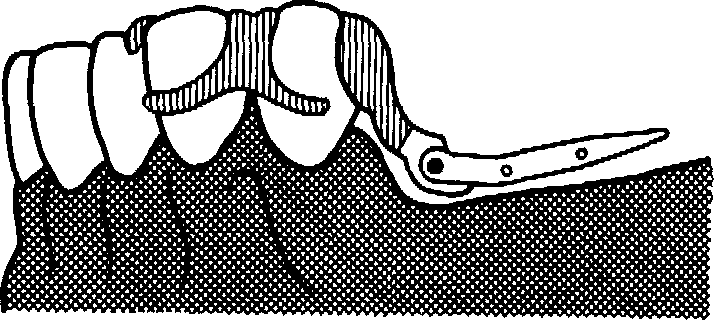

Рис.
68. Шарнир.
Врачебная тактика при лечении больных со вторичной частичной адентией включает ряд последовательных этапов: снятие слепков, получение моделей, определение центральной окклюзии (или центрального соотношения челюстей), параллелометрию, проверку каркаса бюгельного протеза или конструкции пластиночного протеза, припасовку и наложение съемного зубного протеза.
Снятие слепков при изготовлении съемных зубных протезов проводится по общепринятой методике. Необходимо тщательно подобрать слепочный материал и размер слепочной ложки. На выбор слепочного материала влияет состояние слизистой оболочки протезного ложа (подробнее смотри в разделе протезирования беззубых челюстей). Неправильно подобранный размер слепочной ложки или неадекватность слепочной массы могут приводить к ряду типичных ошибок, в частности к растягиванию слизистой оболочки преддверия рта и, как следствие, укороченным вестибулярным границам базисов съемных зубных протезов, что снижает функциональные качества съемных зубных протезов, ухудшает фиксацию. Использование густой слепочной массы приводит к чрезмерной компрессии слизистой оболочки протезного ложа и при низком пороге болевой или тактильной чувствительности атрофичной, тонкой или сухой слизистой оболочке без выраженного подслизистого слоя — к болям под базисом протеза или дугой, поперечному балансу протеза (при выраженном торусе).
10 Руков. по ортоп. стом. 257








Большое значение имеет качество рабочей модели, которое врач должен постоянно контролировать на всех клинических этапах: при определении центральной окклюзии, проверке конструкции съемного зубного протеза. При выявлении дефектов рабочей модели следует приостановить работу и переснять слепок. Для профилактики подобного осложнения рекомендуем изготавливать рабочие модели из супергипса или упрочнять поверхность протезного ложа и опорных зубов металлизацией модели или пропиткой спецлаками.
Определение центральной окклюзии или центрального соотношения челюстей — этап очень ответственный, который должен выполняться очень скрупулезно.
Параллелометрия. Параллелометрия — метод определения наибольшей выпуклости зубов на моделях челюстей, выявления параллельности поверхностей зубов или деталей зубных протезов.
10* 2.W
При выборе конструкции опорно-удерживающих кламмеров необходимо нанести на опорные зубы общую экваторную линию, т. е. линию наибольшей выпуклости коронки каждого зуба при выбранном наклоне модели. Такую линию называют еще линией обзора или направляющей линией. Общая экваторная линия делит поверхность коронки зуба на две зоны: опорную — между экватор-ной линией и окклюзионной поверхностью, и ретенционную — между экватор-ной линией и шейкой зуба. Упругие ретенционные удерживающие части кламмеров должны располагаться в ретенционной зоне, и наоборот, опорные жесткие элементы кламмеров могут располагаться только в опорной зоне.
Величина опорной и ретенционной зон на зубе зависит от положения эква-торной линии, что в свою очередь зависит от наклона модели при проведении параллелометрии. Существуют два основных способа выбора угла наклона моделей при параллелометрии: 1) по среднему углу наклона продольных осей опорных зубов и 2) «логический метод».
Главной задачей первого метода является такое расположение опорно-удерживающих кламмеров, при котором жевательная нагрузка на протез передается по возможности по продольной оси опорных зубов, то есть стремятся максимально снизить горизонтальный компонент жевательного давления. Такой метод применим при небольшом числе опорных зубов. Методика выбора наклона модели по этому способу не сложна, но требует тщательности в работе и определенной последовательности. Анализируемая рабочая модель из супергипса должна отвечать всем клиническим требованиям, а боковые и задняя стенки цоколя модели должны быть перпендикулярны основанию и оформлены взаимно перпендикулярно: задняя стенка цоколя — во фронтальной плоскости, боковые — в сагиттальной. Нанесение обзорной линии и анализ моделей проводят в параллелометре. Наиболее удобен параллелометр с подвижным шарнирным укреплением стержня, называемый координатно-определяющим. Следует отметить, что методика параллелометрии одинакова независимо от конструктивных особенностей аппарата.
Вначале укрепляют гипсовую модель на столике параллелометра, освобождают зажимной винт для свободного наклона модели, в штативе укрепляют стержень-анализатор. К исследуемому зубу подводят стержень-анализатор (или наоборот, подводят исследуемый зуб под стержень-анализатор — в парал-лелометрах с неподвижным стержнем) и, наклоняя модель, добиваются совпадения продольной оси зуба во фронтальной плоскости с осью штифта анализатора; столик закрепляют в этом положении и переносят определенное направление оси опорного зуба на задний цоколь модели челюсти. Аналогично переносят направления осей всех опорных зубов во фронтальной плоскости. Затем геометрически определяют средний угол наклона оси опорных зубов во фронтальной плоскости, обводят мягким цветным карандашом или фломастером, так как в данном направлении будет ориентирована гипсовая модель во фронтальной плоскости при нанесении общей экваторной линии. Таким же образом определяют наклон продольной оси каждого опорного зуба в сагиттальной плоскости и переносят на боковую поверхность цоколя, также определяют средний угол наклона в сагиттальной плоскости и отмечают фломастером. Для ориентации модели по среднему углу наклона продольных осей опорных зубов модель сначала наклоняют во фронтальной плоскости до совпадения штифта-анализатора с определенной средней линией наклона во фронтальной плоскости на заднем цоколе модели, а потом наклоняют модель в сагиттальной плоскости до совпадения стержня со средней сагиттальной линией. Закрепляют положение столика зажимным винтом и проводят проверку совпадения наклона модели с «фронтальной» и «сагиттальной» линиями. Если модель установлена в точном соответствии с выявленными ориентирами, штифт-анализатор заменяют стержнем с графитовым отметчиком и проводят собственно параллелометрию — вычерчивают общую эква-
260-
торную линию на опорных зубах. Для этого грифель подводят к каждому опорному зубу так, чтобы кончик грифеля находился на уровне десневого края, вычерчивая общую экваторную линию на вестибулярной, а затем оральной поверхностях. Модель снимают со столика и мягким карандашом или фломастером обводят полученную линию обзора и приступают к планированию конструкции кламмеров, нанесению рисунка каркаса протеза.
Недостатком этого способа выбора наклона модели является недостаточная степень ретенции кламмеров, недоучет эстетического фактора при расположении кламмеров. Поэтому в последнее время повсеместно используется второй — «логический метод» выбора наклона модели при параллелометрии с учетом оптимальной степени ретенции кламмеров и эстетики. Если опорно-удерживаю-щие кламмеры необходимо расположить на группе видимых при улыбке зубов, то из соображений эстетики целесообразно максимально приблизить линию обзора к шейкам опорных зубов. Для этого применяют задний наклон модели, то есть модель наклоняют назад. Боковой наклон модели выбирают для равномерного распределения степени ретенции на опорных зубах обеих половин челюсти.
Так, например, если при горизонтальном положении модели окажется, что на левых боковых зубах линия обзора располагается с щечной поверхности по шейкам зубов (из-за язычного наклона зубов), то целесообразно наклонить модель влево, чтобы «поднять» обзорную линию. Степень бокового наклона модели определяется по достаточности ретенционной зоны на правых боковых зубах.
Такой способ выбора наклона зубов особенно показан при изготовлении шинирующих бюгельных протезов. С помощью параллелометра можно не только нанести на модель общую экваторную линию, но и определить предельную границу погружения удерживающего окончания кламмера. Для этого используют специальные грибовидные измерители поднутрений (стержни ретенции) трех калибров: № 1—0,25 мм, № 2—0,5 мм, № 3—0,75 мм. При расположении кламмера пользуются правилом, «чем длиннее плечо кламмера, тем большая возможна предельная глубина ретенции». Грибовидный стержень укрепляют в штативе параллелометра вместо стержня с грифелем, подводят к опорному зубу так, чтобы «ножкой» он касался экваторной линии, тогда «шляпка» измерителя, касаясь зуба, укажет место измеряемой глубины ретенции. Измеритель в точке касания оставляет на гипсовом зубе насечку, которую затем обводят цветным карандашом или фломастером.
При проверке каркаса опирающегося съемного зубного протеза проводят ревизию качества рабочей модели, определяют наличие или отсутствие баланса протеза на модели (переднезаднего, бокового), плотность прилегания фиксирующих элементов бюгеля, седловидной части. При проверке баланса каркаса бюгельного протеза на модели следует пальцами нажимать на окклюзионные накладки и другие опорные элементы протеза, но не седловидную часть, так как она моделируется с зазором для слоя пластмассового базиса. Между слизистой оболочкой протезного ложа и бюгелем должна сохраняться щель до 1 мм, в области седел каркасов опирающихся съемных зубных протезов зазор должен составлять не менее 1,5—2 мм, опорно-удерживающие кламмеры должны плотно прилегать к поверхности опорных зубов на всем протяжении. Только при выполнении этих требований на модели приступают к проверке конструкции во рту больного. Если на модели каркас протеза соответствует всем требованиям, а проверка его во рту выявляет какие-либо недостатки (баланс протеза, неплотное прилегание кламмеров, плотное прилегание дуги (бюгеля) к слизистой оболочке), повторно анализируют каркас на модели, уточняют целостность гипса на опорных зубах. При незначительных погрешностях проводят клиническую припасовку с помощью копировальной бумаги, сошлифовывая небольшие
261
участки каркаса или подгибая его крампонными щипцами. Нельзя допускать чрезмерного истончения каркаса при сошлифовке, так как это в дальнейшем приведет к поломке. Особое внимание уделяют контролю окклюзионных взаимоотношений опорных элементов каркасов съемных зубных протезов во всех фазах всех видов окклюзии. Устраняют супраконтакты сошлифовыванием каркаса или антагонистов (в пределах эмали), а при невозможности — протез подлежит переделке. При проверке восковой конструкции съемных зубных протезов с зубами оценивают правильность постановки зубов относительно сохранившихся во рту зубов, зубов антагонистов, гребня альвеолярного отростка, глубину перекрытия, плотность контакта при движении нижней челюсти. Вместе с пациентом проверяют эстетичность протеза: цвет, форму, размер, постановку искусственных зубов, внося При необходимости соответствующие коррективы. На этом этапе проверяют правильность изоляции торуса и экзостозов, выбирают цвет базисной пластмассы.
При припасовке готового протеза во рту пациента вначале визуально контролируют качество полимеризации базисной пластмассы. Проверяют также качество полировки пластмассы и тщательность очистки внутренней поверхности базиса. Наличие пор, раковин, мраморности, трещин и других дефектов является показателем к повторному изготовлению протезов. Съемный зубной протез припасовывают с помощью копировальной бумаги. Точки преждевременного контакта пластмассы съемного зубного протеза сошлифовывают. Большое внимание уделяют тщательности окклюзионной припасовки съемного зубного протеза. Однако следует иметь в виду, что у больных, впервые пользующихся съемными зубными протезами пластиночного типа, окончательную окклюзион-ную коррекцию следует проводить на следующий день после наложения протеза из-за неизбежного оседания съемного зубного протеза в слизистую оболочку.
После наложения съемного зубного протеза в большинстве случаев требуются последующие коррекции. Это связано с различной степенью податливости слизистой оболочки протезного ложа и невозможностью полностью учесть этот фактор при конструировании съемных зубных протезов. Каждый врач должен умело проводить эти дополнительные этапы. Вначале тщательно анализируют жалобы больных, вычленяя жалобы фонетического, эстетического и «функционального» характера (плохая фиксация при откусывании или пережевывании), боль (при разговоре, еде) и др. Особое внимание обращают на болевой синдром, определяя характер боли, ее локализацию, степень. Вначале осматривают протезы во рту (не вынимая их). Обращают внимание на характер окклюзионных взаимоотношений, степень фиксации и стабилизации протезов. Выявленные недостатки — устраняют коррекцией окклюзионных контактов, активацией удерживающих элементов. Затем тщательно осматривают протезное ложе. Выявленные участки гиперемии слизистой оболочки, эрозии или язвы, очерчивают химическим карандашом и переносят на базис протеза, которые сошлифовывают. В настоящее время отечественная промышленность освоила выпуск специальной индикаторной пасты. Паста накладывается на зону поврежденной слизистой оболочки, покрывается протезом и оставляет на базисе точный видимый след, указывая на зону необходимой коррекции или укорочения базиса.
При наличии резкого контраста между обилием жалоб больного и отсутствием видимых патологических изменений слизистой оболочки выясняют, пользовался ли больной ранее подобными конструкциями зубных протезов, проводят подробную беседу с больным о сложности и индивидуальности процесса адаптации к съемным зубным протезам, разъясняют правила ухода и пользования ими.
Съемные зубные протезы должны содержаться в идеальной чистоте без следов отложения налета, остатков пищи, подвергаясь чистке или ополаскиванию после каждого приема пищи. В беседе с больными следует особо отметить
262 -
недопустимость кипячения протезов и целесообразность их хранения в водной среде, используя для этого специальный сосуд «Дента» с антисептическим эликсиром, выпускаемый отечественной промышленностью и свободно продающийся через аптечную сеть.
Относительно необходимости снятия съемных зубных протезов на период ночного сна среди специалистов нет единогласия. С одной стороны, извлечение съемных зубных протезов на ночь в случаях наличия во рту одиночно сохранившихся зубов с пораженным опорным аппаратом может приводить к их травме и последующей быстрой потере. С другой стороны, постоянное сдавление базисом протеза сосудов подслизистого слоя может приводить к ухудшению трофики тканей, усилению атрофических процессов. Поэтому в каждом конкретном случае врачу необходимо выбирать наиболее оптимальный вариант для больного.
При лечении больных со вторичной частичной адентией с помощью съемных зубных протезов могут возникнуть осложнения из-за допущенных врачебных ошибок и технических погрешностей при изготовлении протезов, или вследствие побочного действия материала съемных зубных протезов. В этих случаях больные могут предъявлять следующие типичные жалобы: на неудовлетворительность фиксации съемных зубных протезов; нарушение дикции; боль или жжение под протезом; поломки деталей протезов; косметические дефекты.
Неудовлетворительная фиксация (стабилизация) съемного зубного протеза может быть следствием ряда причин: атипичная форма опорных зубов, неправильное расположение удерживающей части кламмера относительно линии обзора; «отвисание» съемного пластиночного протеза верхней челюсти с фарфоровыми жевательными зубами, сагиттальное расположение кламмерной линии;
точечная фиксация; баланс протеза верхней челюсти из-за резко выраженного торуса и отсутствия изоляции в протезе; получение компрессионного слепка при атрофичной слизистой оболочке; неправильная постановка искусственных зубов; неудовлетворительно выверенные окклюзионные контакты искусственных зубов во все фазы всех видов окклюзии. Опорные зубы при кламмерной фиксации съемных зубных протезов должны иметь хорошо выраженный экватор и достаточную высоту коронки, в противном случае необходимо предварительно изготовить на опорные зубы искусственные коронки, предпочтительно без пластмассовой облицовки, так как последняя со временем стирается и ретенция ухудшается. Покрывать коронками опорные зубы с атипичной формой необходимо в случаях, если они имеют форму треугольника или обратного конуса, восстановлены с вестибулярной стороны пломбами или поражены клиновидным дефектом.
Неудовлетворительная фиксация съемного пластиночного протеза может быть связана с неправильным положением ретенционной части опорно-удерживаю-щего кламмера относительно экваторной линии, то есть находится выше нее между экватором и жевательной поверхностью, либо заходить под линию на глубину менее 0,25 мм. Для устранения этого осложнения необходимо тщательно определять линию обзора и наносить ее на гипсовые зубы, а также пользоваться калибрами для определения глубины ретенции. Для предупреждения отвисания съемных зубных протезов с неблагоприятными условиями фиксации (точечная или сагиттальная односторонняя) необходимо использовать легкие пластмассовые жевательные зубы вместо фарфоровых, по возможности использовать телескопическую систему фиксации — штангу Румпеля — Дольдера, кнопочные фиксаторы, внутрикорневые магниты, функциональное оформление границ базиса. Не следует удалять одиночно сохранившиеся зубы на верхней челюсти, особенно при 2-м и 4-м типах слизистой оболочки по Суппли, предпочтительно их депульпировать, укоротить до уровня десневого края и использовать внутрикорневой фиксатор: кнопочный — при устойчивом корне без атро-
263
фии пародонта или магнитный при подвижном корне с явлениями поражения пародонта. Такая дополнительная фиксация в комплексе с функциональным оформлением границ базиса протеза будет способствовать улучшению его стабилизации, предотвращать сбрасывание при кашле, чиханье и пр.
Нередкой причиной жалоб больных на неудовлетворительную фиксацию съемных зубных протезов является баланс протеза на верхней челюсти при отсутствии изоляции выраженного небного торуса. Для предупреждения этого осложнения необходимо на этапе проверки восковой композиции съемного пластиночного протеза проводить пальпацию неба с целью выявления торуса, очерчивать его на модели и указывать в наряде зубному технику степень его изоляции (число слоев лейкопластыря или фольги). При обнаружении подобного баланса в клинике следует попытаться изолировать торус путем сошлифо-вывания внутренней поверхности базиса. Если толщина базиса не позволяет это сделать, необходимо нарастить базис с наружной поверхности самотвердеющей пластмассой типа протакрил или редонт, и после затвердевания и полировки провести сошлифовывание внутренней части базиса на необходимую величину изоляции. Если плохая фиксация протеза обусловлена неправильной постановкой искусственных зубов — смещением в вестибулярную сторону относительно вершины (середины) гребня альвеолярного отростка, необходимо искусственные зубы спилить с базиса, переопределить центральную окклюзию и повторно поставить искусственные зубы с учетом вышеприведенного требования. Такая погрешность является следствием ошибки зубного техника, своевременно не проконтролированной врачом на этапе проверки восковой композиции, и, как правило, встречается при изготовлении съемных зубных протезов сразу «на готово» без проверки постановки зубов во рту.
Неудовлетворительная фиксация протеза возможна и при невыверенных окклюзионных взаимоотношениях в различные фазы всех видов окклюзии, особенно при применении фарфоровых зубов. Поэтому при припасовке съемного зубного протеза необходимо тщательно проводить окклюзионную припасовку искусственных и естественных зубов при всех движениях нижней челюсти. Для профилактики подобных осложнений целесообразно проводить постановку в артикуляторе.
Одним из осложнений при лечении больных со вторичной частичной аден-тией съемными зубными протезами является поломка протезов: перелом базиса, откол фарфоровых зубов, перелом кламмера или дуги в опирающемся протезе. Перелом базиса съемного зубного протеза чаще всего происходит в результате его чрезмерного истончения или укорочения, а также из-за неправильной постановки зубов — кнаружи от середины альвеолярного гребня. В случаях глубокого резцового перекрытия для профилактики переломов базиса пластиночного протеза, особенно при дефектах IV класса (по Кенеди), применяют металлический базис. Отсоединение зубов от базиса является следствием технической ошибки — плохого обезжиривания искусственных зубов при паковке. Отлом ретен-ционной части опорно-удерживающего кламмера возможен из-за чрезмерной глубины ретенции — в результате ошибок при параллелометрии или ее перемещения (опускания к шейке зуба) врачом из косметических соображений. Чтобы предупредить необходимость подгибания кламмеров, рекомендуем определять линию улыбки, наносить ее на рабочей модели и учитывать при проведении параллелометрии и выборе конструкции протеза. Такие ошибки встречаются реже, если параллелометрию проводит лечащий врач, либо перед моделировкой каркаса после проведенной самостоятельно техником параллелометрии выбранная конструкция согласовывается с врачом. При использовании литых опорно-удерживающих кламмеров 1-го и 2-го типа из кобальте-хромового сплава максимальная глубина ретенции может составлять 0,5 мм, т. е. при параллелометрии можно использовать калибры № 1 и 2. Кроме того, опорно-удерживающие
264 -
кламмеры из КХС должны моделироваться с учетом следующего правила: удерживающая (ретенционная) часть плеча кламмера должна, как минимум, быть вдвое короче опорной части. В противном случае возможны либо поломки клам-меров, либо неудовлетворительная фиксация протеза. Применение лабильных кламмеров — 2-го и 3-го типов кламмеров Роуча различных модификаций — позволяет увеличить глубину ретенции более 0,5 мм. Починку при отломе опор-но-удерживающего кламмера можно провести несколькими способами: изготовить гнутый удерживающий кламмер вместо отломившейся ретенционной части и вварить в базис; смоделировать новый опорно-удерживающий кламмер, с учетом вышеприведенного правила, и припаять к каркасу. Нередко при этом сгорает седловидная часть: базис с искусственными зубами.
Зарубежные фирмы, например «Бего» и «Диамонд» (ФРГ), выпускают специальные пасты, которые наносят толстым слоем на базис седла и край спаиваемого каркаса. При нагреве паста резко увеличивается в объеме, сильно поглощает тепло и предохраняет пластмассу от деформации и сгорания. Возможна также сварка с использованием лазера (например, «Квант-15»), которая исключает повреждение седловидной части. В некоторых случаях наблюдается перелом дуги, особенно на нижней челюсти, что часто связано с дефектами литья — порами, раковинами. Возможны поломки дуг или ответвлений у больных с бруксизмом или мужчин с мощным жевательным аппаратом, которым изготовлены опирающиеся съемные зубные протезы при I классе с медиально удаленным от седла расположением окклюзионных накладок, соединенных с дугой ответвлением. Такое расположение окклюзионных накладок (например, в медиальной ямке _4_)_4 при отсутствии моляров) преследует цель снять вредную для пародонта 515 вывихивающую нагрузку при погружении седловидной части в слизистую оболочку при жевании. Перелом в этих случаях происходит в участке соединения ответвления и дуги. Починка невозможна — необходимо изготовить новый протез. Для профилактики перелома ответвление следует моделировать на удлиненном амортизационном плече, идущем вдоль дуги протеза на некотором протяжении.
Для предупреждения раскола фарфоровых зубов необходимо строже выбирать показания к их применению, особенно при использовании крампонных зубов. Отсутствие достаточного окклюзионного и вестибулоорального пространства является противопоказанием к их применению. В этих случаях необходимо использовать пластмассовые зубы. Нередко встречается откол фарфорового клыка в протезе верхней челюсти. Причиной, как правило, является создание клыкового контакта при боковой экскурсии нижней челюсти из эстетических соображений: с целью имитации имеющегося характера окклюзии на противоположной «здоровой» стороне. Если из эстетических соображений крайне необходимо использовать в протезе «удлиненный» клык, аналогичный симметричному естественному, следует отдать предпочтение пластмассовому зубу. Соблюдение правил механической (прерывистой с охлаждением) обработки фарфора и тщательное выверение контактов зубов во все фазы всех видов окклюзии является важнейшей предпосылкой профилактики раскола фарфоровых зубов.
Жалобы больных на дефекты дикции в процессе адаптации к съемным зубным протезам неизбежны и зависят от размеров и границ базиса съемного пластиночного протеза, расположения и толщины дуги опирающегося протеза, размера, постановки искусственных зубов, рельефа внутренней поверхности базиса протеза верхней челюсти. В каждом конкретном случае следует подробно выяснять претензии больных к дикции, чтобы учитывать их при моделировке базиса и постановке зубов. При произношении некоторых звуков в различных европейских языках нарушение дикции может вызывать поперечное (в средней части неба) расположение дуги опирающегося протеза, что особенно важно для переводчиков. В таких случаях желательно проводить предварительный фонетиче-
265
ский контроль дикции с восковой конструкцией базиса или дуги. Отсутствие плотного контакта верхних передних зубов с нижними, наклон зубов, наличие диастемы, трем также оказывает значительное влияние на дикцию. Во время лечения больных с повышенными требованиями к фонетике необходимо внимательно контролировать произношение губных, зубных и небных фонем. В некоторых случаях требования к дикции, эстетике или стабилизации протеза при жевании приходят между собой в непреодолимое противоречие, например при постановке зубов строго по середине гребня значительно уменьшается «место для языка», уменьшается зубная дуга, может западать губа и др. В этих случаях следует либо готовить дополнительные протезы специального назначения: для еды, пения, игры на духовых инструментах и пр., либо идти на компромисс. Косметические дефекты, выявляемые больными, часто связаны с несовпадением цвета, размера или формы зубов, неестественным цветом искусственной десны, а также с неэстетической постановкой искусственных зубов или расположением кламмеров.
При изготовлении опирающегося протеза из КХС с опорными коронками из сплава золота для достижения эстетического эффекта и предотвращения возможности явлений гальванизма используют гальваническое покрытие сплава КХС слоем золота (например, в отечественном аппарате «Гальванодент»). Подбору цвета искусственной десны в практической стоматологии уделяется мало внимания, хотя современные базисные пластмассы выпускаются разных оттенков и интенсивностей, а в пластмассе «Бакрил» возможна различная окраска базиса самим техником с помощью прилагаемого к пластмассе красителя. О возникающем эффекте черноты при изготовлении базиса из бесцветной пластмассы написано ранее в разделе базисов съемных зубных протезов. При восстановлении зубного ряда верхней челюсти во фронтальном участке следует из эстетических соображений чаще использовать протезы с зубами на «приточке», особенно при прогнатии, короткой губе, грибовидной форме альвеолярного отростка. Для исключения ошибок при выборе цвета искусственных зубов следует придерживаться определенных правил: проверять соответствие цвета естественных зубов эталону расцветки на дневном свете, при неярком рассеянном освещении, эталон должен быть увлажнен. При восстановлении фронтального участка зубного ряда ориентиром может в некоторой мере служить фотография больного с естественными зубами. В то же время необходимо учитывать, что клиническая ситуация не всегда позволяет точно воссоздавать прежнюю форму зубного ряда и его размеры, о чем необходимо заранее информировать больного.
Наиболее сложными для коррекции являются случаи, когда больные представляют жалобы на боль и жжение под базисом протеза. Это может быть следствием ряда причин, которые врач должен последовательно выявить, с тем чтобы провести дифференциальную диагностику, выяснить причину и выбрать тактику дальнейших мероприятий или уменьшить вредное воздействие имеющегося протеза. Причины возможной боли и жжения под протезом следующие (в порядке убывания вероятности и частоты): травма слизистой оболочки вследствие несоответствия микрорельефа внутренней поверхности протеза рельефу слизистой оболочки протезного ложа, компрессии слизистой оболочки при неправильном получении слепка (неправильно выбран слепочный материал, неправильно выбран метод получения слепка в зависимости от типа слизистой оболочки рта), неправильной постановки искусственных зубов и возникающей из-за этого локальной перегрузки слизистой оболочки протезного ложа, отсутствия изоляции торуса, экзостозов и других участков слизистой оболочки без под-слизистого слоя. Дифференциально-диагностическим признаком таких осложнений является наличие локальных воспалительных изменений слизистой оболочки протезного ложа, которые определяются визуально по гиперемии, эрози-
266
рованию или изъязвлению, а также путем смазывания слизистой оболочки раствором Шиллера — Писарева. Коррекция протезов при первой и четвертой причинах часто позволяют устранить осложнения, в других случаях необходима переделка с учетом выявленных недостатков.
Токсическое воздействие пластмассового базиса съемного зубного протеза на слизистую Оболочку возможно из-за некачественной полимеризации пластмассы и, как следствие, чрезмерное наличие свободного мономера, оказывающего токсическое действие. Для устранения повышенного содержания мономера предложены различные способы для деполимеризации — повторная термообработка в кювете,— ультрафиолетовое, ультразвуковое облучение. При обследовании больного в этом случае также наблюдается гиперемия слизистой оболочки протезного ложа, но она носит не локализованный, а разлитой, диффузный характер.
Все чаще встречается повышенная чувствительность больных к акриловым пластмассам, из которых готовят базисы съемных зубных протезов, и к красителям. Такое осложнение не следует считать врачебной или технической погрешностью или ошибкой, так как оно связано с побочным действием съемных зубных протезов, особенно пластиночного типа. Поэтому показания к изготовлению опирающихся зубных протезов, по мере развития прецизионного литья, внедрения амортизаторов жевательного давления и шарниров должны максимально расширяться. К побочному действию пластмассовых пластиночных протезов относится «парниковый эффект», связанный с нарушением терморегуляции слизистой оболочки неба, закрытой пластмассой, плохо проводящей тепло. Нередко изготовление металлического базиса устраняет эти осложнения. Для диагностики возможной аллергической реакции на краситель или акриловую группу базисной пластмассы проводят лечебно-диагностическую пробу с серебрением базиса, пробу с экспозицией, лейкопеническую пробу и специально аллергологи-ческие тесты (последние проводит только специалист-аллерголог).
Жжение под протезом может наблюдаться у больных с общесоматической патологией, снижающей резервные силы слизистой оболочки рта, в том числе зоны протезного ложа,— при сахарном диабете, алкоголизме, СПИДе, после лучевой терапии и пр. В этих случаях следует изготавливать бюгельные протезы, а при невозможности — из-за малого числа сохранившихся зубов — пластиночные протезы с опорно-удерживающими кламмерами и базисами с мягкой прокладкой.
Нередкой причиной жжения может быть неудовлетворительный гигиенический уход за протезами и, как следствие, скопление микрофлоры на внутренней поверхности базиса протеза с токсическим воздействием на подлежащую слизистую оболочку. Для профилактики подобного осложнения необходимо в день наложения готового протеза проводить с каждым больным специальную беседу о правилах пользования и ухода за съемными зубными протезами.
ВТОРИЧНЫЕ ДЕФОРМАЦИИ ЗУБНЫХ РЯДОВ И НАРУШЕНИЕ ОККЛЮЗИОННЫХ СООТНОШЕНИЙ
Клинические наблюдения показывают, что при множественном кариозном поражении окклюзионной поверхности зубов, неравномерной и локализованной стертости зубов, разрушении пломбировочных материалов и особенно при нарушении целости зубного ряда наблюдаются деформации разного характера, проявляющиеся в смещении зубов в различных направлениях и нарушении конфигурации окклюзионных кривых.
До недавнего времени считали, что эти нарушения наблюдаются лишь при частичной потере зубов. В последние годы благодаря работам В, Ю. Миликевича
267
Рис.
70.
Нарушение окклюзионных соотношений
при поражении окклюзионных поверхностей
зубов.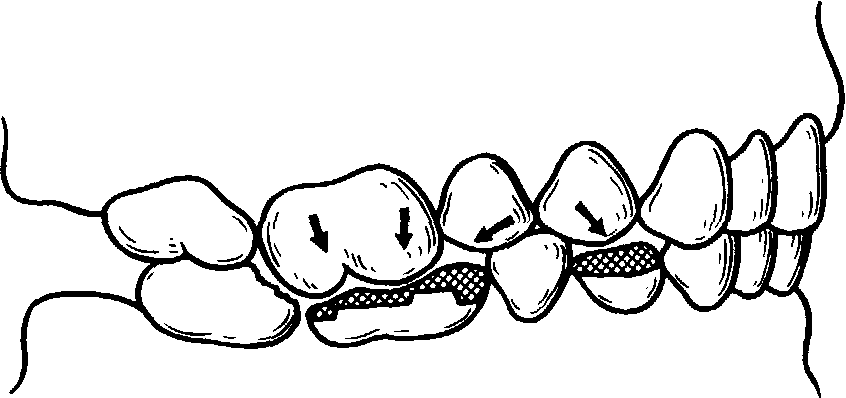
(1985) установлено, что вторичные деформации зубных рядов могут возникать при наличии всех зубов вследствие различных патологических процессов в твердых тканях зубов.
Разрушение окклюзионной поверхности коронок жевательных зубов или их контактных поверхностей даже после пломбирования обусловливает развитие макроморфологических изменений в структуре зубных рядов: нарушаются параметры сегментов в области жевательных зубов, возникает деформация окклюзионной поверхности, исчезают характерные площадки смыкания на окклюзионных поверхностях антагонирующих зубов. Это так называемые первые симптомы функциональной дезорганизации (рис. 70). Увеличение индекса разрушения окклюзионной поверхности жевательных зубов сопряжено с повышением напряжения растяжения стенок зуба. Эти напряжения, возникающие под действием жевательных нагрузок, «ответственны» за разрушение зубов.
Следует добавить, что под влиянием сил жевательного давления происходит разрушение или истирание пломбировочного материала. Объяснить смещение зубов можно изменением характера восприятия сил жевательного давления окклюзионными поверхностями зубов и тканями пародонта. Так, при кариозном поражении первого нижнего моляра с образованием дефекта I класса (по Блеку) небный бугор верхнего моляра не воспринимает давление и вся нагрузка приходится на щечные бугорки. Такой контакт приводит к тому, что окклюзион-ные и опосредованные нагрузки создают неосевые нагрузки на пародонт. Под влиянием этих сил верхний зуб смещается в сторону щеки, нижний — в сторону языка. Одновременно небный бугорок верхнего зуба опускается вниз. Аналогичное смещение произойдет при истирании пломбы в нижнем моляре и при стирании небных бугорков верхнего моляра.
В начальной стадии истирания окклюзионной поверхности у части зубов происходит концентрация окклюзионного давления на других, нестертых зубах. При недостаточных компенсаторных возможностях пародонта зубов, сдерживающих окклюзию, это может привести к постоянному смещению их в горизонтальной плоскости или вызвать увеличение подвижности из-за нарушения кровообращения. Неконтактирующий зуб смещается по вертикали. Такое смещение происходит из-за того, что зуб получает меньшую нагрузку и в костной ткани пародонта процессы построения начинают преобладать над резорбцией.
Полное разрушение коронковой части зуба, когда в зубном ряду остается лишь его корень, приводит к выключению из функции и смещению зубов-антагонистов. Ко все возрастающему смещению последних впоследствии присоединяются изменения в зубном ряду, в котором находится корень разрушенного зуба. Причиной этого является исчезновение контактных пунктов, что обусловливает значительные отклонения сил жевательного давления от осевой нагрузки, действия этих сил в основном в сторону корня разрушенного зуба и постепенный наклон соседних зубов. Удаление корня еще более усугубляет этот процесс.
После частичной потери зуба происходят изменения функции жевания различной степени выраженности. Наряду с фиксированными функциональными центрами разжевывания и откусывания возникают нефункционирующие
268
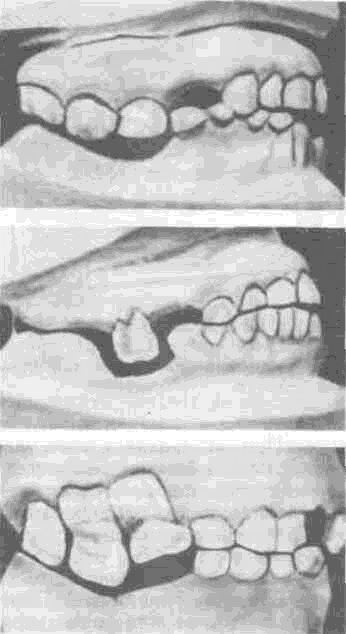
одни из них (имеющие антагонистов) более длительно находятся под нагрузкой, другие фактически выключены из функции жевания. Изменение функциональной нагрузки на пародонт и костную ткань челюстей приводит к нарушению процесса обновления и построения костной ткани.
Явления перестройки зубных рядов изучались и описывались многими исследователями и на разных этапах носили то или иное название: «феномен Годона», «зубоальвеолярное удлинение», «феномен Попова — Годона», «вторичное перемещение зубов», «супраокклюзионное смещение зубов», «вертикальное смещение зубов», «деформация зубных рядов».
Феномен Попова — Годона — смещение зубов в различных направлениях после образования дефекта в зубной дуге, приводящее к деформации окклюзионной кривой, является осложнением, развивающимся после удаления части зубов, которое может возникнуть в любом возрасте (рис. 71),
Рис.
71.
Клинические разновидности деформаций
зубных дуг при утрате антагонистов.
При дефекте в зубном ряду, вызванном потерей основного и побочного антагониста, чаще всего возникает изменение положения зуба в вертикальном направлении. Зуб, лишенный антагонистов, как бы перемещается в дефект зубного ряда; расстояние между его окклюзионной поверхностью и беззубым участком альвеолярного отростка противоположной челюсти постепенно уменьшается вплоть до возникновения контакта со слизистой оболочкой. В случаях удаления нескольких зубов могут смещаться два, три и большее количество зубов.
Деформация зубных рядов после удаления зубов у лиц среднего и старшего возраста развивается постепенно, а у подростков — более быстрыми темпами. Подобная деформация не беспокоит пациента и диагностируется врачом при осмотре зубных рядов. При выраженном смещении в более поздних стадиях развития этого вида деформации лишенные антагонистов зубы могут смещаться, как уже отмечалось, вплоть до контакта со слизистой оболочкой противоположной челюсти. Вследствие хронической микротравмы происходит компрессионная перестройка слизистой оболочки, клинически проявляющаяся в изменении конфигурации рельефа беззубого участка альвеолярного отростка; хроническая травма может привести к малигнизации слизистой оболочки. Симптомом выра-
269
_____ „ устранения феномена Попова—Гордона. Рис. 72. Изменение взаимоотношений ^ исследовании зубных рядов четко
ЙГк^ог^ч^^^^^^^ определяется деформация окклюзионной ней челюсти, кривой различной степени выраженности:
зубы верхней челюсти смещаются ниже кривой, а зубы нижней — могут находиться
выше. При исследовании альвеолярного отростка и пародонта смещенных зубов может быть выявлена различная клиническая картина перестройки: в одних случаях зубодесневая бороздка не изменена, отсутствует видимая атрофия костной ткани, в других наблюдаются видимая атрофия, периодонтальные карманы и патологическая подвижность зубов. Альвеолярный отросток иногда увеличен в объеме.
При изучении зубочелюстных деформаций и клинических проявлений феномена Попова — Годона В. А. Пономаревой (1951) выделены две основные формы патологии. Первая форма характеризуется тем, что одновременно со смещением зуба отмечается видимое увеличение альвеолярного отростка без резорбции костной ткани, обнажения корня зуба и образования периодонтального кармана. Соотношение экстра- и интраальвеолярной части зубов остается неизменным (см. рис. 71).
При второй форме смещение зуба сопровождается явлениями атрофии тканей пародонта и обнажением цемента корня. В этой группе деформаций выделены две подгруппы. Первая характеризуется видимым увеличением альвеолярного отростка при незначительной (в пределах '/4) резорбции пародонта. Во второй подгруппе увеличения альвеолярного отростка не отмечается, выявляется резорбция тканей пародонта на уровне половины и более. Таким образом, для установления диагноза «частичная вторичная адентия, осложненная феноменом Попова—Годона», можно использовать следующие критерии: 1) частичное отсутствие зубов; 2) нарушение окклюзионной кривой (инфра- или супраокклюзионное положение зуба или зубов); 3) отсутствие снижения (уменьшения) окклюзионной высоты; 4) уменьшение расстояния (или полное его отсутствие) между окклюзионной поверхностью смещенного зуба и альвеолярным отростком противоположной челюсти; 5) увеличение объема альвеолярного отростка, наличие или отсутствие резорбции пародонта сместившихся зубов; 6) отсутствие изменений в твердых тканях и пародонте.
Данную патологию необходимо дифференцировать от: 1) частичной аден-тии, осложненной снижением окклюзионной высоты и дистальным смещением нижней челюсти; 2) частичной адентии, осложненной патологической стирае-мостью твердых тканей зубов (локализованная форма) и снижением окклюзионной высоты (рис. 73); 3) частичной адентии обеих челюстей, когда не сохранилось ни одной пары антагонирующих зубов.
270
Рис.
73.
Деформация зубных рядов, схожая с
феноменом Попова—Годона.
окклюзионной кривой и смещение зубов, лишенных антагонистов, за окклюзион-ную плоскость, а также сохранено нормальное расстояние между зубами и беззубым участком альвеолярного отростка можно отрицать наличие феномена и говорить об одной из перечисленных выше форм осложнений или частичной адентии. В повседневной практике эти осложнения часто отождествляют с феноменом Попова—Годона, так как при произвольном смыкании челюстей (без учета высоты нижнего отдела лица) создается ложное представление, что зубы, лишенные антагонистов, сместились в дефект зубного ряда противоположной челюсти.
В процессе проведения дифференциальной диагностики следует помнить и о возможном сочетании феномена Попова — Годона с другими заболеваниями зубочелюстной системы. Так, например, вследствие потери всех жевательных зубов на нижней челюсти одновременно могут развиваться следующие осложнения: деформация окклюзионной кривой, снижение окклюзионной высоты и дистальное смещение нижней челюсти. В этом случае после восстановления высоты нижнего отдела лица и центрального соотношения челюстей с помощью восковых базисов с окклюзионными валиками как во рту, так и на диагностических моделях степень смещения зубов в сторону дефекта, т. е. степень выраженности феномена, значительно уменьшается, но полностью не устраняется.
Следовательно, наличие или отсутствие феномена Попова — Годона и степень деформации окклюзионной поверхности (кривой) могут быть установлены только после четкого определения центрального соотношения челюстей, изучения диагностических моделей, проведения измерений с помощью устройства Суздальницкого — Копейкина.
Патогенез осложненной адентии. В основе наблюдаемых в клинике деформаций зубных рядов лежит единый процесс отрицательной перестройки костной ткани под влиянием измененной функциональной нагрузки. Функциональная нагрузка, воспринимаемая пародонтом и всей массой костной ткани челюстей, весьма вариабельна, и ее величина и направление изменяются в зависимости от местно возникающих патологических процессов: кариес, пародонт, заболевания слизистой оболочки. Функция жевания как основной фактор регуляции структуры функциональной системы изменяется при любых изменениях морфологии этой системы. В зубочелюстной системе, как ни в одной из подсистем организма, важную роль играет структурно предопределенный вектор функциональных нагрузок. Он постоянен при неизмененной (интактной) системе и весьма вариабелен при различных поражениях.
271
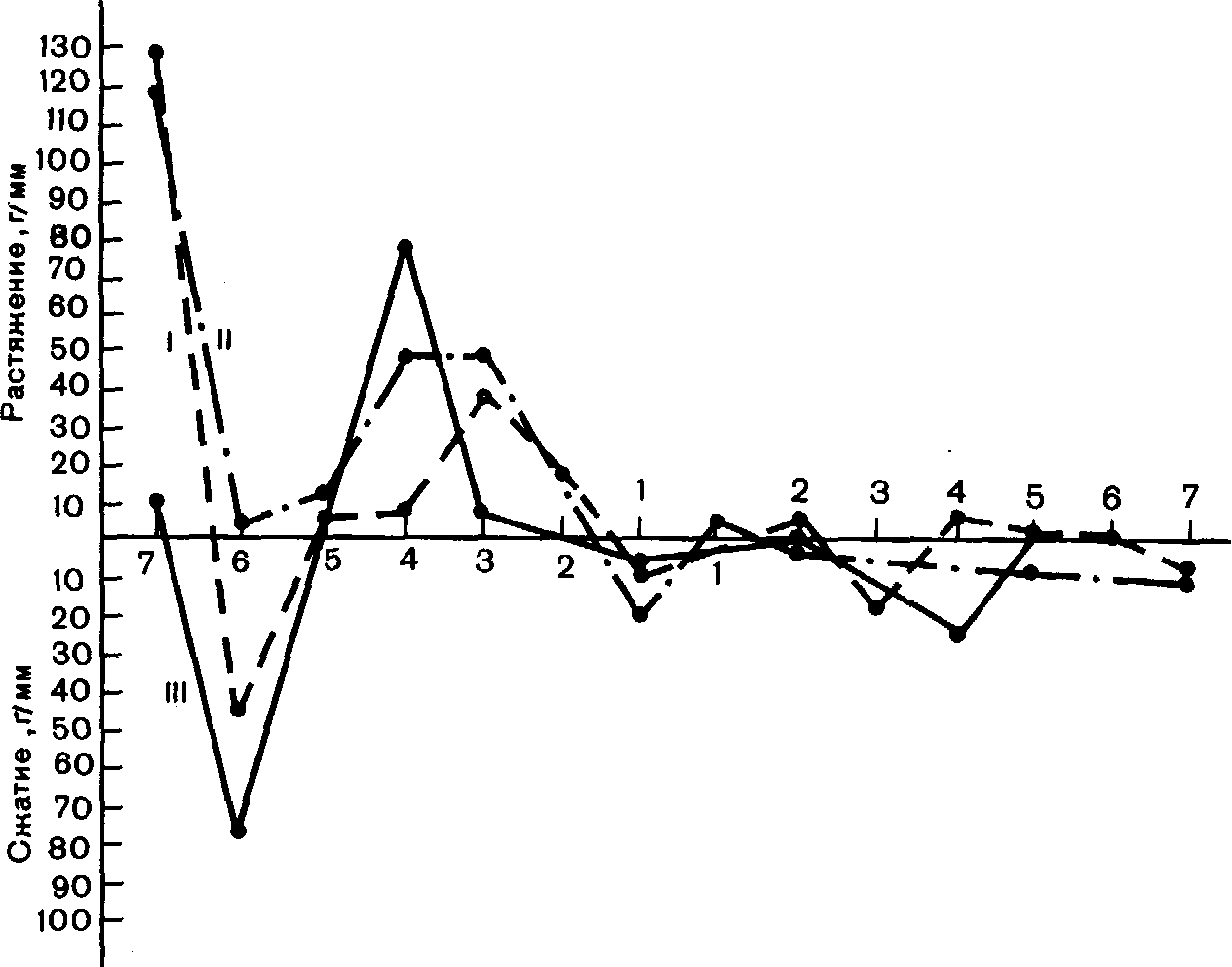
Рис. 74. Кривые общефункциональных упругих деформаций в пришеечной (I), средней (II) и верхушечной (III) зонах альвеолярной части нижней челюсти при нагрузке на второй моляр.
Вектор функциональных нагрузок изменяется при многих поражениях зуба и зубных рядов, кроме того, функциональная нагрузка может возрастать или уменьшаться. С помощью тензометрических исследований установлено, что в процессе жевания костная ткань челюстей находится под двойным воздействием: общего функционального напряженного состояния и функционального напряжения в стенках альвеол [Копейкин В. Н., 1980]. Так, при нагружении правого моляра в его пародонте возникает упругая деформация, и такая же деформация, но другого знака и менее выраженная, отмечается в группе моляров противоположной стороны (рис. 74). Распределение деформации установлено и при наличии дефектов в зубном ряду. В области зубов, лишенных антагонистов, сохраняется общефункциональное напряжение и отсутствуют напряжения вследствие местного воздействия. Это в свою очередь приводит к изменению характера деформации: вместо цикличных смещаемых деформаций на сжатие и растяжение остается в основном деформация растяжения. Этим можно объяснить не только изменение положения костных балочек, но и преобладание процесса рассасывания костной ткани над процессами образования.
Исследование упругой деформации костной ткани челюстей позволяет подтвердить и уточнить описанный Godon механизм перемещения зубов при потере части зубов, в том числе антагонистов. Исходя из правильного положения, что зубная система представляет собой единое целое, Godon считал, что стабильность этой системы возможна лишь при сохранении непрерывности зубных рядов. Каждый зуб имеет контакт с рядом стоящим, и при нагружении зуба это давление передается им по всему зубному ряду. Взаимоотношение каждого зуба с антагонистом и рядом стоящими зубами в момент функциональной нагрузки Godon представил в виде параллелограмма сил. При потере даже одного зуба направление сил, действующих на зубы, граничащие с дефектом, изменяются. Так, при потере антагониста зуб не испытывает идущей от него
272 .
Рис. 75. Схема артикуляционного равновесия по Годону. Стрелками показаны направления ответных реакций костной ткани при окклюзионных контактах при интактном зубном ряде (а) и различных вариантах отсутствия зубов (б, в, г).
нагрузки, а действие сил от соседних зубов как бы стимулирует продвижение за окклюзионную кривую. Отсутствие непосредственной нагрузки и действие боковых сил активизирует процесс костеобразования в периапи-кальной области [Пономарева В. А., 1959] и изменение направления костных балочек.
Godon разработал теорию артикуляционного равновесия и схему, объясняющую ее. Он впервые определил возможность перераспределения сил жевательного давления по зубному ряду и костной ткани и приблизился к пониманию закономерностей биомеханики паро-донта. Правда, схема относится лишь к одному участку зубных рядов, тогда как изменения происходят во всей зубочелюстной системе (рис. 75).
Процессы перестройки костной ткани, как правило, протекают медленно, так как в ней при жевании сохраняются общефункциональные упругие деформации и развиваются адаптационные механизмы, направленные на сохранение функций пародонта. Со временем происходит срыв приспособительной реакции, который проявляется развитием второй формы феномена Попова — Годона. В патогенезе феномена важную роль играет и отложение зубного камня, так как процесс самоочищения зуба затруднен из-за отсутствия движения пищевого комка. Отложение зубного камня усугубляет процесс резорбции тканей маргинального пародонта.
Вследствие адентии и возникновения феномена, степень выраженности которого зависит от времени, прошедшего после потери зубов, и их количества, происходят изменения в мышечной системе, проявляющиеся в первую очередь асимметрией тонуса и сократительной силы. На стороне деформации изменения функции жевательных мышц выражаются в уменьшении силы напряжения мышц. На миограммах это проявляется резким снижением амплитуды зубцов. Небольшая амплитуда зубцов указывает на слабое напряжение мышц. Крутые подъемы и спуски кривых отражают быструю смену мышечных напряжений. Различия в характере зубцов свидетельствуют об аритмичном напряжении мышц. Продолжительность жевания увеличивается.
В основе наблюдавшихся в клинике двух видов деформаций лежит единый процесс перестройки кости как результат потери обычной для нее функциональной нагрузки. Функциональная нагрузка является важнейшим физиологическим раздражителем, поддерживающим нормальный минеральный обмен и гистологическую структуру костной ткани. В связи с этим всякое
отклонение как в сторону повышения, так и снижения механического давления на зубы отражается на динамике биохимического процесса в костной ткани челюстей, нарушается равновесие процесса обновления костной ткани. Морфологические исследования при деформациях первой и второй форм свидетельствуют о том, что при второй форме деформации щель периодонта шире, чем при первой. Процессы новообразования волокнистой кости компактной части стенки лунки при первой форме более выражены, чем в норме. Процессы перестройки губчатого вещества, характеризующиеся истончением костных балочек и изменением их расположения по сравнению с нормой, при обеих формах имеют разную степень выраженности. Так, при деформации второй формы истончение костных балочек достигает большей величины и обнаруживается у большего количества костных балочек, чем при первой форме. Несмотря на клинически определяемое увеличение альвеолярного отростка, увеличения количества костного вещества не происходит, а отмечается лишь построение новых, более тонких костных балочек с характерным вертикальным, а не горизонтальным их расположением.
В дальнейшем вследствие длительно существующей пониженной функции зубов перестройка костной ткани приводит к преобладанию атрофических процессов в недогруженном звене. Начальный период приспособления характеризуется активизацией процесса костеобразования, особенно в апикальной области зубов, выключенных из функции, и смещением вследствие этого зуба за окклюзионную плоскость. В более позднем периоде отмечается преобладание атрофического процесса, что клинически проявляется обнажением шейки и корня смещенного зуба, причем начало процесса атрофии в виде резорбции гребней стенок лунок гистологически определяется еще при деформации первой формы. Другими словами, первая форма феномена со временем постепенно переходит во вторую, а следовательно, клинические формы деформации являются стадиями приспособительной перестройки костной ткани в ответ на изменение функциональной нагрузки. Через 3 мес после утраты антагонистов выявляется жировая дистрофия периодонта, особенно ярко выраженная в клетках, расположенных около цемента зубов, лишенных антагонистов. Изменение условий функционирования зубов и челюстей после потери части антагонистов вначале вызывает сдвиги в обменных процессах челюстей, а в дальнейшем приводят и к морфологическим изменениям как в зубных, так и в околозубных тканях [Пономарева В. А., 1959; Миликевич В. Ю., 1984].
Изменения в нервных элементах челюстей при развитии деформации заключаются в том, что наряду с нормальным строением нервных волокон в некоторых из них наблюдается гипераргерия и вакуолизация, а в отдельных волокнах костномозговых пространств отмечается фрагментация нервного волокна.
Лечение. Лечение больных с деформацией зубных рядов необходимо проводить последовательно: вначале обычно устраняют деформацию, а затем замещают дефекты коронковой части зуба или зубных рядов. Устранение деформации осуществляют с помощью различных методов в зависимости от ее вида, степени выраженности и формы клинического проявления. С целью нормализации окклюзионной поверхности и создания правильных окклюзионных соотношений при последующем протезировании применяют: 1) метод сошлифовыва-ния твердых тканей смещенных зубов; 2) метод последовательной дезокклю-зии; 3) аппаратно-хирургический метод — сочетание последовательной дезок-клюзии с предварительной кортикотомией; 4) хирургический метод — удаление смещенных зубов. В случаях смещения зубов в горизонтальной плоскости проводят ортодонтическое лечение с применением раздвижных винтов или используют составные мостовидные протезы.
Метод сошлифовывания твердых тканей. Этот метод применяют при лечении лиц старше 35—40 лет при смещении зубов за окклюзионную плоскость не более чем на половину вертикального размера зуба (зубов). Пока-
274-
С целью определения степени сошлифовывания изучают диагностические модели или боковые внеротовые рентгенов ские снимки, а также боковые телерентгенограммы. Проведя окклюзионную плоскость, определяют, насколько зуб сместился по отношению к ней, от чего зависит количество снимаемых с окклюзионной поверхности тканей. При анализе рентгенограмм по положению линии определяют показания к депуль-пированию: проводят линию в том случае, если линия пересекает полость пульпы.
Рис.
76. Лечебная
пластинка (а) и каркас бюгель-ного
протеза (б) для устранения деформации
зубного ряда.
Метод дезокклюзии. Метод показан при первой форме феномена Попова — Годона у лиц не старше 35—40 лет. В основе его лежит создание прерывистого действия повышенного давления на вовлеченные в процесс зубы с помощью съемного лечебного протеза с опорно-удерживающими кламмерами. Вторичные деформации, развившиеся в интактных зубных рядах, устраняют с помощью временных капп. При моделировании окклюзионной поверхности важно создать такие участки, которые действовали бы в направлении, необходимом для перемещения выдвинувшихся зубов. Каппа состоит не менее чем из двух коронок, причем опорные зубы не препарируют, а покрывают толстостенными коронками. Можно применять пластмассовые каппы. Разрушенные зубы, из-за которых произошло смещение антагонистов перед наложением капп, как правило, препарируют.
При смещении зуба в вертикальной и горизонтальной плоскостях можно также применять ортодонтические аппараты. Лечебный аппарат представляет собой пластиночный или бюгельный протез с накусочной площадкой, антагони-рующей со смещенными зубами и разобщающей прикус в остальных участках зубных рядов (рис. 76). При смыкании зубов, лишенных антагонистов, с накусочной площадкой высоту нижнего отдела лица устанавливают в каждом случае индивидуально, исходя из того, что щель между антагонирующими естественными зубами должна составлять не более 2 мм. Действие лечебного аппарата (разобщающей пластинки) продолжается до тех пор, пока естественные зубные ряды не вступят в контакт.
275
Первичная дезокклюзия естественных зубных рядов на 2 мм после перестройки зубочелюстной системы не всегда обеспечивает полное выравнивание окклюзионной поверхности в области зубов, лишенных антагонистов, поэтому лечение проводят в несколько этапов. Ко второму и последующим этапам лечения переходят после того, как аппарат перестает действовать вследствие установления контакта между всеми зубами, а форма окклюзионной поверхности еще недостаточно выровнена и не полностью устранено смещение зубов. Второй и последующие этапы лечения заключаются в том, что на накусочную площадку наращивают новый слой быстротвердеющей пластмассы толщиной 1—2 мм. Слой пластмассы должен обеспечить разобщение естественных зубов опять же не более чем на 2 мм. Окклюзионное соотношение зубов регулируют таким образом до тех пор, пока не будет полностью ликвидировано смещение зубов. После выравнивания окклюзионной поверхности зубного ряда дефект зубного ряда противоположной челюсти замещают протезом, конструкция которого зависит от показаний.
Поскольку при значительном смещении зубов, лишенных антагонистов, деформацию устраняют в несколько этапов, качественное последовательное наращивание накусочной площади с помощью пластмассы возможно только на съемном аппарате. Кроме того, съемный аппарат позволяет установить правильный контакт со смещенными зубами и проводить коррекцию накусочной площадки в направлении, благоприятном для перемещения смещенных зубов. Съемная конструкция аппарата дает возможность больному самому проводить гигиенический уход за полостью рта и Лечебным аппаратом, а врачу осуществлять систематический контроль за ходом перестройки зубочелюстной системы.
При применении лечебного аппарата процесс перестройки костных структур происходит не только в костной ткани челюсти, зубы которой утратили антагонистов, но и в области дефекта зубного ряда противостоящей челюсти, а также в альвеолярном отростке верхней челюсти и в альвеолярной части нижней челюсти в области разобщенных зубов. Последние в процессе лечения постепенно сближаются за счет увеличения вертикальных размеров челюстей. В результате этого в конце лечения отмечается незначительное увеличение степени резцового перекрытия, в связи с чем во время лечения необходимо проводить систематический контроль за резцовым перекрытием. В том случае, если оно остается минимальным, следует сменить конструкцию лечебного аппарата, чтобы препятствовать увеличению размеров альвеолярных отростков в области зубов-антагонистов. Процесс перестройки наиболее интенсивен в области альвеолярных отростков смещаемых зубов.
Выравнивание окклюзионной поверхности происходит вследствие перестройки костной ткани, а не за счет погружения или «вколачивания» сместившихся зубов. Об этом свидетельствует тот факт, что величина клинической коронки не изменяется, а объем альвеолярного отростка значительно уменьшается. В основе перестройки костной ткани лежит процесс перегруппировки костных балочек губчатого вещества в соответствии с направлением сил жевательного давления, их зональное истончение и уменьшение количества балочек. Атрофия происходит на фоне активного обновления костных структур, т. е. процесс костеобразования не угнетается.
Длительность лечения зависит не только от степени деформации, но и от количества сместившихся зубов, состояния пародонта зубов-антагонистов и особенно от возраста пациента.
Аппаратно-хирургический метод. В случаях развития воспалительной реакции в группе сместившихся зубов и отсутствия явлений перестройки в альвеолярном отростке в течение 3—4 нед от начала лечения показано применение и других методов лечения. К ним в первую очередь следует отнести аппа-ратно-хирургический [Гаврилов Е. И., 1984]. Его можно применять только при
первой форме феномена Попова — Годона и в отсутствие противопоказаний к хирургическим вмешательствам,
Лечение с помощью данного метода заключается в проведении частичной компактостеотомии и применении лечебного аппарата для дезокклюзиии. Частичную компактостеотомию (кортикотомию) проводят под местным обезболиванием. Проведя П-образный или углообразный разрез, отступая на 0,5 см от дес-невого края сместившихся зубов, откидывают слизисто-надкостничный лоскут. Компактную пластинку истончают борами с вестибулярной и небной сторон в виде буквы П. Поперечную линию кортикотомии проводят выше (для зубов верхней челюсти) проекции верхушек корней. Швы накладывают обычным способом и дальнейшее лечение больного проводят по правилам ведения больного после оперативного вмешательства на альвеолярном отростке.
Хирургический метод. Удаление зубов как метод устранения деформаций применяют при второй форме феномена и значительном изменении окклю-зионной плоскости, а также при выраженной подвижности зубов или наличии хронических периапикальных процессов, не поддающихся консервативному лечению.
В случае резкой гипертрофии альвеолярного отростка, когда описанные выше методы не привели к желаемым результатам или не могут быть применены, показано удаление зубов, а также частичная резекция альвеолярного отростка или бугра верхней челюсти. Уровень резекции зависит от расположения верхнечелюстной (гайморовой) пазухи, поэтому перед операцией необходимо получить боковые рентгеновские снимки пазухи с целью определения возможного объема оперативного вмешательства.
