
- •Теоретические и прикладные задачи возрастной физиологии
- •Методы исследований в возрастной физиологии
- •Методический арсенал возрастной физиологии
- •Возрастная периодизация
- •Сенситивные и критические периоды развития
- •Модуль 2. Регуляторные системы организма и их возрастные особенности Модуль 3. Обмен энергии и терморегуляция на разных возрастных группах
- •3.1. Обмен энергии
- •3.2. Терморегуляция
- •3.3. Требования к планировке школьного здания и земельному участку
- •(Задание к педагогической практике)
- •1. Изучить литературу па вопросам:
- •2. Воспользовавшись данными последнего медицинского осмотра учащихся класса, оценить состояние их здоровья и составить следующий протокол:
- •3.Оценить санитарно-гигиеническое состояние (подчеркнуть):
- •1). Школы:
- •2). Класса:
- •Модуль 4. Сенсорные системы на разных возрастных этапах
- •4.1. Общие свойства и особенности развития анализаторов в онтогенезе
- •4.2. Зрительный анализатор, физиология зрения
- •4.3.Слуховой анализатор, физиология слуха
- •4.4. Вестибулярный анализатор и его функции
- •4.5. Кожный анализатор и его функции
- •4.6. Вкусовой, обонятельный анализаторы и их функции
- •Модуль 5. Опорно-двигательный аппарат на разных возрастных этапах
- •5.1. Костная система и профилактика деформаций опорно-двигательного аппарата
- •5.2. Мышечная система и развитие двигательных
- •5.3. Физиология спорта и физической культуры
- •Модуль 6. Особенности высшей нервной деятельности детей и подростков на разных возрастных этапах
- •6.1. Физиологические механизмы высшей нервной деятельности
- •6.2. Возрастные особенности высшей нервной деятельности
- •6.3. Индивидуальные особенности высшей нервной деятельности
- •6.4. Физиология учебно-воспитательного процесса
- •Модуль 7. Психофизиологические аспекты поведения ребенка. Становление коммуникативного поведения.
- •Модуль 8. Критерии определения уровня функционального развития и готовности ребенка к обучению в школе
Модуль 5. Опорно-двигательный аппарат на разных возрастных этапах
5.1. Костная система и профилактика деформаций опорно-двигательного аппарата
Скелет и его функции. К опорно-двигательному аппарату относят скелет и скелетные мышцы. С его деятельностью связана одна из ведущих функций живого — движение. Функции опорно-двигательного аппарата: опора, защита, движение, минеральный обмен, кроветворение. Нет ни одной формы человеческой деятельности, которой не требовалось бы движение.
Скелет — это твердый остов, от которого зависит форма тела. В скелете человека различают четыре отдела: скелет головы (череп), скелет туловища, скелет верхних и нижних конечностей. В состав скелета человека входит 206 костей, соединенных между собой при помощи связок и суставов. Опорная функция скелета связана с прикрепленными к его костям мягкими тканями: кости скелета выполняют функции рычагов, приводимых в движение с помощью мышц. Защитная функция заключается в защите важных органов (головной и спинной мозг, легкие, сердце, печень, тазовые органы) от механических повреждений.
Клетки костной ткани как бы замурованы в твердом межклеточном веществе, состоящем на треть из органического вещества и на две трети из неорганических солей, в основном фосфорно-кислого кальция и в меньшем количестве углекислого кальция. Минеральные вещества, содержание которых составляет 2/3, придают костям твердость, а органические — упругость (1/3). При разрушении костных клеток соли кальция переходят в кровь и принимают участие в важных процессах жизнедеятельности: свертывание крови, работа нервной системы, сопротивляемость организма и т.д. Помимо костной ткани в кости находятся кровеносные сосуды и нервы. Особенности строения костной ткани обусловливают ее важнейшую особенность — механическую прочность.
Костная ткань, построенная в виде многочисленных перекладин, называется губчатой, а без перекладин — плотной. В губчатом веществе костей содержится красный костный мозг, в котором вырабатываются форменные элементы (клетки) крови. Средняя часть длинных костей называется диафизом, а концы — эпифизом, между которыми у детей имеется прослойка хрящевой ткани (зона роста), за счет которой кость растет в длину. Снаружи кости покрыты специальной соединительной тканью — надкостницей, в которой находится большое количество нервов и кровеносных сосудов, питающих костную ткань.
Кости, образующие скелет, различаются по форме. Существуют четыре типа костей: длинные (или трубчатые), входящие в состав скелета конечностей, короткие (кости запястья, предплюсны, кости позвоночника), плоские (кости черепа, тазовые, лопатка), смешанные (кости лицевого скелета).
Существует два основных типа соединения костей: неподвижный и подвижный. Первый образуется с помощью соединительной ткани (межкостные швы) или хряща (соединения между ребрами и грудиной, межпозвонковые диски и др.), подвижный тип — с помощью суставов или синовиальных соединений. Формы суставов различны. Движения в суставах обеспечиваются скольжением суставных поверхностей каждой из костей относительно друг друга. Суставная полость и пространство между суставными поверхностями костей заполнены специальной жидкостью, снижающей трение скользящих поверхностей.
Скелет туловища включает позвоночник, который верхними позвонками соединяется с черепом, нижним — с костями таза, средней частью — с грудиной и ребрами. Позвоночник состоит из 33 — 34 позвонков и в нем выделяют шейный, грудной, поясничный, крестцовый и копчиковый отделы. Позвонки шейного, грудного и поясничного отделов соединены между собой с помощью межпозвонковых хрящей, связок и суставов. Внутри каждого позвонка имеется отверстие, и все вместе они образуют позвоночный канал, в котором находится спинной мозг.
У детей и подростков крестовидные позвонки существуют раздельно. В возрасте 17—25 лет они срастаются, образуя одну часть — крестец. Копчик представляет собой рудимент хвостового скелета животных и состоит из 3 — 5 недоразвитых позвонков. Окостеневает он поздно.
Соединяясь спереди с грудиной и сзади с грудными позвонками, 12 пар ребер образуют грудную клетку. Эти соединения достаточно подвижны, что имеет значение для акта дыхания.
Скелет головы (череп) состоит из лицевой и мозговой частей. Кости черепа в основном неподвижны и соединяются с помощью швов. Внутри черепа находится полость, в которой размещается головной мозг.
Скелет верхних конечностей состоит из плечевого пояса (лопатка и ключица) и костей верхней конечности (плечевая кость, кости предплечья и кисти). Скелет нижних конечностей состоит из костей тазового пояса (тазовые кости) и костей нижней конечности (бедренная кость, кости голени и стопы). Соединения костей конечностей весьма многообразны, что обеспечивает широкий диапазон движений, необходимых человеку в любой деятельности (трудовой, игровой, учебной, спортивной).
Развитие костной системы в онтогенезе. Костная система ребенка в процессе внутриутробного периода и в онтогенезе подвергается сложным преобразованиям. Формирование скелета начинается в середине 2-го месяца беременности и продолжается до 18—25 лет. Вначале у эмбриона весь скелет состоит из хрящевой ткани. Новорожденный ребенок содержит в своем скелете еще много хрящей, и сама кость по химическому составу значительно отличается от кости взрослого человека за счет преобладания в ней органических веществ. В силу этих причин кость детей не обладает прочностью, легко искривляется под влиянием неблагоприятных внешних воздействий: узкой обуви, неправильном положении ребенка в кровати или на руках.
Первые островки, или центры, окостенения появляются на 6-й неделе внутриутробного развития, а к 40-й неделе они отсутствуют только в костях запястья и в копчике. У новорожденного плоские кости мозгового черепа еще не на всем протяжении соприкасаются друг с другом. Особенно велик промежуток между лобной и теменными костями — это так называемый лобный, или большой, родничок. Он постепенно зарастает в первый год жизни. К началу второго года он почти не прощупывается. Даже незначительные ушибы незащищенных костью участков головы грудного ребенка могут привести к опасным повреждениям мозговой оболочки и самого мозга.
После рождения скелет продолжает расти и развиваться. Появляются новые центры окостенения. Сроки их появления у здоровых детей довольно постоянны, что дает возможность в нужных случаях установить возраст ребенка по рентгеновским снимкам определенных частей скелета. Большое значение для формирования костной ткани ребенка имеют полноценное питание, двигательная активность и ультрафиолетовое облучение.
За первый год жизни значительно вырастают длинные кости конечностей. Так, длина плечевой кости увеличивается на треть, а длина бедренной кости — в 1,5 раза. Далее рост в длину замедляется, а после полного срастания диафиза с эпифизами прекращается (рис. 25). Расти в толщину кости могут в течение всей жизни, правда, весьма незначительно. Интенсивное утолщение стенок костей и повышение их механической прочности продолжается до 6—7 лет. Затем до 14 лет толщина компактного слоя практически не изменяется и только в 14 — 18 лет прочность костей возрастает.
Усиление темпов роста позвоночника наблюдается в 7—9 лет и с началом полового созревания. После 14 лет позвоночник практически не растет, а грудная клетка к 12—13 годам значительно напоминает грудную клетку взрослого человека. Кости таза срастаются в 7 — 8 лет и с 9 лет формируются половые отличия в строении таза мальчиков и девочек.
В 14 — 16 лет строение таза приближается к строению взрослого человека и у подростков появляется способность выдерживать значительные нагрузки.

Рис. 25. Последовательные этапы окостенения (А) и окостенение кисти руки с возрастом (Б) (по рентгеновским снимкам): 1 — начало окостенения в диафизе; 2 — средняя часть диафиза полностью состоит из костной ткани, по краям плотной, в середине губчатой; 3 — начало образования полости в диафизе; 4 — появление очагов окостенения в эпифизах; 5,6 — между диафи-зом и эпифизами — хрящевая прокладка (а);
Череп растет очень неравномерно. Роднички закрываются в 1—2 года, а черепные швы сращиваются к четырем годам. В возрасте 7 — 8 лет размер мозгового черепа отстает на 10 %, а окружность головы на 2 см меньше, чем у взрослого.
Лицевой череп растет долго. По мере появления сначала молочных, а потом всех постоянных зубов растут нижняя и верхняя челюсти. Начиная с 14 лет складываются характерные индивидуальные черты лица. Кости разных отделов скелета окостеневают в разное время. Окончательное окостенение скелета у женщин завершается в 17—21 год, у мужчин — в 19—25 лет. В целом скелет детей и подростков характеризуется высокой эластичностью, что предрасполагает его к развитию деформаций при нарушении гигиенических норм. Для правильного развития скелета детей и подростков особое значение имеет полноценное и богатое витаминами питание, а также ультрафиолетовое облучение. Несоблюдение этих требований может приводить к появлению рахита — заболевания, которое выражается в задержке роста и деформациях различных частей скелета: искривлении рук, ног, деформации черепа, грудной клетки и позвоночника.
Профилактика деформаций опорно-двигательного аппарата. Профилактика деформаций связана не только с правильным развитием костной ткани,
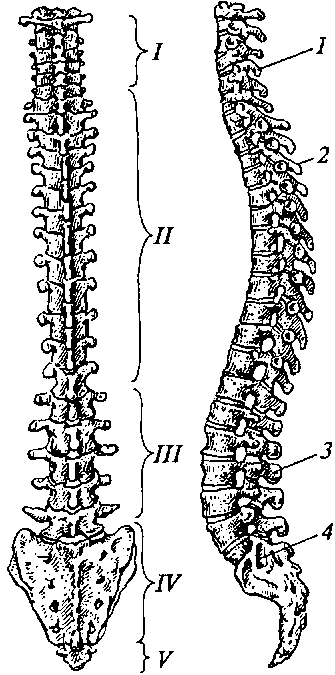
Рис. 26. Позвоночный столб:
А — вид спереди: I— шейные позвонки; II— грудные позвонки; ///— поясничные позвонки; TV — крестец; V— копчик; Б — вид сбоку: 1 — шейный лордоз; 2 — грудной кифоз; 3 — поясничный лордоз; 4 — крестцовый кифоз
но и с состоянием мышц, что определяет нормальную осанку и форму стопы. Если смотреть на позвоночник человека сбоку, то можно заметить четыре изгиба (рис. 26): два направления выпуклостью вперед — лордозы (шейный и поясничный) и два — выпуклостью назад — кифозы (грудной и крестцовый). Лордозы и кифозы имеют большое значение для смягчения ударов и сотрясений тела, сопровождающих бег, ходьбу, прыжки и другие движения.
Позвоночник новорожденного отличается отсутствием каких-либо изгибов и характеризуется гибкостью. К 3—4 годам он приобретает все четыре изгиба, которые наблюдаются у взрослого. В 3 месяца появляется шейный лордоз, в 6 — грудной кифоз, к 1-му году — поясничный лордоз и последним формируется крестцовый кифоз, однако до 12 лет позвоночник ребенка остается эластичным и изгибы его слабо фиксированы, что легко приводит к его искривлениям в неблагоприятных условиях развития.
Осанка — привычное положение тела человека в покое и при движении (ходьба, стояние, сидение, работа). Формирование осанки связано с образованием и закреплением условных рефлексов позы (навыков) и происходит с раннего детства. Нормальной считается осанка, которая наиболее благоприятна для функционирования как двигательного аппарата, так и всего организма.
Правильная осанка (рис. 27) характеризуется нормальным положением позвоночника с его умеренными изгибами вперед в области шейных и поясничных позвонков и симметричным расположением плеч и лопаток, прямым держанием головы, прямыми ногами без уплощения стопы. При правильной осанке наблюдается оптимальное положение центра тяжести тела и нормальное функционирование всех органов и систем организма.
Чтобы не смещался центр тяжести, не нарушалась осанка и не происходило искривление позвоночника, приводящее к изменению
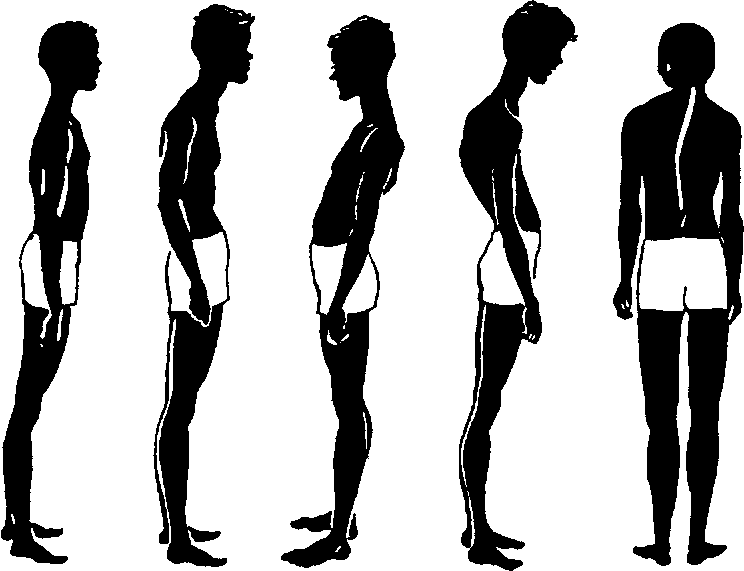
Рис. 27. Типы осанки: 1 — нормальная; 2 — сутулая; 3 — лордотическая; 4 — кифотическая; 5 — сколиоз
правильного положения таза и его размеров, девочкам противопоказано ношение обуви на высоких каблуках.
Искривление позвоночника не только обезображивает фигуру, но и затрудняет работу внутренних органов (сердца, легких, желудочно-кишечного тракта), что приводит к большой затрате сил и быстрому переутомлению как в покое, так и при движении.
Выделяют три основных вида таких искривлений:
• сутулость и кифоз — увеличение естественного изгиба грудного отдела позвоночника назад;
• лордоз — увеличение естественного изгиба поясничного отдела вперед;
• сколиоз — боковое искривление позвоночника.
Для формирования нормальной осанки кроме мебели (стол, стул) большое значение имеют систематические физические упражнения, развивающие двигательный аппарат детей, повышая силу и выносливость мышц.
На формирование осанки сильно влияет форма стопы. При нормальной ее форме нога опирается на наружный продольный свод, а внутренний поперечный свод служит рессорой, обеспечивающей эластичность походки. Если мышцы, поддерживающие свод стопы, ослабевают, вся нагрузка ложится на связки, которые, растягиваясь, опускают стопу, т.е. делают ее плоской. При плоскостопии нарушается опорная функция нижних конечностей, ухудшается их крово снабжение, отчего появляются боли, а иногда и судороги в ногах. Люди, страдающие плоскостопием, при ходьбе сильно размахивают руками, топают, подгибают ноги в коленях, походка их напряженная, неуклюжая.
Плоскостопие — это деформация стопы при частичном или полном опущении продольного или поперечного свода (рис. 28). Оно чаще бывает приобретенным, реже — врожденным. Приобретенное плоскостопие развивается постепенно как результат чрезмерных нагрузок на мышцы, связки и кости стопы и является следствием ношения тяжестей и несоблюдения гигиенических требований к обуви (ношение валяной обуви и обуви на твердой подошве).
По форме и выраженности сводов различают стопу нормальную, уплощенную и плоскую. Если у нормальной стопы с высоким сводом опорная поверхность занимает не более 1/3 поперечника стопы, то при плоскостопии стопа соприкасается с полом (землей) почти всеми своими точками и, следовательно, не имеет внутренней выемки. При этом сдавливаются сосуды и нервы свода стопы, что нарушает кровообращение и вызывает боли при ходьбе.
Для профилактики плоскостопия следует соблюдать:
1. Правильную походку без лишнего разведения стоп, при которой нагрузка приходится на пятку, первый и пятый пальцы, а внутренний свод не опускается.
2. Ходьбу босиком по неровной, но мягкой поверхности (рыхлая почва, песок) для укрепления мышц, поддерживающих свод стопы.
3. Ношение обуви, отвечающей гигиеническим требованиям: соответствие размеру, широкие носок и каблук высотой 2 — 3 см, эластичная подошва, стелька-супинатор, поддержание нормальной температуры и влажности стопы.
4. Физические упражнения (ходьба на носках, пятках, внутреннем и внешнем краях стопы и т.д.), игры в волейбол и футбол.
5. Ежедневные прохладные или контрастные ножные ванны, массаж.
Требования к школьной мебели и рассаживанию детей в классе.
При правильной посадке ученика за столом создаются оптимальные условия для работы: нормальное зрительное восприятие, свободное дыхание, нормальное кровообращение.
Статическая нагрузка возрастает, если ученик сидит за партой неправильной конструкции или не отвечающей своими размерами его росту и пропорциям тела. Правильная поза за столом снимает статическую нагрузку с опорно-двигательного аппарата школьника.
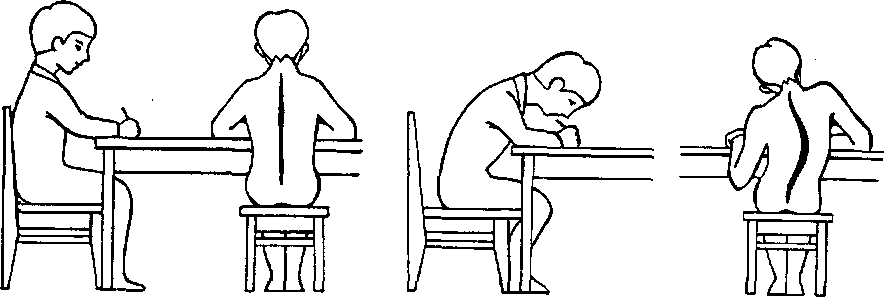
Одно из основных требований к мебели — соответствие ее размеров росту и пропорциям тела. Наименее утомительная поза характеризуется наклоном головы и верхней части туловища вперед (рис. 29). Рассматриваемые предметы находятся от глаз на расстоянии длины предплечья и кисти с вытянутыми пальцами. Плечевой пояс сохраняет горизонтальное положение, предплечья и кисти рук свободно лежат на поверхности стола, между туловищем и краем стола должно быть расстояние 3 — 5 см. Бедра по отношению к корпусу должны быть под прямым углом, а оптимальная глубина сиденья должна составлять 3/4 длины бедра.
О правильной позе детям следует постоянно напоминать как в школе, так и дома, так как выработка правильной позы связана с необходимостью прочного закрепления условного рефлекса правильной осанки. Мебель должна соответствовать антропометрическим данным нормально развитых детей, что легло в основу государственных стандартов на основные виды школьной мебели. Согласно этим стандартам, каждой группе роста соответствует своя группа мебели (табл. 4).
Учащиеся одного класса, как правило, относятся к трем ростовым группам. В связи с этим в каждом классе необходимо ставить мебель трех размеров, обеспечивая каждому ученику рабочее место в соответствии с его ростом. Если возникает затруднение с подбором мебели, лучше посадить школьника за больший стол, ибо жалобы на неудобство и резкие нарушения поз возникают у школьников при использовании мебели меньшего размера.
1 2 3
Рис. 29. Положение тела ребенка при сидении: 1 — правильное; 2,3— неправильное
Таблица 4. Группы роста детей, группы мебели и цвет маркировки
№ мебели по ГОСТ 11015-93, 11016-93 |
Рост детей, см |
Высота крышки стола над полом,см |
Высота переднего края сидения над полом,см |
Маркировка мебели |
1 |
До 115 |
46 |
26 |
Оранжевый |
2 |
115-130 |
52 |
30 |
Фиолетовый |
3 |
130-145 |
58 |
34__, |
Желтый |
4 |
145-160 |
64 |
38 |
Красный |
5 |
160-175 |
70 |
42 |
Зеленый |
6 |
Свыше 175 |
76 |
46 |
Голубой |
Мебель меньших размеров ставится ближе к классной доске. Если возникает необходимость поставить мебель больших размеров вперед, то это возможно только в крайних рядах (у окна и у стены).
В учебных помещениях обычной прямоугольной конфигурации соблюдаются следующие расстояния: от боковых стен до края парты — 0,5 м, от задней стены до последних парт — 0,65 м, от классной доски до первой парты - 2,0 м, между рядами - 0,6 м. При расстановке мебели в 4 ряда в классных комнатах квадратной конфигурации расстояние парт до доски должно быть не менее 2,5 м.
Трех-, четырехрядное или иное расположение столов в классе не строго обязательное и может быть изменено учителем с целью повышения эффективности учебного процесса, но при том, что не пострадают условия учебной работы:
• освещенность (яркость) рабочего места;
ДОСКА-ЭКРАН
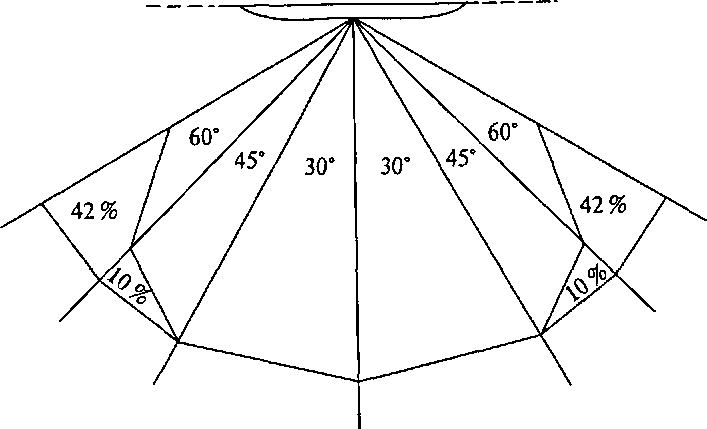
Рис. 30. Количество теряемой информации (%) в зависимости от угла зоны просмотра доски (экрана) в градусах
расстояние учащихся до доски;
• поза учащихся во время учебной работы;
• угол зоны просмотра доски (экрана) и угловой размер объекта различения (рис. 30);
• температурный режим для большинства учащихся.
Рабочие места за первыми и вторыми столами отводятся для детей с нарушениями слуха и зрения, наиболее удаленные от окон — для школьников с ревматическими и частыми простудными заболеваниями. Учащихся, сидящих в крайних рядах у окна и стены, меняют местами с целью обеспечения оптимальных условий зрительной работы и исключения асимметричного наклона головы в сторону классной доски. Частота пересадок учащихся зависит от времени года (условий освещения) и наполняемости класса. Передние боковые и задние столы занимают в последнюю очередь.
