
- •Методическая разработка
- •I. Актуальность темы
- •II. Цель занятия
- •III. Задачи
- •IV. Разделы, изученные ранее и необходимые для данного занятия
- •V. Рекомендуемая литература
- •VI. Вопросы для самоподготовки
- •VII. Учебный материал
- •II. Вспомогательные режимы ивл
- •1. Simv — синхронизированная перемежающаяся (периодическая) принудительная вентиляция (Synchronized Intermittent Mandatory Ventilation)
- •4. Вспомогательная вентиляция с поддержкой потоком - Flow Support (Flow Assist) Ventilation (fsv), tldf (Time Limited Demand Flow)
- •Дыхательный мониторинг
- •Изменение комплайнса.
- •Кривая потока
- •3. Интерпретация петель спирометрии давление-объем и поток – объем
- •4. Петля поток-объем.
- •5. Капнография
- •Анализ капнограмм.
- •Внезапное падение значения etCo2, но не до нуля (рис.).
- •Плато etCo2 не горизонтально (рис.).
- •Внезапный подъем изолинии капнограммы.
- •Кардиогенные осцилляции на капнограмме.
- •Постепенное повышение уровня etСо2 и подъем изолинии.
- •Струйные режимы
- •VIII. Самостоятельная работа студентов
- •IX. Клинические задачи
VI. Вопросы для самоподготовки
Вопросы по базисным знаниям
Вопросы по данной теме:
Темы УИРС
Дидактические средства для организации самостоятельной работы студентов
Компьютерная база данных.
Задачи, тестовый контроль.
Тематические больные.
Истории болезни пациентов.
Задания, задачи, тесты для самостоятельной работы студентов.
VII. Учебный материал
II. Вспомогательные режимы ивл
1. Simv — синхронизированная перемежающаяся (периодическая) принудительная вентиляция (Synchronized Intermittent Mandatory Ventilation)
Режим, в основном, применяется у больных, имеющих хотя бы небольшое количество стабильных самостоятельных попыток вдоха. Седативная терапия сводится к минимуму, чтобы не угнетать самостоятельное дыхание. Принципиально важно правильно подобрать чувствительность триггера, чтобы вентилятор распознавал большинство попыток вдоха и реагировал на них, иначе принцип SIMV не будет полностью соблюден.
Особенности:
Аппарат принудительно подает в дыхательный контур заданный ДО (Vt), заданное количество раз в минуту (частота принудительной вентиляции fSIMV) синхронизировано с попыткой вдоха больного.
Частота аппаратных вдохов fSIMV является величиной постоянной и не зависит от количества попыток вдоха больного (fiSPONT). Если количество самостоятельных инспираторных попыток пациента меньше, чем установленная частота аппаратных дыханий (fiSPONT < fSIMV), то оставшаяся часть аппаратных вдохов происходит без участия больного, т. е. полностью принудительно. В случае крайне редкого самостоятельного дыхания пациента (вплоть до апноэ) частота fSIMV остается прежней, аппаратные вдохи с частотой fSIMV принудительно обеспечивает заданное количество раз дыханий в минуту и МОД не страдает. То же происходит при неправильной установке чувствительности триггера.
Если частота спонтанного дыхания больного больше, чем аппаратных вдохов (fiSPONT > fSIMV), в промежутках между синхронизированными принудительными вдохами пациент делает самостоятельные вдохи из дыхательного контура. Для этой цели аппарат подает в контур соответствующий базовый поток, поддерживая заданный уровень СРАР и облегчая пациенту начало спонтанного вдоха, при этом fTOTAL = fSPONT.
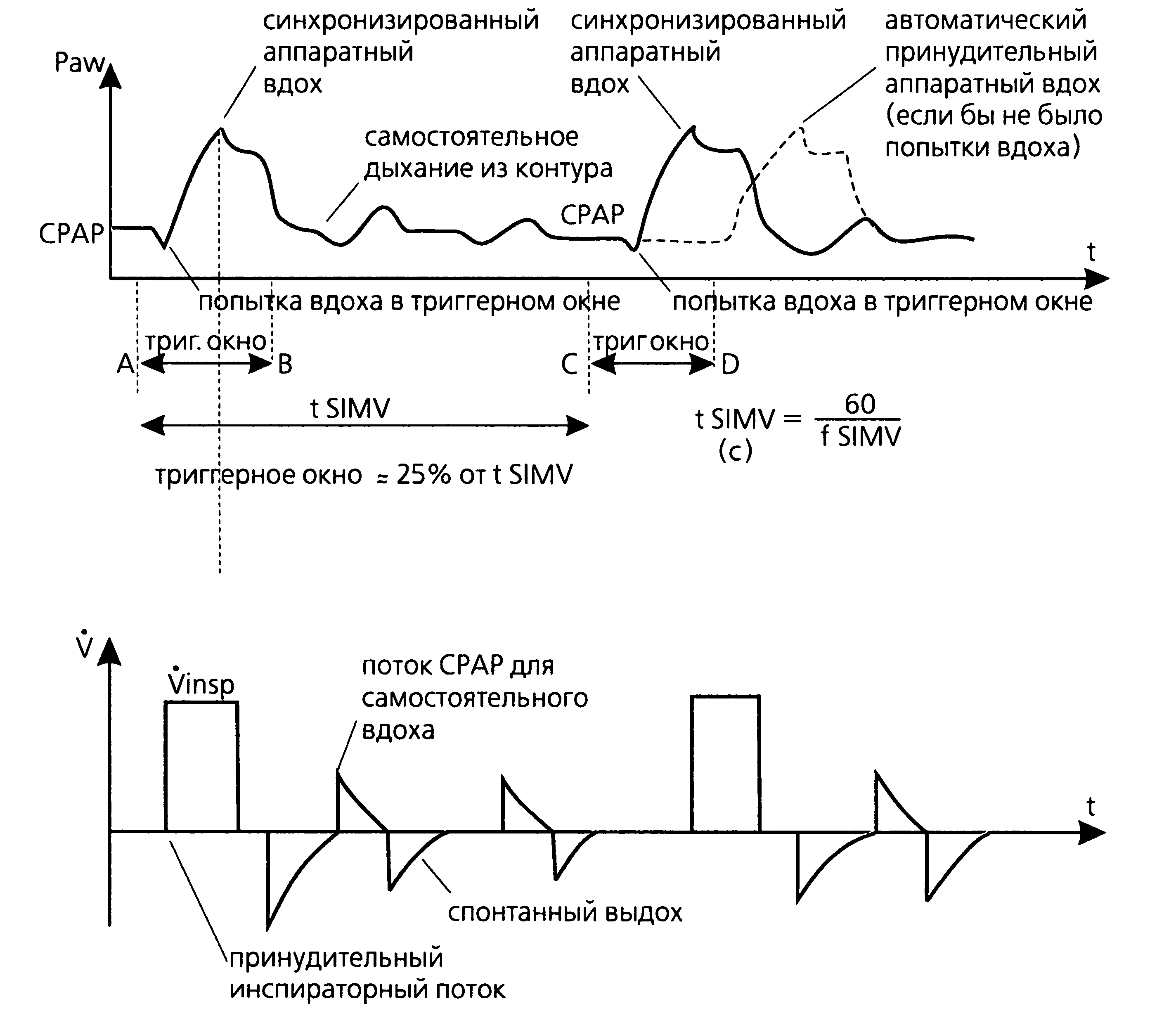
На рис.1. графически отображены основные принципы SIMV.
Аппаратные вдохи подаются с заданной частотой, автоматически «подстраиваясь» к самостоятельной попытке вдоха (если триггер установлен на достаточно чувствительный уровень и если есть такие попытки) (точка А на рис. 1). Поскольку частота принудительных вдохов fSIMV должна строго соблюдаться, вентилятор рассчитывает время SIMV, через которое теоретически должен срабатывать очередной аппаратный вдох (tSIMV, или отрезок АС). Это время рассчитывается в секундах по формуле tSIMV = 60 секунд (1 минута)/А51МУ. Например, если fSIMV задана 10 в минуту, то tSIMV будет равно 6 с. Это время, спустя которое теоретически должен подаваться заданный принудительный ДО, соответствует времени аппаратного дыхательного цикла.
Так и происходит, если инспираторные попытки больного очень редкие (fSPONT значительно меньше, чем fSIMV), поверхностны либо отсутствуют. Если же самостоятельные попытки вдоха пациента более активны, аппаратный вдох происходит не строго через период tSIMV, а вентилятор некоторое время «выжидает», пока у больного не появится спонтанный вдох. Это время называется «триггерным окном»; оно составляет около 25 % от расчетного tSIMV (отрезки АВ и CD на рис.1). Очередной аппаратный вдох ожидается в точке С, но при отсутствии самостоятельной попытки вдоха пациента он не наступает. Если в течение «триггерного окна» CD самостоятельной попытки вдоха пациента нет, то в точке D автоматически произойдет принудительный аппаратный вдох. Далее цикл повторяется. (Если самостоятельное дыхание у пациента редкое или отсутствует, режим SIMV практически ничем не отличается от классического синхронизированного режима с контролем по объему (S)CMV.)
Если fSPONT > fSIMV, в промежутках между принудительными вдохами пациент имеет возможность совершать спонтанные вдохи при поддержке СРАР. Для поддержания СРАР на заданном уровне вентилятор подает в дыхательный контур определенный поток (базовый экспираторный, или спонтанный, поток). Во время спонтанного вдоха этот поток увеличивается, удерживая заданное СРАР — современный принцип «потока по требованию пациента» («demand flow»). Тем не менее, в начале самостоятельного вдоха давление в контуре все-таки снижается, поэтому очень важно установить такой уровень СРАР, чтобы во время инспираторной попытки больного давление в дыхательных путях ни в коем случае не опускалось до 0 см вод.ст. и ниже. Отрицательное давление создает опасность респираторного дискомфорта, беспокойства больного и отека слизистой оболочки бронхов.
Как известно, взрослым пациентам с более-менее активными попытками самостоятельных вдохов чаще всего трудно дышать из контура при режиме СРАР в чистом виде. Этому есть два объяснения. Во-первых, для создания СРАР аппарат поддерживает относительно невысокий поток, в то время как в начале вдоха пациент нуждается в большом потоке (55—65 л/мин и более, в зависимости от активности вдоха). Современные вентиляторы способны создавать высокие спонтанные потоки «по требованию», но в режиме СРАР на это уходит относительно много времени, и аппарат «не успевает» за больным. В результате может развиться несоответствие между началом вентиляционной потребности больного и аппаратной вентиляцией и респираторный дискомфорт. Постоянно подавать в контур высокий поток (40 и более л/мин) не имеет смысла, так как это значительно затрудняет выдох. Во-вторых, больному в режиме СРАР приходится вначале преодолеть сопротивление эндотрахеальной (трахеостомической) трубки, шлангов и увлажнителя контура, чтобы затем полноценно сработал инспираторный клапан и был подан «требуемый» поток. Это особенно затруднительно ослабленным, тяжелым пациентам, которые во время периода СРАР будут испытывать вентиляционный «голод». Фактор преодоления сопротивления контура и эндотрахеальной трубки играет существенную роль в увеличении работы дыхания. Частично эту проблему в некоторых вентиляторах помогает решить наличие резервуарного мешка в контуре вдоха. Но для того чтобы больной без особых усилий смог сделать вдох из мешка, требуется устанавливать довольно высокий поддерживающий спонтанный поток, который затрудняет последующий выдох и отрицательно влияет на триггирование (чем больше спонтанный поток, тем большее дыхательное усилие должен совершить больной для срабатывания триггера). Поэтому в данных аппаратах предлагается сопутствующий режим поддержки «двойным потоком», который обеспечивает вспомогательную вентиляцию самостоятельных дыханий в промежутках между принудительными вдохами SIMV.
Режим SIMV: РЕЗЮМЕ
на аппарате задаются: частота принудительных вдохов fSIMV, контролируемый ДО, необходимая чувствительность триггера, РЕЕР/ СРАР, уровень и скорость нарастания поддерживающего давления Psupport;
контролируемый ДО подается с фиксированной частотой в минуту синхронизированно с попытками вдоха больного (если они есть и при правильной установке чувствительности триггера);
в промежутках между принудительными вдохами пациент может совершать самостоятельные вдохи из контура на фоне РЕЕР/СРАР с поддержкой давлением PSV;
работа дыхания пациента зависит от соотношения между количеством принудительных и самостоятельных вдохов, а также чувствительности триггера и уровня Psupport;
во время принудительных объемных вдохов давление в дыхательных путях зависит от податливости легких и величины дыхательного объема;
общий минутный объем вентиляции во многом зависит от частоты спонтанных дыханий больного.
Преимущества режима SIMV/PSV:
гарантирован определенный минутный объем вентиляции даже при урежении спонтанного дыхания и развитии апноэ;
обеспечен контроль над работой дыхания пациента: самостоятельные вдохи осуществляются с вспомогательной поддержкой давлением Psupport;
минимальная потребность в седативной терапии;
полное сохранение спонтанных инспираторных попыток, предупреждение атрофии и дистрофии дыхательных мышц;
лучшая вентиляция задне-нижних отделов легких вследствие сохраненных сокращений диафрагмы, что способствует улучшению вентиляционно-перфузионных соотношений;
более низкое внутригрудное давление в меньшей степени оказывает отрицательное воздействие на гемодинамику;
обеспечен постепенный переход от принудительной ИВЛ к полностью вспомогательной вентиляции (PSV) через регулировку (уменьшение) частоты принудительных вдохов.
Относительные недостатки и побочные действия режима SIMV/PSV (при неверной настройке параметров):
риск альвеолярной гиповентиляции и задержки СО2 при несвоевременном или излишнем снижении fSIMV;
десинхронизация, рост работы дыхания, усталость дыхательных мышц при низкой чувствительности триггера и низком давлении поддержки;
отек слизистой оболочки бронхов и сердечная недостаточность при низком РЕЕР/СРАР, малой чувствительности триггера, узкой эндотрахеальной (трахеостомической) трубке;
недостатки и побочные эффекты объемной вентиляции.
2. P-SIMV — синхронизированная перемежающаяся принудительная вентиляция с управляемым давлением (Pressure Controlled Synchronized Intermittent Mandatory Ventilation)
Принцип соответствует SIMV, но в режиме P-SIMV принудительные вдохи совершаются с управляемым давлением (PCV), а не по объему (как в классическом SIMV). В промежутках между принудительными вдохами на фоне РЕЕР/СРАР пациент может совершать спонтанные вдохи с поддержкой давлением (PSV) (рис. 2).
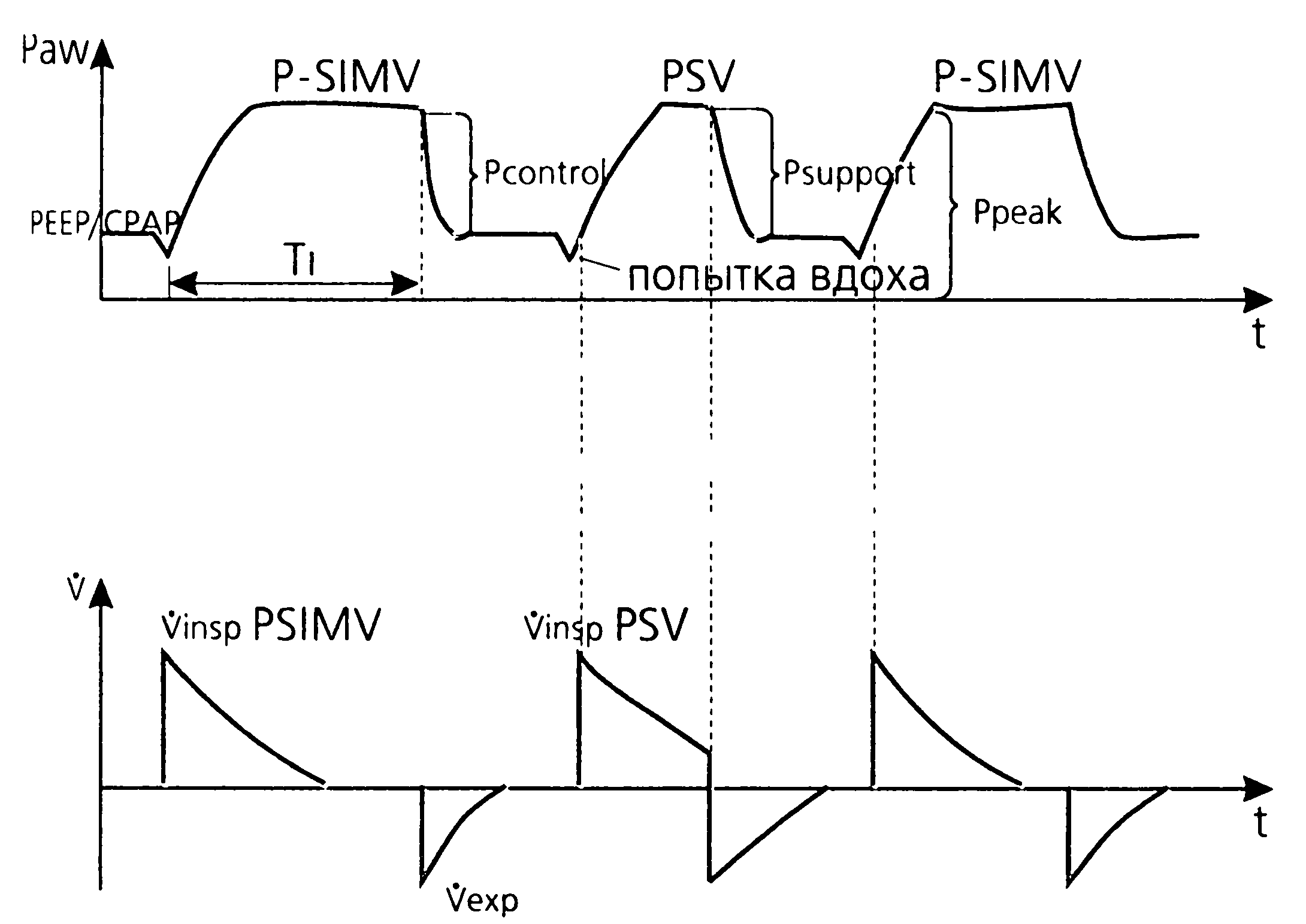
Рис.2. Режим P- SIMV + PSV: кривые давления и потока.
Аппаратные вдохи P-SIMV, как и в режиме SIMV, подаются заданное количество раз в минуту с частотой fSIMV и не более того. При наличии спонтанных инспираторных попыток аппаратные вдохи P-SIMV подаются синхронно с вдохами больного. Если же спонтанное дыхание отсутствует или очень редкое (или не соответствует чувствительности триггера), аппаратные вдохи совершаются автоматически через равные промежутки времени в соответствии с заданной частотой fSIMV. Это обеспечивает определенный уровень принудительной минутной вентиляции даже у пациентов с апноэ и брадипноэ.
На аппарате задаются параметры Pcontrol и время вдоха Ti (или соотношение вдоха к выдоху I: Е), а реальный ДО (VTE) является величиной производной, зависящей от податливости легких и уровня Pcontrol. Если число спонтанных попыток вдоха больного меньше или равно fSIMV (fSPONT < fSIMV), то все вдохи совершаются с управляемым давлением. Когда fSPONT становится больше, чем fSIMV, «лишняя» часть вдохов обеспечена поддержкой давлением.
Для P-SIMV характерны все особенности и преимущества, присущие режиму PCV. Можно сказать, что теоретически режим P-SIMV по своим техническим возможностям способен полностью заменить PCV. Режим Р-SIMV позволяет также проводить ИВЛ с инвертированным соотношением вдоха к выдоху (IRV), поэтому пригоден для лечения больных с тяжелой рестриктивной патологией легких. При P-SIMV необходимо мониторировать реальные величины дыхательного и минутного объема, чтобы иметь представление об уровне альвеолярной вентиляции.
Ранее уже обсуждалось, что в острой стадии синдрома рестриктивного поражения легких не следует стремиться к «нормальному» дыхательному объему. Вполне достаточным будет ДО = 6-7 мл/кг, вплоть до «пермиссивной гиперкапнии», если есть тенденция к ее развитию. Если требуется увеличить реальный ДО, то повышают Pcontrol и Psupport, и наоборот. Минутный объем вентиляции будет зависеть от принудительной и общей частоты дыхания.
Режим P-SIMV применяется в первую очередь у пациентов с сохраненным спонтанным дыханием, нуждающихся в проведении ИВЛ с управляемым давлением в связи с сохраняющейся сниженной податливостью легочной ткани. Комбинация контролируемого и поддерживающего давлений обеспечивает лучшую субъективную переносимость больным вентиляции по давлению, чем в режиме PCV. Это позволяет уменьшить потребность в седативной терапии и сохранить работоспособность дыхательных мышц. Тем не менее, у пациентов с более выраженной рестриктивной патологией и тяжелой паренхиматозной ОДН приходится прибегать именно к PCV (PCV/ IRV) на фоне глубокой седативной терапии. Это позволяет добиться лучшей оксигенации, чем при использовании режима P-SIMV/PSV. В остальных случаях режим P-SIMV по своей эффективности не уступает PCV.
Режим P-SIMV/ PSV, РЕЗЮМЕ:
на аппарате задаются: частота принудительных вдохов fSIMV, контролируемое давление Pcontrol и инспираторное время, чувствительность триггера, РЕЕР/СРАР, уровень давления поддержки Psupport, скорость (время) нарастания давления Pramp (Rise Time), концентрация кислорода;
принципы установки принудительных параметров вентиляции соответствуют режиму PCV;
контролируемые инспираторные давление/время подаются с фиксированной частотой в минуту синхронизированно с попытками вдоха больного (если они есть и соответствуют чувствительности триггера);
в промежутках между принудительно-синхронизированными вдохами пациент может совершать самостоятельные вдохи из контура на фоне РЕЕР/СРАР с поддержкой давлением Psupport;
работа дыхания пациента зависит от соотношения между количеством принудительных и самостоятельных вдохов, а также чувствительности триггера и величины Psupport;
реальный ДО (VTE) зависит от уровня контролируемого и поддерживающего давлений, а также податливости легких и сопротивления дыхательных путей; на общий минутный объем вентиляции существенное влияние оказывает частота спонтанного дыхания больного.
Преимушества P-SIMV/PSV:
все преимущества, характерные для вентиляции с управляемым давлением и SIMV;
гарантирован определенный уровень минутной вентиляции даже при уменьшении частоты спонтанных дыханий и апноэ;
самостоятельные вдохи совершаются при меньшей работе дыхания (благодаря поддержке давлением);
меньшая потребность в седативной терапии;
сохранение активности дыхательных мышц; лучшая вентиляция задне-базальных отделов легких вследствие сокращения диафрагмы, меньшая вероятность ателектазирования;
обеспечен плавный переход от контролируемой ИВЛ к вспомогательной через постепенное уменьшение частоты принудительных вдохов.
3. PSV — вспомогательная вентиляция с поддержкой давлением (Pressure Support Ventilation)
Принудительные аппаратные вдохи в режиме PSV (ASВ) полностью отсутствуют, поэтому в изолированном виде (вне комбинации с SIMV, P-SIMV или BIPAP) его можно применять при наличии ряда условий:
устойчивые самостоятельные инспираторные попытки больного с частотой не менее 10—12 в минуту, сохранение центральной регуляции дыхания;
сохраненное сознание, отказ от значимой седативной терапии;
отсутствие выраженных нарушений легочной механики (податливости легких и сопротивления дыхательных путей);
отсутствие истощения и тяжелой нервно-мышечной патологии (кахексия, миастения и т.д.); отсутствие электролитных расстройств (особенно гипокалиемии);
планируемое «отучение» от ИВЛ.
В режиме PSV частота дыхания, время вдоха и выдоха полностью определяются самим больным. Дыхательный и минутный объем вентиляции, а также среднее давление в дыхательных путях в значительной степени зависят от его инспираторного усилия. Безусловно, реальный ДО зависит еще от уровня поддерживающего давления Psupport, податливости легких и сопротивления дыхательных путей. Аппарат контролирует только предельное инспираторное поддерживающее давление.
В процессе дыхательного цикла PSV различают несколько фаз (рис.3.): (А) распознавание инспираторной попытки, (В) достижение и удержание поддерживающего давления Psupport, (С) распознавание начала выдоха и (D) выдох.
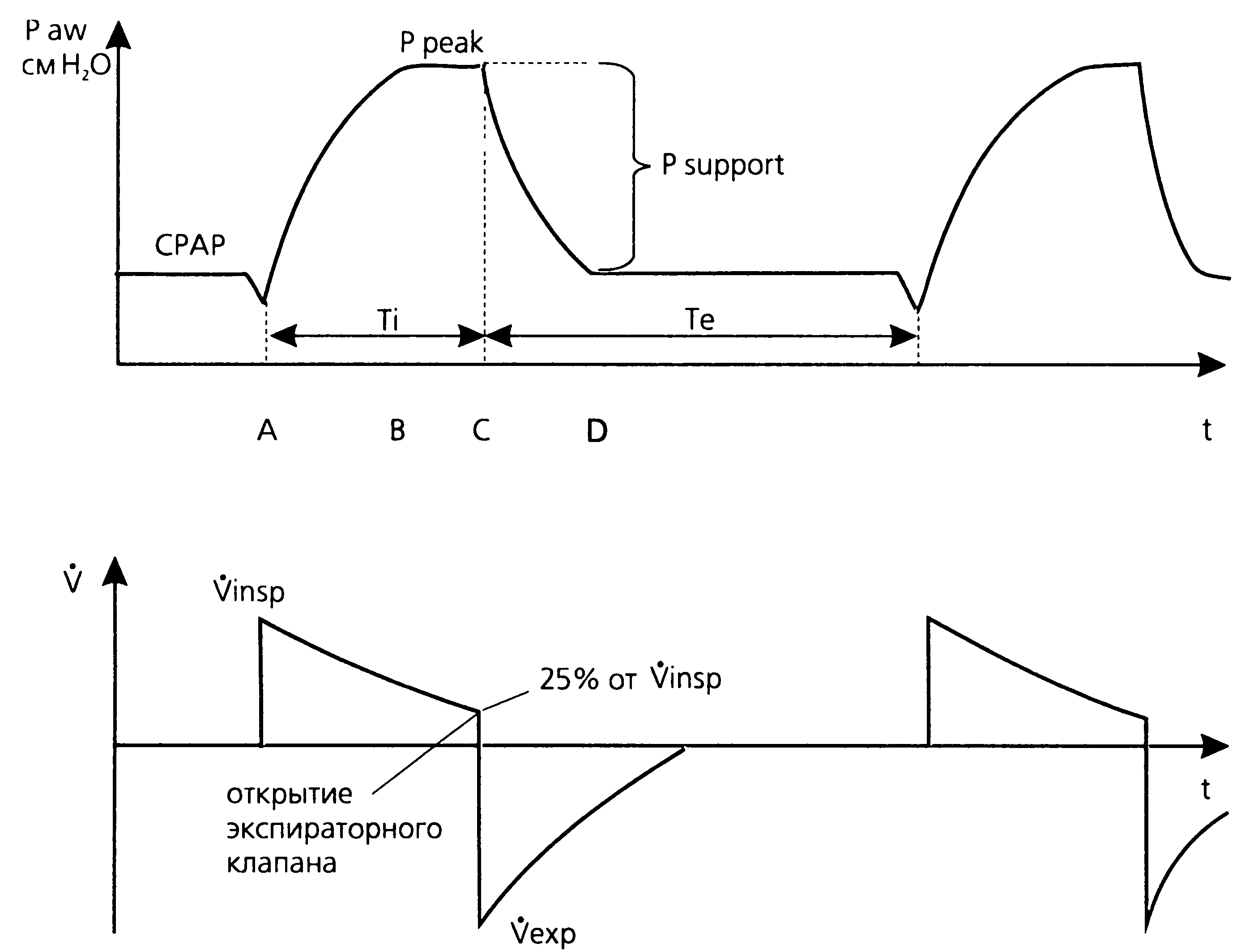
Рис.3 Динамика давления и потока в режиме PSV.
По достижении заданного давления поддержки Psupport аппаратный поток автоматически снижается (носит нисходящий характер), чтобы не повышать инспираторное давление в дыхательных путях. Снижению потока способствует и постепенно прекращающееся самостоятельное дыхательное усилие больного. В это время желаемый уровень поддерживающего давления сохраняется благодаря закрытым клапанам вдоха и выдоха; поданный поток газовой смеси распространяется по воздухоносным путям в дистальные отделы легких. Как только поток снижается до 25 % от пикового инспираторного значения (в некоторых вентиляторах — до 15 % или 5 л/мин), открывается экспираторный клапан и наступает выдох, при этом давление в дыхательных путях снижается до уровня РЕЕР/СРАР.
Таким образом, переключение аппарата с вдоха на выдох происходит после снижения инспираторного потока до определенного уровня, а не по времени (в отличие от PCV). Если попытка самостоятельного вдоха больного слабая и/или короткая, время вдоха определяется временем снижения аппаратного потока до 25 % от пикового (т. е. в основном зависит от респиратора). При более существенном (и длительном) дыхательном усилии пациента проходит больше времени, пока совокупный (аппаратный и больного) инспираторный поток снизится до 25 % от пикового. При этом именно больной (а не аппарат) определяет в наибольшей степени время вдоха. Пациент вдыхает из контура относительно свободно — срабатывает система подачи потока «по требованию» («demand flow»). Вот почему режим PSV характеризуется хорошей субъективной переносимостью и ощущением комфорта.
Предоставляя значительную свободу спонтанной вентиляции, режим PSV все же обязательно предусматривает значительное освобождение больного от выполняемой работы дыхания. Ведь PSV — это промежуточный этап вентиляции между принудительно-вспомогательной ИВЛ и окончательным отключением от респиратора.
При использовании режима PSV «комфортным» считается такое состояние больного, когда дыхательный объем составляет 7—9 мл/кг в пределах спонтанной частоты дыхания fSPONT 12—25 в минуту. Ориентируясь на эти «целевые» показатели, чаще всего и регулируют индивидуальный уровень Psupport. Немаловажным является также субъективное состояние больного — отсутствие беспокойства, цианоза, участия в дыхании вспомогательной мускулатуры, чувства «нехватки воздуха».
Режим PSV: РЕЗЮМЕ
Режим PSV является современной малоагрессивной формой вспомогательной ИВЛ.
на аппарате задаются: уровень поддерживающего давления Psupport, чувствительность триггера, РЕЕР/ СРАР, Fi02, если позволяет класс вентилятора — время (скорость) нарастания давления Pramp (Rise Time) и чувствительность экспираторного триггера ETS;
установленное Psupport (сверх РЕЕР) подается аппаратом только в ответ на инспираторную попытку больного, соответствующую чувствительности триггера;
Рреак = PEEP + Psupport;
принудительные аппаратные вдохи полностью отсутствует;
пациент самостоятельно определяет частоту дыхания, время вдоха и выдоха, дыхательный и минутный объем вентиляции;
значимое влияние на ДО происходит при Psupport > 15 см вод.ст.;
выдох начинается, когда инспираторный поток снижается до определенной величины (в среднем, до 20— 25 % от пикового значения);
параметр чувствительности экспираторного триггера ETS позволяет регулировать время переключения аппарата с вдоха на выдох;
работа дыхания пациента обратно пропорциональна уровню Psupport;
должен быть включен страховочный режим «Вентиляция апноэ».
эффективность уровня Psupport оценивают прежде всего по нахождению пациента в «зоне респираторного комфорта»: субъективное состояние, ДО = 7—9 мл/кг, спонтанная ЧД = 12— 25 в минуту, нормокапния, Sa О2 > 94 %, РаО2 > 65-70 мм рт.ст. на фоне РЕЕР/СРАР = 5-6 см вод.ст. и FiО2 = 30-33 %);
признаки недостаточного уровня (скорости нарастания) Psupport, неготовности больного к изолированной PSV или недостаточной чувствительности триггера: беспокойство, тахипноэ (брадипноэ, периодическое апноэ), поверхностное дыхание, ухудшение аускультативной проводимости дыхательных шумов, снижение реального ДО менее 6 мл/кг, S О2a < 94 %, РаО, < 60 мм рт.ст. при FiО2 = 37-40 %."
Показания и условия:
проведение полностью вспомогательной вентиляции у пациентов, не нуждающихся в принудительной ИВЛ, но требующих частичной респираторной поддержки;
постепенное «отучение» от ИВЛ;
отсутствие выраженных нарушений механических свойств легких;
отсутствие выраженных проявлений центральной и/или нейромышечной ОДН;
устойчивость и стабильность самостоятельных попыток вдоха;
уровень сознания не ниже 9 баллов GCS (по шкале ком Глазго).
Преимущества:
пациент «свободен» в выборе и саморегулировании основных параметров вспомогательной вентиляции;
за счет этого - хорошая синхронизация с аппаратом (при правильно установленной чувствительности триггера и других параметров);
снижение необходимости в седативной терапии;
оптимальный баланс между работой дыхания пациента и вентилятора (при правильно подобранном уровне Psupport);
«тренировка» дыхательных мышц и профилактика их атрофии. Работа диафрагмы улучшает вентиляцию задне-базальных отделов легких и вентиляционно-перфузионное соотношение;
лучшая компенсация сопротивления дыхательного контура и эндотрахеальной (трахеостомической) трубки;
эффективное постепенное «отучение» от ИВЛ.
Относительные недостатки:
вероятность снижения минутного объема и альвеолярной гиповентиляции в случае брадипноэ (апноэ);
«истощение» дыхательных мышц при неверно подобранных Psupport и чувствительности триггера или слишком раннем переводе больного на PSV;
вероятность удлинения времени вдоха и аутотриггирования при утечках из дыхательного контура или дыхательных путей;
недостаточная вентиляция и оксигенация при ухудшении легочной механики (снижении податливости легких, увеличении сопротивления дыхательных путей);
необходимость в регулярной коррекции чувствительности триггера, Pramp и Psupport у больных с часто меняющейся интенсивностью спонтанных попыток вдоха.
