
Vnutrennie_bolezni_6-e_izd_Makolkin
.pdfпреимущественно главных и париетальных, гиперплазируются, подвергаются вакуолизации и другим изменениям.
Диагностика
Для постановки диагноза ХГ принимают во внимание:
• клиническую симптоматику (преимущественно субъективные данные):
-преобладание диспепсических синдромов при обострении, сочетающихся с неинтенсивными болями в эпигастральной области;
-длительное течение;
-связь обострений с нарушением диеты;
•изменение секреторной функции желудка;
•изменение слизистой оболочки желудка (по данным рентгеноскопии, ФГДС, гастробиопсии).
В настоящее время основное значение в диагностике ХГ отводят морфологическому изучению структуры, степени выраженности и распространенности патологического процесса в слизистой оболочке желудка (при проведении повторных исследований - динамике патологических изменений). Так, ХГ с нейтрофильной инфильтрацией эпителия и стромы почти всегда служит реакцией на инфицирование H. pylori; нередко при этом имеются эрозии и язвы. ХГ типа А (аутоиммунный) характеризуется лимфоцитарной инфильтрацией желез и их разрушением.
Большое значение в диагностике ХГ придают выявлению H. pylori. Все методы обнаружения H. pylori можно условно разделить на инвазивные и неинвазивные.
• Инвазивные тесты: для этих исследований необходимо проведение ФГДС, во время которой забирают 4 биоптата (по 2 из антрального отдела и тела желудка). Применяют 3 метода выявления H. pylori:
-бактериологический - состоит в выращивании бактерий на селективной питательной среде;
-морфологический - заключается в обнаружении H. pylori в биоптатах, обработанных определенным способом (гистологический метод, золотой стандарт выявления H. pylori);
-биохимический (уреазный тест) - состоит в обнаружении аммиака в среде, содержащей мочевину и биоптат слизистой оболочки (уреаза H. pylori превращает мочевину в аммиак).
• Неинвазивные методы:
-обнаружение в сыворотке крови антител к H. pylori;
-дыхательный тест (пациент принимает внутрь раствор, содержащий меченую [13С] или [14С]мочевину; в присутствии H. pylori выдыхаемый воздух содержит СО2 с меченым
431
изотопом углерода (13С или 14С); этот тест успешно контролирует эрадикацию (удаление)
H. pylori.
Формулировка развернутого клинического диагноза учитывает:
• морфологическую и гастроскопическую характеристику ХГ:
-поверхностный;
-с поражением желез без атрофии;
-атрофический;
-гипертрофический;
-эрозивный;
-другие особые формы гастрита;
• состояние желудочной секреции:
-повышенная;
-сохраненная;
-сниженная:
незначительно;
умеренно;
выраженно;
• фазу течения:
-обострение;
-стихающее обострение;
-ремиссия;
•наличие выраженных моторных нарушений (желчного пузыря, кишечника и пр.);
•осложнения (кровотечение и пр.).
Примечания
• Морфологическая характеристика гастрита указывается на основании результатов биопсии.
432
• Для выявления H. pylori наиболее перспективен экспресс-метод его определения в биоптате слизистой оболочки непосредственно во время гастроскопии.
Лечение
ХГ обычно лечат амбулаторно, госпитализация показана при выраженном обострении, необходимости проведения сложных исследований и дифференциальной диагностики. Комплекс лечебных мероприятий зависит от типа гастрита, секреторной функции желудка, фазы заболевания. Лечебные мероприятия включают определенный диетический режим, фармакотерапию, физиотерапевтическое и санаторно-курортное лечение. Задачи терапии при ХГ различных типов отличаются друг от друга.
• При ХГ типа А предусмотрена:
-заместительная терапия;
-минимизация моторных нарушений.
• При гастрите типа В предусмотрены:
-эрадикация H. pylori;
-снижение кислотопродукции;
-«защита» слизистой оболочки желудка.
• При гастрите типа С предусмотрены:
-назначение синтетических простагландинов;
-«защита» слизистой оболочки желудка;
-снижение кислотопродукции.
Диетотерапия - неотъемлемый компонент лечения любого типа ХГ и предусматривает частое дробное питание (5-6 раз в день), пища не должна быть горячей.
•При отсутствии атрофии слизистой оболочки и повышенной секреции исключают блюда и продукты, раздражающие слизистую оболочку желудка (соленые, копченые блюда, маринады, острые приправы, наваристые бульоны).
•При наличии атрофии слизистой оболочки и снижении секреторной функции желудка показана диета, предусматривающая механическое щажение в сочетании с химической стимуляцией секреторной активности желудка: рацион содержит мясные, рыбные и овощные супы, крепкие бульоны, нежирное мясо и рыбу, овощи, фрукты, соки.
•После наступления ремиссии рекомендуют полноценное питание с исключением трудно перевариваемых продуктов, а также продуктов, усиливающих бродильные процессы (цельное молоко, свежие изделия из теста, виноград и пр.).
Заместительная терапия секреторной недостаточности желудка предусматривает назначение препаратов, усиливающих секрецию соляной кислоты (настойка травы
433
горькой полыни, настой корня одуванчика, сок подорожника или плантаглюцид по 0,5-1 г 3 раза в сутки). При отсутствии соляной кислоты в желудочном содержимом прибегают к заместительной терапии - натуральный желудочный сок, 3% раствор соляной кислоты, таблетки ацидин-пепсина. Ранее применявшиеся «стимуляторы» репаративных и регенеративных процессов (ретаболил, масло облепихи, карнитин, витамин U) в настоящее время не используются.
При резко сниженной секреции и кислотности желудочного сока следует назначать хлоридные и хлоридно-гидрокарбонатные натриевые воды достаточной минерализации (Ессентуки № 4, № 7 и др.). Если снижение секреции сопровождается воспалением слизистой оболочки желудка, то предпочтительны воды невысокой минерализации, содержащие, кроме ионов натрия, значительное количество ионов кальция (Славяновская, Смирновская, Миргородская и др.). Больные с пониженной секрецией желудочного сока должны пить воду небольшими глотками за 10-15 мин до еды.
Коррекция нарушений моторной функции желудка (дисмоторной дискинезии) предусматривает назначение препаратов, повышающих тонус привратника и внутрижелудочного давления (так называемых прокинетиков), что предотвращает заброс в желудок содержимого двенадцатиперстной кишки: метоклопрамид или домперидон (мотилиум*) по 10 мг 3 раза в день за 30 мин до еды (в течение 2-3 нед), а также сульпирид (эглонил*) в инъекциях (2 мл 5% раствора 1-2 раза в день) или внутрь (по 50100 мг 2-3 раза в день).
Для защиты слизистой оболочки применяют обволакивающие препараты: отвар семян льна, белую глину*, смекту* (препарат природного происхождения) по 3 г 3 раза в день, растворяя содержимое пакетика в 1/2 стакана воды.
Для коррекции возможных нарушений кишечного пищеварения при гастрите типа А применяют ферментные препараты - панкреатин (фестал, дигестал, панзинорм форте, мезим форте).
Снижение кислотопродукции при гастрите типа В достигается назначением 5 основных групп препаратов:
•невсасывающиеся антациды (алмагель, фосфалюгель) лишены многих побочных эффектов всасывающихся антацидных средств (гидрокарбонат натрия, карбонат кальция и др.); антациды принимают через 1-2 ч после еды 3-4 раза в сутки или за 30-60 мин до еды,
атакже на ночь;
•блокаторы Н2-рецепторов гистамина - ранитидин (зантак, ранисан*) по 150 мг 2 раза в сутки внутрь или внутримышечно, фамотидин (квамател*) по 20 мг 2 раза в сутки внутрь или внутримышечно - эти препараты обладают мощным антисекреторным действием;
•селективные м1-холинолитики - пирензепин (гастроцепин*) внутрь по 25-50 мг/сут
(утром и вечером за 30 мин до еды);
• неселективные м-холинолитики (атропин, метацин*, платифиллин) дают незначительный антисекреторный эффект, действуют непродолжительно, часто оказывают побочные эффекты (сухость во рту, тахикардия, нарушение мочеиспускания), в связи с чем в настоящее время их используют крайне редко;
434
• ингибиторы Н+, К+-АТФазы - омепразол по 20 мг 2 раза в сутки, лансопразол по 15, 30 мг/сут, рабепразол (париет*) 20 мг/сут, эзомепразол (нексиум*) по 20, 40 мг/сут - оказывают высокоселективное тормозящее действие на кислотообразующую функцию желудка.
При гастрите типа В (А+В) проводят эрадикацию Н. pylori. Показания к эрадикации:
•ХГ с кишечной метаплазией слизистой оболочки;
•ХГ с атрофией слизистой оболочки;
•ХГ с эрозиями.
Применяют однонедельную трехкомпонентную схему (терапия первой линии) или четырехкомпонентную схему (терапия второй линии при неэффективности предыдущего трехкомпонентного курса).
• Трехкомпонентная схема состоит из одного кислотоподавляющего препарата (ингибитора Н+, К+-АТФазы или блокатора Н2-рецепторов) и двух антимикробных препаратов, например:
-омепразол по 20 мг 2 раза в сутки;
-амоксициллин по 1000 мг 2 раза в сутки;
-кларитромицин по 250 мг 2 раза в сутки; или
-омепразол по 20 мг 2 раза в сутки;
-тинидазол по 500 мг 2 раза в сутки;
-кларитромицин по 250 мг 2 раза в сутки.
Последняя комбинация выпускается в виде таблеток под наименованием пилобакт*.
Для оценки эффективности эрадикационной терапии Н. pylori необходимо выдержать по меньшей мере 4-недельный интервал после курса антихеликобактерной терапии. При проведении диагностических мероприятий в более ранние сроки можно получить ложноотрицательные результаты.
• При неэффективности терапии назначают резервную четырехкомпонентную схему лечения (терапия второй линии), состоящую из одного ингибитора Н+, К+-АТФазы + препарата солей висмута + двух антимикробных препаратов, например:
-омепразол по 20 мг 2 раза в сутки (утром и вечером, но не позже 20 ч, с обязательным интервалом в 12 ч);
-коллоидный висмута трикалия дицитрат (де-нол*) по 120 мг 3 раза за 30 мин до еды и 4-й раз спустя 2 ч после еды перед сном;
-метронидазол по 250 мг 4 раза в день после еды или тинидазол 500 мг 2 раза в сутки после еды;
435
- амоксициллин или тетрациклин по 500 мг 4 раза в сутки.
Уже через месяц после эрадикации H. pylori исчезает нейтрофильная инфильтрация эпителия, а в более поздние сроки - и мононуклеарная инфильтрация.
Случаи самопроизвольного излечения от инфекции H. pylori у взрослых не описаны - она характеризуется пожизненным течением, поэтому прогноз определяется эффективностью антихеликобактерного лечения.
Физиотерапия широко применяется в комплексном лечении больных ХГ. Для купирования болевого синдрома используют электрофорез с прокаином (новокаином*), платифиллином, озокеритовые и парафиновые аппликации.
В период ремиссии больным ХГ показано санаторно-курортное лечение. При ХГ с сохраненной и повышенной секрецией соляной кислоты рекомендуют гидрокарбонатные минеральные воды, при ХГ с секреторной недостаточностью - хлоридные и натриевые воды.
Прогноз
При нормальной или повышенной секреторной функции желудка прогноз удовлетворительный. Если секреторная функция снижена, то прогноз ухудшается вследствие возможности развития рака желудка (особенно при гистаминоустойчивой ахилии). В связи с этим больных ХГ с выраженной секреторной недостаточностью ставят на диспансерный учет, им регулярно (1-2 раза в год) проводят ФГДС или рентгенологическое исследование желудка.
Профилактика
При ХГ профилактика состоит в рациональном питании и соблюдении режима питания, а также в борьбе с употреблением алкогольных напитков и курением. Необходимо следить за состоянием полости рта, носоглотки, своевременно лечить другие заболевания органов брюшной полости, устранять профессиональные вредности и глистнопротозойные инвазии.
Профилактика обострения ХГ должна предусматривать противорецидивное лечение тех больных, у которых заболевание имеет тенденцию к рецидивированию.
В проведении вторичной профилактики большое значение имеет диспансеризация больных ХГ. Она включает комплексное обследование и противорецидивное профилактическое лечение 1-2 раза в год.
ЯЗВЕННАЯ БОЛЕЗНЬ
Язвенная болезнь (ЯБ) - хроническое, рецидивирующее заболевание, склонное к прогрессированию, морфологическим субстратом которого служит рецидивирующая язва желудка или двенадцатиперстной кишки, возникающая, как правило, на фоне гастрита, вызванного инфекцией Helicobacter pylori.
436
Заболевание возникает вследствие расстройств нейрогуморальной и эндокринной регуляции секреторных и моторных процессов, а также нарушений защитных механизмов слизистой оболочки этих органов.
Язвенная болезнь встречается у людей любого возраста, но чаще в возрасте 30-40 лет, ею болеют около 8% взрослого населения. Городское население страдает ЯБ чаще по сравнению с сельским, мужчины болеют в 6-7 раз чаще женщин (особенно ЯБ двенадцатиперстной кишки).
Следует строго разделять ЯБ и симптоматические язвы - изъязвления слизистой оболочки желудка и двенадцатиперстной кишки, встречающиеся при различных заболеваниях и состояниях. Таковы язвы при эндокринной патологии, стрессах, острых и хронических нарушениях кровообращения, приеме НПВС.
Этиология
Причины развития заболевания остаются недостаточно изученными. В настоящее время считают, что ее возникновению способствуют следующие факторы:
•длительное или часто повторяющееся нервно-эмоциональное перенапряжение (стресс);
•генетическая предрасположенность, в том числе стойкое повышение кислотности желудочного сока конституционального характера;
•другие наследственно-конституциональные особенности (0 группа крови; НЬЛ-ВЗ- антиген; снижение активности антитрипсина);
•наличие хронического гастрита, дуоденита (ассоциированных с H. pylori), функциональных нарушений желудка и двенадцатиперстной кишки (предъязвенное состояние);
•нарушение режима питания;
•курение и употребление крепких спиртных напитков;
•употребление некоторых лекарственных препаратов, обладающих ульцерогенными свойствами (ацетилсалициловая кислота, фенилбутазон, индометацин и пр.).
Патогенез
Механизм развития ЯБ до сих пор изучен недостаточно. Повреждение слизистой оболочки с образованием язв, эрозий и воспаления связывают с преобладанием факторов агрессии над факторами защиты слизистой оболочки желудка и (или) двенадцатиперстной кишки. К местным факторам защиты относят секрецию слизи, способность к быстрой регенерации покровного эпителия, хорошее кровоснабжение слизистой оболочки, локальный синтез простагландинов и др. К агрессивным факторам причисляют соляную кислоту, пепсин, желчные кислоты. Однако нормальная слизистая оболочка желудка и двенадцатиперстной кишки устойчива к воздействию агрессивных факторов желудочного
идуоденального содержимого в нормальных (обычных) концентрациях.
В последние годы доказана роль инфекции Н. pylori в патогенезе ЯБ.
437
Так, благодаря особенностям строения и функционирования слизистой оболочки желудка часть людей генетически невосприимчивы к Н. pylori. У этой категории людей Н. pylori, попадая в организм, не способна к адгезии (прилипанию) на эпителий и поэтому не повреждает его. У других лиц (у которых впоследствии развивается ЯБ) Н. pylori, попадая в организм, расселяются преимущественно в антральном отделе желудка, что приводит к развитию активного хронического воспаления (нейтрофильная инфильтрация эпителия и собственной пластинки слизистой оболочки, а также мононуклеарная инфильтрация).
Цитокины клеток воспалительного инфильтрата играют существенную роль в повреждении слизистой оболочки. При адгезии Н. pylori к эпителиальным клеткам последние отвечают продукцией целого ряда цитокинов (в первую очередь ИЛ-8). В очаг воспаления мигрируют лейкоциты и макрофаги, секретирующие ФНО-а и гаммаинтерферон, что привлекает очередные клетки, участвующие в воспалении. Метаболиты активных форм кислорода, вырабатываемого нейтрофилами, также повреждают слизистую оболочку. Заселение слизистой оболочки двенадцатиперстной кишки и желудка возможно после формирования в ней очагов желудочной метаплазии в ответ на кислотную агрессию. Н. pylori тесно связан с факторами агрессии при ЯБ. Предполагается, что Н. pylori непосредственно, а также опосредованно через цитокины воспалительного инфильтрата приводит к дисгармонии взаимоотношений G-клеток (продуцирующих гастрин) и Д-клеток (продуцирующих соматостатин и играющих роль в функционировании париетальных клеток). Гипергастринемия приводит к увеличению числа париетальных клеток и повышению продукции соляной кислоты. Роль Н. pylori в развитии ЯБ подтверждается тем, что успешная эрадикация этого микроорганизма обусловливает резкое снижение частоты рецидивов (не более 5%), тогда как при отсутствии успешной эрадикации рецидивы ЯБ в течение года возникают в 50-80% случаев.
Одновременно развивается своеобразное нарушение моторики желудка, при котором происходит ранний сброс кислого желудочного содержимого в двенадцатиперстную кишку, что приводит к «закислению» содержимого луковицы двенадцатиперстной кишки.
Таким образом, Н. pylori являются главной причиной, поддерживающей обострение в гастродуоденальной области.
Н. pylori находят в 100% случаев при локализации язвы в антропилородуоденальной зоне и в 70% случаев - при язве тела желудка.
В зависимости от локализации язвенного дефекта различают некоторые патогенетические особенности язвенной болезни. Так, в развитии язвенной болезни с локализацией язвенного дефекта в теле желудка существенная роль принадлежит снижению местных защитных механизмов слизистого барьера в результате воспаления слизистой оболочки, нарушения муцинообразования, регенерации покровно-ямочного эпителия, ухудшения кровотока и локального синтеза простагландинов. Кроме этого существенную роль играет дуоденогастральный рефлюкс с регургитацией желчных кислот и изолецитинов, разрушающих слизистый барьер и обусловливающих ретродиффузию ионов Н+ и образование язвенного дефекта под воздействием пепсина.
Язвообразование в пилородуоденальной зоне слизистой оболочки связывают с длительной гиперхлоргидрией и пептическим протеолизом, обусловленным гиперваготонией, гипергастринемией и гиперплазией главных желез желудка, а также гастродуоденальной дисмоторикой. Кроме этого играет роль и неэффективная нейтрализация содержимого желудка мукоидными субстанциями и щелочным
438
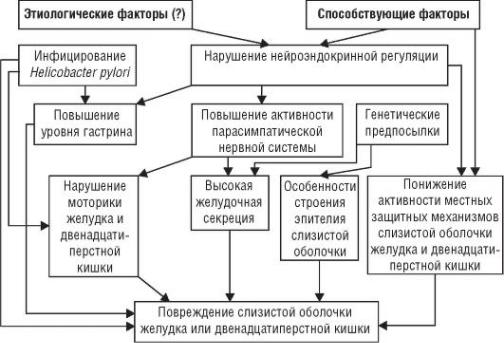
компонентом двенадцатиперстной кишки, длительным закислением пилородуоденальной среды. Приблизительная схема патогенеза ЯБ представлена на рис. 3-2.
Классификация
Язвенную болезнь подразделяют:
• по клинико-морфологическим признакам:
-язвенная болезнь желудка;
-язвенная болезнь двенадцатиперстной кишки;
Рис. 3-2. Патогенез язвенной болезни
• по форме заболевания:
-впервые выявленная;
-рецидивирующая;
• по локализации выделяют поражение:
-кардиальной части;
-малой кривизны желудка;
-препилорического отдела желудка;
439
-луковицы двенадцатиперстной кишки;
-внелуковичного отдела (постбульбарные язвы);
• по фазам течения:
-обострение;
-стихающее обострение;
-ремиссия;
• по тяжести течения:
-доброкачественное (язвенный дефект небольшой и неглубокий, рецидивы редки, осложнений нет; консервативное лечение дает четкий эффект приблизительно через месяц);
-затяжное (стабильное течение, характерны неполный эффект лечения, большие сроки его; возможны рецидивы в течение первого года);
-прогрессирующее (характеризуется минимальным эффектом от лечения, развитием осложнений; рецидивы часты);
• по наличию осложнений:
-осложненная;
-неосложненная.
Осложнения язвенной болезни проявляются кровотечением, пенетрацией, перфорацией, малигнизацией, стенозом привратника и луковицы, перивисцеритами.
Клиническая картина
Клинические проявления ЯБ отличаются многообразием и зависят от фазы течения (обострения или ремиссии), клинико-морфологического варианта (ЯБ желудка или двенадцатиперстной кишки) и наличия осложнений.
При обострении ЯБ независимо от ее клинического варианта выражены следующие основные синдромы:
•болевой (имеет определенные закономерности в зависимости от локализации язвы);
•желудочной диспепсии;
•кишечной диспепсии;
•астеновегетативный;
•локальных изменений;
440
