
Журнал неврологии и психиатрии / 2005 / NEV_2005_10_01
.pdf
КЛИНИКА НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
Расстройства дыхания во сне при болезни двигательного нейрона
М.Г. ПОЛУЭКТОВ, Я.И. ЛЕВИН, Г.Н. ЛЕВИЦКИЙ, А.В. СЕРДЮК, В.И. СКВОРЦОВА
Sleep-related breathing disturbances in motor neuron disease
M.G. POLUEKTOV, Ya.I. LEVIN, G.N. LEVITSKY, A.V. SERDYUK, V.I. SKVORTSOVA
Курс сомнологии при кафедре нервных болезней факультета последипломного профессионального образования врачей Московской медицинской академии им. И.М. Сеченова, кафедра фундаментальной и клинической неврологии Российского государственного медицинского университета, Москва
Представлены результаты исследования показателей дыхания во время сна у 18 больных с болезнью двигательного нейрона (13 мужчин, 5 женщин, возраст 61,5±10,6 года). Патологическое число эпизодов апноэ-гипопноэ во сне (более 10 в час) выявлено у 10 (56%) из них. У 4 из оставшихся пациентов определялось значительное снижение средней сатурации во время сна (менее 94%). Максимально выраженными расстройства дыхания во сне обструктивного характера были у больных с прогрессирующим бульбарным параличом и боковым амиотрофическим склерозом (БАС) с бульбарными нарушениями, самые низкие показатели сатурации отмечались при БАС без бульбарных нарушений. Уровень сатурации во время сна ниже 94% ассоциировался с большей степенью выраженности тетрапареза, высокой скоростью прогрессирования процесса и худшей выживаемостью пациентов с болезнью двигательного нейрона.
Ключевые слова: болезнь двигательного нейрона, расстройства дыхания во сне, синдром апноэ во сне, синдром обструктивного апноэ во сне.
Presented are the results of the study of respiratory parameters, together with standard polysomnography, in 18 patients with motor neuron disease (13 males, 5 females, mean age 61,5±10,6 years). AHI =10 epis./h was found in 10 (56%) cases. Other 4 patients demonstrated a low level (less 94%) of average blood saturation during sleep. The highest number of obstructive episodes was observed in patients with progressive bulbar palsy and amyotrophic lateral sclerosis (ALS) with bulbar signs. The lowest level of nighttime saturation was registered in patients with ALS without bulbar signs. Mean saturation (less than 94%) was associated with more pronounced limb muscle weakness, rapid disease progression and worse survival.
Key words: motor neuron disease, ALS, sleep-related breathing disturbances, sleep apnea, OSAS.
Zh Nevrol Psikhiatr Im SS Korsakova 2005;105: 10: 4—9
Расстройства дыхания во сне (РДВС) представляют группу клинически и инструментально очерченных состояний, в основе которых лежит нарушение функции дыхания во время сна, проявляющееся как нарушением ритмичности дыхательных движений (эпизоды апноэ), так и уменьшением их глубины (эпизоды гипопноэ и гиповентиляции). В Международной классификации расстройств сна 1990 г. [21] выделяют 6 видов таких расстройств, из них наиболее распространенными и клинически значимыми являются синдром обструктивных апноэ во сне (СОАС), синдром центральных апноэ во сне, синдром центральной альвеолярной гиповентиляции и первичный храп.
В последние годы значительно возрос интерес к РДВС при неврологических заболеваниях. Многие из них сопровождаются нарушениями на тех или иных
© Коллектив авторов, 2005
уровнях системы регуляции дыхания, и предполагается, что на ранних этапах патологического процесса расстройства дыхательной функции могут проявляться только в состоянии сна. Более высокая, чем в общей популяции, распространенность РДВС выявлена среди пациентов с такими заболеваниями, как мозговой инсульт, паркинсонизм, множественные системные атрофии, что позволяет обсуждать непосредственную роль повреждения мозговых центров в генезе этих дыхательных нарушений [3, 4].
Перспективным предметом изучения РДВС при неврологической патологии является болезнь двигательного нейрона (БДН) при рассмотрении ее как модели повреждения эфферентного звена регуляции дыхания, когда с большой долей уверенности (благодаря электрофизиологическим методикам) можно выделять наиболее пораженные участки на надстволовом, стволовом и спинальном уровнях ЦНС. Практическое значение подхода к проблеме БДН со стороны медицины сна может заключаться в появлении
4 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
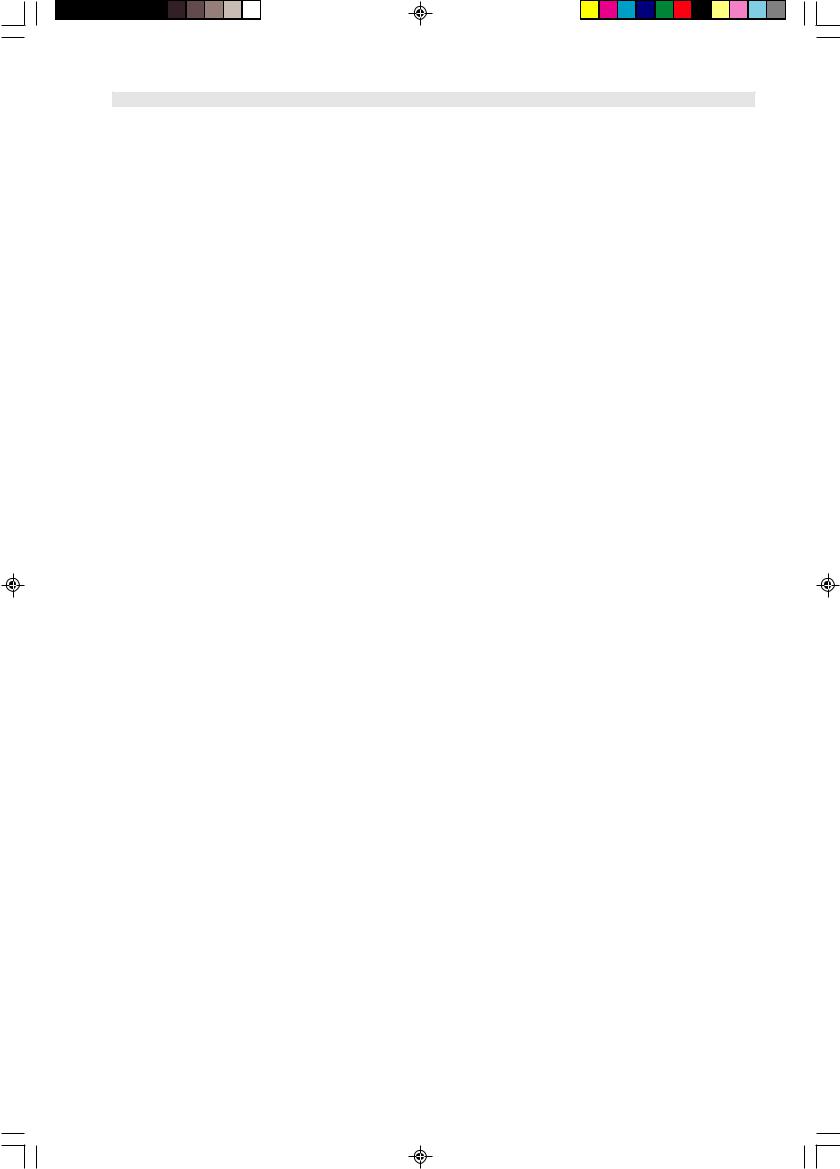
БОЛЕЗНЬ ДВИГАТЕЛЬНОГО НЕЙРОНА
новых возможностей повышения качества жизни пациентов с этим тяжелым заболеванием.
На широкую распространенность РДВС при БДН обращали внимание многие исследователи. M. Minz и соавт. [17] из 12 обследованных у 3 зарегистрировали множественные нарушения дыхания во сне. По данным K. Ferguson и соавт. [14], количество апноэ и гипопноэ во сне у больных боковым амиотрофическим склерозом (БАС) было более высоким, чем в контрольной группе. Авторы обращают внимание на особенности РДВС при данном заболевании: значительно чаще, чем этого можно ожидать, встречаются такие их виды, как гипопноэ и гиповентиляция; часто выявляется ассоциация обструктивных апноэ во сне
ñналичием нарушений бульбарных функций. В исследованиях R. Velasco и соавт. [22] показано, что выживаемость больных с БДН при среднем уровне ноч- ной сатурации (насыщения гемоглобина крови кислородом) менее 93% снижается в 3,3 раза.
Результаты исследования дыхания во сне привлекаются для решения одной из основных проблем ле- чения БДН — момента принятия решения о начале вспомогательной вентиляции. В ряде исследований, например в работе L. Elman и соавт. [13], продемонстрировано, что показатели ночной сатурации являются более точными предикторами для введения респираторной поддержки, чем данные тестов легочных функций. Считается, что раннее начало неинвазивной вентиляции с положительным давлением во время сна влияет на продолжительность жизни при БДН и, как показано S. Bourke и соавт. [10], I. NewsomDavis и соавт. [18], позволяет улучшить качество жизни и когнитивные функции больных.
Целью нашего исследования явились оценка распространенности разных видов РДВС в популяции больных с БДН и выявление связи этих расстройств
ñклиническими и электрофизиологическими проявлениями заболевания.
Материал и методы
Клиническое обследование больных проводилось на кафедре фундаментальной и клинической неврологии РГМУ на базе московских городских клиниче- ских больниц ¹20 и 31 согласно разработанному протоколу [5]. Диагноз БДН устанавливался согласно пересмотренным Эль-Эскориальским критериям с уче- том данных электронейромиографии мышц и нервов шеи, верхних и нижних конечностей и МРТ всех отделов ЦНС [11]. Форма БДН определялась в соответствии с классификацией F. Norris [19], варианты заболевания — согласно классификации О.А. Хондкариана и соавт. [6]. О типе прогрессирования заболевания судили по скорости изменения суммарной оценки по шкале ALS-FRS (функциональная шкала БДН [12]) в течение года (более 10 баллов — быстрое, менее 10 баллов — медленное). Степень функционального дефекта определяли по шкале F. Norris, состояние бульбарных функций — по шкалам P. Andres и соавт. [8], V. Appel и соавт. [9]. Качество жизни больных с БДН на момент исследования оценивали по шкале ALS-AQ40 [15]. Для исследования состояния эфферентного звена системы регуляции дыхания использова-
ли данные игольчатой электромиографии с кивательных мышц с определением степени изменения длительности потенциалов двигательных единиц и стадии денервационно-реиннервационного процесса по Б.М. Гехту и соавт. [2].
Оценка клинических проявлений РДВС и исследование ночного сна пациентов проводили на базе Сомнологического центра МЗ и СР РФ и курса сомнологии при кафедре нервных болезней ФППОВ ММА им. И.М. Сеченова в ГКБ ¹33 им. проф. А.А. Остроумова. Использовались шкалы оценки клини- ческих проявлений из опросника SDQ и анкета скрининга апноэ во сне Т.С. Елигулашвили и соавт. [3, 4]. Полисомнографическое исследование осуществлялось на аппаратно-программном комплексе Somnostar α («Sensor Medics», США) и включало регистрацию ЭЭГ, электроокуло- и электромиограммы, ороназального потока воздуха, дыхательных движений грудной и брюшной стенок и уровня сатурации.
Эпизод апноэ определялся при снижении амплитуды колебаний ороназального потока воздуха на 80% и более вплоть до отсутствия дыхания, эпизод гипопноэ — до 50% в течение 10 с и более. Апноэ или гипопноэ расценивались как обструктивные, если уменьшение дыхательного потока происходило при сохранявшихся дыхательных движениях грудной и/или брюшной стенки, как центральные — при отсутствии этих движений. Средняя сатурация определялась как среднее значение уровня насыщения гемоглобина крови кислородом за время сна, минимальная сатурация — по ее минимальному значению во время сна. Эпизод десатурации определялся при снижении сатурации на 4% и более от базового уровня.
Объективные исследования дыхания во сне у больных с БДН позволили верифицировать диагноз трех форм РДВС из 6 упомянутых в Международной классификации [21]. Диагноз СОАС ставился при величи- не индекса апноэ-гипопноэ (число эпизодов апноэ и гипопноэ за час сна) 10 и более. Наличие синдрома центральной альвеолярной гиповентиляции, связанной со сном, подтверждалось при уровне средней сатурации менее 94% и исключении диагноза СОАС. Диагноз первичного храпа устанавливался при нали- чии привычного храпа (чаще 3 раз в неделю) и исключении двух предыдущих состояний.
Статистическая обработка данных проводилась с использованием параметрических (t-критерий Стьюдента) и непараметрических (U-критерий Манна— Уитни, ANOVA Крускала—Уоллиса, χ2 Фишера) методов, анализ выживаемости — методом Каплана— Мейера.
Всего были обследованы 18 больных с подтвержденным диагнозом БДН (13 мужчин, 5 женщин) в возрасте 61,5±10,6 года (95% доверительный интервал 56,2—66,7), средний индекс массы тела 22,7 кг/м2 (95% доверительный интервал 21,6—23,8). У 9 из них установлен прогрессирующий бульбарный паралич, у 6
— БАС с бульбарными нарушениями и у 3 — БАС без этих нарушений. У 10 пациентов доминировало поражение периферического мотонейрона (сегментоядерный вариант), у 2 — центрального (пирамидный вариант), у остальных центральные и периферические мотонейроны были поражены равномерно (класси-
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
5 |

КЛИНИКА НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
ческий вариант). Средняя длительность болезни составляла 28,5 мес (95% доверительный интервал 18,9— 38,0).
Результаты
Описание выявленных клинических синдромов РДВС
Из 18 больных у 10 (56%) число РДВС превышало норму (10 и более эпизодов в час). Большинство эпизодов дыхательных нарушений было представлено обструктивными апноэ, преимущественно ассоциированными с фазой медленного сна (10,4±9,3 эпизодов в час против 8,3±8,9 в фазе быстрого сна; р<0,05). На основании этих данных больным устанавливался диагноз СОАС. Сравнение РДВС в разных фазах сна не выявило достоверных различий между числом обструктивных, смешанных и центральных апноэ и гипопноэ в этой группе. Такой характерный для СОАС симптом, как громкий привычный храп, имел место только у 3 (33%) больных, эпизоды апноэ во сне замечены также лишь у 3 пациентов, сонливость в состоянии расслабленного бодрствования отмечалась у 3, в активном состоянии — у 2 больных. Следует заметить, что, несмотря на преклонный возраст, только у 4 (36%) обследованных был высокий уровень артериального давления, соответствующий диагнозу гипертонической болезни, 4 пациента жаловались на плохой ночной сон.
Ó4 (22%) пациентов на фоне нормального ритма дыхания выявлялось снижение среднего уровня сатурации во время сна (менее 94%), что рассматривалось (на фоне нормальных механических свойств легких и в отсутствие хронических обструктивных легоч- ных заболеваний) как подтверждение диагноза синдрома центральной альвеолярной гиповентиляции.
Все эти пациенты жаловались на плохой сон с частыми пробуждениями, один больной отмечал сонливость в состоянии расслабленного, а двое — в состоянии и расслабленного, и активного бодрствования.
Ó4 больных не было выявлено патологии дыхания во время сна, однако у 2 из них отмечался обыч- ный или постоянный храп, что соответствовало критериям диагноза первичного храпа. Из этих 4 пациентов на плохой сон жаловался только один. У 2 больных имелся диагноз гипертонической болезни.
Таким образом, только у 2 (11%) обследованных
ñБДН не было обнаружено нарушений дыхания во
сне, соответствовавших какой-либо клинической форме РДВС.
Зависимость вида РДВС от клинических характеристик заболевания
Было проведено сравнение показателей дыхания во сне в зависимости от таких клинических характеристик БДН, как ее форма и вариант, возраст нача- ла, продолжительность, скорость прогрессирования и значения по известным шкалам оценки состояния больных. Результаты сравнения показателей при разных формах болезни, достигающие степени достоверности (p<0,05), представлены в табл. 1. Сравнение методом ANOVA Крускала—Уоллиса позволило выявить связь величины индекса апноэ, индекса дыхательных расстройств и числа обструктивных апноэ в фазе медленного сна с формой БДН. Максимальные значения этих показателей (т.е. наиболее выраженные РДВС) установлены у пациентов с прогрессирующим бульбарным параличом, менее выраженные — у больных БАС с бульбарными нарушениями, а наиболее сохранными были параметры у больных БАС без нарушений бульбарных функций. В то же время показатели насыщения крови кислородом демонстрировали иную динамику: наихудшие значения минимальной сатурации зарегистрированы у больных БАС без нарушений бульбарных функций.
При сравнении показателей дыхания во сне в зависимости от темпа прогрессирования заболевания (быстрое — медленное) методом Стьюдента выявлялись достоверные различия в уровне насыщения крови кислородом: индекс десатураций соответственно 9,8±10,9 и 1,7±1,9 эпизода в час, минимальная сатурация 84,3±6,3 и 89,3±3,2%, средняя сатурация 93,5±3,8 и 89,3±3,2%. Иными словами, больные с быстрым развитием заболевания имели худшие показатели насыщения крови кислородом во время сна.
Корреляционный анализ методом Пирсона позволил выявить достоверную (р<0,05) связь между вели- чиной индекса апноэ и индекса дыхательных расстройств и значением общего балла по шкале ALSFRS (r= –0,49 и –0,52 соответственно). По другим шкалам оценки больных БАС (Норриса, Аппеля, Андрес и ALS-AQ40) достоверной корреляции с показателями дыхания во сне установлено не было.
Для приблизительной оценки связи степени пареза с показателями дыхания во сне у каждого больного были суммированы значения мышечной силы во всех отделах конечностей (кисть, предплечье, пле-
Таблица 1. Показатели дыхания во сне при разных формах БДН
Показатель дыхания во сне, число |
Прогрессирующий |
|
ÁÀÑ |
|
|
|
|||
с бульбарными |
без таковых |
|||
эпизодов в час |
бульбарный паралич (п=9) |
|||
|
|
нарушениями (п=6) |
(ï=3) |
|
|
|
|
|
|
Индекс апноэ |
12,8±6,7 |
4,5±3,4 |
2,8±1,8 |
|
Индекс апноэ-гипопноэ |
14,4±8,6 |
9,4±5,3 |
4,6±4,5 |
|
Индекс обструктивных апноэ в |
12,7±6,9 |
4,2±3,6 |
2,0±0,6 |
|
фазе медленного сна |
|
|
|
|
Минимальная сатурация, % |
90,2±2,6 |
85,2±5,3 |
81,3±6,4 |
|
|
|
|
|
6 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
БОЛЕЗНЬ ДВИГАТЕЛЬНОГО НЕЙРОНА
Таблица 2. Показатели дыхания во сне в разных стадиях денервационно-реиннервационного процесса в кивательной мышце
Показатель, |
|
Стадия процесса |
|
|
|
|
|
число эпизодов в час |
IIIÀ (n=9) |
IIIÁ (n=1) |
IV (n=4) |
|
|||
|
|
|
|
Индекс гипопноэ |
1,9±1,9 |
5,3 |
5,7±2,3 |
Индекс обструктивных гипопноэ в |
1,5±1,5 |
0 |
4,4±2,2 |
фазе медленного сна |
|
|
|
|
|
|
|
чо, бедро и др.) и сопоставлены с показателями дыхания во сне. Получены достоверные значения корреляции этого интегративного показателя с такими характеристиками дыхания, как средняя сатурация (r=0,7), минимальная сатурация (r=0,8), индекс десатураций (r= –0,8) и индекс апноэ-гипопноэ (r= –0,5), т.е. чем выраженнее оказывалась степень пареза, тем хуже были показатели насыщения крови кислородом и меньше эпизодов апноэ-гипопноэ наблюдалось во время сна.
Показатели электромиографии и характеристики дыхания во сне
Результаты игольчатой электромиографии кивательных мышц, относящихся к вспомогательной дыхательной мускулатуре, позволили определить в них у каждого пациента стадию денервационно-реиннер- вационного процесса и проследить связь между нею и показателями дыхания во сне с помощью метода ANOVA Крускала—Уоллиса (табл. 2, представлены только достоверные данные: р<0,05). Наиболее часто РДВС определялись у больных с IV стадией денерва- ционно-реиннервационного процесса. Эти данные подтверждены результатами корреляционного анализа: установлена положительная связь между средней длительностью потенциалов двигательных единиц и ве-
личиной индекса гипопноэ (r=0,72). Таким образом, частота некоторых видов РДВС, а именно гипопноэ может отражать степень выраженности патологического процесса в одной из вспомогательных дыхательных мышц (кивательной).
Показатели выживаемости и дыхание во время сна
Анализ выживаемости больных с БДН по Капла- ну—Мейеру выявил достоверные (р<0,05) различия между больными с нарушениями вентиляции во сне (снижение средней сатурации менее чем до 94%) и с нормальными показателями насыщения гемоглобина кислородом. Как видно из рисунка, выживаемость была выше среди больных с нормальными показателями насыщения крови кислородом во время сна.
Обсуждение
Важным фактом, установленным в ходе проведенного исследования, мы считаем высокую распространенность разных клинических синдромов РДВС в популяции больных с БДН. СОАС встретился у 56% обследованных, что превышает показатель в сопоставимых по возрасту и полу группах здоровых пожилых больных, полученный S. Ancoli-Israel и соавт. [7] (25%) и при анализе распространенности этого син-
Показатели выживаемости у больных с наличием РДВС (сплошная линия) и без них (пунктир).
Представлены только достоверные данные (р<0,05).
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
7 |
КЛИНИКА НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
дрома в госпитальной популяции [4] (18%). Важной |
рактерных симптомов и прежде всего храпа и сон- |
клинической особенностью данного вида РДВС при |
ливости [3]. |
БДН, с нашей точки зрения, является относитель- |
Учитывая роль мышц гортани и глотки, особенно |
ная «асимптоматичность». Такие характерные для |
m. genioglossus, в поддержании просвета верхних дыха- |
СОАС симптомы, как громкий привычный храп, жа- |
тельных путей во время сна, мы могли ожидать, что |
лобы на пробуждения с ощущением нехватки возду- |
при БДН с преимущественным нарушением бульбар- |
ха, на постоянную дневную сонливость, встречались |
ных функций (глотание, фонация, артикуляция) РДВС |
только у трети больных. И напротив, жалобы пациен- |
будут наиболее выраженными. Это и подтвердилось при |
тов, которым в соответствии с результатами ночного |
сравнении показателей дыхания в группах больных с |
исследования был установлен диагноз синдрома цен- |
разными формами БДН: более всего эпизодов апноэ и |
тральной альвеолярной гиповентиляции, достаточно |
гипопноэ обструктивного характера было в группе па- |
типичны для этого синдрома: плохой сон, частые |
циентов с прогрессирующим бульбарным параличом. |
пробуждения и дневная сонливость имели место у |
Данные о связи нарушений дыхания во сне именно с |
большинства из них. |
наличием и выраженностью бульбарного синдрома |
Следует отметить важность самого факта выявле- |
согласуются с полученными в других исследованиях. |
ния синдрома центральной альвеолярной гиповенти- |
Так, K. Kimura и соавт. [16] обнаружили патологиче- |
ляции в обследованной группе больных с БДН. В ли- |
ские значения апноэ и гипопноэ во сне только у боль- |
тературе публикации на эту тему достаточно редки, |
ных с БДН при наличии нарушений бульбарных функ- |
что может быть обусловлено, например, использова- |
ций. C. Santos и соавт. [20] установили, что патологиче- |
нием разных критериев при установлении диагноза |
ское с их точки зрения число РДВС (более 20 в час) |
синдрома: среднего уровня сатурации во время сна |
чаще встречалось у больных с бульбарными наруше- |
(менее 90% или менее 94%) либо парциального дав- |
ниями, чем в отсутствие таковых (46% против 21%). |
ления газов крови и прежде всего уровня рСО2 âûøå |
Обращает на себя внимание то обстоятельство, |
45 мм рт.ст. Мы для установления диагноза синдрома |
что показатели, характеризующие насыщение крови |
применяли критерии Международной классификации |
кислородом (сатурацию), демонстрировали иную ди- |
расстройств сна, позволяющие оценивать гиповен- |
намику: наибольшие нарушения встречались у паци- |
тиляцию во время сна по данным ночной оксимет- |
ентов со спинальным дебютом БДН, т.е. с собствен- |
рии (в случае отсутствия обструктивных и рестрик- |
но БАС. Мы предполагаем, что эти показатели дыха- |
тивных нарушений легочных функций). Полученный |
ния во сне, которые чаще привлекаются для описа- |
нами показатель распространенности синдрома цен- |
ния степени гиповентиляции, больше отражают со- |
тральной альвеолярной гиповентиляции (22%) зна- |
стояние не фарингеальной, а основной и вспомога- |
чительно превышает, например, таковой при мозго- |
тельной дыхательной мускулатуры (диафрагма, меж- |
вых инсультах (2%). |
реберные, кивательные мышцы и пр.), что косвенно |
При исследованиях в общей популяции синдром |
подтверждается корреляцией таких параметров, как |
центральной альвеолярной гиповентиляции обычно |
сумма баллов мышечной силы в конечностях и сату- |
не выявляется — предполагается, что эта клиниче- |
рация (средняя, минимальная, индекс десатураций). |
ская форма РДВС либо имеет место только при тяже- |
Это было подмечено также S. Bourke и соавт.[10]: «на |
лых неврологических заболеваниях, либо поглощает- |
качество жизни больных БАС большее влияние ока- |
ся более распространенной формой — СОАС (крите- |
зывает слабость дыхательной мускулатуры, чем чис- |
рием исключения этого диагноза является отсутствие |
ло РДВС». В нашем исследовании худшие показатели |
патологической частоты апноэ-гипопноэ) [1]. Толь- |
ночной сатурации были у больных с быстрым тем- |
ко у 4 больных при ночном исследовании мы не вы- |
пом прогрессирования заболевания. Анализ выживае- |
явили признаков патологии дыхания во сне. |
мости больных БАС продемонстрировал, что именно |
Полученные нами показатели распространенно- |
наличие ночной гиповентиляции, выражающейся в |
сти РДВС при БДН заметно превышают приводи- |
снижении среднего уровня сатурации, а не число |
мые другими исследователями. Так, M. Minz и со- |
апноэ и гипопноэ в наибольшей степени определяет |
авт. [17] РДВС в виде апноэ во сне выявили у 25% |
этот показатель: больные с наличием гиповентиля- |
обследованных, C. Santos и соавт. [20] — у 9%, од- |
ции во время сна умирали раньше. Ассоциация ноч- |
нако и в том, и в другом случае использовались не |
ной гиповентиляции с более тяжелым течением БДН |
случайные выборки пациентов, возможно также, |
ранее была отмечена и другими исследователями. На- |
что больные с более тяжелыми формами БДН, тре- |
пример, L. Elman и соавт. [13] предлагали определять |
бующие вспомогательной вентиляции, не включа- |
момент начала вспомогательной вентиляции именно |
лись в число обследованных. Следует заметить, что |
по ухудшению показателей ночной сатурации, а не |
такой характерный для РДВС в общей популяции |
дневных легочных тестов. |
симптом, как привычный храп (до 95—100%), в |
С учетом достаточно низкой доступности домаш- |
обследованной нами группе больных с БДН встре- |
ней вспомогательной вентиляции для пациентов БДН |
тился лишь у 5 (28%). Это подтверждает приоритет |
в отечественных условиях важную роль приобретает |
инструментальных методов диагностики РДВС, по |
возможность применения других методов лечения |
крайней мере у больных с БДН и, вероятно, при |
РДВС — ингибиторов обратного захвата серотонина |
некоторых других формах неврологической патоло- |
(флуоксетин) и дыхательных стимуляторов (теофил- |
гии, так как общеупотребительные скрининговые |
лин, препараты прогестерона), однако этот вопрос |
анкеты основаны на балльной оценке наиболее ха- |
требует дальнейшего изучения. |
8 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
БОЛЕЗНЬ ДВИГАТЕЛЬНОГО НЕЙРОНА
ЛИТЕРАТУРА
1.Вейн А.М., Елигулашвили Т.С., Полуэктов М.Г. Синдром апноэ во сне и другие расстройства дыхания, связанные со сном: клиника, диагностика, лечение. М: Эйдос Медиа 2002.
12.Cederbaum J.M., Stambler N. Performance of Amyotrophic Lateral Sclerosis Functional Rating Scale (ALSFRS) in multicenter clinical trials. J Neurol Sci 1997; 152: 1, 1—9.
2.Гехт Б.М., Касаткина Л.Ф., Самойлов М.И., Санадзе А.Г. Элек13. Elman L.B., Siderowf A.D., McCluskey L.F. Nocturnal oximetry: Util-
тромиография в диагностике нервно-мышечных заболеваний. Таганрог: Изд-во ТРТУ 1997.
3.Елигулашвили Т.С. Неврологические аспекты синдрома апноэ во сне: Клинико-физиологическое исследование: Дис. ... д-ра мед. наук. М 1998.
ity in the respiratory management of amyotrophic lateral sclerosis. Am J Phys Med Rehabil 2003; 82: 866—870.
14.Ferguson K.A., Strong M.J., Ahmad D., George C.F.P. Sleep-disordered breathing in amyotrophic lateral sclerosis. Chest 1996; 110: 664— 669.
4.Полуэктов М.Г., Бахревский И.Е., Кошелев И.Ю. и др. Расстрой15. Jenkinson C., Fitzpatrick R., Swash M., Levy G. ALSAQ User Manual.
ства дыхания во сне при церебральном инсульте. Журн неврол
и психиат (приложение Инсульт) 2002; 5: 22—26.
5.Скворцова В.И., Лимборская С.А., Сломинский П.А. и др. Особенности спорадической болезни двигательного нейрона, ассоциированной с мутациями D90A и G12R, в российской популяции. Журн неврол и психиат 2003; 103: 11: 46—52.
6.Хондкариан О.А., Бунина Т.Л., Завалишин И.А. Боковой амиотрофический склероз. М: Медицина 1978.
7.Ancoli-Israel S., Kripke D.F., Klauber M.R. et al. Sleep-disordered breathing in community-dwelling elderly. Sleep 1991; 14: 6: 486— 495.
8.Andres P.L., Hedlund W., Finison L. et al. Quantitative motor assessment in amyotrophic lateral sclerosis. Neurology 1986; 36: 937— 941.
9.Appel V., Steward S.S., Smith G., Appel S.H. A rating scale for amyotrophic lateral sclerosis: description and preliminary experience. Ann Neurol 1986; 22: 3: 328—333.
10.Bourke S.C., Shaw P.J., Gibson G.J. Respiratory function vs sleepdisordered breathing as predictors of QOL in ALS. Neurology 2001; 57: 11: 2040—2044.
11.Brooks B.R., Miller R.G., Swash M. et al. El Escorial Revisted: Revised Criteria for the Diagnosis of Amyotrophic Lateral Sclerosis Current Issues in ALS Therapeutic Trials Workshop Contributors (1998). http://www.wfnals.org/Articles/elescorial1998.html (The WFN/ALS Website).
Oxford: Hogan Print Partnership 2000; 1—12.
16.Kimura K., Tachibana N., Kimura J., Shibasaki H. Sleep-disordered breathing at an early stage of amyotrophic lateral sclerosis. J Neurol Sci 1999; 164: 1: 37—43.
17.Minz M., Autret A., Laffont F. et al. A study on sleep in amyotrophic lateral sclerosis. Biomedicine 1979; 30: 40—46.
18.Newsom-Davis I.C., Lyall R.A., Leigh P.N. et al. The effect of non-
invasive positive pressure ventilation (NIPPV) on cognitive function in amyotrophic lateral sclerosis (ALS): a prospective study. J Neurol Neurosurg Psychiat 2001; 71: 4: 482—487.
19.Norris F.H. Onset, natural history and prognosis of adult motor neuron disease. J Neurol Sci 1993; 118: 48—55.
20.Santos C., Braghiroli A., Mazzini L. et al. Sleep-related breathing disorders in amyotrophic lateral sclerosis. Monaldi Arch Chest Dis 2003; 59: 2: 160—165.
21.The international classification of sleep disorders: Diagnostic and coding manual. Kansas: Allen Press Inc 1990.
22.Velasco R., Salachas F., Munerati E. et al. Nocturnal oxymetry in patients with amyotrophic lateral sclerosis: role in predicting survival. Rev Neurol (Paris) 2002; 158: 5: 1: 575—578.
Поступила 24.01.05
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 10, 2005 |
9 |
