
Posobie_dlya_podgotovki_k_zanyatiam
.pdfЭкстренная помощь во время приступа.
Приступ сердечной астмы (удушья) чаще возникает ночью. Больной задыхается, пытается сесть, кожа покрывается холодным потом, лицо делается синюшным, пульс частый, но слабый, учащенное дыхание до 30-40 ударов в минуту, может появиться кашель с выделением розовой пенистой мокроты.
1.Усадите больного удобно.
2.Дайте лекарства, назначенные врачом.
3.Обеспечьте приток свежего воздуха в помещение.
4.Дайте кислород.
5.Если приступ не проходит – вызывайте «скорую помощь».
7.Контрольные вопросы:
1.Дайте определение сердечно-сосудистой недостаточности.
2.К чему приводит сердечно-сосудистая недостаточность?
3.Назовите три степени тяжести этого заболевания.
4 .Вследствии чего развивается сердечно-сосудистая недостаточность? 5.Чем характеризуется сердечно-сосудистая недостаточность?
6.Как ухаживать за больными,при легкой степени сердечно-сосудистой недостаточности? 7.Как ухаживать за больными,при тяжелой степени сердечно-сосудистой недостаточности?
8.Опишите все мероприятия по уходу за больным,при тяжелой степени сердечнососудистой недостаточности.
9.Назовите особенности диеты больных,при сердечно-сосудистой недостаточности.
8. Содержание самостоятельной работы:
1)осмотр больных в реанимационных отделения;
2)разбор клинических случаев в учебной комнате;
3)решение ситуационных задач;
4)Отработка практических навыков на учебном манекене: комплекс СЛР.
5)Выполнение тестовых заданий.
9) Методическое и наглядное обеспечение занятий:
1)Учебно-методическое пособие: Жданов Г.Г. Реанимация Москва 2005 г.
2)Учебный манекен фирмы Ambu
10. Литература:
А)Основная
1.Гребнев А.Л., Шептулин А.А. «Основы общего ухода за больными»
2.Садикова Н.Б «10000 Советов медсестре по уходу за больными»
3.Мурашко В.В. «Общий уход за больными»
Б)Дополнительная
1.Клинический справочник среднего медицинского работника. Под ред. О.А.Кудинова.
2.Фомина И.Г.Общий уход за больными
3.Вовченко В.А. Психотерапевтический контакт медсестры и пациента.
4.Найтингейль Ф. Как нужно ухаживать за больными.
Практическое занятие №12
Тема: Особенности ухода за больными с нарушением функций дыхательной системы. Протезирование внешнего дыхания. ИВЛ.
1.Место проведения: кафедра СНиАРП
2.Продолжительность: ___часов (из них самостоятельная аудиторная работа ____часов)
3.Цель занятия: Ознакомиться с основами ухода за больными с поражением органов дыхания.
4.Мотивационная характеристика занятия: В последнее время, особенно в индустриально развитых странах, наблюдается значительный рост заболеваний дыхательной системы. Такой подъем заболеваемости связан в первую очередь с постоянно увеличивающейся загрязненностью окружающего воздуха, курением, растущей аллергизацией населения (прежде всего за счет продукции бытовой химии). Все это в настоящее время обусловливает актуальность своевременной диагностики, эффективного лечения и профилактики болезней органов дыхания.
5.В результате занятия
Студент должен знать:
основные клинические проявления дыхательной недостаточности;
правила ухода за больными с нарушениями самостоятельного дыхания;
правила ухода за больными, которые находятся на ИВЛ.
Студент должен уметь:
осуществлять уход за больными с нарушениями самостоятельного дыхания;
осуществлять уход за больными, которые находятся на ИВЛ;
ИВЛ методом «рот в рот», «рот в нос», мешком Амбу.
6.Теоретические вопросы
Значение дыхания для человека переоценить невозможно. Мы можем не есть и не спать сутками, некоторое время оставаться без воды, но оставаться без воздуха человек способен лишь несколько минут. Мы дышим, не задумываясь, «как дышится». Между тем, наше дыхание зависит от множества факторов: от состояния окружающей среды, любых неблагоприятных внешних воздействий или каких-либо повреждений.
Человек начинает дышать сразу после рождения, своим первым вдохом и криком он начинает жизнь, с последним выдохом заканчивает. Между первым и последним вдохом проходит целая жизнь, которая состоит из бесчисленного количества вдохов и выдохов, о которых мы не задумываемся, и без которых она невозможна.
Дыхание представляет собой непрерывный биологический процесс, в результате которого происходит газообмен между организмом и внешней средой. Клетки организма нуждаются в постоянной энергии, источником которой являются продукты процессов окисления и распада органических соединений. Кислород участвует во всех этих процессах, и клетки организма постоянно нуждаются в его притоке. Из окружающего нас воздуха в организм кислород может проникнуть сквозь кожу, но лишь в небольших количествах, совершенно недостаточных для поддержания жизни. Основное его поступление в организм обеспечивает дыхательная система. С помощью дыхательной
системы осуществляется также выведение углекислого газа – продукта дыхания. Транспорт газов и других необходимых организму веществ осуществляется с помощью кровеносной системы. Функция дыхательной системы сводится лишь к тому, чтобы снабжать кровь достаточным количеством кислорода и удалять из нее углекислый газ.
У высших животных процесс дыхания осуществляется благодаря ряду последовательных процессов:
1)Обмен газов между средой и легкими − легочная вентиляция; 2)Обмен газов между альвеолами легких и кровью − легочное дыхание 3)Обмен газов между кровью и тканями.
Выпадение любого из этих трех процессов приводит к нарушению дыхания и создает опасность для жизни человека. Вот почему необходимо соблюдать профилактику органов дыхания.
Строение дыхательной системы человека
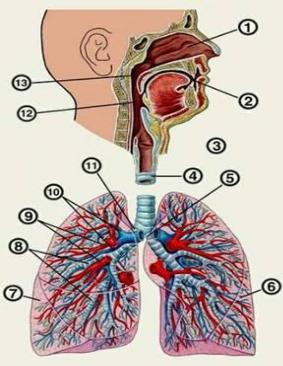
Дыхательная система человека состоит из тканей и органов, обеспечивающих легочную вентиляцию и легочное дыхание. В строении системы можно выделить основные элементы – воздухоносные пути и легкие, и вспомогательные – элементы костно-мышечной системы. К воздухоносным путям относятся: нос, полость носа, носоглотка, гортань, трахея, бронхи и бронхиолы. Легкие состоят из бронхиол и альвеолярных мешочков, а также из артерий, капилляров и вен легочного круга кровообращения. К элементам костно-мышечной системы, связанным с дыханием, относятся ребра, межреберные мышцы, диафрагма и вспомогательные дыхательные мышцы. Дыхательная система человека приведена на рисунке 1.
Рисунок 1 – Дыхательная система человека
1 – носовая полость; 2 – ротовая полость; 3 – гортань; 4 – трахея; 5 – левый главный бронх; 6 – левое легкое; 7 – правое легкое; 8 – сегментарные бронхи; 9 – правые легочные артерии; 10 – правые легочные вены; 11 – правый главный бронх; 12 – глотка; 13 – носоглоточный ход
1.1 Воздухоносные пути
Нос и полость носа служат проводящими каналами для воздуха, в которых он нагревается, увлажняется и фильтруется. В полости носа заключены также обонятельные рецепторы.
Наружная часть носа образована треугольным костно-хрящевым остовом, который покрыт кожей; два овальных отверстия на нижней поверхности – ноздри – открываются каждое в клиновидную полость носа. Эти полости разделены перегородкой. Три легких губчатых завитка (раковины) выдаются из боковых стенок ноздрей, частично разделяя полости на четыре незамкнутых прохода (носовые ходы). Полость носа выстлана слизистой оболочкой. Многочисленные жесткие волоски служат для очистки вдыхаемого воздуха от твердых частиц. В верхней части полости лежат обонятельные клетки.
Гортань лежит между трахеей и корнем языка. Полость гортани разделена двумя складками слизистой оболочки, не полностью сходящимися по средней линии. Пространство между этими складками – голосовая щель.
Трахея начинается у нижнего конца гортани и спускается в грудную полость, где делится на правый и левый бронхи; стенка ее образована соединительной тканью и хрящом. У большинства млекопитающих хрящи образуют неполные кольца. Части, примыкающие к пищеводу, замещены фиброзной связкой. Правый бронх обычно короче и шире левого. Войдя в легкие, главные бронхи постепенно делятся на все более мелкие трубки (бронхиолы), самые мелкие из которых – конечные бронхиолы – являются последним элементом воздухоносных путей. От гортани до конечных бронхиол трубки выстланы мерцательным эпителием.
1.2Легкие
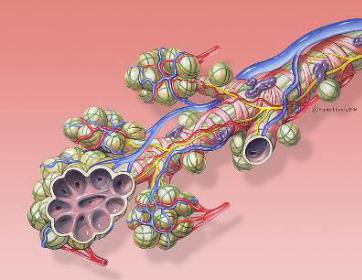
Вцелом легкие имеют вид губчатых, пористых конусовидных образований, лежащих в обеих половинах грудной полости. Наименьший структурный элемент легкого – долька состоит из конечной бронхиолы, ведущей в легочную бронхиолу и альвеолярный мешок. Стенки легочной бронхиолы и альвеолярного мешка образуют углубления – альвеолы
(рис. 2).
Рисунок 2 – Альвеола с сосудами
Такая структура легких увеличивает их дыхательную поверхность, которая в 50-100 раз превышает поверхность тела. Стенки альвеол состоят из одного слоя эпителиальных клеток и окружены легочными капиллярами. Принято считать, что общая поверхность альвеол, через которую осуществляется газообмен, экспоненциально зависит от веса тела. С возрастом отмечается уменьшение площади поверхности альвеол.
Каждое легкое окружено мешком – плеврой. Наружный листок плевры примыкает к внутренней поверхности грудной стенки и диафрагме, внутренний покрывает легкое. Щель между листками называется плевральной полостью.
1.3 Вспомогательные элементы дыхательной системы
Дыхательные мышцы – это те мышцы, сокращения которых изменяют объем грудной клетки. Мышцы, направляющиеся от головы, шеи, рук и некоторых верхних грудных и нижних шейных позвонков, а также наружные межреберные мышцы, соединяющие ребро
сребром, приподнимают ребра и увеличивают объем грудной клетки.
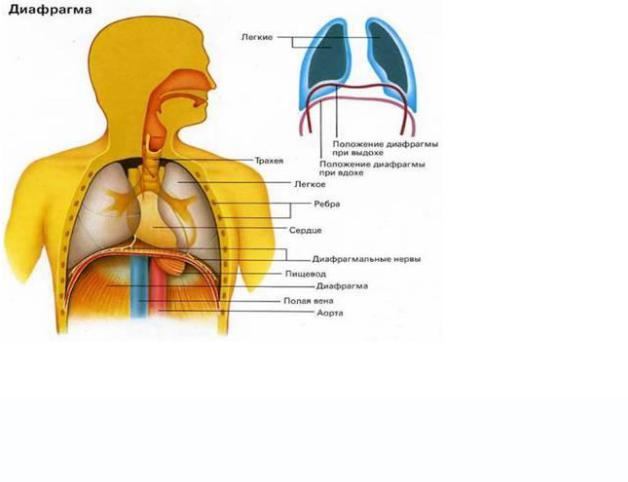
Диафрагма – мышечно-сухожильная пластина, прикрепленная к позвонкам, ребрам и
грудине, отделяет грудную полость от брюшной. Это главная мышца, участвующая в нормальном вдохе (рис. 3). При усиленном вдохе сокращаются дополнительные группы мышц. При усиленном выдохе действуют мышцы, прикрепленные между ребрами (внутренние межреберные мышцы), к ребрам и нижним грудным и верхним поясничным позвонкам, а также мышцы брюшной полости; они опускают ребра и прижимают брюшные органы к расслабившейся диафрагме, уменьшая, таким образом, емкость грудной клетки.
Рисунок 3 – Диафрагма человека
Наиболее часто встречаемыми в медицинской практике воспалительными заболеваниями дыхательной системы являются острые воспаления верхних дыхательных путей, воспаление бронхов – бронхит, бронхиальная астма, воспаление легких – пневмония и туберкулез.

Уход за больными с заболеваниями органов дыхания обычно включает в себя общие мероприятий, проводимые при многих заболеваниях других органов и систем организма. Т. е. необходимо регулярное измерение температуры тела и ведение температурного листа, наблюдение за состоянием сердечно-сосудистой и центральной нервной системы, уход за полостью рта, подача судна и мочеприемника, своевременная смена нательного и постельного белья и т. д. При длительном пребывании больного в постели уделяют особое внимание тщательному уходу за кожными покровами и профилактике пролежней.
Вместе с тем уход за больными с заболеваниями дыхания предполагает и выполнение целого ряда дополнительных мероприятий, связанных с наличием кашля, кровохарканья, одышки и других симптомов.
Одним из симптомов при заболеваниях легких является кашель – защитнорефлекторный акт, благодаря которому дыхательные пути освобождаются от мокроты, крови, инородных тел. Механизм кашля заключается в том, что больной после глубокого вдоха совершает усиленный выдох при закрытой голосовой щели, что ведет к образованию кашлевого толчка, способствующего очищению дыхательных путей от мокроты. По характеру кашель может быть сухим или с выделением мокроты, беспокоить больного постоянно или периодически, а иногда возникать в виде приступов. Сухой кашель встречается при воспалении гортани (ларингит), трахеи (трахеит), бронхов (бронхит), бронхиальной астме, когда имеется набухание бронха и в просвете его содержится очень вязкая и трудноотделяемая мокрота.
Кашель с выделением мокроты бывает при хронических бронхитах, когда в бронхах имеется жидкой консистенции секрет, например при воспалении легких (пневмонии), образовании гнойника в легких (абсцессе легкого), расширении бронхов (бронхоэктазии) и др. Если больной жалуется на кашель с мокротой, нужно выяснить количество отделяемой мокроты одномоментно, в течение суток, в каком положении больного она лучше отходит, характер мокроты, ее цвет и запах. Мокрота бывает слизистой, бесцветной, вязкой, слизисто-гнойной, гнойной. Утренний кашель появляется у лиц, страдающих хроническим бронхитом, бронхоэктатической болезнью, абсцессом легкого. У таких больных скапливающаяся за ночь мокрота утром, после подъема с постели и перемены положения тела, перемещаясь и раздражая рефлексогенные зоны, вызывает кашлевой рефлекс. Медицинский персонал должен следить за выделением больным мокроты – количеством, цветом, запахом, примесями. Количество мокроты определяется при ежедневном измерении ее за сутки. Следует объяснить больному вред заглатывания мокроты (это может привести к инфицированию желудочно-кишечного тракта). Сплевывать мокроту больной должен в плевательницу с крышкой. В целях дезинфекции плевательница на 1/3 объема заполняется раствором хлорамина. При гнойных заболеваниях легких откашливание мокроты ведет к опорожнению полостей, уменьшает интоксикацию организма, поэтому медицинский уход должен способствовать максимальному ее отхождению. Нужно помочь больному найти положение, при котором мокрота отходит наиболее полно и свободно – это т. н. «дренаж положением». При одностороннем процессе – это положение больного на здоровом боку. Дренаж положение назначается по указанию врача. В каждом стационаре сестра следит за регулярностью проведения этой процедуры самим больным и помогает в ее осуществлении.
При появлении в мокроте прожилок или сгустков крови медсестра должна запретить вставать больному с постели, придать ему полу-сидячее положение и немедленно поставить в известность лечащего врача. Необходимо постоянно находиться у постели

больного, контролируя пульс и измеряя давление. Ухаживая за больным с кровохарканьем, необходимо помнить, что банки, горчичники, грелки на грудную клетку противопоказаны. Пищу больному давать в холодном виде, полужидкую, легкоусвояемую, содержащую витамины.
Одним из симптомов заболевания органов дыхания являются боли в грудной клетке, обычно они бывают при плеврите. При появлении болей в грудной клетке необходимо: помочь больному выбрать удобное положение, хорошо укрыть его, по назначению врача поставить банки, горчичники, если боли не уменьшаются в результате отвлекающей терапии – дать обезболивающие препараты. Заболевания органов дыхания очень часто сопровождаются лихорадкой и ознобом. При повышении температуры, сопровождающейся ознобом, медсестра должна хорошо укрыть больного, положить теплые грелки к ногам, напоить его крепким чаем. Необходимо наблюдать за пульсом, артериальным давлением, чтобы своевременно предупредить развитие острой сосудистой и сердечной недостаточности.
Одним из наиболее частых симптомов заболеваний дыхательной системы является одышка, характеризующаяся изменением частоты, глубины и ритма дыхания. Одышка может сопровождаться как резким учащением дыхания (тахипноэ ), так и его урежением (брадипноэ ), вплоть до остановки дыхания (апноэ ). Количество дыханий в 1 мин (частота дыхания) у взрослого здорового человека колеблется от 16 до 20. Подсчет числа дыханий производится по движению грудной или брюшной стенки незаметно для больного.
Увеличение числа дыханий в минуту называется одышкой, при этом у больного появляется ощущение нехватки воздуха, дыхание может быть глубоким или поверхностным. Различают 2 вида одышки – инспираторную и экспираторную. Инспираторная одышка характеризуется затрудненным вдохом и возникает при попадании в дыхательные пути инородных тел, рефлекторном спазме голосовой щели, отеке или опухолях гортани и трахеи. В этих случаях дыхание во время вдоха становится шумным (стридорозное дыхание). Экспираторная одышка сопровождается затруднением выдоха и возникает при сужении просвета мелких бронхов и бронхиол. Одышка может быть временной и постоянной. Временная одышка наблюдается у больных крупозной пневмонией с большим распространением воспалительного процесса на 2–3 доли легких, что связано с выключением из дыхания значительного участка легочной ткани. Постоянная одышка отмечается при хронических заболеваниях легких (например, эмфиземе).
Одышка является ведущим проявлением дыхательной недостаточности, при котором система внешнего дыхания человека не может обеспечить нормальный газовый состав крови или когда этот состав поддерживается лишь благодаря чрезмерному напряжению всей системы внешнего дыхания.
Резко выраженная одышка, возникающая внезапно, носит название удушья. Оно является следствием общего нарушения бронхиальной проходимости – спазма бронхов, отека их слизистой оболочки, заполнения просвета вязкой мокротой – и называется бронхиальной астмой. В тех случаях, когда удушье обусловлено застоем крови в малом круге кровообращения вследствие слабости левого желудочка, принято говорить о сердечной астме, иногда переходящей в отек легких.
При появлении удушья медицинская сестра тут же должна сообщить об этом врачу и оказать помощь для облегчения дыхания: успокоить больного, помочь занять полусидячее положение в кровати, открыть форточку или окно и обеспечить приток свежего

воздуха, дать больному кислород. При приступе бронхиальной астмы следует пациенту дать лекарства, снимающие спазм бронхов, которые принимаются через рот (теофедрин, эфедрин, антасман и др.). У ряда больных удается снять приступ применением лекарственных аэрозолей из карманных ингаляторов (сальбутамола, астмопента, беротека и др.). При этом надо помнить, что действие ингалируемого препарата тем эффективнее, чем глубже он введен в дыхательные пути. Иногда помогают отвлекающие процедуры (горчичники, банки на спину, ручные и ножные ванны). Следует дать больному увлажненный кислород. Уход за больными, страдающими одышкой, предусматривает постоянный контроль за частотой, ритмом и глубиной дыхания. Палаты, в которых находятся больные с одышкой, должны быть просторными, иметь хорошую вентиляцию, быть обеспечены централизованной подачей кислорода, а при отсутствии этого на посту медсестры должно иметься достаточное количество кислородных подушек.
Заболевания органов дыхания очень часто сопровождаются лихорадкой и ознобом. При этом необходимо согреть больного, обложить его грелками, хорошо укутать, напоить горячим сладким крепким чаем. При значительном повышении температуры тела на голову можно положить пузырь со льдом. Снижение температуры нередко сопровождается обильным потоотделением. В таких случаях больного следует протереть сухим полотенцем, сменить белье и следить, чтобы он ни одной минуты не находился в мокром белье. Сестра должна регулярно считать пульс, измерять артериальное давление, следить за дыханием и при малейшем ухудшении срочно вызвать врача.
Оксигенотерапия – это применение кислорода с лечебной целью. При осуществлении процедуры кислород можно подавать из кислородной подушки через носовые катетеры, через маску. Современные палаты оборудованы для централизованной подачи кислорода из кислородных баллонов. Современные аппараты для оксигенотерапии имеют специальное устройство, позволяющее подавать больному не чистый кислород, а обогащенную кислородом смесь. В больничных учреждениях наиболее распространенным способом кислородотерапии является его ингаляция через носовые катетеры, которые вводят в носовые ходы на глубину, примерно равную расстоянию от крыльев носа до мочки уха. Реже используют носовые и ротовые маски, интубационные и трахеостомические трубки. Ингаляции кислородной смеси проводят непрерывно или сеансами по 30–60 мин несколько раз в день. При этом необходимо, чтобы подаваемый кислород был обязательно увлажнен. В настоящее время увлажнение кислорода достигается его пропусканием через аппарат Боброва. При отсутствии централизованной системы можно осуществлять подачу кислорода из подушки. Мундштук обертывают влажной марлей для увлажнения кислорода, держат его на расстоянии 4–5 см от больного. Скорость поступления кислорода регулируют краном на трубке. Подушки хватает на 4– 7 мин, затем ее заменяют новой или вновь наполняют кислородом. В настоящее время при многих заболеваниях, сопровождающихся гипоксией, применяют гипербарическую оксигенацию – лечение кислородом в специальных барокамерах под повышенным давлением. Использование этого метода дает значительное увеличение диффузии кислорода в различные среды организма.
Работа среднего персонала в пульмонологическом отделении отличается определенной спецификой. Для профилактики вспышек внутрибольничных инфекций медсестра должна проводить ряд санитарно-гигиенических мероприятий: следить, чтобы у больных с кашлем обязательно была плевательница с завинчивающейся крышкой. Плевательницу необходимо дезинфицировать 3 %-ым раствором хлорамина; часто (не реже 4–6 раз в сутки) проветривать палаты и лечебные кабинеты, для дезинфекции воздуха

целесообразно использовать ультрафиолетовые лампы, включая их 2 раза в день на 10– 15 мин. Медсестра должна следить за ежедневной влажной уборкой палат и больничных помещений. Эта уборка проводится не реже 2 раз в день с применением дезинфицирующих средств (1 %-ого раствора хлорамина).
Правила сбора мокроты на исследование. При наличии у больного мокроты возникает необходимость в ее исследовании – микроскопическом, бактериоскопическом и т. д. Наиболее достоверные результаты получаются в тех случаях, когда мокроту получают при бронхоскопии. Однако часто больной сам сдает мокроту, сплевывая в чистую стеклянную баночку. Перед сбором мокроты т. о. больной должен обязательно почистить зубы и прополоскать рот. Мокроту в количестве 3–5 мл собирают утром, когда она наиболее богата микрофлорой. Собирают мокроту для общего анализа в клинической лаборатории. Определяют цвет, характер мокроты, наличие примесей. Кроме того, по назначению врача в лаборатории выполняются микроскопическое, бактериоскопическое и цитологическое исследования. Мокроту для бактериологического посева собирают натощак после чистки зубов и полоскания полости рта в стерильную посуду, закрытую плотной крышкой.
При подозрении на туберкулез производится микроскопическое изучение мазков мокроты, окрашенных по методу Циля-Нельсона. В ряде случаев при подозрении на туберкулез производится посев мокроты на специальные среды. Для выявления возбудителей воспалительных заболеваний дыхательной системы и их чувствительности к антибиотикам мокроту берут в специальную чашку Петри, заполненную соответствующей питательной средой – кровяным агаром, сахарным бульоном и др. При взятии мокроты на атипичные клетки (опухолевые) мокроту сразу необходимо сразу отправить в лабораторию, т. к. эти клетки быстро разрушаются.
Подготовка к бронхоскопии. Бронхоскопия применяется для осмотра слизистой оболочки трахеи и бронхов. Она проводится специальным прибором – бронхоскопом. При подготовке больного к исследованию накануне необходимо проверить наличие ЭКГ, анализа крови на время свертывания и длительность кровотечения. Необходимо выяснить у больного о переносимости лекарств, особенно анестетиков. Ужин накануне должен быть легким, исключается молоко, капуста, мясо. Утром больной является для бронхоскопии натощак, ему запрещается употреблять воду и курить. Очень важным и ответственным является наблюдение за больным после бронхоскопии, т. к. возможны осложнения (появление болей, рвоты, повышение температуры, выделение крови).
Ингаляция лекарственных веществ. Ингаляция лекарственных веществ используется в лечении больных с заболеваниями органов дыхания. Лекарственные препараты, вводимые в организм ингаляционным путем, благодаря всасывающей способности слизистой оболочки бронхов, кроме местного действия на патологический очаг, оказывают и общее воздействие на весь организм. Больных принимают на ингаляцию только по назначению врача с указанием характера ингаляции, времени, дозировки, количества и порядка приема процедур. Во время процедуры медсестра должна следить за состоянием больного, за работой распылителей. По окончании работы аппаратуру осматривают, маски и наконечники дезинфицируют 3 %-ным раствором хлорамина, проводят их предстерилизационную обработку и затем стерилизуют в автоклаве.
Плевральную пункцию производят с диагностической и лечебной целями. Для диагностической пункции обычно пользуются 20-граммовым шприцем, который соединяют с иглой (длина ее 7—10 см, диаметр 1—1,2 мм) с круто скошенным острием

через резиновую трубочку; один конец ее надет на муфту иглы, а в другой вставляют канюлю для соединения с иглой и конусом шприца. На соединительную резиновую трубку накладывают зажим Мора, чтобы во время пункции воздух не попал в плевральную полость. Для лабораторного исследования приготовляют 2—3 стерильные пробирки. Пункцию производят с соблюдением всех правил асептики и готовятся к ней, как к операции. Кожу больного хорошо протирают спиртом, а место пункции смазывают настойкой йода. Положение больного должно быть удобным. Он сидит на стуле лицом к его спинке, наклонив голову и скрестив руки на груди, спиной к источнику света.
Для местного обезболивания 4—6 мл 0,5% раствора новокаина вводят под кожу в нижележащие ткани. Указательным пальцем левой руки нащупывают то ребро, выше которого будет сделан прокол. Правой рукой берут шприц с иглой и, держа, как писчее перо, делают прокол, фиксируя левой рукой кожу. Иглу вкалывают в межреберье под контролем пальца коротким нажимом через наружные мягкие ткани, после чего осторожно продвигают иглу дальше. В момент проникновения иглы в плевральную полость создается ощущение внезапного уменьшения сопротивления. Тогда шприц надо
перехватить левой рукой, а правой постепенно оттягивать поршень, втягивая в него жидкость. Если жидкость в шприц не пошла, иглу следует продвинуть дальше вглубь или оттянуть к себе.
Плевральную жидкость выливают в специальные пробирки. Предварительно края их проводят над пламенем и закрывают стерильной пробкой. На пробирке должна быть этикетка с указанием фамилии, имени, отчества больного и цели исследования. После взятия жидкости из плевры иглу извлекают быстрым движением, не изменяя ее положения. Место прокола смазывают настойкой йода и заклеивают лейкопластырем. Медицинская сестра должна следить за общим состоянием больного во время пункции.
С лечебной целью делают пункцию при значительном скоплении жидкости в плевральной полости.
Ведение и уход за больными, которым проводится ИВЛ:
1.Больного, которому проводится ИВЛ, ни на одну минуту нельзя оставлять одного. Если сестре нужно выйти из палаты, она должна оставить себе замену. Несоблюдение этого правила может стоить жизни больному.
2.Карта наблюдения за этими больными ведется с особой тщательностью. Кроме стандартных показателей, характеризующих состояние больного (АД, частота пульса, почасовой диурез, температура, баланс жидкости, введение лекарственных препаратов), отмечаются показатели, связанные с работой респиратора. Каждый час в карте регистрируют минутный объем дыхания, частоту, давление в дыхательных путях, поток кислорода. Кроме того, в карте необходимо отмечать положение больного (правый бок - спина - левый бок).
3.Одним из самых важных приемов ухода за больным, которым проводится ИВЛ, является отсасывание секрета из трахеобронхиального дерева. В условиях ИВЛ нормальный кашель невозможен. В бронхах и трахее накапливается мокрота, которая не только нарушает проходимость дыхательных путей, но и является источником инфекции. Поэтому каждые 30 мин (по указанию врача - чаще) проводят аспирацию мокроты. Катетеры для аспирации должны быть мягкими, иметь отверстия на конце и по бокам. Желательно, чтобы последние 2-3 см катетера были изогнуты, образуя клюв. Клюв облегчает проведение катетера в оба бронха. Промышленностью выпускаются специальные пластиковые катетеры для отсасывания мокроты. Наружный диаметр
