
- •Оглавление
- •Предисловие
- •Часть 1 Дыхательная недостаточность
- •1.1 Определение понятия
- •1.2 Классификация и патогенез дыхательной недостаточности
- •Клинические признаки ОРДС
- •1.4 Механизмы компенсации дыхательной недостаточности
- •1.5 Клинические признаки дыхательной недостаточности
- •Часть 2 Современные концепции респираторной поддержки
- •5.1 Эндотрахеальная интубация
- •5.2 Эндобронхиальная интубация
- •5.3 Интубация комбинированной пищеводно-трахеальной трубкой
- •5.4 Трахеостомия
- •5.5 Катетеризация дыхательных путей
- •5.6 Масочные методы вентиляции легких
- •Дифференцированная ИВЛ
- •Методы увеличения элиминации двуокиси углерода
- •9.3 Вентиляция легких с "отпускаемым" давлением
- •10.2 Патофизиология высокочастотной ИВЛ
- •10.4 Показания к струйной ВЧ ИВЛ
- •11.1 Сочетанные методы ИВЛ
- •11.2 Кардиосинхронизированная ИВЛ
- •11.4 Частичная жидкостная ИВЛ
- •12.3 Искусственно-вспомогательная вентиляция легких
- •Глава 15 Перемежающаяся принудительная вентиляция легких
- •Глава 18 Электрическая стимуляция диафрагмального дыхания
- •23.1 Адаптация респираторной поддержки к больному при ИВЛ
- •24.3 Нутритивная поддержка
- •24.4 Защита от инфекции и профилактика перекрестной контаминации
- •Глава 25 Мониторинг респираторной поддержки
- •25.1 Мониторинг безопасности
- •25.2 Мониторинг вентиляционных параметров
- •25.3 Мониторинг газообмена
- •25.4 Мониторинг гемодинамики
- •26.2 Осложнения со стороны легких
- •26.3 Осложнения со стороны сердечно-сосудистой системы
- •26.4 Другие осложнения
- •27.1 Условия безопасного прекращения респираторной поддержки
- •27.2 Критерии возможности прекращения респираторной поддержки
- •27.3 Алгоритмы постепенного прекращения длительной ИВЛ
- •27.4 Автоматическая компенсация сопротивления эндотрахеальной трубки
- •28.1 Консервативные мероприятия
- •Глава 29 Респираторная поддержка при острых пневмониях тяжелого течения
- •Глава 30 Респираторная поддержка при остром отеке легких
- •Глава 31 Респираторная поддержка при астматическом состоянии
- •Глава 32 Респираторная поддержка при обострении хронической дыхательной недостаточности
- •Глава 33 Респираторная поддержка при механической асфиксии
- •Глава 34 Респираторная поддержка при закрытой травме грудной клетки
- •Глава 35 Респираторная поддержка при разлитом перитоните
- •Глава 36 Респираторная поддержка при массивной кровопотере
- •Глава 37 Респираторная поддержка при тяжелых формах гестоза
- •Глава 38 Респираторная поддержка при массивной жировой эмболии
- •Заключение
- •Приложение
- •Список литературы
проведение 1—2 сеансов СДППД с давлением 3—5 см вод.ст, в течение 35—40 мин.
Струйную ВЧ ВВЛ можно проводить и в варианте "внутрилегочной перкуссии". Ее осуществляют обычно путем под ключения генератора осцилляции к маске или мундштуку, причем пациент сам может управлять работой респиратора. Объем осцилляции переменный или фиксированный, частота осцилляции обычно составляет 250—600 циклов в минуту в зависимости от применяемого респиратора. Продолжитель ность импульсов укорочена (отношение вдох:выдох может быть уменьшено до 1:5). "Внутрилегочную перкуссию" целесо образно проводить на фоне ПДКВ или СДППД, что может способствовать предупреждению преждевременного экспира торного закрытия дыхательных путей у больных с обструктивными процессами в легких [Зильбер А. П., 1989]. "Внутриле гочную перкуссию" проводят сеансами продолжительностью 10—15 мин 1—2 раза в сутки или по 5 мин каждые 1—2 ч в за висимости от конкретной клинической ситуации. Одновре менно осуществляют аэрозольную терапию бронхолитиками.
Под влиянием "внутрилегочной перкуссии" происходят увеличение дыхательного объема и снижение частоты дыха ния, умеренное увеличение ФОЕ, уменьшение неравномерно сти альвеолярной вентиляции, снижение аэродинамического сопротивления. Методику рекомендуют применять не только у больных ХОБЛ, но и в послеоперационном периоде, при травмах грудной клетки и т. д. с целью ускорения эвакуации мокроты, расправления ателектазов, коррекции артериальной гипоксемии [Зильбер Е. А., 1988; Щелкунов В. С, Юхно А. Н., 1989; Wolf С. et al., 1986].
Внешние методы высокочастотной осцилляции легких
Наряду с методами респираторной поддержки, основанны ми на вдувании газа в дыхательные пути пациента на фоне со храненного самостоятельного дыхания, высокочастотная осцилляторная модуляция может применяться для улучшения газообмена путем внешнего воздействия на легкие.
Высокочастотная компрессия грудной клетки
Суть метода состоит в создании перемежающегося положи тельного давления с максимумом до 100 см вод.ст, и частотой 10 Гц в манжетах, наложенных на нижнюю часть грудной клетки. В эксперименте отмечены урежение дыхания и сни жение минутной вентиляции при сохранении адекватной аль веолярной вентиляции и оксигенации артериальной крови [Zidulka H. et al., 1983], усиление мукоцилиарного транспорта [Gross D. et al., 1983] в отличие от высокочастотных осцилля-
ций, подаваемых в дыхательные пути [Haag A. et al., 1984], в том числе при моделировании бронхоспазма.
Резонансная стимуляция регионарной вентиляции легких
Метод, заключающийся в приложении к грудной стенке звуковых колебаний с частотой 80 Гц, применен в послеопе рационном периоде во фтизиохирургии [Анохина И. Л., 1988; Бенцианов А. Д. и др., 1989]. От генератора пневмоколебания передаются через гофрированный шланг, соединенный с мас кой наркозного аппарата, которую жестко фиксируют к груд ной стенке в зоне операционного шва. Курс резонансной сти муляции состоит из 30-минутного сеанса, который проводят через 1 — 1,5 ч после операции, и ежедневных 15-минутных се ансов в течение последующих 3 сут. В результате отмечено уменьшение или практическое устранение гиповентиляции в участках легких, расположенных в зоне операционного шва, как правило, к концу 3-х суток, в то время как в контрольной группе больных явления гиповентиляции сохранялись в тече ние 5—7 сут. Отмечена четкая тенденция к уменьшению числа послеоперационных осложнений (пневмония, ателектазирование). Это может быть связано с раскрытием гиповентилируемых и ателектазированных альвеол. Предполагают, что это происходит в результате эффекта резонанса, т. е. совпадения собственной частоты колебания альвеол с частотой внешних колебаний. Это вполне согласуется с теоретическими расчета ми собственной частоты колебаний альвеолярных структур в диапазоне 80—120 Гц.
10.4.Показания к струйной ВЧ ИВЛ
Всамом общем виде показания и противопоказания к ВЧ ИВЛ могут быть представлены в следующем виде.
Струйная ВЧ ИВЛ является методом выбора:
—при операциях на трахее и бронхах, сопровождающихся вскрытием их просвета;
—в эндоларингеальной хирургии;
—при санации дыхательных путей и бронхофиброскопии у тяжелобольных, которым проводят длительную ИВЛ;
—при необходимости проводить ИВЛ в условиях бронхоплеврального свища;
—в процессе транспортирования тяжелобольных, нуждаю щихся в ИВЛ;
—при проведении непрямого массажа сердца.
184 |
185 |
Струйная ВЧ ИВЛ также показана:
—при операциях на легких;
—при бронхоскопии у больных с дыхательной недостаточ ностью, сердечно-сосудистыми заболеваниями, длитель ных лечебных манипуляциях;
—при постепенном нарастании дыхательной недостаточно сти, когда еще нет абсолютных показаний к традицион ной ИВЛ (через катетер);
—при угнетении дыхания в раннем послеоперационном пе риоде (можно непродолжительно через воздуховод);
—при воспалительных очаговых поражениях легких;
—при ОРДС I—II стадии;
—при сердечной астме и кардиогенном отеке легких;
—при обострении хронической дыхательной недостаточно сти (через носовую, загубную маску или мундштук);
—при переходе от традиционной ИВЛ к самостоятельному дыханию;
—при затруднении адаптации больного к традиционной ИВЛ.
Струйная ВЧ ИВЛ не показана:
—при тяжелых распространенных пневмониях и РДСВ III—IV стадий (без сочетания с традиционной ИВЛ);
—при выраженном распространенном нарушении бронхи альной проходимости.
Струйная ВЧ ИВЛ противопоказана:
—при крайней степени нарушения проходимости гортани и трахеи, если проведение ВЧ ИВЛ любым способом мо жет вызвать баротравму легких в связи с затруднением выдоха.
Г л а в а 11
Особые методы искусственной вентиляции легких
К особым мы отнесли методы ИВЛ, техническая реализа ция и патофизиологические механизмы которых имеют суще ственные отличия от базовых методов легочной вентиляции.
11.1. Сочетанные методы ИВЛ
При сочетанной (или комбинированной) ИВЛ респиратор ная поддержка осуществляется путем одновременного приме нения как минимум двух методов ИВЛ, в частности одного из базовых методов ВЧ ИВЛ в сочетании с традиционной ИВЛ или с каким-либо другим вариантом ВЧ ИВЛ. При этом осу ществляется сочетание вентиляции обоих легких через однопросветную эндотрахеальную трубку.
Первое сообщение о клинической реализации сочетанной ИВЛ появилось в 1983 г. [El-Baz N. et al., 1983]. Авторами описано одновременное применение двух способов ВЧ ИВЛ (объемной и осцилляторной) у больных с тяжелой гипоксеми ей в терминальной стадии острого респираторного дистресссиндрома ("combined high-frequency ventilation"). В результате этого были обеспечены эффективная артериальная оксигенация и элиминация С02 , в то время как при применении толь ко объемной ВЧ ИВЛ наблюдалось лишь незначительное уве личение Ра02 , а ВЧО на фоне эффективной артериальной оксигенации приводила к значительной гиперкапнии. Хотя в данном наблюдении выжил лишь 1 больной из 10 (остальные умерли от необратимых повреждений легких и полиорганной недостаточности), эффективность респираторной поддержки, по мнению авторов, была сравнима с эффективностью экст ракорпоральной мембранной оксигенации. Аналогичные ре зультаты были получены и в группе детей в возрасте от 2 мес до 4 лет с респираторным дистресс-синдромом в терминаль ной стадии. Метод, однако, не получил распространения, что в известной степени было связано с необходимостью исполь зования двух респираторов разных типов. Все же и сейчас встречаются сообщения о целесообразности его применения при ОРДС [Varkul M. D. et al., 2001].
Основное же применение нашел вариант одновременного использования традиционной ИВЛ и струйной ВЧ ИВЛ, предложенный Ш. Э. Атахановым (1985) — так называемая сочетанная (комбинированная) ИВЛ. При этом канюлю, че рез которую подавали прерывистую струю кислорода от ВЧреспиратора, вставляли в адаптер объемного респиратора. Раз-
187
дувная манжета интубационной трубки или трахеостомической канюли обеспечивала герметичность системы больной — аппарат. Если предварительно проводили традиционную ИВЛ, то дыхательный объем и минутную вентиляцию легких уменьшали примерно в 1,5—2 раза; подачу кислорода в объ емный респиратор уменьшали или прекращали. ВЧ ИВЛ осу ществляют с частотой 100—300 циклов в минуту. Величину рабочего давления ВЧ-респиратора подбирали таким образом, чтобы давление в трахее на высоте вдоха было примерно рав ным таковому на этапе предшествующей ИВЛ. Это обеспечи вало подачу газовой смеси примерно с той же Fi02 . Следует отметить, что при указанных параметрах вентиляции РаС02 оставалось примерно на том же уровне, что и при традицион ной ИВЛ, но у большинства больных отмечалось существен ное улучшение артериальной оксигенации, причем у части па циентов оно наступало не сразу, а через несколько часов.
Для осуществления сочетанной ИВЛ можно использовать также трехпросветную интубационную трубку: через широкий канал нагнетают воздух объемным респиратором и происхо дит выдох в атмосферу, через узкий подают пульсирующий поток от ВЧ-респиратора, третий канал предназначен для из мерения внутритрахеального давления [Zeravik J., Pfeiffer H. J., 1989].
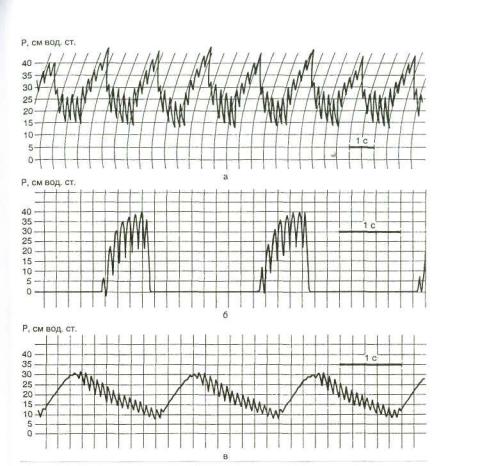
В обеих модификациях подача высокочастотных колеба ний происходит постоянно, хотя возможна их синхронизация с фазой вдоха или выдоха традиционного респиратора (рис. 11.1). Целенаправленное изучение этого режима не про водилось, однако мы хотели бы отметить, что, по нашим дан ным, в эксперименте наблюдались ситуации, когда имели ме сто четкие различия в степени артериальной оксигенации в зависимости от наложения высокочастотных колебаний на фазу вдоха или на весь дыхательный цикл традиционного рес пиратора.
Возможно применение и других вариантов сочетанной ИВЛ. В частности, эффективным оказалось одновременное применение ВЧО с традиционной объемной ИВЛ [Немеровский Л. И. и др., 1989; Borg U. et al, 1989].
Значительное улучшение артериальной оксигенации у больных с распространенными воспалительными поражения ми легких и ОРДС отмечено при сочетании струйной ВЧ ИВЛ и ИВЛ с инвертированным отношением времени вдоха:выдоха [Хапий X. X. и др., 2002]. Сочетанная традиционная и высокочастотная ИВЛ обеспечивала более благоприятные условия функционирования правого желудочка, сердца по сравнению как с традиционной, так и с прерывистой ВЧ ИВЛ [Неверии В. К. и др., 1994].
Формально к сочетанной ИВЛ можно было бы отнести и дифференцированную ИВЛ, основанную на проведении вен-
Рис. 11.1. Сочетание традиционной ИВЛ со струйной ВЧ ИВЛ. Кривые давления в дыхательных путях: а — наложение ВЧ-импульсов на весь дыхательный цикл; б — наложение ВЧ-импульсов на фазу вдоха традицион ного респиратора; в — наложение ВЧ-импульсов на фазу выдоха традицион ного респиратора.
тиляции каждого легкого разными респираторами. В основ ном ее применяют в анестезиологической практике при опе рациях на легких (см. главу 20). Дифференцированная ИВЛ может быть применена и у больных с заболеванием одного легкого для создания в нем или пораженном участке (доле, сегменте) изолированного ПДКВ [Mishimura M. et al., 1984; Crimi G. et al., 1986].
Механизм улучшения артериальной оксигенации при ис пользовании сочетанной ИВЛ у больных с массивным пораже нием легких до конца не объяснен. Утверждение, что эффек-
188 |
189 |
тивная элиминация С02 при сочетанной ИВЛ обеспечивается респиратором объемного типа за счет конвекции, а высокочас тотный режим усиливает диффузию, ничем не подтверждено.
Возможно, при сочетанной ИВЛ возникает эффект резо нанса. Поскольку легкие можно рассматривать в качестве множества колебательных контуров, имеющих собственную частоту колебаний, то естественно предположить, что при по даче газового потока с частотой, близкой, равной или кратной собственной частоте колебаний, может наблюдаться эффект усиления колебаний контура, т. е. полного или частичного ре зонанса, в результате чего возможно раскрытие нефункционирующих альвеол без дополнительного увеличения внешнего давления. Подтверждением этому могут служить наблюдения об ускорении смешивания газов при совпадении высокочастот ных осцилляции с частотой сообщающихся камер [Smith В. Е., 1986], появлении пиков внутритрахеального давления при оп ределенных частотах струйной ИВЛ, увеличении альвеолярно го давления выше трахеального в фазу вдоха при использова нии ВЧ ИВЛ с частотой, близкой к собственной частоте изо лированных легких [Allen J. L., 1983], и активации газообмена при частоте вентиляции, близкой к резонансной частоте сис темы "легкие—грудная клетка" в условиях струйной ВЧ ИВЛ [Lin J. S. et al., 1990].
По нашим данным, при проведении сочетанной ИВЛ с на ложенной частотой в диапазоне 120—180 циклов у разных больных оптимизация артериальной оксигенации наблюда лась при различных частотах. Однако, поскольку изменение частоты, генерируемой ВЧ-респиратором, осуществлялось в ограниченном диапазоне с фиксированным шагом в 60 цик лов в минуту, то "попадание" в резонансную зону могло но сить случайный характер.
Возможно, что проведение исследований с большим ис пользованием частот по принципу "плавающей" частоты или "качелей" позволит подтвердить или отвергнуть гипотезу о ро ли резонанса в подобных ситуациях.
В настоящее время есть основания утверждать, что сочетанная ИВЛ показана при тяжелых распространенных пневмониях и ОРДС III—IV стадии для устранения тяжелой гипоксемии.
11.2. Кардиосинхронизированная ИВЛ
Кардиосинхронизированная ИВЛ основана на проведении вентиляции синхронно с частотой сердечных сокращений, при изменении которой автоматически меняется и частота вентиля ции. Метод изучен недостаточно, данные о его эффективности противоречивы и связаны с состоянием легких и характером нарушения сердечной деятельности [Лескин Г. С, 1987; Turnbull A. D. et al., 1981; Otto С. et al., 1983; Zobel G. et al., 1994].
190
По нашим данным, имеет значение синхронизация фазы вдувания не только с ритмом сердечной деятельности, но и с фазами кардиоцикла. При наложении волны внутрилегочного давления на начальную часть диастолы желудочков отмечено наиболее значительное уменьшение постнагрузки правого же лудочка с увеличением сердечного выброса и снижением дав ления в правом желудочке на 10—12 %. Напротив, совпадение фазы вдувания с систолой желудочков сопровождалось воз растанием общелегочного сосудистого сопротивления и пост нагрузки правого желудочка сердца.
Следует отметить, что в условиях резко выраженной тахи кардии кардиосинхронизированная ИВЛ может сопровож даться эффектом формирования внутреннего ПДКВ и соот ветствующими гемодинамическими эффектами. В подобных ситуациях целесообразно осуществлять ИВЛ в соотношении 1:2, т. е. проведение фазы вдувания в каждом втором кардиоцикле.
Клиническое применение кардиосинхронизированной ИВЛ носит эпизодический характер в основном в послеопера ционном периоде у кардиохирургических больных с правоже лудочковой недостаточностью, в то же время при использова нии метода у больных без признаков сердечной недостаточно сти существенной разницы между кардиосинхронизированной и несинхронной ИВЛ не выявлено [Baiby R., 1987].
11.3. Модулируемые методы (режимы) ИВЛ
При всех методах ИВЛ задаются основные параметры вен тиляции: частота вентиляции, дыхательный или минутный объем вентиляции (или максимальное давление при вдохе), отношение времени вдох:выдох'. Обычно после установки этих параметров вентиляция проводится с заданными значе ниями, т. е. в монотонном режиме, о неблагоприятном воз действии которого на распределение газа в легких уже говори лось выше. Автоматизированное изменение основных пара метров вентиляции в процессе ИВЛ по определенным алго ритмам лежит в основе различных вариантов модулируемой респираторной поддержки.
Прерывистая ВЧ ИВЛ
В основе метода лежит модуляция по времени, заключаю щаяся в том, что струйную ВЧ ИВЛ осуществляют не посто янно, а чередуя через определенные промежутки времени ак-
' Речь идет именно об ИВЛ, а не о ВВЛ, при различных методах последней частота и объемы вентиляции, а также отношение вдох:выдох могут определяться больным.
191
