
- •Дифференциальный диагноз ослт на смп
- •Тактика ведения больного с ослт на госпитальном этапе
- •Алгоритм оказания неотложной помощи детям с острой бронхиальной обструкцией при орви на смп
- •Алгоритм оказания неотложной помощи больным с обострением ба
- •Алгоритм терапии тяжелого обострения ба на смп
- •Неотложная помощь на госпитальном этапе
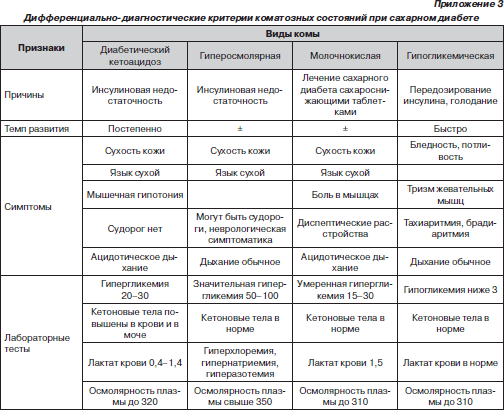
- •Лечение гипергликемической кетоацидотической комы
- •Лечение гиперосмолярной комы
- •Лечение лактацидемической комы
- •Неотложная помощь на госпитальном этапе
- •Неотложная помощь на догоспитальном этапе
- •Неотложная помощь на госпитальном этапе
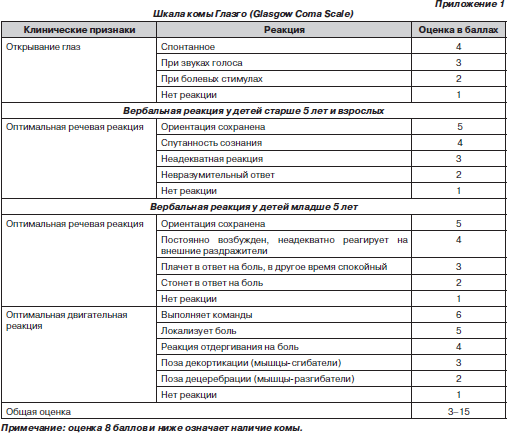
- •Клиническая диагностика
- •Неотложная помощь
- •Неотложная помощь При приступе наджелудочковой тахикардии:
- •При желудочковой пароксизмальной тахикардии:
- •Неотложная помощь при правожелудочковой недостаточности сердца
- •Острая левожелудочковая недостаточность
- •Неотложная помощь при острой левожелудочковой недостаточности
- •Тотальная недостаточность сердца
- •Острая левожелудочковая недостаточность
- •Острая правожелудочковая недостаточность
- •Тотальная острая сердечная недостаточность у детей
- •Кардиогенный шок
- •Лечение острой сердечной недостаточности у детей
- •Неотложная помощь при острой левожелудочковой недостаточности
- •Гипокинетический вариант острой левожелудочковой недостаточности
- •Гиперкинетический вариант острой левожелудочковой недостаточности
- •Неотложная помощь при острой правожелудочковой и тотальной сердечной недостаточности
- •Неотложная помощь при кардиогенном шоке
- •Классификация возрастной артериальной гипертензии (в мм рт. Ст.)
- •Тактика гипотензивной терапии при гипертоническом кризе
- •Неотложная помощь
Неотложная помощь на догоспитальном этапе
1. Оксигенотерапия увлажненным кислородом.
2. При наличии признаков шока обеспечить надежный венозный доступ и начать инфузионную терапию изотоническими солевыми растворами (0,9% раствор натрия хлорида или раствор натрия хлорида + калия хлорида + кальция хлорида + натрия лактат) в объеме 20 мл/кг массы тела в течение 20 мин.
3. Немедленно в/в струйно ввести быстродействующий глюкокортикоид: преднизолон 10 мг/кг или гидрокортизон, урбазон, адрезон и др.
4. При наличии менингококкцемии в/в капельно ввести цефатаксим*** в разовой дозе 75 мг/кг или цефтриаксон в разовой дозе 50 мг/кг. Можно использовать левомицетина сукцинат в разовой дозе 25 мг/кг в/в струйно. При невозможности в/в введения антибиотика допустимо его в/м введение.
5. Симптоматическая терапия (борьба с гипертермией, судорожным синдромом, сердечно-сосудистой недостаточностью и др.).
6. Немедленно госпитализировать в реанимационное отделение.
Неотложная помощь на госпитальном этапе
1. Повторно в/в ввести глюкокортикоид в той же дозе на изотоническом растворе натрия хлорида и 5% растворе глюкозы (4–6 раз в сутки) до выведения больного из комы. Показано в/м введение ДОКСА в дозе 0,5–1 мг/кг/сут: первая доза — 50 % от суточной, затем равномерно через 8 ч.
2. Продолжить антибактериальную терапию в/в (цефатаксим в дозе 150 мг/кг/сут или цефтриаксон 100 мг/кг/сут; при легких и среднетяжелых формах менингококкцемии возможно использование бензилпенициллина 300–500 тыс. ЕД/кг/сут, при повышенной чувствительности — левомицетина сукцинат 100 мг/кг/сут. Для профилактики нозокомиальной инфекции назначить второй антибиотик из группы аминогликозидов — амикацин 15 мг/кг/сут, нетилмицин — детям до 1 года 7,5–9 мг/кг, детям старше 1 года 6–7,5 мг/кг/сут). По показаниям — противовирусная терапия.
3. Для восстановления ОЦК и с целью дезинтоксикации в/в ввести изотонический раствор натрия хлорида с 5% раствором глюкозы в соотношении 1 : 1, 10% раствор альбумина, реополиглюкин 10–20 мл/кг.
4. Для снижения активности протеолиза ввести контрикал или трасилол 1000–2000 ЕД/кг/сут в/в капельно. По показаниям гепарин 100 ЕД/кг каждые 6 ч в/в, а затем п/к под контролем свертывания крови.
5. При артериальной гипотензии назначить допамин 8–10 мкг/кг/мин или 0,2% раствор адреналина или 1% мезатона по 0,1 мл/год жизни.
6. Симптоматическая терапия (борьба с сердечной недостаточностью, гипокалиемией, метаболическая терапия, устранение спазма периферических сосудов).
Примечания: ***на догоспитальном этапе цефотаксим должен быть антибиотиком первой линии в случаях, когда на госпитальном этапе предполагается использование растворов, содержащих в своем составе кальций (раствор Рингера и др.). Цефтриаксон может быть стартовым антибиотиком, если не предполагается введение препаратов кальция. Должно пройти не менее 48 ч между введением цефтриаксона и введением препаратов кальция.

Неотложная помощь при уремической коме у детей Лечение уремической комы складывается из дезинтоксикационной терапии, борьбы с гипергидратацией, коррекции электролитных нарушений и КОС, симптоматического лечения. С целью детоксикации внутривенно капельно вводят низкомолекулярные кровезаменители, 10-20% раствор глюкозы, промывают желудок теплым (36-37 С) 2% раствором натрия гидрокарбоната, очищают кишечник с помощью сифонных клизм и солевых слабительных. Гемодиализ может быть применен при: концентрации калия в плазме выше 7 ммоль/л и креатинина выше 800 мкмоль/л, осмолярности крови выше 500 мосм/л, гипонатриемии ниже 130 ммоль/л, рН крови ниже 7.2, симптомах гипергидратации. Могут быть применены и другие методы очищения организма: перитонеальный диализ, дренирование грудного лимфатического протока с последующей лимфосорбцией, ионообменные смолы, внутрикишечный диализ, гемоперфузия через активированные угли. При низком диурезе, гемоглобинурии назначают 10% раствор маннитола в дозе 0.5-1 г/кг массы, фуросемид - 2-4 мг/кг массы, эуфиллин - 3-5 мг/кг массы. При анемии повторно переливают эритроцитарную массу. Гиперкалиемия коррегируется внутривенной инфузией 20-40% раствора глюкозы (1.5 - 2 г/кг массы) с инсулином (1 ед на 3-4 г глюкозы), 10% раствора кальция глюконата (0.5 мл/кг массы), 4% раствора натрия гидрокарбоната (доза определяется показателями КОС, при невозможности их определения - 3-5 мл/кг/массы). При гипокальциемии и гипермагниемии показано внутривенное введение 10% раствора кальция глюконата или кальция хлорида. При сердечной недостаточности применяют инотропные препараты, оксигенотерапию, витамины. Потерю ионов натрия и хлора компенсируют введением 10% раствора натрия хлорида, под контролем уровня натрия в крови и моче. С осторожностью проводят антибактериальное лечение, с учетом нефротоксичности антибиотиков, в половинной дозе. Печеночная кома у детей Печеночная кома - это клинико-метаболический синдром, возникающий в терминальной фазе острой или хронической печеночной недостаточности. Причины возникновения печеночной комы Одной из самых частых причин, вызывающих печеночную недостаточность, является вирусный гепатит. Она возникает также при циррозах печени, отравлениях грибами, тетрахлорэтаном, мышьяком, фосфором, фторотаном, некоторыми антибиотиками и сульфаниламидными препаратами. Регионарная гипоксия печени, связанная с травмой, абсцессами, паразитарными повреждениями печени играет также большую роль в развитии печеночной недостаточности. У новорожденных и детей грудного возраста она может быть связана с фетальным гепатитом, атрезией желчевыводящих путей, сепсисом. Виды печеночной комы Патогенез печеночной комы рассматривается как воздействие на мозг церебротоксических веществ, накапливающихся в организме. Различают два типа печеночной комы: Печеночно-клеточную - эндогенную, возникающую на фоне резкого угнетения обезвреживающей функции печени и повышенного образования эндогенных токсических продуктов в результате массивного некроза печеночной паренхимы. Шунтовую - экзогенную, связанную с токсическим воздействием веществ, попавших из кишечника в нижнюю полую вену через порто-кавальные анастомозы, минуя печень. Как правило, в развитии обоих типов комы принимают участие как экзогенные, так и эндогенные факторы. Конкретные механизмы развития печеночной энцефалопатии и коматозного состояния до настоящего времени окончательно не установлены. Считается, что ведущую роль в поражении головного мозга играют аммиак и фенолы. Последние образуются , главным образом, в кишечнике. При нарушении функции печени аммиак и фенолы поступают в кровь. Наряду с аммониемией, явления энцефалопатии вызываются избыточным накоплением токсических метаболитов типа меркаптана. Отек мозга с сопутствующими явлениями почечной, легочной недостаточности, гиповолемии является непосредственной причиной смерти при печеночной коме. Симптомы печеночной комы Развитие коматозного состояния может быть молниеносным, острым и подострым. При молниеносном развитии комы уже в начале заболевания есть признаки поражения ЦНС, желтушный, геморрагический и гипертермический синдромы. Острое развитие характеризуется развитием коматозного состояния на 4-6 день желтушного периода. При медленном развитии печеночная кома, как правило, развивается на 3-4 неделе заболевания. Сознание полностью отсутствует. У детей наблюдаются ригидность мышц затылка и конечностей, клонус стоп, патологические рефлексы (Бабинского, Гордона и др.) Могут наблюдаться генерализованные клонические судороги. Патологическое дыхание типа Куссмауля или Чейн-Стокса. Печеночный запах изо рта, обусловленный повышенным накоплением в организме метилмеркаптана. Глухие тоны сердца, сниженное артериальное давление. Быстро уменьшается в размерах печень. Полная адинамия, арефлексия. Зрачки широкие. Исчезает реакция зрачков на свет с последующим угнетением корнеальных рефлексов и остановкой дыхания. При исследовании крови наблюдается гипохромная анемия; лейкоцитоз или лейкопения; нейтрофалез со сдвигом влево; повышение прямого и непрямого билирубина; уменьшение протромбина и других факторов свертывающей системы крови; снижение уровня альбумина, холестерина, сахара, калия; увеличение концентрации ароматических и серосодержащих аминокислот, аммиака. Активность трансаминаз в начале заболевания повышается, а в период комы - падает (билирубин-ферментная диссоциация). Наблюдается как декомпенсированный метаболический ацидоз, так и метаболический алкалоз, связанный с выраженной гипокалиемией. Неотложная помощь при печеночной коме у детей Интенсивная терапия Интенсивная терапия при лечении печеночной комы заключается в дезинтоксикации, этиотропном лечении, назначении антибиотиков. Для восстановления энергетических процессов проводят инфузию глюкозы в суточной дозе - 4-6 г/кг в виде 10-20% раствора. Для выведения токсических веществ внутривенно вводят большое количество (1-2 литра в сутки) жидкостей: растворы Рингера, 5% раствор глюкозы в сочетании с 1% раствором глутаминовой кислоты (1мл/год жизни в сутки) для связывания и обезвоживания аммиака. Общий объем вливаемой жидкости составляет в среднем 100-150 мл/кг массы в сутки. Инфузионную терапию проводят под контролем диуреза, часто в комбинации с мочегонными препаратами, эуфиллином. Для снижения интоксикации в связи с гипераммониемией используют гепастерил А (аргирин-яблочная кислота) внутривенно капельно - 1000-1500 мл со скоростью 1.7 мл/кг в час. Гепастерил А противопоказан при явлениях почечной недостаточности. Нормализации аминокислотного обмена добиваются введением препаратов, не содержащих азотных компонентов - гепарил В. Для коррекции гипопротеинемии и связанной с ней гипоальбуминемии вводят растворы альбумина, свежезамороженной плазмы. Уменьшения образования аммиака и фенолов в кишечнике можно добиться удалением белковых продуктов из желудочно-кишечного тракта (промывание желудка, очистительные клизмы, применение слабительных), а также подавлением кишечной микрофлоры, образующей названные токсические продукты, назначением антибиотиков внутрь. Одновременно с этим для предупреждения септического процесса назначают 1 или 2 антибиотика, подавляющие клинически значимые патогены. Коррекция электролитного обмена и кислотно-основного состояния должна проводиться под контролем соответствующих биохимических показателей, так как при печеночной коме могут определяться гипо-, нормо- и гиперкалиемия, ацидоз и алкалоз. В комплексе лечебных мероприятий рекомендуется включать анаболические гормоны, эссенциале, кокарбоксилазу, унитиол, витамины: А, С, К, Е, группы В и препараты, приготовленные из экстрактов свежей печени - сирепар, гепалон. Для стабилизации клеточных мембран гепатоцитов назначают глюкокортикоиды - гидрокортизон (10-15 мг/кг в сутки) и преднизолон (2-4 мг/кг в сутки). Симптоматическая терапия включает в себя назначение по показаниям седативных, противосудорожных, сердечных, сосудистых и других средств. При наличии признаков ДВС-синдрома применяется гепарин из расчета 100-200 ЕД/кг массы тела под контролем коагулограммы. Для торможения протеолитических процессов рекомендуется назначать контрикал, гордокс. При отсутствии эффекта консервативной терапии используют методы активной детоксикации - гемосорбцию, лимфосорбцию, плазмаферез, гемодиализ. Возможно использование перитонеального или внутрикишечного диализа.
Синдром Морганьи-Адамса-Стокса — это синкопальное состояние, развивающееся на фоне асистолии, с последующий развитием острой ишемии мозга. Чаще всего наблюдается у детей с атриовентрикулярной блокадой I I - I I I степени и синдромом слабости синусового узла при частоте сокращения желудочков менее 70-60 в мин у детей раннего возраста и 45-50 в мин у старших детей.
