
65bbb357_pedfak_kpf
.pdf3) при слабых воздействиях наступает "физиологический стресс", тренирующий адаптационные возможности плода.
6.2. Родовой стресс
Этапным событием во всём онтогенезе человека являются роды. Родам сопутствует уникальный по силе и по своему адаптивному значению родовой стресс.
По современным представлениям, родовой стресс — благотворный для неонатальной адаптации фактор, играющий в её развитии и исходе ключевую роль.
При родах в крови новорожденного резко возраствют концентрации катехоламинов и глюкокортикоидов. Концентрации катехоламинов при нормальных физиологических родах в крови новорожденного обязательно достигают уровня около 50 нМ/л1 (у взрослых даже при феохромоцитомах, оканчивающихся инсультом, эти цифры не превышают 35 нМ/л). Если имеется интранатальная гипоксия средней тяжести, то могут быть зарегистрированы концентрации катехоламинов у новорожденного, достигающие 1000 нМ/л, немыслимой при самых чудовищных постнатальных стрессах, у самых крепких и сильных взрослых индивидов.
Очень значительно увеличивается и концентрация кортикостероидов. И эти суперконцентрации гормонов стресса младенец хорошо переносит.
У плода на 90%, а в акте родов — на 55-60% катехоламины при стрессе представлены норадреналином. Мозговое вещество плода вырабатывает, преимущественно, норадреналин. Только во второй половине первого года внеутробной жизни секреция адреналина начинает преобладать. После года формируется адреналовый тип секреции хромаффиноцитов и соотношения адреналина и норадреналина стабилизируются на уровне 4:1, характерном и для всей последующей жизни.
Большое значение для новорожденного при выходе из стресса имеет грудное вскармливание. При прикладывании младенца к материнской груди происходит значительная активизация системы эндогенных опиатов. Кроме того, само грудное молоко и, особенно, молозиво содержит и опиаты (казморфин). Активация эндорфиновых антидистрессорных механизмов способствует развитию хорошо известного феномена — резкого понижения функциональной активности надпочечников при физиологическом протекании неонатального периода на 3-4 день после родового стресса.
Родовой стресс «запускает» адаптационные системы ребенка. Различают три основные фазы его адаптации к внеутробным условиям существования. Первая продолжается в течение 3 часов после рождения. В этот период в крови малыша высока концентрация материнских гормонов. Наиболее активно они проникают в плод в конце беременности и особенно во время родов. Высокая их концентрация в пуповинной крови отражает стрессовую реакцию на роды и
21

матери, и ребенка. В следующей (второй) фазе адаптации содержание материнских гормонов в крови ребенка снижается, но зато увеличивается концентрация его собственных гормонов. В третьей фазе — на 4-6-й день после рождения — в крови младенца начинает уменьшаться количество и материнских, и собственных гормонов.
6.2.1. Механизмы адаптогенного действия гормонов стресса
Норадреналин и кортикостероиды при родовом стрессе обеспечивают начало постнатальной адаптации и увеличение антигипоксической резистентности не только классическим путём перераспределения энергетических ресурсов по схеме, но и благодаря действию следующих механизмов:
1)Легкие и бронхи плода секретируют особую, относительно безбелковую жидкость, заполняющую к моменту родов альвеолы и трахеобронхиальное дерево. Под действием норадреналина при перинатальном стрессе происходит стремительное обратное активное всасывание воды и хлоридов, что служит главным механизмом опорожнения трахеобронхиального дерева для подготовки к первому вдоху. Дополнительную механическую роль играет сдавливание грудной клетки при физиологических родах.
2)Как глюкокортикоиды, так и АКТГ, и норадреналин, способствуют синтезу фосфолипидов в ЭПР клеток. Этот процесс, в частности, обеспечивает образование повышенных количеств сурфактанта у плода при родовом стрессе. Таким образом, норадреналин и глюкокортикоиды обеспечивают облегчённое расправление пренатального ателектаза, существующего у плода, что способствует вентиляции и перфузии малого круга. К сожалению, у недоношенных количество норадреналиновых рецепторов в лёгких резко снижено, что ограничивает защитный эффект родового стресса у этой группы детей.
3)У плода левый желудочек посылает более оксигенированную кровь (около 30% общего выброса) к мозгу и сердцу, а правый, синхронно, через боталлов проток, направляет до 40% сердечного выброса в нисходящую аорту, ниже ответвления каротидного ствола. Только около 10% сердечного выброса перфузирует лёгкие, потому что из-за пренатального ателектаза последние находятся в спавшемся состоянии, а значит — сопротивление малого круга очень высоко. Это позволяет поддерживать работу сердца на минимальном необходимом уровне. В родах, под влиянием норадреналина и глюкокортикоидов, происходит процесс расправления лёгких и давление в малом круге снижается. Так как норадреналовые рецепторы мало представлены в лёгочных сосудах плода, стресс вызывает спазм периферических сосудов, в основном, в большом круге и не усугубляет относительную лёгочную гипертензию, существующую у плода. Более того, из-за норадреналового характера катехоламиновой секреции
1 Нормальная концентрация адреналина в крови — 1,92-2,46 нМ/л. Нормальная концентрация норадреналина в крови
— 0,62-3,23 нМ/л.
22
иособенностей распределения катехоламиновых рецепторов в сердце плода, его миокард отвечает на стресс не тахикардией, как у взрослых, а брадикардией.
4)Коронарный и мозговой кровоток активизируется при родовом стрессе, а периферическое кровообращение в ряде менее жизненно важных органов снижается. Брадикардия экономит энергетические резервы миокарда в родах. В связи с этим, несмотря на гиперкатехоламинемию и повышение уровня свободных жирных кислот, не наступает аритмий, нередко провоцируемых стрессом у взрослых.
5)Расправление легких способствует повышению парциального напряжения кислорода в крови. В ответ на это, гладкомышечные клетки лёгочных сосудов секретируют простагландин Е2
ипростациклин, расширяющие сосуды малого круга. В боталловом протоке пренатальная секреция этих производных арахидоновой кислоты гладкими миоцитами, наоборот, подавляется глюкокортикоидами и повышением парциального напряжения О2 и этот сосудистый шунт физиологически закрывается на протяжении первых 24 ч внеутробной жизни, при содействии норадреналина, а также местных тромбоксанов и простагландина F2α. Таким образом, родовой стресс и его взаимодействие с местными регуляторами арахидонового каскада оказывается решающим фактором в переходе к двутактной работе желудочков сердца, в компенсации пренатальной лёгочной гипертензии и в закрытии боталлова протока.
6.2.2. Транзиторные состояния раннего неонатального периода
Глубокое действие родового стресса сказывается на всех аспектах метаболизма у новорождённого и накладывает свой отпечаток на функцию различных органов и систем в виде так называемых пограничных транзиторных состояний раннего неонатального периода. В настоящее время их выделяют более десятка и в развитии многих из них родовой стресс играет существенную или решающую роль.
Транзиторная потеря первоначальной массы тела (в норме — на 3-10%) отражает катаболическую направленность метаболизма, устанавливающуюся в первые дни внеутробной жизни под влиянием гормонов родового стресса и глюкагона. Характерно, что при раннем прикладывании к груди транзиторная потеря первоначальной массы тела смягчается.
При общей катаболической направленности обмена, в условиях новорожденности запасы гликогена ограничены, а значительной активации глюконеогенеза препятствует достаточно активная продукция инсулина. Поэтому родовой стресс, в отличие от его классического «взрослого» варианта протекает без гипергликемии и даже на фоне транзиторной гипогликемии, поскольку глюкоза интенсивно потребляется тканями новорожденного. Активация липолиза в буром жире является в этих условиях основным средством мобилизации энергии. Параллельно протекает бурный гликолиз и развивается транзиторный метаболический ацидоз.
Транзиторная гипертермия, наблюдаемая на 3-5-й день жизни частично вызвана залповым липолизом бурого жира под влиянием норадреналина.
23
Транзиторная гипотермия в первые часы после рождения отражает стрессорное ограничение периферического кожного кровотока.
Гормональный криз новорожденных (син."малый пубертат"). Основной причиной проявления симптомов "малого пубертата" служит резкое падение уровня женских половых гормонов в организме новорожденного, которое начинается практически сразу после рождения и стремительно прогрессирует в течение первой недели жизни. Уровень эстрогенов в крови у ребенка в этот период понижается в десятки и даже сотни раз, что обусловливает изменение фоновой секреции других гормонов и ответную реакцию со стороны самых различных органов и систем ребенка. Наиболее распространенным проявлением гормонального криза является физиологическая мастопатия, встречающееся у подавляющего большинства новорожденных девочек и примерно у половины мальчиков. Физиологическая мастопатия выражается в нагрубании молочных желез — увеличение размеров последних обычно начинается на 3-4-й день жизни, достигает максимума через неделю, после чего постепенно регрессирует, исчезая в среднем к концу первого месяца.
В развитии транзиторной диспепсии новорожденных могут участвовать стрессорные эрозии слизистой оболочки органов ЖКТ. Примерно в 0,5% случаев, при недостаточной свёртываемости крови, на фоне гиповитаминоза К и транзиторной недостаточности функций печени, эрозии и язвы, образовавшиеся в ЖКТ в ходе родового стресса, могут давать значительные кровотечения, что составляет уже патогенетическую основу для развития геморрагической болезни новорожденных (melaena neonatorum).
Транзиторная гиперурикемия в немалой степени обусловлена апоптозом множества клеточных элементов под влиянием избытка глюкокортикоидов, что приводит к усилению образования уратов из нуклеиновых кислот.
Транзиторная полицитемия (особенно. нейтрофильный лейкоцитоз), а также высокая интенсивность эритропоэза в немалой степени связаны с влиянием гормонов стресса на костный мозг, стрессорной демаргинацией гранулоцитов и усилением синтеза белка в печени.
Транзиторные изменения лейкоцитарной формулы после родов заключаются в быстром повышении доли лимфоцитов (так называемый «первый перекрест», когда процентное содержание этих клеток и нейтрофилов уравнивается, происходит к 4-5-му дню внеутробной жизни, тогда как на фоне стресса резко преобладают нейтрофилы). Эти изменения представляют собой классическое следствие стрессорного хоуминга и апоптоза лимфоидных клеток с последующим восстановлением. После родов отмечается хоуминг эозинофилов, эозинопения в крови. Это явление развивается под влиянием глюкокортикоидов.
24
6.3.Стресс у детей школьного возраста
Впостнатальной жизни ряд периодов характеризуется повышенной частотой стрессов и
патологии, связанной с нарушенной адаптацией.
Статистика поражённости многими болезнями нарушенной адаптации, например эрозивной гастродуоденопатией, имеет пики, связанные с началом стрессов школьной жизни. В подростковый период несоответствие между возросшими биологическими
возможностями индивида и его социально-ограниченным «детским» иерархическим положением становится источником тяжёлых стрессов. Не случайно среди подростков учащается встречаемость язвенной болезни желудка и двенадцатиперстной кишки, ожирения, гипертензий и других стресс-ассоциированных форм патологии. Вегето-сосудистая дистония и юношеский диспитуитаризм представляют характерные для подростковой медицины формы патологии, патогенез которой связан, главным образом, с возрастной стрессорной перегрузкой, а также транзиторной неустойчивостью функций гипоталамо-гипофизарно-надпочечниковой системы и симпатоадреналового аппарата у подростков.
7. Боль в неонатологии
Вплоть до середины 1970-х годов существовало убеждение, что новорожденные не способны воспринимать физическую боль вследствие незрелости периферических болевых рецепторов, ЦНС и неполной миелинизации проводящих волокон. Только в течение последних десятилетий медикам удалось получить подтверждение того, что новорожденные чувствуют боль, и необходимо, чтобы медицинское вмешательство облегчило ненужное страдание.
Основными причинами неадекватной анальгезии в неонатальном периоде являются отсутствие общепринятых простых методов оценки тяжести болевого синдрома у новорожденных, более редкое, чем у взрослых, использование наркотических анальгетиков из-за боязни побочных эффектов.
Было показано, что у недоношенных новорожденных, подвергающихся хирургическому вмешательству с обычной минимальной анестезией, развиваются значительно более сильные стрессовые реакции (определяемые как возрастание концентрации катехоламинов, гормона роста, глюкагона, кортикостероидов). В результате у них наблюдается больше послеоперационных осложнений, увеличиваются длительность госпитализации и смертность по сравнению с новорожденными, получившими полную анестезию.
Развитие структур, участвующих в передаче болевого ощущения, начинается на 6-й неделе гестации, когда формируются межнейрональные связи между клетками дорсальных рогов мозгового ствола, где на 12-26-й неделе развития появляется Р-вещество, которое участвует в передаче болевого импульса. На 8-14-й неделе обнаруживается большинство нейропептидов и других веществ, являющихся нейротрансмиттерами болевого ощущения. Завершение полного
25
формирования ноцицептивной системы происходит к 30-й неделе. К этому же возрасту заканчивается формирование синаптических связей между чувствительными нервными окончаниями и спинным мозгом.
К особенностям болевой реакции у новорожденных относят гиперальгезию — генерализованный характер ответа на болевое раздражение, который максимально выражен у недоношенных детей. Новорожденный гораздо быстрее привыкает к повторяющемуся болевому раздражителю или к продолжительной боли за счет истощения функции симпатической нервной системы. Незрелая нервная система не способна к продолжительному сопротивлению, к стрессу (если новорожденный не проявляет реакции на стресс, это еще не значит, что ему не больно). У недоношенных детей все болевые реакции внешне проявляются гораздо слабее, чем у доношенных детей. В настоящее время полагают, что боль, перенесенная в период новорожденности, нарушает развитие системы ноцицепции и приводит к необратимым функциональным и структурным изменениям в ЦНС, тем самым изменяя программу ответа на боль в будущем. Все это имеет поздние поведенческие и психологические последствия. Установлено, что после проведения без обезболивания обрезания у мальчиков в течение 6 мес. сохраняется повышенная восприимчивость к боли.
8.Шок у новорожденных
Уноворожденных шок протекает наиболее тяжело, что связано с переходным типом кровообращения в раннем периоде адаптации и незрелостью системы кровообращения, характерной в неонатальном периоде.
Этиопатогенетически у новорожденных детей может возникать три вида шока.
1) Кардиогенный, обусловленный некомпенсированным синдромом малого сердечного выброса (транзиторная ишемия миокарда при асфиксии; гипогликемия, гипокальциемия, ацидоз; гипертрофическая кардиомиопатия у детей от матерей, страдающих диабетом).
2) Гиповолемический геморрагический (чаще при родовой травме паренхиматозных внутренних органов и сосудов, реже при антеили интранатальной фетоматеринской, фетоплацентарной или фетофетальных трансфузиях) и ангидремический (при потерях воды и электролитов при рвоте или диарее при заболеваниях желудочно-кишечного тракта или при перегреве).
3) Септический, связанный с инфицированием ребенка во время его прохождения через родовые пути матери или в раннем постнатальном периоде (чаще условно-патогенной грамотрицательной бактериальной микрофлорой, реже — стрептококком группы В).
В клинической картине шока у недоношенных детей на первый план выступают синдром угнетения ЦНС с мышечной гипотонией, гипорефлексией. Нарушения гемодинамики никогда не
26
превалируют, симптоматики централизации кровообращения нет. Прогрессирует гиповентиляционная дыхательная недостаточность с частыми длительными апноэ (более 15-20 с). Недостаточность периферического кровообращения проявляется в том, что ребенок перестает самостоятельно поддерживать постоянство температуры тела, развиваются гипотермия, склерема. Кожа бледная или бледно-цианотичная, несмотря на то, что максимальное артериальное давление длительно сохраняется на нижней границе возрастной нормы (в пределах 30 мм рт.ст.). У больного отсутствует диурез. Подобное состояние анабиоза может сохраняться достаточно долго (в течение нескольких часов или суток) и в большинстве случаев завершается постепенным угасанием витальных функций.
У доношенных новорожденных, несмотря на то, что централизация кровообращения при шоке также выражена слабо, тем не менее шок, как синдром, проявляется более отчетливо. Недостаточность периферического кровотока проявляется бледной или серо-землистой окраской кожи, продолжительной олигурией и метаболическим ацидозом, степень которого не всегда объяснима клинической ситуацией, так же как у недоношенных новорожденных. Вместе с тем у детей, родившихся на поздних сроках гестации, в симптоматике шока чаще всего превалирует острая дыхательная недостаточность. На ранних стадиях она обусловлена легочной гипертензией с синдромом дыхательных расстройств и последующим интерстициальным отеком легких. На поздних стадиях по мере прогрессирования артериальной гипотензии ведущей причиной дыхательной недостаточности становится синдром персистирующего фетального кровообращения с 50 — 70% шунтированием кровотока справа налево через овальное окно и, в меньшей степени, через артериальный проток.
При септическом шоке быстро возникает ДВС. Летальный исход наступает в пределах
суток.
9.Опухоли
Внастоящее время во всех странах мира резко снизилась смертность детей от инфекционных болезней, в связи с чем возросло значение смертности от злокачественных опухолей. Как показывают статистические данные последних десятилетий, во многих странах смертность детей в возрасте от 1 года до 14 лет от злокачественных опухолей занимает второе место после травм.
9.1.Этиология опухолей у детей
Опухоли у детей являются следствием нарушения эмбриогенеза — дизэмбриоплазий, иногда они сочетаются с врожденными пороками развития. Ухудшение условий развития плода на ранних стадиях эмбриогенеза может содействовать проявлению наследственных аномалий. Вследствие нарушения кровообращения матки или маточных кровотечений во время беременности может возникать гипоксия плода. Понижение парциального давления кислорода, а
27
также воздействие ионизирующей радиации, особенно при беременности, химических (токсических) веществ, неполноценное питание, авитаминоз способствуют возникновению врожденных уродств и опухолей. На возникновение злокачественных опухолей влияют вирусные инфекции матери во время беременности, а также применение различных лекарственных веществ, в частности сульфаниламидов, гормонов и др.
Все эти данные указывают на очень существенную закономерность: они выявляют у детей преимущественную связь онтогенеза с пренатальными (врожденными) влияниями. В противоположность этому у взрослых эпидемиологический метод выявляет преимущественное значение в онкогенезе приобретенных влияний — профессиональных факторов, курения, облучения, питания, хронических регенераторных и воспалительных процессов и др.
9.2. Особенности развития опухолей у детей
Влияние возраста на опухолевый рост проявляется в некоторых особенностях опухолей у детей по сравнению с таковыми у взрослых.
1)У детей часто опухоли возникают из эмбриональных тканей в результате нарушений формирования органов и тканей в период внутриутробного развития зародыша. Поэтому подавляющее большинство опухолей у детей развивается из тканей, задержавшихся в своем развитии на эмбриональном уровне, часто располагавшихся не на месте — дистопично. Опухоли из эмбриональных тканей получили название дизонтогенетических, или тератоидных.
Тератома (от греч. teratos – урод) – опухоль из эмбриональных недифференцированных половых клеток, возникающая при нарушении их миграции в период морфогенеза половых желез зародыша. Нарушение морфогенеза тканевого зачатка на любом этапе развития зародыша, потеря им связи с окружающими растущими тканями приводят к тому, что этот зачаток лишается гуморальных и рефлекторных влияний, которые в норме регулируют координированный рост и пропорциональное развитие тканей. Вследствие такого выключения регулирующих влияний смещенный зачаток тканей приобретает известную автономность. Последнее служит, вероятно, предпосылкой для возникновения истинного опухолевого роста.
У взрослых тератоидные дизонтогенетические опухоли встречаются редко, у детей – это основной вид опухолей.
2)У детей чаще возникают доброкачественные опухоли и реже — злокачественные, в то время как у взрослых злокачественные опухоли встречаются чаще.
Самыми частыми доброкачественными опухолями у детей являются опухоли кожных покровов – ангиомы и невусы.
3)У детей являются среди злокачественных опухолей преобладают саркомы и редко развиваются карциномы, тогда как у взрослых наблюдается обратное соотношение.
28
Среди сарком в детском возрасте преобладают лимфомы и остеосаркомы. Встречается рак преимущественно органов, не соприкасающихся с внешней средой, эндокринных желез – щитовидной железы, надпочечников, половых желез. Рак желудка наблюдается как исключение у детей в возрасте 10-11 лет. Высказано предположение, что канцерогенные вещества, получаемые плодом трансплацентарно от матери, циркулируя в крови, соприкасаются прежде всего с тканями внутренней среды мезенхимального происхождения – сосудистым руслом и стромой органов, а также с эндокринными железами, головным мозгом, внутренними органами.
4) У детей своеобразно протекают некоторые злокачественные опухоли по сравнению с таковыми у взрослых. Например, злокачественные опухоли внутренних органов (эмбриональные нефрома и гепатома) у детей долго сохраняют экспансивный характер роста, свойственный доброкачественным опухолям, и долго не метастазируют. Наряду с этим некоторые доброкачественные опухоли у детей обладают инфильтрирующим ростом, например ангиомы. У детей наблюдается удивительное явление перехода злокачественных опухолей (например, нейробластом) в доброкачественные (ганглионевромы), что у взрослых не наблюдается, это явление получило название реверсии опухоли. Злокачественные опухоли встречаются преимущественно у детей от периода новорожденности до 6-летнего возраста. Чаще они бывают в возрасте 3-5 лет, что указывает на значение внутриутробных канцерогенных влияний, идущих, вероятно, от матери.
10.Особенности алкоголизма и наркоманиии у детей
10.1.Детский алкоголизм
Одетском алкоголизме говорят в том случае, когда его признаки впервые появляются до
достижения ребенком возраста 18 лет. У детей алкоголизм, в отличие от взрослых, имеет ряд характерных особенностей.
−Быстрое привыкание к спиртным напиткам. Если у взрослого человека переход от пьянства к алкоголизму занимает 5-10 лет, то у ребенка формирование хронического алкоголизма происходит в 3-4 раза быстрее. Это объясняется анатомо-физиологическим строением детского организма. Мозговая ткань ребенка, в отличие от взрослого, богаче водой и беднее белком. В воде алкоголь хорошо растворяется и усваивается организмом, только 7% его выводится легкими
ипочками. Остальные 93% действуют как яд, оказывая разрушительное действие на все органы и системы и вызывая быстрое привыкание организма к этому яду;
−Злокачественное течение болезни. Поскоьку, в подростковом и юношеском возрасте организм находится в стадии формирования и устойчивость центральной нервной
29
системы к действию алкоголя снижена, вследствие чего происходят глубокие и необратимые процессы ее разрушения;
−Принятие ребенком больших доз алкоголя. Принятие алкоголя детьми не одобряется обществом, поэтому подростки, как правило, пьют тайком, обычно без еды, принимая всю дозу одномоментно;
−Быстрое развитие запойного пьянства. Для подростков становится нормой пить по любому поводу, при этом в состоянии легкого опьянения они начинают чувствовать себя неуверенно. Более того, трезвость становится для них странным состоянием. Поэтому характерно стремление к полному опьянению — только в этом случае выпивка расценивается как удачная, полноценная;
−Низкая эффективность лечения. У широкого круга подростков употребление алкоголя включается в структуру потребностей, о чем свидетельствует: высокий уровень распространенности употребления спиртных напитков среди опрошенных несовершеннолетних и их товарищей; высокая активность (в том числе и противоправная) в поисках алкогольных напитков или средств для их приобретения; широкий набор поводов для употребления алкоголя; систематическое употребление алкогольных напитков.
Удетей могут быть и острые, и хронические (у подростков) отравления алкогольными напитками. В раннем и дошкольном возрасте интоксикации в основном — случайные, в более старшем возрасте, особенно у старших школьников,— прием алкоголя намеренный.
Кратковременное возбуждение, вызванное приемом алкоголя, быстро переходит в глубокий интоксикационный сон, нередки судороги, даже летальный исход. Иногда регистрируют психические нарушения с бредом и галлюцинациями.
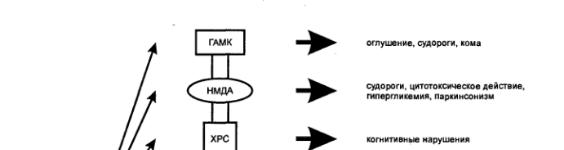
Глубина нейротоксических эффектов определяется действием самого этанола и его метаболита — ацетальдегида. Этиловый спирт угнетает ЦНС путем воздействия на клеточные мембраны, разделяя жирнокислотные цепи фосфолипидов и этим меняя текучесть мембран, а также воздействуя на синаптические структуры мозга, изменяя проницаемость как потенциалзависнмых, так и лигандозависимых (от медиаторов, гормонов, аминокислот) ионных каналов, и прямо изменяя электрические потенциалы нейролемм. В настоящее время доказана аффинность этанола ко многим рецепторам ЦНС, контролирующим проницаемость ионных каналов. Системные эффекты этанола развиваются за счет активации или торможения рецепторов, представленных на рис.1.
30
