
6 курс / Медицинская реабилитация, ЛФК, Спортивная медицина / O'Brajen_B_Mikrososudistaya_vosstanovitel'naya_xirurgiya_Medicina
.pdf
f
Рис. 12.16E. Через 2 мес после операции. Больной провел в стационаре всего 5 дней. Рис. 12.17А. Врожденный невус левой по ловины лица у 9-летнего мальчика. В. Не вус удален с верхнего и нижнего век и де фект замещен позадиушным транспланта том. С. Дельтовидно-грудной лоскут (спра ва), взятый с перфорирующими сосудами первого межреберья, которые оказались наиболее крупными. D. Иссечен невус, вы кроен нужной формы лоскут и пересажен на лицо. Е. Лоскут.через 5 мес после анагтомозирования прободающих сосудов пер вого межреберья справа с ветвями перед них лицевых сосудов.

Рис. 12.18А. |
Травма пилой |
лучевой |
стороны II пальца правой кисти. |
|
В. Взятый для |
замещения сегмент содержит кость, пальцевую артерию, |
|||
перв и тыльную |
вену. С. Пред- и послеоперационные рентгенограммы, |
|||
показывающие первичный |
дефект в |
кости и его замещение в удовлет |
||
ворительном |
положении. |
|
|
|
Рис. 12.18D. Лоскут пересажен и жизнеспособен по окончании операции после сшивания пальцевой артерии, нерва и вены. В. Полное разгиба ние и хорошая чувствительность через 4 мес. F. Почти полное сгибанпе через 4 мес.
ОТРЫВНОЙ ЛОСКУТ
Опыт по лечению отрывных ампутаций поставил про блемы, связанные с этим видом травмы. Нередко большие лос куты кожи были оторваны полностью в виде скальпа или удер живались на ножке. Большинство из этих травм были вызваны раздавливанием и редко они носили исключительно гильотин ный характер. При этом виде травмы могут обнажаться такие важные структуры, как кости, нервы, сухожилия и суставы, которые нуждаются в раннем закрытии кожей. В то время как
283

Рис. 12.19А. Слева — тяжелый комбинированный перелом правой большеборцовой и малоберцовой костей с обширным дефектом кожи у 40-летней женщины. Справа — через 3 нед после временного закрытия кожным трансплантатом.
Рис. 12.19 В. Предоперационная рентгенограмма. Смещение отломков ко стей. С. Свободный паховый лоскут размером 23X18 см. D. Пересален ный паховый лоскут через 1 год. Сосуды лоскута сшиты с передними болыиеберцовыми сосудами. Е. Прочная консолидация костей через 1 год.
пластика лоскутом на ножке и микрососудистым свободным ЛОСКУТОМ была успешно применена при этих обстоятельствах, показания к пересадке оторванного лоскута еще следует уточ нить. Простая хирургическая обработка лоскута и пересадка его в большинстве случаев приводили к некрозу. Роль микро сосудистой хирургии в этом вопросе пока не определена.
Kurata и O'Brien (1976) изучали проблему оторванного лос кута на кроликах. Кожу на бедре срывали книзу без полного удаления у одной группы кроликов без раздавливания и у другой — с тяжелым раздавливанием, помещая бедро между двумя валиками. Чтобы определить влияние микрососудистых анастомозов, наложенных между сосудами лоскутов и сосудами бедра, каждая из групп кроликов была разделена на четыре подгруппы: без анастомозов, с восстановлением обоих сосудов,
284

|
|
|
|
|
|
|
Рис. 12.20А. Отрыв лоскута в экс |
|||||||||||
|
|
|
|
|
|
|
перименте. В. Оторванный лоскут |
|||||||||||
|
|
|
|
|
|
|
(без |
раздавливания) |
на |
бедре |
||||||||
|
|
|
|
|
|
|
кролика |
после |
сшивания |
артерии |
||||||||
|
|
|
|
|
|
|
и |
вены. |
С. |
Обширный |
|
некроз |
||||||
|
|
|
|
|
|
|
оторванного лоскута (без раздав |
|||||||||||
|
|
|
|
|
|
|
ливания) на бедре у кролика. Со |
|||||||||||
|
|
|
|
|
|
|
суды |
не |
сшивали. |
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Т а б л и ц а |
12.3 |
||||
Приживление оторванных лоскутов у кроликов |
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Удов- |
|
|
|
|
|
|
|
|
Анастомозы |
|
|
Пол |
|
Отлич |
Хоро |
летво-: |
Пло |
|
Всего |
|||||
|
|
|
|
|
ное |
|
ное |
|
|
шее |
ритель- |
|
хое |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
ное |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
А |
(без |
раздав |
Артерия и |
вена |
8 |
|
2 |
|
|
|
|
|
|
|
|
10 |
||
ливания |
|
Артерия |
|
5 |
|
5 |
|
|
|
|
|
|
|
|
10 |
|||
|
|
|
|
Вена |
|
|
|
5 |
|
|
3 |
1 |
|
1 |
|
|
10 |
|
|
|
|
|
Без |
анастомо |
|
|
3 |
|
|
1 |
1 |
|
5 |
|
|
10 |
|
|
|
|
|
зов |
|
|
|
|
|
|
|
|
|
|||||
В |
(с |
раздавли |
Артерия и |
вена |
4 |
|
5 |
|
|
1 |
|
|
|
|
|
10 |
||
ванием) |
|
Артерия |
|
|
|
3 |
|
|
4 |
3 |
|
|
|
|
10 |
|||
|
|
|
|
Вена |
|
|
|
2 |
|
|
3 |
2 |
|
3 |
|
|
10 |
|
|
|
|
|
Без |
анастомо |
|
|
|
|
|
1 |
3 |
|
6 |
|
|
10 |
|
|
|
|
|
зов |
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
||||||||
Полное — 100% приживление; |
отличное — 100—75% |
приживления; |
хорошее — |
|||||||||||||||
75—50% |
|
приживления; |
удовлетворительное — 50—25% |
приживления; |
плохое — |
|||||||||||||
25—0% |
приживления. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
с восстановлением только артерии и только вены. Подробности этих опытов по приживлению лоскутов представлены в табл. 12.3. Из нее ясно видно, что восстановление обоих сосу дов дало самые лучшие результаты в обеих группах, с раздав
ливанием и без раздавливания тканей. |
Худшие |
результаты |
||
получены в той группе, где |
сосуды не |
анастомозировались, |
||
количество |
приживших |
лоскутов |
было |
минимальным |
(рис. 12.20). |
В следующей серии экспериментов лоскуты отры- |
|||
285
вали полностью и снова разделяли кроликов на две группы — с дополнительным раздавливанием бедра и без раздавливания
(табл. |
12.4). |
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
Т а б л и ц а |
12.4 |
||
|
|
|
|
|
|
|
|
|
|
Удов- |
Пло |
|
|
|
|
|
|
Анастомозы |
|
Пол |
Отлич |
Хоро |
летво- |
|
Всего |
||
|
|
|
|
|
ное |
ное |
шее |
ритель- |
хое |
|
|||
|
|
|
|
|
|
|
|
|
|
ное |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
А |
(полный |
от |
Артерия и вена |
|
3 |
|
|
|
|
3 |
|||
|
рыв |
без |
раз |
Артерия |
|
|
2 |
1 |
2 |
|
|
3 |
|
|
давливания) |
Вена |
|
|
|
|
|
|
|
2 |
|||
|
|
|
|
Без |
анастомо |
|
|
|
|
2 |
|
2 |
|
|
|
|
|
зов |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
10 |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
В |
(полный |
от |
Артерия и |
ве |
— |
1 |
|
|
|
|
1 |
||
|
рыв |
с |
раз |
на |
|
|
|
|
|
|
|||
|
давливанием) |
Артерия |
|
|
|
|
|
1 |
|
1 |
|||
|
|
|
|
Вена |
|
|
|
|
|
|
|
|
|
|
|
|
|
Без |
анастомо |
|
|
|
|
1 |
|
1 |
|
|
|
|
|
зов |
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
Результаты были лучшими в той подгруппе, где анастомо- |
||||||||||||
зировали оба сосуда. |
|
|
|
|
|
|
|
|
|
||||
Б эксперименте не были использованы сосудистые трансплан таты, но это не означает, что они не потребуются в клиниче ской практике. Отрыв скальпа хотя и представляет собой ред кую травму, касается особой области, и микрососудистая плас тика должна служить при этом методом выбора (Miller et al., 1975).
ПЕРЕСАДКА САЛЬНИКА С НАЛОЖЕНИЕМ МИКРОСОСУДИСТЫХ АНАСТОМОЗОВ
Пересадка большого сальника па сосудистой ножке производилась несколькими хирургами с целью замещения больших областей на грудной и брюшной стенках, а также для уменьшения лимфатического отека при пересадке в подмы шечную и паховую области. Большой сальник мобилизовывали, сохраняя в его основании желудочно-сальниковые сосуды по сле перевязки ветвей этих сосудов, идущих к большой кривиз не желудка.
Сальник представляет собой хорошо васкуляризированную ткань. В этой связи из него можно брать различных размеров трансплантат и закрывать большие области, чем микрососуди стым свободным лоскутом. Впервые он был использован в виде свободного трансплантата с наложением микрососудистых ана стомозов McLean, Buncke (1972), которые закрыли им оголен-
286
A mm
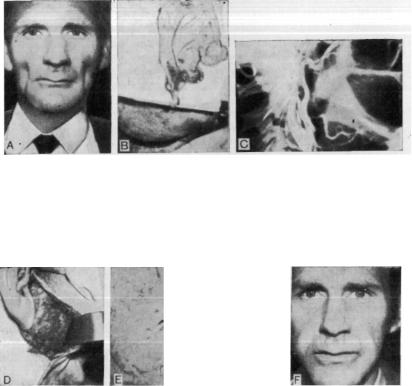
Рис. 12.21А. Жировая атрофия лица у 39-летнего мужчины. Он носил зубной протез, изготовленный кустарным способом, чтобы по возмож ности ликвидировать это уродство. В. Взят большой сальник, разделен продольно на две половины, и желудочно-сальниковые сосуды сшиты с лицевыми сосудами на каждой половине лица. С. Ангиограмма спра ва. По нижнему краю нижней челюсти можно видеть проходимую же- лудочно-сальнпковую артерию.
Рис. 12.21D. Сальник на правой стороне лица прижился, но был слиш ком большим. Небольшая часть сальника была иссечена через 6 мес и пересажена на левую половину лица, чтобы корригировать некоторую асимметрию, возникшую после частичного некроза сальника на этой стороне. Ё. Биопсия сальника через 6 мес. Нормальная васкулярпзированная жировая ткань. F. Через 2 года носпт нормальный зубной протез.
ный череп после радикальной резекции злокачественной опу холи. Сальник после сшивания желудочно-сальниковых сосу дов с поверхностными височными сосудами был покрыт рас щепленным кожным трансплантатом. Harii (1974), Ikuta (1975) и Sykes (1975) использовали сальник в подобных слу чаях для закрытия дефектов волосистой части головы. Clodius (1974) использовал сальник, реваскуляризированный через плечевые сосуды, для окутывания плечевого сплетения после невролиза, произведенного из-за сильных болей при плечевом неврите, развившемся после облучения.
Одноили двусторонняя атрофия лица легко корригирует ся с помощью пересадки реваскуляризированного сальника.
287
л
Сальник пересекали продольно и анастомозировали конец в конец желудочно-салышковые сосуды с лицевыми сосудами. Такую пересадку сальника произвели в ноябре 1971 г. 39-лет- нему мужчине с выраженной двусторонней атрофией лица (рис. 12.21). По половине сальника было помещено на каждую сторону лица. На правой стороне трансплантат прижил цели ком, а на левой — частично некротизировался. Ассиметрия была окончательно устранена посредством пересадки в виде свободного трансплантата избыточного сальника с правой сто роны лица на левую. Ревизия на данном этапе показала саль ник с пульсирующими сосудами на правой стороне лица, а при биопсии получена нормальная ткань сальника. При каротидной ангиографии был выявлен проходимый анастомоз, распо ложенный по нижнему краю нижней челюсти. Harii (1975) сообщил об использовании сальника в трех случаях для кор рекции западений лица, включая атрофию половины лица. Большой сальник может быть пересажен в виде сегмента или целиком. В большинстве случаев сосуды сальника не подвер жены заболеваниям и редко изменяются в результате облуче ния. Другим источником получения материала для коррекции западений лица может служить паховая область, откуда можно взять подкожную жировую клетчатку на питающих ее сосудах.
Области применения сальника разнообразны; он может использоваться для закрытия ран нижних конечностей, иногда представляющих трудную проблему. Однако сомнительно, что он может вытеснить свободный лоскут при пластике больших дефектов.
СПИСОК ЛИТЕРАТУРЫ
Воескх W. Personal communication, 1975.
Branemark P. I., Jacobson B. & Sorensen S. E. Microvascular effects of to pically applied contrast media. Acta Radiologica Diagnosis, 1969, 8, 547-559.
Clodius L. Symposium on Microsurgery. New York, 1974.
Daniel B. K., Williams H. B. The free transfer of skin flaps by microvascu lar anastomoses. Plastic and Reconstructive Surgery, 1973, 52, 16—31.
Fujino T. Third International Symposium on Microsurgery. East Grinstead, 1975.
Fujino Т., Harashina T. & Mikato A. Autogenous en bloc transplantation of the mammary gland in dogs, using microsurgical technique. Plastic and Reconstructive Surgery, 1972, 50, 376—381.
Gilbert A., Morrison W. A., Tubiana R. Transfert sur la main d'un lambeau libre sensible. Chirurgie, 1975, 101, 691—694.
Goldwyn R. M., Lamb D. L., White W. L. An experimental study of large island flaps in dogs. Plastic and Reconstructive Surgery, 1963, 31, 528— 536.
Harii K. Meeting of the American Plastic and Reconstructive Surgeons Moami, 1973.
Harii K. Third International Symposium on Microsurgery, East Grinstead, 1975.
Harii K.. Sixth International Congress of Plastic and Reconstructive Surge ry, Paris, 1975.
288
llarii К., Ohmori К., Ohmori S. Hair transplantation with free scalp flaps. Plastic and Reconstructive Surgery, 1974. 53, 410—413.
llarii К Ohmori K., Ohmori S.. Free deltopectoral skin flaps. British Jour nal of Plastic Surgery, 1974, 27, 231—239.
Hayhurst J.. V., Mladic к R. A., Adamson J. E. Experimental and clinical
microvascular flaps. In preparation, 1975. |
|
|
|
|
|
|
Ikuta Y. Autotransplant of omentum to cover |
large |
denudation |
of |
the |
||
scalp. Plastic and Reconstructive Surgery, 1975, 55, 490—493. |
|
|||||
Ikuta Y., Watari S., Kawamura K., Shima R., |
Matsuishi |
Y., Miyoshi |
K., |
|||
Tsuge K. Free flap transfers by end-to-side |
arterial |
anastomosis. |
Bri |
|||
tish Journal of Plastic Surgery, 1975, 28, 1—7. |
|
|
|
|
||
Krizek T. J., |
Tasaburi Т., Desprez J. D., h'iehn |
C. L. Experimental |
trans |
|||
plantation |
of composite grafts by microsurgical |
anastomoses. |
Plastic |
|||
and Reconstructive Surgery, 1965, 36, 538—546.
Kurata Т., O'Brien B. McC. Experimental study of replacement of avulsed
flaps in the rabbit using microvascular surgery. In preparation, 1976. Lendvay P. G. Third International Symposium on Microsurgery, East Grin-
stead. 1975.
McCraw J. В., Furlow L. Т., Jr. The dorsalis pedis arterialized flap: A cli nical study. Plastic and Reconstructive Surgery, 1975, 55, 177—185.
McLean B. H., Buncke H. J.. Jr. Autotransplant of omentum to a large scalp
defect, with |
microsurgical revascularization. Plastic and Reconstructi |
ve Surgery, |
1972, 49, 268—274. |
MacLeod A. M., O'Brien B. McC, Haw С S. Unpublished work, 1976. Miller G. D. H., Anstee E. J., Snell J. N., Behan E. С Replantation of an
avulsed scalp by microvascular anastomosis. Sixth International Con gress of Plastic and Reconstructive Surgery, Paris, 1975.
O'Brien B. McC, Hayhurst J. W. The principles and techniques of micro
vascular surgery. In Plastic and Reconstructive |
Surgery, ed. Converse, |
|
J. M. Philadelphia: W. B. Saunders, 1976. |
|
|
O'Brien B. McC, Shanmugan M. Experimental transfer of |
composite free |
|
flaps with microvascular anastomoses. Australian and New Zealand |
||
Journal of Surgery, 1973, 43, 285—288. |
|
|
O'Brien B. McC., MacLeod A. M., Hayhurst J. W., |
Morrison |
W. A. Succes |
sful transfer of a large island flap from the groin to the foot by micro vascular anastomoses. Plastic and Reconstructive Surgery, 1973, 52,
271—278. |
|
|
O'Brien B. McC, Morrison W. A., Ishida H., Macleod A. M., Gilbert |
A. Free |
|
flap transfer with microvascular anastomoses. British Journal |
of |
Plas |
tic Surgery, 1974, 27, 220—230. |
|
|
Schecter G. L., Biller H. F., Ogura J. H. Revascularized skin flaps: |
a new |
|
concept in transfer of skin flaps. Laryngoscope, 1969, 79, 1647—1665.
Sharzer L. A., O'Brien B. McC, Horrton С E., Adamson J. E., Mladick R. A.,
Carraway |
J. H., Hayhurst J. W'., MacLeod |
A. Clinical |
applications |
of |
||
free flap |
transfer |
in the burn patient. Journal |
of Trauma, 1975, |
15 |
||
766-771. |
|
|
|
|
|
|
Sn.ith P. J., |
Foley В., |
McGregor I. A., Jackson |
I. T. |
The |
anatomical basis |
|
of the groin flap. Plastic and Reconstructive Surgery, 1972, 49, 41—47. Strauch В., Murray D. E. Transfer of composite graft with immediate su ture anastomosis of its vascular pedicle measuring less than 1 mm in external diameter using microsurgical techniques. Plastic and Recon
structive Surgery, 1967. 40, 325—329. Sykes P. J. Personal communication, 1975.
Wilson J. S. P. The application of the two centimetre pedicle flap in pla stic surgery. British Journal of Plastic Surgery, 1967, 20, 278—296.
19 Заказ № 1007
13. МИКРОХИРУРГИЯ ЛИМФАТИЧЕСКИХ ПУТЕЙ
После первого описания лимфатической системы в 1627 г. Гаспаром Азелли и еще до изучения Гарвеем кровообращения было проведено много исследований этой системы; но многие вопросы, касающиеся ее анатомии и физиологии, нуждаются в выяснении. Братья Гунтер, Уильям и Джон (Hunter W. a. J.), изучая лимфатическую систему посредством инъекций лимфа тических узлов, классифицировалп многие лимфатические сосуды и указали на их значение (Dobson, 1969). Множество операций было разработано для лечения слоновости. Методы лечения путем иссечения большого объема мягких тканей да вали только удовлетворительные результаты. При других опе рациях, предложенных Handley (1908), пытались использовать шелковые нити, погруженные в мягкие ткани, для дренажа лимфы. Еще ряд хирургических операций был рассчитан на создание возможного дренирования лимфы, скопившейся в мягких тканях с помощью пересадки грудного лоскута, саль ника.
Clodius и Wirth (1974) экспериментально доказали, что первоначальные признаки блокады лимфооттока возникают в глубокой лимфатической системе. Такая экспериментальная модель была создана путем пересечения всех мягких тканей на бедре у собаки с оставлением кожных мостиков по передней и задней поверхностям и магистральных сосудов и нервов. В соз данный дефект укладывали диск из пенопласта с отверстиями для сосудисто-нервного пучка, который препятствовал регене рации лимфатических сосудов. Образующийся рубец приводил к развитию лимфедемы через 5 мес у всех собак.
Развивающаяся несостоятельность анастомозов между глу бокими и поверхностными лимфатическими сосудами приводит к расширению последних, расположенных в более податливых подкожных тканях. Эти экспериментальные данные позволили этим авторам прийти к выводу, что кожные лоскуты, погру женные в самые глубокие слои, не в состоянии обеспечить от ток лимфы в глубокую лимфатическую систему, так как она уже закупорена. Расширение поверхностных лимфатических сосудов происходит за несколько месяцев или лет до появления
290
отека. Кожный, ретроградный лимфоотток развивается мед ленно.
В настоящее время при лечении слоновости конечностей внимание исследователей было вновь обращено на создание оттока лимфы в венозную систему.
Лимфовенозные анастомозы могут наблюдаться в норме (Calnan, Pentecost, 1966; Rusznyak, Fold, Szabo, 1967; Edwards, Kinmonth, 1969). Такие же анастомозы наблюдаются и при патологических состояниях (Neyazaki et al., 1965; Threefoot, Kossover, 1966; Pentecost et al., 1966; Burn et al., 1966; Ohara, Taneichi, 1973) (см. рис. 13.1В). Многие авторы пытались создать искусственные лимфовепозные анастомозы с целью дренирования избыточной лимфы при лимфедеме, вызванной нарушением проходимости путей лимфатического оттока. В основном по техническим соображениям был сделан акцент
на анастомозирование |
пересеченных лимфатических узлов с |
веной. Rivere и соавт. |
(1967) получили 100% проходимость |
анастомозов лимфатических узлов в паховой области у собак через 1 мес, но через 3 мес все анастомозы зарубцевались (Calnan et al., 1967). Однако эта экспериментальная работа была выполнена на собаках, у которых давление в лимфатиче ской системе было нормальным, а не таким высоким, которое наблюдается при вторичной слоновости. Nielubowicz и Olszew
ski (1968), а также Firica, |
Ray, Mnrat (1969) |
опубликовали |
экспериментальные данные, |
подтверждающие |
лимфовенозный |
отток через анастомозы такого типа, a Politowski, Bartkowski и Dinowski (1969) отмечали клиническое улучшение у больных.
Проходимость экспериментальных лимфовенозных анасто мозов, сформированных па временном полиэтиленовом катете ре по типу конец в бок, равнялась 40%, а при формировании соустья путем введения лимфатического сосуда в просвет вены и фиксации его одним швом, как это делают при анастомози-
ровании мочеточника |
с мочевым пузырем, она снижалась |
до |
20% (Lane, Howard, |
1963). |
|
Calderon, Roberts, |
Johnsow (1967) анастомозировали у |
со |
бак пересеченные лимфатические узлы в подколенной и шей ной областях с боковой стенкой большой подкожной и наруж ной яремной вен. Кроме того, они имплантировали бедренный лимфатический сосуд в бедренную вену, а также соединяли их конец в конец, используя операционный микроскоп. После этих экспериментальных операций не было получено оттока лимфы в венозную систему.
Был опубликован также и клинический опыт с наложением прямых лимфовенозных анастомозов. Mistilis и Skyring (1966); Cocket и Goodmin (1969) выполнили этот вид анастомоза при лечении хилурии и лимфангиэктазии кишечника с хорошими клиническими результатами. Sedlacek (1969) сообщил о нало жении лимфовенозного соустья по типу конец в бок с исполь-
19* |
291 |
