
6 курс / Медицинская реабилитация, ЛФК, Спортивная медицина / O'Brajen_B_Mikrososudistaya_vosstanovitel'naya_xirurgiya_Medicina
.pdf
удалить небольшой участок реципиентной области, чтобы пра вильно уложить утолщенный край донорского лоскута. Под лоскут вводили простой дренаж, размещая его в стороне от сосудистых анастомозов.
Размеры самого большого лоскута, который был взят из па ховой области, составляли 31X22 см (рис. 12.7). Редко требу ется замещение больших дефектов, чем этот.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Лоскут держали открытым, а укрывали только линию швов и дренажную трубку, которую удаляли через 48 ч. Ли нию швов регулярно смазывали глазной хлормицетиновой мазью. Это позволяло часто и легко наблюдать за кровообраще нием лоскута. В большинстве случаев пересадка микрососуди стых свободных лоскутов сопровождается развитием небольшо го отека вследствие закупорки лимфатических сосудов, но если применяется небольшое возвышенное положение, то оно, как правило, помогает уменьшить отек. Чрезмерное возвышение ухудшает приток артериальной крови и его следует избегать.
Ни в какой антикоагулянтной терапии не было необходимо сти, поскольку сосуды обычно были более 1,5 мм в диаметре и неизмененными. Применение гепарина ведет к опасному крово течению в донорской и реципиентной областях.
Необходимо почасовое наблюдение за цветом лоскута, тем пературой и заполнением капилляров, которое обычно продол жают в течение первых 72 ч. Артериальный тромбоз может развиться до 7-го дня. Цвет лоскута лучше всего сравнивать с кожей области, откуда он был взят. Если в лоскуте появились ишемические изменения, снижение температуры, мраморная окраска (рис. 12.8), замедленное заполнение капилляров, то этот участок, если он находится на конечности, нужно опус тить вниз. Если развился тромбоз вен, сопровождающийся циа нозом, снижением температуры в лоскуте, быстрым заполнени ем капилляров, то этот участок следует приподнять. Если недостаточность кровоснабжения лоскута не разрешается от
Рис. 12.7А. Большая рабдомиосаркома дельтовидной мышцы слева после облучения. В. Радикальное иссечение злокачественной опухоли с обна жением головки плечевой кости. С. Очерчен большой микрососудистый
свободный кожный |
лоскут в паховой области размером 31X22 см. |
D. Большой паховый |
лоскут отделен. Е. Лоскут через 5 мес после на |
ложения анастомозов. F. Небольшой краевой некроз; он был иссечен и рана зашита. Лоскут кровоснабжается через верхние щитовидные со суды. G. Через 6 мес после операции. Н. Дефект кожи донора закрыт расщепленным кожным трансплантатом. Для этого большого лоскута потребовались только одна артерия и вена. (Опубликовано с разреше
ния редактора журнала |
«Annals of the Royal College of Surgeons of Eng |
land».) |
|
18 Заказ №. 1007 |
273 |

Рис. 12.8А. |
I. Приводящая контрактура I |
пальца кисти |
после раздавли |
||||||||
вающей |
травмы у 41-летнего мужчины. |
|
|
|
|
|
|
||||
II. Схема кровоснабжения свободного лоскута, взятого из правой паховой |
|||||||||||
области. |
|
|
|
|
|
|
|
|
|
|
|
S.I.E.A. — поверхностная нижняя надчревная артерия; |
S.C.J.A. — поверхно |
||||||||||
стная артерия, окружающая подвздошную кость; |
S.C.J.V. — поверхностная вена |
||||||||||
окружающая подвздошную кость, S.J.E.V. — поверхностная нижняя надчревная |
|||||||||||
вена; V.C. |
— |
сопровождающая |
вена; S.V. |
— |
большая |
подкожная |
вена. |
||||
III. Свободный паховый лоскут. Широко рассечен первый межпястный про |
|||||||||||
межуток. |
|
IV. |
Схема |
сосудистых |
анастомозов |
на |
тыле |
левой |
кисти. |
||
В связи |
с несоответствием диаметров поверхностной артерии, |
окружающей |
|||||||||
подвздошную кость, и лучевой артерии был использован |
венозный |
трансплан |
|||||||||
тат. Клапан, находящийся в середине трансплантата, был иссечен. V. Артери |
|||||||||||
альный тромбоз, развившийся в первые 48 ч и сопровоячдающийся мраморной |
|||||||||||
окраской лоскута. VI. Через 5 дней после устранения артериального тромбоза. |
|||||||||||
Лоскут вновь подшит. VII. Тот же больной через 6 мес с корригированной при |
|||||||||||
водящей |
контрактурой |
и удовлетворительным |
состоянием |
кожного |
лоскута. |
||||||

•A-
Ull
Рис. 12.8B(i). Рецидив рака кожи после радикальной мастэктомии у 29-летней женщины.
(ii)Артериальный тромбоз. Мраморная окраска лоскута через 5 дней после операции.
(iii)Через 2 дня после ревизии артериального анастомоза у основания лоскута на шее. Вид лоскута улучшился.
(iv)Та же больная; нормальный вид лоскута через 10 дней.
этих простых консервативных мероприятий в течение 2 ч, тре буется неотложная оперативная ревизия анастомозов. Может потребоваться замещение венозным трансплантатом, но вены головы и шеи не годятся для этой цели вследствие их чрезмер ной растяжимости. У пожилых больных может наблюдаться обширное кровоизлияние в лоскут, которое следует дифферен цировать от венозного тромбоза по активному, яркому крово течению из дистального края лоскута (рис. 12.9).
РЕЗУЛЬТАТЫ
Было произведено 38 пересадок микрососудистого сво бодного лоскута с полным приживлением в 30 и частичным некрозом в 2 случаях. В одном неудачном случае была успешно произведена повторная операция через 10 дней. В качестве донорских участков использовались (табл. 12.1) паховая (рис. 12.10 — 12.15), лобная (рис. 12.16), дельтоидеопектораль-
18* |
275 |
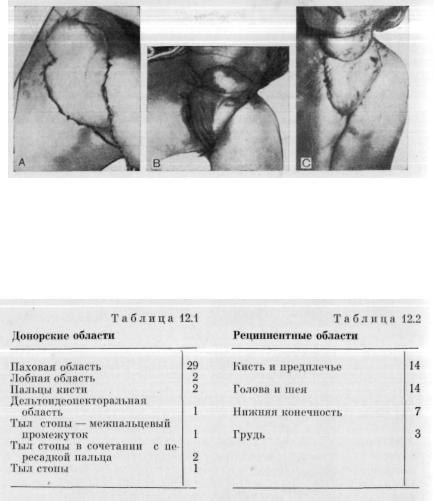
Рис. 12.9А. Свободный паховый лоскут у 79-летней больной, использо ванный для закрытия плечевого нервного сплетения. Был произведен невролиз плечевого сплетения по поводу неврита после облучения, вы зывающего сильные боли. Облученная кожа была иссечена, отмечался небольшой краевой цианоз; в то же время имелись хорошее заполне ние капилляров и пульсирующее кровотечение из дистального края лоскута. В. Интенсивный цианоз лоскута через несколько дней после операции. Отмечается хорошее заполнение капилляров. С. Лоскут через 10 дней со спонтанным восстановлением окраски.
ная (рис. 12.17) области, тыльная поверхность стопы в комби нации с межпальцевыми промежутками или пересадкой паль цев и пальцы кисти (рис. 12.18).
Замещаемые дефекты располагались на голове и шее, туло вище, верхней и нижней конечности (рис. 12.19) (табл. 12.2). Основной причиной неудачных результатов был артериальный тромбоз. Он развился в результате перегиба артерии у 2 туч ных больных, у которых толстый внутренний край лоскута был недостаточно хорошо уложен на область, имеющую тонкий под кожный жировой слой. В 2 случаях он наступил при использо вании облученных артерий, но в одном из них лоскут был успешно пересажен при повторной операции. Еще в одном слу чае заболевание артерии привело к потере лоскута и не позво-
276

Рис, |
12.10А, Тяжелая |
травма дистального отдела |
предплечья, |
ладони и |
|||||||
области |
тенара |
у 23-летнего мужчины. |
В. |
Приводящая контрактура |
|||||||
I пальца |
правой |
кисти. С. Сосудистая |
система левой паховой |
области. |
|||||||
S. С. I. V. — поверхностная |
вена, |
окружающая |
подвздошную |
кость; |
|||||||
S. С. I. А. — поверхностная |
артерия, |
окружающая |
подвздошную |
кость; |
|||||||
V. С. — сопровождающая вена; S. V. — большая подкожная вена. D. Ши |
|||||||||||
роко |
вскрытый |
первый межпястный промежуток. Подготовленный па |
|||||||||
ховый лоскут лежит рядом |
с кистью. Е. Сосудистые анастомозы на тыле |
||||||||||
правой кисти. F. Через 4 нед после удаления спицы Киршнера. Боль |
|||||||||||
ной |
находился |
в стационаре всего |
10 |
дней. |
G. |
Сравнение |
отведения |
||||
I пальца |
кисти. |
(Опубликовано с разрешения редактора журнала «Bri |
|||||||||
tish |
Journal of Plastic |
Surgery».) |
|
|
|
|
|
|
|||

Рис. 12.11А. Врожденная приводящая контрактура I пальца кисти с от сутствием одного пальца у 10-летнего мальчика. В. Показана лучевая артерия па дно широко рассеченного первого межкостного промежутка. С. Одномоментная пересадка микрососудистого свободного пахового лос кута в первый межкостный промежуток с реконструкцией боковой ме диальной связки пястно-фалангового сустава I пальца через 9 мес. (Опубликовано с разрешения редактора журнала «Annals of the Royal College of Surgeons of England».)
Рис. 12.12А. Лучевой некроз предгрудинной кожи с обнажением груди ны после облучения 15 лет назад по поводу саркомы. В. Через 4 мес после иссечения облученной кожи. Пластяка произведена микрососуди стым свободным паховым лоскутом с анастомозами между поверхност ной артерией, окружающей подвздошную кость, и правой поперечной артерией шеи.
лило резецировать реципиентную артерию до нормального уровня. Причиной неудачи в последнем случае послужила послеоперационная гипотония, развившаяся в результате чрез мерно приподнятого положения.
Венозный тромбоз развился в 3 случаях, но все они были успешно корригированы при ревизии венозных анастомозов. Еще в 5 случаях потребовалась повторная операция из-за арте риального тромбоза, наступившего в первые 7 дней. В 2 из этих последних случаев тромбированные анастомозы были иссе-
278

Рис. 12.13А. Старый послеожоговый рубец на» левой половине шеи у мо лодого мужчины. В. Иссечение рубца и замещение его свободным пахо вым лоскутом с анастомозпрованпем его сосудов с сосудами лица.
Рис. 12.14А. Пластика свободным паховым лоскутом с анастомозпрова нпем его сосудов с верхними щитовидными сосудами по поводу плече вого неврита, развившегося после облучения. Облученная кожа иссечена, удалена средняя треть ключицы и произведен невролиз плечевого сплетения. В. Паховый лоскут через 4 мес. Сильные боли, вызываемые невритом, полностью исчезли.
чены с ревизией артерии кверху до нормальной границы и замещены венозными трансплантатами, что закончилось при живлением обоих лоскутов. В третьем лоскуте была анастомозирована новая реципиентная артерия и в двух оставшихся раз вился частичный некроз после ревизии анастомозов.
Длительность операций была меньше 4 ч. Прежде чем при ступить к пластике свободным лоскутом, следует убедиться, имеет ли этот метод существенные преимущества и надежность по сравнению с другими общепринятыми методами пластики. Бывают обстоятельства, при которых возможна пластика толь ко свободным лоскутом. Самому старому больному с успешной пластикой было 79 лет, а самому молодому — 4 года. Об успеш-
279

Рис. 12.15А. Тяжелая рана предплечья и лучезапястного сустава у 42-летней женщины. Ишемизпрованная кисть нуждалась в реваскуляризации с восстановлением локтевой артерии на двух уровнях. Свобод ный паховый лоскут размером 17X15 см размещен рядом с раной. В. Кровоснабжение правого пахового лоскута: поверхностная артерия, окружающая подвздошную кость (S. С. I. А.), была взята с сегментом глубокой бедренной артерии; V. С. — сопровождающая вена; S. С. I. V. — поверхностная вена, окружающая подвздошную кость; S. V. — большая подкожная вена. С. Кровотечение из дисгального края свободного лос кута после наложения сосудистых анастомозов. Такой лоскут не следует подшивать на место до наложения сосудистых анастомозов и ради кально иссекать до удаления из паховой области. D. Схема сосудистых анастомозов. Е. На артериограмме через 5 нед видно диффузное крово снабжение лоскута с проходимым артериальным анастомозом, располо женным выше металлической клипсы.
ной свободной пересадке лоскута у 18-месячного ребенка сооб щил Lendvay (1975).
Как выяснилось, имеется мало ограничений в смысле раз меров пахового лоскута, и в него могут быть включены все осе вые сосудистые системы. Следует отыскивать еще другие донорские области, так как остается потребность в тонких лос кутах для пластики. Пластика свободным лоскутом заняла прочное место в реконструктивной хирургии и до некоторой степени вытеснила пластику местным лоскутом и лоскутом на ножке. Этот метод рекомендуется не для всех хирургов, а толь ко для тех из них, которые имеют опыт в реконструктивной и микрососудистой хирургии и мощную клиническую базу.
280

Рис. 12.15F. Свободный лоскут через 9 мес после операции. (Опубликовано с разрешения редактора «British Journal of Plastic Sur gery».)
Рис. 12.16А. Инфильтративный базалъноклеточный рак носа. В. Выкроен лоскут на лбу (слева), кровоснабжаемый передней ветвью поверхностной височной артерии. С. Дефект, образовавшийся после резекции базальноклеточного рака, замещен лобным свободным лоскутом, взятым с передней ветвью поверх ностной височной артерии. D. Сосудистые анастомозы.
281
