
5 курс / Акушерство и гинекология / Учебник. Акушерство
.pdf852 |
Chapter 23. Postterm pregnancy |
в) роды, осложнившиеся гипоксией плода; г) роды в 42 нед и более.
4.При перенашивании в родах более часто встречается:
а) гипоксия плода; б) стремительные роды; в) гипертензия;
г) клинически узкий таз.
5.Признаки переношенности — это:
а) крупные размеры плода; б) мацерация кожи; в) громкий крик; г) акроцианоз.
6.Тактика ведения переношенной беременности прежде всего зависит:
а) от целостности плодного пузыря; б) зрелости шейки матки; в) данных УЗИ;
г) результатов лабораторного исследования.
7.При неготовности родовых путей и перенашивании показано:
а) вскрытие плодного пузыря; б) родовозбуждение окситоцином;
в) наблюдение в отделении патологии беременности; г) подготовка шейки матки к родам.
Уровень 2. Ситуационные задачи Level 2. Clinical situations
1. На первом приеме у врача женской консультации беременная, 32 лет. Менструальный срок беременности —38–39 нед. Шейка матки незрелая. Диагноз? Тактика врача?
2. При УЗИ в женской консультации у беременной в 40 нед выявлено маловодие, а при КТГ — умеренные признаки страдания плода. Диагноз? Тактика врача?
ЗАМЕТКИ NOTES
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________

Глава 24 Chapter 24
НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ И ПРЕДЛЕЖАНИЯ ПЛОДА ABNORMAL FETAL LIES AND PRESENTATIONS
24.1. НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ ПЛОДА ABNORMAL FETAL LIES
Код по МКБ-10 (International Classification of Diseases)
–О32.2 Поперечное или косое положение плода, требующее предоставления медицинской помощи.
NB! Роды при неправильных положениях плода и неправильных предлежаниях головки плода следует рассматривать как
патологические.
Неправильные положения плода встречаются в 0,2–0,7% всех родов, у повторнородящих — в 10 раз чаще, чем у первородящих. Неправильными положениями считают поперечное и косое положения плода. При неправильном положении плода продольная ось плода пересекается с осью матки под углом.
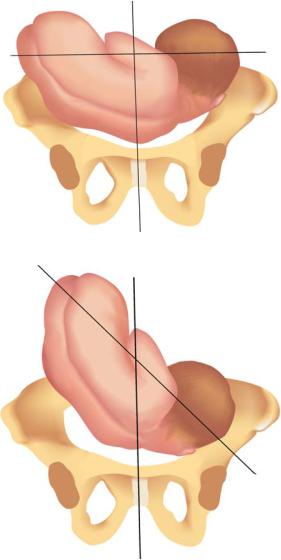
•При поперечном положении (transverse lie) ось плода пересекает ось матки под прямым углом, а крупные части плода находятся выше гребней подвздошных костей (рис. 24.1).
•При косом положении (oblique lie) ось плода пересекает ось матки под острым углом, а одна из крупных частей плода находится в одной из подвздошных впадин большого таза. Косое положение чаще является переходным (неустойчивым) состоянием: во время родов оно переходит в продольное или поперечное (рис. 24.2).
Позицию плода при поперечном и косом положениях определяют по головке плода: если она находится слева — это первая позиция, если справа — вторая позиция. Вид позиции плода определяют по спинке (как и при продольном положении плода): если она обращена кпереди — передний вид, если кзади — задний вид.
854 |
Chapter 24. Abnormal fetal lies and presentations |
Рис. 24.1. Поперечное положение плода. Первая позиция, передний вид
Рис. 24.2. Косое положение плода. Первая позиция, передний вид
24.1.1.Этиология Etiology
Причины неправильных положений плода:
•пониженный тонус матки;
•несостоятельность брюшного пресса;
•пространственное несоответствие полости матки (например, миома матки) и размеров плода (рис. 24.3);


856 |
Chapter 24. Abnormal fetal lies and presentations |
Сердцебиение при неправильном положении плода выслушивают чаще в области пупка.
Диагностика поперечного и косого положения плода обычно не представляет большой трудности, а установить его причины удается не всегда.
24.1.3.Течение и ведение беременности и родов Course and management of pregnancy and childbirth
В малых сроках беременности и во второй половине до 32 нед положение плода может быть неустойчивым. В сроке более 32 нед врач женской консультации тщательно наблюдает за беременной с поперечным или неустойчивым положением плода. В период 32–36 нед беременности рекомендуют гимнастику для исправления неправильного положения плода. Упражнения показаны при косом положении плода, если головка плода сверху. Корригирующие упражнения (разработаны И.И. Грищенко и А.Е. Шулешовой) выполняют при отсутствии противопоказаний — рубец на матке (uterine scar), миома матки (myoma), угрожающие преждевременные роды, предлежание плаценты, преждевременная отслойка плаценты при данной беременности, аномалии развития плода (abnormalities of fetal growth). Упражнения выполняют под наблюдением врача женской консультации и обеспечивают ритмичное сокращение мышц брюшного пресса, соответствующих мышц туловища в сочетании с правильным ритмичным и глубоким дыханием.
Для предупреждения осложнений беременную госпитализируют в акушерский стационар за 7–10 дней до родов для выбора тактики родоразрешения.
NB! Поперечное и косое положения плода — абсолютное показание к плановому кесареву сечению.
24.1.4. Осложнения во время беременности и родов Рregnancy and childbirth сomplications
Отсутствие пояса соприкосновения увеличивает частоту осложнений во время беременности: дородовое излитие околоплодных вод, преждевременные роды (25–30%), выпадение мелких частей плода. Длительный безводный промежуток и выпадение петли пуповины могут привести
кинфицированию полости матки (хориоамнионит) и гипоксии плода.
Сначалом родовой деятельности первым возможным осложнением становится несвоевременное излитие околоплодных вод, вслед за которым могут выпасть ручка плода или петли пуповины. Попытка их заправить не оказывает эффекта, а, напротив, увеличивает риск травматизма плода и хориоамнионита. При продолжающейся родовой деятельности и несвоевременном выполнении кесарева сечения формируется запущенное поперечное положение

Глава 24. Неправильные положения и предлежания плода |
857 |
плода: матка плотно охватывает плод, ограничивая его подвижность, плечико плода вколачивается во вход в таз, выпавшая ручка отекает, приобретает цианотичный цвет, развивается гипоксия, а в дальнейшем — гибель плода (рис. 24.4). Изгнание доношенного плода в поперечном или косом положении невозможно, отсутствие продвижения по родовому каналу способствует перерастяжению матки вплоть до ее разрыва.
Рис. 24.4. Запущенное поперечное положение плода. Выпадение ручки. Перерастяжение нижнего сегмента матки
Другие оперативные вмешательства и пособия, например комбинированный поворот жизнеспособного плода на ножку с последующей экстракцией за тазовый конец, в настоящее время не используют из-за родового травматизма плода и риска разрыва матки.
Роды при поперечном положении плода могут закончиться самостоятельно только при глубокой недоношенности и так называемой дубликатуре плода (рождение сдвоенным телом). Прогноз жизнеспособности такого плода сомнителен.
NB! Отсутствие подвижности плода (при его поперечном положении), выпадение ручки и вколачивание плечика во вход малого таза называют запущенным поперечным положением плода (см. рис. 24.4).
При поперечном положении необходимо немедленно дать наркоз для прекращения родовой деятельности и выполнить


Глава 24. Неправильные положения и предлежания плода |
859 |
а б в
Рис. 24.5. Три степени разгибания головки: а — переднеголовное; б — лобное; в — лицевое
24.2.2. Переднеголовное предлежание Sinciput presentation
При переднеголовном предлежании головка плода стоит над входом в малый таз своим прямым размером. Переднеголовное предлежание составляет 44,7% в структуре разгибательных предлежаний.
NB! Диагноз устанавливают с помощью влагалищного исследования, когда обнаруживают стояние большого и малого родничков на одном уровне или стояние большого родничка ниже малого.
Диагноз подтверждают после родов по форме головки плода и расположению родовой опухоли в первые часы и дни жизни ребенка. При переднеголовном предлежании головка имеет брахицефалическую форму (башенная головка), родовая опухоль расположена в области большого родничка (рис. 24.6).
Механизм родов при переднеголовном предлежании (mechanism of labor in sinciput presentation)
•Первый момент механизма родов — умеренное разгибание головки
(1st moment — moderate extension of the head). Головка устанавливается стреловидным и частью лобного шва в поперечном или очень редко — в одном из косых размеров таза (рис. 24.7). Головка вставляется прямым размером (diameter frontooccipitalis) — измеряется от переносицы до затылочного бугра, равен 12 см. Окружность головки (сircumferentia frontooccipitalis) составляет 34 см. По мере продвижения головки ведущей точкой становится большой родничок. Для преодоления уменьшенного пространственного соотно-


