
- •11.1. Эпидемиология
- •11.2. Механизмы образования
- •11.3. Патоморфология
- •11.4. Клиника
- •11.5. Формы течения
- •11.5.1. Острые субдуральные гематомы
- •11.6. Диагностика
- •11.7. Хирургическое лечение
- •11.8. Консервативное лечение
- •11.9. Прогноз и исходы
- •11.10. Субдуральные гигромы
- •11.10.1. Механизмы образования
- •11.10.2. Клиника
- •11.10.3. Диагностика
- •11.10.4. Лечение
11.6. Диагностика
При распознавании СДГ часто приходится преодолевать затруднения, обусловленные многообразием форм их клинического проявления и течения. В случаях, когда субдуральная гематома не сопровождается тяжелыми сопутствующими повреждениями головного мозга, ее диагностика основывается на трехфазном изменении сознания: первичная утрата в момент травмы — светлый промежуток — повторное выключение сознания, обусловливаемое компрессией головного мозга. При этом следует учитывать, что в отличие от эпидуральных гематом светлый промежуток редко оказывается кратким (в пределах десятков минут или нескольких часов). Гораздо чаще он продолжается в течение ряда дней, свидетельствуя о характерной подострой форме течения субдуральных гематом.
Если при относительно медленном развитии сдавления мозга в клинической картине наряду с другими признаками выявляются диффузные распирающие головные боли, изменения психики по «лобному» типу и психомоторное возбуждение, а на краниограммах обнаруживается перелом основания черепа (либо костные повреждения отсутствуют), то имеются основания предполагать развитие именно субдуральной гематомы. К этому же заклю-
чению может склонять механизм повреждения — удар по голове тупым предметом (чаще по затылочной, лобной или сагиттальной области), удар головой о массивный предмет либо резкое изменение скорости движения, приводящие не столько к локальной импрессии, сколько к смещению мозга в полости черепа с возможностью разрыва мостовых вен и образования СДГ на противоположной месту приложения травмирующего агента стороне. При распознавании субдуральных гематом следует учитывать нередкое преобладание общемозговой симтоматики над очаговой, хотя эти соотношения и вариабельны. Характер гнездной патологии при «чистых» СДГ — ее сравнительная мягкость, распространенность и нередко двусторонность, может способствовать их диагностике. При СДГ кра-ниобазальные симптомы (и среди них прежде всего гомолатеральный мидриаз) сравнительно чаще более выражены, чем при эпидуральных гематомах. Предположение о субдуральной гематоме может косвенно подкрепляться особенностями полушарной симптоматики. Пирамидный гемисиндром обычно мягче, чем при эпидуральных гематомах, и не имеет брахифациального акаента. Обнаружение расстройств чувствительности более характерно для СДГ.
Диагностика субдуральных гематом особенно трудна у пострадавших с тяжелыми сопутствующими повреждениями мозга, когда светлый промежуток отсутствует или является стертым.
У пострадавших, находящихся в сопоре или коме, брадикардия, повышение артериального давления, эпилептические припадки настораживают в отношении возможности компрессии мозга. Возникновение или тенденция к углублению расстройств дыхания, гипертермии, безусловнореф-лекторного пареза взора вверх, децеребрационной ригидности, двусторонних патологических знаков и другой стволовой патологии поддерживает предположение о сдавлении мозга гематомой.
Обнаружение следов травмы в затылочной, лобной или сагиттальной области (особенно если известен механизм повреждения), клинические (кровотечение, ликворея из носа, из ушей) и рентгенологические признаки перелома основания черепа позволяют ориентировочно склониться к диагностике субдуральной гематомы. Для ее латерализации в первую очередь следует учитывать сторону мидриаза.
При СДГ, в отличие от эпидуральных гематом, краниографические находки не столь характерны и важны для локальной диагностики [20, 125, 149]. При острых СДГ часто выявляются переломы основания черепа, обычно распространяющиеся на среднюю и заднюю черепную ямки, реже — на пе-
308
Субдуралъные гематомы
 реднюю.
Наблюдаются сочетания повреждений
костей
основания и свода. Изолированные
переломы отдельных костей свода черепа
встречаются реже. Если
при острых СДГ имеются повреждения
костей
свода, то обычно они обширны. Следует
учитывать,
что, в отличие от эпидуральных гематом,
при
СДГ они часто обнаруживаются на
противоположной гематоме стороне.
В целом, по данным Л.Б.
Лихтермана и Л.Х. Хитрина [20] костные
повреждения
отсутствовали у !/3
пострадавших с острыми
СДГ и у 2/3
—
с подострыми.
реднюю.
Наблюдаются сочетания повреждений
костей
основания и свода. Изолированные
переломы отдельных костей свода черепа
встречаются реже. Если
при острых СДГ имеются повреждения
костей
свода, то обычно они обширны. Следует
учитывать,
что, в отличие от эпидуральных гематом,
при
СДГ они часто обнаруживаются на
противоположной гематоме стороне.
В целом, по данным Л.Б.
Лихтермана и Л.Х. Хитрина [20] костные
повреждения
отсутствовали у !/3
пострадавших с острыми
СДГ и у 2/3
—
с подострыми.
Линейная эхоэнцефалография может способствовать распознаванию СДГ, выявляя латерали-зацию травматического субстрата, компримирую-щего головной мозг.
При церебральной ангиографии для субдуральных гематом на прямых снимках, наряду со смещением передней мозговой артерии в противоположную сторону, типичен симптом «каймы» — серповидной аваскулярной зоны в виде полосы различной ширины [12, 20]. «Кайма» более или менее равномерно оттесняет во фронтальной плоскости от сагиттального шва до основания черепа — сосудистый рисунок сдавленного полушария от свода черепа. Следует учитывать, что симптом «каймы» нередко более четко выражен в капиллярной или венозной фазах.
Боковые ангиограммы при конвекситальных СДГ часто менее демонстративны, чем прямые. Впрочем, при СДГ, располагающихся в межполушарной щели, боковые снимки также убедительны, обнаруживая отдавливайте книзу перикаллезной артерии [12].
Решающую роль как в распознавании СДГ, так и уточнении ее локализации, размеров, влияния на мозг играют КТ и МРТ.
Острые субдуральные гематомы на КТ обычно характеризуются серповидной зоной гомогенного повышения плотности (рис. 11 — 1). В большинстве случаев СДГ распространяются на все полушарие или большую его часть. Нередко СДГ могут быть двусторонними, а также распространяться в межпо-лушарную щель и на намет мозжечка. Коэффициенты абсорбции острой эпидуральной гематомы выше плотности СДГ вследствие смешивания последней с ЦСЖ и/или детритом. По этой причине внутренний край острой и подострой СДГ, повторяя рельеф поверхности подлежащего мозга, может иметь нечеткий контур. Атипичная локализация СДГ — в межполушарной щели, над или под наметом, на основании средней черепной ямки встречается гораздо реже конвекситаль-ной [46, 57, 68, 71, 79, 159, 182].
Со временем в результате разжижения содержимого, распада пигментов крови происходит по-
степенное снижение ее плотности, затрудняющее диагностику, особенно в тех случаях, когда коэффициент абсорбции измененной крови и окружающего мозгового вещества становятся одинаковыми. Изоденсивными СДГ становятся в течение 1—6 нед [93]. Диагноз тогда основывается на вторичных признаках, к которым относят сдавление или медиальное смещение конвекситальных субарахноидальных борозд, сужение гомолатерального бокового желудочка и дислокацию срединных структур (см рис. 11—3 а). После изоденсивной фазы следует фаза пониженной плотности, в которой коэффициент абсорбции излившейся крови приближается к плотности ЦСЖ. При СДГ встречается феномен седиментации: нижняя часть гематомы в результате осаждения высокоплотных элементов крови гиперденсив-ная, а верхняя — изоденсивная или гиподенсивная [67, 80, 167, 168, 169, 183].
При субдуральных гематомах на КТ преобладают признаки уменьшения внутричерепных резервных пространств — сужение желудочковой системы, сдавление конвекситальных субарахноидальных щелей, умеренная или выраженная деформация хи-азмальной и охватывающей цистерн. Значительное смещение срединных структур сопровождается развитием дислокационной гидроцефалии, сочетающейся с компрессией субарахноидальных пространств (см. рис. 11 —1 а, б). При локализации гематомы в задней черепной ямки развивается острая окклюзионная гидроцефалия [81, 91, 92, 106, 112, 124, 184].
После удаления СДГ отмечается нормализация положения и размеров желудочковой системы, цистерн основания мозга и субарахноидальных щелей (см. рис. 11 — 1 в, г, д, е).
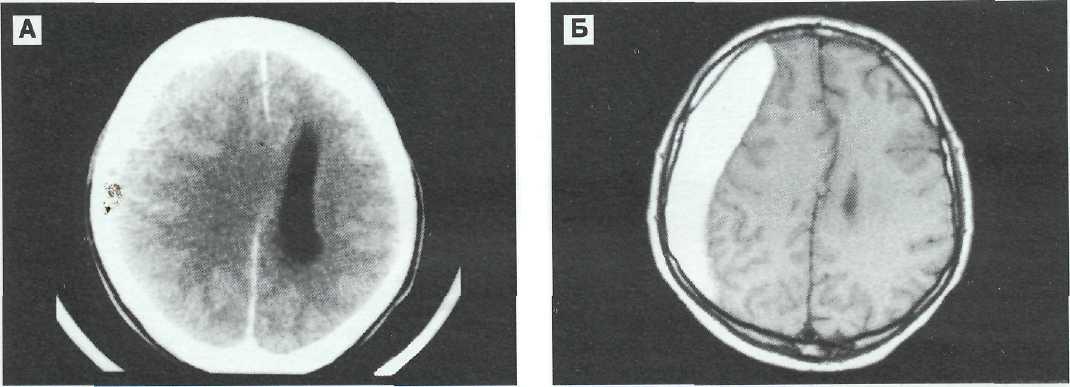
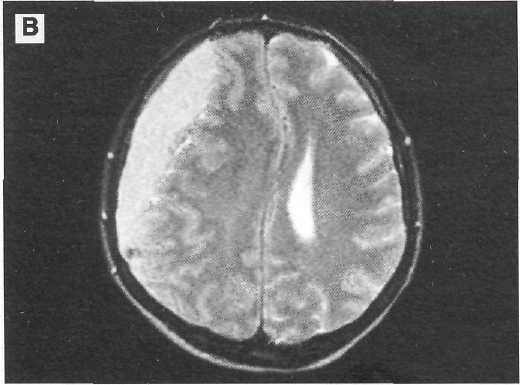
На МРТ при острых субдуральных гематомах возможна низкая контрастность изображения вследствие отсутствия метгемоглобина (рис. 11—2). До 30% хронических субдуральных гематом выглядят гипо- или изоденсивными на томограммах по Т1, но практически все они характеризуются повышенной интенсивностью сигнала на томограммах по Т2 [39]. В случаях повторных кровоизлияний в подострые или хронические субдуральные гематомы отмечается гетерогенность их структуры. Капсула хронических гематом, как правило, интенсивно накапливает контрастное вещество, что позволяет их дифференцировать от гигром и арахноидальных кист [125]. МРТ позволяет хорошо выявлять субдуральные гематомы, изоденсивные при КТ-исследовании [149] (рис. 11—3). МРТ также имеет преимущества при плоскостных субдуральных гематомах, особенно если они заходят в межполушарную щель или стелятся базально (рис. 11—4, 11—5).
309
Клиническое руководство по черепно-мозговой травме
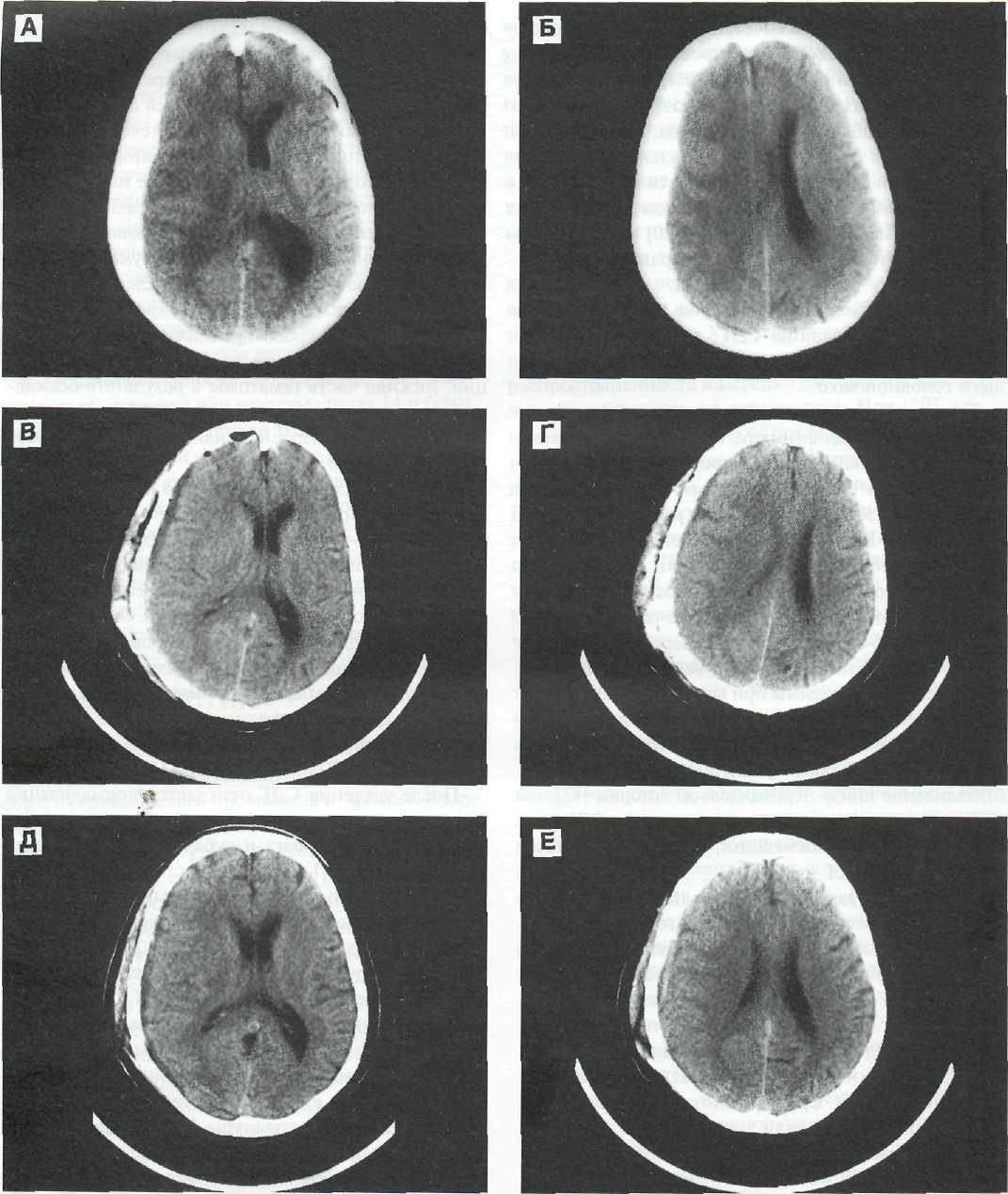
Рис. 11—1. Острая субдуральная гематома правой лобно-теменно-височной области у 54-летней больной. КТ-динамика. А, Б — до операции. Над правым полушарием видна протяженная серповидной формы гиперденсивная зона, примыкающая к внутренней поверхности костей свода черепа. Желудочковая система грубо смещена влево с признаками контралатеральной дислокационной гидроцефалии. В, Г — спустя сутки после операции. На месте удаленной гематомы определяется гиподенсивная полоска, соответствующая скоплению кровянистого ликвора, пузырьки воздуха над лобной долей слева. Заметное уменьшение дислокации желудочковой системы. Д, Е — спустя 2 сут после операции. Редислокация и расправление желудочковой системы. Начинают четче прослеживаться субарахноидальные щели. В зоне удаленной гематомы сохраняется гиподенсивная полоска, соответствующая субдуральному скоплению ЦСЖ. Значительное клиническое улучшение.
Субдуральные гематомы


А — на томограмме по Т2 гематома видна, как зона гетерогенного понижения сигнала, возможно за счет наличия диоксигемо-глобина. Выявляется небольшой контузионный очаг в правой височной доле, образовавшийся по механизму противоудара. Б — томограмма no T1 выявляет субдуральную гематому, по контрастности изображения слабо отличающуюся от вещества головного мозга. Умеренная компрессия гомолатерального бокового желудочка.
311
Клиническое руководство по черепно-мозговой травме
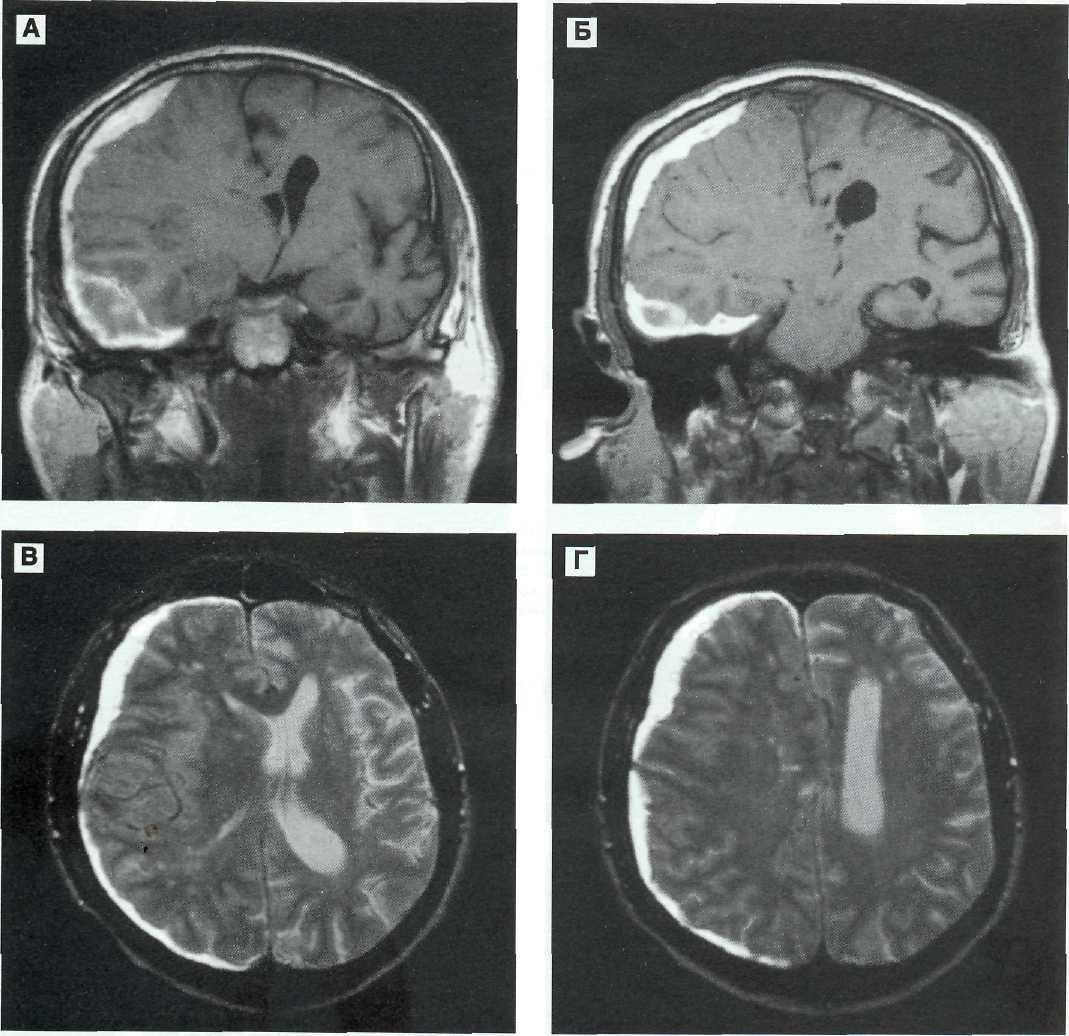
Рис. 11—4. Подострая распространенная субдуральная гематома справа.
МРТ. А, Б — фронтальные срезы в режиме Т1. Четко видно распространение гематомы на основание мозга. Грубое смешение боковых желудочков влево, субарахноидалъные щели справа зажаты. В, Г — аксиальные срезы в режиме Т2. Гематома покрывает все правое полушарие. Тело правого бокового желудочка не визуализируется, левый желудочек расширен
312
Субдуралъные
гематомы
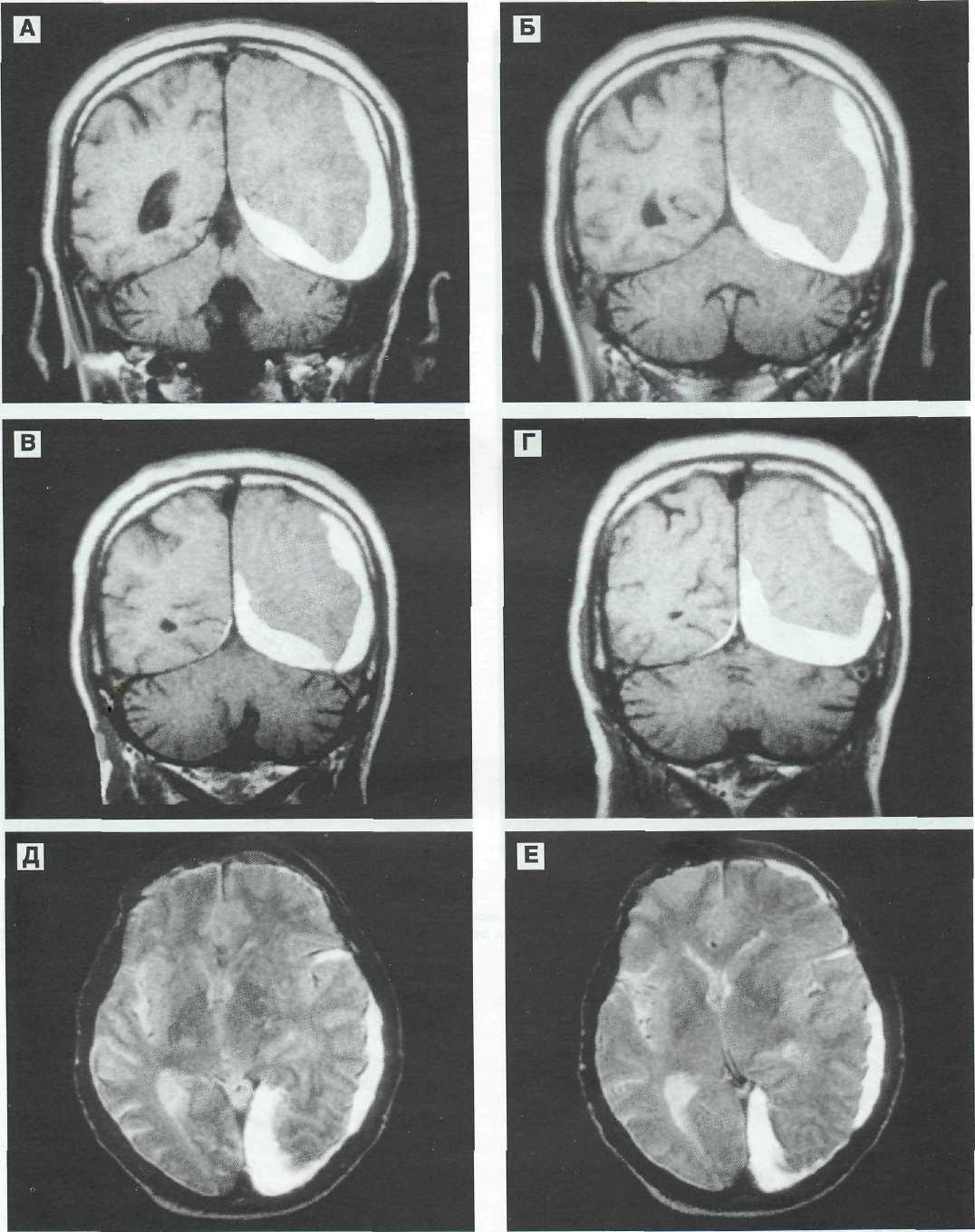
Рис. 11—5. Подострая субдуральная гематома слева. МРТ.
А, Б, В, Г, Д, Е, Ж, 3 — фронтальные МР-томограммы по Т1 аксиальные томограммы по Т2 выявляют распространение субдураль-ной гематомы с конвекса на основание средней черепной ямки, над наметом мозжечка и в межполушарную щель. Ш-й и боковые желудочки резко смешены слева направо, копвекситальные субарахноидальные щели на стороне гематомы не определяются.
313
Клиническое руководство по черепно-мозговой травме

Рис. 11—5 (продолжение). Подострая субдуральная гематома слева. МРТ.
И, К, Л, М, Н, О, П, Р — спустя 1,5 мес после удаления гематомы — полная нормализация внутричерепной ситуации. Клиническое выздоровление.
314
Субдуральные гематомы

Рис. 11—5 (продолжение). Подострая субдуральная гематома слева. МРТ.
Н, О, П, Р — спустя 1,5 мес после удаления гематомы — полная нормализация внутричерепной, ситуации. Клиническое выздоровление.
315
Клиническое руководство по черепно-мозговой травме
