
- •7.1. Введение
- •7.2. Оказание помощи
- •7.4. Лечебно-диагностические мероприятия при поступлении пострадавшего в стационар
- •7.4.1. Оценка жизненно-важных
- •7.5. Интенсивная терапия
- •7.5.1. Цель, составляющие и компоненты интенсивной терапии в остром периоде чмт
- •7.6. Искусственная
- •7.6.1. Показания к ивл
- •7.7. Артериальное давление
- •7.7.1. Значение гемодинамического мониторинга
- •7.7.2. Методы и способы мониторинга артериального давления
- •7.9. Церебральное
- •7.9.1. Критерии адекватности
- •7.9.2. Критические уровни
- •7.10. Методы борьбы с вчг и снижением цпд
- •7.10.1. Положение больного
- •7.10.3. Дренирование вентрикулярного ликвора
- •7.10.4. Гипервентиляция
- •7.11. Обеспечение
- •7.11.1. Методы оценки
- •7.11.2. Метаболический ответ на травму
- •7.11.3. Коррекция нарушений
- •7.12. Водно-электролитныи обмен и его нарушения в остром периоде тяжелой
- •Причины гиперсекреции адг (siadh)
7.4. Лечебно-диагностические мероприятия при поступлении пострадавшего в стационар
Лечебно-диагностические мероприятия при поступлении пострадавшего в стационар условно подразделяются на первоочередные и плановые.
Первоочередные — проводятся с момента поступления в приемное отделение и направлены на максимально полное и быстрое восстановление основных жизненно-важных функций. Это прежде всего нормализация артериального давления и объема циркулирующей крови, функции внешнего дыхания и газообмена. Важное значение имеют также устранение психомоторного возбуждения, судорожных проявлений, устранение и предупреждение ноцицептивных и болевых реакций. Темп и полноценность восстановления вышеуказанных физиологических параметров и устранения патологических реакций являются актуальными, поскольку адекватная оценка неврологического статуса и осуществление первоочередных диагностических мероприятий без этого невозможны. В то же время, артериальная гипотония, гипоксия, гиперкапния и т.д. относятся к вторичным повреждающим факторам, усугубляющим первичное, травматическое повреждение головного мозга [5, 71, 120, 141, 172, 213, 290, 291].
7.4.1. Оценка жизненно-важных
функций и реанимационные мероприятия
Фактически, первоочередные лечебные мероприятия являются продолжением задач, выполнение которых было начато на догоспитальном этапе и
характеризуются аббревиатурой ABCD — по первым буквам: airway — обеспечение проходимости дыхательных путей; breathing — нормализация параметров вентиляции; circulation — стабилизация системной гемодинамики и обеспечение гемоди-намического мониторинга; disability — оценка неврологического статуса. В условиях современной клиники их выполнение значительно эффективнее предупреждает механизмы вторичного повреждения мозга нежели на месте происшествия и в условиях транспортировки. И прежде всего за счет расширенных диагностических и лечебных возможностей стационара. В лечебные мероприятия входят: обеспечение адекватной оксигенации и вентиляции; при необходимости эндотрахеальная интубация и проведение жесткой искусственной вентиляции легких с перемежающимся давлением (IPPV); катетеризация вен с целью контроля ЦВД и забора крови для лабораторных исследований; катетеризация мочевого пузыря; постановка желудочного зонда; проведение записи ЭКГ и перевод больного на монитор-ное наблюдение, в том числе АД и пулъсоксиметрии (катетеризация артерии и инвазивный контроль АД проводятся по показаниям).
Диспноэ и гипоксия, диагностируемые у поступающего больного могут быть связаны с нарушением проходимости дыхательных путей. Первоочередные меры включают освобождение полости рото- и носоглотки от инородных предметов, рвотных масс, крови и пр.
Временно для обеспечения дыхания может быть использован воздуховод. Нарушения дыхания сопровождаемые гиповентиляцией, а тем более апное требуют перевода больного на управляемую ИВЛ.
Эндотрахеальная интубация (оро-, или назот-рахеальная) позволяет осуществлять управляемую ИВЛ и показана всем больным с угнетением сознания менее 9 баллов по ШКГ, если они не в состоянии самостоятельно обеспечить свободную проходимость дыхательных путей и, если гипоксия сохраняется несмотря на оксигенотерапию.
При сочетании ЧМТ с челюстно-лицевой травмой, а также при признаках обструкции верхних дыхательных путей, например, вследствие прямой травмы гортани, как можно раньше выполняют трахеостомию.
Оротрахеальная интубация, как этап предшествующий трахеостомии, осуществляется при явных рино-, отоликвореях, являющихся следствием переломов основания черепа, а также, особенно при вовлечении в процесс пазух. Это позволяет своевременно и адекватно санировать воздухопро-водящие пути уменьшая риск восходящей и нисходящей инфекции. Ранняя (на этапе первоочеред-
162
Принципы интенсивной терапии тяжелой черепно-мозговой травмы
 ных
мероприятий) эндотрахеальная интубация
может
быть также показана больным с выраженным
психомоторным возбуждением, нуждающимся
в применении седативных средств.
ных
мероприятий) эндотрахеальная интубация
может
быть также показана больным с выраженным
психомоторным возбуждением, нуждающимся
в применении седативных средств.
Для обеспечения безопасности эндотрахеальной интубации (предупреждение реакций с рецепторов глотки и трахеи, а также мышечных реакций) с целью нивелирования опасности повышения внутри грудного и ВЧД показано включение в пре-медикацию коротко действующих седативных и ми-орел аксирующих средств.
Особую осторожность следует проявлять при интубации больных с подозрением на травму шейного отдела позвоночника. Во время интубации, помимо стандартной фиксации положения головы относительно оси тела, в качестве средств, предупреждающих у этих больных нестабильность шейного отдела позвоночника могут быть эффективно применены эндоскопические методы интубации.
Рентгенологический контроль легких следует проводить до и после осуществления эндотрахеальной интубации и переводе больного на управляемую ИВЛ.
При невозможности осуществить эндотрахеаль-ную интубацию (травма, кровотечение из верхних дыхательных путей, неудалимые препятствия) проводят крикотиреоидотомию или трахеостомию.
Стабилизация АД столь же важна в период первоочередных мероприятий как и при подготовке и осуществлении транспортировки пострадавшего. Предупреждение артериальной гипотензии входит в стандартный протокол первоочередных мероприятий при ЧМТ.
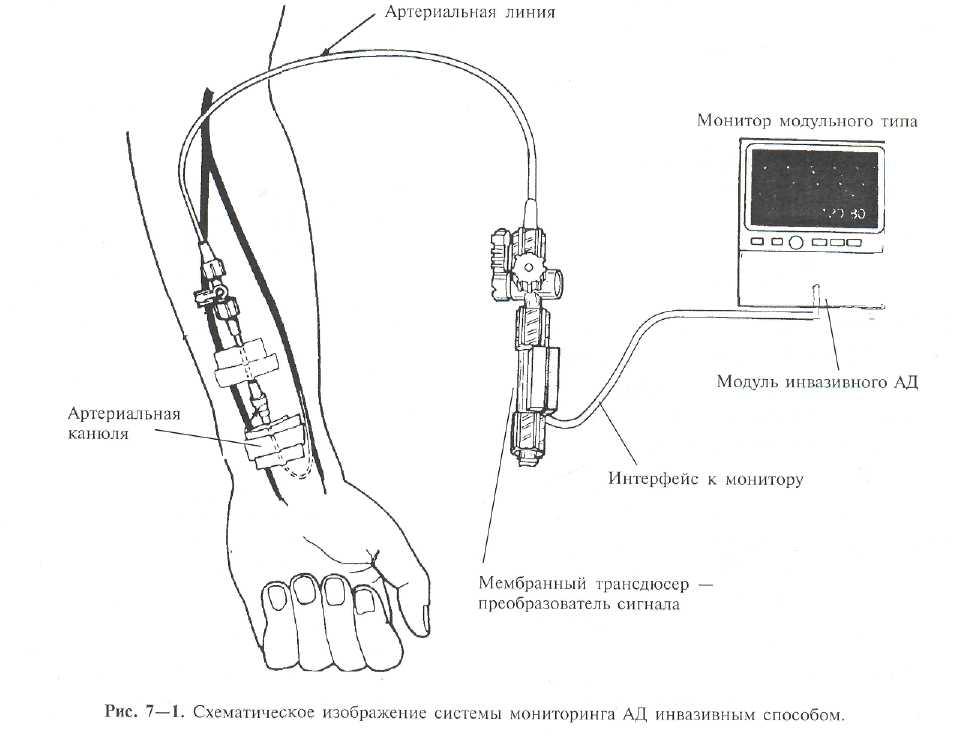
С учетом возможностей стационара, а также поскольку неинвазивный метод измерения АД довольно неточен — целесообразно контролировать АД инвазивно путем катетеризации периферической (чаще всего лучевой) артерии с использованием стандартной системы: артериальная канюля — заполненный жидкостью катетер — транедюсер — интерфейс к прикроватному монитору (рис. 7—1). Артериальный доступ одновременно позволяет производить регулярное исследование газов и кислотно-щелочного состояния крови. Среднее АД (АД_П)
ср
позволяет адекватно оценивать перфузию паренхиматозных органов, в том числе и церебральную перфузию при сопоставлении с ВЧД:
АДср = АДД + (0,33 х АДП), где
Ад — среднее АД,
АДД — диастолическое АД,
АДП — пульсовое АД, определяется как разница
систолического и диастолического АД.
163
Клиническое руководство по черепно-мозговой травме
К
рутинной диагностической процедуре
относят
запись ЭКГ, но в ряде случаев изменения
на электрокардиограмме
могут отражать предсуществу-ющую
патологию (перенесенные ранее инфаркты
миокарда
со снижением его сократительной
способности,
нарушения ритма и т.д.), что безусловно
имеет прогностическое значение и
оказывает влияние
на принятие решения при выборе тактики
лечебных
мероприятий.
ЭКГ может отражать острую патологию сердца травматического (ущиб сердца, гемоперикард при травме грудной клетки) и нетравматического (острый инфаркт миокарда) генеза.
Катетеризация магистральной вены позволяет учитывать в планировании инфузионной терапии такой показатель как центральное венозное давление (ЦВД). Но его измерение не должно быть препятствием для проводимой инфузии.
Восполнение ОЦК у гиповолемичных больных начинают с 1—2 литров сбалансированных солевых растворов. Допустимо использование коллоидов и растворов белков. Переливание крови осуществляют при дефиците 20—30% объема крови. В любом случае следует иметь в виду, что вазопрессоры используют не ранее, чем восполнен ОЦК.
Устойчивая артериальная гипотензия при восполнении ОЦК должна быть причиной дифференциального диагноза: острой сердечной патологии (гемоперикард, тяжелый ушиб сердца), напряженного пневмо-, гемоторакса, острой спинальной травмы.
Артериальная гипертензия в сочетании с тахикардией, двигательным возбуждением больного, гипертермией, как правило, соответствуют чрезмерной симпатической активации, что может приводить к ВЧГ. Это определяет необходимость осуществления нейровбгетативной блокады.
7.4.2. Оценка характера и тяжести сочетанных повреждений (органов грудной клетки, брюшной полости, таза, повреждения костей)
К первоочередным диагностическим мероприятиям относят обнаружение сочетанных повреждений: при некоторых из них может наблюдаться парадоксальное дыхание (высокое спинальное поражение), парадоксальное движение сегментов грудной клетки (окончатые переломы ребер, переломы грудины), подкожная эмфизема (особенно при переводе больного на ИВЛ), признаки ушиба легкого или сердца (типичные следы ушибов на поверхно-
сти грудной клетки и соответствующие физикаль-ные эквиваленты) и т.д.
Признаки кровотечения в брюшную полость сложно диагностировать у больных в коме, при сильном алкогольном опьянении и переохлаждении. В этих ситуациях может потребоваться диагностическая лапароскопия. Осмотр и пальпация области таза, а также мочеполовых органов в сочетании с обзорным снимком позволяет исключить травматическое поражение этой «шокогенной» зоны. Дополнительную информацию может дать катетеризация мочевого пузыря с визуальным и лабораторным исследованием мочи. Осмотр и пальпация конечностей, в сочетании с данными рентгенологического обследования, требуются для выявления не обнаруженных на предыдущих этапах повреждений.
С момента стабилизации жизненно — важных функций проводится весь комплекс первоочередных диагностических мероприятий: оценка неврологического статуса, рентгенологические исследования, включая прежде всего компьютерную томографию (КТ), а при ее отсутствии ЭХО-энцефалографию, краниографию, наложение диагностических фре-зевых отверстий, церебральную ангиографию.
Реальная оценка неврологического статуса, отражающая тяжесть повреждения мозга может быть произведена только после восстановления жизненно — важных функций.
При оценке неврологического статуса необходимо учитывать обстоятельства получения травмы: время, дату, механизм получения травмы, внешние факторы (температура воздуха, поражение огнем и продуктами горения).
Безусловно, от обстоятельств получения травмы зачастую зависит и особенность и тяжесть предполагаемого поражения мозга в силу различной биомеханики травмы и преимущественной роли различных звеньев патогенеза ЧМТ (см. гл. 4, т. 1).
Некоторые вопросы, которые по возможности следует выяснить в первую очередь представлены ниже:
при автотравме: тип транспортного средства (автомобиль, мотоцикл и т.д.), ориентиро вочная скорость движения, положение пост радавшего внутри машины, место основного удара (сзади, спереди, с боковых поверхно стей, с какой по отношению к пострадав шему), использование защищающих средств (шлем, ремень безопасности и т.д.), окон чательное положение пострадавшего в транс портном средстве;
при падении с высоты: высота падения, ха рактер поверхности в месте падения;
164
Принципы интенсивной терапии тяжелой черепно-мозговой травмы
—
при огнестрельном
ранении: тип ранящего оружия,
снаряда и т.п. (см. гл 2.7, т. 1).
Следует обеспечить преемственность информации о пациенте начиная с места происшествия и далее, в процессе транспортировки, вплоть до стационара, в котором и производится окончательная оценка его состояния.
Документальное оформление этой информации очень существенно, поскольку перед оценкой неврологического статуса важно убедиться в отсутствии признаков алкогольной и какой-либо другой интоксикации, применения седативных и релаксирую-щих средств в период транспортировки больного, переохлаждения больного, наличия повторных эпизодов артериальной гипотензии, гиповентиляции.
Необходимо знать объем и компоненты уже оказанной пациенту помощи на догоспитальном этапе. Вся информация о пострадавшем на этапе до госпитализации должна быть отражена в сопроводительном листе бригады скорой медицинской помощи, а при переводе из стационара первого эшелона в специализированный — в листе выписного эпикриза.
7.4.3. Оценка неврологического статуса (количественная оценка состояния сознания, основных очаговых, общемозговых и дислокационных симптомов)
Ведущей для определения тактики первоочередных мероприятий, согласно стандартам ведения этих больных в остром периоде ЧМТ, является оценка уровня сознания с использованием для этой цели шкалы комы Глазго (ШКГ) (рис. 7—2). Известно, что ряд алгоритмов при проведении интенсивной терапии непосредственно опирается на оценку уровня сознания с использованием ШКГ [354]. Например, алгоритм интубации и перевода на ИВЛ больных с уровнем сознания ниже 8 баллов ШКГ, алгоритм проведения мониторинга ВЧД, т.е. показания для установки датчика ВЧД и др.. Наряду с оценкой уровня сознания, проверяются реакции на тактильные раздражители, сухожильные рефлексы, обращается внимание на наличие их асимметрии и диссоциации по оси тела, тонус мышц, постуральные реакции (см. гл. 6, т. I). Оценка и описание очаговой неврологической симптоматики при ЧМТ помимо данных топического диагноза позволяет, при динамическом исследовании, судить о векторе развития патологического процесса и эффективности проводимой терапии.
|
Вариант ответа |
Характер ответа |
Баллы |
|
Открывание глаз |
Спонтанное |
4 |
|
На звук |
3 | |
|
На боль |
2 | |
|
Нет |
1 | |
|
Двигательная реакция |
Выполняет инструкции |
6 |
|
Локализация боли |
5 | |
|
Отдергивание конечности |
4 | |
|
Патологическое сгибание |
3 | |
|
Патологическое разгибание |
2 | |
|
Нет |
1 | |
|
Словесный ответ |
Адекватный |
5 |
|
Спутанный |
4 | |
|
Отдельные слова |
3 | |
|
Невнятные звуки |
2 | |
|
Нет |
1 |
Рис. 7—2. Шкала комы Глазго
При оценке неврологического статуса, ведущее значение, помимо оценки уровня сознания, придается симптомам нарастающего сдавления мозгового ствола (см. гл. 6.5., т. 1). Они имеют особое прогностическое значение и диктуют срочность и последовательность первоочередных лечебно-диагностических мероприятий.
Возникновение и нарастание этих симптомов всегда соответствует ВЧГ и ее нарастанию в остром периоде ЧМТ, вне зависимости от того очаговый или диффузный характер травматического поражения мозга лежит в основе дислокационного процесса. В спою очередь, это определяет неотложность, приоритет или согласованное проведение диагностических и лечебных мероприятий (КТГ, эхоэнцефалоскопию и др., а также экстренные действия нейрохирурга и реаниматолога).
Офтальмологический осмотр также позволяет провести топическую диагностику травматического поражения мозга (см. гл. 9, т. 1). Проверяется состояние зрачков (диаметр, фотореакция), корнеальные (живость, наличие генерализованного ответа, наличие или отсутствие рефлекторного взора вверх) и оку-лоцефалические рефлексы (см. гл. 6., т. 1). При этом соблюдаются все предосторожности, так при подозрении на травму шейного отдела позвоночника исключается проверка окулоцефалических рефлексов.
Отоскопия позволяет выявить ушную гемо — ликворею при переломах основания СЧЯ) и (см. гл. 10, т. 1) оценить функциональное состояние мозгового ствола.
165
Клиническое руководство по черепно-мозговой травме
7.4.4. Оценка
основных
лабораторных показателей
С момента поступления больного в стационар производится забор крови для исследования группы и резус-фактора крови, RW, а также на наличие антител к вирусам гепатитов, ВИЧ, проводится общий анализ крови и мочи и осуществляется мониторинг состояния основных показателей внутренней среды (газообмена, водно-электролитного состава, глюкозы, азотистых соединений). Уже первые лабораторные данные могут помочь в дифференциальном диагнозе возможных дополнительных причин угнетения сознания (высокий уровень алкоголя в крови, гипер- или гипогликемия, почечная недостаточность, и др.).
7.4.5. Инструментальная диагностика ЧМТ
7.4.5.1. Рентгенологическая диагностика
Является ведущей среди инструментальных методов обследования пациентов с ЧМТ и делится на неотложную, входящую в первоочередные лечебно-диагностические мероприятия, и плановую. К неотложным рентгеновским исследованиям относят:
прямой и боковой снимок черепа и шейно го отдела позвоночника;
снимок органов грудной клетки;
обзорный снимок таза;
снимки конечностей, особенно при подо зрениях на переломы крупных трубчатых костей.
7.4.5.2. Компьютерная томография
И все же, в настоящее время, наиболее важным методом рентгенологической диагностики при ЧМТ, является КТ (см. гл. 19, т. 1). Этот метод может заменить или существенно дополнить выше перечисленные рентгенодиагностические исследования, а также позволяет выявить внутричерепные скопления крови, визуализировать локализацию, распространенность и выраженность отека и набухания мозга, наличие и стадию дислокационного процесса. Кроме того, КТ имеет первостепенное значение в диагностике повреждений других органов и систем при сочетанной травме. КТ является также ориентиром в оценке эффективности лечебных мероприятий при повторных исследованиях 1370]. Компьютерный томограф должен входить в обязательный комплекс диагностического оборудования стационаров, принимающих пострадавших с ЧМТ, находиться на первом этаже или удобно со-
общаться с приемным отделением и располагать возможностью круглосуточного функционирования.
7.4.5.3. Магнитно-резонансная томография (МРТ) (см. гл. 20, т 1)
Дополняет метод КТ мозга, в частности, в визуализации мелких структурных изменений, как например, при диффузном аксональном повреждении [199]. МРТ дает возможность выявлять изоплотност-ные гематомы, дифференцировать различные виды отека мозга, а следовательно более адекватно строить лечебную тактику [ 142].
7.4.5.4. Церебральная ангиография и краниография
Известные методы, каждый из которых, в свое время, был ведущим в инструментальной диагностике ЧМТ (см. т. Г, гл. 19.4, 19.5). В настоящее время они занимают свою определенную диагностическую «нишу», но широко используются в большинстве стационаров, где отсутствует возможность проведения КТ и МРТ исследования.
7.4.5.5. Ультразвуковые методы
Ультразвуковые методы диагностики, и в частности эхоэнцефалоскопия, до последнего времени наиболее широко используются в стационарах, где отсутствуют КТ, МРТ. Неинвазивный, но с возможностью многократного использования у постели больного метод эхоэнцефалоскопии, хотя и косвенно, но в сочетании с данными клинической оценки, позволяет судить о динамике развития травматических очагов поражения мозга по их эхо-генности и влиянию на срединные структуры мозга (см. гл. 13.3, т. 1).
Метод транскраниаяьной допплерографии (ТКДГ) — сравнительно новый для комплекса исследования в остром периоде ЧМТ [376], постепенно приобретает все большее значение как прогностический (при оценке в первые 24 часа после ЧМТ) [253], а также для оценки состояния тонуса мозговых сосудов и косвенной характеристики ВЧГ [209]. В то же время, в основном, используется как один из методов прикроватного мультимодального физиологического мониторинга в отделениях реанимации и ИТ [391].
7.4.5.6. Показания к госпитализации больного в отделение интенсивной терапии и реанимации
Помимо хорошо известных показаний к пребыванию в отделении реанимации для больных с нарушениями жизненно-важных функций, существу-
166
Принципы интенсивной терапии тяжелой черепно-мозговой травмы
ют
специфические показания, свойственные
больным
с ЧМТ.
К ним относят:
нарушения сознания в 9 и ниже баллов по ШКГ. Оно может носить нарастающий в дина мике характер, либо протекать как, имевший место в период до госпитализации транзитор- ный эпизод нарушения сознания с последу ющим его восстановлением до поступления в стационар («светлый» промежуток);
изменения сознания в виде психомоторного возбуждения, аффективного поведения, тре бующие контроля со стороны персонала и применения седативной корригирующей те рапии [127];
данные КТ и клинической картины о нали чии ВЧГ в сочетании с признаками развития и нарастания дислокационного синдрома;
наличие в период, предшествующий госпи тализации больного эпизодов артериальной гипотензии и гипоксии.
Во всех этих случаях нахождение больного в отделении реанимации и ИТ позволяет уменьшить интервал времени, требуемый для оказания неотложной помощи при возможном ухудшении состояния больного и опасность вторичного повреждения мозга.
В зависимости от полученных результатов первоочередного обследования, после стабилизации жизненно — важных функций, больной либо может потребовать срочного хирургического вмешательства, либо продолжения лечебно-диагностических мероприятий (плановых) в условиях отделения реанимации и интенсивной терапии. Для решения этих вопросов наиболее эффективно использование КТ. Если при первичном КТ исследовании нет данных за хирургический субстрат поражения мозга, а состояние больного остается тяжелым или отмечено его ухудшение — необходимо повторное КТ исследование, которое проводится в течение последующих 12 часов. Это обусловлено возможностью отсроченного формирования внутричерепных гематом или нарастанием объема тех небольших кровоизлияний, которые выявлялись при первичном КТ исследовании. Около 84% внутричерепных гематом образуются в первые 12 часов после травмы, а 7% — позже первых 24 часов после травмы [11].
Показаниями к срочному нейрохирургическому вмешательству при тяжелой ЧМТ, являются наличие эпидуральных, внутримозговых или субдуральных гематом, напряженной пневмоцефалии и окклю-зионной гидроцефалии, вдавленного перелома, проникающего черепно-мозгового ранения, приводящих к сдавлению головного мозга. Это проявляет-
ся на КТ смещением срединных структур мозга, компрессией базальных цистерн. Клинически этому соответствуют различные (в том числе и пато-гномоничные) общемозговые и очаговые симптомы [581.
При отсутствии показаний к нейрохирургическому вмешательству, или после оперативного вмешательства всем больным проводятся плановые лечебно-диагностические мероприятия, которые включают: применение методов интенсивной терапии с учетом данных мультимодалъного физиологического мониторинга жизненно-важных, в том числе церебральных функций [151, 152, 153, 176, 258].
