
- •И патоморфология
- •21.3.1. Общемозговые симптомы
- •21.3.2. Очаговые симптомы
- •21.3.3. Общеорганизменные реакции
- •21.4.2. Магнитно-резонансная томография
- •21.4.4. Бактериологические исследования
- •21.5.1.1. Пункционное опорожнение и дренирование
- •21.5.1.2. Тотальное удаление
- •21.5.1.3. Послеоперационные осложнения и анализ летальных исходов
- •21.6. Исходы
- •Хирургического лечения
21.3.2. Очаговые симптомы
В зависимости от топики и клинической фазы ПА может выявляться различная очаговая симптоматика. Остановимся на ведущих признаках:
Двигательные нарушения занимают одно из ведущих мест среди очаговых признаков в клинической картине ПА. Чаще гемипарезы грубо или умеренно выражены, реже определяются те или иные пирамидные симптомы. Однако примерно у четвертой части больных с ПА двигательная сфера не страдает.
Речевые нарушения при расположении ПА в доминантном полушарии наблюдаются часто, выраженность их варьирует от легкой сенсорной и моторной недостаточности до тотальной афазии.
Подкорковый синдром при абсцессах мозга встречается сравнительно редко и проявляется бради-кинезией, обеднением произвольных движений, скованностью, гипомимией, тремором, пластическими изменениями мышечного тонуса, рефлексами орального автоматизма.
Нарушения статики и координации очень частая находка у больных с ПА. Расстройства походки с ее замедленностью и отшатыванием в стороны — неустойчивость в позе Ромберга, особенно при сенсибилизации, абазия, а также нечеткость при выполнении пальценосовой и пяточ но-коленной проб в значительной мере могут зависеть от поражения лобно-мосто-мозжечковых путей.
Стволовые симптомы в клинике абсцессов головного мозга обычно имеют дислокационный генез, начинают проявляться в фазе умеренной клинической декомпенсации и достигают особой выраженности в фазе грубой клинической декомпенсации. При ПА преобладают симптомы дисло-
кации ствола мозга на тенториальном уровне (парез взора вверх, спонтанный нистагм, в т.ч. вертикальный, анизокория, разностояние глазных яблок, двухсторонние патологические рефлексы, диссоциация менингеальных симптомов, мышечного тонуса, сухожильных рефлексов по оси тела, элементы декортикации и децеребрации и др.
21.3.3. Общеорганизменные реакции
Температура тела. Лихорадка сопровождает ПА в энцефалитической стадии либо когда они сопровождаются менингоэнцефалитом.
Прорыв абсцесса в желудочковую систему манифестирует внезапной гипертермией на фоне резкого общего утяжеления состояния больных. В «холодной» стадии ПА обычно отмечается нормотер-мия или субфебрилитет. Следует учитывать, что повсеместное распространение антибиотиков извращает температурные реакции при ПА.
Изменения крови. ПА часто сопровождаются изменениями со стороны периферической крови: лейкоцитоз, сдвиг формулы влево, ускорение СОЭ. Вместе с тем, следует помнить, что вне энцефалита, когда сформирована мощная капсула ПА общие анализы крови могут оказаться спокойными.
Изменения цереброспинальной жидкости. Энце-фалитическая стадия ПА, воспалительные реакции мозга и оболочек обусловливают значительное повышение цитоза в ликворе в пределах нескольких сот — тысяч в 1 мм3, преимущественно нейтрофильного. Прорыв ПА в желудочковую систему сопровождается грубыми изменениями ЦСЖ, достигающими очевидной «мутности» ликвора. когда лейкоциты покрывают все поле зрения. Между тем в «холодной» стадии хорошо отграниченного ПА изменения в ликворе могут быть минимальными — в виде цитоза порядка 50—200/3, преимущественного лимфоцитарного.
21.4. ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
21.4.1. Компьютерная томография
Методы неинвазивной визуализации головного мозга радикальным образом улучшили диагностику ПА.
Материалы Института нейрохирургии и данные литературы определили основные КТ характеристики ПА. Наиболее часто ПА визуализируются в
396
Посттравматические абсцессы головного мозга
 виде
образования округлой формы с наличием
ги-перденсивной
округлой каймы (соответствующей капсуле
и накапливающей контрастное вещество)
и гиподенсивной
зоны внутри неё (соответствующей
скоплению
продуктов распада и гноя) (рис. 21-1).
виде
образования округлой формы с наличием
ги-перденсивной
округлой каймы (соответствующей капсуле
и накапливающей контрастное вещество)
и гиподенсивной
зоны внутри неё (соответствующей
скоплению
продуктов распада и гноя) (рис. 21-1).

Рис. 21-1. КТ посттравматического абсцесса правой лобно-те-менной областей (четкая визуализация гиперденсивной капсулы и гиподенсивного содержания абсцесса, выраженный пери-фокальный отек.
По плотностным характеристикам (Ед. Haunsfild) выявляют следующие виды ПА: гиподенсивные абсцессы — встречаются наиболее часто, более чем в половине наблюдений; гиподенсивная гомогенная зона соответствует наличию жидкого гнойного содержимого абсцесса. Иногда выявляться линейные повышения плотности за счет визуализации перегородок при многокамерных абсцессах. Длительность анамнеза у этих больных может колебаться в пределах года и более.
Изоплотностное содержимого абсцессов, т.е. практически не отличающееся от плотности вещества мозга, наблюдается редко. Вместе с тем на КТ обычно выражены признаки объемного процесса. Наиболее часто эти абсцессы встречаются при давности анамнеза от одного месяца до полугода. Их содержимое обычно представлено гноем различной степени вязкости.
При гиперденсивных абсцессах повышение плотности их содержимого на КТ, как правило, незна-
чительно и обусловлено содержанием, наряду с жидким гноем, разноплотных образований. Гипер-денсивные ПА встречатся очень редко.
Гетероденсивное содержимое абсцессов наблюдается часто, более чем у пятой части больных. КТ картина этих абсцессов представлена различным сочетанием участков повышенной и пониженной плотности в области их локализации. Длительность анамнеза у этих больных может составлять до года и более. Интраоперационно полость абсцессов обычно включает в себя жидкое гнойное содержимое с «хлопьями» и мелкими сгустками.
В подавляющем большинстве случаев по данным КТ диагностируются однокамерные абсцессы, значительно реже — многокамерные. Одиночные ПА преобладают над множественными.
Доминируют абсцессы овальной или округлой формы, гораздо реже они имеют неправильные очертания.
Размеры абсцессов по данным КТ могут составлять от 1,0 до 8,0 и более см в диаметре. Объем абсцессов при этом может составлять от нескольких мл до 100,0 и более мл. Максимальный зафиксированный объем содержимого посттравматического абсцесса составил около 200,0 мл. (12, 16).
ПА обычно сопровождаются КТ признаками масс-эффекта в виде смещения срединных структур и реакции окружающей мозговой ткани. Это связано с дислокационными проявлениями в виде смещения срединных структур, сдавления желудочковой системы, базальных цистерн и субарахнои-дальных пространств. Установлено, что степень дислокационного воздействия (латеральное смещение срединных структур в мм) коррелирует с размерами абсцессов (р<0,05) и нарастает по мере углубления клинической декомпенсации (р<0,05). (12).
Реакция окружающих мозговых тканей на посттравматические абсцессы по данным КТ может проявляется в виде перифокального, долевого, полушарного и генерализованного отека. Степень выраженности отека имеет тенденцию к нарастанию соответственно углублению фазы клинической декомпенсации и коррелирует с увеличением латеральной дислокации головного мозга (р<0,05). (12).
С целью более четкой дифференцировки характеристик объемного образования обязательным является проведение КТ с контрастным усилением (внутривенное введение контрастных препаратов). В более чем половины всех случаев отмечается усиление контрастирования капсулы абсцесса, являющееся характерным КТ признаком данной
397
Клиническое руководство по черепно-мозговой травме
 патологии.
Значительно реже, несмотря на контрастное
усиление, капсула абсцессов может четко
не визуал
и з иро ваться.
патологии.
Значительно реже, несмотря на контрастное
усиление, капсула абсцессов может четко
не визуал
и з иро ваться.
КТ является ведущим методом диагностики
посттравматических абсцессов, позволяющим с исчерпывающей полнотой судить об их расположении, объеме, о структуре и консистенции содержимого абсцессов, об их воздействии на вещество мозга и ликворосодержащие пространства, а также о динамике их развития (рис 21-.2).
Данные КТ позволяют определять оптимальную тактику хирургического лечения посттравматических абсцессов.

Рис. 21-2. Динамика развития посттравматического абсцесса головного мозга. 1. КТ—10 сутки после ЧМТ (а. остаточная внут-римозговая гематома); 2. КТ— 30 сутки после ЧМТ (Ь. сформированный абсцесс с капсулой).
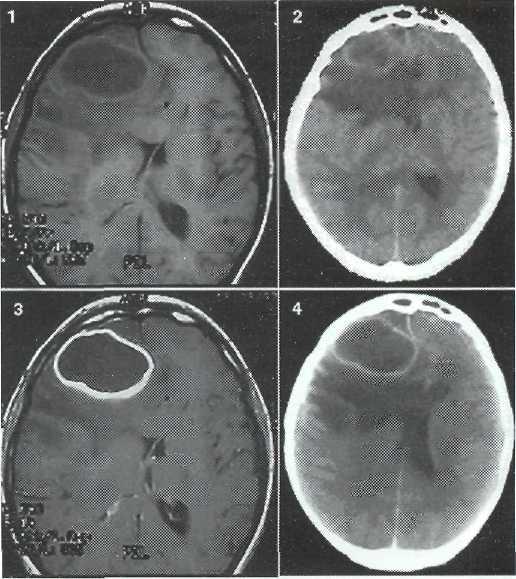
Рис. 21-3. 1. МРТ в режиме Т1 -округлая зона снижения сигнала в левой лобной области (абсцесс), 2.КТ сравнение — признаки объемного процесса и полушарного отека левой лобной доли с нечеткой визуализацией абсцесса; 3. МРТ-после введения контраста (омнискан) резкое усиление сигнала от капсулы абсцесса; 4. КТ после введения контраста — классические картина абсцесса головного мозга.
