
Полезные материалы за все 6 курсов / Учебники, методички, pdf / методичка онкология лекции
.pdfПри использовании данной классификации клиническое значение имеет группа с высоким риском. При этом наиболее важным является сочетание признаков рефлюкс-эзофагита и высоких или протяженных стриктур.
Эндоскопическими и морфологическими исследованиями подтверждено, что хронический эзофагит можно отнести не только к фоновым заболеваниям, но и к факультативному предраку. Существенна роль хронических эзофагитов в развитии диффузных атрофических и гиперпластических изменений, а в дальнейшем, в развити лейкоплакии, которая считается облигатным предраком. К облигатным предраковым заболеваниям относят также язвы и эпителиальные доброкачественные опухоли пищевода (папилломы, аденомы).
Хирургическая анатомия пищевода
Пищевод предтавляет собой полый мышечный орган и является частью пищеварительного канала между глоткой и желудком. Стенка пищевода состоит из нескольких слоев: слизистой, подслизистой , мышечного слоя и адвентиции. Абдоминальный отдел пищевода может быть покрыт серозой. Мышечная оболочка представлена двумя слоями: наружным – продольным и внутренним – циркулярным. Слизистая оболочка пищевода покрыта многослойным (20 –25 слоев) плоским эпителием.
Длина пищевода у взрослого составляет в среднем 25 – 26 см у женщин, 27 – 29 см. у мужчин. Расстояние от передних резцов до кардии желудка варьирует от 37 до 42 см. Принято выделять три отдела пищевода. Шейный отдел длиной 6 – 7см. начинается на уровне VII шейного позвонка позади перстневидного хряща гортани и продолжается между трахеей и позвоноч- ником до уровня верхней апертуры грудной клетки. Справа и слева от пищевода располагаются доли щитовидной железы.
Грудной отдел пищевода, длиной 16 – 18см расположен в заднем средостении, вначале между трахеей и пищеводом, а ниже уровня бифуркации
– между сердцем и аортой, которая отодвигает его немного влево. Брюшной отдел длиной 4 – 6 см расположен на уровне ХI – ХII грудных
позвонков. На протяжении пищевода имеются три анатомических сужения: глоточное, аортальное (на уровне IV грудного позвонка) и диафрагмальное.
Согласно классификации ТNМ различают следующие анатомические области и части пищевода.
1. Шейный отдел пищевода – от нижнего края перстневидного хряща до входа в грудную клетку, около 18 см от верхних резцов (длина 5 – 6 см).
2. Внутригрудной отдел пищевода:
189
а) верхняя грудная часть, распространяющаяся от входа в грудную клетку до уровня бифуркации трахеи, около 24 см. от верхних резцов;
б) средняя грудная часть, проксимальная половина пищевода между бифуркацией трахеи и пищеводно – желудочным переходом, нижняя граница в 32 см. от верхних резцов;
в) нижняя грудная часть (включая абдоминальный отдел) около 8 см длиной, дистальная половина пищевода между бифуркацией трахеи и пищеводно – желудочным переходом, нижняя граница в 40 см от верхних резцов.
В клинической практике применяется также несколько иная классификация отделов пищевода.
1.Шейный отдел – 5 – 6 см
2.Грудной отдел:
а) верхнегрудной (около 5 см), соответствующий уровню ТII – TIV; б) среднегрудной (5 – 7 см) на уровне ТV – ТVII;
в) нижнегрудной (5 – 7 см), соответствующий уровню ТVII – TX. 3. Брюшной отдел пищевода (1 – 3 см).
Кроме того, на практике применяется и сегментарное деление пищевода. Согласно этой схеме, в пищеводе различают: трахеальный сегмент – от входа пищевода до верхнего края дуги оарты, аортальный – соответствует диаметру дуги аорты, бронхиальный – соответствует проекции главных бронхов, ретроперикардиальный (ретрокардиальный) – в проекции левого предсердия и желудочка, наддиафрагмальный – соответствует высоте купола диафрагмы справа, поддиафрагмальный (абдоминальный).
Кровоснабжение шейного и верхнегрудного отделов пщевода осуществляется ветвями нижней щитовидной артери; грудного – веточками бронхиальных артерий и собственно пищеводными артериями, отходящими от аорты; абдоминальный отдел кровоснабжается ветвями левой желудочной и нижней диафрагмальной артерий. Венозный отток осуществляется через непарную и полунепарную вены.
Лимфатическая система пищевода
Для адекватного планирования и применения комбинированного и комплексного лечения больных раком пищевода имеют значение особенности лимфатической системы органа. Лимфатическая система пищевода представлена сетью капилляров и сосудов, располагающихся в слизистом, подслизистом и мышечных слоях, а также в адвентиции. Наиболее развита подслизистая сеть лимфатических сосудов, где располагаются лимфатические коллекторы, идущие по всей длине пищевода в восходящем и нисходящем направлениях, связывая лимфатические сети всех слоев пищевода.
190
От шейного отдела пищевода лимфатические сосуды направляются к паратрахеальным и глубоким латеральным шейным лимфатическим узлам. В этом же направлении идет большинство отводящих лимфатических сосудов от верхнегрудного отдела пищевода. В то же время, часть сосудов, направляются к верхним и нижним трахеобронхиальным и предпозвоночным лимфатическим узлам.
От среднегрудного отдела пищевода одна часть лимфатических сосудов идет вверх к глубоким передним и латеральным шейным лимфатическим узлам. Однако имеется достаточное количество сосудов, которые направляются к верхним и нижним трахеобронхиальным и предпозвоночным лимфатическим узлам, а также, минуя лимфатические узлы, непосредственно в грудной лимфатический проток.
От нижней трети пищевода лимфа оттекает в латеральные перикардиальные, верхние диафрагмальные, легочные околопищеводные, бронхопульмональные и нижние трахеобронхиальные лимфатические узлы. Часть лимфатических сосудов заканчивается в цепочке левых желудочных лимфати- ческих узлов.
Следует подчеркнуть, что нередко отводящие лимфатические сосуды пищевода, минуя регионарные лимфатические узлы, непосредственно впадают в систему грудного протока или левые желудочные лимфатические узлы.
Регионарными лимфатическими узлами пищевода, согласно классификации ТNМ, являются: для шейного отдела пищевода – шейные и надключичные; для грудного отдела пищевода – верхние и нижние околопищеводные, бифуркационные, медиастинальные, перигастральные (включая чревные).
Метастазирование рака пищевода
Рак пищевода обладает высоким метастатическим потенциалом, метастазирует лимфогенным, гематогенным и имплантационным путями. Основным путем метастазирования является лифогенный – по данным литературы при поражении подслизистого слоя (Т1) метастазы в регионарных лимфоузлах находят в 60% случаев, а при поражении адвентиции – в 90%. Следует отметить, что при применении иммуногистохимических методов исследования частота выявления метастазов в регионарных лимфоузлах возрастает еще на 15 – 17% за счет выявления микрометастазов.
Независимо от локализации опухоли в грудном отделе пищевода высока вероятность метастатического поражения лимфатических узлов, расположенных в трех анатомических зонах: на шее, в средостении и ниже диаф-
191
рагмы. При этом, так называемые «прыгающие метастазы» выявляются в 20% случаев.
Отдаленные метастазы чаще всего обнаруживаются в печени, легких, костях скелета.
Гистологическая классификация опухолей пищевода
I.Эпителиальные опухоли.
À.Доброкачественные – плоскоклеточная папиллома.
Á.Злокачественные: плоскоклеточный рак, аденокарцинома, железисто – кистозный рак, мукоэпидермоидный рак, железисто – плоскоклеточный рак, недифференцированный рак.
II. Неэпителиальные опухоли.
А. Доброкачественные (лейомиома и др.).
Á.Злокачественные (лейомиосаркома и др.).
III. Смешанные опухоли (карциносаркома, меланома и др.).
VI. Вторичные опухоли.
V. Неклассифицируемые опухоли.
VI. Опухолеподобные процессы (гетеротопии, кисты и др.). Подавляющее число злокачественных опухолей пищевода представле-
но плоскоклеточным раком (60% – 90%), аденокарцинома встречается значительно реже. Однако в последние годы в западных странах в связи с ростом частоты аденокарциномы отмечено изменение соотношения между этими двумя типами опухолей. Если еще 10-15 лет назад аденокарцинома составляла 5% – 25%, то сейчас она составляет до половины случаев рака пищевода. Так в США в 1975 г. плоскоклеточный рак составлял 75%, за последние годы частота возникновения аденокарциномы пищевода у белого населения возросла на 450% и сейчас доля аденокарцином достигает 43%. Большинство авторов связывают эти изменения с повышением частоты заболеваемости пищеводом Барретта, что, в свою очередь, обусловлено распространением ожирения и рефлюкс – эзофагита.
Макроскопически различают экзофитный, инфильтративный и смешанный рост опухоли. Прогностически наиболее неблагоприятноыми являются язвенно – инфильтративная и инфильтративно – стенозирующая формы.
Стадирование и классификация рака пищевода
Существует несколько вариантов деления рака пищевода на стадии. Международная классификация по TNM (опухоль, лимфатические узлы, отдаленные метастазы), предполагает уточнение стадии болезни по всем трем параметрам.
192
Классификация рака пищевода по TNM (6-е издание, 2002г.)
Т – первичная опухоль
Òx – недостаточно данных для оценки первичной опухоли. Т0 – первичная опухоль не определяется.
Òis – преинвазивная карцинома, интраэпителиальная опухоль без инвазии базальной мембраны.
Ò1 – опухоль инфильтрирует слизистую и подслизистый слой стенки пищевода.
Ò2 – опухоль инфильтрирует мышечный слой стенки пищевода.
Ò3 – опухоль инфильтрирует слои стенки пищевода включая адвентицию. Т4 – опухоль распространяется на соседние структуры средостения.
N – регионарные лимфатические узлы
Nx – недостаточно данных для оценки состояния регионарных лимфатических уэлов.
N0 – нет признаков метастатического поражения регионарных лимфатических уэлов.
N1 –имеетсяметастатическоепоражениерегионарныхлимфатическихуэлов.
М – отдаленные метастазы
Ìx – недостаточно данных для определения отдаленных метастазов. М0 – нет признаков отдаленных метастазов.
Ì1 – имеются отдаленные метастазы
Карциномы нижнегрудного отдела пищевода
Ì1à – метастазы в чревных лимфоузлах. М1á – другие отдаленные метастазы.
Карциномы среднегрудного отдела пищевода.
Ì1à – не применяется.
Ì1á – нерегионарные лимфатические узлы и\или отдаленные метастазы.
Карциномы верхнегрудного отдела пищевода
Ì1à – метастазы в шейных лимфоузлах. М1á – другие отдаленные метастазы.
Примечание: для грудного отдела пищевода шейные лимфоузлы не являются регионарными и обозначаются – М1а. Для шейного отдела пищевода регионарными считаются только шейные лимфоузлы – N1.
рTNM – патогистологическая классификация
Все категории соответствуют требованиям предьявляемым к ТNМ, гистологическое исследование лимфатических узлов средостения включает не менее 6 лимфоузлов.
193
G – гистопатологическая дифференцировка
GÕ – степень дифференцировки не может быть установлена. G1 – высокая степень дифференцировки.
G2 – средняя степень дифференцировки.
G3 – низкая степень дифференцировки.
G4 – недифференцированные опухоли.
R – резидуальная опухоль
Оставшаяся после лечения резидуальная опухоль обозначается символом – R. Это обозначение применимо ко всем опухолям желудочно – кишеч- ного тракта.
RÕ – недостаточно данных для определения резидуальной опухоли. R0 – резидуальной опухоли нет.
R1 – резидуальная опухоль определяется микроскопически. R2 – резидуальная опухоль определяется макроскопически.
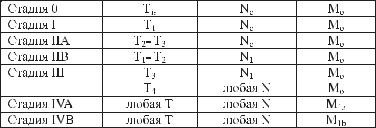
Классификация рака пищевода по стадиям
Рак in situ, 0-стадия, при которой опухоль располагается только в слизистой оболочке.
I стадия–опухольлокализуетсявслизистойоболочкеиподслизистомслое. II стадия – опухоль занимает всю стенку органа, но не выходит за ее
пределы.
III стадия – опухоль прорастает не только в стенку органа, но и в околопищеводную клетчатку. При этом возможно распространение на медиастинальную плевру, спаивание ее с трахеей, бронхом или аортой, но во время хирургического вмешательства опухоль все-таки удается отделить от окружающих органов в пределах здоровых тканей. Эта стадия сопровождается метастазированием в регионарные лимфатические узлы.
IV стадия – прорастание рака в соседние органы и возникновение отдаленных метастазов.
Группировка по стадиям |
194 |
Âпоследней редакции ТNМ (шестое издание) введены новые понятия
îсторожевом лимфатическом узле и об изолированных опухолевых клетках. Сторожевым узлом называют первый лимфоузел расположенный на пути лимфооттока от первичной опухоли. Предполагается, что если в сторожевом лимфоузле есть метастазы, то они с большой степенью вероятности будут и в других регионарных лимфоузлах и наоборот. Диагностика состояния сторожевых узлов проводится с помощью радиоизотопов или окрашивания водорастворимыми красителями.
pNX(sn) – оценить сторожевой лимфоузел невозможно. рN0(sn) – сторожевой лимфоузел не поражен.
ðN1(sn) – сторожевой лимфоузел поражен .
Следует отметить, что к концепции сторожевого лимфоузла при раке пищевода многие авторы относятся с осторожностью, так как варианты лимфооттока при этой патологии весьма вариабельны и достаточно высока частота выявления, так называемых «прыгающих метастазов»( метастазы в следующий этап метастазирования, минуя предыдущий).
Под определением «изолированные опухолевые клетки» (ИОК) понимают отдельные опухолевые клетки или их скопления размерами не более 0,2 мм., определяемые чаще иммуногистохимическими или молекулярными методами исследования. ИОК не обладают метастатическим потенциалом и не проникают в стенки кровеносных и лимфатических сосудов. Для обозначения результатов изучения сторожевых лимфатических узлов с помощью иммуногистохимических или молекулярных мето-
дов исследования таже исполь зуется символ – рN0 с дополнительными обозначениями.
Клинические проявления рака пищевода
Симптомы рака пищевода на различных стадиях его развития очень разнообразны. Общая характеристика их облегчается при разделении на три основные группы.
1.Симптомы непосредственного поражения пищевода: дисфагия; повышенная саливация; боли при глотании, особенно твердой и вязкой пищи; ощущение неопределенного «царапания» за грудиной; запах изо рта; неприятный привкус во рту; тошнота, отрыжка, регургитация (срыгивание, «пищеводная рвота»).
2. Симптомы, характерные для заболеваний органов грудной полости: тупые боли в груди или спине; одышка и тахикардия после еды; тупые
195
боли в области сердца и стенокардия без изменений электрокардиограммы; изменение тембра голоса; «беспричинные» приступы кашля; набухание одной из надключечных ямок.
2.Симптомы общие, неспецифические, встречающиеся при различных хронических заболеваниях, в том числе и пищевода. К ним относятся: адинамия, понижение работоспособности, быстрая утомляемость при привыч- ной работе; понижение примитивных эмоций (в некоторых случаях до выраженного безразличия), беспричинная раздражительность; похудание; «беспричинный» субфебрилитет; высокий процент гемоглобина крови, или, наоборот, анемия; гипопротеинемия, нарушение соотношений белковых фракций сыворотки крови.
В ранних стадиях, когда небольшая опухоль размерами в несколько миллиметров локализуется в пределах слизистой, какие – либо специфические симптомы заболевания отсутствуют и его можно диагностировать только с помощьюцеленаправленногоэндоскопическогоисследования.Поразличнымоценкам длительность доклинического периода при РП может достигать 1–2 лет.
Клинические проявления заболевания в большинстве случаев появляются тогда, когда растущая опухоль приводит к какому – либо нарушению функции органа. В ряде случаев появлению клиники заболевания предшествуют жалобы на ощущение неприятного дискомфорта и жжения за грудиной. Но в большинстве случаев начальные клинические проявления заболевания связаны с сужением просвета пищевода и нарушением прохождения пищевого комка. Непроходимость пищевода в 85-90% наблюдений обусловлена наличием рака и лишь в 10-15% причиной непроходимости являются рубцовая стриктура, ахалазия, пептическая язва, дивертикул, грыжа пищеводного отверстия диафрагмы и др.
Ведущим симптомом рака пищевода является дисфагия, которую следует понимать как нарушения прохождения пищи по пищеводу различной степени выраженности. Дисфагия возникает относительно рано, но больные, среди которых преобладают употребляющие алкоголь и курящие мужчины, зачастую не придают значения эпизодическим проявлениям заболевания, поэтому от появления жалоб до момента обращения к врачу проходит в среднем 2 – 4 месяца. Ранние и малые формы рака, располагаясь в пределах слизисто – подслизистого слоя, сами по себе не создают препятствия для прохождения пищи. Вместе с тем они являются раздражителем, хотя и слабым, не всегда достаточным для возникновения эзофагоспазма. При волнении, приеме спиртных напитков, специй – слабый раздражитель, вызываемый патологическим очагом, может быть усилен, в результате чего возникает эпи-
196
зодический спазм – функциональная фаза дисфагии при РП. По мере роста опухоли, когда она поражает около 2/3 окружности стенки органа и суживает его просвет на 50% – 75%, наступает органическая фаза дисфагии. Различают следующие степени выраженности дисфагии (по А.И.Савицкому):
–1 степень – затрудненное прохождение по пищеводу грубой пищи (хлеб, мясо);
–2 степень – затрудненное прохождение полужидкой пищи (супы, каши);
–3 степень – затрудненное прохождение жидкой пищи (вода, сок и т.д.);
–4 степень – полное отсутствие проходимости пищи по пищеводу. Для рака пищевода характерно быстрое нарастание интенсивности сим-
птома дисфагии в отличие от стабильного характера нарушений при доброкачественных опухолях пищевода.
Гиперсаливация и регургитация также появляются при выраженном стенозе и являются одним из признаков затруднения прохождения пищи и усиления секреции слизистых желез стенки пищевода, независимо от того, каким патологическим процессом оно вызвано. Поэтому данный симптом не является специфическим для рака пищевода.
Боли при раке пищевода встречаются достаточно часто, они тупые, неопределенные, ноющие, иногда «скребущие», напоминающие стенокардию (но без изменений на ЭКГ). Боли могут наблюдаться вне связи с дисфагией или сопровождают последнюю, возникая во время проглатывания пищи. Появление болей при глотании (одинофагия), иррадиирующих в спину, часто свидетельствует об изьязвлении опухоли, в то время как боли за грудиной, не связанные с глотанием, характерны для распространения опухоли на средостение и диафрагму. Как правило, боли свидетельствуют о местнораспространенном опухолевом процессе.
Наличие общих симптомов, выраженных в различной степени, имеет место более чем у половины больных раком пищевода.
Потеря веса связана, главным образом, с вынужденным уменьшением количества принимаемой пищи и жидкости вследствие дисфагии и прогрессирует по мере ее нарастания. Однако, в ряде случаев отмечается выраженная потеря массы тела без существенных нарушений проходимости пищевода, что указывает на метаболические нарушения в результате воздействия продуцируемых опухолью гуморальных факторов.
На более поздних этапах наступает сгущение крови, сопровождающееся гиперглобулинемией и увеличением уровня гемоглобина крови.
Появление бронхопульмональных жалоб: кашель, выделение мокроты (гнойной, с примесью пищи и т.д.), кровохарканье, осиплость голоса – сви-
197
детельствует о распространении опухоли на трахео – бронхиальное дерево и легкие; поражении медиастинальных лимфоузлов и возможном образовании пищеводно – бронхиального свища, для которого характерны приступы сильного кашля во время приема пищи или жидкости.
Постоянный или перемежающийся субфебрилитет, а иногда гектическая лихорадка наблюдается вследствие некроза и инфицирования опухоли, сопровождающихся всасыванием продуктов ее распада. Температурная реакция у этих больных с трудом корригируется жаропонижающими средствами и антибиотиками.
Анемия при раке пищевода развивается вследствие распада или изьязвления опухоли и иногда долгое время может быть единственным симптомом заболевания, сопровождаясь слабостью, апатией, снижением работоспособности и другими характерными симптомами. При этом в анамнезе с помощью целенаправленного опроса можно выявить эпизоды мелены (дегтеобразный черный жидкий стул) или оформленного черного кала.
У ряда больных «отдаленные» симптомы появляются ранее, чем симптомы непосредственного поражения слизистой пищевода, и больные обращаются за помощью к врачу, не предъявляя никаких жалоб на расстройства или боль при глотании. Кашель, одышка, чувство удушья, осиплость голоса, афония, мучительный «лающий» кашель – могут быть следствием вовлече- ния в процесс блуждающего или возвратного нерва; симптом Бернара-Гор- нера (птоз, миоз и энофтальм) – обусловлен поражением симпатического ствола. Запах изо рта, неприятный привкус во рту, отрыжка, тошнота, срыгивание как ранние симптомы рака пищевода фигурируют редко, так как пока они незначительны, больные не придают им значения и врач не фиксирует свое внимание на так называемом «синдроме малых признаков».
К достоверным признакам распространенного рака, при наличии соответствующей клинической картины, следует отнести увеличение лимфати- ческих узлов в надключичных областях, чаще слева (вирховский метастаз) и шейных лимфоузлов.
Клиническая картина при различных локализациях рака пищевода имеет свои особенности.
При опухолях нижнегрудного и наддиафрагмального отделов пищевода ведущим симптомом является дисфагия. Нередко затруднения при прохождении твердой пищи по пищеводу внезапно появляются на фоне общего вполне удовлетворительного состояния. За короткое время (2-3 месяца) дисфагия достигает значительной выраженности, нарастая быстрее, чем при
198
