
- •Современное определение понятия «здоровья». Физиологический базис здоровья. Факторы, формирующие здоровье человека.
- •Современные представления о сущности болезни. Стадии формирования болезни (донозологические и преморбидные состояния), их взаимосвязь с адаптивным статусом организма. Виды и признаки болезней.
- •Факторы риска нарушения здоровья. Классификация. Наследственность и среда, как факторы формирования и нарушения здоровья.
- •Физические факторы окружающей среды, как факторы риска нарушения здоровья: биоритмальная активность, акклиматизация, метеозависимость.
- •Химические факторы окружающей среды: острые и отдалённые эффекты воздействия токсикантов на организм.
- •Биологические факторы окружающей среды: инфекции и борьба с ними.
- •Наследственные факторы формирования и нарушения здоровья. Роль внешней среды в провоцировании наследственной патологии.
- •Социально-психологические факторы формирования здоровья. Социальное благополучие как критерий здоровья. Значение психологической мотивации на здоровье в его формировании и сохранении.
- •Понятие «здорового образа жизни», его биологические и социальные корни, закономерности формирования здорового образа жизни семьи.
- •Технологии формирования здоровья, психолого-педагогические основы воспитания мотивации к здоровому образу жизни.
- •Методология оценки хода процесса физического развития: понятие о биологическом и паспортном возрасте, методология его оценки интерпретация в детском и зрелом возрасте.
- •Методология комплексной оценки уровня физического здоровья взрослого человека.
- •Оценка физического состояния организма экспресс-методами. Оценка косвенных показателей здоровья индивидуума и коллектива.
- •Социально-гигиенические и медицинские аспекты алкоголизма, наркоманий, токсикоманий. Принципы их профилактики среди различных контингентов населения.
- •Здоровье – категория педагогическая. Технологии формирования здоровья. Психолого-педагогические основы здравоохранительного воспитания.
- •Методические приёмы работы с группой. Правила групповой коммуникации. Лекция. Групповая беседа. Организация и принципы работы «школ» для больных аг, бронхиальной астмой, сахарным диабетом и т.Д.
- •Методические приёмы индивидуальной коммуникации. Интервью. Анкетирование. Индивидуальное собеседование. Методические приёмы их организации, проведения и анализа результатов.
- •Организация оказания первичной медико-санитарной помощи населению. Основные типы амбулаторно-поликлинических учреждений. Основные задачи поликлиники. Структура поликлиники.
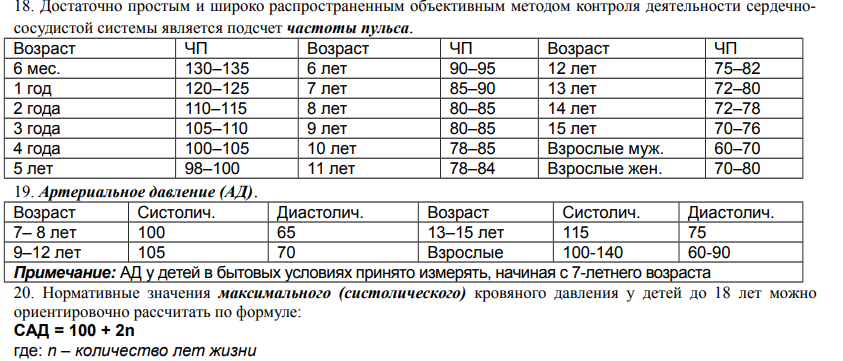
- •Основополагающие принципы организация деятельности амбулаторно-поликлинических учреждений: профилактическая направленность, доступность, участковость, преемственность и этапность лечения.
- •Функции и задачи врача-терапевта поликлиники. Особенности оказания амбулаторно-поликлинической помощи пациентам участковым врачом.
- •Методы обслуживания пациентов территориального врачебного участка.
- •Факторы риска и их коррекция. Формирование здорового образа жизни. Технологии и уровни медицинской профилактики.
- •Порядок выдачи и правила оформления листка нетрудоспособности (справки) при заболеваниях, травмах и других видах временной нетрудоспособности.
- •Физиотерапия: электролечение, светолечение, ультразвук, водо- и теплолечение. Фитотерапия. Лечебная физкультура. Показания противопоказания.
Методология комплексной оценки уровня физического здоровья взрослого человека.
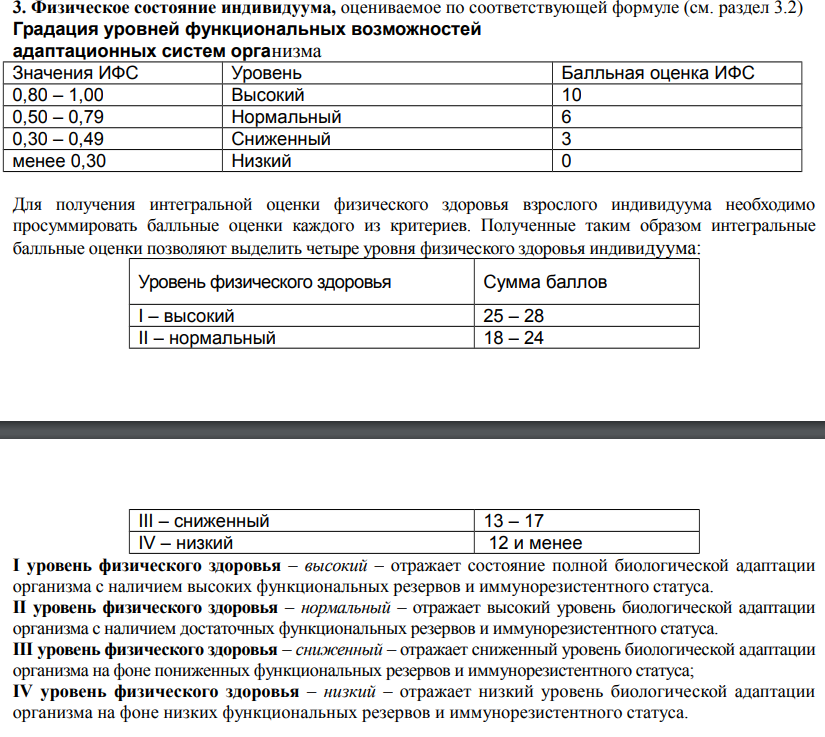
Методику комплексной бальной оценки уровня здоровья по Г.Л. Апанасенко (1993) на основании следующих первичных данных, : рост, вес, жизненная емкость легких, пульс, динамометрия кисти, уровень систолического давления и время восстановления пульса после пробы (20 приседаний за 30 сек.). На первый план у взрослого человека выступают функциональные системы жизнеобеспечения (сердечнососудистая, дыхательная), определяющие адаптационный потенциал организма к физическим нагрузкам и воздействию окружающей среды. Эта готовность организма к отражению «посягательств» на его здоровье, обозначается как «физическое состояние» организма, критерием которого выступает индекс физического состояния (ИФС).
Составляющими ИФС являются 3 определяемых индекса, каждый из которых характеризует состояние системного гомеостаза:
– кардиосоматический индекс (КСИ) – гомеостаза сердечно-со-судистой системы;
– пульмоносоматический индекс (ПСИ) – гомеостаза дыхательной системы;
– соматический индекс (СИ) – структурно-метаболического гомеостаза, отражающего влияние сниженного веса и, особенно, ожирения на адаптивные возможности организма.
ИФС = 0,2 СИ + 0,3 ПСИ + 0,5 КСИ
где: СИ – соматический индекс
ПСИ – пульмоносоматический индекс
КСИ – кардиосоматический индекс
0,2; 0,3; 0,5 – весовые коэффициенты, оценивающие вклад каждой составляющей в итоговый ИФС.
Оценка физического состояния организма экспресс-методами. Оценка косвенных показателей здоровья индивидуума и коллектива.
Индексы могут использоваться в том случае, если нет подходящих стандартов и нормограмм. Особенно широко они используются для самодиагностики состояния здоровья и физического развития.
1. Ориентировочный должный рост для дошкольников (Н) может быть вычислен по формуле:
Н = 75 см + (5 см * Х)
где: Х – количество лет жизни
2. Ориентировочный должный вес для дошкольников (Р) может быть вычислен по формуле:
Р = 10 кг + (2 кг * Х)
где: Х – количество лет жизни
3. Для ориентировочного вычисления должного веса взрослых используются уравнения регрессии:
Р = 0,83 × рост – 80 (1)
Р = 0,74 × рост – 60 (2)
Р = 0,89 × рост – 75 (3)
Р = 0,72 × рост – 65 (4)
Р = 0,73 × рост – 62 (5)
Р = 0,69 × рост – 48 (6)
Формула № 1 – для мужчин с узкой грудной клеткой
Формула № 2 – для мужчин с нормальной грудной клеткой
Формула № 3 – для мужчин с широкой грудной клеткой
Формулы №№ 4-5-6 – то же, для женщин
4. Индекс Брока (применяется лишь у взрослых людей ростом выше 155 см):
вес (кг) = рост (см) – 100, – при росте 155 – 164 см
вес (кг) = рост (см) – 105, – при росте 164 – 174 см
вес (кг) = рост (см) – 110, – при росте 175 и выше
5. Индекс Пирке-Бедуши при его уменьшении указывает на отставание роста нижних конечностей, что у маленьких детей характерно для задержки физического развития.
(рост стоя – рост сидя) * 100
----------------------------------------------
рост сидя
Норма: в 2-3 года – 68-70%, в 6-7 лет – 78-80%
6. Индекс массы тела (ИМТ) Кетеля идеально применим у взрослых пациентов в возрасте от 25 до 65 лет, но может использоваться и в педиатрии.
ИМТ = масса (кг) : рост2 (м)
Для детей дошкольного возраста Для школьников и взрослых
От 1 г до 3 лет: мальчики –1,7, девочки –1,65 От 3
до 7 лет: мальчики –1,65, девочки –1,55
< 20% от нормы – дефицит массы тела
25% от нормы – избыточная масса тела
30% от нормы – ожирение
Мен. 18,5 – дефицит массы тела
18,5–24,9 – нормальный нутритивный статус
25,0–29,9 – избыточная масса тела
30 и бол. – ожирение
Индекс, приблизительно равный 21, можно считать идеальным
7. В качестве показателя развития грудной клетки человека и, отчасти, его упитанности, используется индекс Эрисмана (ИЭ).
ИЭ = ОГК покоя – 1/2 роста (см)
Норма: 6-9 см – в 2-3 года; 2-4 см – в 6-7 лет;
5-6 см – для мужчин; 3-4 см – для женщин
Значения в пределах этих цифр или выше указывают на хорошее развитие грудной клетки; ниже и, тем более, с отрицательной величиной свидетельствуют об узкогрудости.
8. Экскурсия грудной клетки определяется разницей в сантиметрах между окружностями грудной клетки на вдохе и выдохе.
Средние величины у мужчин – 8–12 см, у женщин – 6–10 см.
9. Пропорциональность физического развития характеризует также индекс Бругша (ИБ).
ИБ = окр. груд. кл.: рост стоя * 100%
Норма: в 2–3 года – 65–63%; в 5–6 лет – 63–53%
10. Для характеристики крепости телосложения используется индекс крепости телосложения (ИКТ) по формуле:
ИКТ = Р – (М + ОГКВ),
где: ИКТ – индекс крепости телосложения, Р – рост (см), М – масса тела (кг), ОГК В – обхват
груди на выдохе (см)
Оценка: ИКТ менее 10 оценивается как показатель крепкого телосложения, от 10 до 20 – как хорошего,
от 21 до 25 – как среднего, от 26 до 35 – как слабого, более 36 – как очень слабого
11. Абдоминальный индекс (АИ) является показателем риска развития метаболического синдрома, высоко коррелирующего с риском развития ишемической болезни сердца, гипертонической болезни, сахарного диабета.
окружность талии на уровне пупка (см)
АИ = -----------------------------------------------------------------------------
окружность таза на уровне мыщелков бедра (см)
Норма: у мужчин – не выше 1,0, у женщин – не выше 0,85
13. Силовой индекс.
Ручную и становую мышечную силу можно определить, разделив показатель силы (кг) на вес (кг), и выразить в %. СИ = сила : вес × 100%.
14. Жизненная ёмкость лёгких (ЖЕЛ) – это объём воздуха, определяемых при максимальном выдохе после максимального вдоха. В среднем, величина ЖЕЛ у детей в 5–6 лет колеблется около 1150 мл, в 9–10 лет – около 1600 мл, в 14–16 лет – около 3200 мл. У здоровых нетренированных мужчин молодого возраста ЖЕЛ обычно в пределах 3–4,5 л, у женщин – 2,5–3 л. У спортсменов – выше, с возрастом – снижается. 15. Должная жизненная ёмкость лёгких (ДЖЕЛ) определяется по формуле Людвига:
мужчины: ДЖЕЛ (мл) = (40 х рост в см) + (30 х масса тела в кг) – 4400 мл
женщины: ДЖЕЛ (мл) = (40 х рост в см) + (10 х масса тела в кг) – 3800 мл
17. Жизненный индекс (ЖИ) характеризует воздухообеспеченность организма, т. е. эффективность функционирования дыхательной системы. ЖИ = ЖЕЛ (мл) : вес (кг)
Норма: для тренированных мужчин – 65–70 мл, женщин – 55–60 мл; для нетренированных мужчин – 60–65 мл, женщин – 50–55 мл Величина ниже 60 мл указывает, либо на избыточный вес, либо на низкую ЖЕЛ.
22. У взрослого человека в покое частота дыхания составляет от 16 до 20 в минуту (у новорожденного – 40–45; в 2–3 года – 25–30; в 5–6 лет – около 25). Во сне дыхание урежается до 12–15 в минуту, а при физической нагрузке, эмоциональном возбуждении, после обильного приёма пищи – учащается (это особенно характерно для детей).
Комплексная оценка уровня здоровья взрослого человека.
1. Оценка уровня компенсации соматической патологии проводится по четырем градациям:
I уровень характеризуется состоянием полного здоровья незначительным (контролирующим)
напряжением механизмов адаптации на организменном уровне – 8 баллов.
Относятся полностью здоровые лица с отсутствием хронической патологии, но с
возможными физическими дефектами и функциональными отклонениями, существенно не
отражающимися на самочувствии пациента.
II уровень характеризуется существенным (регулирующим) напряжением механизмов адаптации на
органном уровне – 5 баллов.
Относятся лица с хронической патологией, характеризующейся редкими (1–2 раза
в год), легко протекающими (до 2 недель) обострениями, инвалиды III группы.
III уровень характеризуется высоким (управляющим) напряжением механизмов адаптации на
системном уровне – 3 балла. Относятся лица с хронической патологией, характеризующейся частыми (4 и
более раз в году), легко протекающими, или редкими, но тяжело протекающими (более 2 недель)
обострениями, инвалиды II группы.
IV уровень характеризуется очень высоким напряжением механизмов адаптации на организменном
уровне – 0 баллов. Относятся больные с хронической патологией в состоянии глубокой субкомпенсации (на
грани срыва адаптации), инвалиды I группы.
2. Оценка уровня неспецифической иммунорезистентности организма проводится с учётом
частоты и длительности у индивидуума острых «простудных» заболеваний и обострений
хронической патологии за год, предшествующий осмотру:
ни разу не болевшие – 10 баллов
эпизодически (1-3 раза в год) болевшие – 6 баллов
часто (4 и более раз в год) и длительно болевшие – 3 балла.
Научные основы профилактической деятельности врача-терапевта участкового. Определения понятий «профилактика», «медицинская профилактика». Виды профилактики и их реализация в практике врача-терапевта участкового
Основной путь выявления и коррекции факторов риска для врача общей практики или участкового терапевта – это профилактическая работа с населением.
Профилактика означает предупреждение, предохранение. Этот термин широко распространен во многих областях науки и техники. В медицине профилактика означает предупреждение возникновения и развития заболеваний. ВИДЫ: Первичная профилактика призвана предупредить возникновение заболеваний, вторичная - предупредить прогрессирование имеющегося заболевания. Мерами первичной и вторичной профилактики являются медицинские, гигиенические, социальные, социально-экономические и др. третичная – комплекс мероприятий, направленных на недопущение развития инвалидизации общества и предупреждение летальных исходов. Медицинская профилактика– комплекс мероприятий, имеющих целью устранение непосредственных причин и условий, порождающих заболевания.
В практике врача-терапевта:
· проведение профилактических мероприятий по предупреждению и снижению заболеваемости, выявление ранних и скрытых форм заболеваний, социально значимых заболеваний и факторов риска.
· проведение диспансеризации населения
· диспансерное наблюдение за состоянием здоровья лиц, страдающих хроническими заболеваниями
· проведение всех видов медицинских осмотров
· организация санитарно-противоэидемических мероприятий
· организация прививочных мероприятий.
Научные основы рационального питания населения. Понятие о нормах физиологических потребностей в пищевых веществах и энергии для различных групп населения. Принципы лечебного и профилактического питания. Диета и здоровье.
Питание также необходимо человеку для покрытия энергетических трат, повышения устойчивости организма к неблагоприятным факторам внешней среды, оно в значительной степени определяет состояние здоровья и имеет большое значение в профилактике многих заболеваний.
Сохранению и укреплению здоровья, повышению работоспособности способствует рациональное питание, которое включает в себя:
I. Соблюдение требований к пищевому рациону:
1) энергетическая ценность рациона должна покрывать энерготраты организма (количественная сторона питания);
2) сбалансированность питания, т.е. должно быть не только поступление достаточного количества пищевых веществ (качественная полноценность питания), но и правильное их соотношение;
3) хорошая усвояемость пищи, зависящая от ее состава и способа приготовления;
4) высокие органолептические свойства пищи (внешний вид, консистенция, вкус, запах, цвет), которые влияют на аппетит и ее усвояемость;
5) разнообразие пищи за счет использования широкого набора продуктов и различных способов их кулинарной обработки;
6) способность пищи (состав, объем, кулинарная обработка) создавать чувство насыщения;
7) доброкачественность пищи.
II. Правильный режим питания: соблюдение времени приема пищи; кратность (4-5 раз в день), интервальность (3,5-4 часа); правильное распределение по приемам пищи пищевого рациона: по химическому составу, продуктовому набору, массе и по энергоценности (на завтрак и ужин должно планироваться по 25% суточной калорийности, на обед — 35-40%, а на полдник — 15-10%).
III. Правильная организация приема пищи: продолжительность приема пищи; температура блюд; условия приема пищи (соответствующая обстановка, сервировка стола, отсутствие отвлекающих от еды факторов). При организации лечебного питания частота приемов пищи по медицинским показаниям может быть увеличена до 5-6 раз в сутки, изменяется химический состав диет.
С учетом нового принципа все трудоспособное население дифференцированно в зависимости от
размеров энерготрат на то же число групп, что и прежде.
1 группа - работники преимущественно умственного труда, очень легкой физической активности,
КФА - 1,4 (научные работники, студенты гуманитарных специальностей, операторы ЭВМ, педагоги и
др.).
2 группа - работники, занятые легким трудом, легкая физическая активность, КФА - 1,6 (водители
трамваев, троллейбусов, работники конвейеров, медсестры, санитарки, работники связи, сферы
обслуживания и др.).
3 группа - работники средней тяжести труда, средняя физическая активность, КФА - 1,9 (слесари,
наладчики, станочники, буровики, водители автобусов, врачи-хирурги, работники химзаводов и др.).
4 группа - работники тяжелого физического труда, высокая физическая активность, КФА - 2,2
(строительные рабочие, проходчики, хлопкоробы, механизаторы, металлурги и др.).
5 группа - работники особо тяжелого физического труда, очень высокая физическая активность, КФА
- 2,5 (горнорабочие, вальщики леса, бетонщики, оленеводы и др.).

Сбалансированность питания обеспечивают:
1) достаточное поступление с пищей питательных веществ для обеспечения, в том числе, необходимой суточной энергоценности рациона. Например, у работников 1 и 2 групп физической активности населения
(мужчин и для женщин), а также у детей и подростков суточная энергоценность должна обеспечиваться на 12% за счет белков, на 30% за счет жиров и на 58% за счет углеводов;
2) правильное соотношение белков, жиров, углеводов, которое зависит от возраста, пола, энерготрат. Так, для подростков от 14 и до 18 лет (юношей и девушек) б : ж : у = 1,0 : 1,1 : 4,8;
3) достаточное поступление белков животного происхождения (для сохранения азотистого равновесия).
Для взрослых они должны составлять 50% от всех белков;
4) достаточное поступление растительных масел (как источника незаменимых жирных кислот), которые должны составлять до 30% от общего количества жиров;
5) содержание пищевых волокон в углеводах должно составлять не менее 20 г — у мужчин и женщин всех возрастных групп и у детей и подростков 11 - 17 лет;
6) правильное соотношение кальция, фосфора и магния, которое для взрослого населения должно составлять — Ca:P:Mg=l,0 : 0,8 : 0,4;
7) достаточное поступление незаменимой линолевой кислоты, которая содержится в растительных и животных жирах.
Основные принципы диетического питания.
1)необходимое энергетическое равновесие.
Уменьшение энерго поступление или увеличение энергозатрат. Уменьшать калорийность рациона за счет уменьшения содержания углеводов. И жиров преимущественного животного происхождения.
При достаточном поступлении белков, как животного, так и растительного происхождения, витаминов, микроэлементов и пищевых волокон до30-40гр в сутки.
2)Сбалансированность (белки, жиры, углеводы, макро и микро элементы)
Для нормальной жизнедеятельности организма основные пищевые в-ва должны содержаться в рационе в соответствующих пропорциях: белок-15-25% от общей калорийности 75-95%. Жир-20-30% от общей 60-89%, углеводы-45-60% от 0-5%.
3)Ограничение или исключение потребления алкоголя, особенно при ССЗ.
4)Соблюдение водно-солевого режима. Ограничение поваренной соли до 5гр в сутки (1 чайная ложка без верха).
5)Технология приготовления пищи, Предпочтение надо отдавать отвариванию, тушению в собственном соку без добавления жира, сахара, соли, приготовленную на пару. Не следует злоупотреблять растительными маслами, майонезом.
6)Режим питания. Рекомендуется 3 основных приема пищи (завтрак, обед, ужин) 1-2 перекуса в день. Ужин не позднее, чем за 3-4 часа до сна.
Принципы щажения предусматривают исключение факторов питания, способствующих протеканию патологического процесса в организме.
- Механическое щажение органов пищеварения заключается в регулировании объема пищи, ее консистенции, вида механической обработки.
- Химическое щажение достигается путем исключения из пищи некоторых пищевых веществ или уменьшения их количества, а также различными способами кулинарной обработки, исключением продуктов и блюд, богатых экстрактивными веществами, острых, кислых, соленых и т.д.
- Термическое щажение - исключение из пищи сильных термических раздражителей, т.е. очень холодной или очень горячей пищи. Температура горячей пищи не должна превышать 60 °С, холодной - не быть ниже 15°С.
В настоящее время разработано 15 основных диет.
Диеты №1, 1а, 16, 1д назначают при язвенной болезни желудка и двенадцатиперстной кишки, при хроническом гастрите, повышенной кислотности. Это специальное лечебное и противорецидивное питание, которое в зависимости от остроты и тяжести болезненного процесса включает жидкую, полужидкую, пюреобразную и протертую пищу для обеспечения механического, химического и термического щажения слизистой оболочки желудка и двенадцатиперстной кишки. Разрешенные продукты: пшеничный хлеб, нежирное мясо, рыба; овощи кроме капусты и бобовых; крупы протертые и цельные; куриные яйца, молоко, нежирные творог и сметана, чай. По набору данных продуктов эти диеты являются полноценными, но в них ограничивают потребление пищевых волокон, экстрактивных веществ мяса, рыбы и грибов, а при обострении заболеваний ограничивают употребление поваренной соли. Питание должно быть частым и небольшими порциями. Тепловая обработка - отваривание или приготовление на пару. По наиболее строгим диетам №1а и б отварные продукты рекомендуют в протертом виде.
Диета №2 рекомендована при хроническом гастрите в период обострения, нарушении работы кишечника и хронических энтероколитах вне обострения. Это физиологически полноценное питание, но с ограничением в рационе цельного молока, поваренной соли, пряностей, грубых пищевых волокон. Тепловая обработка - отваривание или приготовление на пару.
Диеты №4, 46, 4в преимущественно показаны при заболеваниях тонкого кишечника - энтеритах, когда необходимо обеспечить щажение его слизистой оболочки. Такое питание содержит сравнительно мало углеводов. Грубые растительные волокна, цельное молоко, первые и вторые блюда на молоке, поваренная соль и пряности в зависимости от состояния больного существенно ограничиваются либо исключаются. Запрещены очень холодные и горячие блюда. Все блюда отваривают или готовят на пару.
Диеты №5, 5а, 56 эффективны в лечении заболеваний печени, желчевыводящих путей, поджелудочной железы, толстого кишечника. Эти диеты богаты белками, пищевыми волокнами, жидкостями и легкоусвояемыми углеводами, предполагают строгое ограничение жиров животного происхождения (кроме рыбьего жира), продуктов, богатых холестерином, поваренной соли. Первые блюда вегетарианские, либо на очень слабых бульонах. Тепловая обработка - отваривание или приготовление на пару.
Диеты №7, 7у, 10, 10 и 10а используют при лечении заболеваний сердечно-сосудистой системы, почек и органов пищеварения. Главное в них - отсутствие или резкое ограничение веществ, которые возбуждают нервную систему и способствуют удержанию в организме лишней жидкости, поэтому они исключают соленья, копчености, маринады, кофе (натуральный) крепкий, жареные вторые блюда и первые блюда на мясных, рыбных и грибных отварах, белокочанную капусту, бобовые, газированные воды. Наиболее строгая из этих диет - №7у, которая назначается при разных формах почечной недостаточности. Она предусматривает исключение из рациона соли и белоксодержащих продуктов. Первые блюда - исключительно вегетарианские или молочные. Все блюда отварные, паровые и готовятся без соли, либо с минимальным ее содержанием.
Диеты №8, 8а являются профилактическими и лечебными, так как снижают массу тела. Эти диеты бедны углеводами, содержат меньшее количество жиров и несколько больше физиологической нормы белков. Резко ограничивается соль, жидкости, пряности, экстрактивные вещества мяса, рыбы, грибов и копчености. Энергетическая ценность суточного рациона не должна быть больше 1900 ккал. Тепловая обработка - либо обычная, либо вторые блюда готовятся отварными, на пару.
Диета №9 и 9а предназначена для больных сахарным диабетом. Исключается избыток углеводов, жиров, соли и азотосодержащих экстрактивных веществ, категорически не допускаются в рацион легкоусвояемые углеводы (прежде всего сахароза).
Диета №15, которую также называют общим столом, предусматривает полноценное питание для выздоравливающих.
Научные основы рационального двигательного режима. Движение и закаливание – главные факторы укрепления и сохранения здоровья. Современные принципы организации двигательного режима и закаливания населения.
Здоровый образ жизни способствует укреплению и сохранению здоровья, снижению заболеваемости, достижению профессионального долголетия, увеличению продолжительности активной и полноценной жизни. При организации свободного времени большое внимание должно уделяться достаточной двигательной активности, которой принадлежит особая роль в мобилизации адаптивных возможностей человеческого организма. В любом возрасте важно обращать внимание на закаливание организма, используя для этого воздух, воду, солнце.
Закаливание — это повышение устойчивости организма к неблагоприятному воздействию ряда факторов окружающей среды (например, низкой или высокой температуры) путем систематического воздействия на организм этих факторов. При закаливании происходит снижение чувствительности организма к действиям определенного физического фактора. При прекращении закаливающих процедур степень закаленности ослабевает. Основными принципами закаливания являются: постепенность, систематичность, комплексность, учет состояния здоровья и степени закаленности, самоконтроль, создание положительной мотивации. У закаленных людей вырабатывается устойчивость к низким температурам, теплообразование в организме происходит более интенсивно, а это уменьшает вероятность развития инфекционных болезней.
Физическая нагрузка должна быть адекватна возрасту, полу ребёнка, уровню его физического развития, биологической зрелости и здоровья. Двигательную активность необходимо сочетать с общедоступными закаливающими процедурами. Обязательное включение в комплекс физического воспитания элементов дыхательной гимнастики.
