
учебник -5-575
.pdf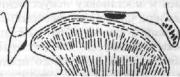
Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. |
3 6 5 |
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
ной структуры сплава отлитой детали и предупреждения образования усадочных раковин. Для этого же на моделях литников, ближе к отливке моделируют из воска шаровидное утолщение, улавливающее шлаки и повышающее чистоту поверхности. При коротких литниках утолщения не моделируют. Отмоделированный на огнеупорной модели восковой каркас бюгельного протеза с литниково-питаю- щей системой покрывают огнеупорной оболочкой и формуют в кювету-опоку (подробнее об этом смотри в главе 6).
Огнеупорная оболочка должна выдерживать температуру расплавленного металла (1700°С), иметь одинаковый термический коэффициент объемного расширения с материалом, из которого изготовлена огнеупорная модель, точно передавать рельеф отливаемой детали, быть газопроницаемой и легко отделяться от отливки. Лучшим материалом для огнеупорной оболочки служит тот, из которого изготовлена рабочая модель, на которой будет производиться отливка.
После отделения литников с помощью вулканитовых дисков, закрепленных в шлифмоторе, каркас подвергают механической обработке — шлифовке и полировке. По окончании указанных манипуляций производят припасовку и наложение готового каркаса на первую рабочую модель из высокопрочного гипса, которую предварительно промывают кипящей водой, отмывают от воска и снимают прокладки. Определяют наличие или отсутствие баланса протеза на модели (передне-заднего, бокового), плотность прилегания фиксируюших элементов бюгсля, седловидной части. При проверке баланса каркаса бюгельного протеза на модели следует пальцами нажимать на окклюзионные накладки и другие опорные элементы протеза, но не седловидную часть, так как она моделируется с зазором для слоя пластмассового базиса. Между слизистой оболочкой протезного ложа и бюгелем должна сохраняться щель до ! мм.
Общим правилом для конструирования дуг на
верхней и нижней челюстях является то, что дуга должна отстоять от слизистой на величину податливости мягкихтканей протезного ложа. В противном случае дуга, имеющая малую площадь, будет вдавливаться в слизистую оболочку, травмировать ее, вплоть до образования пролежней. Дуги должны точно повторять конфигурацию твердого неба или альвеолярного отростка. Расположение дуги на верхней челюсти зависит от характера дефектов в зубных рядах. Однако при всяких дефектах дута должна быть расположена в задней трети твердого неба,отступивотлинии«А»на10—12мм(рис.428). В таком положении дугу нельзя достать кончиком языка и снять протез (вредная привычка у некоторых больных при неправильном расположении дуги). Кроме того, в указанном положении дуга не мешает речи, и больной сравнительно быстро привыкает к протезу.
В спокойном положении дуга не раздражает спинку языка. Податливость мягких тканей на сжатие можно определить электронно-вакуумным аппаратом или при помощи таблиц. Однако расстояние между слизистой и дугой не должно превышать 0,7—0,8мм, впротивномслучаедугабудет нарушать четкость речи.
Особое внимание надо обращать на размещение дуги при выраженном торусе (в этой области наиболее истонченная слизистая оболочка с минимальной податливостью на сжатие ОД—0,3 мм). Поэтому при соприкосновении с торусом может образоваться декубитальная язва. Таким образом, при моделировке дуги толщина прокладки находится в прямой зависимости от степени податливости мягких тканей, покрывающих альвеолярные отростки. Концы дуги в области альвеолярных отростков на уровне 6-7-х зубов входят в решетку или сетку для крепления пластмассы и должны отстоять от слизистой оболочки на 1,5—2 мм. Это пространство в последующем заполняется пластмассой.
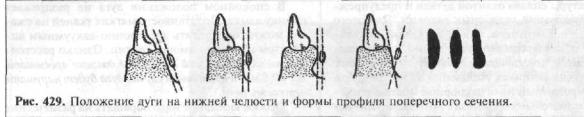
Ширину дуги регламентировать трудно, так как она находится в зависимости от величины дефектов зубных рядов, их топографии и чувствительности больного. Однако следует помнить, что дуга должна быть прочной, так как является несущей конструкцией, и вместе с тем не толстой, чтобы не мешать речи, поэтому прочности достигают за счет увеличения ее ширины. В среднем оптимальная ширина ее - 3-10 мм, а толщина - 0,9—1,2 мм.
Дуга на нижней челюсти располагается в области передних зубов между десневым краем и дном полости рта. При этом необходимо огибать уздечку языка таким образом, чтобы при любых ее движениях она не соприкасалась с дугой. Врач должен помнить, что снимая оттиск анатомической ложкой с гипсом, он, как правило, отжимает уздечку книзу, и на модели она не видна, что часто вводит в
заблуждение зубного техника, который располагает дугу низко. Протез травмирует уздечку языка при его движении и требует переделки.
Дуга на нижней челюсти располагается ниже шеек зубов на 1—1,5мм в зависимости от выраженности альвеолярного отростка и не доходит до дна полости рта на 2—3 мм. Амплитуда подвижности мягких тканей дна полости рта весьма значительна,
Рис. 428. Расположение дуги бюгельного протеза на верхней челюсти.
3 6 6 Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
и поэтому при низком положении дуги последняя будет травмировать ткани.
Расстояние между слизистой оболочкой альвеолярного отростка и дугой зависит не только от степени податливости мягких тканей альвеолярных отростков, а также от их конфигурации. При отвесном расположении альвеолярного отростка расстояние может быть минимальным, так как смещение дуги будет происходить по вертикали (рис. 429).
В области седел каркасов опирающихся съемных зубных протезов зазор должен составлять не менее 1,5—2 мм, опорно-удерживающие кламмеры должны плотно прилегать к поверхности зубов на всем протяжении. Когда припасовка каркаса на первой рабочей модели закончена, его переносят на модель, загипсованную в окклюдатор, проверяют соотношение зубных рядов с окклюзионными накладками и зацепными петлями, непрерывным кламмером и другими деталями. Только при выполнении этих требований на модели приступают к проверке конструкции во рту больного. Если на модели каркас протеза соответствует всем требованиям, а проверка его во рту выявляет какие-либо недостатки (баланс протеза, неплотное прилегание кламмеров, плотное прилегание дуги (бюгеля) к слизистой оболочке), повторно анализируют каркас на модели, уточняют целостность гипса на опорных зубах, При незначительных погрешностях проводят клиническую припасовку с помощью копировальной бумаги, сошлифовывая небольшие участки каркаса.
После припасовки каркаса бюгельного протеза необходимо провести его термическую обработку. Для этого каркас помещают в огнеупорную массу и в муфельную печь, в которой выдерживают его в течение 15 мин при температуре 750"С. Выключают печь и охлаждают. После этого нельзя производить никаких коррекций каркаса.
Дальнейший лабораторный этап изготовления бюгельного протеза включает формирование воскового базиса и постановку искусственных зубов (фарфоровых или чаше пластмассовых) с последующей гипсовкой в кювету обратным способом и заменой воска пластмассой. Следует отметить, что проверку конструкции бюгельного протеза после постановки зубов можно не проводить в полости рта, так как в основном центральную окклюзию проверяют при припасовке каркаса. После гипсовки протез подвергается отделке, шлифовке и полировке. Затем следует наложение протеза и инструк-
таж пациента о правилах пользования и ухода за протезом.
Наложение частичного съемного протеза пластиночного иди бюгельного, за исключением некоторых особенностей, имеет общие закономерности, поэтому данный раздел описывается единым.
Наложение частичного съемного протеза. Обучение пациента правилам пользования. Принцип законченности лечения
Перед наложением готового протеза его следует осмотреть, обратив внимание на толщину базиса и краев, их поверхность, качество отделки и полировки, положение кламмеров.
Особенно важно качество полировки межзубных промежутков. При нарушении режима полимеризации или соотношений между весовым содержанием полимера и мономера в базисе протеза появляются поры, раковины, трещины и другие дефекты. При полировке в них набивается полировочная масса и протез приобретает неопрятный вид. Поры могут занимать небольшой участок, и тогда их легко устранить наслоением самотвердеющей пластмассы с полимеризацией под давлением. Когда же они разбросаны по всей поверхности протеза, его следует переделать. Часто в краях протеза, огибающих альвеолярный бугор верхней челюсти, встречаются зазубрины, острые выступы, которые надо удалить еще до наложения протеза. Краям протеза необходимо придать закругленную форму.
Кламмеры также должны стать предметом обследования. Следует обращать особое внимание на их концы. Острые, незакругленные концы кламмеров опасны. Ими можно поранить слизистую оболочку губ при введении и выведении протеза. Обращают внимание на цвет зубов, их размер и постановку. После этого приступают к введению протеза в рот, предварительно обработав его ватным тампоном, смоченным 3% перекисью водорода, раствором марганцовки.
Как бы аккуратно ни был сделан протез, он никогда не будет сразу свободно накладываться на протезное ложе. Задержка происходит прежде всего на естественных зубах. Участки, мешающие наложению протеза, легко обнаружить с помощью копировальной бумаги, закладывая ее между протезом и
Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. |
367 |
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
естественными зубами. Излишки пластмассы удаляют постепенно, в несколько приемов с помощью фрез или шаровидных головок. Протез следует припасовать так, чтобы он без особых усилий вводился и выводился из полости рта не только врачом, но и пациентом. При удалении излишков пластмассы, мешаюших наложению протеза, возможны погрешности, которые приведут к нарушению точности прилегания протеза к естественным зубам. В образовавшиеся щели будет попадать пиша. Разлагаясь, она ухудшит гигиену рта. Особенно опасны эти щели около зубов, являющихся опорой для кламмеров.
Базис протеза должен находиться на слизистой оболочке. Проверку прилегания следует контролировать с помощью зеркала при хорошем освещении. При этом осматривают прилегание краев протеза по переходной складке с вестибулярной и язычной сторон, а также на твердом небе. Щель между слизистой оболочкой твердого неба и протезом указывает на его неполное прилегание. В этом случае нужно найти причину и устранить ее. Однако следует иметь в виду, что у больных, впервые пользующихся съемными протезами пластиночного типа, окончательную окклюзионную коррекцию следует проводить на следующий день после наложения протеза из-за неизбежного его оседания в слизистую оболочку.
Дисгальный край верхнего протеза истончают, чтобы создавался плавный переход с его поверхности на небо. Подвижные складки слизистой оболочки освобождают. В противном случае во время разговора, смеха они будут повреждаться краем протеза.
При наложении бюгельного протеза, прежде всего, руководствуясь данными параллелометрии, записывают в истории болезни и просят запомнить пациента путь введения протеза. Обычно путь введения имеет направление, противоположное выбранному наклону модели.
При припасовке дугового протеза обращют внимание на положение дуги на верхней и нижней челюсти. Между дугой и слизистой оболочкой должен быть просвет, величину которого можно проверить угловым зондом. При плотном прилегании дуги возникают пролежни, особенно при наличии на твердом небе малоподатливой слизистой оболочки. Большой просвет между дугой и слизистой оболочкой при расположении ее в средней и задней трети неба также неудобен. Для того, чтобы понять это, следует вспомнить путь движения пищевого комка. Как известно, последний после его сформирования прижимается языком к твердому небу, по которому он скользит по направлению к глотке. Низкое стояние дуги создает препятствие скольжению пищевого комка и мешает во время глотания языку. На нижней челюсти значительное отстояние душ от слизистой оболочки альвеолярного отрост-
ка также может мешать языку. Низкое расположение ее приведет к повреждению язычной уздечки.
Если при проверке каркаса дугового протеза прилегание дуг и кламмеров было правильным, то положение их может измениться лишь при грубых нарушениях техники изготовления протеза.
Следующим этапом припасовки протеза является проверка кламмеров. Кламмеры, особенно удерживающие, при отделке протеза могут отгибаться. При исправлении их не следует излишне подгибать, поскольку это затрудняет наложение протеза и создает излишнее давление на эмаль зубов.
Затем проверяется устойчивость протеза. В случае балансирования необходимо установить причину его. Балансирование возникает от различных причин: неправильной склейки частей гипсового оттиска, деформации рабочей модели, небрежности во время полировки. Наконец, балансирование возможно при недостаточной припасовке протеза.
Нередкой причиной жалоб больных на неудовлетворительную фиксацию съемного протеза является баланс его на верхней челюсти при отсутствии изоляции выраженного небного торуса. Для предупреждения этого осложнения необходимо на этапе проверки восковой композиции съемного пластиночного протеза проводить пальпацию неба с целью выявления торуса, очерчивать его на модели и указывать в наряде зубному технику степень его изоляции (число слоев лейкопластыря или фольги). При обнаружении подобного баланса в клинике следует попытаться изолировать торус с соответствующей переделкой базиса. Если плохая фиксация протеза обусловлена неправильной постановкой искусственных зубов * • смещением в вестибулярную сторону относительно вершины (середины) гребня альвеолярного отростка, необходимо искусственные зубы снять с базиса, переопределить центральную окклюзию и повторно поставить искусственные зубы с учетом вышеприведенного требования. Такая погрешность является следствием ошибки зубного техника, своевременно непроконтролированной врачом на этапе проверки восковой композиции, и как правило, встречается при изготовлении съемных протезов сразу «на готово», без проверки постановки зубов во рту.
Неудовлетворительная фиксация протеза возможна и при невыверенных окклюзионных взаимоотношениях в различные фазы всех видов окклюзии, особенно при применении фарфоровых зубов. Поэтому необходимо тщательно проводить окклюзионную припасовку искусственных естественных зубов при всех движениях нижней челюсти. Для профилактики подобных осложнений целесообразно проводить постановку в артикуляторе.
Окклюзионные взаимоотношения вначале проверяет в центральной окклюзии. Замеченные погрешности устраняют. Повышение межальвеолярной высоты на отдельных зубах проверяют с
3 6 8 Главаi 6. Дефекты зубного ряда^Изменения в зубочелюстной системе. Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
помощью копировальной бумаги. Бугры, повышающие прикус, сошлифовывают.
В случае значительного увеличения высоты прикуса (межальвеолярной) нецелесообразно сошлифовывать бугры ряда зубов. Лучше удалить все зубы с одного из протезов, затем поставить на базис восковые валики и вновь определить межальвеолярную высоту. При снижении высоты повторное определение производят наслоением на зубы одного из протезов полоски воска. Затем проводят новую постановку зубов.
При проверке боковых окклюзии надо устранить блокирующие моменты, не нарушая при этом множественных контактов. Исправляя окклюзию при боковых движениях, не следует отшлифовывать бугры, которые удерживают высоту прикуса. На нижней челюсти это щечные, а на верхней небные бугры. Сошлифовывание их ведет к понижению мсжальвеолярной высоты, а если она удерживается на естественных зубах, между искусственными появляется щель в положении центральной окклюзии. Это понижает функциональные свойства протеза.
При выдвижении нижней челюсти вперед блокирующие моменты могут возникнуть в переднем отделе в результате глубокого перекрытия. В этом случае следует укоротить передние зубы. При этом изменяется их размер и форма, что не всегда желательно. Однако, если резцовое перекрытие во время проверки конструкции было правильным, то в готовом протезе соотношения передних зубов вряд ли изменятся. Следовательно, блокирование нижнего зубного ряда верхними передними зубами возможно лишь при ошибке, допущенной во время постановки зубов и незамеченой при проверке конструкции протеза.
Эстетические дефекты, выявляемые больными, часто связаны с несовпадением цвета, размера или формы зубов, неестественным цветом искусственной десны, а также с неудовлетворительной постановкой искусственных зубов или расположением кламмеров. Подбору цвета искусственной десны в практической стоматологии уделяется мало внимания, хотя современные базисные пластмассы выпускаются разных оттенков и интенсивностей, а в пластмассе «Бакрил» возможна различная окраска базиса самим техником с помощью прилагаемого к пластмассе красителя. При восстановлении зубного ряда верхней челюсти во фронтальном участке следует из эстетических соображений чаше использовать протезы с зубами на «приточке», особенно при прогнатии, короткой губе, грибовидной форме альвеолярного отростка. Для исключения ошибок при выборе цвета искусственных зубов следует придерживаться определенных правил: проверять соответствие цвета естественных зубов эталону расцветки, который должен быть увлажнен, на дневном свете, при неярком рассеянном освещении. При восстановлении фронтального участка зубного ряда ориентиром может в некоторой мере служить фотография больного с естественными зубами. В то же
время необходимо учитывать, что клиническая ситуация не всегда позволяет точно воссоздавать прежнюю форму зубного ряда и его размеры, о чем необходимо заранее информировать больного.
После припасовки обучают больного вставлять протез и дают совет, как им пользоваться. С протезом можно есть холодную и горячую пищу (хлеб, мясо, овощи, фрукты и др.) Нельзя грызть орехи, сахар, сухари, т. е. твердые продукты, требующие значительных жевательных усилий. За протезами нужно ухаживать. Их следует чистить зубной щеткой в проточной воде до и после еды. Не следует протез мыть в горячей воде или кипятить в ней. От этого протезы деформируются и становятся негодными.
Для хранения протезы следует вычистить и положить в пластмассовую коробку, а утром смочить водой и ввести в рот. Лучше всего пользоваться специальным сосудом «Дента». Следует предупредить пациента о том, что в первое время он будет испытывать неудобства от протеза как от чужеродного тела. Работа, отвлекающие занятия помогут преодолеть неловкость, наступит привыкание и ощущение протеза исчезнет. Могут появиться боли, При сильных болях рекомендуется вынуть протез и вставить его за 3—4 часа до приема у врача.
После наложения съемного протеза в большинстве случаев требуются последующие коррекции. Это связано с различной степенью податливости слизистой оболочки протезного ложа и невозможностью полностью учесть этот фактор при конструировании съемных протезов. Каждый врач должен умело проводить эти дополнительные этапы. Вначале тщательно анализируют жалобы больных, вычленяя жалобы фонетического, эстетического и «функционального» характера (плохая фиксация при откусывании или пережевывании), боль(при разговоре, еде) и др. Особое внимание обращают на болевой синдром, определяя характер боли, ее локализацию, степень. Вначале осматривают протезы во рту, не вынимая их. Обращают внимание на характер окклюзионных взаимоотношений, степень фиксации и стабилизации протезов. Выявленные недостатки устраняют коррекцией окклюзионных контактов, активацией удерживающих элементов. Затем тщательно осматривают протезное ложе. Выявленные участки гиперемии слизистой оболочки, эрозии или язвы, очерчивают химическим карандашом и переносят на базис протеза, которые сошлифовывают. В настоящее время отечественная промышленность освоила выпуск специальной индикаторной пасты. Паста накладывается на зону Поврежденной слизистой оболочки, покрывается протезом и оставляет на базисе точный видимый стел, указывая на зону необходимой коррекции. При наличии контраста между обилием жалоб больного и отсутствием видимых патологических изменений слизистой оболочки выясняют, пользовался ли больной ранее подобными конструкциями зубных протезов, проводят подробную беседу с больным о сложности и индивидуальности процесса адапта-
Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. |
3 6 9 |
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
ции к съемным протезам, разьясняют правила ухода и пользования ими.
Относительно необходимости снятия протезов на период ночного сна среди специалистов нет единогласия. С одной стороны, извлечение съемных протезов на ночь в случаях наличия во рту одиночно сохранившихся зубовс пораженным опорным аппаратом может приводить к их травме и последующей быстрой потере. С другой стороны, постоянное сдавливание базисом протеза сосудов подслизистого слоя может приводить к ухудшению трофики тканей, усилению атрофических процессов. Поэтому в каждом конкретном случае врачу необходимо выбирать наиболее оптимал ьный вариант для больного.
При лечении больных с помощью съемных протезов могут возникнуть осложнения из-за допущенных врачебных ошибок и технических погрешностей или вследствие побочного действия материала протезов. В этих случаях больные могут предъявлять следующие типичные жалобы: на неудовлетворительность фиксации протезов; нарушение дикции; боль или жжение; поломки деталей протезов; эстетические дефекты.
Неудовлетворительная фиксация (стабилизация) съемного протеза может быть следствием ряда причин: атипичная форма ряда опорных зубов, неправильное расположение удерживающей части кламмераотносительнолинии обзора; «отвисание» съемного пластиночного протеза верхней челюсти с фарфоровыми жевательными зубами, сагиттальное расположение кламмерной линии; точечная фиксация; баланс протеза на верхней челюсти из-за резко выраженного торуса и отсутствия изоляции; получение компрессионного слепка при атрофичной слизистой оболочке; неправильная постановка искусственных зубов; неудовлетворительно выверенные окклюзионные контакты искуственных зубов во все фазы всех видов окклюзии. Опорные зубы при кламмерной фиксации съемных протезов должны иметь хорошо выраженный экватор и достаточную высоту коронки, в противном случае необходимо предварительно изготовить на них искусственные коронки, предпочтительно без пластмассовой облицовки, так как последняя со временем стирается и ретенция ухудшается. Покрывать коронками опорные зубы с атипичной формой необходимо в тех случаях, если они имеют форму треугольника или обратного конуса, восстановлены с вестибулярой стороны пломбами или поражены клиновидным дефектом.
Неудовлетворительная фиксация съемного пластиночного протеза может быть связана с неправильным положением ретенционной части опорно-удер- живаюшего кламмера относительно межевой линии, тоесть она находится ближе к жевательной поверхности, либозаходит под линию на глубину менее 0,25мм. Для устранения этого осложнения необходимо тщательно определять линию обзора и наносить ее на гипсовые зубы, а также пользоваться калибрами для
определения глубины ретенции. Для предупрежден ия отвисания съемных протезов с неблагоприятными условиями фиксации (точечная или сагиттальная односторонняя) необходимо использовать легкие пластмассовые жевательные зубы вместо фарфоровых, по возможности использовать телескопическую систему фиксации — штангу Румпеля — Дольдера, кнопочные фиксаторы, внугрикорневые магниты, функциональное оформление границ базиса. Не следует удалять одиночно сохранившиеся зубы на верхней челюсти, особенно при 2-м и 4-м типах слизистой оболочки по Суппли, предпочтительно их депульпировать, укоротить до уровня десневого кран и использовать внутрикорневой фиксатор: кнопочный — при устойчивом корне, без атрофии пародонта или магнитный при подвижном корне с явлениями поражения пародонта. Такая дополнительная фиксация в комплексе с функциональным оформлением границ базиса протеза будет способствовать улучшению его стабилизации, предотвращать сбрасывание при кашле, чихании и пр.
Токсическое воздействие пластмассового базиса съемного протеза на слизистую оболочку возможно из-за некачественной полимеризации пластмассы и, как следствие, чрезмерного наличия свободного мономера, оказывающего токсическое действие. При обследовании больного в этом случае также наблюдается гиперемия слизистой оболочки протезного ложа, но она носит не локализованный, а разлитой, диффузный характер. Для устранения повышенного содержания мономера предложены различные способы для деполимеризации — повторная термообработка в кювете, — ультрафиолетовое, ультразвуковое облучение.
Все чаще встречается повышенная чувствительность больных к акриловым пластмассам, из которых готовят базисы съемных протезов, и к красителям. Такое осложнение не следует считать врачебной или технической погрешностью, так как оно связано с побочным действием съемных протезов, особенно пластиночного типа. Поэтому показания к изготовлению опирающихся протезов по мере развития прецизионного литья, внедрения амортизаторов жевательного давления и шарниров должны максимально расширяться. К побочному действию пластмассовых пластиночных протезов относится «парниковый эффект», связанный с нарушением терморегуляции слизистой оболочки неба, закрытой пластмассой, плохо проводящей тепло. Нередко изготовление металлического базиса устраняет эти осложнения. Для диагностики возможной аллергической реакции на краситель или акриловую группу базисной пластмассы проводят лечебно-диагностическую пробу с серебрением базиса, пробу с экспозицией, лейкопеническую пробу и специальные аллергические тесты (последние проводит только специалист-аллерголог).
Жжение под протезом может наблюдаться у больных с общесоматической патологией, снижающей резервные силы слизистой оболочки рта, в том числе зоны протезного ложа, - при сахарном диа-
370 Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
бете, алкоголизме, СПИДе, после лучевой терапии и пр. В этих случаях следует изготавливать бюгельные протезы, а при невозможности — из-за малого числа сохранившихся зубов — пластиночные протезы с спорно-удерживающими кламмерами и базлсами с мягкой прокладкой.
Нередкой причиной жжения может быть неудовлетворительный гигиенический уход за протезами и, как следствие, скопление микрофлоры на внутренней поверхности базиса протеза с токсическим воздействием на подлежащую слизистую оболочку. Для профилактики подобного осложнения необходимо в день наложения готового протеза проводить с каждым больным специальную беседу о правилах пользования и ухода за съемными протезами.
Следует беречь протез от падения. В случае его поломки не следует пытаться произвести починку; надо немедленно обращаться к врачу. Кламмеры, особенно гнутые, могут со временем ослабевать, поэтому один-два раза в год необходимо обращаться к врачу для их исправления. Через 3-4 года протез следует заменить. Беседой не заканчиваются обязанности врача. Больного назначают на прием ежедневно в течение первых 3 дней, а затем по показаниям. Наблюдение продолжается до тех пор, пока врач не убедится, что больной привык к протезу. Некоторые рекомендуют обращаться к врачу только в случае появления боли. Это ошибка, влекущая за собой серьезные последствия. Боль, как известно, различными людьми переносится неодинаково. У одного при значительном размере декубитальной язвы боли будут ощущаться как чувство неловкости, а у другого, наоборот, при едва заметном пролежне появляются боли, лишающие его сна. Язвы в большинстве своем заживают, на их месте образуются рубцы, деформирующие переходную складку и осложняющие последующее протезирование.
Повторный прием должен назначаться наследующий день. После опроса больного удается выяснить его состояние и жалобы. Как при жалобах, так и при отсутствии их, следует тщательно осмотреть слизистую оболочку полости рта. Необходимо вновь проконтролировать окклюзию и исправить ее недостатки. Боли в альвеолярном отростке, часто неопределенной локализации, возникают от неравномерного распределения жевательного давления. После исправления окклюзии искусственных зубов боли могут исчезнуть. Затем следует осмотреть все протезное ложе: зубы, десневой край, переходную складку, слизистую оболочку твердого неба, тяжи слизистой оболочки по переходной складке.
На верхней челюсти особенно тщательно следует осмотреть переходную складку в области альвеолярных бугров и линию «А». Пролежни, расположеные за альвеолярным бугром, в месте перехода твердого неба в мягкое, вызывают боли при глотании. На нижней челюсти подробному обследованию подвергается подъязычное пространство, начиная от корня языка до его уздечки. Продежни в
подъязычном пространстве мешаютдвижениям языка, а пролежни губной уздечки — движениям губ и щек. Это в некоторой степени позволяет врачу ориентироваться в поисках причины боли.
Позывы к рвоте связаны с раздражением слизистой оболочки мягкого и реже твердого неба. Укорочение границ протеза всегда дает хороший результат. Лишь у отдельных больных борьба с этим рефлексом несколько затруднена. Лучшим помощником в борьбе с указанным рефлексом является сам больной. После тренировки рвотный рефлекс удается подавить.
Нарушение речи чаще всего встречается при протезировании зубного ряда верхней челюсти, реже нижней. Оно появляется в первые дни после наложения протеза и бывает чаще всего выражено при замещении дефекта в области передних зубов. Причины изменения словообразования лежат в нарушении артикуляционных пунктов, в связи с изменением рельефа небного свода и положения зубов. Изменение формы зубных рядов и небного свода ставит язык в необычные условия. Больные жалуются на чувство усталости в языке от длительных разговоров. Известную пользу в выяснении причин нарушения речи может принести разговорная проба. Больного просят произнести ряд слов, содержащих звуки «с» и «ш» (сестра, сосна, шелушится и пр.). Эти звуки образуются при контакте языка с поверхностью базиса, расположенного выше шеек зубов, примерно совпадающей с областью поперечных складок. Во время произношения звуков «д» и «н» язык упирается в небные поверхности коронок передних зубов. Для проверки чистоты этих звуков следует рекомендовать произносить такие слова, как «дед», «дудка», «тетрадь» и др.
Величина, форма и толщина протезной пластинки имеют большое значение для ясного и четкого произношения тех или иных звуков. Больные, особенно те, профессия которых связана с четкой речевой фун кцией, часто жалуются на неясное произношение тех или иных звуков из-за протеза. При плохом произношении зубных звуков врачу приходится производить коррекцию в области искусственных зубов, а при плохом произношении небных и гортанных звуков — уменьшать границы протеза или делать пластинку более тонкой.
При нарушении произношения, например звуков «д» и «т» следует увеличить пространство для языка путем уменьшения толщины базиса или постановки более тонких зубов. Если эти мероприятия не дают результата, следует подумать о понижении межальвеолярной высоты.
Работая над исправлением речи больного, пользующегося протезом, не следует пренебрегать анамнезом. У части больных нарушения речи могли иметь место даже при естественных зубах, образующих с точки зрения ортопеда дугу наилучшей формы,
Нарушение тактильной, температурной чувствительности и вкуса. Тактильное чувство в полости рта имеет большое значение, так как благодаря ему пищу
Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. |
3 7 1 |
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
начинают глотать только тогда, когда она достаточно измельчена и пищевой комок окончательно сформирован. Тактильная чувствительность весьма полезна также и с защитной точки зрения: благодаря этой чувствительности в пище обнаруживаются и своевременно удаляются из полости рта инородные тела и острые предметы (осколки стекла, мелкие косточки и пр.). Таким образом, пищевод и желудок предохраняются от повреждения. Поэтому нарушения тактильной чувствительности при ношении пластиночных протезов ведет к тому, что больные часто проглатывают инородные тела, ущемляют щеки и язык.
Нарушением температурной чувствительности объясняется невозможность контролировать температуру употребляемых напитков или пищи, что нередко приводит к ожогам мягкого неба.
У носящих протезы чувство вкуса, особенно в первое время, понижается, поэтому некоторые больные, желая получить более сильные вкусовые ощущения, во время еды вынимают протез.
Процессы привыкания к съемным протезам должны быть понятны каждому ортопеду. Следует всегда помнить, что протез в значительной степени воспринимается пациентом как инородное тело, а но отношению к слизистой оболочке протезного ложа оказывается необычным раздражителем. Во-вторых, протез изменяет привычные взаимоотношения органов, так как сокращает объем собственно полости рта, одновременно нарушая топографию артикуляционных пунктов, необходимых для образования различных звуков, В-третьих, новые окклюзионные взаимоотношения между искусственными зубами могут изменять характер жевательных движений нижней челюсти. В- четвсртых, при изменении межальвеолярной высоты создаются новые условия для деятельности жевательных мышц и височио-челюстного сустава.
Зубной протез является необычным раздражителем и ощущается пациентом как инородное тело, мешающее ему. Часто внимание больного подолгу сосредотачивается на этом ощущении, мешает ему работать и отдыхать. Одновременно с этим усиливается слюноотделение, а у некоторых больных возникают позывы к рвоте. Усиление слюноотделения наступает через небольшой промежуток времени после наложения протеза, что свидетельствует о возникновении рефлекса вследствие передачи возбуждения по рефлекторной дуге от рецепторов слизистой оболочки полости рта через центральную нервную систему. По характеру этот рефлекс является безусловным, напоминающим реакцию, вызванную действием отвергаемыхвеществ.
Позывы к рвоте вызываются механическим раздражителем рецепторов корня языка или мягкого неба. Этот физиологический рефлекс имеет защитный характер. Рвота начинается при вдохе. Усиленное дыхание может ее прекратить.
Стечением времени ответная реакция на раздражение начинает стихать; чувство ощущения инород-
ного тела уменьшается, сокращается саливация, исчезает рвотный рефлекс. Пациент перестает ощущать протез, забывает о его существовании и даже чувствует неловкость, если протез на время вынимается. Эти реакции наиболее выражены при наложении полного съемного или частичного пластиночного протеза и менее выражены при бюгельном протезе.
В основе затихания описанных реакций лежат сложные нервно-рефлекторные процессы, понять которые можно, если воспользоваться данными классических работ И. П. Павлова о корковом торможении.
Таким образом, привыкание к протезу является сложным нервно-рефлекторным процессом, слагающимся из: 1) торможения реакции на протез как на необычный раздражитель; 2) формирования новых двигательных актов языка, губ при произношении звуков; 3) приспособления мышечной деятельности к новой межальвеолярной высоте; 4) рефлекторной перестройки деятельности мышц и суставов, конечным результатом которой является выработка наиболее целесообразных в функциональном отношении движений нижней челюсти.
Во времени указанные процессы не всегда могут совпадать. Например, при повторном протезировании больные быстро перестают ощущать новый протез, в то время как выработка целесообразных движений нижней челюсти в соответствии с новыми окклюзионными контактами может задерживаться.
Оценка эффективности протезирования. Ближайшие и отдаленные результаты протезирования оцениваются на основании:
1)субъективных ощущений больного;
2)состояния тканей протезного ложа и пародонта опорных зубов;
3)фиксация и стабилизация протеза.
4)возможности больного употреблять с протезом различную пищу;
5)восстановления внешнего вида больного;
6)чистоты речи;
7)данных мастикациографии нижней челюсти, позволяющих судить об успешности перестройки двигательных рефлексов и выработке в связи с этим полноценных в функциональном отношении жевательных движений;
8)по данным жевательных проб.
Непосредственное протезирование (иммедиат-протезы). Определение, показания, краткая историческая справка, методы и их обоснование
Различают протезирование непосредственное, когда протез изготавливают до операции удаления зубов и накладывают сразу после окончания, но не

3 72 Глава 6. Дефекты зубного ряда Изменения в зубочелюстной системе,
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения
позднее 24 часов. Такие протезы называют послеоперационными или иммедиат-протезами.
Раннее или ближайшее протезирование, при котором изготовление протезов производится в ближайшее время после операции и наложение их в период заживления раны, т. е. в первые две недели после операции.
Позднее или отдаленное протезирование, то есть после заживления операционных ран, не ранее, чем через 1,5-2 мес. после операции. За это время исчезают все явления, связанные с воспалением и закончится в основном формирование альвеолярного отростка вследствие атрофии кости, неизбежной после удаления зубов.
По данным А. Е. Верлоцкого (1940) и Г. А. Васильева послеоперационная рана заполняется мелкопетлистой губчатой костью через 45 дней после удаления зуба. Через 3—4 месяца область бывшей лунки на месте удаленного зуба по своему строению ничем не отличается от окружающей кости челюсти.
К недостаткам ближайшего и в особенности отдаленного протезирования относится большой разрыв во времени между операцией удаления зубов и изготовлением протеза. За это время происходит стихание послеоперационных явлений, таких как отек, рассасывание инфильтратов, эпителизация послеоперационной раны. В результате этого создаются благоприятные условия для протезирования.
Но с другой стороны, отсутствие зубов отрицательно сказывается на самочувствии пациента. Нарушение эстетических норм, речи, функции откусывания пищи, возможность функциональной перегрузки, потеря фиксированной межальвеолярной высоты, изменение условий деятельности жевательных мышц и височно-челюстного сустава, вызывает естественное желание врача уменьшить промежуток между удалением зубов и началом протезирования.
Иногда говорят о преимуществе непосредственного протезирования перед отдаленным. С этим нельзя согласиться, ибо непосредственное протезирование является определенным этапом ортопедического лечения, которое заканчивается постоянным протезированием. Его не следует противопоставлять отдаленному, так как каждое из них выполняет свою роль в плане этапности лечения больного и соответствует определенной стадии заживления послеоперационной раны.
Таким образом, каждый вид протезирования соответствует определенному состоянию раны:
—при непосредственном — протез накладывают на раневую поверхность,
—при ближайшем — в период ее заживления, - при отдаленном - после формирования аль-
веолярного отростка.
Заживление экстракционной раны происходит уже в ранней стадии и одновременно осуществляется формирование альвеолярного отростка под непосредственным воздействием базиса. Альвеоляр-
ный отросток благодаря этому принимает округлую форму, без острых краев.
Кроме того, протез защищает экстракционную рану от внешних воздействий. За время от момента удаления зубов до протезирования происходит перестройка зубочелюстной системы, которая значительно ослабляет пародонт и жевательные мышцы, искажается речь, нередко нарушаются эстетические нормы лица, а люди ряда профессий становятся нетрудоспособными.
Показания к изготовлению иммедиат-протеза
можно суммировать следующим образом.
—удаление передних зубов,
—удаление последней пары антагонирующщ зубов, т. е. после этого происходит потеря фиксированной межальвеолярной высоты,
—удаление N-ro количества зубов, если оставшимся грозит функциональная перегрузка,
—удаление боковых зубов при глубоком прикусе,
—системном заболевании пародонта,
—удаление зубов при имеющемся или признаках заболевания височно-нижнечелюстного сустава,
—резекция альвеолярного отростка и челюстей. Многие клиницисты считают, что санация полости рта должна включать как неотъемлемую часть непосредственное протезирование.
Следует считать ошибочным мнение, что в непосредственном зубном протезировании нуждаются только отдельные группы населения -
артисты, педагоги, музыканты. Другоедело,чтоэто связано с их профессией и при отсутствии непосредственного протезирования означает временное прекращение работы: преподавательской, ораторской, сценической деятельности.
Непосредственное протезирование имеет большую историю.
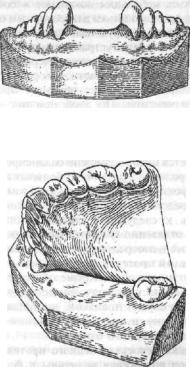
Обычно выделяют два периода в развитии непосредственного протезирования. До начала XX века непосредственное протезирование проводилось лишь при удалении передних зубов. При этом изготавливались съемные мостовидные протезы, зубы в которых снабжались длинными штифтами в форме корней зубов, входивших в лунки (то есть прототип имплантанта). В 20-х годах нашего пека
Рис. 430. Протез со штифтом для лунки удаленного зуба.
Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. |
373 |
Классификация дефектов. Диагностика. Врачебная тактика и методы лечения.
стали применять пластиночные съемные протезы, но также со штифтами, полагая, что штифты могут передавать жевательное давление на кость и повысить тем самым функциональную ценность протеза (рис. 430).
Лунки формировали по форме штифта достаточной глубины и ширины. У большинства больных глубина лунок доходила в среднем до 1 см и почти во всех случаях наблюдалось уменьшение глубины лунки на 0,5-1 мм. Это незначительное уменьшение глубины лунки объясняется ретракцией десны, которая происходит через определенный промежуток времени после наложения протеза.
Необходимо, однако, указать на следующий недостаток этого метода. Большинство больных заявляли, что они не выполняли совета врача вынимать протезы на ночь из-за того, что утром после проведенной без протеза ночи им трудно ввести штифт в лунку, так как она за ночь стягивается. В последующем от штифтов отказались совсем и это ознаменовало собой второй этап в развитии непосредственного протезирования.
При непосредственном протезировании протез накладывают на операционном столе (кресле) тотчас после операции. Методика обследования больного обычная. Конструкция протеза при этом должна быть максимально простой и доступной, применения сложных конструкций, особенно дуговых протезов, следует избегать, ибо во время операции объем вмешательства может измениться вследствие осложнений или новых данных, обнаруженных
входе ее. В этом случае заранее приготовленный протез окажется непригодным. Наиболее пригоден
вкачестве первичного съемный пластиночный протезсудерживающими или опорно-удерживающими шммерами.
Врезультате обобщения клиническогоопытамногих стоматологов сложились две наиболее рациональные методики непосредственного протезирования.
Первая (Б. М. Бынин, Г. П.Соснин,А. А. Котляр, Е. И. Гаврилов) заключается в следующем. До удаления зубов снимают оттиски зубных рядов. Затем отливают рабочие и вспомогательные модели и готовят восковые шаблоны с прикусными валиками, если без них нельзя составить модели в центральной окклюзии (рис. 368). При этом могут быть четыре группы дефектов, в зависимости от которых центральная окклюзия определяется при помощи восковых шаблонов или без них.
После этого модели загипсовывают в арти кулятори производят специальную обработку их (рис. 431). Она заключается в следующем. Зубы, подлежащие удалению, срезают на моделях на уровне их шеек. Затем с вершины альвеолярного отростка снимают тонкий слой гипса (не более 2 мм) и придают ей закругленную форму (рис. 431). В участках, прилегающих к шейкам остающихся, ограничивающих дефект естественных зубов и отступя от них на 3—4 мм гипс снимать не следует. Так поступают для предуп-
реждения отслойки будущим протезом десны естественного зуба. Нельзя снимать много гипса с язычной и особенно с небной стороны. Здесь имеется плотная, мало податливая слизистая оболочка, не сразу подвергающаяся ретракции после удаления зубов. Слой снимаемого гипса может быть несколько увеличен, если удаление зубов проводится по поводу пародонтоза с атрофией лунки более чем на две трети ее длины и отеком тканей десны.
При подготовке альвеолярного края в области боковых зубов с вершины альвеолярного отростка снимают слой гипса не толще 1 мм и края его слегка закругляют (рис. 432). В результате такой подготовки на вершине альвеолярного гребня сохраняется небольшая плоскость. Не следует в этом случае проявлять излишний радикализм, снимая толстый слой гипса. Необходимо помнить, что при обработке альвеолярного отростка лучше снять меньше гипса и через некоторое время произвести перебазировку протеза.
После подготовки альвеолярного гребня делают постановку зубов, изготавливают проволочные гнутые кламмеры, по обычной методике гипсуют в кювету обратным способом, заменяют восковой базис пластмассовым и заканчивают изготовление протеза. Затем следуют операция удаления зубов и наложение протеза.
•
Рис. 431. Подготовка модели при непосредственном протезировании передних зубов.
Рис. 432. Подготовка модели при непосредственном протезировании боковых зубов.
374 Глава 6. Дефекты зубного ряда. Изменения в зубочелюстной системе. Классификациядефектов. Диагностика. Врачебная тактика и методы лечения.
Вторая методика непосредственного протезирования (И. М. Оксман, 3. Я. Шур, М. Н. Шитова) отличается от только что описанной тем, что протез готовят в два этапа. Как и при первом методе получают оттиски, готовят модели, затем по восковому шаблону, сформированному на рабочей модели, изготавливают из пластмассы базис будущего протеза с обычными границами. Затем его припасовывают в полости рта и снимают оттиск вместе с базисом. При отливке модели базис переходит на модель и последнюю загипсовывают в артикулятор вместе со вспомогательной. После этого приступают к подготовке альвеолярного отростка. По этой методике гипсовые зубы срезают так, что на поверхности альвеолярного отростка остается культя высотой 1 мм. Затем идет обычная постановка зубов и заканчивается изготовление протеза, как бывает при починке, когда необходимо добавить несколько новых зубов. Поскольку базис иммедиат-протеза принимает участие в формировании альвеолярного отростка, в непосредственных протезах постановка делается почти всегда на искусственной десне.
Протез, изготовленный по описанной второй методике, не прилегает своим базисом к операционной ране и не нарушав! в ней процессов, связанных с заживлением. Предварительное изготовление базиса и припасовка его в полости рта облегчает наложение готового протеза после операции.
По мере заживления операционной раны начинает выявляться небольшое локальное несоответствие протеза с формирующимся альвеолярным отростком. Эти недостатки обнаруживаются в первые недели после операции и легко устраняются путем наслоения пластмассы. Несколько позднее (через 2—4 месяца) протезное ложе в той его части, которая расположена на альвеолярном отростке, начинает претерпевать большие изменения. По этой причине непосредственный протез теряет устойчивость, нарушается окклюзия искусственных зубов, между краем протеза и вестибулярной поверхностью альвеолярного отростка появляется щель, возможно балансирование протеза. Эти признаки у различных больных выявляются в разные сроки, но свидетельствуют о том, что функция непосредственного протеза исчерпана и следует приступить к следующей стадии ортопедического лечения — отдаленному протезированию.
Функция непосредственного протеза отличается от функций протезов, которые больные получают в отдаленные сроки. Кроме обычных лечебных и профилактических задач, свойственных любому протезу, они служат повязкой, защищая послеоперационную рану, и оказывают влияние на формирование альвеолярного отростка.
Методика непосредственного протезирования с сохранением положения величины и формы зубов, подлежащих удалению. В 1965 году Seeling описал методику непосредственного протезирования, которая позволяет воспроизвести на протезе положение, величину и форму удаляемых зубов. Сущность
методики заключается в следующем. Вначале получают как обычно оттиск и модели, определяют центральную окклюзию и загипсовывают их в окклюдатор. Затем гипсовые аналоги зубов, подлежащих удалению, осторожно срезают, избегая их повреждения. Изготавливают кламмера и восковой базис частичного съемного протеза.
Срезанные гипсовые зубы фиксируют на восковом базисе в их прежнем положении, ориентируясь по зубам-антагонистам. Модель гипсуется в кювету обратным способом и гипсовые зубы удаляют мосле выплавления воска. Полученную от них форму в гипсе кюветы заполняют пластмассой соответствующего цвета, а базис формируется какой-либо пласт массой из разряда базисных.
Ценность этой методики, по мнению ее автора, заключается в воспроизведении привычной для больного и окружающих его людей формы зубов. В более короткие сроки происходит адаптация к протезу и отработка артикуляции.
В отечественной литературе нет сведений об использовании методики, описанной Seeling , в связи с этим Г. Л. Саввиди провел ее клиническую оценку. Освоение методики проводилось с изучением технологии изготовления иммедиат-протсзов на фантомах.
Замечено, что при плотном расположении зубов, подлежащих удалению, трудно произвести их срезание на гипсовой модели без повреждения. Зубы часто ломаются не на том уровне, после чего использовать их невозможно. Затруднено также удаление гипсовых зубов из кюветы после выплавки воска, даже при самой тщательной их изоляции.
Для устранения выявленных недостатков в технологии изшговления иммедиат-протезов с сохранением положения величины и формы удаленных зубов, Г. Л. Саввиди предложены несколько иные способы отливки гипсовой модели игипсовкиее вкювету. Модель по полученному алы инатному оггиску отливается в два этапа. Вначале гипсом заполняются в оттиске ячейки только тех зубов, которые подлежат удалению. После затвердевания гипс смазывается вазелином и отливается остальная часть модели. Этот способ позволяет зубы, iюллежашие удалениюне срезать,асбольшейточностью отделить их от модели легким надавливанием пальцами, Затем помодели формируютвосковой базис, накотором укрепляют эти зубы и гипсуют в кювету обратным способом. Перед гипсовкой модели в кювету производят обмазкузубов, подлежащихудалению, оггискной массой типа Сиэласт. Затем оттискиая масса сверху обсыпается кварцевым песком для прочного сцепления ее с гипсом кюветы. Применение оттискной массы Сиэластсбеспечиваетболеелегкое извлечение гипсовых зубов из кюветы после выплавки воска. Затем готовится пластмассовое тесто соответствующего цвета для паковки в полученные отпечатки зубов, а базисная для получения базисаипообычнейметодикепроисходитполимеризация. Послеполимеризациипластмассовыезубыимеютчистую поверхность, которую необходимо лишь полировать.
