
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 3. Шапошников Ю.Г
..pdfного вертикального тарана использование аппаратов внешней фик сации [Макарова М. С, 1985; Гафаров X. 3., 1990, и др.].
Клиническая картина, тактика и методы лечения вторичных врожденных плосковальгусных деформаций стоп определяются ос новным заболеванием. Лечение проводят обычно консервативное, но иногда с использованием сухожильно-мышечных и капсульносвязочных пластик. Надо отметить, что в тяжелых и запущенных случаях вторичных врожденных плосковальгусных деформаций стоп могут формироваться достаточно ригидные дислокации в суставах стопы, по форме аналогичные таковым при врожденном вертикаль ном таране. В этих случаях может потребоваться оперативная или аппаратная репозиция костей стопы, методика и тактика которых выбирается индивидуально в зависимости от выраженности дефор мации стопы, первичной патологии и возраста ребенка.
Надо отметить, что практически у всех детей врожденные плосковальгусные деформации стоп сопровождаются значительными на рушениями со стороны нервно-мышечного аппарата деформирован ных конечностей. Это ставит на одно из первых мест в комплексном лечении данных пороков развития стоп мероприятия по коррекции нервно-мышечных нарушений, а также ортезную помощь. Реаби литационные мероприятия при врожденных плосковальгусных де формациях стоп должны проводиться регулярно, до окончания роста больного ребенка.
6.8.ДЕФОРМАЦИИ И ОРТОПЕДИЧЕСКИЕ ЗАБОЛЕВАНИЯ СТОП
6.8.1 .Статические деформации стоп и связанные с ними заболевания
Продольное плоскостопие. Это деформация стопы, при которой происходит уплощение (понижение) продольного свода. Плоскосто пие бывает врожденное и приобретенное.
Врожденное продольное плоскостопие встречается довольно ре дко, в основном в сочетании с вальгусной деформацией стопы (плосковальгусная деформация), и является следствием первичных внут риутробных пороков развития тканей эмбриона. Лечение так же, как и при врожденной косолапости, проводят с первых дней жизни ребенка этапными гипсовыми повязками, редрессациями, ортопеди ческой обувью.
Приобретенное продольное плоскостопие бывает травматическим, паралитическим и статическим.
Травматическое плоскостопие развивается вследствие переломов костей стопы и голеностопного сустава или при повреждении мягких тканей, укрепляющих свод стопы.
Причиной развития паралитического плоскостопия является па рез или паралич мышц, поддерживающих свод стопы, вследствие перенесенного полиомиелита, спастического паралича, повреждений корешков спинного мозга, нервно-мышечных заболеваний и др.
329
Наиболее часто встречается статическое продольное плоскосто пие, т. е. плоскостопие, развивающееся вследствие перегрузок.
Перегрузка наступает при значительном увеличении массы тела человека, при тяжелой физической работе с переносом тяжестей и длительным пребыванием на ногах, когда исчерпаны компенсаторные возможности организма и дополнительная нагрузка становится чрез мерной, а может происходить и при обычной нагрузке, когда стопы ослаблены в результате внутренних причин и даже обычная нагрузка становится для них чрезмерной.
Приблизительно до семилетнего возраста у детей происходит естественное формирование продольного свода. При массовых об следованиях населения у большинства детей двухлетнего возраста обнаруживается продольное плоскостопие. С возрастом количество плоских стоп уменьшается и к 9 годам остается лишь у 5—7% уже как патологическая деформация. В периоды интенсивного роста костей стопы с дифференциацией их формы и структуры может наступить диспропорция между энергией роста костей и пониженной вследствие наследственно-конституциональной предрасположенно сти или дисплазии сопротивляемостью соединительнотканного ап парата. Это является причиной развития продольного плоскостопия. Причем деформация может достигать значительной степени выра женности с изменением формы, величины и взаиморасположения костей, с расстройствами статики и кинематики.
У взрослых на фоне слабости мышечно-связочного аппарата под влиянием неблагоприятных факторов (тяжелая работа, нерацио нальная обувь, беременность и др.) может также развиться про дольное плоскостопие, но оно уже не достигает такой тяжести, как
впериод роста.
Встарческом возрасте в связи с общими атрофическими явле ниями в организме часто происходит уплощение продольного свода.
Таким образом, причины развития статического плоскостопия разнообразны и в основном зависят от состояния мышечно-связоч- ного-костного аппарата, а также от различных внешних воздействий на него.
Сложность строения костно-мышечно-суставного аппарата стопы предопределяет ее многогранные биомеханические особенности. В стопе для осуществления ее функций имеется возможность дви жения как отдельных костей по отношению друг к другу, так и частей стопы между собой, вокруг поперечных, продольных и вер тикальных осей вращения. В норме стопа — это единый слаженный механизм. Ослабление какого-либо одного звена или всего механизма в целом под влиянием внешних или внутренних причин приводит к развитию деформации. Поэтому плоскостопие является весьма вариабельной деформацией. Простое продольное плоскостопие раз вивается в результате избыточного поворота частей стопы вокруг поперечных осей, проходящих по суставам Шопара, ладьевидноклиновидному и предплюсне-плюсневому (Лисфранка). При этом происходит соответственно уплощение свода за счет переднего, за днего или обоих отделов стопы одновременно. При изменениях во
330
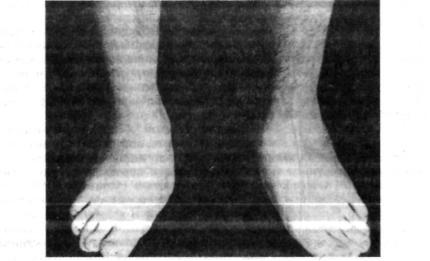
Рис. 6.26. Рентгенограмма. Плосковальгусные стопы.
вращении частей стопы по продольной оси, проходящей через подтаранный сустав, развивается вальгусное, реже варусное отклонение заднего, переднего или обоих отделов. Нарушение вращений одно временно вокруг поперечных и продольных осей приводит к наиболее тяжелой форме статического плоскостопия — плосковальгусной сто пе (рис. 6.26). Развитию этой деформации способствуют некоторые анатомо-функциональные особенности стопы.
Высокое положение общего центра тяжести тела, прохождение его проекции кнутри от задней точки опоры стопы, наклонное положение таранно-пяточного сустава во фронтальной плоскости при определенных условиях (нарушение мышечного равновесия, слабость связочного аппарата, у детей избыточная нагрузка и др.) приводят к прогрессированию имеющейся в норме незначительной (до 5°) пронации пяточной кости, наклону и ротации таранной кости кнутри.
Избыточное вращение частей стопы вокруг вертикальной оси, проходящей через суставы Лисфранка и таранно-ладьевидный, спо собствуют приведению или отведению среднего и переднего отделов стопы с одновременной их внутренней или наружной ротацией.
Таким образом, продольное плоскостопие представлено значи тельным количеством вариантов от уплощения продольного свода разной степени выраженности за счет переднего, заднего или обоих отделов стопы одновременно до сочетания его с пронацией заднего отдела или всей стопы, супинацией заднего и переднего отделов, пронацией заднего и супинацией переднего отделов, а также с приведением или отведением переднего отдела стопы. Это очень
331

важно знать ортопедам, занимающимся па тологией стоп для правильного назначения корригирующих ортопедических стелек или обуви. Диагноз продольного плоскостопия основывается на клиническом обследовании и данных подометрии, плантографии и рент генометрии. В зависимости от тяжести де формации различают три степени продоль ного плоскостопия.
При клиническом обследовании выясня ют жалобы больных, определяют форму сто пы, вид и характер деформации, состояние кожных покровов и периферическую пуль сацию, подвижность в суставах, исследуют вышележащие отделы нижних конечностей, особенности статики и ходьбы больного.
Методом подом етрии с помощью сколь зящего циркуля определяют высоту костного свода стопы — расстояние от плоскости опо ры до нижнего края бугристости ладьевидной кости. Каждая половозрастная группа в за висимости от длины стопы, экологических факторов и времени обследования имеет свою высоту свода. Поэтому метод подометрии с применением оценочных таблиц может
использоваться при динамическом наблюдении за развитием свода у детей, при массовых обмерах стоп и при назначении ортопеди ческих стелек.
Определить изменение величины опорной поверхности стопы мож но с помощью плантограммы. На деревянную рамку натягивают по лиэтиленовую пленку и кусок любой материи, смоченный штемпель ной краской. На пол кладут лист бумаги, а сверху рамку пленкой вверх. Больной становится обеими ногами на пленку, и контур его стоп об водится карандашом. Между III и IV пальцами ставится точка. При этом на бумаге остается отпечаток подошвенной поверхности стопы. Соединив точку между III и IV пальцами с центром пятки, мы как бы отсекаем грузовой свод от рессорного. В норме закрашенная часть про дольного свода должна доходить до этой линии. По внутреннему краю отпечатка проводят касательную, от середины которой через подсводное пространство восстанавливают перпендикуляр до линии, разделя ющей грузовой и рессорный своды. Отрезок между двумя линиями де лят на три части. При продольном плоскостопии I степени закрашенная часть плантограммы распространяется на */з подсводного пространст ва, при II степени — на2/з, а при III степени — занимает все подсводное пространство (рис. 6.27).
Продольное плоскостопие определяют и по боковой рентгено грамме, произведенной в положении стоя, по уровню наклона пя точной кости к площади опоры. Для этого проводят касательную к нижней поверхности пяточной кости и линию, соединяющую точку
332
опоры бугра пяточной кости с точкой опоры над головкой I плюсневой кости. В норме угол, образованный этими линиями, не меньше 16°, при I степени плоскостопия — 15—11°, при II — 10—6°, при III — менее 5°.
О состоянии продольного свода можно судить и по углу, обра зованному линией, касательной к нижней поверхности пяточной кости, и линией, касательной к нижнему краю I плюсневой кости. В норме он равен 125—130°, при I степени плоскостопия он уве личивается до 140°, при II степени — до 160°, при III степени — более 160°.
К ранним симптомам продольного плоскостопия относится утом ляемость нижних конечностей, периодические боли в области про дольного свода, в голенях при ходьбе и к концу дня. Опускание продольного свода происходит главным образом при нагрузке. С увеличением степени плоскостопия боли усиливаются, носят по стоянный характер. Появляются боли в вышележащих отделах ниж них конечностей и даже в пояснице, походка теряет эластичность, плавность. Ограничиваются движения в суставах стопы и голено стопном суставе. Стопа может принимать вальгусное положение, пятка становится округлой формы, распластывается, ладьевидная кость выступает кнутри. Возможна отечность стоп и голеностопных суставов. Подбор обуви затруднен. В последующем болевой синдром увеличивается за счет развивающегося деформирующего артроза суставов стоп. Опорная поверхность стопы увеличивается с увели чением степени плоскостопия, что отчетливо определяется клини чески и на плантограмме.
Деформация может быть фиксированной и нефиксированной. Следует отметить, что в некоторых случаях, когда компенсаторные возможности организма достаточно высоки, продольное плоскостопие развивается медленно, перестройка функций стоп идет постепенно и, несмотря на значительно выраженную деформацию, жалоб на боли пациенты не предъявляют. Однако в любой момент может произойти срыв компенсации.
Лечение продольного плоскостопия в основном консервативное. Оно зависит от причины деформации, степени ее выраженности и клинических проявлений. Рассчитывать на устранение деформации с помощью консервативного лечения не приходится. Лечение должно быть направлено на снятие болевого синдрома и профилактику прогрессирования деформации. С этой целью применяют ежедневные теплые ножные ванночки, массаж и лечебную гимнастику по оп ределенной методике и системе, способствующие укреплению мы- шечно-связочного аппарата нижних конечностей и особенно той группы мышц, которые принимают активное участие в поддержании продольного свода стопы. К таким упражнениям относятся активное сгибание и супинация стопы, сгибание и разгибание пальцев, сбли жение носков обеих стоп, обхватывание стопами мяча, катание скалочки, подтягивание полотенца пальцами ног, ходьба на носках, на наружных краях стоп с повернутым внутрь носками, по буму и др. В связи с тем что статическое плоскостопие чаще имеется и
ззз
прогрессирует у лиц, физически менее развитых или ослабленных вследствие каких-либо причин, лечебную гимнастику для нижних конечностей следует сочетать с общеукрепляющими упражнениями.
При стойких сильных болях необходимо создание покоя — на ложение гипсовой повязки в корригированном положении на 2—3 нед. Затем ванночки, массаж, лечебная гимнастика. Для снятия болевого синдрома и улучшения кровообращения назначают физио терапевтические процедуры: парафиноозокеритовые аппликации, фонофорез гидрокортизона, электрофорез новокаина. Повторные курсы консервативного лечения при продольном плоскостопии пре дупреждают развитие деформирующего артроза суставов стоп.
Особая роль при лечении продольного плоскостопия отводится назначению ортопедических стелек и ортопедической обуви. При начальной степени деформации назначают ортопедические стельки с супинатором под пятку и пронатором под передний отдел, создавая таким образом как бы «скручивание» стопы — положение, при котором мышцы подвергаются меньшим растягивающим усилиям и, таким образом, находятся в более благоприятных условиях для работы. Выкладка продольного свода в ортопедической стельке при меняется для разгрузки болезненных участков и коррекции дефор мации при нефиксированных формах продольного плоскостопия. 11редпочтительнее выкладывать внутренний и наружный продольный своды, так как выкладка только внутренней подсводной части вы зывает соскальзывание стопы кнаружи. Высота выкладки зависит от степени плоскостопия и возможности его коррекции. В стельки можно добавлять и другие корригирующие элементы в зависимости от вариабельности деформации. Например, при пронации заднего отдела добавляется косок-супинатор под пятку, при умеренной про нации всей стопы — утолщение по всему внутреннему краю стопы, при сочетании продольного плоскостопия с поперечным — выкладка поперечного свода и др.
При фиксированных формах продольного плоскостопия в зави симости от степени фиксированности высота выкладки продольного свода снижается. При III степени продольного плоскостопия, осо бенно в сочетании с выраженной вальгусной деформацией, назна чают ортопедическую обувь в виде ботинок со шнуровкой, с вы равниванием подошвенной поверхности пробкой, выкладкой сводов и внутренней боковой поддержкой при нефиксированной форме деформации. При фиксированной деформации обувь изготавливается по гипсовому слепку.
К оперативному лечению продольного плоскостопия прибегают крайне редко, в исключительных случаях, когда имеется плосковальгусная деформация и ортопедическая обувь не приносит облег чения. У детей предлагаются различные мышечные пересадки: пе ресадка сухожилия длинной малоберцовой мышцы на внутренний край стопы к ладьевидной кости в сочетании с тенотомией пяточного сухожилия и последующей гипсовой иммобилизацией в течение 4—5 нед. Затем назначают ванночки, массаж, лечебную гимнастику и ортопедическую обувь.
334
При фиксированной костной форме плосковальгусной деформа ции стопы возможны вмешательства на костях стопы: артродез подтаранного сустава, серповидная резекция таранной и пяточной костей позади сустава Шопара по Куслику, перемещение костного клина из ладьевидной кости в пяточно-кубовидный сустав по Пертесу, клиновидная резекция и трехсуставной артродез. Операции на костях дополняются пересадкой мышц. После гипсовой иммоби лизации, продолжительность которой зависит от метода операции, предполагаются использование ортопедической обуви, физиотера певтическое лечение, лечебная физкультура, массаж. Оперативное лечение при статическом плоскостопии малоэффективно, так как после операций на мягких тканях деформация часто рецидивирует вследствие несостоятельности пересаженных мышц и значительных нагрузок на стопу, а после операции на костях возникают дефор мирующие артрозы, которые усиливают болевой синдром. У детей и подростков часто не образуются анкилозы суставов после артродеза, что приводит к рецидивам деформаций и значительно нарушает функцию стопы.
Профилактику плоскостопия следует начинать с первых лет жиз ни ребенка. Она должна быть направлена на предупреждение раз вития плоскостопия или на профилактику его прогрессирования и включает динамические осмотры детей ортопедами для наблюдения за развитием свода, общеукрепляющий режим, дозированные заня тия спортом, использование рациональной обуви. В комплекс ут ренней гимнастики необходимо включать упражнения, направлен ные на повышение выносливости стоп к нагрузке и укрепление мышц, принимающих активное участие в поддержании свода стопы. У взрослых, профессия которых связана с длительным пребыванием на ногах, следует соблюдать режим труда и отдыха, особенно вредно продолжительное стояние, отягощенное грузом. В наиболее «чувст вительные фазы» в жизни человека (половое созревание, период интенсивного роста, беременность, климакс) людям, склонным к развитию плоскостопия, наряду с укрепляющей гимнастикой следует рекомендовать ношение ортопедических стелек.
Поперечное плоскостопие, hallux valgus, молоткообразные паль цы. Врожденное поперечное плоскостопие, hallux valgus, до окон чания роста встречается редко. Лечение его консервативное, затем решается вопрос об оперативном лечении. Приобретенное поперечное плоскостопие наиболее часто бывает статическим, реже оно встре чается как элемент полой стопы, а также как следствие параличей и парезов, развившихся на почве полиомиелита, спастического па ралича, травмы с повреждением периферических нервов и др.
Причины развития статического поперечного плоскостопия можно условно разделить на внутренние и внешние. К внутренним при чинам относятся наследственно-конституциональное предрасположе ние, первичная слабость мышечно-связочного аппарата, дисплазия.
Особенности строения и функции переднего отдела стопы спо собствуют распластыванию поперечного свода. Стопа является ис торически поздним образованием, сложившимся в процессе фило-
335
генеза в связи с прямохождением человека. I плюсневая кость присоединилась к остальным позже. Между ней и II плюсневой костью отсутствуют межкостные связки и межкостная мышца, име ющиеся между другими плюсневыми костями. Не участвует в удер жании I плюсневой кости и поперечная головка мышцы, приводящей большой палец стопы, которая начинается от поперечных связок головок II—V плюсневых костей и от суставных сумок второго — пятого плюснефаланговых суставов, а прикрепляется к основанию проксимальной фаланги I пальца. Поэтому I плюсневая кость яв ляется наиболее уязвимым звеном в патогенезе поперечного пло скостопия.
Отмечается также значительная вариабельность в строении пе реднего отдела стоп. При рентгенологическом изучении формулы плюсневой дуги наряду с наиболее частыми вариантами длины плюсневых костей (I > II > III > IV > V; II > I > III > IV > V и I - II > III > IV > V) встречаются значительно укороченные I плюсневые кости. Обнаруживаются различной величины скошенность щели пер вого плюснеклиновидного сустава, наличие добавочных плюсневых костей, а также их недоразвитие. Эти признаки дисплазии свиде тельствуют о потенциальной недостаточности стоп, предрасполага ющей к развитию статических деформаций их переднего отдела. В удержании плюсневых костей от расхождения главная роль принадлежит подошвенному апоневрозу, пять отростков которого прикрепляются к головкам плюсневых костей и соединяются между собой поперечными пучками. Роль мышечной слабости в развитии поперечного плоскостопия до настоящего времени спорна, так как мышц, сближающих плюсневые кости, не существует. Однако элек тромиографические исследования при поперечном плоскостопии ука зывают на первичные изменения функциональных свойств мышц стопы и голени.
Таким образом, поперечное плоскостопие следует рассматривать как проявление в первую очередь недостаточности связочного ап парата на фоне функциональной слабости мышц стопы и голени. Прослеживаются наследственная предрасположенность к статиче скому поперечному плоскостопию, а также его семейные формы.
К внешним причинам, способствующим развитию поперечного плоскостопия, относятся перегрузки, связанные с профессией и за нятием спортом, с ведением домашнего хозяйства, с использованием нерациональной обуви, с общим увеличением массы тела и другими отрицательными факторами. Основным в патогенезе поперечного плоскостопия является распластывание переднего отдела. Наиболее часто оно происходит за счет медиального (варусного) отклонения I плюсневой кости, иногда в сочетании с латеральным отклонением V плюсневой кости. Встречается веерообразное расхождение всех плюсневых костей. Редким вариантом является изолированное ла теральное отклонение V или IV и V плюсневых костей. Прогрессирование медиального отклонения I плюсневой кости приводит к подвывиху и вывиху сесамовидных костей. Происходит смещение латеральной сесамовидной кости в первый межплюсневый проме-
336
жуток. Медиальная сесамовидная кость смещается в область наруж ного отдела головки I плюсневой кости. В результате действия силы тяжести тела на I плюсневую кость и реакции опоры возникает момент силы, способствующий развитию пронационной ротации I плюсневой кости. Подвывих и вывих в плюснесесамовидном сочле нении, а также внутренняя ротация I плюсневой кости ведут к снижению опорной функции головки I плюсневой кости.
Вопрос распределения нагрузки при стоянии и ходьбе по подо швенной поверхности переднего отдела стопы в норме и патологии долгое время оставался спорным. С помощью рентгенографических, анатомических и биомеханических исследований с применением тензометрии доказано, что у здоровых лиц все головки плюсневых костей при стоянии и ходьбе принимают участие в нагрузке. При этом головка I плюсневой кости несет около 50% всей нагрузки, остальная распределяется приблизительно поровну на головки II—V плюсневых костей. Уменьшение опорной функции головки I плюс невой кости при поперечном плоскостопии приводит к увеличению нагрузки на головки остальных плюсневых костей, причем макси мально увеличивается нагрузка на II и III плюсневые кости. В результате под их головками на подошвенной поверхности об разуются болезненные омозолелости, так называемые натоптыши. Рентгенологически определяется утолщение кортикального слоя диафизов II и III плюсневых костей. При чрезмерной нагрузке может наступить их патологическая перестройка (болезнь Дейчлендера).
Признавая отсутствие поперечного свода на уровне головок плюс невых костей, некоторые авторы вообще отказываются от понятия «по перечное плоскостопие» и применяют термин «поперечнораспластанная стопа». Однако термин «поперечное плоскостопие» наиболее пра вомочен, так как включает в себя поперечную распластанность как основной компонент деформации и ее следствие: латеральное откло нение I пальца, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, натяжение сухожилий разгибателей под кожей на тыле стопы, омозолелость кожи под пучками, молоткообразную деформацию II—III пальцев. На выступающую кнутри головку I плюсневой кости при поперечном плоскостопии оказывается давление обувью, из-за чего по ее медиальному краю появляются и постепенно увеличиваются костно-хрящевые разрастания, а над ними — часто вос паляющаяся слизистая сумка.
Отклонение I плюсневой кости медиально, ее внутренняя ротация и изменение соотношений в первом плюснесесамовидном суставе нарушают мышечное равновесие в первом плюснефаланговом сус таве. Сгибатели и разгибатели I пальца, смещаясь кнаружи, начи нают действовать как аддукторы и вызывают вальгусное отклонение пальца, которому не может препятствовать мышца, отводящая боль шой палец стопы, смещенная при этом к подошве и действующая больше как сгибатель I пальца. Прогрессирующее приведение I плюсневой кости, а также увеличивающиеся костно-хрящевые раз растания по медиальной поверхности головки I плюсневой кости способствуют еще большему вальгусному отклонению I пальца.
337
Увеличение нагрузки на головки средних плюсневых костей при поперечном плоскостопии создает постоянное чрезмерное давление на сухожилия сгибателей II и III пальцев. Это вызывает рефлек торное сокращение соответствующих мышц. В результате наступив шего мышечного дисбаланса происходит сгибание пальца в прокси мальном межфаланговом суставе, а затем разгибание его в плюснефаланговом суставе, так называемая молоткообразная деформация пальцев. В дальнейшем может произойти подвывих или вывих паль ца в плюснефаланговом суставе к тылу. При прогрессировании деформации развиваются стойкие артрогенные контрактуры молоткообразных пальцев.
Приподнятые к тылу II и III пальцы уже не оказывают сопро тивления вальгусному отклонению I пальца, и оно значительно увеличивается. Бывает, что увеличивающаяся вальгусная деформа ция I пальца как бы вытесняет II и III пальцы и они, приобретая молоткообразную форму, накладываются на I палец. В плюснефа ланговом суставе при этом происходит вывих пальца не только к тылу, но и кнутри. От давления верха обуви на тыльной поверхности молоткообразных пальцев образуются болезненные мозоли. Сухо жилия разгибателей под кожей на тыле стопы натягиваются уже при начальных степенях деформации. Затем их натяжение увели чивается.
Таким образом, поперечное плоскостопие является многокомпо нентной и весьма вариабельной деформацией, склонной к прогрессированию (рис. 6.28).
Различают три степени поперечного плоскостопия: слабовыраженное — I степени, умеренно выраженное — II степени, резко выраженное — III степени.
Диагноз поперечного плоскостопия устанавливают на основании клиники и подтверждают его рентгенологическими и плантографическими исследованиями. По рентгенограмме переднего отдела сто пы, произведенной в фасной проекции в нагрузке, определяют ха рактер поперечной распластанности, углы расхождения плюсневых костей и угол отклонения I пальца латерально.
Степень отклонения I пальца наружу определяют по плантограмме по углу, образованному касательными, проведенными к внутреннему контуру стопы и контуру I пальца. Угол отклонения I пальца, равный 20—29°, характеризует деформацию I степени; 30—39° — II степени; 40° и более — III степени.
Больные, страдающие поперечным плоскостопием, жалуются вна чале на утомляемость нижних конечностей при стоянии и ходьбе, периодические боли в области головки I плюсневой кости и со стороны подошвы под головками средних плюсневых костей. С уве личением деформации боли при нагрузке усиливаются, становятся постоянными, беспокоят остаточные боли в покое. Больные жалуются на наличие деформации, трудности в подборе обуви, болезненные омозолелости кожи, мозоли пальцев.
Поперечное плоскостопие может быть фиксированным и нефик сированным, что определяется сжатием переднего отдела стопы
338
