
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 3. Шапошников Ю.Г
..pdf1980], было выявлено, что болезнь Блаунта проявляется варусной и вальгусной, т. е. медиальной и латеральной формой, что имеет существенное значение для понимания процесса, происходящего в проксимальном эпиметафизарном конце болыпеберцовой кости и требующего выбора соответствующего лечения. Двустороннее пора жение голеней при болезни Блаунта встречается в 82% случаев и 12% составляют односторонние поражения [Bath field С. А., В eight on P. H., 1978]. По данным этих же авторов, общая частота болезни Блаунта составляет 3:10 000 европейского населения.
Этиология младенческой варусной деформации болыпеберцовой кости еще далеко не раскрыта. Существует предположение о том, что нагрузка и неравномерный рост формируют характерную де формацию в верхней трети голени. Исходя из закона Фолькманна, что компрессия сдерживает, а дистракция стимулирует рост, можно думать о первопричинном механизме развития деформация как о неравномерном давлении на эпифиз в период роста ребенка.
По данным биопсии, были обнаружены в ростковой пластинке нарушения нормальной оссификации.
Замедленная оссификация отмечается в обоих секторах большеберцовой кости — в медиальной части проксимального эпифиза и соответствующем метафизе. При внутриклеточном исследовании на блюдалась депрессия развития суставной поверхности болыпеберцо вой кости, вплоть до изменений в менисках и капсульно-связочном аппарате.
Кроме того, A. Langenskold (1981) при описании фактов, проли вающих свет на патогенез болезни Блаунта, наблюдал некроз эпифизарного хряща, ростковой пластинки медиальнее от эпифиза как причину формирования варусной деформации болыпеберцовой ко сти. Гистологическая картина по пограничной линии, расположенной между хрящом и метафизом кости, выявила наличие мертвой и резко измененной хрящевой ткани, которая примыкает к зоне репаративных изменений. Замедленная оссификация в средней части эпифиза и метафиза согласуется с идеей, что повреждение хряща является первичным в отношении патологического состояния костной ткани. Многочисленные эксперименты указали на то, что гибель или нарушение функциональной способности хряща выдерживать нагрузку являются причиной значительно замедленной оссифика ции.
Диагноз заболевания строится на жалобах, данных семейного анамнеза, характерной клинической картине, однако наиболее важ ным является рентгенологический метод исследования, согласно дан ным которого классифицируется степень заболевания — от легкой до наиболее выраженной, при которой наступают фрагментация проксимального метафиза болыпеберцовой кости, образование ха рактерной костной перемычки, заметной между эпифизом и мета физом.
Степень А — потенциальная варусная деформация болыпебер цовой кости — характеризуется варусом не более 15°, склерозом по медиальной части болыпеберцовой кости, разрушением ме-
307
диального метафиза, зоной просветления в проксимальном метафизе.
Степень Б — умеренно выраженная варусная деформация — характеризуется деформацией 15—30°, фрагментацией и деструк цией медиального отдела проксимального эпифиза и метафиза большеберцовой кости.
Степень В — прогрессирующая — характеризуется эпифизарной фрагментацией и деформацией, расширением средней медиальнопроксимальной части болыпеберцовой кости.
Степень Г — закрытие физиса с костным мостиком между эпи физом и метафизом, резкая несостоятельность медиальной части ростковой пластинки и эпифиза болыпеберцовой кости, очень бы строе прогрессирование деформации.
Рентгенологическим признаком болезни Блаунта является нали чие ступеньки или разрыва в медиальном кортикальном слое про ксимального метафиза болыпеберцовой кости. Характерными явля ются клювовидное образование в метафизе болыпеберцовой кости, фрагментация метафиза. Все они отражают нарушения в ростковой зоне, где имеются островки склероза и гипотрофии костной ткани. В гистологической картине на передний план выступают разнокалиберность капиллярных сосудов и островки фиброзного хряща.
Дифференцируют болезнь Блаунта от рахита, хондродистрофии, врожденной варусной голени.
Лечение болезни Блаунта в основном хирургическое. Среди хи рургических методов лечения различают: 1) остеотомию большеберцовой кости на границе между эпифизом и диафизом с косой остеотомией малоберцовой кости; 2) остеотомию берцовых костей вместе с эпифизиодезом латерального мыщелка болыпеберцовой кости и верхнего конца малоберцовой кости у детей старше 9 лет; 3) остеотомию и подъем медиального мыщелка болыпеберцовой кости вместе с эпифизиодезом латерального мыщелка и верхнего конца малоберцовой кости; 4) резекцию эпиметафизарной перемыч ки с имплантацией жировой клетчатки как метод выбора у более старших детей.
Остеотомия болыпеберцовой кости должна выполняться как можно раньше, после чего наблюдается восстановление эпифизар ной пластинки с последующей коррекцией деформации, причем сам Блаунт считал ее показанной детям моложе двухлетнего воз раста. Коррекцию деформации обязательно следует выполнять вме сте с коррекцией торсии диафиза голени. При двустороннем по ражении устранение деформации лучше выполнять сразу же на обеих конечностях.
Прогноз при болезни Блаунта при естественном течении небла гоприятен, при хирургической коррекции в большинстве случаев достигается благоприятный исход. Прогноз намного лучше, если имеется менее 50% поражения эпифиза или ростковой пластинки. Осложнения лечения включают неполную коррекцию, гиперкоррек цию, повреждение сосудов и нервов во время хирургического вме шательства.
308
6.7. ВРОЖДЕННАЯ КОСОЛАПОСТЬ И ДРУГИЕ ПОРОКИ РАЗВИТИЯ СТОП У ДЕТЕЙ
6.7.1.Врожденная косолапость
Врожденная косолапость является одним из наиболее распростра ненных пороков развития у детей. От одного до 3 из 1000 родившихся живыми детей имеют эту деформацию.
Наиболее известно определение врожденной косолапости как врожденной контрактуры суставов стопы, основными клиническими проявлениями которой являются ее приведение, супинация, эквинус (Т. С.Зацепин). Надо отметить, что пороки развития стопы, объе диненные этим, значительно разнятся по своему этиопатогенезу, клинической картине и патологической анатомии [Беренштейн С. С, 1985; ВолковС. Е., 1994; Coleman S. S., 1983]. Поскольку важней шим критерием, определяющим любую нозологическую единицу, является этиопатогенез заболевания, то под названием врожденная косолапость мы имеем целый ряд различных патологических состо яний. В свете современных данных можно выделить четыре основные нозологические формы врожденных эквиноварусных деформаций стоп [ВолковС. Е., 1994].
1.Типичная врожденная косолапость.
2.Позиционная врожденная косолапость.
3. Вторичная врожденная косолапость, включающая следующие формы:
а) |
неврогенная косолапость вследствие перинатального повреждения ЦНС; |
|
б) |
миелодиспластическая деформация |
(возникает вследствие мышечной ди- |
|
стонии у детей с дизрафическим |
статусом); |
в) косолапость вследствие врожденного поражения периферического нерв но-мышечного аппарата нижней конечности (врожденные поражения ма лоберцового нерва, амниотические перетяжки и др.).
4.Артрогрипотическая эквиноварусная деформация стоп (артрогрипотическая косолапость).
Типичная врожденная косолапость — это идиопатический эмб риональный порок развития нижней конечности, характеризующий ся дисплазией и стойкой дислокацией всех структур стопы, особенно ее среднего и заднего отделов, клинически проявляющийся эквиноварусной установкой стоп. Этот порок развития формируется в периоде закладки и эмбриогенеза. Наиболее вероятный механизм развития заболевания подробно раскрыт A. Victoria-Diaz (1979) в теории задержки эмбрионального развития нижних конечностей. Этиопатогенез типичной врожденной косолапости определяет ее ха рактерные патологоанатомические и функциональные особенности. Типичная врожденная косолапость отличается значительной дисп лазией всех структур стопы. Отмечаются задержка оссификации и деформация таранной, пяточной, ладьевидной и кубовидной костей. Выявляется стойкая дислокация таранно-пяточно-ладьевидно-кубо- видного комплекса с изменением формы и локализации суставных поверхностей этих костей. Даже у новорожденных невозможна пол ная одномоментная пассивная коррекция этой суставной дислокации. При типичной врожденной косолапости изменены размеры, форма,
309
места прикреплений практически всех сухожилий, мышц и связок голени и стопы.
Позиционная врожденная косолапость — это идиопатический фетальный порок развития нижней конечности, характеризующийся укорочением мягкотканных структур по заднемедиальной поверх ности голени и стопы без первичной деформации костно-суставного аппарата, клинически проявляющийся эквиноваруснои установкой стоп.
Таким образом, при позиционной врожденной косолапости дисплазии костей стопы нет или она незначительна, дислокация в суставах непрочная и у новорожденных поддается практически пол ной одномоментной пассивной коррекции. Однако надо отметить, что при отсутствии лечения с возрастом ребенка стойкость суставной дислокации быстро нарастает, могут развиваться и вторичные из менения в костях стопы.
Вторичная врожденная косолапость — это порок развития нижних конечностей, характеризующийся эквиноваруснои деформацией сто пы, являющейся проявлением и следствием врожденной нервно-мы шечной патологии. Клиническая и патологоанатомическая картина данной деформации определяется первичным заболеванием.
Артрогрипотическая косолапость — это одно из проявлений артрогрипоза у детей.
Наиболее часто из врожденных эквиноварусных деформаций сто пы встречается типичная врожденная косолапость (до 50% случаев), наиболее редко — артрогрипотическая (не более 5%).
Правильная диагностика формы эквиноваруснои деформации сто пы очень важна, поскольку является ключевым моментом в опре делении методики и тактики лечения заболевания. В табл. 8 пред ставлены важнейшие дифференциально-диагностические признаки типичной, позиционной и вторичной врожденной косолапости у детей. Идентификация артрогрипотической косолапости обычно не вызывает затруднений.
Рентгенологическая диагностика. Важнейшую роль в диагности ке врожденной косолапости и определении эффективности ее лече ния играет оценка состояния костно-суставного аппарата голени и стопы. Наиболее информативен в этом отношении рентгенологиче ский метод, получивший в последние годы значительное развитие благодаря работам G.W.Simons (1978), А. Л. Капитанаки и соавт. (1987) и других исследователей. Одной из самых стандартизирован ных и достоверных является методика рентгенографии стопы, на ходящейся в крайних функциональных положениях. При этом сним ки выполняют в трех ее позициях [Волков С. Е., Захаров Е. С, 1994]. Первая рентгенограмма делается в переднезадней проекции в положении максимальной коррекции варуса стопы. Две другие проекции — боковые. Одна (экстензорная боковая проекция) вы полняется в положении максимального тыльного сгибания и кор рекции варуса стопы, вторая (флексорная боковая проекция) — в положении максимального подошвенного сгибания стопы с одновре менной коррекцией ее варуса.
310
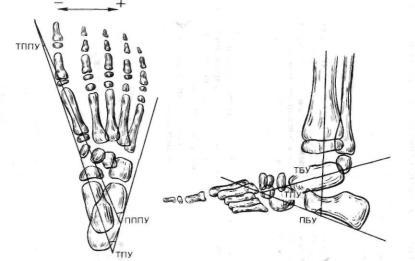
Рис. 6.24. Измерение угловых величин на рентгенограммах стоп у детей (схема). Объяснение в тексте.
При анализе рентгенограмм стоп у больных с врожденной косо лапостью необходимо оценить три основные группы показателей:
1) форму, размеры и сроки появления ядер окостенения стопы; 2) величины углов между осями ядер окостенения и костей голени и стопы; 3) локализацию друг относительно друга ядер окостенения стопы.
Очень информативны при рентгенологическом обследовании де тей с врожденной косолапостью угловые показатели. Способ их изменения представлен на рис. 6.24. Для практической работы на иболее значимы следующие показатели.
1.Таранно-пяточный угол (ТПУ) на рентгенограммах в прямой
ибоковой проекциях. Снижение величин этих углов свидетельствует
оналичии врожденной косолапости, ее недокоррекции или рецидиве.
2.Таранно-первоплюсневый (ТППУ) и пяточно-первоплюсневый (ПППУ) углы на рентгенограммах в прямой проекции. Измерение
этих углов производится по нулевой методике относительно оси таранной и пяточной кости соответственно. Если ось I плюсневой кости отклоняется медиальнее осей вышеуказанных костей, то ве личина угла оценивается со знаком «минус», если латеральнее — со знаком «плюс». Уменьшение величин этих углов относительно нормальных и допустимых показателей указывает на наличие при ведения переднего отдела стопы и является косвенным признаком внутреннего подвывиха стопы в поперечном суставе предплюсны (сустав Шопара).
3. Увеличение таранно-болыпеберцового (ТБУ) и пяточно-боль- шеберцового (ПБУ) углов на рентгенограммах в экстензорной бо ковой проекции (в положении максимального тыльного сгибания
311

Т а б л и ца 8. |
Дифференциально-диагностические признаки различных форм врожденных эквиноварусных деформаций стоп у детей |
||||||||
[Волкове. Е., |
1994] |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нозологическая |
форма |
|
|
Дифференциально-диагностиче |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
ский |
признак |
|
|
|
|
позиционная эквиноварусная |
вторичная эквиноварусная |
||
|
|
типичная врожденная косолапость |
|
деформация |
стопы |
деформация |
стопы |
||
|
|
|
|
||||||
Этиопатогенез заболевания |
Нарушение эмбриогенеза нижних |
Нарушение развития конечностей |
Соответствует этиологии первич |
||||||
|
|
конечностей |
(наиболее |
вероят |
в фетальной стадии (более веро |
ного заболевания. В анамнезе, как |
|||
|
|
но — задержка их эмбриогенеза). |
ятна теория механического воз |
правило, значительные осложне |
|||||
|
|
Характерно выявление тератоген |
действия на стопу). Акушерский |
ния в течении беременности и ро |
|||||
|
|
ных факторов 1 -й половины бере |
анамнез чаще без осложнений |
дов |
|
||||
|
|
менности, возможна (до 15%) на |
|
|
|
|
|
||
|
|
следственная |
предрасположен |
|
|
|
|
|
|
|
|
ность |
|
|
|
|
|
|
|
Выявление у ребенка характер |
Отсутствует или может выявляться |
Отсутствует или может выявляться |
Обязательно есть поражение нерв |
||||||
ной неврологической патоло |
в качестве сопутствующего забо |
в |
качестве сопутствующего забо |
но-мышечного аппарата, имеющее |
|||||
гии со стороны деформирован |
левания |
|
|
левания |
|
причинно-следственную связь с |
|||
ных конечностей |
|
|
|
|
|
|
деформацией стопы |
|
|
Выявление у ребенка сопутст |
Встречаются |
достаточно |
часто |
Нехарактерно |
|
В зависимости от формы первич |
|||
вующих пороков развития |
(около 10% случаев) другие по |
|
|
|
ной патологии |
|
|||
|
|
роки развития конечностей, серд |
|
|
|
|
|
||
|
|
ца |
|
|
|
|
|
|
|
Рентгенологические признаки |
Обязательно присутствуют даже в |
У |
новорожденных |
отсутствуют |
У новорожденных |
отсутствуют |
|||
дислокации костей среднего и |
положении одномоментной макси |
при рентгенографии в положении |
при рентгенографии в положении |
||||||
заднего отделов стопы |
мальной коррекции внешней фор |
максимальной одномоментной |
максимальной одномоментной |
||||||
|
|
мы стопы |
|
|
коррекции внешней формы стопы |
коррекции внешней формы стопы |
|||
Форма и размеры костей стопы |
Изменены с задержкой сроков ос- |
Не изменены |
|
Не изменены |
|
||||
и ядер их окостенения |
сификации |
|
|
|
|
|
|
|
|
:
..
Размеры и форма стоп |
Выражена гипоплазия стопы, осо |
Стопы нормальных размеров. I па |
Стопы нормальных размеров. I па |
|
|
бенно внутренней ее части. I па |
лец, как правило, длиннее II паль |
лец, как правило, длиннее II паль |
|
|
лец, как правило, короче II паль |
ца |
ца. При амниотических перетяж |
|
|
ца |
|
• |
ках отмечается гипоплазия всей |
|
|
|
стопы |
|
Податливость деформации для |
Деформация устойчива, хотя в не |
У новорожденных деформация по |
У новорожденных деформация по |
|
одномоментной коррекции |
которых случаях |
возможно одно |
датлива к одномоментной коррек |
датлива к одномоментной коррек |
|
моментное восстановление внеш |
ции как внешней формы, так и |
ции как внешней формы, так и |
|
|
ней формы стопы при сохранении |
костно-суставных взаимоотноше |
костно-суставных взаимоотноше |
|
|
костно-суставных нарушений |
ний стопы (исключение может со |
ний стопы. Однако ригидность де |
|
|
|
|
ставить приведение переднего от |
формации быстро нарастает с воз |
|
|
|
дела стопы) |
растом |
Локализация деформации |
Незначительно |
преобладает дву |
Чаще встречается односторонняя |
В зависимости от первичной па |
|
сторонняя деформация |
деформация (преобладает право |
тологии, но чаще двусторонняя |
|
|
|
|
сторонняя) |
|
Половая принадлежность |
Чаще у мальчиков (около 70% |
Чаще у девочек (до 70% случаев) |
Характерной половой принадлеж |
|
|
случаев) |
|
|
ности не выявлено |
Эффективность консерватив |
Малоэффективна |
Эффективна |
При раннем начале лечения кор |
|
ной коррекции деформации |
|
|
|
рекция достигается легко. Однако |
|
|
|
|
при сохранении первичного этио- |
|
|
|
|
патогенетического фактора дефор |
|
|
|
|
мация легко рецидивирует после |
|
|
|
|
окончания фиксации стопы |
|
|
|
|
|
,
о.
г .
стопы) определяет степень выраженности или же полноту коррекции эквинуса стопы. Разница между соответствующими ТБУ и ПБУ в позициях максимального подошвенного и тыльного сгибания стопы определяет степень выраженности контрактур в голеностопном и подтаранном суставах и позволяет объективно оценить полноту и структуру сгибательно-разгибательной функции стопы.
Важной задачей рентгенологического исследования стопы у детей, больных врожденной косолапостью, является выявление внутреннего подвывиха стопы в суставе Шопара. Поскольку ядро окостенения ладьевидной кости появляется после двухлетнего возраста, то о наличии подвывиха стопы в суставе Шопара у детей раннего возраста судят прежде всего по локализации ядра окостенения кубовидной кости. Косвенными признаками данной дислокации служит также снижение ТПУ, ТППУ, ПППУ на рентгенограммах стопы в прямой проекции. Важно отметить, что о внутреннем подвывихе ладьевидной кости стопы можно судить не только рентгенологически, но и кли нически — по отсутствию пальпируемой впадины между ее бугри стостью и медиальной лодыжкой.
Информативность рентгенологического исследования стопы зна чительно повышается при его проведении и сравнении показателей в динамике наблюдения и лечения больных детей. Изменения рент генологических показателей могут указывать на стабильность или нестабильность коррекции деформации, прогрессирование или уменьшение суставных контрактур.
Нормальные рентгенологические параметры здоровых детей дол жны использоваться для диагностики врожденной косолапости. До пустимые границы угловых показателей у детей с врожденной ко солапостью определены на основе статистической обработки и со поставления отдаленных результатов лечения деформации с дина микой рентгенологических параметров стоп у соответствующих больных. Эти показатели должны использоваться для определения минимально достаточной и максимально допустимой коррекции при лечении типичной врожденной косолапости. По этим же показателям судят о рецидиве или гиперкоррекции деформации в целом и от дельных ее компонентов.
Основные принципы лечения. Лечение врожденной косолапости является сложной и до конца не решенной проблемой современной ортопедии. Оно включает в себя консервативные и оперативные мероприятия. Консервативное лечение врожденной косолапости из вестно более 2000 лет, со времени Гиппократа, его тактика и методы прошли длительную эволюцию. Современные принципы консерва тивного лечения основываются на исследованиях J. H. Kite (1932), В. А. Штурма (1956), В. Я. Виленского (1973) и многих других ав торов. Оно заключается в постепенной, поэтапной коррекции ком понентов косолапости, начиная с деформации переднего отдела стопы и заканчивая ее эквинусом с фиксацией конечности гипсовыми повязками. Перспективно лечение врожденной косолапости с при менением компрессионно-дистракционных аппаратов [Абальмасова Е. А., 1976; Конюхов П. М., 1979; Гафаров X. 3., 1984, 1990, и др.].
314
Однако невозможность их использования у детей раннего возраста ограничивает область применения аппаратов. Применяют их для лечения некорригированных и рецидивных форм косолапости у боль ных старше 3 лет.
Оперативное лечение врожденной косолапости известно с конца XVIII века и прошло длительную эволюцию от рассекающих опе раций Лоренца (1784), Литтла (1837) и рассекающе-пластических вмешательств Кодивилла (1906), В. А. Штурма (1951) и Т.С.За цепина (1947) до современных операций. V. J. Turco (1978),
D. W. McKay (1982), G. W. Simons (1985), С. Е. Волкова и Е. С. Заха рова (1994). Все известные в настоящее время операции для кор рекции врожденной косолапости можно условно разделить на три группы: 1) операции на мягких тканях стопы (В. А. Штурм, Т. С. За цепин, С.Е.Волков, G.W.Simons и др.); 2) костные операции (М. И. Куслик, F. С. Dwyer и др.); 3) комбинированные операции — на костях и мягких тканях (D. Evans, S. Lichtblau, J. S. Toohey и др.). Отдельно следует выделить сочетание оперативной и аппаратной коррекции врожденной косолапости [Шейхо С, 1991; Волков С. Е., Захаров Е.С., 1994, и др. ]. В настоящее время большинство ортопедов сходится во мнении, что для первичной коррекции врожденной косолапости должны использоваться только операции на мягких тканях голени и стопы. Все остальные виды операций предназначены для лечения некорригированнои и рецидивной косолапости у детей старшего возраста.
В принципиальных вопросах тактики лечения врожденной косо лапости в настоящее время в мировой литературе достигнуто отно сительное согласие во взглядах. Практически не дебатируется тот факт, что чем раньше достигнута коррекция деформации, тем пра вильнее и пропорциональнее идут рост и развитие стопы [Захаров
E. С, 1990; Somppi E., 1984, и др.]. Исходя из этого, большинство ортопедов ограничивают срок проведения консервативной коррекции врожденной косолапости возрастом 3—6 мес [Захаров Е. С, 1990; Turco V. J., 1981; Thompson G. H., 1982; Imhauser G., 1984; Simons G. W., 1985; BonschelH., 1987; Cummings R. J., 1988, и др.]. Хотя нельзя не отметить, что существуют и отдельные публикации, обосновы вающие проведение оперативного лечения сразу после рождения [Somppi E., 1984] или же, напротив, переноса его до возраста 3—5 лет [Шейхо С, 1991].
Опираясь на вышеизложенное, основные принципы лечения врожденной косолапости у детей можно сформулировать следующим образом.
1. Лечение должно быть начато как можно раньше, т. е. в периоде новорожденности.
2.Коррекция деформации должна начинаться с консервативных мероприятий.
3.Тактика и методы лечения определяются в зависимости от формы деформации и индивидуальных особенностей больного и представляют собой единое, взаимодополняющее сочетание опера тивных и консервативных методов.
315
4.Нормальная опороспособность конечности должна быть вос становлена до начала ходьбы ребенка (т. е. до возраста 10—12 мес).
5.Восстановление функции стопы должно начинаться парал лельно с коррекцией формы стопы, т. е. с момента рождения ребенка.
6.Непрерывное наблюдение и лечение врожденной косолапости должно проводиться до окончания роста стопы ребенка.
Л е ч е н и е т и п и ч н о й в р о ж д е н н о й к о с о л а п о с т и . В лечении врожденной косолапости, как и любой другой деформации, можно условно выделить три периода: 1) период коррекции;
2)период фиксации; 3) период реабилитации.
Внастоящее время большинство ортопедов сходятся во мнении, что, несмотря на высокую ригидность деформации стопы, ведущую к низкой эффективности ее консервативной коррекции, отказываться
онеоперативных мероприятий при лечении типичной врожденной косолапости нецелесообразно. Эти мероприятия дают возможность частично или полностью устранить отдельные компоненты дефор мации стопы и тем самым сократить объем последующего опера тивного вмешательства.
Коррекция врожденной косолапости у детей путем редрессирующей лечебной гимнастики и массажа голеней и стоп должна на чинаться с рождения. Для фиксации конечности в этом возрасте можно использовать съемные лонгеты и туторы. Консервативную редрессацию с гипсовой фиксацией стопы у детей рекомендуется начинать с 2—4-недельного возраста. Элементы врожденной косо лапости должны исправляться постепенно. Начинать коррекцию ре комендуется с деформации переднего отдела стопы, затем переходить на средний и задний ее отделы. Одна из возможных схем лечения типичной врожденной косолапости у детей раннего возраста пред ставлена в табл. 9 [Волков С. Е., Захаров Е. С, 1994]. Весь период коррекции условно разделен на три этапа, в зависимости от устра няемого компонента деформации конечности. Эффективность лече ния должна контролироваться не только клинически, но и рентге нологически. Безуспешность консервативной терапии на любом из этапов должна служить показанием для оперативного устранения оставшихся некорригированными компонентов деформации. Для фиксации конечности при лечении врожденной косолапости реко мендуется использовать традиционную лонгетно-циркулярную гип совую повязку от кончиков пальцев до верхней трети бедра при согнутой под углом 90° в коленном суставе голени. Важно отметить недопустимость использования для лечения типичной врожденной косолапости укороченных гипсовых повязок и повязок с вырезами и пустотами в области стопы. В этих повязках нарушена фиксация предплюснеберцовых и предплюсне-плюсневых костно-суставных взаимоотношений. Осторожно следует относиться и к использованию различных шин для коррекции врожденной косолапости. Ни одна из предлагаемых различными авторами шин не обладает такой простотой, универсальностью, возможностью точного соответствия размерам и форме деформированной стопы, изменяющимися после каждой редрессационнои манипуляции, как циркулярная гипсовая
316
Таблица 9. Алгоритм коррекции костно-суставных взаимоотношений голени и стопы при лечении врожденной косолапости у детей
[Волков С. Е., Захаров Е. С, 1994]
Этап |
|
|
Критерии успешного окон |
Показания для |
оператив |
|
||
лече |
Цель этапа |
Проводимые манипуляции |
чания этапа |
и |
показания |
ной коррекции |
деформа |
Применяемая операция |
ния |
|
|
для перехода |
к |
следующему |
ции |
|
|
1 |
Ликвидация приведения |
Редрессации переднего и |
Клинически — образова |
Невозможность дости |
Полное заднемедиальное |
|
переднего отдела стопы |
среднего отделов стопы на |
ние пальпируемой впадины |
жения цели этапа после |
рассечение и репозиция с |
||
|
||||||
|
и дислокации среднего ружу. При этом особое |
между ладьевидной костью |
4—6-кратной редресса |
внутренней фиксацией. |
||
|
отдела в суставе Шопа- |
внимание уделяется растя |
и медиальной лодыжкой. ции |
Тенотомия мышцы, отво |
||
|
ра |
жению контрагированных |
Рентгенологически (сни |
|
дящий большой палец |
|
|
|
тканей межтгу медиальной |
мок в прямой проекции) — |
|
стопы |
|
|
|
лодыжкой и буфистостью |
отсутствие приведения пе |
|
|
|
|
|
ладьевидной кости |
реднего отдела стопы; ядро |
• |
|
|
|
|
|
|
|||
|
|
|
окостенения кубовидной |
|
|
|
|
|
|
кости находится кнаружи |
|
|
|
|
• |
|
от плоскости внутреннего |
|
|
|
|
|
|
края пяточной кости |
|
|
|
иОсуществление подтаРедрессация пяточной кос Рентгенологически (сни Невозможность дости Полное заднемедиальное ранного разворота пя ти по направлению от ла мок в прямой проек жения цели этапа после рассечение и репозиция с
|
точной кости |
теральной лодыжки внутрь |
ции) — нормализация 4—6-кратной редресса внутренней фиксацией. |
||||||
|
|
и вниз. Особое внимание |
ТПУ, отсутствие приведе |
ции |
Тенотомия мышцы, отво |
||||
|
|
уделяется растяжению тка |
ния переднего отдела сто |
|
дящей |
большой |
палец |
||
|
|
ней между латеральной ло |
пы и дислокации в сус |
|
стопы |
|
|
||
|
|
дыжкой и пяточным бугром |
таве Шопара |
|
|
|
|
||
|
|
(тракция пяточно-малобер- |
|
|
|
|
|
||
|
|
цовой связки) |
|
|
|
|
|
|
|
III |
Низведение пяточной |
Низведение пяточной кости |
Рентгенологически (сни |
Отсутствие заметного |
Задняя |
тенолигаменто- |
|||
|
кости (коррекция экви- |
путем давления на пяточ |
мок в экстензорной боко |
эффекта у ребенка стар |
капсулотомия и |
репози |
|||
|
нуса стопы) |
ный бугор сверху вниз и на |
вой проекции) — норма |
ше 4—6 мес |
ция с внутренней фикса |
||||
|
|
переднюю |
часть пяточной |
лизация ТБУ и ПБУ |
|
цией |
|
|
|
|
|
кости (со |
стороны подо |
|
|
|
|
|
|
|
|
швы) — снизу вверх. Пе- |
|
|
|
|
|
||
|
|
реднесредний |
отдел стопы |
|
|
|
|
|
|
|
|
репонируется |
самопроиз |
|
|
|
|
|
|
|
|
вольно по мере коррекции |
|
|
|
|
|
||
|
|
пяточной и таранной костей |
|
|
|
|
|
||
