
Руководство по гастроэнтерологии. В 3-х томах. Комаров Ф.И. / Руководство по гастроэнтерологии. В 3-х томах. Том 3. Комаров Ф.И
..pdf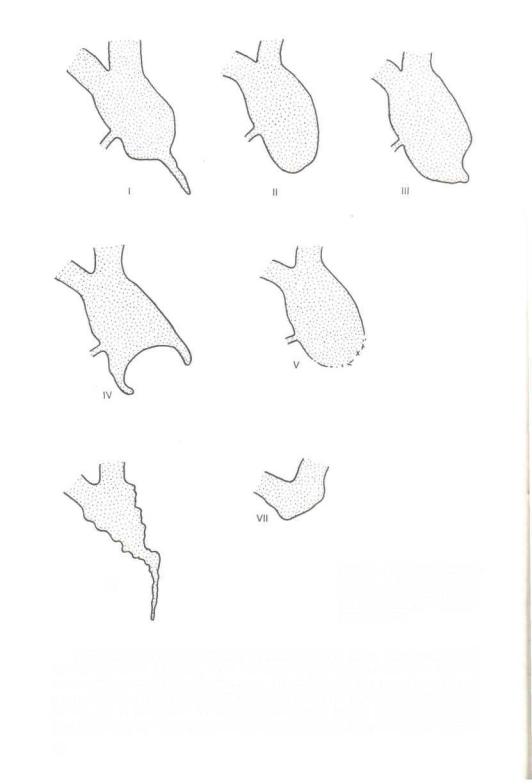
Рис. 14. Варианты сужений V! общего желчного протока при раке панкреатодуоденальной области. Объясне-
ние в тексте.
Артериографию применяют в диагностике рака поджелудочной железы свыше 25 лет, что позволяет дать критическую оценку ангиографической симптоматике. Патологическая васкуляризация при основных гистологических формах рака выражена чрезвычайно слабо, да и то лишь по периферии узла. Даже артериография с увеличением изображения не всегда демонстрирует патологические
52

Рис. 15. Целиакофамма. Малый рак головки поджелудочной железы. Ампутация задней верхней ианкреатодуоденальной артерии и инфильтрация гастродуоденальной артерии.
сосуды, в том числе из-за особенностей кровоснабжения железы и суперпозиции тени многочисленных сосудов. Поэтому выявление и оценка распространенности рака поджелудочной железы базируются прежде всего на симптомах инфильтрации и стеноза (вплоть до ампутации) артерий панкреатодуоденальной зоны. Опухоли малой величины приводят к инфильтрации собственных артерий железы (рис. 15), реже — артерий двенадцатиперстной кишки и гастродуоденальной артерии. При распространенных опухолях инфильтрация захватывает селезеночную артерию (опухоль тела и хвоста железы), общую и собственную печеночные артерии (рис. 16), чревный ствол.
Изменения вен при опухолях поджелудочной железы возникают, по-видимому, раньше, чем артерий. Описан богатый набор флебографических признаков рака, выявляемых при чреспеченочной портографии и суперселективной флебографии. В зависимости от размеров и локализации опухоли поражение крупных вен варьирует от асимметричного давления до инфильтрации стенки и даже полной непроходимости сосуда. При раке хвоста и тела железы, как правило, отмечается инфильтрация селезеночной вены — просвет ее становится неравномерным, контуры неровными. Системное портальное давление не меняется, но проксимальнее сужения возникает «регионарная» портальная гипертензия с давлением 220—350 мм вод. ст.
иболее. Измерение давления по сторонам суженного участка указывает на большой градиент. Полная окклюзия вены может сопровождаться «опухолевым тромбозом». На компьютерных томограммах
ипри флебографии отмечается увеличение селезенки и удается выявить шунтирование по венам свода желудка.
53

Рис. 16. Целиакограмма. Большая опухоль поджелудочной железы. Инфильтрация начального отрезка общей печеночной артерии, узурация гастродуоденальной, правой и собственной печеночных артерий, пузырной артерии и артерий V—VI сегментов печени.
Вены тела и хвоста зондируются с большим трудом. На флебограммах они резко извиты, имеют зигзагообразный ход, неравномерный просвет. Выявляются аномальные вено-венозные анастомозы, ампутации отдельных вен. Поперечная вена железы может быть прервана, ампутированный ее конец имеет вид мениска или конуса.
Рак головки железы отображается на портограммах типичным циркулярным сужением начального отрезка ствола воротной вены и прилежащей терминальной части верхней брыжеечной вены <Срлг. YV>. YoewsypA С}~я.ш%ъ -аероьн^ь, ха* Ьп ътта^тые ъ просвет сосуда. Градиент давления даже при относительной широкой вене в области стеноза достигает 100 мм вод. ст. и более. Развивается система компенсаторного оттока крови путем расширения вен, дренирующих головку поджелудочной железы, и вен печеночно-две-
54

Рис. 17. Чрескожная чреспеченочная портография. Рак поджелудочной железы.
Протяженное сужение ствола воротной вены. Вены головки поджелудочной железы расширены и извилисты.
надцатиперстной связки с изменением направления тока крови в них. В поздних фазах флебографии могут визуализироваться vasa vasorum воротной вены в виде небольших метелок в проекции стенки постстенотического отдела. При суперселективной флебографии выявляются неравномерность калибра, извитость и ампутации панкреатодуоденальных вен. Эти же признаки позволяют обнаружить прорастание опухоли в стенку двенадцатиперстной кишки.
Показатели диагностической точности и неудач при раке поджелудочной железы, поданным зарубежных авторов, составляют для УЗИ 86 и 10%, КТ — 80 и 8%, цитологического исследования панкреатического сока — 86 и 16%, ЭРПХГ — 89 и 15%, ангиографии — 70—90 и 0%. Но естественно, что эти цифры колеблются в зависимости от уровня используемой техники и опыта исследователя. Кроме того, они варьируют в связи со стадией развития опухоли. Так, при раке поджелудочной железы, осложненном холестазом, чувствительность КТ достигает 90%, а специфичность — 78% [Тодуа Ф. И. и др., 1988 ].
3.3.7.Доброкачественные и гормонально-активные опухоли поджелудочной железы
Возможность выявления опухолей поджелудочной железы зависит от их объема и гормональной активности. Большинство гор- м о н а л ь н о - н е а к т и в н ы х ' о п у х о л е й составляют цистаденомы. На обзорных рентгенограммах они не дают отображения, равно
55

Рис. 18. Целиакограмма. Зона гиперваскуляризации в области инсуломы поджелудочной железы.
как фибромы, миксомы и другие доброкачественные опухоли. Но примерно в '/з микрокистозных и '/5 слизистых опухолей могут быть видимые на снимке отложения извести. Крупные цистаденомы иногда удается заподозрить при рентгенологическом исследовании желудочно-кишечного тракта, если они вызывают смещение соседних структур, в частности двенадцатиперстной кишки. Ульразвуковое сканирование и КТ позволяют обнаружить объемный процесс в поджелудочной железе. После быстрого введения в вену «болюса» контрастного вещества границы опухолевого узла на томограммах выделяются более четко. Для цистаденомы типичны наличие перегородок и резкие волнистые края.
Ангиографическая картина доброкачественных опухолей неоднозначна. При гиперваскулярных опухолях артерии в зоне опухоли выражены отчетливо, имеют ровные очертания. Артериальный ри-
56

сунок в опухоли усилен (рис. 18). В частности, при цистаденоме очаг гиперваскуляризации состоит из новообразованных сосудов и многочисленных смещенных к периферии узла мелких веточек. Накопление препарата в опухоли в паренхиматозную фазу повышено, но тень неоднородна ввиду наличия кистозных полостей. Идентификация микрокистозных цистаденом затруднена лишь в случаях сопутствующего панкреатита. При локализации опухоли в хвосте железы ее приходится отличать от добавочной селезенки — иногда необходимо для этого выполнить сцинтиграфию селезенки. Доброкачественные опухоли поджелудочной железы с выраженным фиброзным компонентом, а также слизистые опухоли малососудисты; их выявление требует скрупулезного сопоставления данных КТ и артериографии.
Г о р м о н а л ь н о - а к т и в н ы е опухоли представлены преимущественно доброкачественными опухолями, относящимися морфологически к карциноидам, а по клеточной принадлежности — к APUD-системе. Трудности в диагностике апудом связаны с рядом факторов. Нередко опухоли имеют микроскопические размеры, характеризуются микроаденоматозом, гиперплазией клеток (инсулоцитов, А-клеток; гастриноцитов и др.) — последние удается распознать лишь с помощью иммуноморфологических исследований образцов ткани железы. Расположение апудом вариабельно; нередки эктопии с локализацией этих опухолей в других органах.
При выявлении какого-либо из многочисленных синдромов гиперпродукции гастроинтестинальных гормонов проводят радиоиммунный анализ периферической крови с определением уровня соответствующих гормонов. Но возможности данного исследования ограничены из-за сильного разведения гормона в периферической крови, фазового характера экскреции гормонов, зависимости их уровня от многих причин (состояние печени, поджелудочной железы, содержания аминокислот крови и др.). Поэтому применяют комплекс лучевых методов. На первом этапе целесообразны УЗИ и КТ, чтобы обнаружить опухоль в поджелудочной железе и уточнить ее топографию. Для этой же цели прибегают к целиакографии. Эти методы дают возможность выявить опухолевый узел размерами не менее 2—3 см. На ангиограммах для инсуломы типичен округлый ограниченный участок гиперваскуляризации в виде густой сети мелких извитых сосудов. В паренхиматозной фазе формируется интенсивная тень, которая прослеживается на ангиограммах в течение 10—12 с после окончания инъекции. Кроме того, целиакография дает важные сведения о положении воротной вены. В случае синдрома Золлин- гера—Эллисона дополнительные данные доставляет рентгенологическое исследование пищеварительного тракта. Отмечаются ускоренное опорожнение желудка, утолщение складок слизистой оболочки в нем, гипертрофия дуоденальных (бруннеровых) желез в луковице (зернистость ее рельефа), изъязвления в желудке и двенадцатиперстной кишке. Особенно показательны атипично расположенные изъязвления — в дистальных частях двенадцатиперстной кишки.
57

На следующем этапе осуществляют чрескожную чреспеченочную катетеризацию воротной вены и вен поджелудочной железы для обнаружения очага гиперпродукции гормона в железе или окружающих структурах. Производят заборы крови из воротной вены и ее крупных притоков. Затем последовательно зондируют вены хвоста, тела и головки железы, проводят контрольную флебографию и новые заборы крови. При этом используют провоцирующие тесты, стимулирующие выброс гормона. При инсуломах с целью стимуляции вводят инсулин внутривенно или раствор глюкозы в чревный ствол. При гастриномах выброс гастрина вызывают введением растворов солей кальция в чревный ствол, при глюкагономе — гидролизатов белков. Выброс тахикининов при карциноиде провоцируют приемом внутрь алкоголя. Критериями апудомы являются гиперпродукция гормона, т. е. повышение содержания его в той или иной вене поджелудочной железы в 2—15 раз и более, а также выраженная реакция на тест стимуляции. Радиоиммунный анализ полученных порций крови позволяет констатировать наличие апудомы даже микроскопических размеров, что оправдывает хирургическое вмешательство даже при отсутствии видимой опухоли на компьютерных томограммах и при артериографии. При подозрении на метастазы гормонально-активной опухоли в печень заборы крови производят из печеночных вен.
3.4. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
С УЗИ целесообразно начинать инструментальное обследование больного при подозрении на патологию поджелудочной железы. Данный метод используют также для уточнения характера изменений в поджелудочной железе при безуспешности или невозможности применить другие инструментальные методы, а также при необходимости многократных повторных исследований при динамическом наблюдении за больным.
УЗИ поджелудочной железы, которая расположена в забрюшинном пространстве, является частью исследования этой области и брюшной полости. На первом этапе проводят общий осмотр брюшной полости и забрюшинного пространства, исключают наличие свободной жидкости в брюшной и плевральной полостях. На втором этапе изучают отдельные органы и в том числе поджелудочную железу. На третьем этапе осуществляют прицельный осмотр зон, подозрительных на наличие патологического процесса.
В неясных случаях прибегают к проведению тонкоигольной биопсии под ультразвуковым контролем с целью извлечения материала для морфологического исследования; введения контрастных веществ для последующего рентгенологического исследования; в лечебных целях — для промывания и дренирования гнойных и других полостей; введения лекарственных препаратов (антибиотики, склерозирующие растворы, химиотерапевтические средства и др.). Проведение данных процедур прицельно, уменьшает риск осложнений, уве-
58

личивает точность диагностики и расширяет возможности лечебных воздействий.
Ультразвуковая томография поджелудочной железы позволяет охарактеризовать ее макроструктуру, положение относительно со- судов-ориентров и позвоночного столба; форму, контуры, величину; состояние панкреатического протока, а также взаимоотношения поджелудочной железы с другими органами и тканями.
Исследование проводят утром, натощак, без какой-либо предварительной подготовки. При выраженном метеоризме за 3 дня до исследования исключают продукты, способствующие газообразованию в кишечнике (цельное молоко, горох, капуста, черный хлеб, виноград и др.) и назначают активированный уголь по 1—2 таблетки 6 раз в день; ферментные препараты по 2 капсулы или по 2 таблетки 4 раза в день за 2 сут до исследования.
Методике выявления поджелудочной железы уделяют особое внимание. Наиболее удобным доступом является эпигастральная область, где осуществляют множественные поперечные, косые и продольные (относительно оси тела) сечения — томограммы в различных положениях обследуемого: лежа на спине, с поворотами, на правом и левом боку, сидя или стоя; в разные фазы дыхания, с обязательным осмотром во время глубокого вдоха. Хвост поджелудочной железы можно исследовать также со стороны спины через левую поясничную область.
Форма поджелудочной железы в переднезаднем направлении уплощенная, трапециевидная в области тела, лентовидная по длине. Ход ее вариабелен, извилист: головка справа от позвоночника, тело кпереди, хвост влево от позвоночника идет вверх к воротам селезенки. Получить одновременно изображение всех отделов бывает затруднительно. Для детального осмотра головки и хвоста прибегают к дополнительным приемам, сдвигая эхозонд правее средней линии или в левое подреберье для изучения соответственно головки и хвоста.
В ряде случаев для обнаружения поджелудочной железы необходимо прибегать к заполнению желудка жидкостью (теплая кипяченая вода, молоко, фруктовый сок, кисель и др.), которые иссле-
пуемый пьет небольшими глотками не прерываясь или через соломинку При этом выявляется полость желудка и видно вихревое
- Л
анэхогенная полость желудка, а за ним — поджелудочная железа. Структура железы в этих случаях кажется более эхогенной, что необходимо учитывать при трактовке полученной картины.
Осмотру поджелудочной железы предшествует выявление сосудов, являющихся ориентирами для ее нахождения: аорты, нижней полой и селезеночной вен, а также верхней брыжеечной артерии и чревного ствола. Характеризуют их положение, диаметр, наружный и внутренний контуры, пульсации, наличие внутрипросветных образований. По правому наружному контуру головку огибает двенадцатиперстная кишка, сзади головка «упирается» в нижнюю полую вену (рис. 19, 20).
59

Рис. 19. Эхограмма. Ультразвуковая топография поджелудочной железы.
1 — кожа, подкожная жировая клетчатка; 2 — печень; 3 — нижняя полая вена; 4 —
аорта; 5 — селезеночная вена; 6— верхняя брыжеечная артерия; 7 — верхний отдел желудка; 8 — двенадцатиперстная кишка; 9 — поджелудочная железа (переднебоковые контуры указаны стрелками).
Рис. 20. Эхограмма. На фоне заполненного жидкостью желудка (1) определяется поджелудочная железа (2). Отчетливо видны макроструктура и главный панкреатический проток в виде фрагментов трубчатых структур в теле и головке поджелудочной железы.
60

Рис. 21. Наиболее типичные варианты формы поджелудочной железы.
Варианты формы поджелудочной железы представлены на рис. 21. Контуры поджелудочной железы у здоровых людей достаточно четкие, они плавно переходят от одной части железы к другой. В месте перехода головки в тело, тела в хвост и в области поворота хвоста к селезенке заметны выбухания, обусловленные естественным изгибом железы. Любая неровность контуров, прерывистость, нечеткость, а также выбухания в нетипичном месте должны прицельно изучаться для исключения патологических изменений структуры.
Структура поджелудочной железы в норме достаточно однородна, эхогенность ее (степень отражений) средней интенсивности, равна или несколько превосходит эхогенность печени. Ультразвуковой узор мелкосетчатый, имеет вид булыжной мостовой или пчелиных сот. При увеличении или уменьшении эхогенности тканей, а также при нарушении равномерности проводят прицельный осмотр подозрительных зон, меняя режим работы прибора.
Главный панкреатический проток виден в 60% случаев. Он просматривается в толще железы, идет параллельно селезеночной вене в виде трубчатой, тонкой структуры до 2 мм в диаметре. Иногда можно наблюдать множественные ответвления, идущие в глубь железы, подобно корню растения.
Имеется несколько способов измерения поджелудочной железы. В практических целях наиболее просто пользоваться способом, указанным на рис. 22, где представлены средние значения размеров
61
