
Хирургия аорты и магистральных артерий. Шалимов А.А
..pdf209
клапанов вены специальных зондов-клапаноразрушителей разработанных нами конструкций (см. рис. 118, 119). При шунтировании методом in situ отпадает необходимость в пол-
ном выделении вены, боковые ветви ее обычно перевязывают без пересечения. Это позволяет сократить продолжительность операции. Шунтирование методом in situ имеет также ряд других преимуществ по сравнению с реверсионным способом.
Нескольким больным с высоким риском операции мы произвели протезирование аортоподвздошного сегмента в сочетании с бедренно-под-коленным шунтированием гомовеной. У больных с сочетанными окклю-зиями и стенотическим поражением глубокой бедренной
артерии одновременно с реконструкцией аорто-подвздошного сегмента мы обычно применяем эндартериэктомию из устья и начальной части глубокой артерии бедра, а у некоторых больных также расширяющую пластику устья этой артерии. Это позволяет улучшить функциональные результаты лечения и предупреждает тромбоз протеза вследствие малой скорости кровотока. При малом диаметре глубокой артерии бедра (меньше 3—4 мм) и недостаточном развитии ее коллатеральной системы аллопротезиро-вание аорто-подвздошного сегмента, как показывает клинический опыт, нередко приводит к неудачам. Вследствие значительного несоответствия (в 2—3 раза) диаметров протеза и глубокой артерии бедра наблюдаются турбулентный кровоток в области анастомоза и малая скорость кровотока в протезе, в результате чего нередко развивается ранний тромбоз шунта.
Нами предложено (Н. Ф. Дрюк с соавт., 1977) в указанных выше случаях, если нельзя выполнить двойную реконструкцию, вместо протеза использовать для аортоили подвз-дошно-бедренного шунтирования большую подкожную вену бедра методом реверсии. Это обеспечивает: 1) соответствие диаметров
анастомози-руемых сосудов; 2) возможность шунтирования непосредственно к проксимальной и даже средней частям глубокой артерии бедра; 3) возможность расширения устья глубокой артерии
Рис. 102. |
Схемы методов двойной |
реконструкции сосудов |
при сочетанных окклюзиях аорто-подвздошного |
и бедренно-подколенного сегментов (объяснение в тексте): |
|
||
а — ^хема |
поражения сосудов и разрезов; |
б — шунтирование двух |
сегментов; в — сочетание энд-артериэктомии и |
шунтирования; г, о — эндартериэктомия из двух сегментов с помощью интимотромбэкстрактора нашей конструкции (г)
бедра с помощью заплаты при наложении анастомоза с бедренной артерией. Дистальный анастомоз выполняют по типу конец вены в бок артерии или по типу скошенного анастомоза конец в конец, а проксимальный анастомоз — конец в бок аорты или подвздошной артерии.
Этот способ реконструкции применен при реваскуляризации у 12 больных. После операции у всех больных исчезли симптомы тяжелой ишемии и удалось избежать ампутации конечности. Отдаленные результаты до 2 лет удовлетворительные: развился тромбоз двух шунтов через 4 и 6 мес, обусловленный сужением проксимальных анастомозов с аортой. После тромбэктомии и бужирования анастомоза восстановлен кровоток.
Техника операций двойной реконструкции. Идеальный способ реваскуляризации конечности при сочетанных «многоэтажных» окклюзиях предполагает восстановление нормального кровотока в общей, глубокой бедренных, в подколенной и берцовых артериях методом шунтирования от аорты или подвздошной артерии до общей бедренной и подколенной артерий (De Bakey с соавт.,
1960; Morris с соавт., 1961; Э. О. Тюн-, дер с соавт., 1974, и др.). Сосудистые протезы для шунтирования обоих сегментов в настоящее время применяют очень редко, поскольку отдаленные результаты аллопротезирования в бедренно-подколенной области оказались неблагоприятными. Рекомендуется использовать протезы для аортобедренного шунтирования и аутовенозные трансплантаты — для бедренно- подколенно-берцового шунтирования (Э. О. Тюндер с соавт., 1974, и др.).
На рис. 102 представлены способы двойных реконструкций, примененных нами у 29 больных с сочетанными ркклюзиями аорто-подвздошного и бедренно-подколенного сегментов.
При ограниченной по протяженности окклюзии подвздошных артерий в сочетании с распространенным поражением бедренно-подколенного сегмента применяли эндартериэктомию из подвздошных артерий в сочетании с бедренно-подколенным шунтированием аутовеной, у отдельных больных — гомовеной или обходное шунтирование веной от подвздошной до подколенной артерии с промежуточным анастомозом шунта и общей
medwedi.ru
210
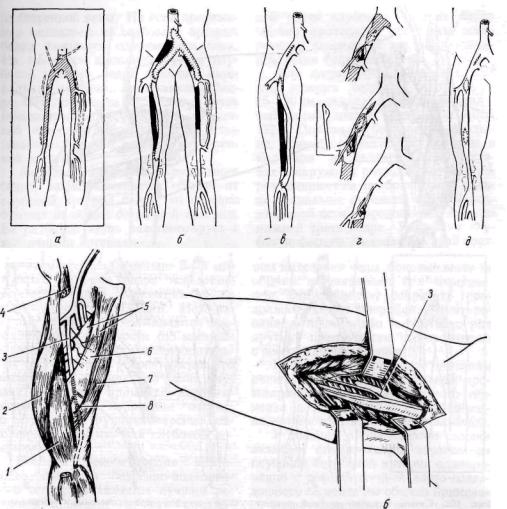
Рис. 103. Топографоанатомические отношения с окружающими анатомическими образованиями (а) и схема доступа (б) к глубокой бедренной артерии:
/ — vastus medialis; 2 — m. rectus femoris; 3 — a. femoris profunda; 4 — m. sartorius (пересечена); 5 — m. adductor brevis; 6 — m. adductor longus; 7 — m. adductor magnus; 8 — a. femoralis super-ficialis
бедренной артерии бок в бок (у 1 больного).
Эндартериэктомию из бедренных артерий применяли только при ограниченных по протяженности (до 10—15 см) окклюзиях.
При распространенных окклюзиях двух сегментов методом выбора считаем протезирование аорто-подвз-дошного сегмента в сочетании с бед-ренно-подколенным шунтированием аутовеной способом in situ.
Анастомозы с бедренными артериями выполняли по типу конец протеза в бок общей бедренной артерии и конец вены в конец или в бок проксимального участка поверхностной бедренной артерии.
Применение обходного шунтирования для реконструкции обоих сегментов, а также использование венозного шунтирования методом in situ позволяет сократить продолжительность операции.
В зависимости от состояния больного и факторов риска операции двойную реконструкцию кровотока выполняют одномоментно или в два этапа. Мы стремимся выполнять одномоментную двойную реконструкцию, и только у 4 больных
аорто-бедренное и бедренно-подколенное шунтирование выполнено в два этапа. Более чем у половины больных одновременно произведена поясничная левосторонняя симпатэктомия. Дополнительно у 17 больных выполнена эндартериэктомия из проксимальной части глубокой бедренной артерии.
Реконструкция глубокой бедренной артерии (профундопластика). Глубокая артерия бедра (диаметром 5— 7 мм) отходит обычно от задне-наружной полуокружности общей бедренной артерии, реже — от задней и задне-внутренней ее поверхности. Она располагается вначале в промежутке между m. vastus medialis и т. adductor brevis. Конечный отдел ее проходит между сухожилиями m. adductor longus и га. adductor magnus (рис. 103, а).
211
В типичных случаях глубокая артерия бедра идет вначале вдоль задней стенки поверхностной бедренной артерии, располагаясь кнаружи от бедренной вены. На всем протяжении медиально от глубокой артерии бедра находится одноименная вена. На 1,5—2 см дистальнее устья глубокой артерии бедра отходит латеральная артерия, окружающая бедро. Она делится на восходящую ветвь (анастомозирует с верхней ягодичной артерией) и нисходящую ветвь (анастомозирует с ветвями подколенной артерии).
Медиальная артерия, окружающая бедро, также начинается обычно от глубокой артерии бедра, но нередко отходит от общей бедренной артерии. Ее глубокая ветвь анастомозирует с ягодичными артериями.
Прободающие артерии (обычно их 6) отходят от глубокой артерии бедра , проникают через отверстия в сухожилиях приводящих мышц на заднюю поверхность бедра. В дистальном отделе они анастомозируют с ветвями подколенной артерии. Прободающие артерии анастомозируют между собой, а также с ветвями ягодичной, запира-тельной артерий и глубокой ветвью медиальной артерии, окружающей бедро. Такое анатомическое строение глубокой артерии бедра, анастомози-рование ее ветвей между собой, а также с ветвями внутренней подвздошной и подколенной артерий обусловливает исключительно важное ее значение как системы коллатерального кровотока («естественный бед-ренно-подколенный шунт», Dunlop, 1970).
Обнажение общей и начального отдела глубокой и поверхностной бедренных артерий осуществляют через длинный вертикальный латеральный доступ в бедренном треугольнике (рис. 103, б).
При необходимости расширенной реконструкции глубокую артерию бедра можно обнажить на значительном протяжении (до 10—12 см) через вертикальный разрез в бедренном треугольнике, продленный в дистальном направлении по линии приводящего канала до 15 см от паховой складки. При выделении проксимальной части глубокой артерии бедра обычно приходится пересекать поперечно и кпереди от нее расположенные ветви бедренной вены.
Для широкого обнажения глубокой артерии бедра на протяжении 15—20 см предложен переднемедиальный косой доступ (Hershey и Auer, 1974). Положение больного — на спине, конечности несколько согнуты в коленном и тазобедренном суставах с наружной ротацией бедра. Разрез начинают на два поперечных пальца медиальнее передней верхней подвздошной ости и продолжают вниз до нижней трети бедра. Рассекают глубокую фасцию. Медиальный край портняжной и прямой мышц бедра и их двигательные нервы мобилизуют и смещают латерально. Вначале находят и обходят поверхностные бедренные артерию и вену. Глубже и лате-ральнее их на 1—2 см находят и выделяют глубокую артерию бедра. Рядом расположена одноименная вена. Мышечные ветви одноименной вены пересекают, чтобы обеспечить хороший доступ к артерии. На расстоянии 12—15 см от начала глубокая артерия бедра проходит позади длинной приводящей мышцы бедра. При необходимости пересекают волокна этой мышцы.
Техника операций на глубокой артерии бедра. Чаще всего мы применяем эндартериэктомию и расширяющую боковую пластику глубокой артерии бедра венозной или артериальной заплатой. Протяженность поражения стенки глубокой артерии бедра определяется пальпаторно и по внешнему виду сосуда. Глубокую артерию бедра обнажают на всем участке до дисталь-ной границы поражения. Внутривенно вводят гепарин, после чего пережимают общую, поверхностную и глубокую бедренные артерии. Производят продольную артериотомию общей бедренной артерии напротив устья глубокой артерии бедра. Атерому по задней стенке общей
medwedi.ru

212
бедренной артерии вместе с тромбом отслаи-
ваютс помощью сосудистого шпателя •затем пересекают атерому поперечно и отслаивают ее в проксимальном и дистальном направлениях Наиболее часто стеноз или окклюзия наблюдается в устье или в начальном
Рис. 104. Различные типы поражения глч бокои бедренной артерии
ко7НоСгТГС0тЭвоУлСаТ^-е^7иДИе**1т38Н°йе. ."""Г"" ?
участке глубокой артерии бедра относительно редко (у больных с выраженным кальцинозом,
сахарным диа-оетом) отмечаются стенотические поражения основного ствола глубокой артерии
бедра на участке до уровня от-хождения 1, 2-й и даже 3-й перфорант-ных |
ветвей (рис. 104). |
||
Эндартери-эктомия необходима, |
чтобы расширить ее устье. Обычно атерома отделяется |
||
легко и ее удаляют слепо (полузакрытая |
эндартериэктомия) Постепенное истончение |
||
дистального конца удаленной атеромы свидетельствует о радикальности |
ее удаления. В |
||
таком случае нет необходимости |
выделять |
глубокую артерию оедра на большом протяжении. |
|
Проходимость артерии проверяют с помощью сосудистого зонда или катетера с последующим введением раствора гепарина.
213
При распространенности атеромы на протяжении 2—5 см от начального отдела глубокой бедренной артерии
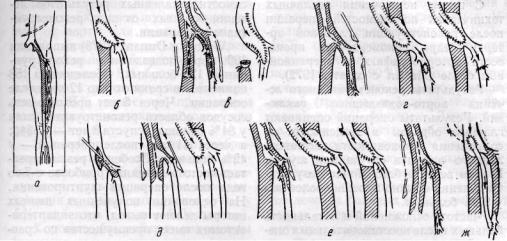
Рис. 105. Схемы различных методов реваскуляризации глубокой бедренной артерии при окклюзии аорто-подвздошно-бедренного сегмента:
а — схема патологии и разрезов; 6 — боковая аутовенопластяка общей и глубокой бедренных артерий; в — пластика с использованием заплаты из поверхностной бедренной артерии; г — полуоткрытая эндартериэктомия; д — тромбэндартериэктомия интимотромбэкстрактором нашей конструкции и обходное шунтирование подвздошного сегмента протезом; е — эндартериэктомия и расширение ее устья протезом или веной в сочетании с обходным шунтированием подвздошного сегмента протезом или веной; ж — обходное шунтирование веной к средней или дистальной части глубокой артерии бедра
пораженный ее участок обнажают и производят открытую или полуоткрытую эндартериэктомию.
Впервом случае стенку артерии рассекают продольно на всем протяжении участка поражения, удаляют измененную интиму и выполняют боковую ангиопластику венозной заплатой (Martin с соавт., 1972, и др.) или заплатой на ножке, используя проксимальную часть окклюзирован-ной (предварительно рассекают вдоль и удаляют атерому) поверхностной бедренной артерии (Dunlop, 1970, и др.; рис. 105, а, б, в).
При эндартериэктомии полуоткрытым способом в месте дистального края определяемой пальпаторно атеромы производят продольную арте-риотомию глубокой артерии бедра. Отслаивают и удаляют атерому через разрез в общей и глубокой бедренных артериях с помощью сосудистого шпателя и других интимотромбэкст-ракторов. Артериотомии ушиваем атравматической иглой, нитью 5—0 или 6—0 с пластикой аутовенозной заплатой. Cohn с соавторами (1971),
Kiely с соавторами (1973) выполняют полуоткрытую эндартериэктомию через поперечное сечение глубокой артерии бедра с последующим анастомозом конец в конец (рис. 105, г).
Вустье глубокой артерии бедра может быть вшит обходной шунт-протез или аутовена от аорты, подвздошной или бедренной артерии другой конечности (рис. 105, д, е). При этом достигается расширение устья.
При большой протяженности поражения глубокой артерии бедра, а также если невозможно выполнить эндартериэктомию, в случае повреждения артерии можно применить обходное шунтирование веной от общей бедренной, подвздошных артерий или от аорты непосредственно к глубокой бедренной артерии дистальнее участка ее поражения (рис. 105, ж).
Kiely с соавторами (1973) применяет расширенную полуоткрытую ин-тимотромбэктомию при распространенном поражении глубокой артерии бедра на протяжении до 13 см, то есть до 2-й или 3-й прободающей ветви.
С целью исключения различных технических погрешностей операции после реконструкции глубокой артерии бедра рекомендуется произвести артериографию на операционном столе (Martin с соавт., 1972).
Результаты реконструктивного лечения аорто-подвздошных окклюзии. Результаты операций оценивают главным образом в зависимости от сохранения проходимости восстановленного сегмента сосуда или шунта. В этом аспекте ближайшие результаты лечения обычно хорошие более чем у 90% больных.
Частота осложнений и летальность больных после восстановительных операций при аортоподвздошной окклюзии остаются довольно высокими. Однако с накоплением опыта число их уменьшается. К настоящему времени в клиниках, располагающих большим опытом лечения этой патологии, летальность уменьшилась до 5—7%, оставаясь все же довольно высокой.
medwedi.ru
214
Представляет интерес анализ отдаленных результатов лечения больных по материалам анализа большого числа наблюдений.
Так, М. Д. Князев с соавторами (1974, 1975) анализирует результаты реконструктивных операций у 356 больных. Авторы применяли обходное шунтирование и резекцию бифуркации аорты, а также эндартериэк-томию, в том числе эверсионную. Отдаленные результаты прослежены у 153 больных. Проходимость оперированных сосудов установлена у 68,6% больных. Лучшие результаты получены при обходном шунтировании и резекции с протезированием: проходимость протеза имела место соответственно у 78,5% и 78,1% больных.
Э. О. Тюндер с соавторами (1975) анализирует результаты реконструктивных операций у 365 больных. У 185 больных выполнено обходное шунтирование, у 180 — эндартериэкто-мия различными способами. Стойкие положительные отдаленные результаты (более 10 лет) наблюдали у 80% больных. Авторы не отметили зависимости отдаленных результатов лечения больных от вида реконструктивной операции.
Waiber и Dunant (1973) выполнили 182 аорто-подвздошные реконструкции у 177 больных. Обследовано 158 пациентов в сроки от 5 до 12 лет после операции. Через 5 лет проходимость сосудов области реконструкции была у 84 % больных, спустя 8 лет — у 53 %; а через 11 лет после операции — у 42% больных. Особенно резко нарастает частота поздних тромбозов с 7-го года после операции шунтирования. На основании полученных данных авторы делают вывод, что эндартери-эктомия имеет преимущества по сравнению с шунтированием при аорто-подвздошной окклюзии, но основным фактором является не метод реконструктивной операции, а прогрессирование атеросклеротического процесса.
С 1971 по 1977 г. мы прооперировали более 260 больных по поводу хронических окклюзии аортоподвздошной области. Высокая окклюзия брюшной аорты была у 11,8% больных, окклюзия терминального отдела и бифуркации брюшной аорты —у 43,4%, одностороннее поражение подвздошных артерий — у 44,8%. Со-четанные окклюзии аортоподвздош-ного и бедренноподколенного сегментов были у 76% больных. Тяжелая степень ишемии конечности имела место более чем у половины больных. Из сопутствующих заболеваний наиболее часто отмечались ишемическая болезнь сердца (более чем v 60% больных) и дыхательная недостаточность (более чем у 38%).
У 7,49% больных выполнена первичная ампутация конечности на уровне нижней трети бедра в связи с необратимыми изменениями тканей и общими и местными противопоказаниями к восстановительной операции. Основными методами реконструкции были обходное шунтирование и резекция бифуркации аорты с протезированием аорто-подвздошного сегмента (более чем у 70% больных); эндартериэктомия выполнена у 20% больных. Обходное шунтирование веной от аорты или подвздошных артерий, контралатеральной бедренной и подмышечной артерий выполнено более чем у 9% больных. Дополнительно к реконструктивной операции у 27% пациентов произведена поясничная симпатэктомия (одноили двусторонняя).
Применяли, как правило, забрю-шинный доступ, к лапаротомии прибегли лишь у 5% больных. Экзарти-куляции пальцев и экономные ампутации на стопе выполнены почти у 5% пациентов (с ишемией IV степени).
Хорошие ближайшие результаты (восстановление пульсации периферических артерий и полное устранение симптомов ишемии) и удовлетворительные (устранение симптомов тяжелой ишемии, заживление язв и некрозов, уменьшение степени преходящей ишемии) отмечены у 89% больных. Ампутации конечности в послеоперационный период (до 30 дней после операции) выполнены у 8% больных; послеоперационная летальность составила 5%. Зависимости ближайших результатов лечения от метода реконструктивной операции не отмечено, однако частота послеоперационных осложнений и ампутаций конечности была несколько выше в группе больных, которым произведена эндартериэктомия. Следует, однако, отметить, что этот метод реконструкции применяли главным образом в 1971—1974 гг., когда клиника не располагала большим опытом лечения этих больных и процент осложнений в целом был выше. Следует отметить высокую эффективность операций шунтирования веной от аорты, подвздошных, контралатеральной бедренной и подмышечной артерий, особенно учитывая тяжесть поражения сосудов (у всех больных были сочетанные «многоэтажные» окклюзии с малым диаметром или облитерирую-щим поражением глубокой бедренной артерии) и высокий риск операции у большинства больных.
Отдаленные результаты лечения в сроки до 5,5 лет прослежены у 104 больных, оперированных в 1971— 1976 гг. Хорошие и удовлетворительные результаты лечения отмечены более чем у 90% больных, ампутирована конечность вследствие осложнений (тромбоз, инфицирование протезов) у
215
5,7% больных. Лучшие отдаленные результаты наблюдались у больных облитерирующим атеросклерозом.по сравнению с больными артериитом и эндартериитом. Существенных различий отдаленных результатов лечения больных в зависимости от метода операции не было отмечено в эти сроки наблюдения, однако в группе больных, которым произведена эндартериэктомия, процент повторных тромбозов был выше.
Изучение ближайших и отдаленных результатов лечения больных с окклюзионными поражениями аорто-подвздошного сегмента подтверждает относительно высокую эффективность реконструктивных операций. Оптимальной является тактика дифференцированного выбора метода реконструктивной операции в зависимости от протяженности, локализации окклюзии, степени поражения сосудов оттока (поверхностной и глубокой артерий бедра), факторов риска операции. Применение забрюшинного доступа к аорте и подвздошным сосудам позволяет снизить послеоперационную летальность больных. Использование венозных трансплантатов для шунтирования и профундо-пластики позволяет улучшить результаты лечения больных с «многоэтажными» окклюзиями и поражением глубокой артерии бедра, а также с высоким риском операции.
БЕДРЕННО-ПОДКОЛЕННЫЕ ОККЛЮЗИИ
Более чем у половины больных облитерирующими заболеваниями сосудов нижних конечностей обнаруживается окклюзия артерий бедренно-подколенной области, _ в том числе в сочетании с поражениями другой локализации. Реконструктивные операции на бедренно-подколенных сосудах составляют 60—70% всех видов операций на периферических артериях (Nielubowicz, 1974). Впервые восстановление бедренной артерии при ее окклюзии выполнено методом эндартериэктомии испанским хирургом Dos Santos (1947), а в нашей стране — А. Н. Филатовым в 1957 г. В 1949 г. Kunlin впервые использовал большую подкожную вену бедра методом реверсии для замещения и обходного шунтирования бедренной артерии. Однако в 50-е годы, после внедрения в практику ангиохирургии синтетических сосудистых протезов, применяли почти исключительно метод аллопластики бедренных артерий. В связи с неудовлетворительными отдаленными результатами аллопластики бедренных артерий в 60-е годы были пересмотрены вопросы хирургической тактики. Доминирующими методами реконструкции при окклюзии бедренных артерий стали тромбэндартери-эктомия и обходное шунтирование веной, которые широко применяют и в настоящее время.
Метод тромбэндартериэктомии получил дальнейшее развитие после разработки техники полузакрытой эндартериэктомии с помощью специальных кольцевых дезоблитераторов различной конструкции (Н. И. Краковский и В. Я. Золоторевский, 1972; Cannon и Barker, 1955; Vollmar, 1966; Lee Veen, 1965), открытой широкой эндартериэктомии с боковой венозной заплатой (Edwards, 1960, 1962), техники газовой карбодис-секции (А. А. Шалимов с соавт., 1973; Ю.'Э. Полищук, Н. Ф. Дрюк, 1973; Kaplit с соавт., 1967; Brunner, 1970,и др.).
ЭТИОЛОГИЯ
Наиболее частой причиной бедренно-подколенных окклюзии является облитерирующий атеросклероз — у 75—80% больных. Облитерация вследствие эндартериита наблюдается почти у 20% больных. В
основном отмечается поражение подколенной артерии в сочетании с облитерацией артерий голени и стопы. Посттравматические и посттромбоэмболические окклюзии наблюдаются редко. Ведренно-подколенные артериальные окклюзии встречаются преимущественно у мужчин. Возраст большинства больных (до 75%) составляет 50—69 лет.
Очень редкой причиной облитерации подколенной артерии является кистозная дегенерация адвентиции и врожденные аномалии расположения артерии с ущемлением ее икроножной мышцей.
Кистозная дегенерация адвентиции (Bliss с соавт., 1963, и др.) вызывает сужение просвета сосуда с последующим тромбозом. Болеют обычно мужчины молодого возраста. Типичная локализация поражения —• подколенная артерия.
Синдром ущемления подколенной артерии вследствие аномалии расположения подколенной артерии и икроножной мышцы, так называемый popliteal entrapment syndrome (В. Я. Киселев и Л. К. Евстифеев, 1976; Carter и Eban, 1964; Love и Whelan, 1965; Rich и Hughes, 1967, и др.) также наблюдается в основном у юношей и мужчин молодого возраста. Клинически синдром
medwedi.ru
216
проявляется перемежающейся хромотой. Сущность аномалии заключается в том, что сухожильная часть медиальной головки икроножной мышцы проходит ла-теральнее подколенной артерии, смещает (деформирует) ее медиально и вызывает компрессию артерии между мышцей и медиальным мыщелком бедра, особенно при разгибании или гиперэкстензии коленного сустава. Заболевание может быть двусторонним (В. Я. Киселев, Я. К. Евстифеев, 1976). Нередко оно начинается остро, во время занятия спортом с прогрес-сированием синдрома перемежающейся хромоты (Van Bockel, Biemans, 1976). В начальных стадиях пульс на
/ |
// |
/// |
IV |
V |
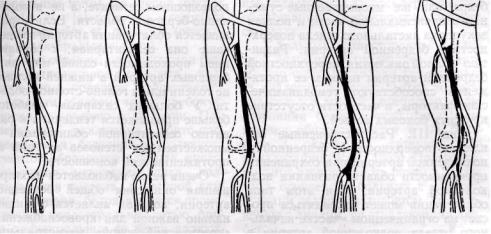
Рис. 106. |
Основные типы облитерации бедренно-подколенного сегмента (объяснение в тексте) |
|
||
периферических артериях может определяться. При пассивном тыльном разгибании стопы или при гиперэкстензии коленного сустава он ослаблен или отсутствует. При артерио-графии наблюдаются отклонение медиально подколенной артерии, стеноз, окклюзия, постстенотическая ди-латация, аневризма. Лечение синдрома ущемления подколенной артерии заключается в устранении причины компрессии миотомией медиальной головки икроножной мышцы и относительно редко применяют восстановительные операции — тромбэкто-мию и венозную пластику (Biemans, Van Bockel, 1977, и др.).
АНАТОМО-ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ И ДИАГНОСТИКА
Различная роль проксимального участка (от пупартовой связки до уровня отхождения глубокой артерии бедра) и остального отдела бедренной артерии в кровоснабжении конечности, в патологии и хирургии сосудов привела к появлению уже общепризнанных в ангиологической литературе терминов «общая бедренная артерия» и «поверхностная бедренная артерия».
При атеросклеротическом поражении можно выделить несколько характерных типов окклюзии бедренно-подколенного сегмента в зависимости от локализации и
протяженности процесса (Vollmar, 1966; Nielubowicz, 1974, и др.). Эти типы облитерации в значительной мере отражают этапное прогресси-рование окклюзионного процесса (рис. 106). Тип I. Сегментарные, ограниченные по протяженности окклюзии, главным образом дистальной части поверхностной бедренной артерии в дистальной части гунтерового канала. У большей части больных (60—70%) конечной точкой окклюзии является участок артерии в месте нижнего отверстия гунтерового канала (Watt, 1965). В этом участке развитию окклюзионного процесса способствуют благоприятные гемодинамические факторы; гемодинамические изменения при движениях конечности в промежуточном участке фиксированной бедренной и мобильной подколенной артерий, отхождение крупных боковых ветвей, механическое воздействие на стенку артерии сухожилия m. adductor magnus (Watt, 1965, и др.).
Тип II. Поражение всей поверхностной бедренной артерии. Чаще наблюдается полная ее окклюзия от подколенной до глубокой артерии бедра или же множественные сужения в проксимальной части и полная закупорка дистального отдела поверхностной бедренной артерии. Развитию полной окклюзии поверхностной бедренной артерии на всем ее протяжении способствуют гемодинамиче-ские факторы, в частности отсутствие крупных боковых ветвей.
Тип III. Распространенные окклюзии поверхностной бедренной и подколенной артерий при сохранении проходимости области развилки подколенной артерии. При этом типе облитерации может сохраняться просвет на ограниченном участке начального отдела подколенной артерии в месте отхождения артерий коленного сустава, имеющих важное значение для окольного кровотока. Частичная проходимость подколенной артерии обычно наблюдается у больных даже при диффузном окклюзионном поражении с вовлечением в процесс артерий голени. В результате
217
прогрес-сирования атеросклероза возникает стеноз в области трифуркации подколенной артерии с сохранением проходимости хотя бы одной из артерий голени.
Мы выделяем также IV тип окклюзии бедренно-подколенного сегмента — окклюзии поверхностной бедренной и подколенной артерий с поражением трифуркации подколенной и сохранением проходимости берцовых артерий. Этот тип поражения возникает вследствие тромбоза подколенной артерии при атеросклероти-ческих изменениях ее внутренней оболочки. V тип — облитерации бедренно-подколенного сегмента в сочетании с окклюзионностенотическим поражением глубокой артерии бедра.
У30—40% больных (Alemany, 1973) с окклюзией бедренно-подколенного сегмента отмечается дополнительная облитерация артерий голени в области развилки подколенной артерии. Однако для «чистого» атеросклероза более характерно развитие новых «этажных» окклюзии в аортоподвздошном сегменте, а не в подко-ленно-берцовой области. Если и развивается облитерация артерий голени, чаще она сегментарная, с сохранением проходимости одной или двух берцовых артерий в нижней половине голени или в голено-стопной области. У больных сахарным диабетом больше проявляется тенденция к развитию сегментарной облитерации и множественных стенозов артерий на протяжении всей конечности.
Очень редко наблюдается изолированная окклюзия общей бедренной артерии, которая является функционально важной для кровоснабжения, «критической зоной» магистральных сосудов конечности. Тромбоз общей бедренной артерии обычно приводит к развитию тяжелой ишемии конечности.
Изолированная окклюзия подколенной артерии наблюдается редко, обычно вследствие тромбоза при кис-тозной дегенерации адвентиции, аномалии развития или аневризмы подколенной артерии. Для больных эндарте-риитом характерно сочетание окклюзии подколенной и берцовых артерий. При окклюзии поверхностной бедренной артерии коллатеральный кровоток развивается через: 1) ветви глубокой бедренной артерии, главным образом через a. circumflexa femoris lateralis и аа. perforantes с артериями сети коленного сустава (a. genus superior lateralis, a. genus superior medialis и др.); 2) сопутствующую артерию седалищного нерва (a. comitans n. ischiadici), 3) нижнюю ягодичную артерию, малые мышечные ветви поверхностной бедренной, подколенной и задней болынеберцовой артерий.
При непроходимости подколенной артерии коллатеральный кровоток развивается через отходящие выше окклюзии аа. genus superior medialis et lateralis или через ветви глубокой бедренной артерии (a. circumflexa femoris lateralis, aa. perforantes), соединяющиеся с артериями сети коленного сустава (приводящие коллатеральные пути), аа. genus inferior medialis et lateralis, aa. recurrens tibialis anterior et posterior (отводящие коллатеральные пути).
Таким образом, при окклюзии бед-ренно-подколенного сегмента коллатеральный кровоток осуществляется главным образом через глубокую бедренную артерию и ее ветви. При сочетанных окклюзиях аорто-под-вздошного и бедренно-подколенного сегментов образуется длинная многоступенчатая межсегментарная коллатеральная система, в которой глубокая артерия бедра является промежуточной коллатеральной сетью, причем проксимальные ее ветви являются сосудами притока, а дистальные — сосудами оттока.
Глубокая артерия бедра у большинства больных длительное время остается проходимой, поэтому при изолированной окклюзии только поверхностной бедренной артерии обычно наблюдается хорошая компенсация кровообращения и клинически отмечается только перемежающаяся хромота с большой дистанцией ходьбы (400— 500 м).
Если у больных с хронической окклюзией поверхностной бедренной артерии развиваются симптомы тяжелой ишемии, можно быть уверенным, что возникла дополнительная окклюзия (или стеноз) проксималь-нее глубокой бедренной артерии (или самой этой артерии) или подколенной и берцовых артерий.
О скорости прогрессирования ате-росклеротического процесса у больных с окклюзией бедренного сегмента могут дать определенное представление данные исследований Kuthan с соавторами (1971): дополнительная непроходимость или сужение артерий при наблюдении больных в среднем в течение 2,5 года развилась у 45% пациентов с первоначальной бедренной окклюзией. Длительное течение заболевания без выраженного прогрессирования, характерного для большинства больных с аорто-подвздош-ной окклюзией, относительно редко наблюдается при атеросклеротической облитерации бедренно-подколенного сегмента.
Убольных с односторонней окклюзией бедренно-подколенного сегмента обычно через несколько лет возникает аналогичное (зеркальное) поражение сосудов другой конечности. Двусторонняя
medwedi.ru
218
бедренно-подколенная окклюзия обнаруживается у 1/4 больных с окклюзией артерий этой локализации (Watt, 1965). Прогресси-рование атеросклероза почти в 2 раза чаще отмечено у больных с сопутствующим сахарным диабетом по сравнению с лицами, не страдающими диабетом.
Диагностика бедренно-подколенной артериальной окклюзии обычно не представляет трудностей и основана на клинических признаках: наличие симптомов ишемии, отсутствие пульсации на a. poplitea, a. dorsalis pedis, a. tibialis posterior. Перемежающаяся боль при окклюзии бед-ренно-подколенной области обычно локализуется в голени (круралгия) или стопе (боль, онеменение в голе-но-стопном суставе, пальцах стопы).
Для выбора метода реконструкции важно знать точное состояние сосудов притока (аортоподвздошного сегмента) и оттока (подколенно-берцово-го сегмента). Поэтому у больных, особенно с признаками тяжелой ишемии, необходимо рентгеноконтраст-ное исследование всего сосудистого русла конечности от аорты до дис-тальных отделов голени. О состоянии сосудов притока можно судить в определенной мере по клиническим данным: хорошо выраженная пульсация и отсутствие шума при аускультации бедренной артерии, хорошо выраженный коллатеральный кровоток по данным осциллографии, реовазографии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Показания к операции. При определении показаний к хирургическому лечению учитывают различные факторы, основными из которых являются прогноз в отношении конечности при условии терапевтического лечения, местные условия операбельности, степень риска операции и прогноз в отношении жизни. Как и большинство авторов (Tingaund, Masson с соавт., 1970; Giessler, 1975, и др.), мы считаем, что восстановительная операция на сосудах принципиально показана всем больным с III и IV степенями ишемии, проявляющейся постоянной болью или язвенно-некротическими изменениями и ограниченной гангреной пальцев или стопы. Терапевтическое лечение таких больных малоэффективно, заболевание имеет тенденцию к прогрессированию, создавая угрозу ампутации конечности. Реконструктивные операции у больных с тяжелой ишемией конечности вполне обоснованно получили название «операций, спасающих конечность». В определенной степени их можно считать альтернативой угрожаемой высокой ампутации конечности.
Однако показания у этой группы больных не являются абсолютными, безусловными, поскольку высокий риск операции, отсутствие анатомических предпосылок могут оказаться решающими при их определении. Следует все же подчеркнуть, что при тяжелой ишемии конечности и прогрессирующем течении заболевания у многих больных обоснована операция при высоком операционном риске, неблагоприятных анатомических предпосылках и относительно короткой предполагаемой продолжительности функционирования восстановленных сосудов. Временного успеха иногда достаточно для развития механизмов компенсации и сохранения конечности, даже если возникает повторная окклюзия сосудов.
Если указанные тактические положения в отношении больных с тяжелой ишемией конечности в настоящее время не вызывают значительных разногласий, то по вопросу о показаниях к операции у больных с артериальной недостаточностью конечности в стадии перемежающейся хромоты существуют противоречивые мнения. Больные сами также часто не считают операцию необходимой, поскольку при ходьбе на большую дистанцию значительно не ограничена их профессиональная, а также привычная двигательная активность в быту.
Показания к реконструктивным операциям у больных с перемежающейся хромотой определяют индивидуально. При этом следует учитывать, кроме степени риска операции и местных условий операбельности, дистанцию ходьбы в соотношении со степенью ограничения привычной двигательной активности больного в быту, а также с профессиональными потребностями. Giessler (1975) и другие в зависимости от этого различают «терпимую» («выносимую») перемежающуюся хромоту, когда дистанция свободной ходьбы позволяет выполнять свою работу и привычную в быту, и «невыносимую», препятствующую выполнению профессиональных обязанностей, вызывающую обусловленную ею нетрудоспособность или резко ограничивающую активность. Мы склоняемся больше к активной тактике и считаем операцию показанной всем больным со II степенью хронической ишемии конечности, при отсутствии эффекта от терапевтического лечения, при условии невысокого риска операции и хороших анатомо-гемодинамических предпосылках для операции.
При бедренно-подколенной окклюзии наблюдается относительно более быстрое прогрессирование заболевания. Эти особенности также следует учитывать при определении показаний к операции у
