
Хирургия аорты и магистральных артерий. Шалимов А.А
..pdf309
Проведенные в нашей клинике исследования свертывающей и антисвер-тывающей систем крови у больных в ранний послеоперационный период показали значительную вариабельность показателей, что свидетельствует о неустойчивости коагуляционного потенциала и объясняет трудности профилактики тромбозов. Особенно значительные скачкообразные колебания показателей коагулограммы (фибриногена, толерантности плазмы к гепарину, протромбинового индекса, увеличение вязкости крови) отмечались в группе больных, которым назначали гепарин, в то время как у больных, получавших в комплексе лечения низкомолекулярные декстра-ны, отмечались более устойчивые показатели с тенденцией их к нормализации, снижению вязкости крови.
С целью улучшения регионарного кровообращения, снятия спазма сосудов применяем сосудорасширяющие средства, действующие преимущественно на гладкую мускулатуру сосудов: но-шпу, папаверин, компламин, никотиновую кислоту, галидор, АТФ.
Для поддержания и улучшения центральной гемодинамики больным с атеросклеротическими кардиопатия-ми, ишемической болезнью сердца назначаем сердечные гликозиды (1 мл 0,06% раствора коргликона или 0,3— 0,5 мл 0,05% раствора строфантина 2—3 раза в сутки), АТФ, кокарбокси-лазу, витамины Вь В6, С.
Систематическое введение обезболивающих средств (промедол, анальгин) и антигистаминных препаратов (димедрол, супрастин, пипольфен) оказывает положительное влияние на течение послеоперационного периода.
После реконструктивных операций на аорте, поясничной симпатэкто-мии наблюдается парез кишечника. Широкое применение в нашей клинике забрюшинного доступа к аорте позволило значительно уменьшить частоту и степень нарушения функции желудочно-кишечного тракта по сравнению с лапаротомией. Поэтому обычно достаточно проведения следующих профилактических мероприятий: парентеральное питание в течение 2— 3 дней, коррекция электролитного обмена, введение прозерина при показаниях.
Высоким остается еще процент нагноения операционных ран и инфицирования сосудистых трансплантатов. По данным литературы, частота инфицирования сосудистых протезов составляет
всреднем 1—3% (НеЬегег с соавт., 1971; Liekweg с соавт., 1977, и др.). Самая высокая частота (до 80%) инфицирования трансплантатов в паховой области.
Вследствие глубокого нагноения ран после операции развиваются тяжелые осложнения: несостоятельность анастомозов, аррозивные кровотечения, аневризмы области сосудистого шва, сепсис, тромбоз сосудов.
Следует отметить высокий процент ампутаций и летальности больных вследствие гнойных осложнений: при инфицировании протеза аорто-бедренной области летальность достигает 33— 37%, у 14—23% больных ампутируют конечность; после реконструкции бедренно-подколенного сегмента глубокие нагноения приводят к ампутации конечности у 35% больных при летальности 14% (НеЬегег с соавт., 1970).
Мнения авторов по вопросу о целесообразности профилактического назначения антибиотиков противоречивы. Мы вводим антибиотики широкого спектра действия соответственно антибиотикограмме выделенной из язвенно-некротических очагов микрофлоры у превалирующего большинства больных в течение 5—10 дней после операции. У больных с некрозами, язвами или ограниченной гангреной, а также после аллопластических реконструкций введение антибиотиков
впослеоперационный период считаем обязательным.
Важным фактором предупреждения инфицирования сосудистых протезов является применение специальных, разработанных нами совместно с Ю. А. Фурмановым, антимикробных протезных материалов (А. А. Шалимов с соавт., 1975).
Для профилактики вторичных ар-розивных кровотечений у больных с относительно высоким риском нагноения раны применяли клей МК-6 для укрепления сосудистого шва (А. А. Шалимов с соавт., 1975).
В нашей клинике принята тактика активного ведения больных после операции. Длительное обездвиживание больного приводит к выключению важных гемодинамических факторов, что может отрицательно сказаться на результатах операции. Со 2-х суток после операции проводят дыхательную гимнастику, показаны активные движения в суставах конечностей (ходьба в постели). В зависимости от характера вмешательства разрешаем начинать ходить с 3—5-го дня после операции. Однако в каждом конкретном случае требуется индивидуальный подход.
medwedi.ru
310
ЭКСТРЕННАЯ ХИРУРГИЯ АРТЕРИАЛЬНЫХ СОСУДОВ
Наибольшее практическое значение в экстренной хирургии сосудов имеют острые тромбозы и эмболии магистральных артерий и травматические повреждения магистральных сосудов. Указанным видам патологии посвящена эта глава. Некоторые вопросы экстренной хирургии сосудов, в частности острые тромбозы висцеральных артерий, разрывы аневризм, изложены в соответствующих разделах книги.
ЭМБОЛИИ И ТРОМБОЗЫ БИФУРКАЦИИ АОРТЫ И МАГИСТРАЛЬНЫХ АРТЕРИЙ
Артериальная эмболия стала синонимом острой непроходимости артерий. Статистические данные последних десятилетий свидетельствуют об учащении острых артериальных эмболии и тромбозов
— тяжелых осложнений, с которыми приходится встречаться врачам всех специальностей. Эмболэктомия признана методом выбора при лечении артериальных эмболии, и ее широко применяют в настоящее время. Однако проблема помощи больным с острыми артериальными эмболиями еще далеко не решена. Убедительным доказательством этого является высокая смертность больных — от 20 до 35%, по данным различных авторов, и высокая частота ампутаций конечностей по поводу гангрены — почти у 20% больных (В. С. Савельев, 1975).
Задача сегодняшнего дня — улучшение подготовки хирургов общего профиля, терапевтов, невропатологов, врачей скорой помощи по вопросам диагностики и современных принципов лечения артериальных эмболии, а также организация
своевременного оперативного лечения с участием хирургов специализированных отделений или общими хирургами, владеющими техникой сосудистого шва и основными методами лечения этой патологии.
ЭТИОЛОГИЯ
Эмболия является осложнением различных эмбологенных заболеваний. Выявление эмбологенного заболевания важно для диагностики эмболии, а также выбора методов хирургического и терапевтического лечения. Установлено, что у 90—95% больных причиной эмболии артериальных сосудов большого круга кровообращения являются заболевания сердца, при которых в его полостях образуются тромботические массы: атеросклеротическая кардиопатия (острый инфаркт миокарда, диффузный и постинфарктный кардиосклероз, аневризмы сердца), ревматические пороки клапанов, преимущественно митральный стеноз, подострый септический эндокардит.
В последние годы в структуре эмбологенных заболеваний отмечаются изменения: увеличился удельный вес атеросклеротических поражений сердца, которые заняли первое место по частоте (В. С. Савельев с соавт., 1974), тогда как раньше основной причиной считали ревматические пороки сердца. Отмечается также возрастание удельного веса острого инфаркта миокарда, острой и хронической аневризм сердца.
311
_____________________________ 339 
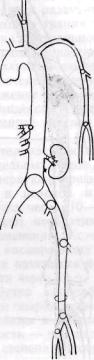
Рис. 152. Источники эмбологенных тромбов:
/ — тромбы левого предсердия при пороках митрального клапана; 2 — пристеночные тромбы в левом желудочке при атеросклеротических кардиопатиях; 3 — тромбы на клапанах при септическом эндокардите, протезировании клапанов; 4 — парадоксальная эмболия венозными тромбами при неэаращении овального отверстия меж-предсердной перегородки; 5 — тромбы легочных вен; 6 — тромбы аневризмы аорты; 7 — тромбы аневризмы подключичной артерии при шейном ребре и синдроме передней лестничной мышцы
Септический эндокардит и врожденные пороки сердца как причина эмболии наблюдаются редко, примерно у 1—2% больных.
Почти у 75% больных с эмболиями артериальных сосудов отмечаются нарушения ритма сердечных сокращений, наиболее часто в виде мерцательной аритмии. Аритмии способствуют образованию тромбов в полостях сердца вследствие значительного нарушения внутрисердечной гемодинамики.
Эмбологенные тромботические массы находятся, как правило, в левом предсердии (при митральных пороках) и в левом желудочке (обычно при кардиосклерозе, инфаркте миокарда, аневризмах желудочка, рис. 152). Редко тромбы образуются на клапанах (при септическом эндокардите, протезировании клапана). Крайне редко наблюдаются случаи аномального (парадоксальная эмболия) перемещения тромба из правых в левые
полости сердца, в том числе при тромбозах периферических вен, через врожденные дефекты перегородок и открытый артериальный проток сердца. Тиреотоксические кардиопатии с мерцательной аритмией также могут привести к артериальной эмболии.
Отрыв внутрисердечного тромба происходит нередко при усилении сердечной деятельности, часто вследствие применения сердечных гликозидов, эмоционального и двигательного возбуждения, после дефибрилляции с целью устранения аритмии (так называемые постконверсионные эмболии). Повышение фибринолитической активности крови может способствовать фрагментации и отрыву тромба, в связи с чем считают нецелесообразным применение для лечения артериальных эмболии мощных фибрино-литИческих. средств (В. С. Савельев с соавт.,-1974). В целом механизмы мобилизации внутрисердечных тромбов изучены недостаточно.
Среди внесердечных эмбологенных заболеваний первое место занимают аневризмы аорты и ее крупных ветвей. Источником эмболии являются пристеночные тромбы аневризматиче-ского мешка. Атеросклероз аорты в тромбо-некротической стадии с пристеночным тромбозом может привести к эмболии периферических сосудов. При аневризмах периферических артерий также наблюдаются эмболии. Установлено (Yao с соавт., 1972), что синдром Рейно нередко является следствием эмболии пальцевых артерий при «синдроме торакального выхода» (сдавление подключичной артерии передней лестничной мышцей, шейным ребром). Источником эмболии являются тромбы, образующиеся в пост-стенотическом аневризматическом расширении подключичной артерии.
К периферической эмболии может привести также пневмония, когда тромбы, образующиеся в легочных венах, мигрируют стоком крови в левое предсердие, левый желудочек, а затем в артерии большого круга кровообращения. В литературе описаны также казуистические случаи эмболии
medwedi.ru
312
артерий инородными телами (например, пулей), опухолевыми массами, а также оболочками паразитарных кист.
Важным является то обстоятельство, что при всех эмбологенных заболеваниях существует наклонность к возникновению повторных эмболии, если не предпринимается радикальное лечение основного заболевания.
Эмбол может попадать с током крови в любую артерию большого круга кровообращения. Обычно эмболы ок-клюзируют магистральные сосуды в области бифуркаций и отхождения крупных ветвей, где диаметр сосуда резко уменьшается. Это обстоятельство важно в практическом отношении, так как облегчает клиническую диагностику уровня эмболии. Наиболее типичные уровни, <етажи» эмболических окклюзии представлены на рис. 153. Среди так называемых хирургических эмболии артерий наиболее часто наблюдаются эмболии бедренной артерии в области ее бифуркации, общей подвздошной артерии в области ее бифуркации, бифуркации аорты, подколенной артерии, плечевой артерии в области отхождения глубокой артерии плеча и в месте ее бифуркации, редко подмышечной и подключичной артерий (Fogarty, 1965, и др.). Эмболии артерий голени и предплечья в действительности наблюдаются чаще, чем диагностируются, и протекают как скрытые эмболии.
Эмбол может мигрировать с током крови в дистальном направлении с одного «этажа» на другой после введения обезболивающих, сосудорасширяющих средств, при транспортировке больного, в состоянии наркоза. Этим объясняются случаи самостоятельного улучшения состояния конечности после начальных, резко выраженных патологических изменений конечности. Нередко наблюдаются «этажные» эмболии (В. С. Савельев с соавт.,
Рис. 153. Типичные места («этажи») эмболии артериального сосудистого русла
1970, 1975), то есть на разных уровнях магистральных сосудов одной конечности при фрагментации эмбо-ла, а также комбинированные, при которых возникает эмболическая окклюзия артерий разных конечностей, и сочетанные, когда поражаются также висцеральные и мозговые сосуды.
ПАТОГЕНЕЗ СИНДРОМА ОСТРОЙ ИШЕМИИ
Знание основных патогенетических механизмов развития острой ишемии тканей при острой закупорке магистральных артерий необходимо для правильной оценки степени ишемии, выбора методов хирургического и терапевтического лечения.
313
В результате остро возникшей закупорки магистральной артерии развивается спазм периферических сосудов. Механизм развития артериоспаз-ма недостаточно выяснен. В нем
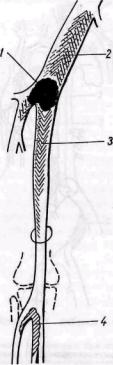
Рис. 154. Схема развития продолженного тромба — восходящего (2) и нисходящего (3) по отношению к эмболу (1), а также вторичного тромбоза (4) дистальных сосудов. Граница восходящего тромба достигает уровня отхождения крупной артериальной ветви
участвуют рефлекторные реакции, влияние кислородного голодания стенки сосудов и эффект действия трансму-рального давления на стенки микрососудов при резком снижении в них давления крови ниже критического уровня. Патологический артериоспазм затрудняет включение коллатерального кровообращения и в этой связи рассматривается некоторыми авторами (Б. А. Долго-Сабуров, 1956, и др.) как основная причина развития необратимых изменений тканей, поскольку препятствует своевременной компенсации нарушенного магистрального кровообращения за счет коллатерального кровотока. Однако в случае продолжительной тяжелой ишемии тканей спазм мелких сосудов, по-видимому, сменяется паралитической вазодилатацией вследствие метаболического ацидоза. Диаметр магистральных
периферических сосудов, как показывают клинические наблюдения, у большинства больных при ишемии значительно уменьшен. Вследствие нарушения гемодинамики (стаз крови), патологических изменений сосудистой стенки в результате гипоксии и аноксии и изменений свертывающей системы крови развивается продолженный тромбоз в проксимальном (восходящий) и в дистальном (нисходящий) направлении по отношению к месту первоначальной закупорки (рис. 154). Границы продолженного тромбоза обычно ограничены местами отхождения крупных ветвей, в которых сохраняется относительно большая скорость кровотока. В начальной стадии продолженный тромб обычно флотирующий, не спаян с артериальной стенкой и относительно легко может быть удален.
В последующем тромб увеличивается, спаивается со стенкой сосуда, распространяется на ее боковые ветви, мышечные артерии. Развивается воспалительная реакция сосудистой стенки. Вследствие метаболических изменений в тканях возникают микро- и макроагрегаты форменных элементов крови, микроэмболы, тромбозы в мышечных и даже в магистральных венах — у5—6% больных (В. С.Савельев с соавт., 1974). Признаки венозного тромбоза являются показателем того, что кровоток в конечности полностью нарушен. Распространение тромботического процесса на микро-циркуляторное и венозное русло — чрезвычайно неблагоприятный прогностический признак. В таких случаях оперативное устранение причины окклюзии не может быть эффективным, так как после восстановления проходимости магистральных сосудов нормальный кровоток в тканях не наблюдается, возникает вторичный тромбоз магистрального сосуда вследствие высокого периферического сопротивления, затрудненного оттока и патологических изменений стенок сосудов.
medwedi.ru
314
Острая непроходимость магистральных артерий приводит к развитию острой аноксии (гипоксии) и нарушению всех видов обмена в тканях. Важнейшее значение имеет развитие метаболического ацидоза, обусловленного переходом аэробного окисления в анаэробный, и накопление избыточного количества недоокисленных продуктов обмена, в частности ПВК и МК. В ишемизированных тканях в большом количестве появляются активные ферменты, например кинины. Выделен также «ишемический токсин» (В. В. Кованов, Т. М. Оксман), точная структура которого и механизм действия недостаточно изучены. Анок-сия и метаболический ацидоз приводят к нарушению проницаемости клеточных мембран, гибели мышечных клеток. В результате этого внутриклеточный калий и миоглобин накапливаются в межтканевой жидкости, попадают в общий кровоток и развиваются гиперкалиемия и «миоглоби-нурический нефроз».
При тяжелой продолжительной ишемии конечности возникает суб-фасциальный отек мышц, обусловленный нарушением проницаемости клеточных мембран и ионного равновесия. Мышцы конечностей заключены в плотные фасциальные и костно-фасциальные влагалища и сдавление их при отеке усугубляет нарушение кровотока в тканях. Это может привести к некрозу целых групп мышц, особенно после оперативного восстановления кровотока в магистральных артериях, поскольку отек ишемизированных мышц резко увеличивается после операции. Установлено, что в сосудах ишемизированных тканей образуются макроагрегаты форменных элементов крови (В. С. Савельев с соавт., 1973, 1975). Метаболические нарушения (ацидоз, активные ферменты), стаз крови, наличие макроагрегатов форменных элементов крови создают условия для внутрисосудистого тромбообразования в мелких сосудах, капиллярах, что в конечном счете приводит к развитию необратимых изменений в тканях конечности.
Изменения центральной гемодинамики у больных, в частности снижение артериального давления, ухудшение показателей сердечной деятельности (снижение ударного объема, сердечного индекса), ухудшают и без того нарушенное местное кровообращение.
Чувствительность к аноксии (гипоксии) отдельных видов тканей различна. В первую очередь наступают изменения в нервной и мышечной тканях — уже через 10—12 ч аноксии возникают необратимые патологические изменения. Кожа более устойчивая к кислородному голоданию, необратимые изменения в ней развиваются почти через 24 ч.
Расстройства кровообращения и ишемическое повреждение тканей наиболее выражены в дистальных отделах конечности — чем дистальнее, тем в большей степени. Необратимые изменения в мышцах распространяются гораздо проксимальнее, чем в коже. Ишемическое повреждение отдельных мышечных групп может быть различным.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Редкое заболевание имеет столь яркую клиническую картину, как острая артериальная эмболия. Наиболее характерный признак — сильная боль в поврежденной конечности, которая обычно появляется внезапно. У большинства больных боль настолько интенсивная и внезапная, что они сравнивают ее с ударом. При эмболии крупных сосудов (бифуркации аорты, подвздошных артерий) в короткий срок развивается резкая слабость в конечности, лишающая возможности ходить и стоять, а затем появляются парез и паралич. Характерны жалобы больных на ощущение похолодания, онемения, «ползания мурашек». Примерно у 10% больных изменения нарастают постепенно.
Объективные признаки весьма вариабельны в зависимости от калибра сосуда и характера закупорки (полная или частичная), выраженности артериоспазма и в конечном счете от степени ишемии конечности.
Цвет кожных покровов пораженной конечности: в первые минуты .они обычно бледные, а по мере прогрес-сирования ишемии бледность сменяется цианозом, появляется мрамор-ность кожи. Температура кожи дистальных отделов конечности чаще соответствует окружающей температуре, на ощупь кожа холодная.
Отсутствие пульсации артерий ди-стальнее места окклюзии является одним из наиболее ценных диагностических признаков и позволяет также определить уровень эмболии. При эмболии подвздошных артерий пульсация не определяется на всех сегментах конечности, при эмболии бедренной артерии — на подколенной артерии и в области стопы и определяется в паховой складке. У отдельных больных с неполной закупоркой, а также при хорошо выраженном коллатеральном кровотоке, обычно на верхних конечностях, можно определить ослабленную пульсацию на артериях, расположенных дистальнее места эмболии. Пульсацию целесообразно
315
исследовать симметрично на обеих конечностях, что позволяет отметить усиление ее выше эмболической окклюзии. Однако при восходящем тромбозе пульсация проксимального сегмента может быть ослабленной или вовсе не определяется.
Важным симптомом острой артериальной ишемии является нарушение двигательной функции конечности, парез или паралич, от снижения мышечной силы и ограничения движения в пальцах до отсутствия активных движений вначале в дистальных суставах, а затем и в проксимальных, вплоть до полного паралича и обездви-женности конечности.
Нарушение чувствительности: вначале происходит снижение болевой и тактильной чувствительности, а затем при прогрессировании ишемии — также глубокой чувствительности. При тяжелой ишемии наблюдается полная анестезия. Сохранение кожной чувствительности является показателем сохранения жизнеспособности конечности.
Ограничение пассивных движений в виде ригидности и контрактуры мышц, болезненности при пальпации и во время пассивных движений являются признаками начинающегося некротического изменения в мышцах. Степень выраженности может быть различной — от парциальной контрактуры с вовлечением отдельных мышц и мышечных групп до тотальной контрактуры.
Вдальнейшем развиваются суб-фасциальный отек мышц и отек конечности, а также некротические изменения на периферии. Конечный результат ишемии — гангрена конечности, появление зоны демаркации.
Клинические проявления ишемии более выражены в дистальных отделах конечности. Динамика и острота развития клинических симптомов вариабельны. Обычно эмболия крупных магистральных артерий протекает с тяжелой ишемией конечности и быстро, через 10—12 ч, наступают необратимые изменения в тканях в виде выраженной мышечной контрактуры. У
других больных развивается компенсация коллатерального кровообращения — боль в конечности постепенно ослабевает, кожные покровы теплеют, восстанавливаются движения и кожная чувствительность. Иногда наблюдается стертая клиническая картина.
Для решения вопросов тактики лечения, срока и объема операции важна правильная оценка степени ишемии конечности. Подробная клиническая классификация ишемии тканей конечности при острой артериальной непроходимости разработана В. С. Савельевым с соавторами (1974). Она включает ишемию напряжения, а также ишемию I, П и III степеней, которые в свою очередь делятся на 2 стадии — А и Б. Каждая из них характеризуется определенными субъективными и объективными признаками. В зависимости от клинического течения они выделяют ишемию: 1) прогрессирующую, 2) умеренно стабильную и 3) регрессирующую. Исходом первой формы заболевания является гангрена, второй и третьей — хроническая артериальная недостаточность (В. С. Савельев, 1977).
Всвоей практической работе мы выделяем четыре степени, ишемическо-го поражения тканей конечности: I — легкая, II — средняя, III — тяжелая и IV —стадия гангрены или необратимых изменений тканей конечности.
I — легкая степень — включает случаи стертых и легких клинических проявлений в виде боли при нагрузке или слабо выраженной боли в покое, парестезии, похолодания конечности, а также начальную стадию острых ишемических расстройств, которые возникают тотчас после закупорки и характеризуются интенсивной болью в конечности, похолоданием ее, па-рестезиями, но без выраженных нарушений чувствительности и двигательной функции конечности. В последнем случае трудно предвидеть дальнейшую динамику заболевания. Однако своевременно выполненная эм-болэктомия у этих больных обычно приводит к полному и быстрому восстановлению функций конечности.
I1 — средняя степень — характеризуется признаками ишемического поражения главным образом нервного аппарата: нарушение болевой и тактильной чувствительности, ограничение движений в пальцах или отсутствие активных движений вплоть до полного паралича, однако отсутствуют ригидность, контрактура, отек мышц. Восстановление кровотока в этой стадии обычно приводит к восстановлению функций конечности, однако может наблюдаться ишемический неврит, требующий продолжительного лечения.
III — тяжелая степень — характеризуется признаками начинающихся некробиотических изменений мышц: ригидность, болезненность мышц при пальпации, ограничение пассивных движений в суставах дистальных отделов конечности вследствие контрактуры отдельных мышечных групп. Может наблюдаться субфасциальный отек отдельных групп мышц. Восстановление кровообращения в конечности у таких больных обычно приводит к
medwedi.ru
316
развитию постишемиче-ских расстройств местного и общего характера, возможен некроз отдельных мышц и мышечных групп с последующим их фиброзом. Полного восстановления функции конечности обычно не наблюдается. Остаются последствия в виде контрактур Фольк-мана, мышечной слабости, ишемических невритов, может развиться гангрена отдельных пальцев или стопы.
IV — стадия гангрены — характеризуется тотальной контрактурой крупных суставов (голено-стопного, коленного, луче-запястного, локтевого), резкой болезненностью или отеком мышц при пальпации и пассивных движениях, необратимыми изменениями тканей дистальных отделов конечности с появлением зоны демаркации или некротических изменений кожи на периферии, общей интоксикацией организма.
В этих случаях тромботический процесс распространяется на мышечные артерии и венозные сосуды (вторичный тромбоз). Единственная возможность лечения — ампутация конечности. Дифференциальная диагностика между III и IV стадиями, определение жизнеспособности конечности может представить значительные трудности. К сожалению, в настоящее время нет достоверных специальных (лабораторных, функциональных и др.) методов определения жизнеспособности тканей и приходится ориентироваться главным образом на клинические проявления заболевания. Диагностика артериальной эмболии у большинства больных не представляет трудностей. Если у больного с наличием эмбологенного заболевания (митральный стеноз или кардиосклероз, осложненные мерцательной аритмией, инфаркт миокарда и др.) внезапно развивается синдром острой ишемии конечности, то почти наверняка он обусловлен эмболией магистральных артерий.
Важной практической задачей является установление локализации эм-бола. Обычно удается определить проксимальный уровень окклюзии на основании последовательной пальпации пульсации магистральных артерий. Целесообразно определять пульсацию на симметричных участках двух конечностей. Решающим признаком является ослабление или отсутствие пульсации дистальнее места эмболической окклюзии. У больных пониженного питания иногда удается определить уплотнение бедренной артерии при ее эмболии. Целесообразно исследовать пульсацию на всех четырех конечностях с целью выявления латентно протекающих комбинированных эмболии, а также хронических артериальных окклюзии конечностей.
На основании объективных признаков производят оценку степени ишемии конечности. Это необходимо для решения вопроса о выборе метода лечения в каждом конкретном случае. Всегда надо помнить о возможности «этажной» эмболии, то есть на двух и даже трех уровнях сосудистого русла конечности, диагностика которой на основании клинических данных практически невозможна и ее обычно обнаруживают во время операции. При эмболии сосудов головного мозга можно не заметить эмболию артерий конечностей, поскольку мозговая симптоматика обычно превалирует. При появлении боли в животе или в поясничной области необходимо исключить эмболию брыжеечных и почечных артерий.
Такие признаки, как микрогематурия, мелена, резкая боль в животе, ослабление перистальтики кишечника, высокий лейкоцитоз, являются основанием для диагностики эмболии висцеральных или почечных артерий. Точный диагноз может быть установлен на основании данных ангиографии.
Важной практической задачей является оценка общего состояния больного, выявление эмбологенного заболевания и других факторов риска операции. Поскольку у 90—95% больных причиной эмболии являются -заболевания сердца, необходимо определить степень недостаточности кровообращения.
Специальные методы исследования в условиях экстренной хирургии применяют редко. Клинических данных обычно достаточно для диагностики. Исследование пульса методом осцилло- или сфигмографии может оказаться полезным для более точного определения уровня окклюзии у тучных больных, так как у них трудно определить пульс в подколенной ямке. Ангиография является ценным методом исследования, однако применение ее у всех больных с острой артериальной непроходимостью в условиях экстренной хирургии невозможно и, вероятно, излишне. Это исследование показано при сомнительном диагнозе, подозрении на облитерирующие поражения артерий и на «этажную» эмболию. В последнем случае артериография может быть выполнена во время операции.
Дифференциальная диагностика эмболии бедренной и подколенной артерий представляет нередко трудности, особенно если при эмболии подколенной артерии выражен восходящий тромбоз. В том и другом случае определяется пульсация бедренной артерии под пупартовой связкой. Данные
317
артериографии могут иметь решающее значение для точного топического диагноза и выбора до-
ступа. 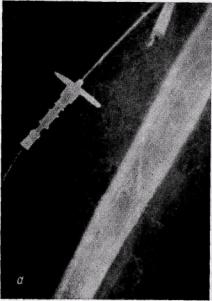
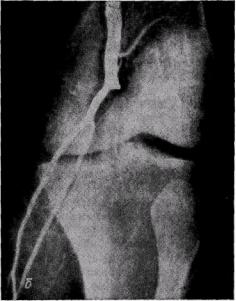
Рис. 155. Ангиограммы больных с острой эмболией плечевой (а) и острым тромбозом подколенной (б) артерий:
характерный для острого тромбоза и эмболии контур обрыва контрастирования сосуда
Вусловиях общехирургического отделения ангиография может быть произведена с помощью передвижного или любого стационарного рентгеновского аппарата. Трубку рентгеновского аппарата устанавливают при максимально возможном кожно-фокус-ном расстоянии. Снимок производят с продолжительной экспозицией (1,5— 2 с) после введения половины дозы контрастного вещества. Для бедренной артериографии в условиях экстренной хирургии предложена методика одномоментного исследования сосудов конечности с длительной экспозицией в наклонном положении трубки рентгеновского аппарата к плоскости кассеты (В. М. Буянов, И. И. Затевахин, 1964; В. С. Савельев с соавт., 1974).
Впервые часы заболевания ангио-графическая картина эмболии имеет характерный вид: верхний уровень перерыва контрастной тени имеет вид полусферы выпуклостью проксимально (рис. 155), коллатералей чрезвычайно мало или они отсутствуют.
Впоследующем в связи с восходящим тромбозом верхний уровень перерыва тени контрастного
вещества приобретает неправильную форму. Уровень распространения продолженного тромбоза обычно не выходит за пределы отхождения крупных боковых ветвей. Дифференциальную диагностику проводят в первую очередь между эмболией и тромбозом. Эта задача может быть сложной у больных пожилого возраста с эмбологенным заболеванием и признаками атеросклероза.
medwedi.ru
318
Оба заболевания схожи в клинических проявлениях, но отличаются по этиологии и патогенезу. Тромбоз развивается обычно на фоне облитери-рующего атеросклероза, эндартериита или как осложнение травмы.
При артериальном тромбозе характерным можно считать постепенное, менее острое развитие симптоматики. Это обусловлено лучшими условиями для развития коллатерального кровообращения на фоне хронической недостаточности артериального кровообращения в конечности в результате предшествующих изменений сосуда. Болеют чаще мужчины старше 50 лет, которые обычно отмечают признаки длительного заболевания, свидетельствующие о хронических изменениях артерий. Эмболия может развиться также у больных облитерирующим атеросклерозом и облитерирующим эндартериитом артерий конечностей. Существуют некоторые отличия в тактике и методах хирургического лечения при тромбозе и эмболии, поэтому в неясных для диагностики случаях необходимо применять артерио-графию.
Острый ишемический синдром нижних конечностей может возникнуть у больных с расслаивающей аневризмой аорты, распространяющейся до ее бифуркации. У некоторых больных в начальный период специфическая для аневризмы симптоматика может быть относительно слабо выражена. Больные отмечают сильную боль в нижних конечностях с развитием симптомов ишемии, пареза или паралича вследствие нарушения кровообращения спинного мозга. Мы наблюдали 3 таких больных, у которых диагноз расслаивающей аневризмы не был установлен своевременно. Такие наблюдения редкие. Диагноз может быть установлен при целенаправленном исследовании и динамическом наблюдении при условии, если патология своевременно заподозрена. Расслаивающую аневризму аорты необходимо исключить у больных, продолжительное время страдающих артериальной гипертензией.
Отсутствие пульсации на периферических артериях является поводом для ошибочного диагноза артериальной эмболии при «синей флегмазии» («phlegmasia coerulea dolens»). Заболевание известно также как «венозная гангрена», «ишемический тромбофлебит», «псевдоэмболический флебит». При синей флегмазии происходит массивный тромбоз венозной системы конечности с тотальной окклюзией магистральных и коллатеральных путей оттока из пораженной конечности (В. С. Савельев с соавт.,
1972; Edwards, 1958, и др.). К нарушению венозной гемодинамики быстро присоединяется артериальный спазм, а затем коллапс артериального колена капилляров вследствие резко выраженного отека тканей и высокого трансмурально-го давления, привышающего гидростатическое давление внутри капилляров (Brockman и Vasko, 1966; Snyder с соавт., 1967, и др.). Ишемия с развитием гангрены обусловлена нарушением микроциркуляции. В типичных случаях заболевание начинается острым приступом сильной боли в конечности с онемением стопы и голени и быстро развивающимся диффузным отеком конечности. В отличие от артериальной эмболии при флегмазии кожа конечности, особенно дистальных отделов, синюшная или фиолетовая, резкий отек распространяется до паха. В последующем на коже стопы и голени образуются пузыри, наполненные жидкостью.
ЛЕЧЕНИЕ
Лечение следует начинать сразу же с момента установления диагноза, в догоспитальный период или после поступления в больницу, с целью предупреждения прогрессирования ишемии. Для профилактики развития продолженного тромбоза вводят внутривенно 10 000 ЕД гепарина. С целью раскрытия коллатералей и уменьшения артериоспазма вводят внутривенно или внутримышечно 4 мл но-шпы, 2 мл папаверина или галидора, обезболивающие средства (2% раствор промедола и димедрола по 1 мл), для улучшения общей гемодинамики — внутривенно сердечные гликозиды (1 мл 0,06% раствора коргликона или 0,5—1 мл 0,05% раствора строфантина).
Выбор метода лечения. Тактика лечения зависит в первую очередь от степени ишемического поражения тканей конечности и общего состояния больного. Клинический опыт показывает, что операция может быть эффективной через 12—24 ч и даже спустя несколько суток и недель с момента эмболии, если не развились необратимые изменения тканей. Поэтому фактору времени с момента острой артериальной эмболии в настоящее время не придают решающего значения. При выборе метода лечения следует также учитывать, что полное восстановление функции конечности возможно только с восстановлением магистрального кровотока. Под влиянием антикоагулянтов и фибрино-литических средств не происходит лизиса эмбола, поскольку последний представляет собой обычно организованный тромб. Даже если гангрена конечности не
