
- •Обозначать внешние ориентиры переднебоковой стенки живота, проводить с их помощью границы областей переднебоковой стенки живота, описывать выполняемые действия;
- •2. Определять проекцию органов брюшной полости на переднебоковую стенку живота (интерпретировать особенности голотопии внутренних органов на области переднебоковой стенки живота);
- •3. Определять повреждаемые слои (внутренние органы) исходя из конкретной локализации проникающего ранения переднебоковой стенки живота, обосновывать опасность таких ран и тактику хирурга;
- •4. Интерпретировать особенности кровоснабжения, иннервации, венозного и лимфатического оттока в областях переднебоковой стенки живота;
- •5. Интерпретировать особенности формирования листков футляра прямой мышцы живота, определять проекцию и практическое значение дугообразной линии и полулунной линии;
- •6. Обозначать границы паховой области, пахового треугольника и пахового промежутка, стенки пахового канала, называть используемые образования;
- •8.Интерпретировать особенности «слабых» мест переднебоковой стенки живота (кроме пахового промежутка), определять название грыжи в зависимости от места ее формирования;
- •14.Обосновывать герниотомии при пупочных грыжах (по Лексеру, Напалкову), сравнивать их;
- •15.Обосновывать герниотомии при грыжах белой линии (по Сапежко, Напалкову), сравнивать их;
- •20.Проводить проекцию лапаротомических доступов к печени и желчному пузырю, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •21.Проводить проекцию лапаротомических доступов к червеобразному отростку, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •22.Обосновывать выход из операции исходя из конкретного лапаротомического доступа, моделировать его этапы (в том числе - подбирать инструменты и шовный материал);
- •23.Обосновывать первичную хирургическую обработку ран переднебоковой стенки живота, моделировать ее этапы (в том числе - подбирать инструменты и шовный материал).
- •24. Обозначать внешние ориентиры поясничной области, проводить границы ее отделов, называть используемые образования;
- •27. Обозначать проекцию люмботомий (по Федорову, по Бергманну-Израэлю), сравнивать и обосновывать их (в том числе - особенности послойного строения тканей), моделировать этапы;
- •28. Обосновывать операции на почках и мочеточниках (нефротомию, нефрэктомию, пиелотомию, уретеротомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •29. Обосновывать и моделировать паранефральную блокаду, определять возможные ошибки и осложнения;
- •30. Обосновывать операции на суставах (артроскопию, артротомию, эндопротезирование, артропластику, артродез, артролиз, артрориз), определять возможные ошибки и осложнения;
- •31. Интерпретировать особенности топографической анатомии позвоночного столба и спинного мозга, обосновывать и моделировать люмбальную пункцию, определять возможные ошибки и осложнения;
- •34. Обозначать ориентиры и моделировать определение размеров женского таза, определять их практическое значение;
- •35. Интерпретировать особенности топографической анатомии верхнего этажа малого таза, обозначать и называть углубления брюшины (у мужчин и женщин), определять их практическое значение;
- •Пузырно-маточное (утеровезикальное)
- •36. Интерпретировать особенности расположения содержимого среднего этажа малого таза (органов, сосудов, нервов, фасций, клетчаточных пространств), обозначать их на наглядных пособиях;
- •37. Определять возможные места локализации воспалительных процессов в малом тазу (в т.Ч. – в седалищно-прямокишечной ямке) и пути их распространения.
- •1. Интерпретировать особенности расположения внутренних органов брюшной полости и варианты покрытия их брюшиной, обозначать эти органы и их части на наглядных пособиях;
- •2. Интерпретировать особенности кровоснабжения органов верхнего этажа брюшной полости (система чревного ствола), обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •3.Интерпретировать особенности кровоснабжения органов нижнего этажа брюшной полости, обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •4.Интерпретировать особенности иннервации, венозного и лимфатического оттока органов брюшной полости;
- •5.Обозначать образования брюшины при ревизии верхнего этажа брюшной полости (связки, сумки, пространства), называть используемые образования, определять практическое значение;
- •7.Обозначать содержимое печеночно-двенадцатиперстной связки (в том числе - стороны треугольника Калло), обосновывать пережатие этой связки;
- •8.Обосновывать наложение кишечных швов (Ламбера, Шмидена), сравнивать их согласно предъявляемым требованиям;
- •9.Обосновывать наложение кишечных швов (Пирогова, Матешука), сравнивать их согласно предъявляемым требованиям;
- •10.Обосновывать наложение кишечных швов (Альберта, Черни), сравнивать их согласно предъявляемым требованиям;
- •11.Обосновывать наложение механических кишечных швов (в т.Ч. - используемая аппаратура), определять возможные ошибки и осложнения;
- •12.Обосновывать формирование кишечных анастомозов («конец в конец», «конец в бок», «бок в бок»), сравнивать их, определять возможные ошибки и осложнения;
- •13.Обосновывать резекцию тонкой кишки, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •14.Обосновывать и сравнивать гастростомии (по Витцелю, Штамму-Сенну-Кадеру и Топроверу), определять возможные ошибки и осложнения, моделировать этапы их выполнения;
- •16.Обосновывать и сравнивать ваготомии (стволовую, селективную гастральную и селективную проксимальную), дренажные операции на желудке, моделировать этапы их выполнения;
- •17.Обосновывать наложение шва на печень (в том числе - Кузнецова-Пенского), моделировать этапы выполнения;
- •18.Обосновывать и сравнивать холецистэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •19.Обосновывать оперативные вмешательства на желчных путях (холецистодуоденостомия, холедохотомия), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •20.Обосновывать и сравнивать аппендэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •21.Обосновывать резекцию толстой кишки (в том числе - лево- и правостороннюю гемиколектомию), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •22.Обосновывать спленэктомию, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •23.Обосновывать оперативные вмешательства на поджелудочной железе (панкреатодуоденальная резекция, панкреатоеюностомия), определять возможные ошибки и осложнения, моделировать этапы выполнения.
- •24. Обозначать проекции и обосновывать (в т.Ч. Сравнивать) доступы к органам малого таза (брюшностеночные и чрезпромежностные, вне- и чрезбрюшинные);
- •Через переднебоковую стенку живота:
- •25. Обосновывать эпицистотомию (-стомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •28.Обосновывать и моделировать пункцию мочевого пузыря, определять возможные ошибки и осложнения;
- •29.Обосновывать и моделировать пункцию Дугласова пространства, определять возможные ошибки и осложнения;
- •30.Обосновывать и моделировать внутритазовую блокаду по Школьникову-Селиванову, определять возможные ошибки и осложнения;
- •31.Обозначать ориентиры стенок таза (ягодичной области, мужской и женской промежности), проводить границы анального и мочеполового треугольников, называть используемые образования;
- •34. Обосновывать и моделировать внутримышечные инъекции в ягодичной области, определять возможные ошибки и осложнения;
- •35. Обосновывать и моделировать пудендальную анестезию, определять возможные ошибки и осложнения;
- •1. Обозначать внешние ориентиры, проводить границы областей свободной нижней конечности;
- •3. Обосновывать герниотомии при бедренных грыжах (по Бассини, Руджи), сравнивать их, определять возможные ошибки и осложнения;
- •4. Обосновывать герниотомии при бедренных грыжах (по Парлавеччо, Райху, эндоскопические), сравнивать их, определять возможные ошибки и осложнения;
- •9. Интерпретировать особенности топографической анатомии коленного сустава, обосновывать и моделировать пункцию коленного сустава, определять возможные ошибки и осложнения;
- •Пункция коленного сустава
- •10. Интерпретировать особенности топографической анатомии суставов Шопара и Лисфранка, определять «ключи» к этим суставам;
- •16.Интерпретировать особенности кровоснабжения стопы, определять особенности артериальных анастомозов стопы, их практическое значение;
- •18. Обосновывать и моделировать пункцию вен нижней конечности (бедренной, большой скрытой), определять возможные ошибки и осложнения;
- •Пункция бедренной вены
- •21. Обозначать внешние ориентиры, проводить границы областей надплечья и свободной верхней конечности;
- •27. Обосновывать и моделировать проводниковую анестезию на верхней конечности (по Оберсту-Лукашевичу, по Брауну-Усольцевой), определять возможные ошибки и осложнения;
21. Обозначать внешние ориентиры, проводить границы областей надплечья и свободной верхней конечности;
. Надплечье – это фиксированная часть (пояс) верхней конечности
. В состав надплечья входит четыре области:
-
подключичная;
-
лопаточная;
-
дельтовидная
-
подмышечная.
В свою очередь, свободная часть верхней конечности состоит из четырех областей:
-
плеча;
-
локтя;
-
предплечья;
-
кисти.
К основным внешним ориентирам надплечья и плеча относятся:
верхний и нижний край ключицы; ключично-грудинное и ключичноакромиальное сочленение; верхние ребра и межреберные промежутки; наружный край грудины; передний и задний край дельтовидной мышцы; края большой грудной и широчайшей мышцы спины; дельтовидно-грудная борозда; ость, края и нижний угол лопатки; волосяной покров подмышечной ямки; медиальная и латеральная борозда двуглавой мышцы плеча, трехглавая мышца плеча
Подключичная область занимает переднее положение среди областей надплечья. Сверху подключичная область ограничена ключицей, снизу – уровнем 3-его ребра, с медиальной стороны – краем грудины (соответствующей грудинной линией), с латеральной стороны – дельтовидногрудной бороздой. Подключичная область является также передне-верхней частью груди. Лопаточная область занимает среди областей надплечья заднее положение. Эта область является также задне-верхней частью груди. Границы лопаточной области (в качестве части надплечья) соответствуют границам лопатки. Дельтовидная область занимает среди областей надплечья самое латеральное положение. Границы дельтовидной области соответствуют границам одноименной мышцы. Подмышечная область занимает среди областей надплечья промежуточное положение. Форма подмышечной области (ямки) напоминает усеченную пирамиду, основание которой обращено книзу и кнаружи. Передней границей основания этой области является нижний край большой грудной мышцы, задней границей – нижний край широчайшей мышцы спины, медиальной границей – условная линия, соединяющая края этих мышц и проходящая по наружной части груди, латеральной границей – аналогичная линия, проходящая по внутренней поверхности плеча. Переднюю стенку подмышечной ямки образуют большая и малая грудные мышцы; заднюю стенку – широчайшая мышца спины, подлопаточная мышца, а также большая и малая круглые мышцы; медиальную стенку – верхне-наружная часть груди с передней зубчатой мышцей; латеральную стенку – плечевая кость с клювовидно-плечевой мышцей и короткой головкой двуглавой мышцы плеча. В подмышечной ямке принято выделять проекции трех треугольников: ключично-грудного, грудного и подгрудного (границы этих треугольников смотри в главе 8).
Область плеча является верхней (проксимальной) частью свободной верхней конечности Сверху граничена циркулярной линией, проведенной на уровне нижних краев большой грудной мышцы и широчайшей мышцы спины, снизу – циркулярной линией, проведенной на два поперечника пальца (3-4 см) выше надмыщелков плечевой кости. области надплечья: дельтовидная область и латеральная стенка подмышечной ямки. Ниже плеча располагается область локтя.
22. интерпретировать особенности топографической анатомии плечевого сустава, обосновывать механизм вывихов в этом суставе, определять возможные осложнения, обозначать границы четырехстороннего отверстия и образования, которые через него проходят;
Плечевой сустав
(articulatio humeri) относится к шаровидным
суставам с большим объемом движений,
образован суставной впадиной лопатки
и головкой плечевой кости. Суставные
поверхности инконгруентны (не совпадают
друг с другом), поэтому в плечевом суставе
часто происходят вывихи. Над суставом
находится свод
плеча,
образованный клювовидным, акромиальным
отростками лопатки и клювовидно-акромиальной
связкой.
Этот свод защищает плечевой сустав
сверху. Вывихам препятствует
клювовидноплечевая
связка,
укрепляющая капсулу сустава, и окружающие
мышцы: подлопаточная, клювоплечевая,
двуглавая (плеча), большая грудная,
надостная, подостная, малая круглая и
дельтовидная. Нижне-медиальный участок
суставной капсулы мышцами не укреплен,
поэтому вывихи чаще всего осуществляются
в сторону подмышечной ямки Хирургическая
шейка плечевой кости ограничивает
четырехстороннее отверстие с латеральной
стороны (с медиальной стороны это
отверстие ограничено длинной головкой
трехглавой мышцы плеча, снизу – большой
круглой мышцей, сверху – малой круглой
и подлопаточной мышцами). При вывихе в
плечевом суставе происходит сближение
плечевой кости и длинной головки
трехглавой мышцы плеча. В результате
между латеральной и медиальной стенками
четырехстороннего отверстия сдавливаются
подмышечный нерв и артерия, огибающая
плечевую кость сзади. Подмышечный нерв,
попадая через 4х-стороннее отверстие в
поддельтовидное пространство, обеспечивает
иннервацию кожи дельтовидной области
и двигательную иннервацию дельтовидной
мышцы23. интерпретировать
особенности топографической анатомии
областей надплечья, обозначать образования
надплечья (в т.ч. – границы трех-,
четырехстороннего отверстия и образования,
которые через них проходят);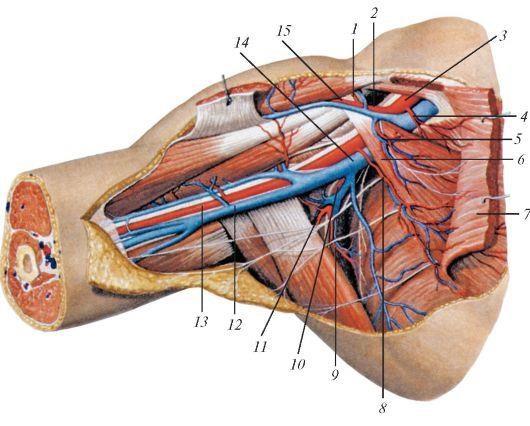
1. – ветвь грудо-акромиальной артерии; 2. – подключичная мышца; 3. – подключичная артерия; 4. – самая верхняя грудная артерия; 5. – грудо-акромиальная артерия; 6. – малая грудная мышца; 7. – большая грудная мышца; 8. – латеральная грудная артерия; 9. – грудо-спинная артерия; 10. – подлопаточная артерия; 11. – артерия, огибающая лопатку; 12. – плечевая вена; 13. – плечевая артерия; 14. – подмышечная вена; 15. – головная вена.
Рис. 6.4.4. Схема 3х-стороннего и 4х-стороннего отверстий (вид сзади): А.- правое 3х-стороннее отверстие; Б.- правое 4х-стороннее отверстие; 1.- край малой круглой мышцы; 2.- край большой круглой мышцы; 3.- длинная головка трехглавой мышцы плеча; 4.- хирургическая шейка плечевой кости; 5.- артерия, огибающая лопатку; 6.- артерия, огибающая плечевую кость сзади; 7.- подмышечный нерв.
В проекции ключично-грудного треугольника
плечевое сплетение состоит из трех
пучков: латерального, медиального и
заднего (рис. 6.4.2). Эти пучки получили
свои названия в зависимости от своего
положения по отношению к подмышечной
артерии. Латеральный пучок плечевого
сплетения занимает в подключичном
(подмышечном) сосудисто-нервном пучке
самое латеральное, верхнее и глубокое
положение. Задний пучок этого сплетения
находится позади артерии, а медиальный
– кнутри от артерии, но кнаружи от вены
(между этими сосудами). В проекции
подгрудного треугольника от заднего
пучка плечевого сплетения образуются:
подмышечный нерв и лучевой нерв. От
латерального пучка плечевого сплетения
образуются: кожномышечный нерв и
латеральная ножка срединного нерва. От
медиального пучка плечевого сплетения
образуются (снаружи вовнутрь): медиальная
ножка срединного нерва, локтевой нерв,
медиальный кожный нерв предплечья и
медиальный кожный нерв плеча. В проекции
подгрудного треугольника в подмышечном
сосудисто-нервном пучке нервы продолжают
занимать такое же положение, какое
занимали пучки, от которых они образовались.
Например, локтевой нерв располагается
кнутри от артерии, но кнаружи от вены.
Срединный нерв, который образуется
сразу от двух пучков, обычно лежит
кпереди и кнаружи от подмышечной артерии.
В проекции подгрудного треугольника
от подмышечной артерии образуются:
подлопаточная артерия (a. subscapularis) и
артерии, огибающие плечевую кость
спереди и сзади (a. circumflexa humeri anterior et
posterior), см. рис. 6.4.1. Подлопаточная артерия
делится на грудоспинную (a. thoracodorsalis) и
артерию, огибающую лопатку (a. circumflexa
scapulae). Артерия, огибающая лопатку,
направляется из подмышечной области в
лопаточную (через 3х-стороннее
отверстие), где участвует в формировании
анастомозов с ветвями подключичной
артерии. Артерия, огибающая плечевую
кость сзади, вместе с подмышечным
нервом направляется из подмышечной
области в дельтовидную (через 4х-стороннее
отверстие), см. рис 6.4.3 и 6.4.4. Подмышечный
нерв (n. axillaris) часто повреждается
при вывихах в плечевом суставе. Такие
вывихи обычно осуществляются по пути
наименьшего сопротивления, в сторону
подмышечной ямки («аксиллярный» вывих).

24. обосновывать
и моделировать пункцию вен верхней
конечности (подключичной (по Сельдингеру),
поверхностных вен локтевой ямки),
определять возможные ошибки и осложнения;
Венепункция (прокол вены) подключичной
вены широко используется для экстренного
введения лекарственных препаратов в
венозную систему (если поверхностные
вены плохо контурируются), а также с
целью катетеризации этой вены при
необходимости длительного внутривенного
введения лекарственных препаратов.
Описано много точек, которые могут быть
использованы для венепункции подключичной
вены, однако наиболее часто (по Сельдингеру)
используют точку,
расположенную между средней и медиальной
третью ключицы, ниже нее на 1,5-2 см
(см. рис. 6.4.12). Эта точка учитывает
расположение подключичной вены
относительно ключицы (вена располагается
кнутри от артерии, а артерия обычно
пересекает ключицу посередине, или
кнутри от середины). Для нахождения этой
точки ключицу (от ключично-грудинного
до ключично-акромиального сочленения)
делят на три равные части, затем отмечают
границу между внутренней и средней
третью ключицы и отступают от нее вниз
на 1,5-2 см (чем толще ткани, тем ниже).
После обработки места пункции антисептиком
и создания «лимонной корочки» осуществляют
вкол иглой,
соединенной со шприцом, в
направлении снизу вверх и снаружи
вовнутрь.
Более конкретно, угол между иглой и
ключицей должен составлять около 45º, а
по отношению к коже – около 15-20º. Такое
направление иглы учитывает направление
вены и уменьшает вероятность повреждения
других компонентов подключичного
сосудисто-нервного пучка (подключичной
артерии и плечевого сплетения) и прокола
вены насквозь по инерции. При проколе
вены насквозь возникает гематома, при
проколе подключичной артерии шприц
заполняется алой артериальной кровью.
При возникновении этого осложнения
пункцию прекращают, на место вкола
укладывают тяжесть и холод, а пункцию
пробуют осуществить с противоположной
стороны. Срез
иглы должен быть обращен от поверхности
кожи, что
обеспечивает прокол вены при соблюдении
достаточно острого угла наклона иглы
по отношению к ней. Если направить срез
иглы на поверхность кожи, то игла будет
царапать переднюю стенку вены, а не
прокалывать ее. Глубина
вколаопределяется индивидуально по
расстоянию от места вкола до задней
поверхности ключицы.
При слишком глубоком введении иглы,
промахнувшись мимо вены, можно повредить
париетальную плевру и легкое. Если игла
при этом не будет соединена со шприцом,
то может возникнуть пневмоторакс. Однако
основная причина, по которой игла
обязательно должна быть соединена со
шприцом,
заключается в том, что через просвет
иглы воздух может попасть в подключичную
вену (воздушная эмболия), так как в этой
вене может быть отрицательное давление
вследствие присасывающего действия со
стороны грудной полости. По большому
кругу кровообращения воздушный эмбол
попадет в сердце, а затем по малому кругу
кровообращения – в легочные артерии,
что может привести к рефлекторной
остановке сердца. Прокол передней стенки
вены обычно сопровождается характерным
хрустом и чувством преодоления
сопротивления (за счет прокалывания
соединительнотканных перемычек,
фиксирующих подключичную вену к задней
поверхности ключицы). Появление в шприце
темной венозной крови подтверждает
прокол подключичной вены. Если венозная
кровь не появляется в шприце после
введения иглы на достаточную глубину,
поршень шприца следует медленно потянуть
на себя, так как в вене может быть
отрицательное давление. Катетеризацию
подключичной вены удобнее всего
осуществить посредством ее пункции
специальной иглой с присоединенным к
ней катетером. После выполнения пункции
такой иглой остается только обеспечить
фиксацию иглы путем ее подшивания к
коже за специальные «крылышки». При
отсутствии таких игл можно осуществить
катетеризацию по проводнику. Для этого
шприц отсоединяется от иглы, введенной
в подключичную вену (просвет иглы при
этом прижимается пальцем во избежание
возникновения воздушной эмболии), и
через просвет иглы вводится проводник
– обладающая достаточной жесткостью
нить с диаметром, меньшим, чем у иглы.
После этого игла удаляется, а проводник
остается в вене. Затем по проводнику
насаживается катетер, попадающий в
подключичную вену, и проводник удаляется
через катетер. Наружная часть катетера
подшивается к коже или фиксируется с
помощью лейкопластыря. 
Если есть время и условия для выполнения венесекции (вскрытия вены), то гораздо безопаснее для пациента осуществить катетеризацию подключичной вены посредством венесекции головной вены в дельтовидногрудной борозде.
25. обосновывать
и моделировать определение пульса на
верхней конечности (на артерии локтевого
сгиба, лучевой артерии), наложение
кровеостанавливающего жгута на верхнюю
конечность, определять возможные ошибки
и осложнения;Пульсационная
точка артерии локтевого сгиба находится
кнутри от основного сухожилия двуглавой
мышцы плеча (между
ним и медиальным мыщелком плечевой
кости). Сухожилие двуглавой мышцы плеча
легко определяется при слегка согнутой
в локте верхней конечности по своему
продольному направлению и расположению
приблизительно посередине локтевой
ямки. Для увеличения «полезной площади»
при определении пульса рационально
одновременно использовать подушечки
2-4 пальцев, при этом оказывая 1-ым пальцем
встречное давление сзади. Предварительное
определение пульса на артерии локтевого
сгиба облегчает выслушивание тонов
Короткова при определении артериального
давления традиционным способом. Манжету
при этом следует накладывать в нижней
трети плеча.
26. определять возможные места локализации гнойных процессов на верхней конечности и пути их распространения, проводить проекции и обосновывать разрезы для вскрытия гнойных процессов на верхней конечности (в т.ч. – при панарициях, флегмоне пространства Пирогова-Парона), определять возможные ошибки и осложнения (в т.ч. – запретная зона Канавелла);
Панариций – это острый воспалительный процесс в области пальцев. В зависимости от локализации патологического очага выделяют следующие формы панарициев:
-
кожный;
-
ногтевой (паронихия (гнойное воспаление валика ногтя) и подногтевой);
-
подкожный;
-
сухожильный (тендовагинит);
-
суставной;
-
костный;
-
панпанариций (с вовлечением всех тканей), пандактилит.
Кожный панариций проявляется отслойкой ороговевшего эпидермиса. Хирургическое лечение такой формы панариция не требует обезболивания и заключается в удалении отслоенного эпидермиса.
При подногтевом панариции обычно используют П-образный разрез у корня ногтя (горизонтальная часть разреза занимает дистальное положение), с помощью которого формируется тыльный лоскут (рис. 6.6.6). Хирургическое лечение при такой форме панариция состоит в удалении отслоенной части ногтя.
Подкожные панариции являются самой распространенной формой панарициев, протекают они по типу абсцесса. Наличие соединительнотканных тяжей между кожей и костно-фиброзными каналами сухожилий способствует распространению воспалительного процесса вглубь, поэтому подкожный панариций может осложниться тендовагинитом (сухожильной формой панариция). Если при хирургическом лечении подкожного панариция не создаются достаточно хорошие условия для оттока гнойного содержимого, то это приводит к обострению патологического процесса и способствует развитию осложнений. Оперативное лечение подкожных панарициев заключается в их вскрытии и дренировании (для создания условий к оттоку гнойного содержимого). При подкожных панарициях обычно применяют парные, продольные разрезы на передне-боковых поверхностях фаланги, не пересекающиемежфаланговые складки (рис. 6.6.7). Разрезы должны быть парными (на лучевой и локтевой поверхности фаланги) для улучшения условий к оттоку гнойного содержимого. Продольное направление разрезов соответствует направлению сосудисто-нервных пучков и сухожилий, то есть уменьшает вероятность их повреждения. Межфаланговые складки пересекать нельзя, чтобы не отсечь сухожилия в местах их прикрепления.
При сухожильных панарициях 2-4 пальцев (если синовиальные влагалища этих пальцев не сообщаются с синовиальными сумками) применяют такие же разрезы, как и при подкожных панарициях, но в области проксимальной и средней фаланги – всего четыре разреза, не пересекающих межфаланговой складки. Сухожильный панариций 1-ого или 5-ого пальца (если синовиальное влагалище этого пальца, как это бывает обычно, сообщается с лучевой синовиальной сумкой (1-ый палец) или с локтевой сумкой (5-ый палец)) осложняется флегмоной пространства Пирогова-Парона. Поэтому при сухожильных панарициях 1-ого и 5-ого пальца следует обеспечить дренирование синовиального влагалища (продольные парные разрезы в области проксимальной фаланги пальца), соответствующей синовиальной сумки
(разрез на ладонной поверхности пясти) и пространства Пирогова-Парона (продольный разрез с соответствующей стороны в нижней трети предплечья с контрапертурой). Для дренирования локтевой сумки используется разрез вдоль складки гипотенара. Для дренирования лучевой сумки используют разрез вдоль складки тенара, не затрагивающий проксимальную треть этойскладки («запретную зону» Канавелла) во избежание повреждения двигательной ветви (или ветвей) срединного нерва, обеспечивающих иннервацию мышц возвышения большого пальца. Для вскрытия пространства ПироговаПарона в качестве ориентиров используются шиловидные отростки локтевой и лучевой кости. Основной разрез для вскрытия флегмоны этого пространства выполняется в продольном направлении с локтевой (если процесс распространился по локтевой сумке) или с лучевой стороны (если процесс распространился по лучевой сумке), дополнительный разрез (контрапертура) – с противоположной стороны. А Б
Рис. 6.6.6. Хирургическое
лечение подногтевого панариция: А.–
П-образный разрез; Б.–
удаление отслоенной части ногтя.
Рис. 6.6.7. Разрезы при панарициях:
1.– при подкожном панариции проксимальной фаланги 2-ого пальца;
2.– при подкожном панариции средней фаланги 3-его пальца;
3.– при подкожном панариции дистальной фаланги 4-ого пальца;
4.–
при сухожильном панариции (тендовагините)
5-ого пальца, осложненном флегмоной
пространства Пирогова-Парона; 
5.– при сухожильном панариции (тендовагините) 1-ого пальца, осложненном флегмоной пространства Пирогова-Парона;
6.– «запретная» зона Канавелла;
7.– при сухожильном панариции (тендовагините) 2-ого пальца; 8.– при сухожильном панариции (тендовагините) 4-ого пальца.
Костный и суставной панариций обычно являются осложнением подкожной или сухожильной формы панариция. При панпанариции (пандактилите) часто приходится прибегать к ампутации фаланг пальца или всего пальца.
