
- •Обозначать внешние ориентиры переднебоковой стенки живота, проводить с их помощью границы областей переднебоковой стенки живота, описывать выполняемые действия;
- •2. Определять проекцию органов брюшной полости на переднебоковую стенку живота (интерпретировать особенности голотопии внутренних органов на области переднебоковой стенки живота);
- •3. Определять повреждаемые слои (внутренние органы) исходя из конкретной локализации проникающего ранения переднебоковой стенки живота, обосновывать опасность таких ран и тактику хирурга;
- •4. Интерпретировать особенности кровоснабжения, иннервации, венозного и лимфатического оттока в областях переднебоковой стенки живота;
- •5. Интерпретировать особенности формирования листков футляра прямой мышцы живота, определять проекцию и практическое значение дугообразной линии и полулунной линии;
- •6. Обозначать границы паховой области, пахового треугольника и пахового промежутка, стенки пахового канала, называть используемые образования;
- •8.Интерпретировать особенности «слабых» мест переднебоковой стенки живота (кроме пахового промежутка), определять название грыжи в зависимости от места ее формирования;
- •14.Обосновывать герниотомии при пупочных грыжах (по Лексеру, Напалкову), сравнивать их;
- •15.Обосновывать герниотомии при грыжах белой линии (по Сапежко, Напалкову), сравнивать их;
- •20.Проводить проекцию лапаротомических доступов к печени и желчному пузырю, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •21.Проводить проекцию лапаротомических доступов к червеобразному отростку, обосновывать и сравнивать эти доступы (оценивать достоинства и недостатки), моделировать этапы выполнения;
- •22.Обосновывать выход из операции исходя из конкретного лапаротомического доступа, моделировать его этапы (в том числе - подбирать инструменты и шовный материал);
- •23.Обосновывать первичную хирургическую обработку ран переднебоковой стенки живота, моделировать ее этапы (в том числе - подбирать инструменты и шовный материал).
- •24. Обозначать внешние ориентиры поясничной области, проводить границы ее отделов, называть используемые образования;
- •27. Обозначать проекцию люмботомий (по Федорову, по Бергманну-Израэлю), сравнивать и обосновывать их (в том числе - особенности послойного строения тканей), моделировать этапы;
- •28. Обосновывать операции на почках и мочеточниках (нефротомию, нефрэктомию, пиелотомию, уретеротомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •29. Обосновывать и моделировать паранефральную блокаду, определять возможные ошибки и осложнения;
- •30. Обосновывать операции на суставах (артроскопию, артротомию, эндопротезирование, артропластику, артродез, артролиз, артрориз), определять возможные ошибки и осложнения;
- •31. Интерпретировать особенности топографической анатомии позвоночного столба и спинного мозга, обосновывать и моделировать люмбальную пункцию, определять возможные ошибки и осложнения;
- •34. Обозначать ориентиры и моделировать определение размеров женского таза, определять их практическое значение;
- •35. Интерпретировать особенности топографической анатомии верхнего этажа малого таза, обозначать и называть углубления брюшины (у мужчин и женщин), определять их практическое значение;
- •Пузырно-маточное (утеровезикальное)
- •36. Интерпретировать особенности расположения содержимого среднего этажа малого таза (органов, сосудов, нервов, фасций, клетчаточных пространств), обозначать их на наглядных пособиях;
- •37. Определять возможные места локализации воспалительных процессов в малом тазу (в т.Ч. – в седалищно-прямокишечной ямке) и пути их распространения.
- •1. Интерпретировать особенности расположения внутренних органов брюшной полости и варианты покрытия их брюшиной, обозначать эти органы и их части на наглядных пособиях;
- •2. Интерпретировать особенности кровоснабжения органов верхнего этажа брюшной полости (система чревного ствола), обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •3.Интерпретировать особенности кровоснабжения органов нижнего этажа брюшной полости, обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
- •4.Интерпретировать особенности иннервации, венозного и лимфатического оттока органов брюшной полости;
- •5.Обозначать образования брюшины при ревизии верхнего этажа брюшной полости (связки, сумки, пространства), называть используемые образования, определять практическое значение;
- •7.Обозначать содержимое печеночно-двенадцатиперстной связки (в том числе - стороны треугольника Калло), обосновывать пережатие этой связки;
- •8.Обосновывать наложение кишечных швов (Ламбера, Шмидена), сравнивать их согласно предъявляемым требованиям;
- •9.Обосновывать наложение кишечных швов (Пирогова, Матешука), сравнивать их согласно предъявляемым требованиям;
- •10.Обосновывать наложение кишечных швов (Альберта, Черни), сравнивать их согласно предъявляемым требованиям;
- •11.Обосновывать наложение механических кишечных швов (в т.Ч. - используемая аппаратура), определять возможные ошибки и осложнения;
- •12.Обосновывать формирование кишечных анастомозов («конец в конец», «конец в бок», «бок в бок»), сравнивать их, определять возможные ошибки и осложнения;
- •13.Обосновывать резекцию тонкой кишки, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •14.Обосновывать и сравнивать гастростомии (по Витцелю, Штамму-Сенну-Кадеру и Топроверу), определять возможные ошибки и осложнения, моделировать этапы их выполнения;
- •16.Обосновывать и сравнивать ваготомии (стволовую, селективную гастральную и селективную проксимальную), дренажные операции на желудке, моделировать этапы их выполнения;
- •17.Обосновывать наложение шва на печень (в том числе - Кузнецова-Пенского), моделировать этапы выполнения;
- •18.Обосновывать и сравнивать холецистэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •19.Обосновывать оперативные вмешательства на желчных путях (холецистодуоденостомия, холедохотомия), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •20.Обосновывать и сравнивать аппендэктомии (антероградную, ретроградную, лапароскопическую), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •21.Обосновывать резекцию толстой кишки (в том числе - лево- и правостороннюю гемиколектомию), определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •22.Обосновывать спленэктомию, определять возможные ошибки и осложнения, моделировать этапы выполнения;
- •23.Обосновывать оперативные вмешательства на поджелудочной железе (панкреатодуоденальная резекция, панкреатоеюностомия), определять возможные ошибки и осложнения, моделировать этапы выполнения.
- •24. Обозначать проекции и обосновывать (в т.Ч. Сравнивать) доступы к органам малого таза (брюшностеночные и чрезпромежностные, вне- и чрезбрюшинные);
- •Через переднебоковую стенку живота:
- •25. Обосновывать эпицистотомию (-стомию), определять возможные ошибки и осложнения, моделировать их этапы;
- •28.Обосновывать и моделировать пункцию мочевого пузыря, определять возможные ошибки и осложнения;
- •29.Обосновывать и моделировать пункцию Дугласова пространства, определять возможные ошибки и осложнения;
- •30.Обосновывать и моделировать внутритазовую блокаду по Школьникову-Селиванову, определять возможные ошибки и осложнения;
- •31.Обозначать ориентиры стенок таза (ягодичной области, мужской и женской промежности), проводить границы анального и мочеполового треугольников, называть используемые образования;
- •34. Обосновывать и моделировать внутримышечные инъекции в ягодичной области, определять возможные ошибки и осложнения;
- •35. Обосновывать и моделировать пудендальную анестезию, определять возможные ошибки и осложнения;
- •1. Обозначать внешние ориентиры, проводить границы областей свободной нижней конечности;
- •3. Обосновывать герниотомии при бедренных грыжах (по Бассини, Руджи), сравнивать их, определять возможные ошибки и осложнения;
- •4. Обосновывать герниотомии при бедренных грыжах (по Парлавеччо, Райху, эндоскопические), сравнивать их, определять возможные ошибки и осложнения;
- •9. Интерпретировать особенности топографической анатомии коленного сустава, обосновывать и моделировать пункцию коленного сустава, определять возможные ошибки и осложнения;
- •Пункция коленного сустава
- •10. Интерпретировать особенности топографической анатомии суставов Шопара и Лисфранка, определять «ключи» к этим суставам;
- •16.Интерпретировать особенности кровоснабжения стопы, определять особенности артериальных анастомозов стопы, их практическое значение;
- •18. Обосновывать и моделировать пункцию вен нижней конечности (бедренной, большой скрытой), определять возможные ошибки и осложнения;
- •Пункция бедренной вены
- •21. Обозначать внешние ориентиры, проводить границы областей надплечья и свободной верхней конечности;
- •27. Обосновывать и моделировать проводниковую анестезию на верхней конечности (по Оберсту-Лукашевичу, по Брауну-Усольцевой), определять возможные ошибки и осложнения;
34. Обосновывать и моделировать внутримышечные инъекции в ягодичной области, определять возможные ошибки и осложнения;
--------------------------------
35. Обосновывать и моделировать пудендальную анестезию, определять возможные ошибки и осложнения;
. Показания: операции на наружных половых органах, обезболивание при родах.
Есть два доступа к срамному нерву:
• через промежность;
• через влагалище.
Место выполнения – середина расстояния между анусом и седалищным бугром
Направление продвижения иглы: перпендикулярно к коже, затем – веерообразно.
Глубина введения иглы: 3-4 см.
Возможные осложнения: прокол тазовой диафрагмы и повреждение содержимого среднего этажа малого таза при слишком глубоком введении иглы
36. обосновывать оперативные вмешательства на наружных половых органах: при гидроцеле (по Бергманну, по Винкельманну), при варикоцеле (по Иваниссевичу, по Паломо), при овариоцеле, фимозе, парафимозе, определять возможные ошибки и осложнения.
гидроцелэктомия -при гидроцеле (водянке яичка)
доступ:
-
по Бергманну (иссечение влагалищной оболочки яичка);
-
по Винкельманну (рассечение и выворачивание влагалищной оболочки внутренней поверхностью наружу).
Варикоцеле – варикозное расширение вен гроздевидного сплетения (у мужчин – семенного канатика), одна из основных причин мужского бесплодия. Обычно возникает с левой стороны, что связано с оттоком венозной крови по левой яичковой вене в левую почечную вену. Правая яичковая вена обычно впадает непосредственно в нижнюю полую вену и в ней обычно меньше давление. При ренотестикулярном рефлюксе происходит ретроградный заброс крови из почечной вены в левую яичковую (яичниковую) вену, что и может явиться предпосылкой к заболеванию. Развитию ренотестикулярного рефлюкса могут способствовать такие индивидуальные варианты строения, как ретроаортальное (позади аорты) расположение левой почечной вены и наличие «аорто-мезентериального пинцета», когда левая почечная вена пережимается между аортой и верхней брыжеечной артерией как между браншами пинцета
При варикоцеле могут выполняться следующие операции:
-
операция Иваниссевича – перевязка тестикулярной вены для предотвращения ренотестикулярного рефлюкса;
-
операция Паломо – перевязка тестикулярной вены вместе с одноименной артерией (для уменьшения притока крови);
-
малоинвазивные операции (эндоскопическая варикоцелэктомия, эндоваскулярная склероэмболизация и т.д.);
-
формирование анастомозов (тестикулоилиакальных, тестикулоэпигастральных, тестикулосафенных и др.) для улучшения оттока крови.
При фимозе (сужении крайней плоти) и парафимозе (ущемлении головки полового члена) – циркумцизия (иссечение крайней плоти), смотри
Возможное осложнение: если не соблюдать послойность (в том числе – не использовать при необходимости желобоватый зонд), то можно повредить половой член
Блок умений № 3. УМЕТЬ:
1. Обозначать внешние ориентиры, проводить границы областей свободной нижней конечности;
внешним ориентирам бедра:
-
передняя верхняя подвздошная ость,
-
лобковый бугорок,
-
пазовая связка,
-
нижняя ягодичная складка,
-
верхушка большого вертела бедренной кости,
-
седалищный бугор,
-
мышцы бедра (портняжная, латеральная и медиальная широкие, длинная и большая приводящие,
-
полусухожильная и полуперепончатая, двуглавая).
Верхняя граница бедра проходит по нижней ягодичной складке до большого вертела бедра, затем – до передней верхней подвздошной ости (эта часть верхней границы бедра отделяет его от ягодичной области), спереди верхняя граница бедра соответствует паховой связке (а не складке (!)), отделяющей бедро от переднебоковой стенки живота. Паховая связка обычно располагается параллельно, но выше паховой складки на 1,5-2 см. Сверху эта связка прикрепляется к передней верхней подвздошной ости, снизу – к лобковому бугорку.
Нижняя граница бедра проводится как циркулярная линия, расположенная на 2 поперечника пальца выше надколенника. Эта граница отделяет бедро от области колена.
2. интерпретировать особенности топографической анатомии подпупартова пространства, обозначать и называть его образования (в т.ч. – границы глубокого бедренного кольца, «венец смерти»), обосновывать механизм формирования бедренных грыж, проводить топографо-анатомическую дифференциальную диагностику с паховыми грыжами;
Подпупартово пространство – это пространство между тазовой костью и паховой связкой (одно из названий этой связки – Пупартова). Паховая связка представляет собой утолщенный нижний край апоневроза наружной косой мышцы живота, прикрепляющийся к передней верхней подвздошной ости и лобковому бугорку. Подвздошно-гребешковая связка (дуга) делит подпупартово пространство на две лакуны:
-
мышечную лакуну: проходит подвздошно-поясничная мышца и бедренный нерв.
-
сосудистую лакуну: проходит бедренная артерия (продолжение наружной подвздошной артерии) и бедренная вена (продолжающаяся в наружную подвздошную вену). Бедренная артерия занимает латеральное положение, кнутри от нее располагается бедренная вена. Кнутри от бедренной вены -клетчатка и лимфатические узлы, самый крупный из которых называется узлом Розенмюллера-Пирогова.
Бедренные грыжи могут формироваться
через мышечную лакуну (мышечно-лакунарные
грыжи, Гессельбаха), но происходит это
редко, так как мышечная лакуна обычно
оказывает большее сопротивление
формированию грыжи, чем сосудистая
лакуна. Самым слабым местом сосудистой
лакуны является внутренняя ее часть
(кнутри от бедренной вены). Это место
называется глубоким бедренным
кольцом. Через это кольцо происходит
формирование типичных бедренных грыж
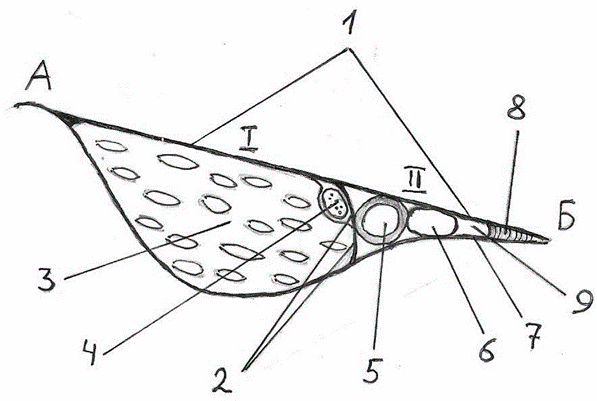
Рис. 6.1.7. Подпупартово пространство (вид спереди и снизу): А. – передняя верхняя подвздошная ость;
Б. – лобковый бугорок.
1.– паховая (Пупартова) связка;
2 – подвдошно-гребешковая связка (дуга). I. – мышечная лакуна:
3.– подвздошно-поясничная мышца;
4.– бедренный нерв.
II. – сосудистая лакуна:
5.– бедренная артерия;
6.– бедренная вена;
7.– гребешковая (Куперова) связка;
8.– лакунарная (Джимбернатова) связка;
9.– глубокое бедренное кольцо (самое «слабое» место).
Границы глубокого бедренного кольца:
-
паховая связка – спереди и сверху;
-
гребешковая связка – сзади и снизу;
-
лакунарная связка – изнутри.
-
бедренная вена – снаружи
У женщин (вследствие большей развернутости крыльев подвздошой кости угол между паховой связкой и лобковой костью (гребешковой связкой) обычно является более острым, чем у мужчин. В связи с этим промежуток между лакунарной связкой и бедренной веной (глубокое бедренное кольцо) у женщин, как правило, является более широким. Поэтому бедренныегрыжи у женщин развиваются чаще по сравнению с мужчинами.
Рис. 6.1.8. Переднебоковая стенка живота и подпупартово пространство (вид сзади), «венец смерти» (справа):
1.
– прямая мышца живота; 2.
– наружная косая, внутренняя косая и
поперечная мышцы живота; 3.
– париетальная брюшина; 4.
– медиальная пупочная складка (правая);
5.
– срединная пупочная складка; 6.
- семявыносящий проток и тестикулярные
сосуды; 7.
– наружная подвздошная артерия и вена;
8.
– бедренная грыжа; 9.
– запирательная грыжа; 10.
– атипично отходящая запирательная
артерия; 11.
– запирательная мембрана; 12.
– надпузырная ямка (правая); 13.
– мочевой пузырь; 14.
– медиальная паховая ямка (левая); 15.
– запирательный сосудисто-нервный
пучок (левый); 16.
– гребешковая связка; 17.
– лакунарная связка; 18.
– нижние надчревные сосуды; 19.
– подвздошнопоясничная мышца; 20.
– паховая связка; 21.
– латеральная паховая ямка (левая); 22.
– латеральная пупочная складка (левая).

