
- •Издательство «экзамен» москва 2004
- •Глава 1. Зрительные нарушения у детей
- •Глава 2. Электрофизиологическая диагностика нарушений зрения у детей раннего возраста 75
- •Глава 3. Психолого-педагогическая коррекция
- •Глава 1 176
- •Глава 2 181
- •Глава 3 187
- •Глава 1.
- •Глава 2.
- •0,3 (А), 0,6 (б) от его нормальной величины
- •Глава 3.
- •Глава 1
- •Глава 2
- •Глава 3
Глава 1.
Зрительные нарушения у детей раннего возраста
Частота зрительных нарушении у детей раннего возраста
Под зрительными нарушениями подразумевают снижение зрительных функций, к которым относятся:
центральное зрение или острота зрения;
периферическое зрение;
цветоощущение;
светоощущение или темновая адаптация;
бинокулярное или стереоскопическое зрение.
В связи с тем, что для жизнедеятельности человека наибольшее значение имеет первая из пяти перечисленных функций, лиц со значительно сниженной остротой зрения именуют людьми со зрительными нарушениями. Остроту зрения подразделяют на относительную и абсолютную. Первая — это острота зрения без очков, вторая — острота зрения в очках, адекватных оптической системе глаза, то есть острота зрения с оптимальной оптической коррекцией.
При абсолютной остроте зрения лучше видящего глаза, равной или меньшей 0,03, пациентов относят к категории слепых. В том случае, если острота зрения лучше видящего глаза с очками равна 0,2 или менее _ к категории слабовидящих. Приказ Министерства здравоохранения от 4 июля 1991 г. № 117 содер-8
жит медицинские показания, на основании которых ребенок в возрасте до 16 лет признается инвалидом. В нем учитывается не только острота зрения, но и состояние других функций зрительного анализатора. Слепые и слабовидящие составляют контингент инвалидов по зрению. Слово «инвалид», буквально переводимое с латыни как «недействительный, неосновательный», за рубежом уже сегодня выходит из употребления, а его применение к людям с нетипичной внешностью и потребностями считается нарушением их прав (Волжина О.И., 1997). В 1997 г. в нашей стране принята новая концепция инвалидности, в соответствии с которой «инвалидность — социальная недостаточность вследствие нарушения здоровья со стойким расстройством функций организма, приводящим к ограничению жизнедеятельности и необходимости социальной защиты» (Либман Е.С., Шахова Е.В., 2000). В 1993 г. в нашей стране были изменены критерии, по которым определяется инвалидность по зрению с детства. В отличие от критериев, по которым определяется инвалидность по зрению взрослых, к слабовидящим стали относить детей, слепых на один глаз, а также детей с отсутствием одного из глаз.
Охрана зрения населения, борьба со слепотой относятся к числу важных медико-социальных проблем современного общества, что обусловлено не только уникальной ролью зрительного анализатора в познании и преобразовании мира, но и главным образом возрастающей распространенностью слепоты у населения земного шара (Либман Е.С., Шахова Е.В., 2000). По данным Всемирной организации здравоохранения, в настоящее время в мире насчитывается 150 млн. лиц со значительными зрительными расстройствами, в том
9



 числе
— около 42 млн. слепых. За последние 12
лет численность
незрячих увеличилась на 12 млн. человек,
каждый
четвертый из них — ребенок или человек,
утративший зрение в детстве.
Распространенность инвалидности
вследствие патологии органа зрения у
населения России очень высока,
составляя в накопленном контингенте
28,8 человека на 10 000 взрослого населения.
Уровень первичной инвалидности в связи
со зрительными
расстройствами в России составил к 1999
г. 3,1
(на 10 000 населения), что свидетельствует
о его значительном
росте по сравнению с 1989 г., когда частота
первичной инвалидности по зрению не
превышала 1,3.
У 55% инвалидов в возрасте 19-50 лет
зрительные
расстройства возникли в детском возрасте.
Уровень
детской инвалидности по зрению — 5,2
человека на
10 000 населения соответствующего возраста.
В контингенте
слепых и слабовидящих дети до 18 лет
составляют
3,4% (Либман Е.С., Шахова Е.В., 2000).
числе
— около 42 млн. слепых. За последние 12
лет численность
незрячих увеличилась на 12 млн. человек,
каждый
четвертый из них — ребенок или человек,
утративший зрение в детстве.
Распространенность инвалидности
вследствие патологии органа зрения у
населения России очень высока,
составляя в накопленном контингенте
28,8 человека на 10 000 взрослого населения.
Уровень первичной инвалидности в связи
со зрительными
расстройствами в России составил к 1999
г. 3,1
(на 10 000 населения), что свидетельствует
о его значительном
росте по сравнению с 1989 г., когда частота
первичной инвалидности по зрению не
превышала 1,3.
У 55% инвалидов в возрасте 19-50 лет
зрительные
расстройства возникли в детском возрасте.
Уровень
детской инвалидности по зрению — 5,2
человека на
10 000 населения соответствующего возраста.
В контингенте
слепых и слабовидящих дети до 18 лет
составляют
3,4% (Либман Е.С., Шахова Е.В., 2000).
Таким образом, число инвалидов по зрению в России за последнее десятилетие значительно выросло. Зрительные расстройства у каждого второго инвалида по зрению в возрасте 19-50 лет возникли в детском возрасте.
Медико-социальные причины увеличения частоты зрительных нарушений у детей России
Проблема медицинской коррекции зрительных нарушений у детей раннего возраста особенно остро стоит в последнее десятилетие. Это связано с теми неблагоприятными демографическими и экономическими 10
факторами, которые имели место в нашей стране в конце минувшего тысячелетия.
За последние 10 лет было отмечено уменьшение удельного веса детского населения и ухудшение качества его здоровья. На фоне увеличения смертности в стране отмечено снижение уровня рождаемости. Так, в 1993 г. коэффициент рождаемости в Российской Федерации составлял 9,6 на 1000 человек, тогда как в 1990 г. он равнялся 13,4 (Пальцев М.А. и др., 1997). Наряду с уменьшением удельного веса детского населения уменьшилось число здоровых детей в популяции. По данным Международного фонда охраны здоровья матери и ребенка, число здоровых детей в возрасте от 0 до 14 лет за последние десять лет снизилось. В 1989 г. их было 24,5%, а в 1996 г. — только 22,5% (Игнатова Р.К., Каграманов В.И., 1997). По данным главного санитарного врача России, только 10% детей школьного возраста могут считаться здоровыми, 90% имеют те или иные хронические болезни и морфо-функциональные отклонения (Онищен-ко Г.Н., 1998). Среди вновь рождающихся детей уменьшилось число крепких, здоровых младенцев. По данным специальных исследований, проведенных за период с 1990 г. по 1997 г., доля здоровых новорожденных снизилась с 48,3% до 36,5% (Баранов А.А., 1997). Иными словами, из каждых трех родившихся детей только один может считаться здоровым.
Причины, которые привели к увеличению удельного веса ослабленных новорожденных среди общего числа родившихся носят социально-экономический и медицинский характер. Во-первых, государственные ассигнования на здравоохранение в последнее десятилетие не превышали 3,2% от валового внутреннего
11
продукта. Службе материнства и детства выделялось не более 20% от расходов на здравоохранение. По официальным оценкам, в 1993 г. в условиях бедности жило 27% населения страны. Это примерно 40 млн. человек (Ваганов Н.Н., 1998). Во-вторых, как ни парадоксально это звучит, увеличение удельного веса новорожденных с отклонениями в состоянии здоровья связано с успехами акушеров-гинекологов, специалистов по выхаживанию младенцев — врачей-неонатологов. Благодаря их усилиям в стране снизилась младенческая смертность и увеличилась выживаемость детей, ранее считавшихся нежизнеспособными. По данным отдела статистики Организации Объединенных Наций, младенческая смертность в Российской Федерации в 1997 г. составляла 17,8 детей на 1000 родившихся, в то время как в 1994 г. она была значительно выше — 20,3. Для сравнения отметим, что в ряде республик бывшего Советского Союза этот показатель в 1997 г. был ниже, в других — значительно выше: в Белоруссии он составлял 13,3, на Украине — 15,1, в Казахстане — 28,8, в Кыргызстане — 31,6. В развитых капиталистических странах он был в 2 - 4 раза ниже: в США — 8,0, во Франции — 6,5, в Великобритании — 6,2, в Германии — 5,6, в Швеции — 4,4 и в Японии — 4,2 (Wegman M., 1998). Россия по показателю младенческой смертности в 1994 г. находилась между Уругваем (20,1) и Аргентиной (22,9).
Наибольшую опасность с точки зрения наступления смерти представляет период, начинающийся с момента рождения ребенка и оканчивающийся 28 днем его жизни, так называемый неонатальный период. В структуре детской смертности 70% составляет смертность детей, погибших именно в этот период жизни — неонаталь-ная смертность (Пальцев М.А. и др., 1997). 12
I
Какими причинами определяется неонатальная смертность? На 70% она обусловлена состоянием ребенка в перинатальный период и врожденными пороками (Ломовских В.Б. и др., 1998). Из сказанного следует, что снижение неонатальной смертности привело к увеличению показателя выживаемости лиц с отклонениями, возникшими в течение перинатального периода и врожденными пороками развития.
Рассмотрим, как характеризуют перинатальный период педиатры. Перинатальный период — это период жизни ребенка, начинающийся с 28-й недели (по некоторым данным — с 22-й недели) его внутриутробной жизни и оканчивающийся первой неделей внеутробной жизни (В.А.Таболин, 1983). Термин происходит от двух латинских слов: «пери-» что означает вокруг, около и «натос» — рождение. Патология, отмеченная в последние двенадцать недель внутриутробного развития, в период родов и в первую неделю внеутробной жизни ребенка, носит название перинатальной, а дети, перенесшие ее, именуются перинатально пострадавшими или перинатально отягощенными (Вихляева Е.М., 1989; Шабалов Н.П., 1990). По данным ведущих отечественных педиатров, перинатальная отягощенность в нашей стране за последнее десятилетие возросла в 1,9 раза и составила 544,7 на 1000 родившихся (Баранов А.А., 1997; Карамо-ва Л.Н. и др., 1998). Иными словами, каждый второй младенец в стране рождался с отклонениями в состоянии здоровья. Патология, перенесенная новорожденным в упомянутый период, определяет состояние его здоровья во все последующие периоды жизни. Это связано с тем, что в перинатальном периоде закладывается как бы «фундамент» всего «здания» здоровья
13



 ребенка,
в том числе и здоровья его глаз. Патология,
перенесенная ребенком в перинатальном
периоде, оказывает
негативное влияние на состояние многих
органов
и систем организма, в первую очередь
нервной
(Таболин В.А. и др., 1996; Самсыгина Г.А. и
др., 1997;
Барашнев Ю.И., 1997; Петрухин А.С., 1997).
ребенка,
в том числе и здоровья его глаз. Патология,
перенесенная ребенком в перинатальном
периоде, оказывает
негативное влияние на состояние многих
органов
и систем организма, в первую очередь
нервной
(Таболин В.А. и др., 1996; Самсыгина Г.А. и
др., 1997;
Барашнев Ю.И., 1997; Петрухин А.С., 1997).
Чем ниже смертность новорожденных от асфиксии, родовой травмы черепа, врожденных инфекций, тем больше удельный вес врожденных пороков развития, популяционная частота которых относительно стабильна. Врожденные пороки — это стойкие морфологические изменения органа или всего организма, выходящие за пределы вариаций их строения. Предпосылки для возрастания частоты рождения детей с врожденными пороками, безусловно, имеются. Возрастает загрязнение окружающей среды веществами, обладающими мутагенным и тератогенным воздействием. Увеличивается возможность контакта населения с источниками ионизирующих излучений и химическими мутагенами (Лазюк Г.И., 1991).
Увеличение удельного веса не вполне здоровых младенцев среди общего числа родившихся обусловлено в том числе и переходом России с 1993 г. на международные, рекомендуемые Всемирной организацией здравоохранения, критерии живорождения. С 1 января 1993 г. в Российской Федерации принято следующее определение живорождения: «Живорождением является полное изгнание или извлечение продукта зачатия из организма матери вне зависимости от продолжительности беременности, причем плод после такого отделения дышит или проявляет другие признаки жизни, такие, как: сердцебиение, пульсация пуповины или произвольные движения мускулатуры, независимо
14
от того, перерезана пуповина и отделилась ли плацента. Каждый продукт такого рождения рассматривается как живорожденный» (Игнатова Р.К., Каграма-нов В.И., 1997). Из приведенного документа следует, что новорожденные, которых ранее относили к плодам, так как масса их тела при рождении не превышала 500-600 г, и считали поздними выкидышами, с 1993 г. включаются в официальную статистику рождаемости. Таких детей с экстремально низкой массой тела при рождении неонатологи выхаживают, сохраняют им жизнь и... пополняют ряды перинатально пострадавших пациентов.
Подводя итог, можно сделать следующий вывод. Снижение младенческой смертности в нашей стране, наряду с бесспорными достижениями, имело и негативные последствия, которые выразились в увеличении выживаемости перинатально пострадавших детей и детей с врожденными пороками развития. К перинатально пострадавшим детям относится каждый второй из числа вновь родившихся. Патология перинатального периода негативно влияет на здоровье детей вообще и на здоровье их глаз в частности. Этим, вероятно, и обусловлено увеличение удельного веса лиц со зрительными нарушениями.
Строение и функции компонентов зрительного анализатора
Зрительный анализатор — сложная система, включающая множество составных компонентов. Глаз формируется из выпячиваний промежуточного мозга, появляющихся по обеим сторонам на второй
15





 неделе
внутриутробного развития зародыша.
Поэтому
глаз еще именуют «мозгом, вынесенным
на периферию»
(Трон Е.Ж., 1962). Касаясь анатомического
устройства
зрительного анализатора, выделим его
четыре
части:
неделе
внутриутробного развития зародыша.
Поэтому
глаз еще именуют «мозгом, вынесенным
на периферию»
(Трон Е.Ж., 1962). Касаясь анатомического
устройства
зрительного анализатора, выделим его
четыре
части:
глазное яблоко,
вместилище глаза и защитный аппарат — орбиту и веки,
придатки глаза — двигательный и слезный аппа раты;
проводящие пути и центры.
Глазное яблоко
Глазное яблоко (рис. 1) состоит из трех оболочек:
фиброзной;
сосудистой;
сетчатой.
Хориоидея
(сосудистая
оболочка)
Сетчатка
Стекловидное тело
Желтое пятно
Ц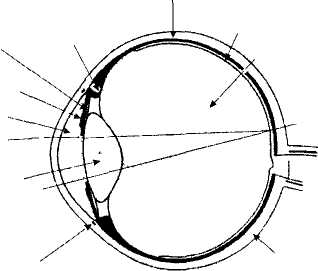 илиарное
Задняя тело
илиарное
Задняя тело
Радужка
Передняя камера
Хрусталик
Зрительный нерв
Дренажная
система
глаза
Фиброзная оболочка
Рис. 1. Саггиталъный разрез глазного яблока
камера\ч
16
Первая называется также капсулой глаза и разделяется на две неравные части: непрозрачную белую склеру, составляющую 5/6 поверхности, и переднюю, выпуклую, прозрачную, напоминающую часовое стекло и занимающую 1/6 поверхности — роговицу. Обе части фиброзной оболочки хорошо видны у живого человека невооруженным глазом: в центре глазной щели — роговица, в наружном и внутреннем углах — белая склера.
Вторая оболочка, сосудистая, носит еще название увеальнои (от латинского слова «увеа» — ягода). Если осторожно удалить фиброзную оболочку глаза, то его содержимое будет черного цвета из-за наличия пигмента меланина в сосудистой оболочке. В связи с этим глаз без фиброзной оболочки напоминает виноградину черного цвета, поэтому и назван по-латыни «ягодой». Увеальная оболочка, или сосудистый тракт, состоит из трех отделов: радужки, цилиарного (ресничного) тела и собственно сосудистой оболочки. В передней части глаза мы можем видеть переднюю часть сосудистой оболочки. Это радужка, в центре которой обычно располагается отверстие круглого цвета — зрачок. Свое название радужка («ирис») получила за окраску, обуславливающую цвет глаза. У древних греков словом «ирис» обозначали радугу. Постоянная окраска радужки формируется лишь к двухлетнему возрасту. До этого времени она имеет у многих голубой цвет из-за недостаточного количества пигментных клеток (хроматофоров) в ее переднем листке. Функция радужки состоит в основном в изменении диаметра зрачка. Если в радужке пигмент отсутствует, например у альбиносов, то роль диафрагмы радужки утрачивается, что ведет к снижению зрения.
17





 Помимо
радужки, в состав сосудистой оболочки
глаза входят
ресничное тело и собственно сосудистая
оболочка.
Зрачок на латыни называется «пупилля»,
что переводится
как девочка, куколка (вспомним знакомое
слово «пупсик»). Вероятно, такое название
было дано
зрачку в связи с возможностью видеть
собственное
уменьшенное изображение при рассматривании
глаза
другого человека.
Помимо
радужки, в состав сосудистой оболочки
глаза входят
ресничное тело и собственно сосудистая
оболочка.
Зрачок на латыни называется «пупилля»,
что переводится
как девочка, куколка (вспомним знакомое
слово «пупсик»). Вероятно, такое название
было дано
зрачку в связи с возможностью видеть
собственное
уменьшенное изображение при рассматривании
глаза
другого человека.
Ресничное тело — кольцевидное, выступающее в полость глаза утолщение сосудистого тракта, которое можно увидеть только при разрезе глазного яблока. Ресничное тело осуществляет две основные функции: секретирует внутрь глаза жидкость (внутриглазную жидкость) и обеспечивает хорошее различение предметов, расположенных на разных расстояниях от глаза. Собственно сосудистая оболочка, или хориоидея — третий и самый обширный по поверхности отдел уве-ального тракта, который играет важную роль в осуществлении зрения и тесно связан с сетчаткой.
Третьей и последней оболочкой глазного яблока является сетчатая («ретина» — по-латыни означает сеть) — самая внутренняя, самая тонкая в физическом смысле и самая физиологически важная оболочка, представляющая начало зрительного анализатора, его периферический отдел. За ним следуют, как в любом анализаторе, проводящие пути, подкорковые и корковые центры. В сетчатке различают три нейрона, расположенных один над другим (рис. 2). Первый нейрон — нейроэпителий сетчатки с соответствующими ядрами. Второй нейрон — слой биполярных клеток. Каждая клетка второго нейрона контактирует с окончаниями нескольких клеток первого нейрона. Третий нейрон — слой ганглиозных клеток. От ганг-18
лиозных клеток отходят длинные отростки — аксоны. Они собираются в одном участке, образуя зрительный нерв. Учитывая его развитие, зрительный нерв является, по сути дела, белым веществом головного мозга, проводящими путями, выдвинутыми в глазницу из полости черепа.
С ВЕТ
ВЕТ
![]()
Стекловидное тело
Нервные волокна
Ганглиозные клетки
Внутренняя
п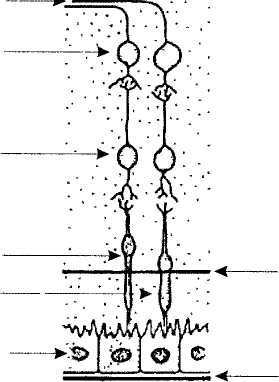 ограничая
ограничая
Биполярные клетки
Палочка Колбочка
Пигментный эпителий клетчатки
мембрана
Наружная пограничая мембрана
эо ос
Мембрана Брухта
Сосудистая оболочка
Рис. 2. Строение сетчатки глаза
Внутренняя поверхность глазного яблока, выстланная сетчаткой, получила название глазного дна (рис. 3). На дне глаза имеются два важных образова-
19



Артерии сетчатки
Диск
зрительного нерва
н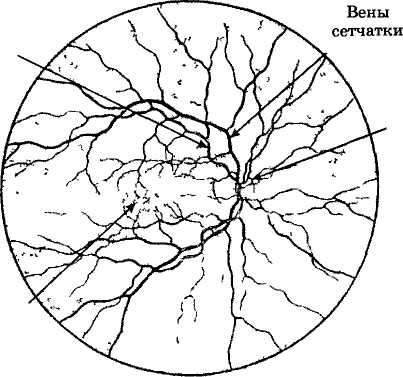 ия:
желтое пятно, расположенное в области
заднего полюса
глаза, и диск зрительного нерва. Желтое
пятно — это, если можно так выразиться,
участок сетчатки
с «привилегиями». Они заключаются в
том, что каждая
клетка первого слоя нейроэпителия имеет
собственный
аксон, соединяющий ее с головным мозгом,
своеобразный «персональный телефон».
В этой связи
толщина сетчатки в этом месте меньше,
чем в окружающих
отделах, и имеет своеобразный цвет,
дающий
название желтому пятну. Диск зрительного
нерва — это начало зрительного пути.
ия:
желтое пятно, расположенное в области
заднего полюса
глаза, и диск зрительного нерва. Желтое
пятно — это, если можно так выразиться,
участок сетчатки
с «привилегиями». Они заключаются в
том, что каждая
клетка первого слоя нейроэпителия имеет
собственный
аксон, соединяющий ее с головным мозгом,
своеобразный «персональный телефон».
В этой связи
толщина сетчатки в этом месте меньше,
чем в окружающих
отделах, и имеет своеобразный цвет,
дающий
название желтому пятну. Диск зрительного
нерва — это начало зрительного пути.
Макулярная
область
с центральной
ямкой
Рис. 3. Глазное дно
Капсула глаза и прилежащие к ней сосудистая и сетчатая оболочки ограничивают полость глазного яблока, в которой содержится еще ряд образований. Непосредственно за роговицей следует заполненное водянистой жидкостью пространство — передняя камера глаза — пространство как бы между часовым
20
стеклом и циферблатом, если использовать приведенное ранее сравнение. В передней камере имеется важный участок — угол передней камеры — круговое образование, невидимое без специального зеркала. Угол передней камеры ограничивается спереди роговицей, а сзади — радужкой. В месте их соединения находится дренажная система глаза, через которую осуществляется основная часть оттока водянистой влаги.
Следующим образованием, лежащим за радужкой, является хрусталик. Это прозрачное чечевицеобразное тело, подвешенное на волокнах, идущих от отростков ресничного тела. По-латыни хрусталик именуют «лене кристаллина», что означает «зерно (чечевица) прозрачное» или по-гречески «факос», что означает «чечевица». Название дано из-за сплюснутой в перед-незаднем направлении формы этого образования. Передняя поверхность хрусталика касается задней поверхности радужки в области зрачковой зоны. Поскольку центральная часть хрусталика более выпуклая и имеет больший переднезадний размер по сравнению с периферическими участками, то между ним и периферией радужки сохраняется свободное пространство задней камеры, заполненное, как и передняя, водянистой влагой. Связь между камерами осуществляется через зрачок.
Всю остальную за задней камерой полость глаза — около 65% объема — занимает стекловидное тело: прозрачный, не имеющий ни сосудов, ни нервов гель, состоящий на 98% из воды и незначительного количества белков и солей. По-латыни стекловидное тело называют «витреум», что означает «стеклянный, стекловидный». Стекловидное тело является опорной тканью глазного яблока, имеющей
21



 значение
для поддержания его стабильной формы.
При
значительных потерях стекловидного
тела (одной
трети и более) без их замещения глазное
яблоко теряет
тургор («тургор» означает «быть
наполненным,
вздутым») и атрофируется. Кроме того,
стекловидное
тело выполняет определенную защитную
функцию
для внутренних оболочек глаза, а также
играет
роль преломляющей световые лучи среды.
значение
для поддержания его стабильной формы.
При
значительных потерях стекловидного
тела (одной
трети и более) без их замещения глазное
яблоко теряет
тургор («тургор» означает «быть
наполненным,
вздутым») и атрофируется. Кроме того,
стекловидное
тело выполняет определенную защитную
функцию
для внутренних оболочек глаза, а также
играет
роль преломляющей световые лучи среды.
Вместилище глаза и защитный аппарат
Вместилищем глазных яблок являются костные впадины лицевого черепа — глазницы (или орбиты), имеющие форму усеченных четырехгранных пирамид и обращенные вершинами кзади и друг к другу. В глазнице различают четыре стенки: верхнюю, внутреннюю, нижнюю и наружную. Наиболее надежной стенкой является наружная — она толще других и граничит с окружающей средой. Остальные стенки глазницы служат одновременно и стенками придаточных полостей носа: верхняя — нижней стенкой лобной пазухи, нижняя — верхней стенкой полости верхней челюсти (гайморовой), внутренняя — боковой стенкой решетчатого лабиринта, связанного с полостью носа. Указанное соседство вряд ли можно признать оптимальным, поскольку патологические состояния названных полостей нередко приводят к заболеваниям глазницы и глазного яблока. Содержимым глазницы, помимо глазного яблока, являются сосуды, мышцы, нервы, жировая клетчатка.
Спереди глазница прикрывается веками, представляющими собой защитный аппарат глаза. Веки состоят из четырех отделов: кожи, мышечного слоя,
22
хряща и слизистой оболочки, или конъюнктивы. Внутренняя поверхность век, как и вся передняя поверхность глазного яблока, выстлана конъюнктивой, или соединительной оболочкой. Если веки сомкнуть, то между их задней поверхностью и глазным яблоком образуется закрытая полость, своеобразный конъюнктивальный мешок. Конъюнктива разделяется на три отдела: слизистую век, слизистую глазного яблока и слизистую переходных складок, или сводов. Наличие в сводах «излишка» конъюнктивы, собирающейся в складки, обеспечивает возможность беспрепятственного движения глазного яблока в пределах глазной щели.
Придатки глаза .
К придаткам глаза относятся мышцы и слезные органы. Мышц всего семь. Глазодвигательные мышцы получают иннервацию из глазодвигательного (III черепно-мозговая пара), блоковидного (IV черепно-мозговая пара) и отводящего (VI черепно-мозговая пара) нервов. Ядра упомянутых нервов расположены в головном мозгу.
Остается рассмотреть слезные органы. Они представлены слезообразующим и слезоотводящим аппаратами. К первому относится слезная железа, расположенная в верхне-наружном отделе глазницы, и добавочные слезные железки, разбросанные в толще слизистой. В обычных условиях слезная железа не функционирует. Для омывания передней поверхности глазного яблока хватает слезы, вырабатываемой добавочными железками. Слезная железа вступает в действие при плаче, при раздражениях роговицы и
23




 конъюнктивы.
В спокойном состоянии у человека в сутки
выделяется примерно 1 мл слезы.
конъюнктивы.
В спокойном состоянии у человека в сутки
выделяется примерно 1 мл слезы.
Слезоотводящий аппарат состоит из нескольких образований. Его начало — слезный ручей, узкое пространство между краем нижнего века и глазным яблоком. По мнению некоторых исследователей, ручей имеется и на верхнем веке. Продолжение слезного ручья — слезное озеро, дугообразное углубление у внутреннего угла глаза. В углублении лежит слезное мясцо — образование, не имеющее отношения к слезоотделению. Позади него видна полулунная складка — рудимент третьего века, представляющая собой дубликатуру слизистой. Это образование, как и слезное мясцо, тоже не участвует в слезоотделении. В слезное озеро погружены слезные точки, верхняя и нижняя, расположенные на задних ребрах краев век. От них начинаются слезные канальцы, впадающие в слезный мешок, который расположен в костном углублении у внутреннего угла глазной щели, то есть вне орбиты. Слезный мешок в нормальных условиях — капиллярная щель. Он переходит в слезно-носовой канал, открывающийся в полость носа.
Проводящие пути и центры зрительного анализатора
Начавшись на глазном дне в виде диска, зрительный нерв покидает глазное яблоко, затем глазницу и в полости черепа встречается со зрительным нервом второго глаза. В области встречи зрительных нервов зрительный путь носит название хиазмы или перекреста. Такое название обусловлено тем, что в этом месте происходит перекрест внутренних половин зри-
24
тельных нервов. После такого частичного перекреста вновь образуются два зрительных пути, которые на этом отрезке именуют зрительными трактами. Каждый из них несет в себе волокна от наружных отделов сетчатки глаза своей стороны и от внутренних отделов сетчатки второго глаза. Зрительные тракты направляются к подкорковым центрам — наружным коленчатым телам. От мультиполярных (переводится словом «многополюсных») клеток коленчатых тел начинаются четвертые нейроны зрительного пути. Далее они преобразуются в зрительные лучистости (по имени автора называемые пучком Грациоле), огибающие боковые желудочки головного мозга в области их задних рогов, и заканчиваются в шпорных бороздах затылочных долей мозга (рис. 4).
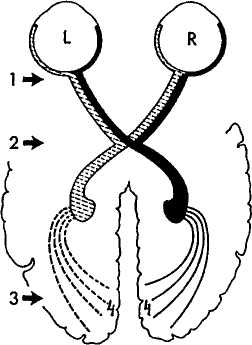
Рис. 4. Зрительные пути: L — левый глаз;
R — правый глаз; 1 — зрительный нерв; 2 — хиазма;
3 — зрительная лучистость; 4 — зрительная кора
Таким образом, каждая половина мозга имеет представительство сетчаток обоих глаз, обуславливая
25
соответствующую половину поля зрения. Это дало повод образно сравнить систему управления зрительными функциями со стороны мозга с управлением ездока парой лошадей, когда в правой руке ездока находятся вожжи от правых половин уздечек, а в левой — от левых (Абрамов В.Г., 1993).
Подводя итог, можно заключить, что орган зрения не ограничивается только глазным яблоком. Если сравнить глаз с телевизором, то глазное яблоко, его прозрачные оптические среды — это только «экран телевизора», в то время как светопроводящие пути зрительного анализатора — его «кинескоп» — лежат за пределами глазного яблока и тесно связаны с образованиями и полостями головного мозга.
Роль патологии беременности, периода родов и раннего послеродового периода в возникновении зрительных нарушений у детей
Как было сказано, последние недели беременности (с 22-й по 40-ю), период родов и первая неделя вне-утробной жизни ребенка объединяются термином перинатальный период. Это означает период до и после рождения, дословно — «период вокруг рождения». К важнейшим видам патологии этого периода относят:
асфиксию, или гипоксию;
родовую травму;
желтухи новорожденных;
недоношенность;
внутриутробные инфекции. 26
I
Асфиксия, или правильнее гипоксия, новорожденных имеет место у 5% родившихся детей (Шаба-лов Н.П., 1988; Яцык Г.В., 1998). Слово происходит от греческого «а» — отрицание и «сфиксис» — пульсация. Асфиксия — условное понятие, которое включает комплекс биохимических, гемодинамиче-ских и клинических проявлений, развивающихся под влиянием остро и подостро протекающей кислородной недостаточности. Асфиксия может быть обусловлена заболеваниями матери и плода. К заболеваниям матери, вызывающим у нее кислородную недостаточность и соответственно уменьшающим поступление кислорода к плоду, относят хроническую патологию бронхолегочной, сосудистой систем, тяжелую анемию (малокровие) и др. К заболеваниям плода, обуславливающим у него гипоксию, относят внутриутробные инфекции, тяжелые формы желтухи новорожденного и прочие. Оценку тяжести асфиксии проводят на первой и пятой минутах жизни ребенка по шкале Вирджинии Апгар (1953 г.). Чем меньше оценка в баллах по шкале Апгар, тем тяжелее степень асфиксии.
Каким же образом асфиксия оказывает влияние на зрение ребенка? В периоде новорожденности поражение органа зрения бывает трех видов:
изменения придатков глаз;
изменения собственно глазного яблока;
изменения проводящих и корковых отделов зри тельного анализатора.
Изменения придатков глаз, которые выражаются в кровоизлияниях в толщу век и под конъюнктиву, быстро преходящи и на зрение впоследствии не влияют. Изменения глазного яблока заключаются в
27



 кровоизлияниях
в сетчатку глаза. Вскоре после рождения
ребенка эти кровоизлияния в подавляющем
числе
случаев рассасываются без следа, однако
они могут
изменить способность сетчатки четко
видеть предметы.
В таком случае у ребенка снижается
зрение
без видимых на то причин со стороны
глаза, так как
сетчатка выглядит неизмененной. Окулисты
же долго
и не всегда успешно лечат ребенка с
пониженным
зрением, не подозревая, что причина
заболевания
лежит в обстоятельствах внутриутробного
развития.
кровоизлияниях
в сетчатку глаза. Вскоре после рождения
ребенка эти кровоизлияния в подавляющем
числе
случаев рассасываются без следа, однако
они могут
изменить способность сетчатки четко
видеть предметы.
В таком случае у ребенка снижается
зрение
без видимых на то причин со стороны
глаза, так как
сетчатка выглядит неизмененной. Окулисты
же долго
и не всегда успешно лечат ребенка с
пониженным
зрением, не подозревая, что причина
заболевания
лежит в обстоятельствах внутриутробного
развития.
Изменения коркового и проводникового отделов зрительного анализатора описаны многими исследователями. Известно, что у 20 - 25% детей, перенесших тяжелую степень асфиксии, могут быть выявлены пороки развития головного мозга. Особенно чувствительны к гипоксии моторные и зрительные зоны коры головного мозга. В тех случаях, когда грубые морфологические изменения головного мозга локализуются в проекции зрительных путей, страдает зрение. Даже при 3 - 5-минутной длительности гипоксии может наступить корковая слепота (Трон Е.Ж., 1968), то есть слепота, связанная с поражением коры головного мозга или его участков, лежащих выше хиазмы.
Родовая травма головного мозга может быть определена в 10 - 40% случаев от общего числа родившихся (Шабалов Н.П., 1988). Для органа зрения имеют значение четыре основных вида родовых повреждений:
повреждения защитного аппарата глаз;
повреждения глазного яблока;
повреждения головного мозга;
повреждения спинного мозга. 28
Изменения, вызванные первыми двумя из четырех перечисленных видов повреждений, могут понизить зрение ребенка, но обычно они обратимы. Что касается повреждений головного мозга, то они приводят к так называемым церебральным зрительным поражениям в том случае, если дегенеративные изменения вещества головного мозга локализуются в проекции зрительных путей (Мосин И.М. и др., 2001). Повреждения спинного мозга способны в школьном и пред-школьном возрасте привести к зрительным дисфункциям. У детей с родовой травмой шейного отдела позвоночника в периоде новорожденности чаще, чем у детей без такой травмы, регистрируют близорукость (Кузнецова М.В., 1997).
Желтухи новорожденных подразделяют на физиологические и патологические. Первые носят преходящий характер и бесследно исчезают в периоде новорожденности. Патологические желтухи новорожденных связаны с избыточным разрушением (гемолизом) красных клеток крови — эритроцитов, нарушением превращения пигмента эритроцитов в конечный продукт — билирубин. Одной из причин избыточного гемолиза эритроцитов служит иммунологический конфликт между кровью матери и плода по резусу-антигену. Билирубин накапливается в крови новорожденных, а затем в их головном мозгу. При этом могут поражаться зрительные пути, а также ядра глазодвигательных нервов, приводя к снижению зрения или к косоглазию.
Недоношенными, по данным Всемирной организации здравоохранения, рождается до 16% детей (Яцык Г.В., 1998). В нашей стране их удельный вес составляет 7 - 15% от общего числа родившихся. Не-
29





 доношенными
считаются дети, родившиеся при сроке
беременности
менее 37 недель, с массой тела 2500 г и менее
и длиной тела 45 см и менее.
доношенными
считаются дети, родившиеся при сроке
беременности
менее 37 недель, с массой тела 2500 г и менее
и длиной тела 45 см и менее.
Недоношенность — это тот неблагоприятный фон, на котором тяжелее протекают асфиксия, родовая травма, внутриутробные инфекции. Дети, родившиеся недоношенными, особенно при массе тела при рождении менее 1500 г — потенциальные пациенты офтальмолога в связи с высокой частотой у них врожденной близорукости, косоглазия (Альбанский В.Г., 1986). Наиболее тяжелая патология глаз детей, рожденных недоношенными, — ретинопатия недоношенных. Подробнее клинические проявления и исходы этой патологии будут описаны далее.
Внутриутробные инфекции — это инфекционные заболевания и процессы, которые вызывают возбудители, проникшие в плод от инфицированной матери до наступления родов или при прохождении ребенка через родовые пути.
Среди внутриутробных инфекций, имеющих наибольшее значение для возникновения офтальмопато-логии, выделяют TORCH инфекции. Аббревиатура TORCH (англ.) используется для обозначения круга-заболеваний, включающих: Т — токсоплазмоз;
О — другие инфекции (англ. other), обычно имеют в виду сифилис, синдром приобретенного иммунодефицита (СПИД); R — краснуху (англ. rubella); С — цитомегаловирусную инфекцию (ЦМВИ, Cyto-
megalovirus); Н — герпетическую инфекцию (Herpes).
30
Токсоплазмоз — протозойная инфекция, вызываемая одноклеточным паразитом Toxoplasma gondii. Это вторая по распространенности врожденная инфекция после ЦМВИ. Частота заболевания варьирует в зависимости от географических особенностей от 0,2 до 5,0 на 100 беременностей (Козлова С. Н. и др., 1993). В США 1 из 10 000 новорожденных страдает токсо-плазмозом, в нашей стране — 8 из 1000 (Аутен-шлюс А.И., 1993). Поражение головного мозга и глаз отмечают у 8 - 10% детей с врожденным токсоплаз-мозом. Инфицирование плода происходит на ранних этапах развития, и ребенок рождается с триадой клинических проявлений врожденного токсоплазмоза:
воспалением сосудистой оболочки и сетчатки глаза (хориоретинит);
гидроцефалией (водянкой) головного мозга;
кальцификатами в мозгу.
В связи с тем, что воспалительные очаги при хо-риоретините локализуются чаще всего в центральной зоне сетчатки — в области желтого пятна — зрение у ребенка резко понижено, вплоть до слепоты. Вследствие водянки головного мозга происходит расширение его полостей, содержащих ликвор (с лат. дословно «жидкость»). Одна из таких полостей — III желудочек головного мозга — «сидит верхом» на хиазме, сдавливает ее. Следствием такого соседства становится нисходящая атрофия зрительного нерва, что значительно понижает зрение. Кальцификаты в мозгу появляются как защитная реакция организма в ответ на скопление возбудителя. Организм «принимает меры»: отграничивает участок ткани мозга с токсоплаз-мами с помощью солей кальция, создает своеобразный кальциевый «саркофаг». В том случае, если
31



 такой
«саркофаг» локализуется в области
проводящих
путей зрительного анализатора, зрение
также понижается.
такой
«саркофаг» локализуется в области
проводящих
путей зрительного анализатора, зрение
также понижается.
Сифилис — инфекция, вызываемая спирохетой Treponema pallidum. В последние годы в связи с увеличением случаев сифилиса у взрослого населения возросла опасность врожденного инфицирования детей (Баранов А.А., 1998). Возбудитель проникает через плаценту (от греч. «лепешка», детское место) во второй половине беременности.
Клинические проявления поражений глаз при врожденном сифилисе появляются в первые месяцы жизни ребенка. Они бывают двух типов. Во-первых, развивается воспалительный процесс в сетчатке — хориоретинит. На глазном дне появляются очаги типа «соль с перцем». Во-вторых, зрительный анализатор, как и при врожденном токсоплазмозе, страдает вследствие гидроцефалии или поражения ядер черепно-мозговых нервов. Следствием таких патологических изменений может быть частичная атрофия зрительного нерва, его отек или косоглазие.
Краснуха, или rubella — инфекция, вызываемая вирусом коревой краснухи. Трансплацентарное инфицирование плода происходит в первой половине беременности и вызывает тератогенный эффект (Александров B.C. и др., 1998). Вирусом коревой краснухи инфицировано около 10 - 15% женщин детородного возраста. Аномалии развития возможны в глазах примерно 82% новорожденных, родившихся от инфицированных матерей (Лазюк Г.Н., 1991). Глазные проявления при коревой краснухе — это врожденные катаракта, глаукома, микрофтальм (с лат. «маленький глаз») и ретинопатия (невоспалительное измене-32
ние сетчатки). Подробнее клинические проявления упомянутых видов глазной патологии будут описаны далее.
СПИД был впервые описан в 1981 г., однако отдельные упоминания о клинических проявлениях синдрома у жителей Центральной Африки относятся к началу 50-х годов XX века (Kessler H. и др., 1992). В 1986 г. на 2-й Международной конференции по проблеме СПИДа в Париже было рекомендовано вирус синдрома приобретенного иммунодефицита именовать вирусом иммунодефицита человека (ВИЧ). Известно два вида этой инфекции у человека: ВИЧ-1 и ВИЧ-2. Первый из них распространен во всем мире, а второй — у жителей Западной Африки. По данным Всемирной организации здравоохранения, в 1988 г. в США зарегистрировано более 53 тыс. больных ВИЧ, из которых более 20 тыс. человек погибли.
Передача упомянутого вируса осуществляется пятью основными способами:
при сексуальном контакте;
при внутривенном введении лекарств без должной стерилизации инструментов;
при соприкосновении слизистых здорового с кро вью или кровесодержащими продуктами больного человека;
при пересадке органов;
внутриутробно или в процессе родов.
Дети заражаются в большинстве случаев последним из пяти перечисленных способов. При ВИЧ-инфекции глаза поражаются в 20% случаев (Dennehy P. и др., 1989). Это может быть хориоретинит или так называемая ВИЧ-ретинопатия. В последнем случае на глазном дне могут быть выявлены невоспалительные
2-2347 33


 очаги,
внешне напоминающие комки ваты, и
кровоизлияния.
очаги,
внешне напоминающие комки ваты, и
кровоизлияния.
ЦМВИ вызывается одноименными вирусами. Инфицирование происходит через плаценту во время беременности, в период родов — при прохождении ребенка через родовые пути, через грудное молоко и в процессе переливания крови. Это самая распространенная в США инфекция, поражающая 0,2 - 2,2% новорожденных (Гескин С, Мерлин А., 1996). В нашей стране ЦМВИ поражено 0,4 - 2,3% всех новорожденных (Майчук Ю.Ф., 1981).
Данные о частоте поражений глаз при ЦМВИ противоречивы. В публикациях этот показатель составляет 9 - 30% (Нагибина Н.С. и др., 1998). Врожденная патология глаз при ЦМВИ может обуславливать как пороки развития, так и полную гибель глаз. Наиболее частым и характерным проявлением глазной патологии при ЦМВИ является поражение сетчатки. При цитомегаловирусном хориоретините картина глазного дна очень характерна, ее сравнивают с видом «голландского сыра, политого томатным кетчупом», где «кетчуп» — это кровоизлияния на глазном дне.
Герпес вызывается вирусом простого герпеса -(Herpes simplex). Носительство вируса простого герпеса среди взрослого населения составляет 80 - 90% (Сомов Е.Е., 1996). Заболеваемость составляет 30 на 100 000 живорожденных детей (Гескил С, Мерлин А., 1996). Инфицирование плода в ранние сроки беременности обуславливает реализацию тератогенного действия. У новорожденного ребенка могут возникнуть врожденные пороки развития глаза и проводящих путей зрительного анализатора. 34
Анализируя приведенные факты, можно заключить, что отечественные и зарубежные офтальмологи единодушны во мнении о том, что патология беременности, периода родов и раннего послеродового периода играет существенную негативную роль в возникновении заболеваний глаз у детей. Поражение глаз сочетается, как правило, с поражением проводящих путей и центров зрительного анализатора, нередко приводя к значительным зрительным нарушениям. Однако в практике специалистов по выхаживанию младенцев — врачей-неонатологов — каждый из перечисленных видов патологии перинатального периода не встречается изолированно. Как правило, поражение является комбинированным: недоношенность сочетается с асфиксией или родовой травмой, желтуха новорожденного — с внутриутробным инфицированием и др.
Для ответа на вопрос о том, что происходит с глазами детей, попадающих из родильного дома в отделения патологии новорожденных, были проведены исследования, результаты которых приводятся в следующем разделе.
Влияние перинатальной патологии на частоту и характер заболеваний глаз у детей
Для выяснения роли патологии перинатального периода в возникновении зрительных расстройств у детей на кафедрах педиатрии № 2 (зав. каф. акад. РАМН В.А. Таболин) и глазных болезней педиатриче ского факультета (зав. каф. проф. Е.И. Сидоренко) 2* 35




 Российского
государственного медицинского
университета было проведено следующее
научное исследование (О.В. Парамей,
1999). Непосредственно после рождения
и в возрасте 2,5-3
лет были сравнены глаза двух
групп сверстников. В первую группу вошли
перинатально
пострадавшие дети (205 человек). Как было
сказано, к таким детям относят лиц,
перенесших
патологию внутриутробно, в родах и в
первую неделю
после рождения. Эти дети были рождены
от матерей
так называемой группы высокого риска.
К беременным группы риска обычно относят
женщин, страдающих
хроническими соматическими и гинеко*
логическими заболеваниями, имеющих
отклонения в течение
настоящей и предыдущих беременностей.
Группу
сравнения составили здоровые дети (79
человек),
выбранные произвольно из числа рожденных
в различных родильных домах г. Москвы.
Дети группы здоровых благополучно
родились от здоровых матерей и
после рождения не лечились в стационаре.
Было проведено
сравнение частоты осложнений течения
беременностей и родов у матерей, а
также частоты соматической
и неврологической патологии у рожденного
ими потомства. Оказалось, что у всех
матерей группы
высокого риска беременности протекали
с па-» тологическими
отклонениями, в то время как у матерей
из группы сравнения такие отклонения
наблюдались
только в половине случаев. И в той и в
другой группе
роды протекали с осложнениями почти в
половине
случаев (соответственно в 55,2% и в 40,6%).
Все
дети, рожденные от матерей группы
высокого риска,
в раннем неонатальном периоде, т.е. в
первую неделю
после рождения, страдали тяжелыми
соматическими
заболеваниями. Причем одному новорожден-36
Российского
государственного медицинского
университета было проведено следующее
научное исследование (О.В. Парамей,
1999). Непосредственно после рождения
и в возрасте 2,5-3
лет были сравнены глаза двух
групп сверстников. В первую группу вошли
перинатально
пострадавшие дети (205 человек). Как было
сказано, к таким детям относят лиц,
перенесших
патологию внутриутробно, в родах и в
первую неделю
после рождения. Эти дети были рождены
от матерей
так называемой группы высокого риска.
К беременным группы риска обычно относят
женщин, страдающих
хроническими соматическими и гинеко*
логическими заболеваниями, имеющих
отклонения в течение
настоящей и предыдущих беременностей.
Группу
сравнения составили здоровые дети (79
человек),
выбранные произвольно из числа рожденных
в различных родильных домах г. Москвы.
Дети группы здоровых благополучно
родились от здоровых матерей и
после рождения не лечились в стационаре.
Было проведено
сравнение частоты осложнений течения
беременностей и родов у матерей, а
также частоты соматической
и неврологической патологии у рожденного
ими потомства. Оказалось, что у всех
матерей группы
высокого риска беременности протекали
с па-» тологическими
отклонениями, в то время как у матерей
из группы сравнения такие отклонения
наблюдались
только в половине случаев. И в той и в
другой группе
роды протекали с осложнениями почти в
половине
случаев (соответственно в 55,2% и в 40,6%).
Все
дети, рожденные от матерей группы
высокого риска,
в раннем неонатальном периоде, т.е. в
первую неделю
после рождения, страдали тяжелыми
соматическими
заболеваниями. Причем одному новорожден-36
ному могло быть поставлено не менее 4 — 5 диагнозов. У 29,1% от числа здоровых детей из группы сравнения тоже были зарегистрированы соматические заболевания, но менее тяжелые. Практически у каждого второго ребенка (49,4%) из группы здоровых отмечались неврологические расстройства. В группе «перинатально пострадавших» такие расстройства имел каждый ребенок, причем в более тяжелых клинических формах.
Глаза детей сравниваемых групп оценивали по трем параметрам. Во-первых, офтальмологов интересовало, как дети видят. Во-вторых, как построена оптика глаза или, иными словами, какова у них клиническая рефракция. И, наконец, в-третьих, какие заболевания глаз и с какой частотой могут быть выявлены у здоровых и перинатально пострадавших сверстников.
Исследования показали, что дети из группы перинатально пострадавших имели значительно худшее зрение. Более того, 11,5% из их числа имели остроту зрения лучше видящего глаза в очках менее 0,2, то есть были инвалидами по зрению. Из них 9,4% име-I ли остроту зрения лучше видящего глаза с очковой коррекцией менее 0,04, то есть были слепыми. Такое низкое зрение обусловлено следующими видами офтальмологической патологии: врожденной частичной атрофией зрительного нерва, ретинопатией недоношенных, церебральными зрительными нарушениями. В группе здоровых детей с таким низким зрением не было. Центральное зрение в пределах возрастной нормы (от 0,5 до 1,0) имели 87,3% из числа здоровых детей и только 56,2% из группы перинатально пострадавших.
37




 Строение
оптики глаз также имело значительные
различия.
Так, в группе здоровых практически все
дети
были дальнозоркими, как это и полагается
в их возрасте.
Только 3,8% из их числа плохо видели вдаль
из-за близорукости. В группе перинатально
пострадавших
близоруких было в 5,2 раза больше
(соответственно
19,8% и 3,8%), дальнозорких — в 2,2
раза меньше, чем в группе сравнения.
Математическая обработка полученных
результатов подтвердила их
статистическую достоверность.
Строение
оптики глаз также имело значительные
различия.
Так, в группе здоровых практически все
дети
были дальнозоркими, как это и полагается
в их возрасте.
Только 3,8% из их числа плохо видели вдаль
из-за близорукости. В группе перинатально
пострадавших
близоруких было в 5,2 раза больше
(соответственно
19,8% и 3,8%), дальнозорких — в 2,2
раза меньше, чем в группе сравнения.
Математическая обработка полученных
результатов подтвердила их
статистическую достоверность.
Заболевания глаз у детей из группы перинатально пострадавших выявлялись в 3,6 раза чаще и имели более тяжелый характер, чем у детей в группе сравнения. В группе перинатально пострадавших практически каждый ребенок (78,9%) имел патологию глаз. В группе здоровых такая патология была выявлена лишь у каждого пятого (21,6%) от числа обследованных.
Какие же заболевания глаз чаще всего приводили к зрительным нарушениям у детей из группы перинатально пострадавших? Это были ретинопатия недоношенных, патология зрительного нерва, корковая слепота и врожденная катаракта, в совокупности составившие 17,6%. Кроме того, у них часто выявля-" лись глазодвигательные расстройства, такие, как косоглазие и нистагм. У детей из группы здоровых глазная патология была представлена по преимуществу воспалительными заболеваниями век, слезных органов и конъюнктивы. Врожденные и воспалительные изменения оболочек глазного яблока встречались редко.
В результате проведенного научного исследования были сделаны следующие выводы. Во-первых, дети, 38
перенесшие патологию перинатального периода, составляют контингент высокого риска возникновения заболеваний глаз. Во-вторых, патология глаз у них практически всегда сочетается с патологией центральной нервной системы. В-третьих, у детей, перенесших перинатальную патологию, нередки случаи снижения зрения вплоть до слабовидения и слепоты. И, наконец, в-четвертых, даже если зрение таких детей остается на достаточно высоком уровне, у них страдает оптическая система глаза, что выражается в более высокой частоте близорукости.
Принимая во внимание тот факт, что среди перинатально пострадавших детей было немало инвалидов по зрению с детства, следующий раздел научных исследований посвящен изучению роли патологии перинатального периода в возникновении и развитии ин-валидизирующей патологии глаз.
Роль перинатальной патологии
в возникновении инвалидизирующих
заболеваний глаз у детей
С целью концентрации усилий офтальмологов-педиатров на лечении заболеваний, являющихся основными причинами зрительных нарушений у детей, проводятся широкомасштабные репрезентативные клинико-статистические исследования. Для выяснения роли перинатальной патологии в возникновении зрительных расстройств у детей в клинике глазных болезней педиатрического факультета Российского государственного медицинского университета были изучены медико-социальные причины инвалидности по
39




 зрению
у детей г. Москвы за трехлетний период
(1991
- 1993 гг.).
Обследовано 418 детей-инвалидов по
зрению, прошедших освидетельствование
в Детской
глазной консультативной поликлинике
при Мо-розовской
детской городской клинической больнице
(гл.
врач — акад. РАМН М.А. Корнюшин). Результаты
проведенных исследований показали, что
удельный
вес слепых был значительно меньшим в
сравнении
с удельным весом слабовидящих: 16,9% и
83,1%.
Иными словами, на одного слепого
ребенка-москвича
приходилось 4,9 слабовидящих.
зрению
у детей г. Москвы за трехлетний период
(1991
- 1993 гг.).
Обследовано 418 детей-инвалидов по
зрению, прошедших освидетельствование
в Детской
глазной консультативной поликлинике
при Мо-розовской
детской городской клинической больнице
(гл.
врач — акад. РАМН М.А. Корнюшин). Результаты
проведенных исследований показали, что
удельный
вес слепых был значительно меньшим в
сравнении
с удельным весом слабовидящих: 16,9% и
83,1%.
Иными словами, на одного слепого
ребенка-москвича
приходилось 4,9 слабовидящих.
Среди причин инвалидности у детей г. Москвы преобладала врожденно-наследственная патология (82,5%), в то время как приобретенная патология органа зрения (последствия травм, опухоли, воспалительные заболевания и др.) составила лишь 17,5% (Сидоренко Е.И. и др., 1996). Известно, что врожденно-наследственная патология глаз по причинам, определяющим ее, может быть подразделена на наследственно и перинатально обусловленную. Изучение удельного веса перинатально и наследственно обусловленной патологии глаз у слепых и слабовидящих детей г. Москвы показало следующее.
У слепых:
наследственно обусловленная патология глаз — 5,6%;
перинатально обусловленная патология глаз — 45,1%;
патология глаз, связанная с другими причинами, — 49,3%.
У слабовидящих:
• наследственно обусловленная патология глаз — 10,1%;
40
перинатально обусловленная патология глаз — 27,4%;
патология глаз, связанная с другими причинами, — 62,5%.
Из приведенных фактов видно, что практически каждый второй ребенок из числа слепых и каждый третий из числа слабовидящих утратил зрение по причинам, связанным с отклонениями в течение перинатального периода.
Для выяснения вопроса, какой из трех отрезков перинатального периода — внутриутробный, период родов или период ранней внеутробной жизни — наиболее опасен с точки зрения возникновения зрительных расстройств у детей, был проведен анализ патологии глаз в каждый из перечисленных промежутков времени. Оказалось, что разделение детей-инвалидов на тех, кто перенес пред-, внутри- и послеродовую патологию, не представлялось возможным. Это было связано с тем, что внутриутробная патология сочеталась, как правило, с внеутробной. В этой связи все перинатально пострадавшие дети-инвалиды были разделены на две группы: на группу лиц с патологией периода родов и на группу лиц с патологией пред- и послеродового периодов. К группе лиц с патологией периода родов относили детей, родившихся в результате быстрых, стремительных или затяжных родов, в состоянии кислородного голодания (асфиксии), с тугим обвитием пуповины вокруг шеи и др. В группу детей с патологией пред- и послеродового периодов включили всех остальных перинатально пострадавших детей-инвалидов: с родовой травмой, асфиксией, родившихся недоношенными, страдавших внутриутробными инфекциями. Исследования показали, что
41



 среди
перинатально пострадавших детей-инвалидов
лица
с патологией периода родов составили
менее одной
трети — 28,4%. Детей с патологией пред- и
послеродового
периодов было значительно больше —
71,6%. У слепых и
слабовидящих
эти показатели различались.
среди
перинатально пострадавших детей-инвалидов
лица
с патологией периода родов составили
менее одной
трети — 28,4%. Детей с патологией пред- и
послеродового
периодов было значительно больше —
71,6%. У слепых и
слабовидящих
эти показатели различались.
Слепые перинатально пострадавшие дети-инвалиды:
патология периода родов — 3,1% ;
патология пред- и послеродового периода — 96,9%. Слабовидящие перинатально пострадавшие дети- инвалиды:
патология периода родов — 36,8%;
• патология пред- и послеродового периода — 63,2%. Итак, преобладающими причинами инвалидности
по зрению у детей г. Москвы были врожденно-наследственные заболевания глаз. Роль наследственности в их возникновении была небольшой: из каждых десяти первично освидетельствованных детей-инвалидов восемь утратили зрение в связи с врожденно-наследственной патологией глаз и только два — в связи с приобретенной патологией.
Значительно чаще проблемы со зрением у детей возникали в связи с отклонениями в течение внутриутробного развития, течение периода родов и ранней внеутробной жизни, то есть в течение перинатального периода: из каждых десяти перинатально пострадавших детей-инвалидов по зрению только три пострадали при рождении, остальные семь — внутриутробно или вскоре после рождения.
Результаты проведенных исследований позволили заключить, что роль перинатальной патологии в возникновении инвалидизирующих заболеваний глаз у детей исключительно велика. Впервые было показа-42
но, что решающее значение в возникновении зрительных расстройств имеет патология, перенесенная ребенком внутриутробно в последние недели беременности, а также в первую неделю внеутробной жизни. Таким образом, для предотвращения инвалидности по зрению с детства целесообразны меры, направленные на гуманизацию ведения родов и коррекцию патологических отклонений, сопутствующих внутри- и вне-утробному развитию плода и ребенка.
Нозологические формы
слепоты и слабовидения
у детей-инвалидов г. Москвы
Таблица 1
Нозологические формы слепоты у детей-инвалидов по зрению г. Москвы
Нозологические формы |
Абсолютное число |
Процент детей-инвалидов |
Патология сетчатки |
21 |
29,6 |
Патология зрительного нерва |
18 |
25,4 |
Врожденные аномалии развития органа зрения |
15 |
21,1 |
Патология хрусталика |
10 |
14,0 |
Аномалии рефракции |
4 |
5,6 |
Врожденная глаукома |
3 |
4,3 |
ИТОГО |
71 |
100,0 |
Из табл. 1 видно, что главными причинами снижения центрального зрения, приведшими к слепоте, были патологические изменения сетчатки, зритель-
43






 ного
нерва и отдельные врожденные аномалии
развития
глаз. Эти причины суммарно составили
76,1%.
Реже (23,9%) зрение было снижено вследствие
патологии хрусталика, аномалий рефракции
и врожденной
глаукомы. Среди детей, ослепших вследствие
патологии сетчатки, первое место заняли
больные,
страдавшие ретинопатией недоношенных
(26,8%). Слепота, вызванная патологией
зрительного нерва,
в большинстве случаев возникала
вследствие патологических процессов
в центральной нервной системе, развившихся
в перинатальном периоде. Такая
патология включала нарушения мозгового
кровообращения,
постгипоксическую энцефалопатию и
последствия
родовой травмы черепа.
ного
нерва и отдельные врожденные аномалии
развития
глаз. Эти причины суммарно составили
76,1%.
Реже (23,9%) зрение было снижено вследствие
патологии хрусталика, аномалий рефракции
и врожденной
глаукомы. Среди детей, ослепших вследствие
патологии сетчатки, первое место заняли
больные,
страдавшие ретинопатией недоношенных
(26,8%). Слепота, вызванная патологией
зрительного нерва,
в большинстве случаев возникала
вследствие патологических процессов
в центральной нервной системе, развившихся
в перинатальном периоде. Такая
патология включала нарушения мозгового
кровообращения,
постгипоксическую энцефалопатию и
последствия
родовой травмы черепа.
Таблица 2
Нозологические формы слабовидения у детей-инвалидов по зрению
Нозологические формы |
Абсолютное число детей-инвалидов |
Процент детей-инвалидов |
Патология зрительного нерва |
121 |
34,8 |
Патология сетчатки |
54 |
15,6 |
Патология хрусталика |
42 |
12,1 |
Последствия травм глаза |
42 |
12,1 |
Врожденные аномалии развития органа зрения |
37 |
10,7 |
Отсутствие одного из глаз |
19 |
5,5 |
Аномалии рефракции |
17 |
4,9 |
Врожденная глаукома |
10 |
2,9 |
Прочие |
5 |
1,4 |
ИТОГО |
347 |
100,0 |
44
Наиболее распространенная причина слабовидения у детей-инвалидов по зрению — патология зрительного нерва (34,8%). Эта группа, будучи наиболее многочисленной, включала, в частности, детей с частичной атрофией и гипоплазией (недоразвитием) зрительного нерва. В группу слабовидящих с патологией сетчатки входили больные с врожденными дистрофическими изменениями сетчатки, ретинопатией недоношенных и недоразвитием желтого пятна.
Итак, ведущими причинами зрительных расстройств у детей-инвалидов по зрению г. Москвы были заболевания зрительного нерва и сетчатки. Полученные данные позволили сделать вывод о том, что для предотвращения слепоты и слабовидения с детства необходимо сконцентрировать усилия специалистов-офтальмологов на профилактике и лечении именно этих видов патологии глаз. Сделанные московскими специалистами выводы о ведущих причинах слепоты и слабовидения у детей сходны с данными, полученными исследователями в других странах СНГ (Алифанова Т.А., 1988; Писаревский С. Л., 1990; Либман Е.С. и др., 1992) и за рубежом (Robinson G. и др., 1993).
Характеристика наиболее частых причин зрительных расстройств у детей
К разряду врожденных и приобретенных заболеваний глаз, являющихся частыми причинами резкого нарушения зрительных функций у детей, относятся врожденные и приобретенные заболевания сетчатки и
45

 зрительного
нерва, врожденные глаукома и катаракта,
ретинопатия недоношеных, увеиты, а также
широкий
комплекс синдромных и наследственных
поражений
глаз. Приведены клинические проявления
и современные
методы реабилитации детей с наиболее
частыми
зрительными нарушениями.
зрительного
нерва, врожденные глаукома и катаракта,
ретинопатия недоношеных, увеиты, а также
широкий
комплекс синдромных и наследственных
поражений
глаз. Приведены клинические проявления
и современные
методы реабилитации детей с наиболее
частыми
зрительными нарушениями.
Дистрофические заболевания сетчатки
Все ткани живого организма находятся в состоянии устойчивого равновесия с непрерывно меняющимися условиями внешней и внутренней среды, которое характеризуется как гомеостаз. При нарушении компенсаторно-приспособительных механизмов го-меостаза в тканях возникает дистрофия, то есть
ухудшение питания (от греч. дис нарушение и
трофе питание). Иными словами, изменения мета болизма в ткани приводят к повреждениям ее струк туры. Подобная патология помимо термина «дистро фия» обозначается еще как «дегенерация» (от лат. дегенерате — перерождение). Дистрофические заболе вания сетчатки нередко начинаются в детстве. Они развиваются в основном как генетически детермини рованные процессы, но примерно в 30% случаев на блюдаются формы, не связанные с наследственно стью. Дегенерации сетчатки у детей проявляются преимущественно в виде пигментной и точечной бе лой дегенерации, а также дегенерации желтого пятна. По литературным данным, пигментная дистрофия развивается у 4% детей, имеющих здоровых родите лей, при кровном родстве — у 5%, а при наличии за болевания у одного из родителей, вероятность прояв ления пигментной дистрофии у первого ребенка возрастает до 20%, у второго — до 50%. 46
Частота дистрофических изменений сетчатки за последние годы значительно возросла (Хватова А.В. и др., 1983). При обследовании Ташкентской школы для слепых было выявлено, что число детей с патологией сетчатки за 15 лет (с 1974 г. по 1989 г.) увеличилось почти в три раза. При исследовании органа зрения более чем у 300 тыс. детей в возрасте от одного до четырнадцати лет в Ташкенте и Ферганской-области патология сетчатки была выявлена с частотой 0,45 на 1000 обследованных (Писаревский С. Л., 1990).
Эта патология практически не поддается лечению. Обратное развитие процесса почти невозможно. В последние годы появились препараты, которые дают, по сообщениям отдельных авторов, определенный положительный эффект при лечении. К таким препаратам относятся производные оксирибонуклеи-новой кислоты — ЭНКАД, дронуклеотид, нуклеинат натрия и др. Применяют также комплексную терапию, включающую стимулирующие, симптоматические средства, витамины, физические методы воздействия (ультразвук, электрофорез, электро-, магнитостимуляция зрительных путей и др.). Лечение позволяет сохранить зрительные функции на протяжении длительного времени. Оно менее эффективно при назначении его в поздние сроки — спустя 7 — 8 лет после начала заболевания (Левченко О.Г. и ДР., 1997). Есть указания на задержку патологического процесса при пересадке аутомышц в пространство над сосудистой оболочкой глазного яблока (Аб-Рамов В.Г., 1993).
47
Частичная атрофия зрительных нервов
Атрофия — происходит от двух латинских терминов: «а» — отрицание и «трофос» — питание. Иными словами, атрофия — это уменьшение размеров клеток, тканей и органов вследствие общих и местных расстройств питания. Расстройства питания могут быть вызваны воспалением, бездействием, давлением и другими причинами.
Инвалидность по причине атрофии зрительных нервов составляет 12,3% от всей совокупности причин инвалидности по зрению в нашей стране (Абдула-ев СП., 1992). Это заболевание является причиной слепоты детей в возрасте до б лет в 18,0% случаев, а в возрастном интервале от 7 до 18 лет — в 22,0% (Либман Е.С. и др., 1996). Обследование, проведенное под руководством главного детского офтальмолога РФ А.В. Хватовой, показало, что среди учащихся специальных школ-интернатов для слепых и слабовидящих атрофия зрительного нерва как причина слепоты составила 30,9%, а как причина слабовидения — 20,8% (Хватова А.В. и др., 1996). Среди детей, первично обратившихся в Детскую глазную консультативную поликлинику г. Москвы, больные с частичной атрофией зрительного нерва составляют 3,3%, а среди пациентов стационара (Морозовской городской детской клинической больницы) — 7 - 9% (Дубовская Л.А., 1997). Это заболевание занимает от 14,4% до 23,0% в структуре слепоты в экономически развитых странах (Либман Е.С. и др., 1989).
Различают первичную и вторичную атрофию зрительного нерва. К первичной относят атрофию, которой не предшествовали воспалительные явления или 48
отек зрительного нерва; ко вторичной — ту, которая последовала за невритом зрительного нерва или застойным диском (иными словами — отеком зрительного нерва). По распространению дегенеративного процесса различают восходящую и нисходящую атрофию зрительного нерва. В том случае, если процесс начался с периферической части нерва, атрофию именуют восходящей, а если патологическим изменениям зрительного нерва предшествовали изменения высших отделов зрительного пути — нисходящей. По причине (или этиологии) выделяют в основном восемь подгрупп этого заболевания:
поствоспалительную;
посттравматическую;
посттоксическую;
врожденную, в том числе:
а) наследственную,
б) постгипоксическую,
в) выявленную после экстракции врожденной ка таракты,
г) в сочетании с аномалиями развития диска зри тельного нерва;
атрофию сосудистого генеза;
атрофию после застойного диска зрительного нерва. Атрофия зрительного нерва характеризуется по-
бледнением диска и снижением зрительных функций. На глазном дне часто наблюдают сужение сосудов. При первичной атрофии зрительного нерва границы Диска четкие, при вторичной — часто стушеваны. В тех случаях, когда центральное зрение частично сохранено, заболевание именуют частичной атрофией зрительного нерва, а если равно нулю — атрофией зрительного нерва.
49

 В
связи с тем, что по своему строению
зрительный нерв
напоминает телефонный кабель, в состав
которого
входит множество «мелких проводов»,
при частичной
атрофии зрительного нерва часть из
таких «проводов» функционирует, другая
— находится как бы в «дремлющем
состоянии», а остальные безвозвратно
разрушены. Основные принципы лечения
частичной
атрофии зрительного нерва заключаются
в стимулировании
жизнедеятельности сохранных или
находящихся в «дремлющем состоянии»
нервных волокон.
Для этого применяют лекарственные
препараты,
влияющие на вязкость крови, ширину
сосудов, проведение нервных импульсов
по нервному волокну. При уменьшении
вязкости крови «транспортное
средство» для переноски питательных
веществ
— эритроцит — становится более скользким,
подвижным,
может проникнуть через самые узкие
сосуды.
В
связи с тем, что по своему строению
зрительный нерв
напоминает телефонный кабель, в состав
которого
входит множество «мелких проводов»,
при частичной
атрофии зрительного нерва часть из
таких «проводов» функционирует, другая
— находится как бы в «дремлющем
состоянии», а остальные безвозвратно
разрушены. Основные принципы лечения
частичной
атрофии зрительного нерва заключаются
в стимулировании
жизнедеятельности сохранных или
находящихся в «дремлющем состоянии»
нервных волокон.
Для этого применяют лекарственные
препараты,
влияющие на вязкость крови, ширину
сосудов, проведение нервных импульсов
по нервному волокну. При уменьшении
вязкости крови «транспортное
средство» для переноски питательных
веществ
— эритроцит — становится более скользким,
подвижным,
может проникнуть через самые узкие
сосуды.
Медикаментозная терапия частичной атрофии зрительных нервов может осуществляться самыми различными путями: в виде внутримышечных и внутривенных инъекций, в виде приема препаратов через рот, путем введения лекарств в ткани, расположенные непосредственно возле глаза (подконъ-юнктивальные или параокулярные инъекции), а также с использованием методов электро- и фонофо-реза. Последнее означает введение лекарственного препарата с помощью ультразвука.
В клинике детских глазных болезней Российского государственного медицинского университета разработан эффективный комплексный двухэтапный метод лечения этого заболевания. Он заключается в том, что на первом этапе пациент получает терапию, способст-50
вующую уменьшению дегенеративных процессов в зрительном нерве, а на втором — лечение, способствующее улучшению проводимости по нему нервных импульсов. По образному выражению авторов методики (Сидоренко Е.И. и др., 1994), зрительный нерв сравнивают с лошадью, которую сначала кормят, а потом понукают и заставляют быстрее бежать.
Итак, на первом этапе зрительный нерв «кормят» путем введения лекарственных препаратов через капилляр, один конец которого помещен позади глаза у места выхода зрительного нерва из глазного яблока, а другой с помощью лейкопластыря укреплен на коже лба пациента и закрыт пробочкой. Через эту пробочку на протяжении 6-12 суток дробно (5-8 раз в сутки) через шприц вводят различные растворы лекарственных средств. Эта манипуляция имеет много преимуществ перед ранее применявшимися методиками «уколов в глаз». Во-первых, введение лекарственных средств (церебролизина, тауфона, трентала и др.) через капилляр, иначе именуемый ирригационной системой, безболезненно для ребенка и он охотно идет «на вливание лекарства», а не «на укол в глаз». Во-вторых, при такой методике возможно введение нескольких полезных лекарственных препаратов в сутки в отличие от одного лекарства, вводимого путем укола. В-третьих, лекарственные средства может ввести медицинская сестра, круглосуточно ухаживающая за пациентом. И, наконец, в-четвертых, после окончания курса лечения, длящегося от одной до двух недель, капилляр безболезненно удаляется, а впоследствии его можно вновь разместить в глазнице и провести следующий курс лечения.
51





 Для
установки капилляра у детей до 7 лет
используют
непродолжительный наркоз, а у более
старших
детей — местную анестезию или, как
говорят
наши юные пациенты, «заморозку». Для
того чтобы
лекарственные препараты быстро не
«уплывали» в сосудистое русло, в
клинике глазных болезней педиатрического
факультета Российского государственного
медицинского университета придумали
способ
задерживать их с помощью так называемого
«депо».
Его создают с помощью коллагеновой
трубки, прикрепленной
между расположенным у зрительного нерва
концом капилляра и оболочками глаза. В
порах
этой губки лекарства накапливаются в
так называемом
«депо», а затем равномерно поступают в
ткани
глаза.
Для
установки капилляра у детей до 7 лет
используют
непродолжительный наркоз, а у более
старших
детей — местную анестезию или, как
говорят
наши юные пациенты, «заморозку». Для
того чтобы
лекарственные препараты быстро не
«уплывали» в сосудистое русло, в
клинике глазных болезней педиатрического
факультета Российского государственного
медицинского университета придумали
способ
задерживать их с помощью так называемого
«депо».
Его создают с помощью коллагеновой
трубки, прикрепленной
между расположенным у зрительного нерва
концом капилляра и оболочками глаза. В
порах
этой губки лекарства накапливаются в
так называемом
«депо», а затем равномерно поступают в
ткани
глаза.
После проведенного на протяжении 7-8 дней «кормления» зрительного нерва приступают к его стимуляции. Существуют следующие виды стимуляций:
электростимуляция;
магнитостимуляция;
фотостимуляция;
лазерстимуляция.
Первая может быть прямой, когда электрод подводят прямо к зрительному нерву, и обходной, когда воздействуют через кожу век. В детской клинике применяют, как правило, менее травматичную обходную электростимуляцию зрительного нерва. В результате такой стимуляции восстанавливается нарушенная функция нервного волокна, улучшается проведение по нему нервных импульсов, повышается острота зрения.
Насколько же улучшается зрение в результате такого лечения? Это зависит от исходной его остроты. 52
Если ее уровень был равен десятым долям единицы, то и повышение составит десятые доли, если сотым, то — сотые. У всех ли пациентов происходит повышение уровня центрального зрения? Нет, не у всех. По данным исследователей-офтальмопедиатров, при электростимуляции зрительного нерва через кожу в комплексе с общим курсом нейротрофических и сосудистых препаратов повышение остроты зрения наблюдается в 62% случаев от общего числа пролеченных глаз. При двухэтапном методе лечения его эффективность выше— 72,7% -85,7%, (Дубов-ская Л.А., 1997; Парамей О.В., 1999; Линник Л.Ф. и ДР., 2001).
Как долго держится эффект, достигнутый в результате проведенного лечения? Его продолжительность составляет примерно 6 месяцев. Следовательно, повторять курсы лечения необходимо не менее двух раз в год. А как быть тем пациентам, зрение которых не повысилось после первого курса лечения? Опыт показывает, что лечение следует повторить еще раз или два. Если и после повторных курсов лечения острота зрения существенно не изменилась, далее тратить время на такое лечение не следует.
Всем ли детям можно проводить электро- и магни-тостимуляцию зрительного нерва? Такое лечение противопоказано пациентам с опухолями глазницы, опухолями головного мозга и других органов, а также страдающим эпилепсией и эпилептическими синдромами, находящимся в тяжелом общесоматическом состоянии, обладающим имплантированным кардиостимулятором или металлическими инородными телами в полости черепа (Е.И. Сидоренко и др., 1997).
53





 Ретинопатия
недоношенных
Ретинопатия
недоношенных
Это тяжелое заболевание сетчатки и стекловидного тела, развивающееся преимущественно у глубоко недоношенных детей. Название происходит от двух латинских слов: «ретина» — сетчатка и «патос» — страдание. Так обозначают заболевания сетчатки, не имеющие воспалительного характера в патологоана-томическом смысле. Заболевание было впервые описано как отдельная нозологическая форма в 1942 г. (Т. Terry). Ранее заболевание именовали «синдромом Терри» или «ретролентальнои фиброплазиеи», что означает «ретро» — позади, «дентальная» — за хрусталиком, «фибро» — нить, волокно и «плазия» — образование соединительной ткани.
Частота ретинопатии недоношенных варьирует в различных странах, достигая 24,7 на 100 000 живых рождений, и тесно связана с удельным весом выживших недоношенных детей, сопутствующими соматическими заболеваниями, условиями выхаживания (Хватова А.В., Катаргина Л.А., 2000). Ретинопатия недоношенных выявляется среди выживших недоношенных детей, по данным литературы, в 9 -46,9% (Фомина Н.В.,1999; Сайдашева Э.И.,1998; Ба-лясникова И.В. и др., 2000), а среди глубоко недо-ношеных детей с массой тела при рождении менее 1000 г. — в 69 - 90%. В связи с достижениями современной неонатологии по выхаживанию большого числа недоношенных детей с экстремально низкой степенью зрелости частота заболевания неуклонно возрастает. Так, в США вследствие ретинопатии недоношенных ежегодно слепнут 500 детей, в Великобритании — 50 - 100. В Москве неуклонно возрас-
54
тает число детей с ретинопатией недоношенных в школах слепых и слабовидящих. Так, удельный вес лиц с этой патологией среди учащихся специальной школы № 1 г. Москвы возрос с 13,9% в 1994 г. до 50% — в 1998 г. (Хватова А.В. и др., 1997, 1999). Исход заболевания зависит от различных обстоятельств, важнейшими из которых являются сроки, в которых выявили заболевание. В Архангельской области в результате позднего выявления заболевания 71,4% от числа больных с ретинопатией остались слепыми или слабовидящими (Балясникова И.М. и др., 2000).
Ранее считали, что причиной этого заболевания является повышенное содержание кислорода в атмосфере кувезов, используемых для выхаживания недоношенных новорожденных. Однако в последнее десятилетие, несмотря на интенсивные клинические и экспериментальные исследования, ведущие отечественные и зарубежные офтальмологи признают, что механизм развития заболевания изучен не до конца. В основе заболевания лежит нарушение нормального образования сосудов сетчатки в результате действия множества различных факторов. Хронические соматические и гинекологические заболевания матери, токсикоз беременности, кровотечения в родах способствуют развитию кислородного голодания плода, нарушают кровообращение в системе мать - плацента — плод и таким образом индуцируют последующее патологическое развитие сосудов сетчатки.
Заболевание проявляется на 38 - 42-й неделе гес-тационного возраста (слово «гестационный» происходит от латинского «гестаре» — носить). Гестационный возраст — это возраст ребенка, начиная от момента
55

 его
зачатия (в зарубежной литературе он
иначе называется постменструальным
возрастом). Например, если
ребенок родился в гестационном сроке
28 недель (в
7 месяцев) вместо положенных 40 недель
(9-ти месяцев),
то, следовательно, пик заболевания
ретинопатией
недоношенных придется у него на возраст
жизни,
высчитываемый следующим образом: от 42
недель отнимаем
28 недель, получается 14 недель; 14 недель
соответствует
трем с половиной месяцам. Следовательно,
заболевание у такого ребенка может
развиться
в 3 - 4 месяца внеутробной жизни.
его
зачатия (в зарубежной литературе он
иначе называется постменструальным
возрастом). Например, если
ребенок родился в гестационном сроке
28 недель (в
7 месяцев) вместо положенных 40 недель
(9-ти месяцев),
то, следовательно, пик заболевания
ретинопатией
недоношенных придется у него на возраст
жизни,
высчитываемый следующим образом: от 42
недель отнимаем
28 недель, получается 14 недель; 14 недель
соответствует
трем с половиной месяцам. Следовательно,
заболевание у такого ребенка может
развиться
в 3 - 4 месяца внеутробной жизни.
По данным главного детского офтальмолога России (А.В. Хватова и др., 2001), в течении этого тяжелого заболевания глаз есть один положительный момент. Не во всех случаях развитие ретинопатии приводит к необратимой слепоте, что связано с особенностями клиники описываемой офтальмопатологии.
Изменения в глазах при этом заболевании характеризуются активным и Рубцовым периодами развития патологии. Первый выражается в расширении, извитости, а затем новообразовании сосудов сетчатки, в прорастании их в мутнеющее стекловидное тело, а затем в возникновении в нем тяжей. Врастающие в стекловидное тело сосуды напоминают кораллы в южных морях. Спустя 3 — 6 месяцев активный период переходит в рубцовый: новообразованные сосуды замещаются соединительной тканью. Из спаек, тяжей и отслоенной сетчатки образуется фиброзная ткань серого цвета, заполняющая пространство за хрусталиком. Эта фиброзная ткань увлекает за собой сетчатку, отрывая ее от сосудистой оболочки. Функции сетчатки нарушаются, и наступает слепота. Однако у ряда заболевших ретинопа-56
ТйЯ недоношенных может претерпеть обратное развитие. Спонтанный регресс заболевания наступает у 78% детей из группы риска развития ретинопатии недоношенных. В 55% случаях явных остаточных изменений на глазном дне не наблюдается. И только в 22% случаев заболевание протекает тяжело и прогрессирует вплоть до отслойки сетчатки (Фомина Н.В., 1999; Хватова А.В. и др., 2000).
Каковы же пути предотвращения слепоты и слабо-видения у детей, имеющих ретинопатию недоношенных? В первую очередь это раннее выявление заболевания у новорожденных из так называемой группы риска. В нее входят дети с массой тела при рождении менее 2000 г и гестационным возрастом до 35 недель. В некоторых медицинских учреждениях у таких детей проводят медикаментозную профилактику развития и прогрессирования заболевания. При этом вводят через рот и в глаз разнообразные лекарственные средства (кортикостероиды, антиоксиданты и др.). Однако статистически достоверных данных об эффективности этих препаратов до настоящего времени не получено.
Методы лечения ретинопатии недоношенных зависят от сроков, в которые было выявлено заболевание. На ранних стадиях развития заболевания применяют методы, направленные на предотвращение новообразования сосудов внутри глаза. С этой целью воздействуют на зону, лишенную сосудов и расположенную на периферии сетчатки — так называемую аваскуляр-нУк> зону («а» — отрицание, «вазорум» — сосуд). Согласно современным представлениям о механизме Развития заболевания, именно в этой зоне локализу-
57



 ются
стимулы, способствующие новообразованию
сосудов
в сетчатке.
ются
стимулы, способствующие новообразованию
сосудов
в сетчатке.
Существует несколько способов воздействия на аваскулярную зону сетчатки.
Во-первых, это криокоагуляция сетчатки, когда глаз как бы «примораживают» снаружи. Во-вторых, это воздействие лазером. Оно может быть осуществлено как снаружи, так и изнутри глаза, через зрачок. На сегодняшний день блокирование аваскулярных зон сетчатки позволяет уменьшить удельный вес неблагоприятных исходов заболевания на 30 - 50% (Хватова А.В. и др., 2000). Однако абсолютной гарантии остановки патологического процесса эти методы не дают.
Поиск эффективных методов лечения продолжается как в нашей стране (в Москве, Санкт-Петербурге, Уфе, Кургане, Архангельске и др. городах), так и за рубежом. На поздних стадиях развития ретинопатии недоношенных, на которых происходит помутнение стекловидного тела, образование в нем тяжей и спаек, а также отслоение сетчатки, применяют хирургические методы лечения (Сидоренко Е.И. и др., 1999; Дискаленко О.В., Трояновский Р.Л., 2000; Катарги-наЛ.А., Хватова А.В., 2000). При таком леченгии удается в ряде случаев (до 40%) достичь полного расправления сетчатки, реже расправление сетчатки происходит с сохранением ее складок (до 20%), в остальных случаях достичь расправления не удается. Однако даже при удачном исходе операции не всегда можно гарантировать повышение зрительных функций у прооперированного пациента. Это связано с тем, что повреждены зрительные пути, расположенные в головном мозгу (Парамей О.В., 1999). Их 58
повреждение связано с кровоизлияниями, кислородным голоданием, пороками развития и другими патологическими изменениями, происходящими в перинатальном периоде.
Означает ли сказанное, что на самой последней стадии развития ретинопатии недоношенных, на которой сетчатка внутри глаза складывается как лепестки увядшей лилии, хирургическое лечение совершенно бесперспективно? Нет, это не так. Вероятность повышения зрительных функций при такой ситуации действительно мала. Однако операция может понадобиться для того, чтобы сохранить глаз как орган, предотвратить уменьшение его в размерах, сморщивание, помутнение роговицы, повышение внутриглазного давления и возникновение других осложнений. Наряду с лечением ретинопатии недоношенных в так называемой активной фазе проводится лечение и в неактивной фазе. Такое лечение показано детям, у которых ретинопатия недоношенных самопроизвольно или после проведенного крио- (лазерного) лечения «остановилась». Для повышения функций сетчатки проводят стимулирующее и поддерживающее обменные процессы лечение. Как и при атрофии зрительных нервов, используют описанную ирригационную систему для активной медикаментозной терапии. Курсы поддерживающего лечения проводят не менее одного раза в год.
После операций, в результате которых из глаза был извлечен мутный хрусталик, восстановлена прозрачность других оптических сред, детям с ретинопатией недоношенных назначают очковую коррекцию контактные линзы.
59
 Врожденная
глаукома
Врожденная
глаукома
Слово «глаукома» происходит от двух латинских слов: «глаукос» — синевато-зеленый и «ома» — в сложных словах эта приставка означает опухоль. Такое название объясняется тем, что при первичной глаукоме у взрослых отек роговицы и радужки придавал глазу сине-зеленый цвет. Иначе врожденную глаукому называют гидрофтальмом. Название происходит от слов «гидро» — вода и «офтальмус» — глаз. Глаукома — это заболевание, протекающее с повышением внутриглазного давления (глазной ги-пертензией), вызывающего повреждение зрительного нерва и сетчатки. Гипертензия развивается потому, что возникают препятствия нормальному оттоку внутриглазной жидкости. Наиболее частой аномалией, препятствующей оттоку жидкости, является наличие войлокоподобной ткани в углу передней камеры, а также неправильное развитие дренажной системы глаза. Помимо войлокообразной ткани, в углу передней камеры могут локализоваться новообразованные сосуды. Так бывает, например, при врожденном родимом пятне, имеющем цвет портвейна, на одной из половин лица (синдроме Штурге - Вебе-ра - Краббе) и других врожденных аномалиях.
Врожденная глаукома нередко сочетается с другими дефектами глаза или организма ребенка, но может быть и самостоятельным заболеванием. При повышении внутриглазного давления ухудшаются условия для циркуляции крови по сосудам глаза. Особенно резко страдает кровоснабжение внутриглазной части зрительного нерва. В результате развивается атрофия нервных волокон в области диска зрительного нерва.
60
Глаукоматозная атрофия проявляется побледнением диска и образованием углубления — экскавации, которая сначала занимает центральный и височный отделы диска, а затем — весь диск. Слово «экскавация» происходит от латинского «экскаватус» — выдалбливать, образовывать полость (вспомним знакомое слово экскаватор). При врожденной глаукоме стенка глазного яблока ребенка растяжима и пластична, вследствие чего глаз увеличивается в размерах, и наступает «буфтальм», дословно переводимый с латыни как «бычий глаз».
Врожденные глаукомы встречаются относительно редко —1 случай на 10 000 - 20 000 новорожденных. У 60% врожденные глаукомы появляются в первые 6 месяцев, у 80% — на первом году жизни (Авети-сов Э.С. и др., 1987). Однако если нарушения оттока выражены нерезко, то клинические проявления глаукомы могут отодвинуться на несколько лет (детская или юношеская глаукома). При обследовании новорожденных в родильных домах у 90% из них заболевание можно диагностировать по ранним признакам (Ковалевский Е.И., 1980; Сидоров Э.Г., Мирзаянц М.Г., 1991). Самый главный признак — крупные красивые глаза. Если диаметр роговицы новорожденного превышает две клеточки тетради в клетку — это грозный признак, ребенка следует обследовать и выявить глаукому прежде, чем будет поврежден зрительный нерв. Другие ранние признаки врожденной глаукомы: нежное диффузное помутнение роговицы (отек ее), углубление передней камеры (более 2 мм), замедление реакции зрачка на свет, покраснение глаза вследствие Расширения сосудов, видных на «белке» глаза. Из-за того, что покраснение глаз педиатры и даже окулисты
61
нередко
принимают за воспаление соединительной
оболочки глаз — конъюнктивит, назначают
капли для его
лечения, упускается время для раннего
проведения операции. Из-за повышения
внутриглазного давления, приводящего
к болям в глазу, ребенок может быть
беспокойным,
плохо спать и есть. Также возможны
светобоязнь, слезотечение из глаз.
Обследование
детей на наличие или отсутствие у них
врожденной глаукомы проводят, как
правило, под
наркозом или при углубленном
медикаментозными средствами сне в
специализированном глазном стационаре.
При наличии признаков врожденной
глаукомы,
к которым относят: увеличение
передне-заднего
размера глазного яблока, углубление
передней
камеры, растяжение роговицы, экскавацию
диска зрительного
нерва, повышение внутриглазного
давления
и др., назначают лечение. Как правило,
проводят хирургическое
лечение, направленное на восстановление
нарушенных путей оттока внутриглазной
жидкости.
Медикаменты, способные уменьшить
продукцию такой
жидкости внутрь глаза, имеют вспомогательное
значение.
При рано выявленной глаукоме удается
достичь
стабилизации процесса в 80% случаев
(Сидоров
Э.Г., Мирзаянц М.Г., 1991).
Ребенок
с оперированной глаукомой пожизненно
находится
под наблюдением окулиста. Для решения
вопроса
о том, достигнута ли стабилизация
процесса после
проведенной операции, в раннем детском
возрасте
практикуют ежегодное обследование под
наркозом. Если процесс стабилизирован,
растяжение глаза приостанавливается,
зрительный нерв и сетчатка не страдают.
При отсутствии стабилизации процесса
применяют
повторное хирургическое лечение. В
тех
62
Врожденные катаракты
Слово «катаракта» происходит от греческих слов «кате» — жидкость и «акте» — движущаяся. По мнению древних исследователей, катаракта — это водопад низвергающейся из головного мозга жидкости. В настоящее время известно, что катаракта — это полное или частичное помутнение хрусталика, сопровождающееся снижением остроты зрения от незначительного до светоощущения. Различают врожденные, приобретенные и травматические катаракты.
Врожденные катаракты встречаются относительно "редко: 5 случаев на 100 000 детей (Ковалевский Е.И., 1968), однако составляют около 10% от катаракт различной этиологии. Среди причин слепоты на долю врожденных катаракт приходится 13,2 - 24,1% (Хва-това А.В., 1982).
Врожденные катаракты могут быть наследственными либо возникают вследствие влияния различных повреждающих факторов на хрусталик эмбриона или плода во внутриутробном периоде. Врожденные катаракты очень часто сочетаются с другими пороками Развития глаза, нередко носят семейный характер. Чаще врожденные катаракты бывают двусторонними, °Днако не исключается односторонность поражения хрусталика. По месту локализации помутнения хрусталика различают в основном шесть видов катаракт: * полярные;
ядерные или центральные;
63
I
диффузные;
полиморфные;
венечные;
зонулярные.
При первом из перечисленных видов врожденных катаракт помутнение локализуется у переднего или заднего полюса хрусталика, при втором — в центре его. Диффузная катаракта характеризуется тотальным помутнением хрусталика, при котором область зрачка приобретает серый цвет. При венечной катаракте помутнения хрусталика располагаются по его периферии подобно венку. Зонулярная катаракта представляет собой помутнение хрусталика в виде слоев. При этом центральная часть линзы сохраняет прозрачность, а вокруг нее слоями располагаются помутнения. Такая катаракта встречается наиболее часто, в 49,1% наблюдений (Хватова А.В., 1982).
При выявлении врожденной катаракты родителями ребенка или окулистом во время профилактического осмотра обычно решается несколько вопросов: во-первых, нужна ли операция, во-вторых, как скоро следует оперировать, в-третьих, что будет, если подождать с операцией «пока ребенок подрастет» и, в-четвертых, не помогут ли капли?
Отвечаем на первый вопрос. Операция нужна не при всех видах врожденных катаракт. Например, при врожденной полярной катаракте помутнение хруста лика напоминает собой точечку белого цвета. Этот оп тический дефект не способен значительно понизить зрение, и поэтому можно обойтись вовсе без операции. Другое дело, если помутнение занимает весь зрачок или центральную его часть, перекрывая свету доступ в глаз. В этом случае оперировать катаракту 64
ну#шо и не позднее 6-месячного возраста. Почему йменно в этом возрасте, будет сказано далее. Если у ребенка нистагм, то есть «глазки бегают», то оперировать нужно тоже в ранние сроки независимо от вида катаракт. Нистагм означает непроизвольное ритмическое дрожание одновременно обоих глаз, происходит от греческого выражения «нистазо» — дремота, сонливо покачиваться.
В каких случаях с операцией можно подождать? Если при закапывании капель, расширяющих зрачок, видно помутнение хрусталика диаметром 2,5 мм и менее, окулисту виден центр глазного дна, то решать вопрос об оперативном удалении хрусталика можно позже — в 4 - 5 лет. Однако до операции следует непрерывно расширять зрачок для того, чтобы лучи света достигали сетчатки и не приостановилось ее развитие. Кроме расширения зрачка, при частичном помутнении хрусталика глаз засвечивают. Производят так называемые фигурные засветы. Дело в том, что раздражение глаза простым рассеянным светом неадекватно процессу зрения. Для глаза оптимальным является рассматривание какой-либо фигуры на освещенном фоне. При такой предоперационной подготовке, сочетающей расширение зрачка и засветы, недоразвитие сетчатки и нистагм возникают в 3 - 4 раза реже. В послеоперационном периоде восстановительное лечение становится более эффективным (Ковалевский Е.И., 1991).
Когда оперировать ребенка с врожденной катарактой не следует вовсе? В тех случаях, когда острота зрения равна 0,3 и более или когда глаз совершенно слепой, не воспринимает даже свет, когда отслоена сетчатка, а также в тех случаях, когда за мутным
3-2347 65



I
Что будет, если врач рекомендовал операцию, а родители сомневаются, откладывают решение об операции, аргументируя это тем, что ребенок еще маленький и слабый? Вот, мол, у пожилого родственника отложили операцию по поводу катаракты, и ничего, результаты хорошие. На третий вопрос отвечаем так. У детей при показаниях к удалению врожденной катаракты медлить нельзя. Это связано с тем, что при невозможности для света проникнуть в глаз развивается так называемая обскурационная амблиопия. Что такое обскурационная? Слово «обскура» переводится с латыни как «темный, неясный», а амблиопия состоит из двух корней: «амблис» — тупой, ослабленный и «опое» — глаз. Иными словами, обскурационная амблиопия — это ослабление зрения без видимых патологических данных в самом глазу вследствие непопадания света в глаз. После удаления хрусталика оптический дефект, связанный с его отсутствием, возмещают очками или контактными линзами. Однако даже при такой оптической коррекции ребенок, у которого поздно удалили катаракту, может не иметь высокого зрения. Это связано с депривацией — нарушением своевременного поступления специфической зрительной импульрации после рождения. Морфологами и патофизиологами было показано, что длительное пребывание в темноте с момента рождения приводит к морфологическим изменениям сетчатки, а также к изменениям зрительных путей, расположенных в головном мозгу. Из сказанного следует, что хорошее зрение у героини известной оперы «Иоланта», 66
постигнутое операцией в возрасте 17-18 лет, не более, чем вымысел. Если Иоланту не прооперировали при диффузном помутнении хрусталика ранее 6-месячного возраста, то она не могла четко видеть своего возлюбленного Водемона.
Отвечаем на четвертый вопрос: можно ли излечить или замедлить развитие врожденной катаракты закапыванием капель? Врожденная катаракта может прогрессировать вскоре после рождения, однако капли в этом случае не помогут. Излечить врожденную катаракту закапыванием капель также нельзя, нужна операция.
После проведения операции, заключающейся в удалении мутного хрусталика, обычно назначают очки для коррекции афакии. Афакия — это отсутствие хрусталика. В том случае, если катаракта была односторонней, назначают даже две пары очков: одни — для постоянного ношения с переносимой разницей в величине диоптрий правого и левого стекла, а другие — для тренировки, с максимальной силой стекла для оперированного глаза. Для коррекции афакии используют также контактные линзы и имплантацию искусственного хрусталика непосредственно в глаз. Использование комплексного лечения врожденных катаракт, включающего операцию, упражнения, воздействие медикаментами, позволило получить хороший оптический эффект в 99,2% случаев. Среди них 30% приобретают возможность обучаться в массовой школе, а 50% — по зрячему способу в школах слабовидящих (Хватова А.В., 1995).
После удаления мутного хрусталика у детей нередко обнаруживаются изменения на глазном дне (в 76% наблюдений), поэтому такие пациенты также должны
67

Врожденная миопия
Термин «миопия» принадлежит Аристотелю и обусловлен часто наблюдающимся у близоруких прищуриванием глаз — «миопсисом». Частота близорукости среди детей значительно варьирует, как в разных государствах мира, так и в пределах одной и той же страны. По нашей стране такие колебания у школьников составляют от 2,3 до 13,8% (Аветисов Э.С., 1986; Абрамов В.Г., 1993). Удельный вес дошкольной близорукости существенно колеблется: от 0,1 до 3% (Юсупов А.А., 1992). Врожденная близорукость может быть следствием родовой травмы шейного отдела позвоночника (Кузнецова М.В., 1994; Парамей О.В., 1999), недоношенности (Flidelius H., 1990; Альбан-ский В.Г., 1986) и поражений центральной нервной системы в перинатальном периоде (Чередниченко С. Л., 1998). Часто высокую врожденную близорукость обнаруживают у детей с самопроизвольно регрессировавшей ретинопатией недоношенных.
Чем же отличается врожденная близорукость от обычной школьной- близорукости? Почему врожденная близорукость часто приводит к слабовидению и слепоте? По мнению А.А. Юсупова (1990), врожденная близорукость чаще высокая, то есть превышающая 6 диоптрий, сопровождается другими заболеваниями оптических сред глаза, нарушением функции проводящих путей и центров зрительного анализатора. При такой близорукости очки не помогают улуч-68
L
шить зрение. А школьная близорукость может быть различной степени, но чаще начинается как слабая близорукость, не превышающая 1-3 диоптрий. Назначение очков при школьной близорукости позволяет значительно улучшить зрение вдаль.
В последние годы под влиянием рекламы многие родители детей с близорукостью часто задают вопрос: «А поможет ли операция на роговице, выполняемая при помощи лазера, моему ребенку с врожденной близорукостью?» «Нет», — отвечают офтальмологи-педиатры. Это связано с тем, что операцией исправляется экран, если сравнивать глаз с телевизором, а у пациентов с врожденной близорукостью страдает кинескоп. Кроме того, глаз ребенка продолжает расти, поэтому исправлять оптику глаза с помощью операции лучше на глазу, закончившем свой рост, в возрасте 18 - 19 лет.
Детям с врожденной близорукостью назначают контактную или очковую коррекцию, проводят регулярные курсы лечения, улучшающие обменные процессы в глазу. При прогрессировании близорукости, то есть при «растягивании» глаза и увеличении его передне-заднего размера, превышающего его возрастную норму, рекомендуют операцию по укреплению капсулы глаза. При такой операции глазное яблоко не вскрывается, на фиброзную капсулу накладываются «заплатки», по форме и размерам напоминающие лепестки садовой ромашки. Впоследствии «заплатки прирастают» к прооперированному глазному яблоку, и скорость прогрессирования близорукости замедляется.
69

Слово «профилактика» происходит от греческого «стоять на страже, сторожить, предотвращать». Снижение рождаемости, рост смертности и сокращение продолжительности жизни населения нашей страны приобрели за последние годы стремительный характер (Игнатова Р.К., Каграманов В.К., 1997). В условиях снижения воспроизводства населения особое внимание должно уделяться качеству здоровья вновь рождаемых поколений детей. От каких же факторов зависит качество их здоровья? Оно определяется качеством здоровья родителей, течением и исходом беременности, родов, а также условиями окружающей среды. Как же обстоит дело со здоровьем потенциальных родителей, которые в настоящее время ходят в школу? В последнее десятилетие в связи с неблагоприятными социально-экономическими и экологическими процессами оно ухудшилось. Только 10% выпускников средних школ могут считаться здоровыми. Особенно пагубно отразились упомянутые процессы на здоровье девушек-выпускниц, из которых здоровы только 6,3% (Онищенко Г.И., 1998). Приведенные обстоятельства явились причиной высокой гинекологической и соматической отягощенности беременных женщин (Ваганов Н.Н., 1998). Высокая распространенность хронической патологии у женщин привела к катастрофическому росту отклонений в течении беременности. Доля патологических родов составляет 72,9% (Тыцкая Э.Н. и др., 1998).
Высокая распространенность хронических заболеваний, отклонений в течении беременности и родов у
70
ясенщин, а также отклонений в состоянии здоровья у рожденных ими младенцев создают замкнутый цикл: больной плод — больной ребенок — больной подросток — больные родители — больной ребенок. С каждым таким циклом жизни поколения патологическая пораженность новорожденных, а также патологическая пораженность их глаз возрастает.
Исходя из сказанного, профилактика зрительных нарушений у детей раннего возраста должна начинаться до их рождения и даже до их зачатия. Она включает меры, направленные на оздоровление населения задолго до вступления его в репродуктивный возраст. С учетом приведенных данных могут быть определены два основных направления профилактики зрительных нарушений у детей: первое — предупреждение их возникновения за счет снижения перинатальной патологии (первичная профилактика), предупреждение осложнений уже сформировавшейся патологии глаз — вторичная профилактика. Первичная профилактика зрительных нарушений должна состоять из пяти основных этапов:
превентивного — до зачатия;
антенатального — в утробе матери;
интранатального — в процессе родов;
неонатального — в ранние сроки после рождения; и, наконец
постнатального — на протяжении всей жизни.
На первом, превентивном этапе необходимо повышение качества здоровья потенциальных родителей, воспитание у них ответственности за судьбу и здоровье воспроизводимого потомства.
На втором, антенатальном этапе важны мероприятия по раннему выявлению отклонений в течении бе-
71

 ременности,
ранняя постановка будущих матерей на
учет,
лечение тех соматических и гинекологических
заболеваний,
которые могут привести к невышашива-нию
беременности и токсикозам.
ременности,
ранняя постановка будущих матерей на
учет,
лечение тех соматических и гинекологических
заболеваний,
которые могут привести к невышашива-нию
беременности и токсикозам.
Важным аспектом третьего, интранатального этапа является гуманизация ведения родов в учреждениях родовспоможения.
На следующем, четвертом, неонаталъном этапе целесообразно совершенствование технологий медицинской помощи новорожденным. И, наконец, на пятом, постнатальном этапе условием профилактики инвалидности по зрению с детства является создание хорошо оснащенной и организованной лечебно-консультативной службы.
Очевидно, что первичная профилактика возникновения зрительных нарушений на первых четырех из пяти перечисленных этапов выходит за рамки компетенции детского глазного врача. Его участие целесообразно только на последнем, пятом этапе. В клинике детских глазных болезней Российского государствен^ ного медицинского университета создана система этап* ного лечения заболеваний глаз у детей с врожденной патологией. Врачи-офтальмологи активно выявляют младенцев с риском возникновения инвалидизирую-щих заболеваний глаз. К таким лицам относят: младенцев с массой тела при рождении менее 1500 г, перенесших гемолитическую болезнь новорожденных, рожденных путем лабораторного зачатия и находившихся в отделении патологии новорожденных вскоре после рождения, и тех, чьи матери перенесли инфекционные заболевания во время беременности (Па-рамей О.В., 1999). В отделениях патологии недоношенных 7-й и 8-й детских городских больниц офталь-
72
мологи еженедельно осматривают младенцев с риском возникновения и развития ретинопатии недоношенных. К таким детям относят следующих: с массой тела при рождении менее 1500 г, гестационным возрастом менее 32 недель, находившихся в отделении реанимации после рождения, и тех, кто выхаживался в условиях кувеза (инкубатора) более четырех недель (Сай-дашева Э.И., 1998).
На конференциях и съездах, проводимых с участием врачей-неонатологов и педиатров, окулисты информируют их о группах риска возникновения тяжелой глазной патологии, о необходимости предупреждать родителей и участкового педиатра об опасности заболеваний глаз у таких детей. В детской глазной консультативной поликлинике врачи-консультанты, сотрудники кафедры детских глазных болезней, специалисты по электрофизиологическому и ультразвуковому исследованию глаз углубленно обследуют юного пациента и, при необходимости, направляют в стационар для терапевтического или хирургического лечения. Далее ребенок продолжает лечение в специализированных детских садах или санатории, кабинетах охраны зрения. В этих учреждениях с ним работают не только окулисты и медицинские сестры, проводящие лечение на сложных аппаратах, но и врачи: невропатологи, физиотерапевты, сурдологи, психиатры, психологи и др.
Таким образом, удельный вес детей со зрительными нарушениями может быть уменьшен при условии полноценного медико-генетического консультирования родителей, устранения факторов риска во время беременности, создания условий для безопасных родов и раннего выявления глазной патологии. Только
73

 такой
подход к профилактике зрительных
нарушений у
детей раннего возраста способен, по
нашему представлению,
понизить частоту слепоты и слабовидения.
такой
подход к профилактике зрительных
нарушений у
детей раннего возраста способен, по
нашему представлению,
понизить частоту слепоты и слабовидения.
■к -к *
Подводя итог, можно сделать вывод о том, что зрительные нарушения у детей раннего возраста в большинстве случаев связаны с врожденной патологией органа зрения. В возникновении подобных нарушений особенно велика роль перинатальной патологии. С целью предупреждения слепоты и слабовидения необходима ранняя диагностика зрительных нарушений у новорожденных и детей раннего возраста. Такая диагностика возможна с помощью использования специальных, объективных методов исследования, в число которых входят офтальмологические, ультразвуковые и электрофизиологические методы. Одному из перечисленных методов исследования посвящена следующая глава.
