
- •Раздел 1
- •Физиология как наука. Основные этапы её развития. Значение исследований в.Гарвея, и.М. Сеченова, и.П. Павлова. Основные черты отечественной физиологии
- •Аналитический и системный подход к изучению функций. Функциональные системы организма.
- •Физиология клетки. Строение и функция биологических мембран. Мембранный потенциал покоя и его происхождение.
- •Общие свойства возбудимых тканей. Критерии оценки возбудимости ткани. Виды раздражителей
- •Лабильность как свойство возбудимых тканей. Понятие о парабиозе (Введенский)
- •Законы раздражения возбудимых тканей. Их биологическое значение. Использование в клинической практике
- •Физиологические свойства скелетных и гладких мышц. Современное представление о механизме мышечного сокращения и расслабления.
- •Виды тетануса, механизм возникновения различных видов тетануса:
- •Нейроны. Их классификация, физиологические свойства, связь с нейроглией. Распространение возбуждения по нервным волокнам. Характеристика их возбудимости и лабильности
- •Выделяют несколько функций нейроглии:
- •Рецепторы, их классификация. Механизм возникновения возбуждения в рецепторах. Рецепторный и генераторный потенциал.
- •Пресинаптический аппарат:
- •Синаптическая щель:
- •Постсинаптической мембраной:
- •Механизм передачи возбуждения в синапсе
- •Что происходит с медиатором на постсинаптической мембране?
- •Каковы особенности электрических синапсов (эфапсов)?
- •Каков механизм передачи возбуждения в электрических синапсах?
- •Особенности проведения возбуждения через синапс
- •Основные формы регуляции физиологических функций. Взаимосвязь нервных и гуморальных факторов регуляции. Понятие о нейросекреции. Роль гормонов в организме.
- •Понятие о гомеостазе и гомеокинезе. Саморегуляторные принципы поддержания постоянства внутренней среды организма.
- •20. Вегетативная нервная система. Структурно-функциональные отличия от соматической нервной системы
- •Сравнительная характеристика симпатического и парасимпатического отделов вегетативной нервной системы, синергизм и относительный антагонизм их влияния.
- •Понятие о внд. Врожденные формы сложных поведенческих реакций. Инстинкты и мотивации. Их классификация, механизм, биологическое значение. Особенности врожденных форм внд у человека
- •Эмоции, их классификация, механизм. Роль эмоций в целенаправленной деятельности человека, клиническое значение.
- •Условные рефлексы; их особенности. Классификация, биологическое значение.
- •Правила и механизмы образования условных рефлексов. Их структурно-функциональная основа. Развитие представлений и.П.Павлова о механизме формирования временной связи.
- •27. Безусловное торможение условных рефлексов, его виды, их биологическое значение
- •Условное торможение условных рефлексов, его виды, их биологическое значение.
- •Аналитико-синтетическая деятельность коры больших полушарий. Динамический стереотип, его биологическая сущность и значение. Условно-рефлекторное переключение.
- •Генетика подведения. Типы внд (и.П.Павлов), их характеристика, способы определения, биологическое и социальное значение, клинические аспекты.
- •Особенности внд человека. Первая и вторая сигнальные системы. Речь, ее механизмы. Функциональная асимметрия коры больших полушарий
- •Особенности психических функций человека, их физиологические основы. Память, ее виды, механизмы
- •Архитектура и этапы формирования функциональной системы целостного поведенческого акта (п.К.Анохин).
- •Равновесие тела. Роль мышечного тонуса в его поддержании. Классификация тонических рефлексов
- •36.Физиологические основы трудовой деятельности, системный подход к ее изучению. Общность и различия умственного и физического труда.
- •37Работоспособность организма. Структурно-функциональные основы тренированности см. Лекцию
- •Утомление, его механизмы и биологическое значение. Активный отдых (и.М.Сеченов). Восстановление. См. Лекцию
- •Адаптогенные факторы
- •8) Улучшение памяти, скорости ориентировочных реакций (чувство тревоги)
- •2. Организм устойчив к повторному действию стрессора
- •Адаптация
- •Мышечные нагрузки – повышают устойчивость к гипоксии, высокой температуре
- •Гемолиз
- •Возбудимость
- •Внутрисердечная
- •Внесердечная
- •Нервная
- •Нервные
- •Гуморальные
- •Лизоцим
Эритропоэз (хеморецепторы каротидного синуса, дуги аорты (парциальное напряжение кислорода в крови) → изменяется число импульсов по афферентному волокну блуждающего нерва → продолговатый мозг → гипоталамус (в нём тоже есть хеморецепторы) → тораколюмбальный отдел спинного мозга → почки → эритропоэтин / ингибиторы → ККМ → изменение эритропоэза) = регуляция эритропоэза по кислороду.
Гемолиз
По месту протекания: внутри и вне сосудистый, костномозговой
По механизму: гемолизины, эритрофагоцитоз, биогемолиз, химический гемолиз
Депонирование (перераспределительный эритроцитоз)
Эритроцитарная система – физиологич сист, сост из эритроцитов цирк крови, органов их образов, депо, разруш и аппарата нейрогумор рег-ии и координации работы элементов этой системы.
Эритрон – сов-ть зрелых эритроцитов, циркул в крови и находящихся в депо крови, а также их предшественников, находящихся в красном костном мозге.
Абсолютный эритроцитоз (истинный)усил эритропоэза, переливание крови.
Абсолютная эритропения – ослабление эритропоэза, гемолиз, кровопотеря.
Относительный эритроцитоз(ложный)выход крови из депо,потеря жидк-ти,
Относительная эритропения – избыток жидкости в организме.
Минимальная осмотическая стойкость эритроцитов – максимальная концентрация раствора поваренной соли, при которой начинается гемолиз эритроцитов (0,46 – 0,48)
Максимальная осмотическая стойкость эритроцитов – максимальная концентрация раствора поваренной соли, при которой разрушаются все эритроциты (0,32 – 0,34)
Гемоглобин – хромопротеид с молекулярной массой 64500 Д. Виды:
HbG – эмбриональный (до 6 месяца внутриутробного развития)
HbF – фетальный (95% у плода перед рождением, до 2% у взрослого)
HbA – дефинитивный (у взрослого человека)
Физиологические соединения гемоглобина:
Оксигемоглобин – с кислородом (ковалентные связи).
Дезоксигемоглобин – с водородом в ходе восстановления в капиллярах
Карбгемоглобин – с углекислым газом в Б круге кровообращения
Карбоксигемоглобин – с угарным газом (выключение гемоглобина)
Метгемоглобин – окисление гемоглобина (до Fe3+).
Гемоглобин – одна из буферных систем крови. Он связывает образующиеся в избытке в ходе метаболизма ионы водорода (дезоксигемоглобин).
Иммунитет – способность организма защищаться от генетически чужеродных тел и веществ.
Физиологические свойства лейкоцитов:
Способность к диапедезу – миграции из кровеносного русла в ткани
Способность к амёбовидной подвижности в тканях Способность фагоцитозу
Способность к выделению в окружающую среду различных биологически активных веществ
Функции лейкоцитов:
Защитная функция:Фагоцитоз,Бактерицидное и бактериостатическое действие,Противовирусное действие (интерферон),Антитоксическое действие,Участие в работе системы РАСК (регуляции агрегатного состояния)
Регенеративная функция (интерлекины),Транспортная функция (рецепторы)
Лейкоцитоз:
Физиологический – кратковременный, небольшой, при мышечной нагрузке, эмоциональном возбуждении, приёме пищи, болевом воздействии.
Реактивный (защитно-приспособительский) – выраженный, продолжительный, при инфекционных и воспалительных заболеваниях, при травмах.
Лейкопения – врождённое или приобретённое нарушение работы ККМ.
Виды лейкоцитов:
Гранулоциты (нейтрофилы, базофилы, эозинофилы)
Агранулоциты (лимфоциты, моноциты)
Сдвиг лейкоцитарной формулы влево (регенеративный) – увеличении Ю и П при снижении С – усиление гранулоцитопоэза в ККМ – инфекционные заболевания, норма для новорождённого.
Сдвиг лейкоцитарной формулы вправо (арегенеративный) – исчезновение Ю и П – угнетение гранулоцитопоэза.
У новорождённого нейтрофилов много, лимфоцитов мало. На 4-6 день – первый физиологический перекрёст. В 5 лет – второй физиологический перекрёст. К 13-15 годам значения выравниваются.
Гранулоциты в ККМ задерживаются до 4 суток – депо. В крови циркулируют 4-8 часов, затем – в слизистые, где становятся микрофагами и работают 4-5 суток, после чего погибают.
Нейтрофилы – анаэробный гликолиз, продуцируют лизоцим, комплемент, лактоферрин, интерферон. Бактериостатический и бактерицидный эффект. Первые в очаге возбуждения.
Базофилы – фагоцитарная активность. Превращаются в тучные клетки, выделяют гистамин и гепарин. Препятствуют застою крови. Участвуют в воспалительных и аллергических реакциях.
Эозинофилы – аллергические, аутоиммунные, глистные заболевания. В подслизистом слое ЖКТ. Продуцируют гистаминазу.
Моноциты – в ткани находятся несколько лет, способны к рециркуляции. В ткани – макрофаги. Фагоцитарная активность, синтез бактериостатических, бактериолитических и противовирусных агентов, распознают и запоминают чужеродные агенты, синтезируют факторы, усиливающие дифференцировку других ФЭ, участвуют в гемостазе и фибринолизе, усиливают регенерацию.
Лимфоциты – вырабатываются в ККМ, дифференцировку проходят в тимусе и в лимфоидной ткани около ЖКТ, расселяются в ЛУ.
Среди Т-лимфоцитов различают:
Т-киллеры (лизис бактерий, опухолевых клеток, чужеродных клеток)
Т-хелперы (трансформируют В-лимфоциты в плазмоциты)
Т-амплифайеры (активируют иммунный ответ в пределах Т-звена)
Т-супрессоры (подавляют иммунный ответ на АГ)
Т-памяти (запоминают АГ)
Среди В-лимфоцитов различают:
В-супрессоры (подавляют иммунную реакцию)
В-киллеры (лизис бактерии)
В-памяти (запоминают АГ)
Система РАСК - система регуляции агрегатного состояния крови – система гемостаза.
Функции системы РАСК:
Поддерживает жидкое состояние крови, что необходимо для выполнения её функций.
При повреждении сосуда обеспечивает остановку кровотечения, т.е. гемостаз.
Обеспечивает реканализацию повреждённого сосуда, т.е. восстановление его стенки и нормального продвижения крови по сосуду.
Компоненты антисвёртывающей системы:
Эндотелиальные клетки сосудов (идеально гладкая поверхность, отрицательный заряд на поверхности, синтезируют простациклин, тканевой активатор плазминогена, адсорбируют комплекс гепарин-антитромбин III, фагоцитируют активированные факторы свёртывания крови)
Антикоагулянты (первичные – постоянно в крови – антитромбин III и гепарин; вторичные - фибрин)
Клетки и ткани, синтезирующие и выделяющие антикоагулянты в кровь (печень, эндотелиоциты, тучные клетки, базофилы)
Аппарат нервно-гуморальной регуляции
Виды гемостаза:
Сосудисто-тромбоцитарный (в сосудах МЦР)
Коагуляционный (в крупных сосудах)
Механизм сосудисто-тромбоцитарного гемостаза:
Рефлекторный спазм сосуда (ноцирецепторы → СНС → спазм)
Адгезия тромбоцитов на повреждённой стенке сосудов (изменение заряда эндотелиоцитов, из разрушенных клеток выделяется АДФ + кальций + фибриноген)
Агрегация тромбоцитов
Обратимая (АДФ, тромбоксан, тромбин, серотонин, ионы кальция, ФАТ)
Необратимая (вязкий метаморфоз, нити фибрина)
Вторичный спазм сосудов (из разрушенных тромбоцитов – тромбоксан, серотонин, адреналин)
Образование тромба (гомогенная масса тромбоцитов)
Ретракция тромба (уплотнение за счёт тромбостенина из тромбоцитов)
Механизм коагуляционного гемостаза:
Первая стадия – образование протромбиназного комплекса
Внешний механизм (5-10 сек) из повреждённых клеток – тканевой тромбопластин + ионы кальция + проконвертин (VII) = активация X фактора свертывания крови + проакцелерин = протромбиназа
Внутренний механизм (5-7 мин) при повреждении обнажаются коллагеновые и эластиновые волокна, меняется заряд = активируется фактор Хагемана (XII) в присутствии калликреина, кининогена и тромбоцитарного тромбопластина (Р3). Начинается каскад реакций, приводящий к активации протромбиназы.
Вторая стадии – образование из протромбина тромбина (2-5 секунд) – протромбиназный комплекс + протромбин (II) + кальций = тромбин
Третья стадия – образование из фибриногена нерастворимого фибрина
Первый этап – образование фибрин-мономера
Второй этап – полимеризация его в фибрин-полимер (фибрин S) – образование нитей фибрина, в которых застревают форменные элементы крови.
Третий этап – + фибринстабилизирующий фактор (XIII) = фибрин I – нерастворимый.
Четвёртая стадия – ретракция тромба
Пятая стадия – фибринолиз и восстановление стенки сосуда
Первая фаза – переход плазминогена в плазмин
Внешний механизм инициируется тканевыми активаторами плазминогена, выделяющимися из эндотелия
Внутренний механизм – активация фактора Хагемана + каллекреин + кининоген + фактор Виллебранда
Вторая фаза – фибрин расщепляется до полипептидов и аминокислот – захватываются макрофагами.
Кровь начинает свёртываться через 0,5 – 2 мин, прекращает через 3 – 5 мин
Определение времени свёртывания крови:
Прокалывают палец, первую каплю крови удаляют
В капилляр Панченкова набирают сплошным столбиком 25 мл крови
Включают секундомер
Наклоняют капилляр на 450 переводят взятую кровь на его середину
Каждые 30 секунд наклоняют капилляр на 450 в разные стороны. Столбик крови должен смещаться не более чем на 10 мм
Момент замедления движения крови или появления микросгустков – время начала свёртывания крови.
Момент прекращения движения крови – время окончания свёртывания крови.
Электрокоагулография:
Забор крови в ячейку, включение секундомера.
То – время от момента взятия крови до момента начала записи
Регистрацию проводят 10-15 минут.
Т1 – время начала свёртывания крови (1,5 – 4,5 минуты)
Т2 – время окончания свёртывания крови (5,5 – 10 минут)
Т – продолжительность процесса свёртывания (3 – 7 минут)
Т3 – время начала ретракции и фибринолиза (6 – 13 минут)
Определение протромбинового времени тестом Квика (внешний механизм свёртывания крови):
В капилляр Панченкова набирают цитрат натрия до метки 80
В тот же капилляр дозабор крови до метки К
Содержимое капилляра – в пробирку, её – на водяную баню на 1 минуту
Добавляют тромбопластин и хлорид кальция (капилляром до метки К)
Включают секундомер
Не вынимая пробирки с водяной бани, покачивают её. Останавливают секундомер, когда образуется сгусток крови – протромбиновое время.
Рассчитывают протромбиновый индекс:
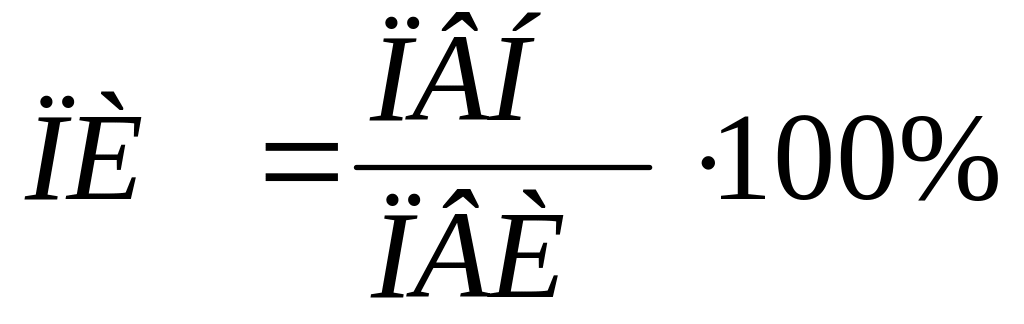 ,
где ПВН указывается на флаконе с
тромбопластином (12-18 с).
,
где ПВН указывается на флаконе с
тромбопластином (12-18 с).
В норме ПИ = 80-100%. У новорождённых ПВ увеличено, ПИ снижен.
Группы крови.
Ландштейнер и Янский установили наличие на эритроцитах человека особых антигенов – агглютиногенов – высокомолекулярные полимеры, входящие в структуру поверхностной мембраны клетки (на 75% состоят из углеводов, определяющих их специфичность). А в плазме крови есть агглютинины – белки-антитела, относящиеся к классу иммуноглобулинов. Одноимённые агглютиногены с агглютининами вызывают реакцию агглютинации.
Практическая значимость определения групповой принадлежности:
Идентификация личности
Трансплантация органов и тканей (в частности – переливание крови)
Группа 0 α (I) – у 40% населения планеты – на эритроцитах нет агглютиногенов А и В, но есть антиген О. В плазме крови есть агглютинины α и .
Группа А (II) – у 40% населения планеты – на эритроцитах – агглютиноген А, в плазме – агглютинин .
Группа В α (III) – у 15% населения планеты – на эритроцитах – агглютиноген В, в плазме – агглютинин α.
Группа АВ (IV) – у 5% населения планеты – на эритроцитах – агглютиногены А и В, в плазме агглютининов нет.
Стандартная сыворотка – сыворотка со строго специфическими естественными агглютининами в строго определённой концентрации (1:16 или 1:32)
Цоликлоны – искусственные моноклональные антитела, относящиеся к одному классу иммуноглобулинов (Ig M). Например «анти А» даёт агглютинацию с агглютиногеном А.
Определение групп крови по системе АВ0:
На левой стороне планшета надписывают 0, в середине А и справа В, сверху – фамилию и инициалы лица, у которого проводят определение.
По 1 большой капелл стандартной сыворотки двух серий (6 капель)
По 1 капле крови величиной с булавочную головку переносят палочкой рядом со стандартной сывороткой.
Тщательно перемешиваем до равномерного красного окрашивания.
Планшет покачивают, оставляют на 2 минуты в покое и снова покачивают.
Наблюдают 5 минут.
Через 3 минуты после агглютинации в капли смеси сыворотки с эритроцитами добавляют по 1 капле изотонического раствора хлорида натрия и продолжают наблюдение.
В системе агглютиногенов резус (Rh) насчитывается 6 антигенов: D, E, C, d, e, c. Наиболее антигенные свойства выражены у антигена D. Именно по нему всех людей делят на резус-положительных – их 85% (есть агглютиноген D) и резус-отрицательных (нет агглютиногена D). Есть возможность образования анти D – агглютининов. При их повторной встрече с агглютиногеном возникнет резус-конфликт – кровь свернётся (важно при переливании крови, при беременности).
Определение резус-фактора экспресс-методом:
На белую пластину нанося по капле стандартной сыворотки анти-резус двух разных серий.
Смешивают каплю крови с каплей сыворотки
В течение 3 минут пластину покачивают, затем добавляют каплю изотонического раствора хлорида натрия и наблюдают 5 минут.
В экстренной ситуации контроль ведётся по эритроцитам с агглютиногенами донора и плазме с агглютининами реципиента.
Функциональная классификация сосудов:
амортизирующие (сосуды эластического типа)
сосуды распределения – это среднего и мелкого калибра (мышечного типа)
резистивные сосуды (сосуды сопротивления) – это самые мелкие артериальные сосуды диаметром менее 100 мкм и артериолы с прекапиллярными сфинктерами
капилляры (обменные сосуды)
емкостные сосуды (аккумулирующие) – это посткапиллярные венулы, венулы, мелкие вены и венозные сплетения
шунтирующие сосуды – это артириоловенулярные анастомозы
сосуды возврата крови к сердцу – это средние и крупные вены
Физиологические особенности миокарда:
