
- •Уход за тяжелыми больными: смена белья, кормление, профилактика и обработка пролежней.
- •Кровотечения, виды, первая помощь.
- •Понятия "терминальное состояние", клиническая и биологическая смерть. Правила обращения с трупом.
- •Наложить повязку на лучезапястный сустав.
- •Термические и химические ожоги. Первая помощь.
- •Первая помощь при укусе змеи
- •Первая помощь при укусе клеща
- •Травмы грудной клетки: открытый и закрытый перелом ребер, понятие о пневмотораксе. Первая помощь. Транспортировка в стационар.
- •Круговые банки: показания и противопоказания. Техника постановки банок.
- •Компресс на ухо.
- •Первая помощь при переломе бедра.
- •Синдром длительного сдавления. Первая помощь.
- •Круговые горчичники: показания и противопоказания. Техника постановки круговых горчичников.
- •Повязка на верхнюю треть плеча.
- •Профилактика и лечение пролежней.
- •Помощь при переломе плеча.
- •Первый туалет новорожденного.
- •Помощь при вывихе нижней челюсти, локтевого сустава.
- •Приемное отделение больницы: устройство. Обязанности мед. Сестры приемного отделения.
Экзаменационные билеты для 11 класса спец.школы.
БИЛЕТ N1
Уход за тяжелыми больными: смена белья, кормление, профилактика и обработка пролежней.
Смена белья
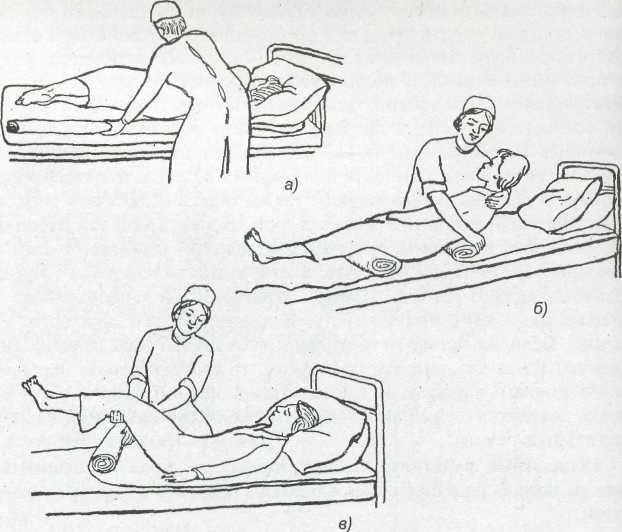
Продольный способ. Если больному разрешается поворачиваться на бок, убрав подушки, больного поворачивают на бок и сворачивают простыню вдоль его туловища. Затем на свободное место расстилают чистую простыню и аккуратно переворачивают больного на другой бок так, чтобы он оказался на чистой простыне. После чего грязную убирают и расправляют чистую, также подгибая все края под матрац (рис. 1, а).
Рис. 1. Способы смены постельного белья у тяжелобольных: а — продольный;
6, в — поперечный
Поперечный способ. Осторожно приподнимают голову и верхнюю часть туловища больного, убирают подушки и скатывают грязную простыню в виде валика. На ее место помещают чистую и расправ ляют до середины
кровати, кладут подушки и опускают голову больного (рис. 1, б). Все эти манипуляции лучше проделывать вдвоем. Затем приподнимают таз больного и, постепенно сдвигая грязную простыню, расправляют чистую (рис. 1, в). Размер простыни должен быть таким, чтобы ее края можно было подогнуть под матрац со всех сторон.
 Р
Р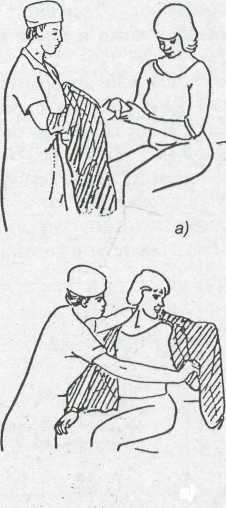 ис.
2. Смена нательного белья: так снимают
Рис. 3. Смена нательного белья;
последовательность надевания
ис.
2. Смена нательного белья: так снимают
Рис. 3. Смена нательного белья;
последовательность надевания
Нательное белье (рубашку) снимают после скатывания ее до затылка, освобождая вначале голову, затем руки. Надевают чистую рубашку в обратном направлении (рис. 2, 3).
Смена белья у пациента производится не реже одного раза в 7—10 дней, у тяжелобольного пациента по мере загрязнения. Для смены белья у тяжелобольного пациента необходимо пригласить одного-двух помощников.
Кормление
Для кормления тяжелобольных используется зонд. Его могут вставлять как в глотку, так в нос и в пищевод. Для обычных больных назначается особая диета, пациент кормится сам или при помощи медперсонала.
(Написанно мною, если есть более точная информация не стесняйтесь расскажите всем)
Профилактика пролежней
При уходе за истощенными и ослабленными больными, находящимися длительное время на постельном режиме, необходимо проводить комплексные мероприятия по профилактике пролежней.
Пролежни — это глубокие поражения кожи, иногда заканчивающиеся ее омертвлением, возникающие в результате длительного сдавливания мягких тканей между костными образованиями и поверхностью, на которой лежит больной, например, поверхностью матраца, гипсовой лонгеткой и т. д. Пролежни образуются у больных, долго находящихся в одном положении, которые не могут двигаться. Часто развиваются в тех областях, где имеется небольшая прослойка мышечной ткани или она отсутствует. В положении больного на спине чаще всего они образуются в области лопаток, крестца, локтей, пяток, затылка. Пролежни могут также образовываться в результате длительного сдавливания мягких тканей протезом, неправильно наложенным гипсом. В положении «на боку» пролежни могут развиваться в области тазобедренных и коленных суставов. При длительном пребывании пациента в положении «сидя» пролежни появляются в области копчика и седалищных бугров, в некоторых случаях — на пальцах ног, если «давит» тяжелое одеяло.
Пролежни проходят несколько стадий развития: побледнение, а затем покраснение кожных покровов с появлением синюшных пятен, образование пузырей, отслойка эпидермиса с развитием некроза кожи, подкожной клетчатки, фасций, сухожилий. Пролежни нередко осложняются присоединением вторичной гнойной или гнилостной инфекции с крайне неблагоприятным прогнозом, может развиться интоксикация организма. В тяжелых случаях поражаются не только мягкие ткани, но и подлежащие надкостница и кость; в омертвевшей ткани образуются глубокие, до самой кости, карманы, заполненные гноем.
К образованию пролежней приводят три фактора. Первый — давление тела, вследствие чего происходит сдавливание тканей (кожи, мышц) между поверхностью, на которую оно опирается, и выступами костей. Второй фактор — «срезывающая сила». Разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно называется сдвигом тканей («срезыванием») относительно поверхности. Сдвиг тканей наблюдается, если человек съезжает в постели с подушек вниз или подтягивается к изголовью кровати, а также при неправильной технике перемещения пациента персоналом или родственниками. Третий фактор — трение как компонент «срезывающей силы». Оно вызывает отслаивание рогового слоя кожи, изъязвляя ее поверхность. Трение возрастает при увлажнении кожи. Ему подвержены люди при недержании мочи, потоотделении, ношении влажного белья. В обычных условиях ни один из этих факторов не приводит к образованию пролежней, однако в сочетании с неподвижностью, потерей чувствительности, анемией, депрессией и др. они представляют риск.
Другие причины, предрасполагающие к развитию пролежней:
слишком большая или слишком низкая масса тела;
сухость кожи и образующиеся вследствие этого трещины;
недержание мочи или кала и чрезмерная влажность кожи;
ограничение подвижности пациента;
жесткие поверхности, на которых лежит (сидит) пациент.
Наиболее подвержены действию этих причин престарелые; пациенты с травмой спинного мозга; получающие седативные и успокаивающие препараты; с повреждением конечностей; в состоянии кахексии; с низкой сопротивляемостью инфекции; не получающие достаточного количества белковой пищи.
Основной причиной образования пролежней является плохой уход за пациентом.
Планируя совместно с пациентом и его близкими уход, необходимо предусмотреть мероприятия для профилактики пролежней: специальный матрац, вспомогательные средства (валики, подушки, поролон), комфортное постельное и нижнее белье (хлопчатобумаж-ное, без складок, пуговиц). Для перемещения следует составить конкретный график: смена положения через каждые 2 часа. Планируя пищевой рацион в условиях стационара и дома, надо учитывать, что пациенту необходимо большое количество белка, повышенное содержание углеводов и жиров, достаточное количество минеральных солей и витаминов. Важен режим питья. Пациент должен выпивать в день не менее 1,5 л жидкости (в том числе фрукты и овощи). Уменьшение количества жидкости приводит к повышению концентрации мочи, что увеличивает риск инфекции мочевыводящих путей, а при недержании вызывает зуд в области промежности и изъязвление кожи. Количество жидкости также распределяют по часам (2/3 объема до 19 часов, '/з после 19 часов). В связи с недержанием мочи женщинам рекомендуют применение памперсов, мужчинам "наружный мочеприемник- При~недержании кала и мочи можно использовать как~памперсы, так и непромокаемые пеленки. При смене памперсов (пеленок) обязательна гигиеническая обработка всех загрязненных участков, мытье проводят жидким мылом и теплой водой. После мытья кожа тщательно просушивается.
Все лица, принимающие участие в перемещении пациента, должны владеть этой техникой. Пациента следует приподнимать над постелью — при этом исключаются трение и «срезывающая сила». В постели пациент в случае необходимости должен использовать поручни или кольца над кроватью, с помощью которых можно осуществлять движение.
Учитывая, что пролежни чаще образуются на загрязненной коже, кожные покровы в соответствующих местах (крестец, углы лопаток, остистые отростки позвонков и др.) необходимо два-три раза в день обмывать холодной водой с мылом, протирая затем салфетками, смоченными камфорным спиртом или одеколоном, и припудривая тальком.
Лечить образовавшиеся пролежни значительно труднее, чем предупредить. В начальных стадиях рекомендуют смазывание пораженных участков 5—10%-ным раствором йода, 1%-ным раствором бриллиантового зеленого, применение физико-терапевтических методов (УВЧ, ультрафиолетовое облучение). Поверхность пролежней покрывают асептической повязкой. После отторжения некротических масс применяют мазевые повязки, общестимулирующую терапию (переливание крови, плазма), в некоторых случаях — операцию по пересадке кожи.
В начальных стадиях может быть использован солкосерил (мазь), улучшающий реэпителизацию кожи, одновременно назначается солкосерил внутримышечно и внутривенно. Также хорошо зарекомендовал себя препарат ируксол, представляющий собой комбинацию протеолитического фермента коллагеназы, обеспечивающей очищение пролежней, и антибиотика хлорамфеникола, подавляющего вторичную микробную флору. Применяется в виде влажной повязки; наносится на пораженный участок кожи слоем 2 мм два раза в сутки. При смене повязки удаляется и отторгнувшаяся некротизированная ткань. В тяжелых случаях применяется хирургический метод: вскрытие полости с последующей дезинфекцией и удалением некротизированной ткани.
