
- •3.Определение критерия пригодности крови для переливании
- •2.Остановить наружное арт. Кровотечение с исп. Резинового жгута.
- •3. Наложение эластичного бинта на нижнюю конечность.
- •2. Плевральная пункция при гидротораксе.
- •3. Провести пробу на индивидуальную совместимость крови
- •3. Наложить косыночную повязку на кисть
- •2. Показать методику интубации трахеи ( показать на муляже).
- •3 . Наложить косыночную повязку на верхнюю конечность.
- •3 Наложить пращевидную повязку на нос
- •2. Выполнить пунцию перикарда по Ларрею( показать на скелете ).
- •2. Выполнить пункцию субарахноидального пространства
- •3. Наложить церепицеобразную повязку на локтевой сустав.
- •2 Трансп иммобилизация при переломе голени
- •3. Методика определения маршевой пробы при заболеваниях венозной системы.
- •2 Трансп иммобилизация предплечье
- •3.Методика определения пробы Тальмана.
- •3.Методика определения пробы Оппеля.
- •2. Шина дитерихса
- •3.Методика определения наличия свободной жидкости в брюшной полости.
- •2. Транс иммобилизация больного с переломом позвоночника
- •3Методика проведения пробы Троянова.
- •2. Новокаиновая блокада при переломе ребер.
- •3..Наложение черепицеобразной повязки на пятку.
- •2. Вправление вывиха в тазобедренном суставе
- •3.Группа крови
- •2..Определение критерия пригодности крови для переливания
- •2.Проведение пробы наиндивидсовм крови донора и больного
- •2.Определение резус-факторас помощью моноклонального реагента (Цоликлон анти-d)
- •2.Определение группы крови
- •3.Репозиция при переломе луча в типичном месте
- •3. Определение группы крови
- •3. Определение резус-факторас помощью моноклонального реагента (Цоликлон анти-d)
- •2. Методика реинфузии крови
- •3. Наложение косыночной повязки на стопу – «сапожок»
- •3.Определение группы крови
- •3. Методика проведения аускультации сосудов.
- •2Определение резус-факторас помощью моноклонального реагента (Цоликлон анти-d)
- •2. Проведение пробы наиндивидсовмест крови донора и больного
- •3.Подбор инструментов для лапароцентеза.
Билет 1
3.Определение критерия пригодности крови для переливании
Учитывают:
--целостность упаковки (гемокон): внутренние и наружные оболочки должны плотно прилегать, кровь как бы «облипает» гемокон;герметичность;срок годности (28 дней со дня забора крови),нарушение режима хранения крови (возможное замерзание, перегревание),обращают внимание на указание учреждения, выполнившего забор крови, №, группу крови, резус-фактор, ФИО донора, и врача;цветную метку (на групповую принадлежность крови),наличие обследований на RW, ВИЧ, HBs. Наиболее целесообразно переливать кровь со сроком хранения не более 5-7 сут, так как с удлинением срока хранения в крови происходят биохимические и морфологические изменения, которые снижают ее положительные свойства. При макроскопической оценке кровь должна иметь три слоя. На дне расположен красный слой эритроцитов, он покрыт тонким серым слоем лейкоцитов и сверху определяется прозрачная слегка желтоватая плазма.
Признаками непригодности крови являются: красное или розовое окрашивание плазмы (гемолиз), появление в плазме хлопьев, помутнения, наличие пленки на поверхности плазмы (признаки инфицирования крови), наличие сгустков (свертывание крови).
Цельная кровь. Максимальный срок хранения — 42 сут.
Эр.масса имеет темно-вишнёвый цвет.
Тромбоцитарная масса. Срок хранения – до 7 суток.
Свежезамороженная плазма бело-желтого прозрачно-опалесцирующего цвета. Разрешенные режимы хранения: 24 месяца при температуре менее -30 °С; 12 месяцев при температуре от -25 °С до -30 °С; 3 месяца при температуре от -18 °С до -25 °С.
Маркировка: I – белая (узкая черная полоса на этикетке)II – синяя III – красная IV – желтая
Билет 2
2. Методика остановки носового кровотечения (передняя, задняя тампонада).
П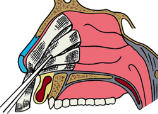 ередняя
тампонада полости носа Показанием
для передней тампонады полости носа
служат подозрение на «заднее» кровотечение
или — неэффективность простейших
методов остановки «переднего» носового
кровотечения в течение 15 минут. Для
передней тампонады носа применяют
длинные (50–60 см), узкие (1,5–2,0 см) турунды,
из бинта, смоченный гемостатической
пастой или вазелиновым маслом и,
последовательно заполнить им
соответствующую половину носа,
начиная с глубоких отделов. При
необходимости производят тампонаду
обеих половин носа. Признаком эффективности
служит отсутствие кровотечения не
только наружу (из просвета ноздри), но
и по задней стенке глотки (проверяют
при фарингоскопии). После введения
тампонов на нос накладываютпращевидную
повязку. Механизм передней тампонады
обусловлен механическим давлением на
поврежденный участок слизистой оболочки,
фармакологическим действием препарата,
которым смочен тампон. Кроме того,
передняя тампонада служит каркасом,
удерживающим тромб на месте повреждения
сосудов.
ередняя
тампонада полости носа Показанием
для передней тампонады полости носа
служат подозрение на «заднее» кровотечение
или — неэффективность простейших
методов остановки «переднего» носового
кровотечения в течение 15 минут. Для
передней тампонады носа применяют
длинные (50–60 см), узкие (1,5–2,0 см) турунды,
из бинта, смоченный гемостатической
пастой или вазелиновым маслом и,
последовательно заполнить им
соответствующую половину носа,
начиная с глубоких отделов. При
необходимости производят тампонаду
обеих половин носа. Признаком эффективности
служит отсутствие кровотечения не
только наружу (из просвета ноздри), но
и по задней стенке глотки (проверяют
при фарингоскопии). После введения
тампонов на нос накладываютпращевидную
повязку. Механизм передней тампонады
обусловлен механическим давлением на
поврежденный участок слизистой оболочки,
фармакологическим действием препарата,
которым смочен тампон. Кроме того,
передняя тампонада служит каркасом,
удерживающим тромб на месте повреждения
сосудов.
З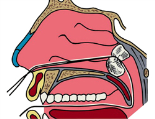 адняя
тампонада полости носаПри
продолжении кровотечения после выполнения
передней тампонады (кровь стекает по
задней стенке глотки) следует прибегнуть
к задней тампонаде полости носа. С этой
целью необходимы 1–2 плотных марлевых
тампона треугольной формы с тремя
надежно закрепленными (прошитыми)
шелковыми лигатурами с противоположных
сторон (одиночная на «тупом» и двойная
на «остром» конце), тампоны для передней
тампонады, тонкий резиновый катетер,
пинцет, носовое зеркало, шпатель,
пращевидная повязка. Заднюю тампонаду
начинают с проведения катетера через
кровоточащую половину носа в носоглотку
и ротоглотку, где его конец захватывают
пинцетом и извлекают через рот (при этом
второй конец катетера не должен уйти
в полость носа). К ротовому концу катетера
привязывают обе лигатуры «острого»
конца тампона и извлекают их катетером
наружу. Нити лигатуры подтягивают,
добиваясь введения заднего тампона в
носоглотку и плотной фиксации «острого»
конца в просвете хоаны. Удерживая тампон
в таком положении, выполняют переднюю
тампонаду носа и фиксируют лигатуры
узлом на марлевом шарике в области
преддверия носа. Лигатура «тупого»
конца тампона остается в полости глотки
и служит для последующего извлечения
тампона. Накладывают пращевиднуюповязку.Удаление
марлевых тампонов производят крайне
осторожно, предварительно тщательно
пропитав раствором 3% перекиси водорода,
на 2-е сутки при передней тампонаде и на
7–9-е при задней. Вместо марлевых
тампонов можно использовать латексные
гидравлические или пневматические
тампоны для полости носа
адняя
тампонада полости носаПри
продолжении кровотечения после выполнения
передней тампонады (кровь стекает по
задней стенке глотки) следует прибегнуть
к задней тампонаде полости носа. С этой
целью необходимы 1–2 плотных марлевых
тампона треугольной формы с тремя
надежно закрепленными (прошитыми)
шелковыми лигатурами с противоположных
сторон (одиночная на «тупом» и двойная
на «остром» конце), тампоны для передней
тампонады, тонкий резиновый катетер,
пинцет, носовое зеркало, шпатель,
пращевидная повязка. Заднюю тампонаду
начинают с проведения катетера через
кровоточащую половину носа в носоглотку
и ротоглотку, где его конец захватывают
пинцетом и извлекают через рот (при этом
второй конец катетера не должен уйти
в полость носа). К ротовому концу катетера
привязывают обе лигатуры «острого»
конца тампона и извлекают их катетером
наружу. Нити лигатуры подтягивают,
добиваясь введения заднего тампона в
носоглотку и плотной фиксации «острого»
конца в просвете хоаны. Удерживая тампон
в таком положении, выполняют переднюю
тампонаду носа и фиксируют лигатуры
узлом на марлевом шарике в области
преддверия носа. Лигатура «тупого»
конца тампона остается в полости глотки
и служит для последующего извлечения
тампона. Накладывают пращевиднуюповязку.Удаление
марлевых тампонов производят крайне
осторожно, предварительно тщательно
пропитав раствором 3% перекиси водорода,
на 2-е сутки при передней тампонаде и на
7–9-е при задней. Вместо марлевых
тампонов можно использовать латексные
гидравлические или пневматические
тампоны для полости носа
Билет 3
2. Срочная обработка глаз при ожогах: Ожоги бывают химические и термические. При химических: промыть водой, закапать анестетик, наложить стерильную повязку и доставить в специализтравмпункт.Притермических:закапать анестетик в конъюнктиву, повязка, в травмпункт.
3. Определить группу крови:Три метода:1- с использованием стандартных групповых изогемагглютинирующих сывороток, 2- с пом стандарт эритроцитов, 3-с использцоликлонов.
1-I(агглютин αβ)II(агглютин β) III (аггл-нα)IV(не сод-т).Определяют в 2 сериях, но мы опред в 1, так как за 1-ю серию принята кровь на гемоконе.На планшет наносят по капле стандартных сывороток, добавляют по капле исслед крови. Добавляют по 1 капле физ р-ра для исклпсевдоагглютинации.Рез-т: нет нигде аггл-1гр, аггл с 1 и 3 стан сыв-й-2группа, аггл с 1,2 стандсыв- 3 гр, агглют со всеми-4 группа, тогда проводится проба с стандизогеммагглсыв 4 группы(контроль), если нет аггл-4 группа, если есть-панагглютинация, определить этим методом невозможно.
3 - Подготовить: сухое предметное стекло (типовую тарелочку) для определения группы крови; цоликлоны анти-А (розового цвета) и анти-В (синего цвета); две пипетки для взятия цоликлонов из флаконов; две стеклянные палочки для смешивания крови пациентки с цоликлонами;
Цоликлоны – АТ к аглютиногенам (АГ) – анти-А и анти-В явл-ся продуктом гибридомных клеточных линий, полученных в результате слияния мышиных антителообразующих В-лимфоцитов с клетками мышиной миеломы (опухоль костного мозга). (получают путем иммунизации мышей АГ А и АГ В, потом производят обратный забор уже антиА и антиВ сывороток из перитонеальной жидкости мышей чистой генетической линии).
Цоликлоны анти-А и анти-В наносят на планшет или пластинку по одной большой капле (0,1) под соответствующими надписями: анти-А и анти-В.
Рядом с каплями антител наносят исследуемую кровь по одной маленькой капле (0,01 мл).
После смешивания реагентов и крови разными стеклянными палочками для анти-А и анти-В в соотношении 1:5 за реакцией агглютинации наблюдают в течение 2,5 мин.
Чтение рез-ов через 5 минут при помешивании капель. (от 3-х до 5 минут)
Результат оценивается врачом. Оценка результатов реакции:
Анти А |
Анти В |
|
– |
– |
0 I |
+ |
– |
А II |
– |
+ |
В III |
+ |
+ |
АВ IV |
Билет 4.
