
- •2. Лікарські засоби, що впливають на периферичну нервову систему
- •Місцеві анестетики
- •Холшоміметики
- •1. Міорелаксанти антидеполяризуючої(недеполяризуючої) дії.
- •2. Міорелаксанти деполяризуючої дії (лептокураре).
- •Адренергічні процеси
- •Антиддренергічш засоби
- •Симпатолітики
- •Гормональні препарати гіпоталамуса, гіпофіза, щитовидної, паращитовидної, підшлункової залоз та синтетичні цукрознижуючі засоби
- •Препарати гормонів гіпофЬа Препарати передньої долі гіпофіза
- •Похідні сульфонілсечовини
- •1. Естрогенні препарати
- •Андрогени
- •Анаболічні стероїди
Похідні сульфонілсечовини
Похідні сульфонілсечовини розрізняють: середньої тривалості дії (8-24 год) - толбутамід, карбутамід; тривалої дії (24-60 год) - глібенкламід, гліквідон, гліклазид.
Толбутамід не справляє протимікробної дії на мікрофлору кишечнику. Карбутамід має бактерицидну дію щодо кишечної мікрофлори. Глібенкламід відносно добре переноситься, в менших дозах має сильну гіпоглікемічну дію, виявляє також гіпохолестеринемічну активність, зменшує тромбогенні властивості крові. Поліпшує мікроциркуляцію у хворих на цукровий діабет, ускладнений ангіопатією, тромбофлебітом. При лікуванні ним частота розвитку гіпоглікемії особливо висока.
Гліклазид гальмує агрегацію тромбоцитів та еритроцитів, перешкоджає розвитку мікротромбозів, збільшенню реакції судин на адреналін при мік-роангіопатіях. Препарат не призводить до збільшення маси тіла.
Гліквідон. Дія близька до глібенкламіду та гліклазиду, він є одним з найбільш ефективних препаратів сульфанілсечовини, що добре переносяться. Його можна використовувати для хворих цукровим діабетом з захворюваннями печінки.
Таблиця
17 Порівняння похідних
сульфонілсечовини
похідних
сульфонілсечовини
Препарат третього покоління гліменпірид є одним із найактивніших похідних сульфонілсечовини. Препарат не порушує діяльність серцево-судинної системи.
Похідні бігуанідів та інші Буформін поряд з гіпоглікемічною дією викликає значне зниження маси тіла у хворих діабетом, які страждають ожирінням. Має антиліпідну і фі-бринолітичну дії. Застосовується самостійно при нетяжкій формі діабету, а
- 174-
також у комбінації з інсуліном при інсулінорезистентних формах діабету та при резистентності до похідних сульфонілсечовини.
Метформін. Максимальна гіпоглікемізуюча дія відмічається через 2-4 години після приймання. Препарат посилює процес фібринолізу, гальмує, розвиток атеросклерозу та агрегацію тромбоцитів, має антиліпідну дію. І Іа відміну від інших бігуанідів в значно меншій мірі підвищує утворення лактатів.
Гліфазин - цукрознижуючий препарат рослинного походження з квасолі посівної, має інсуліноподібну дію, добре переноситься хворими. Стимулює перехід сорбітолу у глюкозу, знижує рівень кетонових тіл у крові, чинить стимулюючу дію за рахунок зниження циркулюючих імунних комплексів. Використовується у комплексній терапії цукрового діабету разом з інсуліном та похідними сульфонілсечовини.
Акарбоза знижує засвоєння вуглеводів з їжі та надходження глюкози в кров, згладжує коливання рівня глюкози у крові протягом доби. Препарат рідше використовується для монотерапії.
Останнім часом застосовують похідні тіазолідонів - піоглітазон (ак-тос), розиглітазон (авандіа), які підвищують чутливість тканин до інсуліну та метформіну, мають гіполіпідемічну активність.
Перелік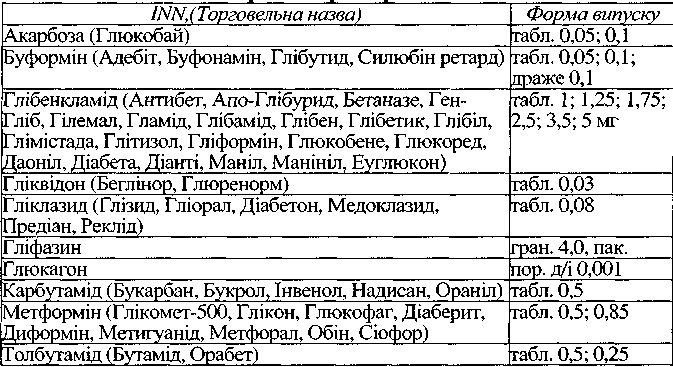 препаратів
препаратів
ПРЕПАРАТИ З АКТИВНІСТЮ ГОРМОШВ ЩИТОПОДІБНОЇ ЗАЛОЗИ. АНТИТИРЕОЇДШ ЗАСОБИ
Тиреоїдні гормони, які утворюються в щитоподібній залозі відіграють важливе значення для функціонування ЦНС, росту та життєдіяльності організму в цілому.
Фармакомаркетинг

-175-
Класифікація та
препарати
та
препарати
Механізм дії
Препарати, які містять тиреоідні гормони, швидко проникають у клітини-мішені і зв'язуються (в основному ліотиронін) з ядерним хроматином, що призводить до збільшення активності РНК-полімерази та посиленню утворення високомолекулярних РНК. Препарати активують синтез білка як пластичного матеріалу, білків ферментів - каталізаторів обмінних процесів. Внаслідок цього нормалізується функція клітин, тканин, органів і систем.
Фармакодинаміка
Тиреоідні препарати стимулюють основний обмін та енергетичні процеси росту і диференціювання тканин; підвищують потребу тканин у кисні ("калоригенний ефект").
Антитиреоідні препарати зменшують синтез гормонів: тироксину і трийодтироніну, знижують основний обмін.
Показання до застосування та взаємозамінність
При гіперфункції щитоподібної залози (тиреотоксикоз, дифузний токсичний зоб) підвищується обмін речовин, з'являється збудження симпатичного відділу нервової системи.
При гіпотиреозі (мікседема) - знижений обмін речовин, функцій систем та органів.
При недостатності тиреоїдних гормонів у дитячому віці розвивається кретинізм.
При гіпотиреозі, мікседемі, ендемічному спорадичному зобі, раку щитоподібної залози призначають тиреоідні препарати.
Ожиріння, пов'язане з гіпотиреозом (тиреоїдин).
Кретинізм (тиреоїдин, левотироксин натрій).
Дифузний токсичний зоб (тіамазол).
Ліотиронін призначають тільки у гострих випадках (кома у хворих на мікседему), у разі порушення конверсії тироксину на трийодтиронін, а також з діагностичною метою.
Побічна дія
Великі дози тиреоїдину викликають гіпертиреоз, виснаження енергетичних ресурсів, підвищення збудливості ЦНС, безсоння, біль у серці, тахікардію, тремор, аритмію.
Препарати тиреоідних гормонів можуть спричинити екзофтальм внаслідок потенціювання ефектів адреналіну і стійкого підвищення тонусу задньої стінки очної ямки, мускулатура якої має адренорецептори.
- 176-
Найбільш небезпечними є ускладнення з боку вінцевих судин у хворих на ішемічну хворобу серця.
При застосуванні антитиреоїдних препаратів можливі дерматит, агранулоцитоз, гепатотоксичність, нудота, втрата смакової чутливості, артралгії.
Протипоказання
Застосування тіреоідних гормонів протипоказане при тиреотоксикозі, цукровому діабеті, кахексії, аддисоновій хворобі.
Протипоказанням до використання антитиреоїдних препаратів є гіпотиреоз, вагітність, лактація.
Фармакобезпека
Препарати щитоподібної залози несумісні з антибіотиками.
Ефект левотироксину і трийодтироніну посилюється при взаємодії з саліцилатами, фуросемідом; послаблюється - з карбамазепіном, рифампі-цином.
Левотироксин підвищує дію непрямих антикоагулянтів.
Тіамазол, пропілтіоурацил не слід призначати одночасно з препаратами, які пригнічують лейкопоез.
Зобогенний ефект - розростання і підвищення васкуляризації щитоподібної залози можна запобігти призначенням препаратів йоду.
Перед їдою приймають левотироксин натрій, тиреотом, тиреоїдин.
Після їди приймають тіамазол.
Порівняльна характеристика препаратів
Тиреоїдин діє завдяки присутності в його складі тироксину і трийодтироніну. Вони беруть участь у регулюванні процесів окислювального фосфорилювання. Препарат посилює енергетичні процеси, необхідні для синтезу білків, росту та диференціювання тканини, збільшення всмоктування глюкози та її утилізації; підвищує потребу в кисні, функціональний стан нервової та серцево-судинної системи. У терапевтичних дозах має ана-болічний ефект, у великих дозах призводить до посиленого розпаду білків.
Ліотиронін - ефективніший, ніж тиреоїдин, виявляє дію вже через 6-8 годин, тому що лабільно зв'язаний з білками плазми крові і швидко проникає в тканину.
Левотироксин натрію — синтетичний лівообертальний ізомер тироксину. Препарат повільно всмоктується і повільно виводиться з організму. Терапевтичний ефект може розвинутися через 7-12 днів.
Комбіновані препарати: тиреотом (ліотиронін + левотироксин), тиреокомб (ліотиронін + левотироксин + йод).
Антитиреоїдні препарати
Тіамазол, пропілтіоурацил є похідними тіосечовини (тіоаміди) - основні тиреостатики.
Тіамазол - синтетичний препарат, який затримує поглинання йоду щитовидною залозою і синтез її гормонів, особливо тироксину. Відноситься до групи зобогенних препаратів, оскільки зменшує в крові кількість гормонів щитовидної залози і сприяє виділенню передньою долею гіпофіза ти-реотропного гормону, що і призводить до гіпертрофії і гіперплазії залози.
-177-
Перелік препаратів
препаратів
ПРЕПАРАТИ ГОРМОНІВ
ПРИЩИТОПОДІБНИХ ЗАЛОЗ
 Фармакомаркетинг
Фармакомаркетинг
Препарати
Паратиреоідин Дигідротахістерол Кальцитонін Синтетичний кальцитонін лосося
Механізм дії
Важлива роль у біологічних процесах, які протікають в організмі, належить іонам кальцію. Підтримання гомеостазу кальцію в організмі здійснюється паратгормоном (нормалізує вміст іонів кальцію при його зниженні); кальцитоніном (нормалізує рівень кальцію при його підвищенні), вітаміном D3 (при зниженні концентрації Са2+ в плазмі крові відновлює всмоктування його в кишечнику).
Прищитоподібна залоза, функція якої полягає в утворенні і секреції паратиреоідного гормону, є основним регулятором обміну кальцію та фосфору в організмі людини і тварин. При зменшенні концентрації кальцію в сироватці крові та міжклітинній рідині відбувається секреція паратгормону. Останній взаємодіє з органами-мішенями (кістковою тканиною, кишечником, нирками) і нормалізує рівень кальцію. При збільшенні вмісту кальцію в крові надмір його приводить до гальмування вивільнення паратгормону.
Фармакодинаміка
Дигідротахістерол, паратиреоідин регулюють обмін кальцію і фосфору, підвищують їх вміст у крові.
Паратиреоідин сприяє вивільненню кальцію із кісток та підвищенню його вмісту в крові, посилює всмоктування кальцію слизової кишечника при участі вітаміну D. Паратиреоідин затримує зворотню реабсорбцію фосфатів у нирках канальців, але посилює реабсорбцію Са2+.
Кальцитонін бере активну участь у регуляції фосфорно-кальцієвого обміну, сприяє переходу фосфатів і кальцію із крові в кісткову тканину, в зв'язку з чим вміст їх у плазмі крові знижується. Ці властивості препарату протилежні дії паратиреоідного гормону.
-178-
Показання до застосування та взаємозамінність
Гіпопаратиреоз, тетанія, спазмофілія (дигідротахістерол, паратиреої-
ДИН).
Остеопороз, гіперкальціємія, біль у кістках (кальцитонін).
Сповільнене зрощення переломів (синтетичний кальцитонін лосося, кальцитонін).
Посттравматична кісткова атрофія (всі препарати, крім дигідротахіс-теролу).
Побічна дія
Кальцитонін як поліпептид може викликати загальні та місцеві реакції гіперчутливості, нудоту.
Протипоказання
Кальцитрин не слід приймати при гіпокальціємії, вагітності та лактації.
Фармакобезпека
Дигідротахістерол не рекомендується поєднувати з препаратами кальцію, паратиреоїдними препаратами, вітамінами групи D.
Порівняльна характеристика препаратів
Паратиреоїдин - екстракт з пршцитоподібних залоз великої рогатої худоби, містить паратгормон. Максимальний терапевтичний ефект досягається через 12-18 годин після підшкірного введення, кумулює в організмі. Для термінового усунення судом одночасно з його введенням вводять у вену глюконат або лактат кальцію.
Дигідротахістерол збільшує всмоктування Са + у кишечнику і виводить фосфор з сечею. Вживається при захворюваннях з порушенням фосфорно-кальцієвого обміну. На відміну від ергокальциферолу D-вітамінної активності не має.
Кальцитонін активно бере участь у регуляції фосфорно-кальцієвого обміну. Пригнічує процес декальцифікації кісток, внаслідок чого знижує вміст йонів кальцію в крові. На всмоктування кальцію з кишечника не впливає.
Синтетичний кальцитонін лосося за фармакологічною дією та показаннями до застосування подібний кальцитоніну, але вищий за активністю кальцитоніну людини в ЗО раз, має більш тривалу дію. Рекомендується тривале приймання препарату.
Перелік препаратів

-179-
ГОРМОНАЛЬНІ ПРЕПАРАТИ КОРИ НАДНИРКОВИХ ЗАЛОЗ ТА ЇХ СИНТЕТИЧНІ АНАЛОГИ
Глюкокортикоіди (ГК) - гідрокортизон, кортизон, П-дегідрокортико-стерон, кортикостерон синтезуються в клітинах середньої пучкової зони надниркових залоз. Виділення глюкокортикоїдів регулюється передньою часткою гіпофіза, яка секретує адренокортикотропний гормон.
Мінералокортикостероїди (МК) - альдостерон, II-дезоксикортикостерон, П-дезокси-17-оксикортикостерон - синтезуються в зовнішній і клубочковій зонах надниркових залоз. Вони підтримують і регулюють обмін електролітів та води і проявляють активність гормону альдостерону.
Фармакомаркетинг

 Класифікація
та препарати
Класифікація
та препарати
Механізм дії
Механізм дії глюкокортикоїдів близький до інших стероїдних гормонів. Комплекс гормон-рецептор проникає в ядро клітин, де, впливаючи на генетичний апарат, змінює продукцію ферментів. Активація одних і інгібування інших ферментів приводить до численних метаболічних ефектів ГК: зміни синтезу білків, ферментів, нуклеїнових кислот. Глюкокортикоіди (як і їх синтетичні аналоги) еволюційно визначені як ендогенні протизапальні речовини, які інгібують усі фази запального процесу. Механізм протизапальної дії глюкокортикоїдних засобів полягає в гальмуванні утворення класичних медіаторів запалення: простагландинів і лейкотриєнів внаслідок пригнічення активності ферменту фосфоліпази А-2, гістаміну, серотоніну і кінінів (Рис. 21,22).
Препарати знижують чутливість тканинних рецепторів до медіаторів запалення, блокують адгезію і міграцію лейкоцитів, зменшують розширен-
-180-
ня капілярів, активацію системи комплементу, згортання кроні і сі іс і ему і плазмін-фібринолізу.
І Вони гальмують альтеративну фазу запалення, так як уповільнюють
і вивільнення лізосомальних ферментів з протеолітичною активністю внаслідок стабілізації мембрани лізосом.
Механізм десенсибілізуючої та антиалергічної дії глкжокортикоїд-них препаратів пов'язаний з гальмуванням вивільнення гістаміну в запальних тканинах та десенсибілізацією Нгрецепторів до медіатору алергії.
Механізм імунодепресивної дії глюкокортико'ідних препаратів пов'язаний з пригніченням різних етапів імуногенезу: міграції стовбурних клітин кісткового мозку та р-лімфоцитів, активності Т- і В- лімфоцитів, що перешкоджає утворенню імуноглобулінів (антитіл).
Вони гальмують вивільнення з лімфоцитів і макрофагів цитокінів - гамма-інтерферону і інтерлейкінів, а також пригнічують реакцію клітин на ці ци-токіни - лімфокіни.
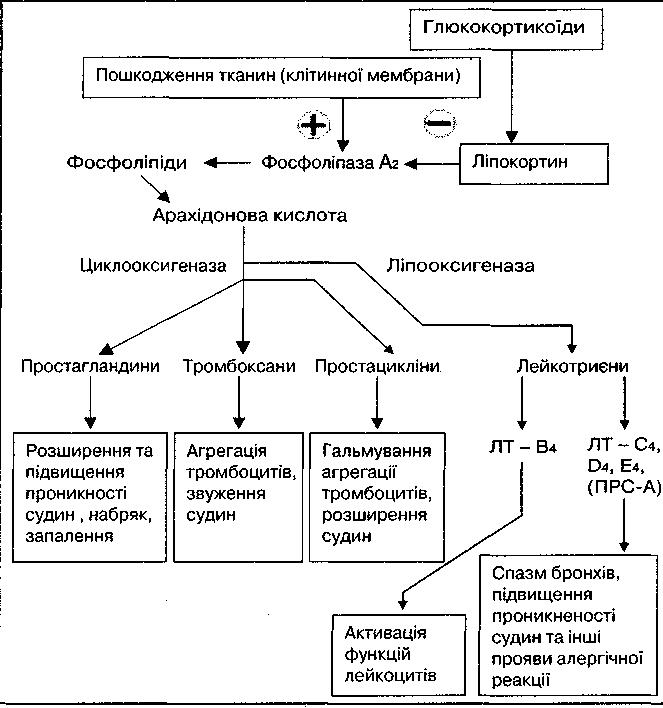
Рис. 21 Вплив глкжокортикоїдів на "каскад арахідонової кислоти"
-181 '
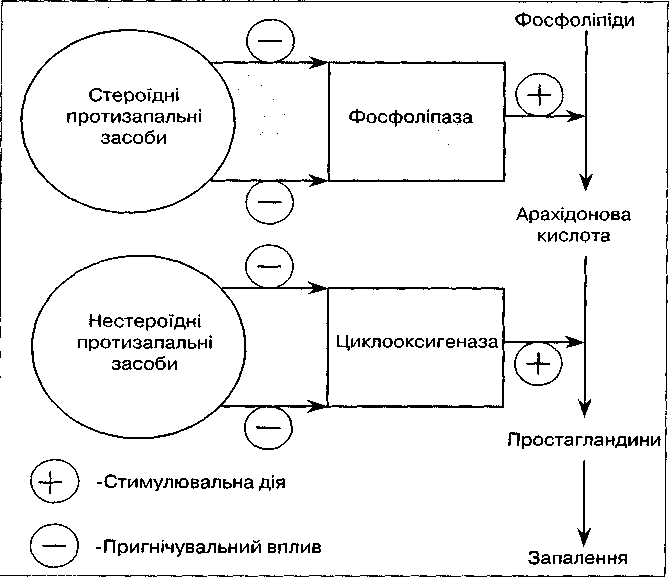
Рис, 22 Механізм впливу стероїдних і нестероїдних
протизапальних засобів на синтез простагландинів
Механізм протишокової дії глюкокортикоїдів полягає у зростанні концентрації катехоламінів у тканинах, зменшенні вивільнення біогенних амінів (що перешкоджає зниженню артеріального і венозного тиску), посиленні скорочень серця. Важливий компонент антистресової дії препаратів є антитоксичний ефект глюкокортикоїдів.
Мінералокортикостероїди діють на епітеліальні клітини ниркових канальців. У клітинах вони утворюють стероїд-рецепторний комплекс, зв'язуються ядерним хроматином, внаслідок чого підвищується ДНК-залежний синтез специфічних РНК. У цитоплазмі підсилюється синтез пе-рмеаз, які сприяють транспорту натрію з просвіту ниркових канальців крізь апікальну мембрану в клітину.
Фармакодинаміка
Глюкокортикоідні препарати впливають на основні види обміну речовин:
посилюється глюконеогенез, зменшується утилізація глюкози у тканинах (внаслідок антагонізму з інсуліном послабляється транспорт глюкози крізь клітинні мембрани), внаслідок чого розвивається гіперглікемія і глюкозурія, проявляються латентні форми цукрового діабету.
спостерігається гальмування анаболічних процесів (внаслідок зменшення перетворення амінокислот у білки). Азотистий баланс стає негативним: з'являється атрофія скелетних м'язів, атрофічні зміни в шкірі, кро-
-182-
вовиливи, ускладнення загоєння ран і виразок, гальмується вироблення антитіл. У дітей порушується формування тканин, затримується ріст. Глюкокортикоїди специфічно впливають на обмін нуклеїнових кислот. У більшості периферичних тканин, за винятком селезінки, пригнічується створення РНК. У печінці вони стимулюють цей процес, викликаючи анаболічну дію.
збільшується відкладення жиру в області обличчя, плечового поясу, черевної порожнини. Вплив на жировий обмін виявляється збільшенням продукції гліцерину і вільних жирних кислот.
Протизапальна дія значно перевершує таку в НПЗЗ. На відміну від НПЗЗ гормональні препарати впливають на всі стадії запалення: альтерацію, ексудацію і, особливо, проліферацію. У вогнищі запалення погіршуються репаративні процеси, зменшується вростання капілярів у зону ушкодження.
У легенях стимулюють синтез сурфактанту, який забезпечує розправлення альвеол.
Змінюють процеси кровотворення: пригнічують проліферацію лімфоцитів, викликають лімфопенію, знижують вміст еозинофільних гранулоцитів, підвищують продукцію еритроцитів, ретикулоцитів і нейтрофіль-них гранулоцитів.
Протишокова дія ГК складна та багатокомпонентна. Має значення підвищення чутливості серцево-судинної системи до катехоламінів, стабілізації судинної стінкі, затримки рідини в судинному руслі, яка супроводжується підвищенням AT.
Глюкокортикоїди стимулюють функцію серцево-судинної системи: збільшується скоротлива функція міокарда, зростає систолічний і хвилинний об'єм крові, зростає чутливість судинної стінки до пресорних амінів — адреналіну, норадреналіну, ренін-ангіотензину.
Глюкокортикоїди збуджують або пригнічують ЦНС.
Вони посилюють виділення пепсину, хлороводневої кислоти.
ГК впливають на всі етапи розвитку алергійної реакції. Протиалер-гійна дія тісно пов'язана з імунодепресивною.
Антитоксична дія обумовлена, в основному, активацією метаболічної функції печінки та зменшенням проникності ГЕБ.
Глюкокортикоїди мають деяку мінералокортикоідну активність: збільшують реабсорбцію у ниркових канальцях Na і води, підвищують виведення 1С, Са2+.
МК впливають на водно-сольовий обмін. Впливаючи на дистальні відділи нефрону, вони підвищують зворотне всмоктування натрію та води, одночасно підсилюють секрецію іонів калію. Вони також регулюють в організмі обмін ГҐ і поряд з водно-електролітним балансом підтримують кислотно-лужну рівновагу.
МК сприяють поляризації мембран клітин гладенької мускулатури судин, чим підвищують їх реакцію на судинозвужуючі речовини. Вони підвищують гідрофільність тканин, збільшують AT, нормалізують тонус і поліпшують працездатність м'язів.
- 183-
Таблиця
18 Порівняння глюкокортикостероїдннх
препаратів
глюкокортикостероїдннх
препаратів
Показання до застосування
Виділяють три головних напрямки клінічного застосування ГК як сильних і швидко діючих протизапальних, протиалергійних, імунодепреси-вних засобів, а також для лікування шоку різного генезу, черепно-мозкових травм.
У комплексі з іншими лікарськими засобами ГК застосовують для лікування багатьох гострих та хронічних захворювань:
Хвороба Адісона, гостра надниркова недостатність (замісна терапія).
Група гострих і хронічних запальних захворювань, у тому числі колаге-нози, артрити різної етіології.
Дерматити, нейродерміти, екземи, псоріази.
Тяжкі алергічні реакції - анафілактичний шок, ангіоневротичний набряк, сироваткова хвороба, бронхіальна астма, астматичний статус.
Шок травматичний, операційний, опіковий, кардіогенний, токсичний, анафілактичний.
Черепно-мозкові травми, інсульт. Масивні дози ГК застосовують у гострому періоді, щоб зменшити набряк мозкової тканини та розвиток вторинних пошкоджень через порушення кровотоку, гіпоксії, вивільнення аутолітичних лізосомальних ферментів.
Гострі бактеріальні інфекції з високою температурою і інтоксикацією, гострий панкреатит, гломерулонефрит.
Хвороби печінки — загострення хронічної патології з можливим переходом у цироз.
Хвороби крові (гострий лімфо- і міелобластний лейкоз, інфекційний мононуклеоз, гемолітична анемія).
Трансплантація органів і тканин, різні аутоімунні хвороби.
Оскільки глюкокортикоіди прискорюють інактивацію отрут у печінці, їх застосовують при отруєннях і токсикозах.
Імунодепресивний ефект дає змогу застосовувати їх у трансплантологи.
Глюкокортикоіди застосовують для симптоматичної та паліативної терапії в нефрології (гломерулонефрит і нефротичний синдром), онкології, неврології (розсіяний склероз, поліневрит, енцефаліт, менінгіт, мала хорея).
Побічні ефекти
Ураження ШКТ - гастрит, виразка шлунка, шлункові кровотечі.
Підвищення цукру у крові, можливий розвиток стероїдного цукрового діабету.
-184-
Затримка регенеративних процесів.
Уповільнення росту і формування тканин у дітей.
Перерозподіл жиру, синдром «Іценко-Кушинга».
Порушення водне-сольового обміну - набряклість тканин, затримка натрію і води.
Вивідення іонів кальцію, розвиток остеопорозу.
Зміни з боку крові (зменьшення еозинофілів і лімфоцитів, збільшення еритроцитів).
Зміни з боку ЦНС, можливий розвиток психозу.
Загострення хронічних інфекцій і різке зниження опору організму до інфекційних захворювань.
Розвиток недостатності кори надниркових залоз (синдром відміни) -може розвиватися при різкому припиненні приймання препарату.
Слабкість, атрофія скелетної мускулатури (міопатія).
Ураження ССС (артеріальна гіпертензія).
Зміна маси тіла.
Розвиток гірсутизму.
Збільшення згортання крові (ризик розвитку тромбозів і емболій).
Застосування великих доз глюкокортикоідів протягом тижня може привести до атрофії кори надниркових залоз.
Мінералокортикоіди викликають артеріальну гіпертензію, гіпокаліємію, набряки.
Протипоказання
Використання глюкокортикоідів протипоказано при системних інфекціях (якщо не проводиться специфічна антибактеріальна терапія), туберкульозі, грибкових і вірусних інфекціях, виразковій хворобі, інфекційних захворюваннях, гіпертензивній хворобі, епілепсії, цукровому діабеті, вагітності.
Глюкокортикостероїдні мазі протипоказані при вірусних та грибкових захворюваннях шкіри.
Мінералокортикоіди протипоказані при гіпертонічній хворобі, захворюваннях нирок з порушенням функції, серцевій недостатності з набряками, стенокардії, атеросклерозі.
Абсолютних протипоказань цих препаратів немає, якщо користь лікування перевищує ризик ускладнень.
Фармакобезпека
Перед застосуванням глюкокортикоідів пацієнта слід старанно обстежити для виявлення можливих протипоказань.
Препарати гормонів кори надниркових залоз несумісні з перораль-ними антидіабетичними препаратами, міорелаксантами периферичного типу, седативними, симпатолітиками, антигістамінними засобами, саліцилатами, гіпотензивними засобами, серцевими глікозидами, похідними кумарину, гормональними контрацептивами, НПЗЗ, барбітуратами, празікванте-лем.
При одночасному застосуванні глюкокортикоідів і димедролу дія зменшується, підвищується ВОТ.
Глюкокортикоїдні препарати пригнічують функцію гіпоталамо-гіпофізарно-надниркової системи. Внаслідок цього зменшується продукція кортикотропіну, порушується функція кори надниркових залоз.
Раптове припинення введення кортикощів викликає синдром відміни, тому потрібно поступово зменшувати їх дозу. Термін поступової
- 185-
відміни може тривати кілька місяців. За 3 дні до відміни препаратів призначають кортикотропін. Однак введення кортикотропіну може пригнічувати гіпоталамо-гіпофізарну систему. Запобігти ускладненню можна призначенням препаратів згідно з циркадним ритмом секреції цих гормонів, призначати їх між 6 і 8 год ранку (саме в цей час у кров виділяється максимальна кількість глюкокортикоідів). Введення глюкокортикоідів повинно задовольняти фізіологічні потреби, а також імітувати добовий ритм. Тому приймають вранці 2/3 загальної дози, а решту — протягом дня.
Глюкокортикоїди широко використовують для неспецифічної терапії для цього їх вводять у дозах, які набагато перевищують фізіологічну потребу в гормонах.
Обов'язковою умовою застосування глюкокортикоідів як протизапальних засобів є ситуація, коли всі інші можливості терапії використані.
Лікування ГК доцільно поєднувати з введенням натрію хлориду, натрію гідрогснкарбонату, призначенням дієти, багатої на вуглеводи.
Антагоністом МК, який вибірково усуває їх вплив на ниркові кана-льці, є спіронолактон, який використовується як діуретик.
При наданні невідкладної допомоги застосовують препарати для внутрішньовенного введення - гідрокортизону сукцинат, мазипредон, ме-тилпреднізолон, триамцинолону ацетонід, дексаметазону-21-фосфат.
Дексаметазон, проникаючи крізь плаценту, створює високі концентрації в крові плода та може привести до пригнічення у нього функцій кори надниркових залоз, тому вагітним необхідно призначати преднізолон, а не дексаметазон.
Преднізолон несумісний з гентаміцином, папаверину гідрохлоридом, еуфіліном, седуксеном, магнію сульфатом, натрію бромідом, коагулянтами, діуретиками.
МетилпреднЬолон не треба застосовувати під час любих видів вакцинації та імунізації.
Триамцинолон не можна застосовувати внутрішньо разом з барбітуратами, ріфампіцином.
Одночасне застосування триамцинолону і ізопреналіну може викликати фібриляцію шлуночків серця.
Гідрокортизон несумісний з вітаміном D.
Глюкокортикоїди потенціюють бронхорозширюючий ефект Рг-адреностимуляторів і теофіліну.
Оцінку ефективності інгаляційних глюкокортикоідів проводять, починаючи з 2-3-ого тижня лікування.
Під час застосування глюкокортикоїдної терапії слід регулярно проводити загальний аналіз крові, визначати концентрацію глюкози в крові і сечі, вміст електролітів у плазмі крові.
З метою профілактики кандидозу обов'язковою умовою є полоскання горла теплою водою після кожної інгаляції глюкокортикоїдом і використання різних приставок до дозованих інгаляторів.
При призначенні інгаляційних глюкокортикоідних препаратів побічні ефекти виникають рідше.
Слід пам'ятати, що при тривалому призначенні глюкокортикоідів повне відновлення функцій кори надниркових залоз відбувається через 8-12 місяців після відміни препарату.
При швидкому зниженні дози гормонів можливі загострення основного захворювання і розвиток недостатності надниркових залоз. У зв'язку з цим зниження доз і відміну глюкокортикоїдної терапії здійснюють під ретельним контролем лікаря. А при виникненні гострого супутнього захворю-
- 186-
вання або впливу стресових факторів дозу препарату знову одночасно підвищують в 1,5-2 рази.
При переході з перорального приймання преднізолону на інгаляційні глюкокортикоіди дозу преднізолону починають знижати через декілька тижнів після сполучення останніх. Потім одночасно зі зниженням дози преднізолону зменшують кратність його застосування.
Найбільш ефективні при місцевому застосуванні фторвмістні препарати глюкокортикоїдів.
При внутришньом'язовому введенні застосовують пролонговані форми, однак необхідно враховувати, що вони викликають атрофію м'язової та жирової тканини в місці введення.
Доза преднізолону нижче 5 мг на добу в більшості випадків неефективна.
При тривалій терапії глюкокортикощами доцільно введення препаратів з урахуванням природнього фізіологічного ритму секреції глюкокортикоїдів.
Пролонговані препарати для циркадної терапії непригодні, так як призводять до вираженого пригнічення гіпоталамо-гіпофізарно-надниркової системи.
Порівняльна характеристика препаратів
За протизапальною активністю ГК можна розташувати в наступному порядку, коли взяти дію гідрокортизону за одиницю: гідрокортизон (1), мазипредон (4), метилнреднізолон, триамцинолон, бетаметазон (ЗО), флуо-цинолону ацетонід (35).
Гідрокортизон використовується парентерально і зовнішньо у вигляді мазей, внутрішньо (рідко).
Гідрокортизону 17-бутират (локоїд) - глюкокортикостероідний засіб для місцевого застосування, один з ефективних та добре апробуваних препаратів. Справляє швидку протизапальну, протинабрякову та протисвербіжну дію при різних поверхневих, неінфікованих запалюваннях шкіри.
Мазипредон - дегидрований аналог гідрокортизону, активніший останнього в 4-5 разів.
Метилпреднізолон за активністю близький до преднізолону, але практично не впливає на мінеральний обмін, краще переноситься.
Триамцинолон близький до дексаметазону, краще переноситься.
Беклометазон використовують для лікування бронхіальної астми; не чинить купіруючої дії, ефект розвивається повільно, продовж першого тижня.
Триамцинолону ацетонід погано всмоктується, у зв'язку з чим застосовується місцево. Місцево використовуються також глюкокортикоїдні мазі: синафлан, дермозолон, флюцинар, апулеїн, фторокорт, кутерид, синаларН, ультралан.
Мікозолон, тримістин - комбіновані засоби для місцевого застосування, які володіють також протигрибковою дією. Кортонітол - протимікробною дією.
Будезонід близький до триамцинолону ацетоніду, на відміну від фтормісних препаратів не викликає атрофічних змін шкіри при тривалому застосуванні.
Дексаметазон близький до інших фтормісних глюкокортикостерої-дів, але більш активний, володіє сильною протизапальною та антиалергій-ною дією.
- 187-
Бетаметазон є Р-ізомером дексамєтазона, але використовується зовнішньо.
Флунізолід - фторвмісний синтетичний глюкокортикоід. Протизапальна дія виражена в 200-300 разів сильніше, ніж у гідрокортизону.
Дезоксикортикостерону ацетат (ДОКСА) - синтетичний аналог природнього мінералокортикоіду - дезоксикортикостерону. Застосовують парентерально або у вигляді таблеток під язик під наглядом лікаря.
Дезоксикортикостерону триметилацетат при внутрі-шньом'язовому введенні дає більш тривалий ефект, ніж ДОКСА (до 2 тижнів після однієї ін'єкції).
Преднікарб - комбінований засіб для місцевого застосування, володіє протизапальною, антиексудативною, протиалергійною, кератопластич-ною, бактеріостатичною та протисвербіжною дією.
Перелік препаратів
препаратів
-188-

ЕСТРОГЕНШТААИТИЕСТРОГЕНШ ПРЕПАРАТИ
Естрогени (естріол, естрон, естрадіол) у жінок секретуються клітинами внутрішньої оболонки фолікула в яєчниках і в незначній мірі в жовтому тілі.
Фармакомаркетинг

Класифікація та препарати
