
- •Особенности строения, развития и функционирования иммунной системы детского организма список сокращений
- •Иммунная система детского организма
- •Закладка и формирование органов иммунной системы
- •Формирование неспецифических механизмов резистентности в онтогенезе
- •Формирование иммунологической компетентности.
- •Формирование атопического статуса плода и новорожденного
- •Принципы гигиенической гипотезы и ранняя профилактика аллергии
- •ОсобеНнОсти внутриутробных инфекций и инфекций первого года жизни
- •Функционирование иммунной системы в постнатальном периоде
- •Иммунобиология лактации
- •Критические периоды развития иммунной системы детского организма
- •Система «мать–плод». ИммуНологическиЕ взаимоотношения матери и плода
- •Роль фетоплацентарной единицы
- •Изменения в иммунной системе беременной
- •Основные меры профилактики во время беременности
- •ЛитератуРа
- •Параметры иммунного статуса здоровых детей
- •Примеры тестов и ситуационных задач для самоконтроля уровня знаний Примеры тестов
- •Примеры ситуационных задач
- •Оглавление
Критические периоды развития иммунной системы детского организма
Критический период — этап развития и функционирования детского организма, характеризующийся наиболее низким уровнем защищенности, неэффективностью функции иммунной системы, необычайно высокой восприимчивостью к инфекции и сопряженный с нейрогуморальными, структурно-функциональными и/или геномическими перестройками организма в соответствии с возрастной стратегией развития. Отражением физиологических процессов развития иммунной системы детского организма является перестройка миело- и лимфопоэза (рис. 3) в разные возрастные периоды жизни.
.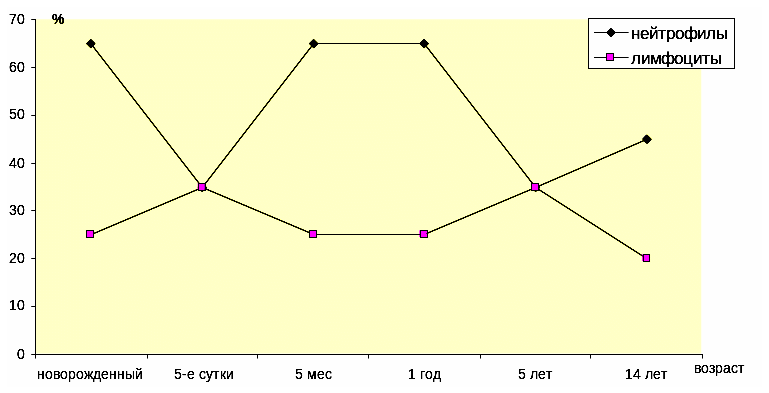

Рис. 3. Физиологические процессы миело- и лимфопоэза в разные возрастные периоды развития детского организма
В период внутриутробного развития критическими считаются 8–12-я недели — время закладки основных структур иммунной системы, отлаживания механизмов дифференцировки клеток и органов иммунной системы плода.
В постнатальном развитии иммунной системы ребенка выделяют несколько таких периодов.
Первый период ассоциирован с новорожденностью и длится в среднем 25–35 дней. В это время отмечаются существенные изменения лейкоцитарной формулы: снижение количества клеток гранулоцитарного ряда и повышение лимфоцитарного пула клеток (абсолютный лимфоцитоз). При этом организм ребенка впервые подвергается атаке ранее незнакомых для иммунной системы многочисленных эндо- и экзогенных патогенов и их антигенов. Гуморальный и клеточный иммунитет, неспецифические факторы видового иммунитета в это время еще незрелы и малоэффективны. Пассивный материнский иммунитет варьирует и также относителен (у значительной части новорожденных материнские антитела отсутствуют или находятся на невысоком уровне). Именно в этот период отмечается наибольшая восприимчивость детей к патогенным и условно-патогенным микроорганизмам с развитием локальных (гнойно-воспалительных, респираторных, кишечных) и системных (бактериемия, сепсис) инфекций.
Второй период формируется между 3-м и 6-м месяцами жизни ребенка. Он обусловлен двумя факторами: а) постепенным ослаблением и исчезновением пассивного специфического материнского иммунитета; б) отставанием морфофункционального созревания иммунной системы некоторых детей. Этот период характеризуется слабыми возможностями для развития собственного гуморального и клеточного иммунного ответа, непродолжительной иммунологической памятью, развитием ненапряженного противоинфекционного активного естественного и искусственного иммунитета. При этом преимущественно формируется первичный иммунный ответ с синтезом низкоаффинных полиспецифических антител — IgM. Местный иммунитет также ослаблен. Для развития вторичного протективного иммунного ответа на детские вакцины против дифтерии, столбняка, коклюша, полиомиелита, кори требуется трехкратная иммунизация. Незрелость иммунной системы проявляется обычно повышенной чувствительностью таких детей к респираторным вирусным инфекциям (аденовирусам, вирусам гриппа и парагриппа, РСВ). К этому периоду среди новорожденных уже выявляются дети, характеризующиеся относительно более частым возникновением и длительным течением инфекций. Это своеобразный индикатор того, что у некоторых из них могут иметься определенные типы первичных генетических дефектов иммунной системы (преимущественно В-зависимых).
Синдром внезапной смерти. Особенностью перестройки иммунной системы детей этого периода является спонтанное возникновение у них синдрома внезапной смерти. Этот синдром является ведущей причиной летальности детей постнатального периода в развитых странах. Пик летальности приходится на возрастной промежуток между 1-й неделей и 1-м годом (наиболее часто возникает между 2-й неделей и 4-м месяцем) после рождения. Большинство случаев смерти приходится на зимний период. Синдром, как правило, возникает у детей с респираторной патологией, родившихся от курящих матерей. Смерть наступает внезапно во время сна в положении ничком. Возможные причины синдрома интенсивно исследуются. Предположительно этиологическими факторами являются измененная иммунологическая реактивность, инфекционные агенты респираторного тракта и их токсины. К инфекционным агентам, способствующим высокому риску развития синдрома внезапной смерти, относят возбудителей респираторной патологии преимущественно бактериальной природы: стафилококки, бордетеллы, Haemophilus influenzae, клостридии, кишечную палочку, хеликобактер и их токсины. Особую роль в генезе синдрома отводят экзотоксинам данных микроорганизмов, являющихся суперантигенами, вызывающими гиперстимуляцию Т-системы лимфоцитов, избыточную продукцию цитокинов. Гипрепродукция цитокинов IL-1, IL-6, TNF, а также высокий уровень IgE и повышенная функция Tх2 типа в связи с этим синдромом интенсивно обсуждаются.
Третий период проявляется на 2-м году жизни ребенка. На это время приходится важный физиологический переход формирования адаптивного иммунитета — созревание способности переключения изотипов иммуноглобулинов с IgM на IgG (вначале приобретается возможность синтеза IgG1, IgG3, а затем IgG2 и IgG4). В целом, системный и особенно местный иммунитет еще остаются недостаточно эффективными, сохраняется высокая восприимчивость к инфекциям. Это связано с недостаточностью регуляторной функции CD4+Tх1 типа, продукцией ИФН-, взаимодействия CD4+ Tх2 типа с В-лимфоцитами.
Четвертый период проявляется между 4-м и 6-м годами развития ребенка и связан со второй перестройкой в кроветворении и с изменением содержания основных типов форменных элементов. Следует отметить, что к этому возрасту у большинства детей иммунологические параметры уже близки к уровню взрослых. Иммунная система ребенка уже имеет достаточный персональный опыт по организации специфической противоинфекционной защиты от естественной локальной и системной инфекций, а также иммунного ответа на вакцинные препараты. К этому времени в популяции достаточно четко формируется группа часто и длительно болеющих респираторной патологией детей (ЧДБ). Частота респираторных инфекций в течение года может достигать 6–10 раз. Особенностью иммунной системы таких детей является сниженный уровень секреторного иммуноглобулина А или его селективный дефицит. У значительной части детей при этом отмечается повышение биосинтеза иммуноглобулинов Е, что является свидетельством доминирования функции CD4+ T-клеток Tх2 типа над субпопуляцией Tх1 типа. Для таких детей характерно более частое развитие атопических, паразитарных и иммунокомплексных процессов.
Пятый период в формировании иммунной системы ребенка приходится на подростковый возраст и обусловлен половой дифференциацией и процессами созревания организма. Начинается в возрасте 13–14 лет у мальчиков и 11–13 лет у девочек. Половые гормоны — андрогены и эстрогены — воздействуют на органы и клетки-мишени иммунной системы, стимулируют или ингибируют определенные субпопуляции, регуляторные и эффекторные механизмы. При этом отмечается снижение массы лимфоидных органов. Под действием андрогенов происходит подавление клеточного и стимуляция гуморального звена иммунитета. В этот период возможно формирование ряда иммунопатологических процессов, которые впоследствии могут способствовать формированию определенных иммунопатологических заболеваний. Базируются они на основе некоторых первичных или развившихся к этому времени вторичных иммунодефицитных состояний.
