
Журнал неврологии и психиатрии / 2007 / NEV_2007_03_05
.pdf
Использование заместительной терапии анксиолитиком атараксом при отмене бензодиазепиновых транквилизаторов
А.С. АВЕДИСОВА, Д.В. ЯСТРЕБОВ
Use of anxiolytic atarax as a substitutive drug for benzodiazepine tranquilizers
A.S. AVEDISOVA, D.V. YASTREBOV
Государственный научный центр социальной и судебной психиатрии им. В.П. Сербского, Москва
Целью исследования являлось изучение эффективности гидроксизина (атаракса) как заместительного препарата, предназначенного для проведения отмены бензодиазепиновых транквилизаторов (БДТ), применяемых не менее 3 мес. Обследовали 59 больных с затяжными и хроническими тревожно-фобическими расстройствами. Они были разделены на две группы: в основной проводилась одномоментная отмена БДТ с назначением заместительной терапии атараксом, в контрольной отмена их была постепенной в течение 14 дней с одновременным назначением заместительной плацебо-терапии. В группе пациентов, принимавших атаракс, досрочно завершили участие в исследовании (возобновили прием БДТ в связи с ухудшением состояния) 23,3%, в контрольной — 65,6%. Динамика показателей шкалы Гамильтона для тревоги позволила установить более выраженную редукцию тревоги в основной группе по сравнению с контрольной. Полученные результаты свидетельствуют о целесообразности назначения атаракса в качестве заместительной терапии при отмене БДТ.
Ключевые слова: бензодиазепиновые транквилизаторы, отмена, атаракс (гидроксизин).
The study aimed at investigating of efficacy of hydroxyzine (atarax) as a substitutive drug used in case of benzodiazepine tranquilizers (BDT) withdrawal in patients who received BDT for more than 3 months. Fifty-nine patients with protracted chronic anxiety-phobic disorders were divided into 2 groups: in the first (main) one, BDT were withdrawn at once with the following assignment of substitutive therapy with atarax and in the second (control) group the withdrawal was continuous during 14 days with the simultaneous assignment of a substitutive placebo therapy. In the first group (resumed the BDT therapy because of worsening of their state 23,3% patients finished their participation in the study ahead of time as compared to 65,6% of those in the control group. The Hamilton Anxiety Scale scores were more reduced in the main group than in the control one. The results obtained suggest that atarax is worth to be used as a substitutive drug for BDT.
Key words: benzodiazepine tranquilizers, withdrawal, Atarax (hydroxyzine).
Используемые методики отмены бензодиазепино- |
торых, по мнению авторов, в меньшей мере свойст- |
||
вых транквилизаторов (БДТ), длительно принимае- |
венны тенденции к повышению доз, развитию явле- |
||
мых больными, достаточно разнообразны и могут |
ний «лекарственного рикошета», включая такие суб- |
||
быть разделены на три основных типа: |
синдромальные проявления последнего, как «симпто- |
||
1. Замена «короткоживущих» БДТ на препараты с |
|
мы прорыва»1 [2]. |
|
длительным периодом полувыведения. Данный подход |
2. Отмена БДТ путем постепенного снижения до- |
||
рекомендуется применять в тех случаях, когда боль- |
зировки. Имеющиеся в этом отношении рекоменда- |
||
ной долгое время (более 6 мес) принимал препара- |
ции довольно противоречивы: в одних публикациях |
||
ты, которые не только выводятся из организма в те- |
предполагается снижение дозы БДТ в течение не- |
||
чение короткого временнóго периода, но и в процес- |
|
скольких недель, в других — в течение значительно |
|
се метаболизма не образуют соединений, обладаю- |
большего времени (нескольких месяцев и даже лет). |
||
щих транквилизирующей активностью, сравнимой с |
Целесообразность последнего варианта с трудом мо- |
||
таковой исходного препарата (темазепам, оксазепам, |
|
жет быть объяснена с учетом одних лишь фармако- |
|
лоразепам). Этот подход применяется преимуществен- |
логических параметров БДТ и скорее подразумевает |
||
но в качестве предварительного этапа перед полной |
постепенное преодоление стереотипа регулярного |
||
отменой БДТ. В случае, если последующей полной |
приема препарата, являясь, таким образом, в боль- |
||
отмены БДТ достичь не удается, пациент продолжа- |
|
|
|
ет прием препаратов длительного действия, для ко- |
|
|
|
|
|
1 Cимптомы «прорыва» проявляются периодически возникающими |
|
|
|
экзацербациями преимущественно тревожной симптоматики суб- |
|
© А.С. Аведисова, Д.В. Ястребов, 2007 |
|
клинического уровня в период непосредственного перед приемом |
|
|
очередной дозы препарата, как правило, с коротким временем по- |
||
|
|
||
Zh Nevrol Psikhiatr Im SS Korsakova 2007;107:3:37—41 |
лувыведения. |
||
|
|
||
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 3, 2007 |
37 |

ЛЕЧЕНИЕ НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
шей степени разновидностью поведенческой терапии2 [5].
3. Назначение заместительной терапии. В качестве средств заместительной терапии используют препараты разных классов: атипичные нейролептики (сульпирид), антидепрессанты (пароксетин, флуоксетин), стабилизаторы настроения (карбамазепин), препараты с транквилизирующим эффектом, не относящихся к БДТ (гидроксизин, буспирон) [7, 8].
Существующие к настоящему времени исследования, к сожалению, практически не предоставляют данных, позволяющих сравнить эффективность разных методик. Основным критерием оценки эффективности отмены служит соотношение пациентов, которым удалось провести отмену, и тех, кто продолжил прием БДТ. Нередко авторы в рамках одного исследования комбинируют все три перечисленных подхода без анализа вклада каждого из них, причем иногда данные отдельных наблюдений противоречат результатам развернутых клинических исследований. Частично это может быть объяснено недостаточной стандартизацией указанных исследований, в том числе отсутствием применения шкал, позволяющих коли- чественно оценивать выраженность соответствующей симптоматики.
Не лишена указанных недостатков и работа H. Ashton [1], которая провела систематизированную отмену БДТ у 50 пациентов. Отмена осуществлялась в два этапа: на первом пациентов, принимавших БДТ короткого времени действия, по возможности переводили на эквивалентные дозы диазепама — препарата длительного времени действия, на втором дозу диазепама последовательно уменьшали (сроки и детали постепенной отмены в работе не указаны). В слу- чае возникновения каких-либо, ассоциированных с отменой БДТ нарушений пациентам назначали β-бло- каторы, небензодиазепиновые гипнотики, трицикли- ческие антидепрессанты, анальгетики. 60% пациентов посещали группу психологической поддержки. Результаты этой работы показали, что для 70% пациентов исход был положительным — терапию БДТ удалось прервать с минимальными или незначительными последствиями, у 22% вследствие отмены БДТ произошло заметное ухудшение состояния, а у 8% провести отмену не удалось. Автор указывает, что полученные результаты свидетельствуют в пользу предложенной методики отмены3, при этом исход ее был более благоприятным для пациентов молодого возраста и не зависел от применявшегося препарата, сроков приема, дозировки, особенностей анамнеза, выраженности тревожных и инсомнических расстройств.
2 Необходимо отметить, что методика длительной постепенной отмены практически не применяется для других психоактивных веществ, в отношении которых постулируется возможность развития зависимости.
3 В рамках приведенной выше типологии подходов к терапевтиче- ской отмене БДТ подход автора можно оценить как смешанный, подразумевающий постепенную отмену БДТ с одновременным назначением психотропных средств других классов в случае манифестации проявлений синдрома отмены.
К сказанному можно добавить, что результаты многих работ малосопоставимы ввиду отсутствия контрольных групп, различий клинических выборок, терапевтических походов и оценок их эффективности. С учетом этого представляют интерес результаты проведенного R. Oude Voshaar и соавт. [6] мета-ана- лиза эффективности разных методик прекращения длительного приема БДТ. Основные терапевтические подходы были разделены авторами на 4 варианта: первый — минимальное вмешательство, под которым подразумевается единичное указание врача пациенту прекратить прием БДТ; второй — систематизированная программа прекращения терапии БДТ; третий — систематизированная программа прекращения терапии БДТ, дополненная психотерапией; четвертый — систематизированная программа прекращения терапии БДТ, дополненная фармакотерапией. При анализе эффективности указанных методик выявлено, что для трех из них показатель эффективности находится на уровне 90%: при минимальном вмешательстве (601 больной) в числе респондеров оказались 87,5% пациентов, нонреспондерами — 12,5%; при систематизированной отмене с психотерапией (357 пациентов) 88,8% больных были респондерами и 11,2% — нонреспондерами; при систематизированной отмене с фармакотерапией (1318 больных) респондеров было 90,1%, нонреспондеров — 9,9%. Лишь для второго варианта (систематизированная программа отмены) количество респондеров было 78%.
По-прежнему остается относительно узким круг препаратов, использовавшихся в качестве средств заместительной терапии. До сих пор отсутствуют данные об эффективности в этом качестве целого ряда препаратов с анксиолитическим действием, включая блокаторы H1-гистаминовых рецепторов. Представителем этой группы, в частности, является гидроксизин (торговая марка «атаракс» фирмы «Solvay Pharma») — небензодиазепиновый транквилизатор из группы производных пиперазина, давно успешно применяемый для длительной терапии тревожных расстройств. Этот препарат быстро всасывается при приеме внутрь. Cmax достигается уже через 2 ч. T1/2 составляет 12—24 ч, что подразумевает однократный прием в течение дня. Рекомендуемая суточная доза составляет 25—100 мг.
Цель настоящего исследования состояла в изуче- нии эффективности атаракса как заместительного препарата, предназначенного для проведения отмены бензодиазепинов при затяжных и хронических тревожно-фобических расстройствах.
Материал и методы
Исследование проведено в отделении новых средств и методов терапии Государственного научного центра социальной и судебной психиатрии им. В.П. Сербского на базе городской психиатрической клинической больницы ¹12 Москвы.
В исследование были включены 59 пациентов, принимавших БДТ в течение не менее чем 3 мес по поводу персистировавших тревожно-фобических расстройств. Выборка сформирована из числа больных, госпитализированных в отделение, и амбулаторных пациентов.
38 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 3, 2007 |

КОРРЕКЦИЯ СИНДРОМА ОТМЕНЫ ТРАНКВИЛИЗАТОРОВ
Критериями включения были: зрелый возраст больных (старше 18 лет), диагноз тревожного расстройства и связанный с этим предшествующий период приема бензодиазепинов длительностью не менее 6 мес, наличие информированного согласия.
Исключались больные с расстройствами психотического спектра, хроническим алкоголизмом, наркоманией, сопутствующими органическими заболеваниями ЦНС и тяжелой соматической патологией, тяжелыми аллергическими реакциями в анамнезе, суицидальными попытками и суицидальным поведением в анамнезе согласно объективным сведениям.
Выборка пациентов случайным образом была разделена на две группы. В 1-й — основной группе (30 человек) проводилась одномоментная отмена БДТ с одновременным назначением заместительной терапии атараксом. Во 2-й — контрольной группе (29 человек) отмена БДТ была постепенной в течение 14 дней с одновременным назначением заместительной плацебо-терапии.
Атаракс назначался в начальной дозе 50 мг один раз в сутки (вечером или утром), назначение сопутствующей анксиолитической терапии не допускалось. Длительность лечения составила 8 нед.
При включении в исследование все пациенты заполняли субъективный опросник бензодиазепиновой зависимости (Benzodiazepine dependence self-report questionnaire — BDSRQ). Для оценки динамики проявлений тревоги как основного нарушения, возникающего при отмене БДТ и определяющего возможность рецидива использовали шкалу тревоги Гамильтона (HAМ-А). Регистрировались также все нежелательные явления, возникшие в ходе исследования.
Обследование пациентов проводили в начале исследования, на 3, 7, 14, 28, 42-й и 56-й день.
Демографические и клинические характеристики выборки представлены в таблице.
Во всех случаях основным психическим нарушением, определившим необходимость назначения БДТ и персистировавшим в качестве осевого проявления, была персистировавшая тревожная симптоматика в рамках относительно гетерогенной группы тревожнофобических расстройств: агорафобии (25,4%), пани- ческого расстройства (37,2%), генерализованного тревожного расстройства (37,4%). Указанные расстройства отличались тенденцией к затяжному или хрони- ческому течению; длительность заболевания составляла от 6 мес до 7 лет. Суммарный балл опросника BDSRQ в выборке был достаточно низким, большинство значений в выборке не превышали половины максимально возможного значения (52 балла), несмотря на то что средняя длительность приема БДТ значительно превосходила соответствующие данные литературы [3, 4].
Различия между группами по демографическим, клиническим признакам и начальным показателям оценочных шкал (НАМ-А и BDSRQ) в целом были незначительны, что позволяет провести сравнение их исходных и итоговых показателей.
Статистическая обработка материала производилась с использованием программ Statistica 6 (http:// www.statsoft.ru) и GraphPad Prism 4 (http:// www.graphpad.com). Проводился анализ переносимости (survival analisys), где в качестве события рассматривалось досрочное выбывание из исследования с возвратом к приему БДТ: кумулятивная оценка соотношения рецидивов в обоих терапевтических группах (анализ Каплана—Мейера) и оценка риска рецидивов для различных временных периодов. Для оценки показателей рейтинговых шкал в качестве метода дисперсионного анализа использовался непараметрический критерий Краскела—Уоллиса.
Основные демографические и клинические характеристики выборки на момент начала исследования
Показатель |
Заместительная терапия |
Заместительная плацебо- |
|
атараксом (n=30) |
терапия (n=29) |
||
|
|||
|
|
|
|
Возраст, годы |
38,9±7,4 (23,0—52,0) |
40,1±9,5 (26,0—56,0) |
|
Женщин: абс./% |
21/70 |
21/56,76 |
|
Мужчин: абс./% |
9/30 |
16/43,24 |
|
Длительность приема БДТ, годы ср.знач.(станд. |
1,4±1,05 (0,33—4,0) |
2,2±1,7 (0,5—6,0) |
|
отклонение): мин.— макс. |
|
|
|
Препараты: абс./% |
|
|
|
альпразолам |
13/43,3 |
8/27,6 |
|
диазепам |
5/16,7 |
4/13,8 |
|
клоназепам |
6/20,0 |
7/24,1 |
|
лоразепам |
0 |
1/3,5 |
|
феназепам |
6/20,0 |
9/31,0 |
|
Исходные показатели шкал: ср.знач.(станд.отклонение): |
|
|
|
ìèí.— ìàêñ. |
|
|
|
HAM-A |
17,27±4,35 (6—23) |
15,5±3,7 (10—25) |
|
BDSRQ |
15,97±6,15 (8—29) |
12,3±5,1 (6—28) |
|
|
|
|
Примечание. Для возраста, длительности болезни и показателей шкал в скобках даны минимальные и максимальные значения.
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 3, 2007 |
39 |
ЛЕЧЕНИЕ НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
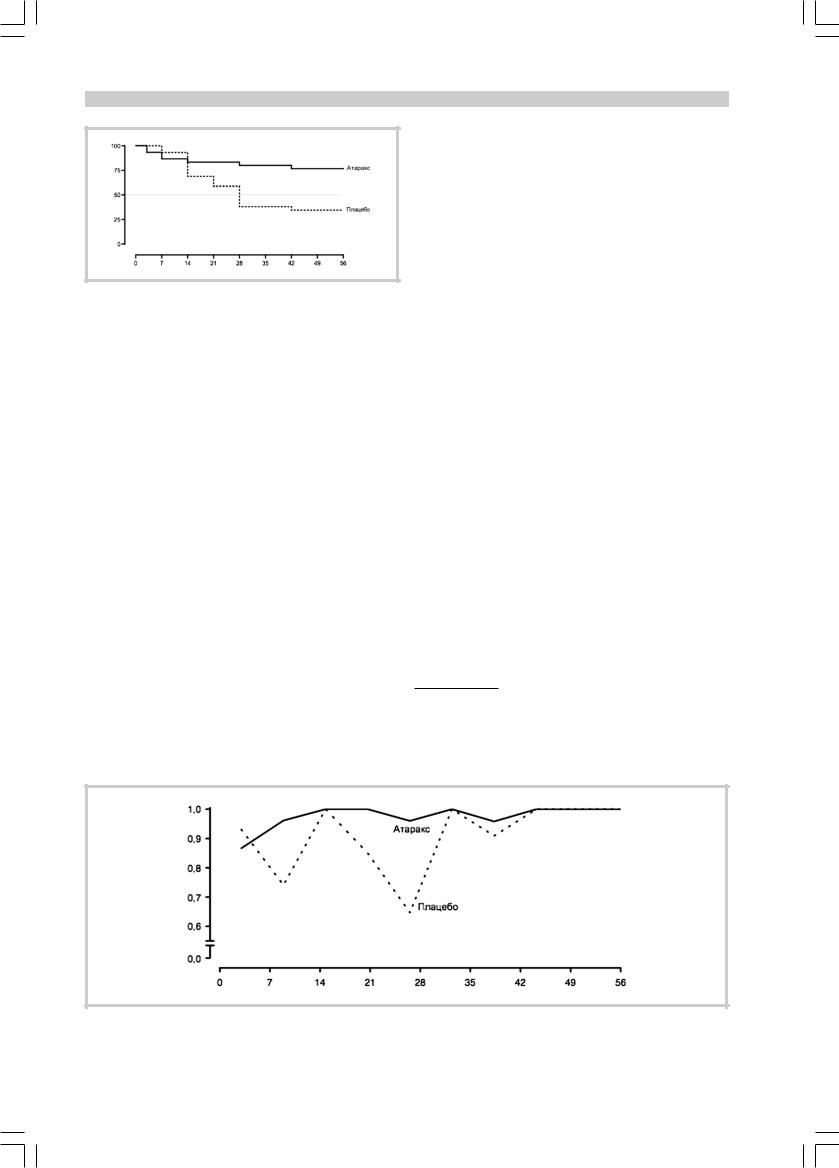
Рис. 1. Анализ переносимости (досрочное прекращение) терапии. Кривые Каплана—Мейера для двух групп выборки.
По оси ординат — % пациентов, продолжающих участие в исследовании; по оси абсцисс здесь и на рис. 2 и 3 — дни терапии.
Результаты
Из числа принимавших атаракс пациентов 23,3% досрочно завершили участие в исследовании, в контрольной группе 65,6%; p<0,005 (рис. 1). В отличие от пациентов, получавших заместительную терапию атараксом (более 75% оставшихся пациентов к моменту завершения исследования), в контрольной группе пациентов было достигнуто медианное значение (50% оставшихся) уже к 28-му дню исследования (конец 4-й недели отмены). Все случаи досрочного завершения исследования связаны с возобновлением приема БДТ из-за появления ассоциированных с его прекращением нарушений. Среди основных клинических проявлений таких нарушений доминировали ощущение беспокойства, тревоги, сопровождавшиеся чувством внутреннего напряжения, и в отдельных слу- чаях (3) — неглубокой транзиторной инсомнией.
Результаты сравнительного анализа вероятности рецидивов приема БДТ для разных временных периодов были следующими. У пациентов, получавших плацебо-терапию, выявлены моменты, когда значе- ния вероятности рецидива максимальны: 0,26 на 9-й день отмены, 0,15 на 21-й, 0,35% на 27-й. Лишь на начальном этапе отмены (3-й день) вероятность рецидива у пациентов, получавших заместительную те-
рапию атараксом, — 0,13 несколько превосходила этот показатель в группе с постепенной отменой при пла- цебо-терапии — 0,07 (рис. 2).
Таким образом, анализ риска рецидивов выделил два основных этапа при постепенной отмене БДТ, когда риск возвращения к их приему максимален — это вторая и четвертая недели отмены. В случае же одномоментной отмены с назначением небензодиазепинового анксиолитика риск рецидива максимален для первой недели отмены (половина всех досрочно выбывших пациентов).
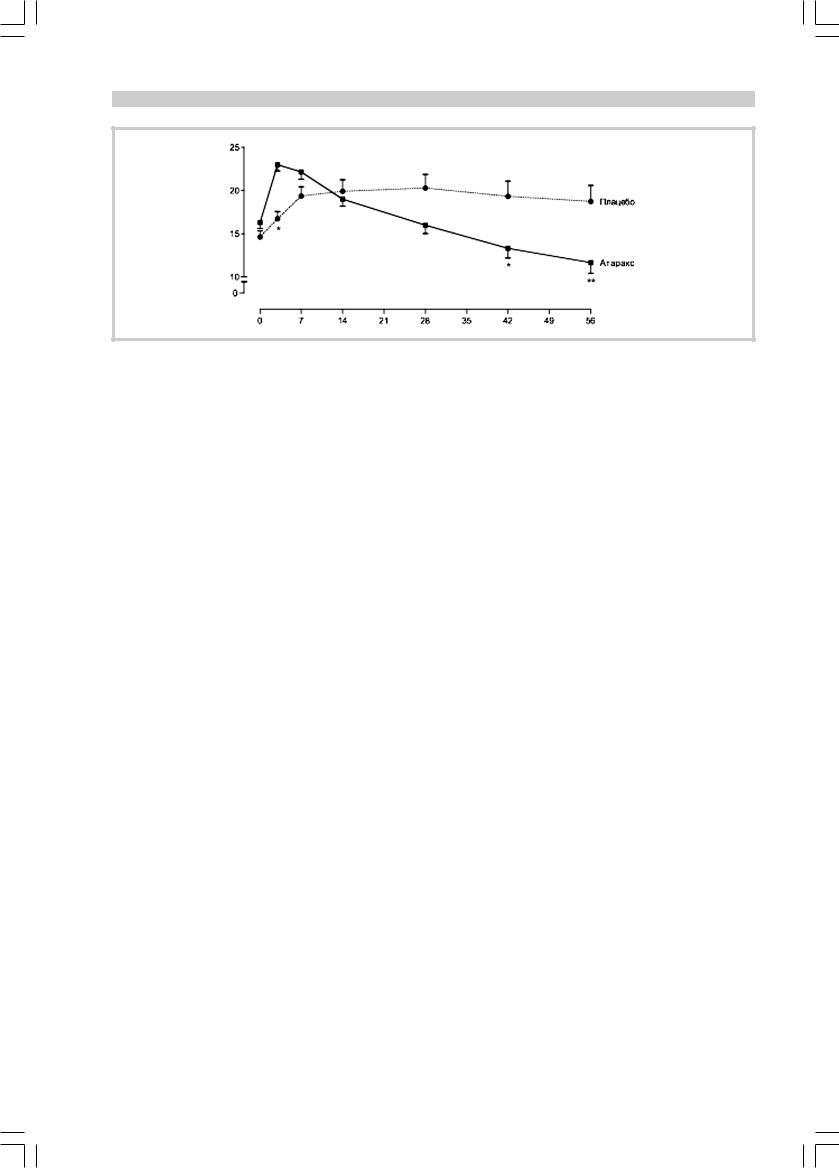
В соответствии с отмеченными особенностями находятся и показатели шкалы тревоги HAМ-А4. Различия в динамике тревожной симптоматики в связи с отменой БДТ между группами также были существенными. Для пациентов, принимавших атаракс, характерными были заметная (почти на 50%) интенсификация тревоги в первые 3—7 дней после отмены БДТ и последующее почти столь же стремительное обратное развитие (с достижением прежнего уровня показателей к 21-му дню исследования и примерно на 50% ниже начального уровня к моменту его завершения), в то время как у пациентов контрольной группы отмечено постепенное, гораздо менее интенсивное нарастание показателей тревоги с максимальным значением к 28-му дню терапии (конец 4-й недели отмены) и последующим еще более плавным снижением до уровня, на 70% превышающего начальные показатели для данной выборки к моменту оконча- ния исследования. К 42-му дню терапии различия между группами пациентов достигли уровня статистической значимости — p<0,01 (рис. 3).
Обсуждение
Возможное объяснение представленных особенностей динамики показателей шкалы HAМ-А и рецидивов, на наш взгляд, должно учитывать разли-
4 Анализ показателей рейтинговых шкал проводился с применением методики LOCF (last observation carried forward), подразумевающей расширение последнего значения для пациентов, досрочно завершивших участие в исследовании, на все последующие несостоявшиеся визиты.
Рис. 2. Анализ переносимости: оценка риска рецидива (возвращения к приему БДТ) во время курса отмены.
По оси ординат — показатель вероятности рецидива (см. текст).
40 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 3, 2007 |
КОРРЕКЦИЯ СИНДРОМА ОТМЕНЫ ТРАНКВИЛИЗАТОРОВ
Рис. 3. Динамика среднего балла шкалы HAM-A в двух группах больных.
* — достоверные различия на уровне р<0,01, ** — p<0,001.
чия в механизме действия БДТ и гидроксизина, не обладающего сродством в отношении ГАМК-рецеп- торов. В случае постепенной отмены БДТ (контрольная группа) их концентрация (равно как и концентрация их активных метаболитов) в крови плавно снижается в течение длительного времени (таким образом, что изменение концентрации препарата в крови в результате специального режима дозирования позволяет говорить об «условном» периоде полувыведения БДТ порядка 150—200 ч). В противоположность этому одномоментная отмена БДТ (основная группа) приводит к «драматическому» падению их концентрации в плазме крови уже в первые сутки отмены. Вызванная этим рецепторно обусловленная физиологическая реакция, получившая название «лекарственного рикошета», характеризуется стремительной манифестацией симптоматики, зеркально отражающей профиль действия отменяемого препарата, и столь же стремительным ее обратным развитием. Многократно усиленная «пико-
вая тревога», обусловленная «лекарственным рикошетом», чаще всего носит характер остро возникающего в первые 10—20 ч одномоментной отмены БДТ тревожного раптуса, достигая порой (суб)психоти- ческого уровня. В настоящем исследовании, однако, данный феномен характеризовался существенной сглаженностью по сравнению с традиционными его описаниями, что несомненно стоит отнести за счет корригирующего действия заместительной терапии атараксом. Последующая быстрая редукция тревоги свидетельствовала о достаточно выраженном анксиолитическом действии атаракса, вполне сравнимом с эффектом БДТ.
Результаты проведенного исследования позволяют заключить, что назначение атаракса является оправданным средством заместительной терапии при отмене БДТ, позволяющим троекратно снизить частоту возвращения к их приему и достичь выраженного улучшения состояния по сравнению с другими терапевтическими методиками отмены БДТ.
ЛИТЕРАТУРА
1.Ashton H. Benzodiazepine Withdrawal: Outcome in 50 Patients. Br J Addict 1987; 82: 655—671.
2.Higgitt À.Ñ., Lader M.H., Fonagy P. Clinical Management of benzodiazepine dependence. Br Med J 1985; 291: 688—690.
3.Janicak Ph.G., Davis J.M., Preskorn Sh.H., Ayd F.J. (Яничак Ф.Дж., Дэвис Дж.M., Прескорн Ш.X., Айд Ф.Дж.) Принципы и практика фармакотерапии (пер. с англ.) Киев: Ника-Центр 1999; 728.
4.Kaplan H.I., Sadock B.J. (Каплан Г.И., Сэдок Б.Дж.) Клиническая психиатрия M 1994; 2: 412.
5.Lader M.H., Higgitt A.C. Management of benzodiazepine depend- ence—update. Br J Addict 1986; 81: 7—10.
6.Oude Voshaar R.C., Couvée J.E., van Balkom A.J. et al. Strategies for discontinuing long-term benzodiazepine use: meta-analysis. Br J Psychiat 2006; 189: 213—220.
7.Podhorna J. The experimental pharmacotherapy of benzodiazepine withdrawal. Curr Pharm Des 2002; 8: 1: 23—43.
8. Zullino D.F., Khazaal Y., Hattenschwiler J. et al. Anticonvulsant drugs in the treatment of substance withdrawal. Drugs Today (Barc) 2004; 40: 7: 603—619.
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 3, 2007 |
41 |
